Чем можно увеличить суставную щель коленного сустава
Остеоартроз коленных суставов
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Собственно говоря, у остеоартроза коленного сустава могут быть синонимы. Данный процесс еще называют деформирующим остеоартрозом, т.к. дегенерация суставного хряща и кости обязательно приводит к изменению конфигурации сустава. Некоторые клиницисты называют остеоартроз коленного сустава гонартрозом – от др. греч. гони – колено. А в некоторых источниках данная патология обозначается как полиостеоартроз коленных суставов. Приставка поли, обозначающая множество, может ввести в заблуждение. Ведь коленных суставов всего два. Просто этот устаревший термин означает то же, что и остеоартроз – поражение хряща и глубжележащей ткани.
Чем же характеризуется остеоартроз колена? Для начала стоит вкратце остановиться на особенностях анатомического строения данного сустава. Наш коленный сустав образован тремя костями – бедренной, большеберцовой и надколенником. Суставные поверхности большеберцовой кости и костных образований (мыщелков) бедренной кости, а также внутренняя часть надколенника покрыты хрящевой тканью.
Кроме того, в полости коленного сустава между бедренной и большеберцовой костью располагаются два мениска – внутренний и наружный. Мениски играют роль хрящевых прокладок и увеличивают соответствие (конгруэнтность) суставных поверхностей по отношению друг к другу.
Суставные структуры укреплены связками, а снаружи окружены суставной капсулой. В полости сустава, ограниченной суставной капсулой, находится суставная жидкость. Ее роль – облегчение трения суставных поверхностей при движении, а также питание суставного хряща. Этот хрящ, подобно губке, сжимается при нагрузке на сустав и расправляется при расслаблении.
В момент сжатия питательные вещества вместе с суставной жидкостью проникают в хрящевую ткань, а в момент расслабления – наоборот, жидкость с отработанными шлаками выходит из хряща. Ведь коленный сустав, на который приходится значительная нагрузка массой тела, испытывает на себе большую нагрузку массой тела. И потому он должен постоянно обновляться, регенерировать.
Однако в силу некоторых обстоятельств регенерация замедляется, и суставной хрящ изнашивается. Причины данного состояния многообразны, и включают в себя:
- Возрастные изменения у пожилых людей;
- Врожденные аномалии строения коленного сустава – дисплазии;
- Травмы коленного сустава;
- Воспаления коленного сустава (гониты) микробной, ревматической, подагрической или какой-либо другой природы;
- Избыточный вес, увеличивающий нагрузку на сустав;
- Малоподвижный образ жизни, провоцирующий застойные явления в суставе;
- Некоторые сердечно-сосудистые и эндокринные заболевания, приводящие к нарушению кровоснабжения и питания коленного сустава;
- Поражения других отделов опорно-двигательного аппарата (позвоночника, стоп, тазобедренного сустава), вследствие чего возрастает нагрузка на колено.
В некоторых случаях выяснить причину остеоартроза коленей крайне затруднительно. Такой коленный остеоартроз называют идиопатическим.
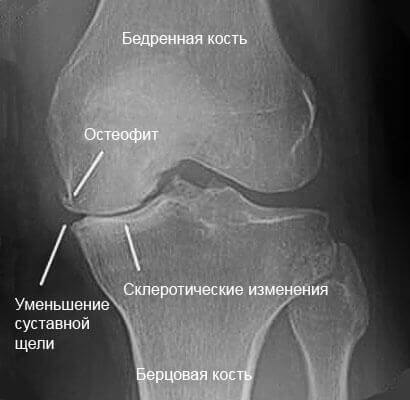
Вначале дегенеративным изменениям подвергаются верхние слои хрящевой ткани. На них появляются поверхностные краевые дефекты – эрозии. Сам суставной хрящ истончается. По мере прогрессирования процесса разрушению подвергается вся толща суставного хряща, после чего болезнь распространяется на субхондральную кость. Прочность и плотность кости снижается, в ней формируются микроскопические полостные дефекты – кисты. А на костной поверхности появляются патологические костные разрастания – остеофиты.
Из-за снижения эластичности суставного хряща и появления остеофитов затрудняется движение в коленном суставе. Это, в свою очередь, приводит к воспалению коленного сустава – артриту. Следствием этого воспаления является увеличение объема внутрисуставной жидкости. Еще больше нарушается питание суставного хряща. В последующем погибший хрящ и субхондральная кость замещаются грубой соединительной тканью – начинается склерозирование. Суживается суставная щель, а затем и вовсе исчезает – происходит сращивание суставных поверхностей, и остеоартроз колена заканчивается анкилозом – полной неподвижностью.
Основные признаки гонартроза:
- Боль;
- Ограничение объема движений;
- Патологическое мышечное напряжение, переходящее в мышечную атрофию;
- Видимое изменение конфигурации коленного сустава;
- Увеличение сустава в объеме из-за наличия жидкости при гонартрите;
- Снижение объема движений в суставе, и вследствие этого – затруднение ходьбы;
- Иногда – хруст в суставе при движении;
- В отдельных случаях – вторичное боковое искривление позвоночника (неструктурный сколиоз) из-за смещения нагрузки на позвоночный столб.
Выраженность этих симптомов может быть неодинаковой, и в немалой степени зависит от давности заболевания. В этой связи выделяют 3 степени деформирующего гонартроза:
- Гонартроз 1 степени. Симптомы выражены слабо. Может периодически возникать нерезкая боль, исчезающая во время отдыха. Ограничение объема движений и затруднения походки не наблюдается. Возможны кратковременные преходящие суставные отеки.
- Гонартроз 2 степени. Боль учащается и усиливается. Сама по себе не проходит – для ее снятия требуются лекарства-анальгетики. Нарушения движения по типу утренней скованности. При ходьбе – отчетливый хруст в суставах. Сустав начинает деформироваться, а скопление внутрисуставной жидкости приводит к его увеличению в объеме.
- Гонартроз 3 степени. Все вышеперечисленные симптомы максимально выражены. Боль постоянная, сильная, практически не снимающаяся лекарствами. Частичное или полное (анкилоз) нарушение движений в суставе. Это вынуждает пациента пользоваться ортопедическими принадлежностями – тростью, костылями, ходунками. Увеличение в объеме и выраженная деформация сустава.
Рентгенологически остеоартроз коленей распознается по таким изменениям, как узкая суставная щель, остеофиты, утолщенная капсула в суставе, снижение плотности и наличие кист в субхондральной кости.
Устранение симптомов боли и воспаления проводится путем местного нанесения на пораженный сустав мазей с нестероидными противовоспалительными средствами (НПВС). Очень хорошо себя зарекомендовало медикаментозное лечение такими препаратами, как Диклак гель, Индометацин, Ибупрофен, Вольтарен. Если гонартроз осложнился местным воспалением (гонартритом) со скоплением суставной жидкости, последнюю удаляют. Вместо нее в суставную полость вводят стероидные противовоспалительные средства – Десаметазон, Кеналог.
Однако местное обезболивающее и противовоспалительное лечение при остеоартрозе коленного сустава имеет вспомогательный характер. Ведь нужно восстанавливать пораженный хрящ. С этой целью назначают лекарства-хондропротекторы. Эти лекарства (Румалон, Хондроксид, Хондроитин комплекс) принимаются комбинированно в гелях, мазях, таблетках, уколах, и лечение проводится длительным курсом. Физиотерапевтическое лечение (УВЧ, магнит, электрофорез) и массаж усиливают действие лекарств-хондропротекторов.
Дозированные физические нагрузки в рамках лечебной физкультуры укрепляют мышцы бедра и голени и стабилизируют колено. Важно, чтобы упражнения проводились в медленном темпе, желательно в положении лежа на спине с приподниманием и разведением согнутых в коленях ног. Приседания, бег, езда на велосипеде – все это категорически противопоказано. А на момент обострения нужно вообще отказаться от любых физических нагрузок, даже лечебных. В это время желательно пользоваться ортопедическими приспособлениями.
Все вышеперечисленное консервативное лечение показано лишь в начальных степенях остеоартроза. При запущенных формах, когда хрящ полностью разрушился, а структура коленного сустава необратимо утрачена, медикаменты и физпроцедуры вряд ли оправданы. Единственный выход – это хирургическое лечение с полной заменой сустава — эндопротезирование. При коленном остеоартрозе строгая диета не нужна. Тем не менее, принимаемая пища не должна способствовать увеличению массы тела. В этом плане следует отказаться от приема жиров и легкоусваиваемых углеводов (мучных изделий, макарон и полуфабрикатов). В пищевом рационе должно быть больше свежих овощей и фруктов.
Гость — 21.11.2016 — 18:27
Николай — 22.12.2016 — 19:40
- ответить
Анна — 27.02.2017 — 16:43
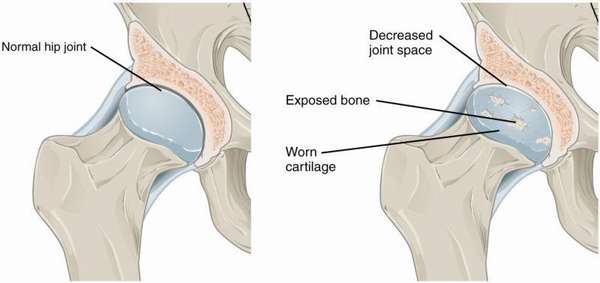
К одному из таких недугов относится сужение суставной щели тазобедренного сустава. Суставы считаются здоровыми, когда края костей соприкасаются между собой. Когда суставная щель неравномерно сужена, это первое проявление опасного заболевания – остеоартроза.
Что такое сужение суставных щелей
Так что же это такое – сужение суставной щели? Данный патологический процесс имеет свое название – остеоартроз. Он начинается с разрушения хрящевой ткани, в этот момент выявить заболевания нельзя. Во время данного микроэтапа количество питательных веществ, попадающих в хрящевые клетки, значительно снижается.
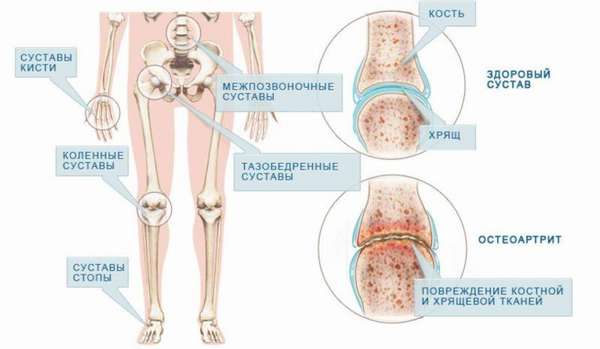
Таким образом, происходит истощение. Ткани хряща ослабевают и становятся тоньше, поверхность трескается, а кость в этой области разрастается. Дегенеративный процесс не ограничивается одной областью и распространяется дальше на другие структуры: мениски, сухожилия, связки. Ввиду таких изменений, суставная щель сужается, трение между костями увеличивается, а это приводит к полному разрушению хряща.
Причины
Причин, которые усиливают процесс сужения щелей в суставах, огромное множество. В данной главе мы рассмотрим самые популярные из них:
- избыточный вес. По статистическим данным, чаще всего страдают деформирующим остеоартрозом женщины старше 40 лет и имеющие лишний вес. Важно, что чем больше масса тела, тем активнее развивается патология. Риск заполучить сужение щелей в суставах у полных людей в 4 раза больше, чем у людей с нормальной массой тела. Развитие недуга происходит из-за постоянной нагрузки на суставы. При избыточном весе чаще всего страдают колени и голеностопный сустав,
- возраст. Как известно, чем старше мы становимся, тем больше заболеваний получаем, так как организм слабеет. Остеоартрозу подвержены 65-86% пожилых людей в возрасте от 60 до 65 лет. Изменения в организме, которые происходят со временем, сильно влияют на костно-мышечный аппарат. В преклонном возрасте изношенный хрящ уже не может самостоятельно восстановиться, а обычная ежедневная ходьба только усугубляет ситуацию и позволяет болезни прогрессировать,
- генетика, врожденные патологии. Жизнь – штука непредсказуемая и порой, заболевание, которым чаще всего болеют пожилые люди, может настичь молодых людей, не страдающих ожирением. Здесь главную роль играет наследственность или дефекты, которые были внутри с момента рождения,
- большие нагрузки. В эту группу риска входят спортсмены и люди, чья деятельность связана с постоянным тяжким физическим трудом. Для большинства – остеоартроз является профессиональной патологией,
- перенесенные травмы, оперативные вмешательства и другие болезни. Все это может послужить сужению суставных щелей, которое неизбежно влечет за собой остеоартроз.
Как применять Нурофен при болях?
Разновидности по локализации и стадиям
Как уже говорилось выше, когда размер суставной щели коленного сустава из нормы переходит в сильное сужение, наступает остеоартроз. Само сужение не является заболеванием, а только признак недуга костно-мышечного аппарата.
Для таких дегенеративных процессов характерно четыре стадии развития. Каждая из них имеет существенные различия, о чем поподробней:
- Первая стадия обуславливается небольшим хрустом и быстрой утомляемостью. Болевой синдром не ярко выраженный, а носит тупой и ноющий характер. Симптомы больше всего проявляются после сна. Рентгеновские снимки могут продемонстрировать небольшое сужение щели в суставе, но кость при этом не разрушена.
- Для второй стадии заболевания симптомы проявляются намного серьезней. Появляются сильные боли, которые атакуют при слабом движении конечностью. Любого рода нагрузка только усугубляет ситуацию. Достичь избавления от болевых ощущений можно только после длительного отдыха. Снимок рентгенографии в данном случае уже показывает сужение щели, которое выше нормы в несколько раз. Здесь уже можно отследить остеофиты и излишки жидкости в полости сустава.
- Самая болезненная стадия – третья. При ней боль становится непереносимой и носит постоянный характер. Боль в суставе ощущается даже при покое. Больной в таких случаях пытается занять удобную позу, чтобы хоть немного избавиться от неприятных ощущений. При третьей стадии, чаще всего суставная щель не видна, но отображается пораженный сустав с выраженной деформацией контуров кости.
- Конечный этап в развитии болезни. При четвертой стадии происходит полная блокада сустава. Каждое движение, сделанное человеком, сопровождается хрустом. Внешне, кость сильно деформируется. Мышцы атрофируются, а пораженная область увеличивается в размерах, так как там скапливается жидкость и разрастаются ткани. При текущей стадии человек уже теряет способность двигаться самостоятельно.
Симптомы
Как правило, основным и главным симптомом начавшихся в организме дегенеративных процессов является боль. В зависимости от стадии заболевания, при ходьбе и иных движениях конечностями может раздаваться характерный хруст. Если появляются дополнительные нагрузки на пораженный сустав, то чувство дискомфорта усиливается.
Также конечности становятся чувствительными к погодным условиям и переохлаждению. Нередко можно наблюдать увеличение областей близлежащих к пораженному участку. При последней стадии заболевания у человека ограничиваются двигательные функции, вплоть до полного обездвиживания.
Лечение
В данной главе мы рассмотрим все способы лечения сужения суставной щели коленного и прочих суставов. Как правило, остеоартроз полностью вылечить нельзя, но благодаря правильному лечению можно добиться постоянной ремиссии недуга. Основная цель терапии – остановить дегенеративные процессы в суставе, снять симптомы, улучшить состояние хрящевого покрова и восстановить движение конечности.
Если заболевание дошло до последних двух стадий, то чаще всего восстановление сустава происходит путем оперативного вмешательства. При двух первых стадиях возможно консервативное лечение. Мы рассмотрим оба метода терапии.
Консервативное лечение:
- уменьшение массы тела. Если убрать постоянное давление на сустав, то состояние конечности значительно улучшится,
- убрать лишние физнагрузки. Отказаться полностью от ношения тяжестей, а при длительных прогулках останавливаться на отдых. В качестве лечения можно заняться плаванием,
- заняться лечебной физкультурой. Она играет огромную роль в терапии заболевания, так как благодаря легким упражнениям можно избежать контрактур и добиться укрепления суставов,
- немаловажным фактором в лечении является и массаж. Рекомендуется 2-3 раза в год походить курс массажа. Благодаря этому можно миновать мышечную гипотрофию, а также улучшить кровообращение в суставах,
- в зависимости от сустава, используются дополнительные приспособления. При повреждении голеностопа – применяются ортопедические стельки-супинаторы, при коленном остеоартрозе – специальный наколенник мягкой фиксации,
- тракция сустава. В специализированных комплексах существует метод тракции конечности, что разгружает сустав,
- физиолечение. Благодаря ему можно снять воспалительный процесс в пораженной области, стимулировать кровообращение. Есть несколько видов лечения: магнитное поле, лазер, электрофорез, УВЧ, амплипульс,
- обязательное условие – противовоспалительные препараты. Для подбора правильного средства необходимо обратиться к врачу. Помимо препарата, он укажет вам на способ применения: внутримышечно, в качестве мазей, внутрь или непосредственно инъекции в сустав,
- хондропротекторы. Для улучшения питания сустава и для качественного синтеза клеток назначаются препараты данной группы. Представители: Дона, Структум, Артра, Алфлутоп,
- введение внутрисуставно синовиальной жидкости. Эти средства уменьшают трение костей, снимают боль, отек и убирают характерный хруст при ходьбе,
- иглотерапия. Благодаря данной процедуре, можно значительно улучшить питание тканей и обмен веществ.
Как применять акулий жир для суставов?
- артроскопия сустава. Оперативное вмешательство заключается в том, что методика лечения не является радикальной. Благодаря видеоконтролю, специалист может подшлифовать тканевое покрытие хряща и удалить часть поврежденных костей,
- корригирующая остеотомия. Применяется для лечения нижних конечностей. Во время операции врач исправляет деформированный сустав путем выравнивания оси сустава. Чаще всего такой метод лечения назначается молодым пациентам,
- эндопротезирование сустава. Самый радикальный из всех представленных методов лечения. Смысл операции в том, чтобы полностью заменить весь сустав или только один компонент на специальные импланты. Процедура назначается при последних стадиях заболевания, либо при неэффективности лечения на начальных этапах недуга.
Заключение
В заключение хочется отметить, что чем раньше вы обратитесь за помощью к специалисту, тем лучше будет эффект от лечения. Если запустить болезнь, то постепенно хрящ будет разрушаться, а заболевание прогрессировать, что в конечном итоге приведет к полному обездвиживанию сустава.
В качестве профилактики следите за своим весом, правильно питайтесь, не игнорируйте физнагрузки и внимательно относитесь к своему организму.
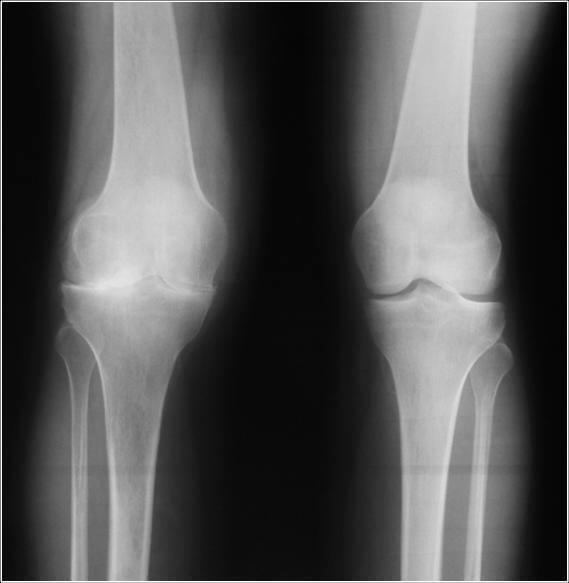
Общая характеристика заболевания
Боли в колене – очень частая жалоба, которую можно услышать сегодня. И это объясняется колоссальными нагрузками, которые переносят человеческие ноги. Статистика показывает, что такие проблемы распространены по всему миру – остеоартрозом болеет более 15% населения всего земного шара. Заболевание характеризуется, прежде всего, как сужение суставной щели.
На практике происходит поэтапное разрушение тканей хряща, что в результате приводит к оголению самой кости, возникновению наростов типа остеофитов и непосредственно деформации сустава. Такое развитие остеоартроза колена позволяет отнести патологию к дегенеративному заболеванию, прогресс которого приводит к полной неподвижности сустава.
Опасность заболевания кроется в отсутствии или незначительной симптоматике на начальном этапе. Боль, как главный признак патологии, может быть не резкой, нарастать постепенно, а сама болезнь развиваться несколько лет.
Остеоартроз начинает свое развитие с патологической деформации хрящевой ткани. Первый этап всегда начинается с микроуровня, то есть не наблюдается никакой клинической картины. В хрящевые клетки поступает недостаточно питательных элементов, что приводит к их истощению. Ткани хряща становятся тоньше, поверхность начинает иссыхать и растрескиваться, а непосредственно кость в пораженной области разрастаться.
Процесс постепенно распространяется на другие структуры типа менисков, сухожилий и связок, а также околосуставные сумки. Таким образом, щель становится меньше, трение между костьми усиливается, а это приводит со временем к разрушению хряща.
Смазка в виде синовиальной жидкости, вырабатываемая для пропитывания хрящей и улучшения трения, равно пропорционально уменьшается, полость становится опустошенной. Со временем смазка замещается воспалительной жидкостью. Накопившаяся жидкость приводит к растяжению капсулы.Человек начинает ощущать довольно сильную боль, его движения становятся ограниченными.
Кровообращение в суставных, а также прилежащих к колену тканях постепенно ухудшается. Это приводит к полному разрушению хряща, что неизбежно провоцируетдеформацию кости. На ней появляются кисты, наросты и полости. Весь процесс сопровождается спазмированием мышц, что вызывает дополнительные болевые ощущения у пациента.
Боль не позволяет человеку вести активную жизнь, нагружать сустав. Это приводит к значительному уменьшению продуцирования смазки в пораженном суставе. Как следствие, колено не получает необходимого питания и смазки. На фоне частичного или полного обездвижения из полости естественным путем не может произойти выведение продуктов обмена. Уменьшение синовиальной жидкости приводит к усугублению болезненного процесса.
Стадии развития
Непосредственно сужение суставной щели в коленном суставе не является клиническим заболеванием, а относится к характерным признакам гонартроза. Для такой патологии характерно три стадии развития.Причем каждая из этих стадий имеет свои отличия,
- На 1-й стадии фиксируется незначительный хруст с быстрой утомляемостью . Боль выражена незначительно, имеет тупой, ноющий характер. Симптоматика отчетливо ощущаются после пробуждения. Снимки могут показывать небольшое сужение щели в суставе, но кость еще не деформирована.
- Для 2-й степени развития заболевания свойственны уже довольно сильные , порой непереносимые боли, проявляющиеся при незначительном движении больной конечностью. Любые нагрузки приводят к усилению болезненности. Облегчение наступает только после продолжительного отдыха. Снимок рентгенографии уже может показать сужение щели, которое может превышать норму даже в несколько раз. Четко выражены остеофиты, имеется накопление жидкости в полости суставе.
- На 3-й стадии болезненность в суставе становится практически постоянной . Характер такой боли довольно резкий, невыносимый, Сустав болит даже в полном покое. При этом страдающий стремится занять оптимально удобную позу, чтобы немного купировать болевой синдром. На снимке, как правило, суставная щель не визуализируется, зато отчетливо просматривается деформированный сустав с выраженными изменениями контуров кости.
Также упоминается и четвертая стадия, при которой происходит полная блокада сустава. При любых движениях отчетливо слышен хруст, сустав сильно деформируется. Мышечные ткани полностью атрофированы, а само колено увеличивается в объемах, так как в нем происходит необратимый процесс разрастания тканей и скопления жидкости.
Человек утрачивает способность самостоятельно передвигаться. В таком случае требуется хирургическое вмешательство для замены деформированного сустава протезом.
Причины патологии
- Первичный. Как правило, этот тип характеризуется нарушением обменных процессов в суставных тканях. К этой группе артроза, чаще всего, относятся пожилые люди, страдающие ожирением, имеющие нарушения эндокринного характера или нарушения в венозном кровотечении конечностей.Для этого типа характерно воспалительное изменение хрящевой поверхности.
- Вторичный. Этот тип возникает у спортсменов, так как развивается впоследствии перенесенного заболевания или получения травмы.
Способствуют развитию остеортроза ряд нарушений.
-
Избыточный вес, который нарушает все обменные процессы и приводит к гормональному дисбалансу.

Избыточный вес так же может стать причиной патологии коленных суставов
Как видно, групп риска для развития гонартроза существует предостаточно. Практически каждый второй человек рискует приобрести подобную патологию. А эпидемия ожирения увеличивает группу потенциальных пациентов в разы.
Видео
Видео — Лечение артроза коленного сустава

Устранение проблемы – эффективное лечение
Болезнь не терпит дилетантского и халатного отношения. Поэтому очень важно подойти к купированию недуга профессионально и грамотно. Квалифицированный специалист сможет на основании проведения ряда исследований и оценочных тестов определить стадию заболевания.
Лечить болезнь всегда начинают с минимизации болей, воспалительного процесса. Затем проводятся мероприятия, цель которых восстановить структуру хряща и других элементов сустава.
Для пораженного коленного сустава лечение подбирается доктором в зависимости от степени повреждения гиалоуранового хряща, а также вовлечения в негативный процесс других структур. И начато оно должно быть на начальных стадиях болезни, что даст возможность приостановить патологические изменения и частично восстановить разрушенный хрящ.
Специалист, определив причину развития недуга, может рекомендовать устранить ее. В частности, если проблема кроется в избыточном весе, необходимо его уменьшить. Если нарушен гормональный баланс или обмен веществ, необходимо бросить все усилия на его нормализацию. При наличии чрезмерных физических нагрузок максимально минимизировать их.
Следующий этап – подбор оптимального набора медикаментов, которые можно комбинировать между собой.
- анальгетики для купирования боли;
- нестероидные препараты, чтобы снять боль, отечность и воспаление;
- гормональные средства при нестерпимом болевом синдроме;
- хондропротекторы для восстановления структуры хряща.
В терапевтический курс обязательно включают физиотерапевтические процедуры, массаж, лечебную физкультуру и восстановительные мероприятия в условиях специализированных санаториев.
Целостность хрящевых тканей в коленном суставе нарушается по разным причинам. У пожилых людей и стариков это происходит из-за снижения выработки коллагена и хондроцитов — структурных единиц гиалинового хряща. У молодых пациентов патологии колена диагностируются после его травмирования в результате ударов, сильных ушибов, серьезных физических нагрузок. Но самая частая причина истончения, изнашивания хрящевых тканей — суставные патологии. Это гонартрозы, подагрические, ревматические, псориатические артриты, синовиты.

Для восстановления хряща в коленном суставе в ортопедии и травматологии используются консервативные методы. Это длительный курсовой прием хондропротекторов, регулярное выполнение упражнений с малой амплитудой, щадящая лечебная диета. При их неэффективности пациента готовят к хирургической операции по пересадке хрящевых трансплантатов или имплантации выращенного хряща.
Эффективность консервативной терапии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Перед тем как восстановить хрящевую ткань в суставах, требуется тщательная диагностика для установления причины произошедших деструктивно-дегенеративных изменений. Наиболее информативна рентгенография. На полученных изображениях хорошо заметны все суставные элементы: хрящи, синовиальная сумка, костные поверхности. Сформировавшиеся остеофиты (разросшиеся края костных пластинок) обычно указывают на развитие тяжелой патологии колена — гонартроза. Врач-диагност оценивает состояние гиалинового хряща. При гонартрозе 1 или 2 степени тяжести возможно частичное восстановление тканей. Если у пациента выявлено заболевание 3 или 4 рентгенологической стадии, то регенерировать хрящ не получится. В этом случае проводится пересадка костно-хрящевых трансплантатов или эндопротезирование.
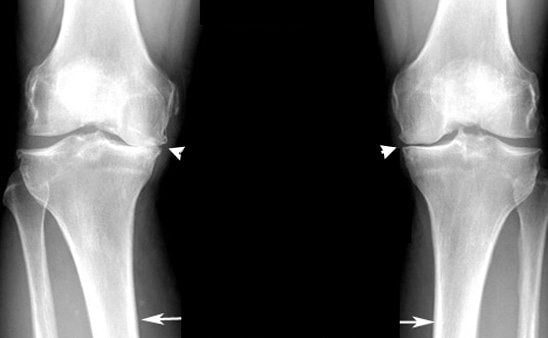
Больные нередко спрашивают ортопедов, восстанавливается ли хрящевая ткань в коленном суставе. Пока не синтезировано препаратов, прием которых позволил бы повернуть вспять заболевание. Но частичное восстановление возможно при соблюдении всех врачебных рекомендаций, в том числе и касающихся изменения привычного образа жизни. Для повышения функциональной активности коленного сочленения должны быть соблюдены следующие условия:
- обнаружена причина изнашивания хряща и проведено лечение для ее устранения. Некоторые дегенеративные патологии, например, ревматоидный артрит, пока окончательно вылечить не удается. Но прием препаратов приостанавливает заболевание до стойкой ремиссии;
- физические нагрузки строго дозированы. Врачи рекомендуют избегать резких, травмирующих ослабленный сустав, упражнений, выполнять частые движения с минимальной амплитудой. В терапии гонартроза хорошо зарекомендовали себя гимнастические комплексы, разработанные Бубновским и Гиттом;
- из рациона питания исключены соль, продукты с высоким содержанием жиров и простых углеводов. Большую часть ежедневного меню должны составлять свежие овощи и фрукты, постное мясо, крупяные каши. При отсутствии противопоказаний следует ежедневно употреблять не менее 2 л чистой негазированной воды.
Чтобы хондроциты вырабатывались в достаточном количестве, в синовиальной капсуле должно продуцироваться много вязкой жидкости. Она необходима для обеспечения плавного скольжения костных поверхностей. Синовиальная жидкость снабжает суставные структуры молекулярным кислородом, питательными и биологически активными веществами. Самый эффективный и бюджетный способ увеличить ее выработку — регулярно заниматься лечебной физкультурой.
Хондропротекторы
Это единственная группа препаратов, в перечне показаний которых значится регенерация хрящевых тканей. Хондропротекторы назначаются пациентам с патологиями опорно-двигательного аппарата. Их прием рекомендован на этапе реабилитации после травмы колена (перелома, вывиха, разрыва связок или сухожилий) или проведения хирургической операции (артродез, артропластика).
Восстановление коленных суставов хондропротекторами занимает несколько месяцев или лет. Чтобы в полости сочленения постоянно была максимальная терапевтическая концентрация активных ингредиентов, необходимо ежедневно принимать по 1-2 капсулы или таблетки. После 2-3 месяцев лечения нужно сделать 2-недельный перерыв и вновь приступать к приему хондропротекторов.
Действующие вещества этих средств — сульфат хондроитина, сульфат или гидрохлорид глюкозамина, гиалуроновая кислота и коллаген. У первых двух компонентов — широкая доказательная база регенерирующей активности. В отечественных и зарубежных медицинских центрах проводились многолетние исследования с участием добровольцев. Результаты рентгенологического диагностирования подтвердили клиническую эффективность глюкозамина и хондроитина — размеры суставной щели уменьшились.
Но нельзя просто прийти в аптеку и приобрести любой хондропротектор. Как восстановить хрящ коленного сустава за непродолжительное время и не нанести вред здоровью:
- лечение следует начинать как можно раньше, при появлении тупых ноющих болей после физических нагрузок: подъема тяжестей, продолжительной ходьбы. Терапия, проведенная на ранней стадии артроза, позволит полностью регенерировать гиалиновые хрящи;
- нужно выбирать хондропротекторы, в состав которых входят хондроитин и глюкозамин. Ингредиенты усиливают и пролонгируют действие друг друга, значительно повышая эффективность лечения. Наличие коллагена, гиалуроновой кислоты, витаминов и микроэлементов не должно становиться при выборе препарата решающим фактором. Они скорее добавлены для привлечения внимания покупателей, чем для усиления лечебного эффекта;
- для регенерации хрящей необходимо ежедневно принимать около 1,5 г глюкозамина и 1,0 г хондроитина. Для людей, чьи суставы ежедневно подвергаются серьезным нагрузкам, эти дозы могут быть увеличены врачом в 1,5-2 раза. Приобретать хондропротекторы лучше с низкой кратностью суточного приема — 1-2 раза в день;
- эффективные хондропротекторы не могут стоить дешево. Терапевтические свойства препарата зависят от качества ингредиентов. В состав таблеток или капсул с доказанной результативностью входят хондропротекторы, получаемые из рыб различных видов. Дешевые препараты содержат менее качественные компоненты, полученные синтетическим путем. На аптечных прилавках можно увидеть лекарства с растительным хондроитином. Обычно их предпочитают вегетарианцы;
- следует отдавать предпочтение фармакологическим препаратам или качественным биоактивным добавкам только с хондроитином и глюкозамином, акцентировать внимание на их количестве в составе. В аптечной продаже много БАД, в состав которых, кроме хондропротекторов, входят фитоэкстракты, витамины, масляные экстракты. Их цена редко превышает 150-250 рублей, а качество оставляет желать лучшего. Дополнительные ингредиенты усиливают фармакологическую нагрузку на почки, печень, ЖКТ;
- терапевтическое действие усилится, если одновременно использовать системные и местные хондропротекторы, например, таблетки Терафлекс и крем Терафлекс.
В начале лечения пациентам рекомендован 20-дневный курс парентерального введения хондропротекторов: Алфлутопа, Румалона, Доны, Хондролона, Мукосата. Затем терапия проводится таблетированными формами. Больным назначают Терафлекс, Терафлекс Адванс (с ибупрофеном), Структум, Хондроксид, Глюкозамин-Максимум.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
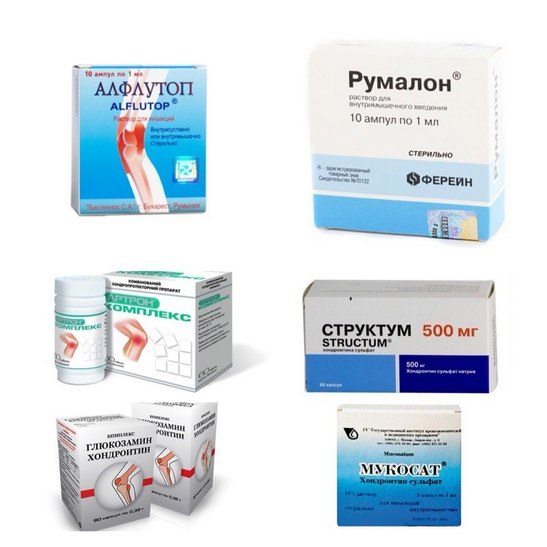
Примерно через 2-3 недели после приема препаратов их активные ингредиенты начинают снижать выраженность симптоматики. Они оказывают противовоспалительное, обезболивающее, противоотечное действие. Это позволяет значительно уменьшить дозы НПВС, анальгетиков, миорелаксантов.
Жидкое протезирование
Если пероральный прием гиалуроновой кислоты (ГС) недостаточно результативен, то ее внутрисуставное введение эффективно для восстановления суставов. Цель лечебной процедуры — улучшение реологических свойств синовия и стимуляция метаболизма хрящевых тканей. Локальная терапия препаратами с гиалуроновой кислотой часто используется, как основной метод лечения остеоартрозов колена, особенно периодически осложняющихся синовитами (воспалением синовиальной оболочки). В ортопедии и травматологии практикуется внутрисуставное введение ГС для снижения дозировок применяемых глюкокортикостероидов и НПВС за счет повышения функциональной активности колена. После проникновения этого хондропротектора в суставную полость он оказывает терапевтическое действие в течение нескольких месяцев. Пациентам назначают препараты одной из двух групп, отличающихся физико-химическими и биологическими свойствами:
- средства с натрия гиалуронатом. Химическое соединение состоит из прямых полимерных цепей, в которых чередуются N-ацетилглюкозамины и глюкуроновая кислота в форме дисахаридов;
- гиланы. Активный ингредиент лекарственного средства состоит из перекрестно-сшитых молекул гиалуроната. Карбоксильные и ацетиловые группы находятся в свободном состоянии, плохо растворяются в воде, что определяет гелеобразную текстуру препаратов.
Гиалуроновая кислота — компонент синовиальной жидкости, обеспечивающий ее вязкость и амортизационные свойства. Если бы в составе синовия не было ГК, то он представлял бы собой обычный плазменный диализат. Она всегда находится на суставных поверхностях и используется хондроцитами для биосинтеза протеогликанов ― строительного материала хрящей коленного сустава.
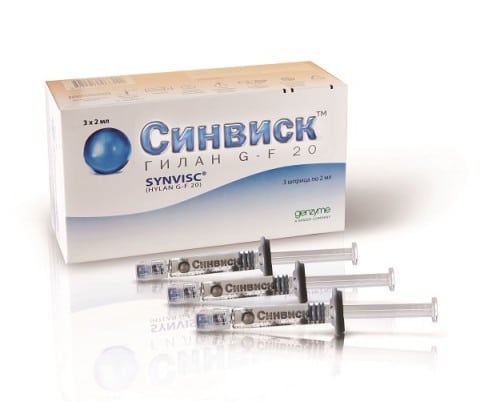
В терапии синовитов и гонартрозов чаще всего используются Синвиск, Интраджект Гиалуформ, Гиастат, Вискосил, Остенил, Синокром, Ферматрон, Суплазин. Стоимость препаратов — от 2000 до 30000 рублей. Ревматологи рекомендуют пациентам стандартное курсовое лечение: 3-5 внутрисуставных инъекций еженедельно. При необходимости парентеральное введение осуществляется повторно примерно через полгода. Синвиск достаточно использовать только 1 или 3 раза на протяжении 6 месяцев.
Хирургические операции
Восстановление суставов при гонартрозе 3 или 4 рентгенологической стадии консервативными методами невозможно. Пациенту проводится эндопротезирование или замена коленного сочленения протезом. Но в некоторых странах Европы и Азии проводятся хирургические операции по внедрению на костные поверхности искусственных хрящевых тканей. Как восстановить суставы новейшими технологиями и избежать эндопротезирования:
- трансплантация. Во время операции пересаживаются собственные хрящевые ткани пациента, взятые из здоровых суставов, или используются гиалиновые хрящи, полученные путем культивирования клеток;
- санация — хирургическое вмешательство эндоскопическим методом. Врач иссекает поврежденные участки сустава, шлифует оставшиеся структуры. Операция останавливает прогрессирование заболевания и стимулирует хрящевой метаболизм.
Самый сложный и эффективный метод — специальная обработка суставных поверхностей, после которой на них появляются микроскопические трещинки. Проникновение сквозь них форменных элементов крови и стволовых клеток способствует формированию новых, здоровых хрящевых тканей. Образовавшаяся структура непрочная, легко повреждается при незначительной физической нагрузке. Поэтому реабилитационный период продолжается несколько лет.
Восстановление хрящевой ткани коленного сустава народными средствами невозможно. Народная медицина предлагает употреблять куриные хрящики и большое количество блюд с желатином в виде холодца, студня, фруктового и ягодного желе. Несмотря на высокое содержание в них коллагена, он не попадает в суставные полости, поэтому не регенерирует гиалиновые хрящи.
Читайте также:


