Частота ампутаций нижних конечностей

Потеря руки или ноги всегда тяжело переносится человеком как в психологическом, так и в физическом плане. Даже при длительном хроническом заболевании решение врача об ампутации часто становится шоком и для самого пациента, и для его родственников. Но даже в этом случае не стоит отчаиваться. Тысячи и миллионы людей ведут активную полноценную жизнь после ампутации. Они так же работают, любят, воспитывают детей и наслаждаются каждым новым днем.
Причины и показания к ампутации конечностей
Операцию по удалению конечности назначают при непосредственной угрозе для жизни пациента, когда все остальные методы лечения не дали результата.
К абсолютным показаниям для проведения ампутации относят:
- травматические ампутации конечностей — полный или частичный отрыв конечности в результате травмы;
- гангрена (отмирание) конечности из-за инфекции, обморожения, ожога, электротравмы, сосудистых заболеваний или диабета;
- сочетание повреждения кости, крупных сосудов и нервов, мягких тканей на значительном протяжении.
Относительные показания, при которых вопрос об ампутации решают индивидуально, с учетом состояния пациента:
- острая раневая инфекция — остеомиелит, тяжелая флегмона, тяжелый гнойный артрит;
- злокачественные новообразования;
- обширные трофические язвы, не поддающиеся лечению;
- деформация конечности, паралич, врожденный порок развития;
- сложная обширная травма конечности при неэффективности реконструктивной операции.
Наиболее частой причиной ампутации, помимо травм, становятся заболевания сосудов, которые приводят к ишемии и гангрене, осложнения сахарного диабета (трофические язвы и гангрена).
Например, атеросклероз сосудов нижних конечностей в 38–65% случаев приводит к критическому нарушению кровообращения (критической ишемии). В течение первого же года с момента установления диагноза критической ишемии у 25–50% пациентов развивается влажная гангрена, которая приводит к ампутации нижней конечности.
Не лучше и ситуация с сахарным диабетом. От 50 до 70% всех ампутаций в мире вызваны именно осложнениями этого заболевания: из-за нарушения кровообращения возникают незаживающие трофические язвы и гангрена. При сахарном диабете ампутация конечностей проводится в 10–20 случаях из тысячи.
Ампутация состоит из нескольких этапов.
- На первом этапе консилиум врачей определяет уровень ампутации нижней или верхней конечности с учетом состояния пациента; берут согласие на операцию.
- Второй этап — уже в операционной. Пациенту дают наркоз, хирург начинает операцию, разрезают мягкие ткани. Сосуды перевязывают, нервные окончания обрабатывают так, чтобы они не попали в рубцовые спайки. Затем врач отсекает кость. Существует несколько методов обработки костного спила, которые позволяют предотвратить осложнения.
- На последнем этапе сформированная из мягких тканей культя закрывается кожными лоскутами. При этом рубец не должен находиться на опорной поверхности, которая будет испытывать основную нагрузку от протеза.
Реабилитация после ампутации конечностей не входит в этапы проведения операции, но является важным условием возвращения человека к нормальной жизни.
Уровень ампутации нижней и верхней конечности определяется индивидуально, с учетом объема здоровых тканей, таким образом, чтобы максимально сохранить функцию конечности, создать культю, пригодную к протезированию, предотвратить развитие фантомных болей и других осложнений.
В зависимости от того, как и когда будет реализован каждый из перечисленных этапов, в медицинской практике выделяют виды ампутации.
По количеству операций:
- первичная;
- вторичная(реампутация).
По способу рассечения мягких тканей:
- Круговая. Кожа и мягкие ткани рассекаются перпендикулярно кости. Применяется редко, так как не позволяет создать полноценную культю. Используется при газовой гангрене, анаэробных инфекциях, при необходимости срочного проведения операции.
- Ампутация лоскутным способом (одно- и двухлоскутным). Применяется чаще всего. Этот способ позволяет создать нормально функционирующую и пригодную для протезирования культю.
- Ситуативный способ применяют при сложных травматических повреждениях в случае первичной ампутации.
По способу обработки костной культи:
- Надкостничный, при котором опил закрывается надкостницей.
- Безнадкостничный, когда надкостница удаляется с края культи.
- Костно-пластический способ, при котором опил кости закрывают фрагментом кости пациента. Это позволяет создать крепкую опорную поверхность культи.
По способу укрытия культи:
- Фасциопластический метод. Наиболее приемлем при ампутации верхних конечностей. В состав лоскута включена фасция пациента, подкожная клетчатка и кожа. Дает возможность точно смоделировать форму культи.
- Миопластический метод. В данном случае над опилом кости сшивают мышцы-антагонисты. Такой способ усложняет протезирование, так как сшитые мышцы перерождаются в рубцовую ткань.
- Периопластический метод. В состав лоскута включают надкостницу. В основном применяют при операциях у детей и подростков, так как способ дает возможность синостизирования костей голени в единый блок.
- Костно-пластический метод ампутации был предложен Н.И. Пироговым еще в 1852 году и до сих пор является непревзойденным по своим результатам. В состав лоскута входит фрагмент кости, покрытый надкостницей. Этот способ — лучший для создания опорной культи при ампутации нижней конечности.
Если ампутация проведена правильно, выбран адекватный уровень удаления конечности, осуществлена профилактика инфекции, серьезных осложнений возникнуть не должно. Однако существуют последствия ампутации конечностей, с которыми приходится справляться многим пациентам.
- Болевой синдром. В первые дни после ампутации пациент испытывает боль в оперированной конечности. Тупая и тянущая боль сопровождает любую хирургическую операцию и возникает из-за повреждения мягких тканей. Через несколько дней боль притупляется.
- Отек — это нормальная реакция организма на оперативное вмешательство, повреждение, чужеродный материал (нити, скобы). Обычно отек сохраняется в течение первых недель после операции.
- Фантомные явления — тоже нормальная ситуация. Некоторое время после удаления конечности пациент может чувствовать ее. Фантомные боли могут появиться через несколько недель, месяцев и даже лет. Они могут возникать от прикосновений, изменения температуры или давления. Считается, что боли возникают из-за раздражения отсеченных нервных окончаний, образования невром, вовлечения нервов в рубцовый процесс.
- Контрактура — ограничение движения в суставе. Контрактура может быть вызвана нарушением техники операции, травмой сустава или действиями самого пациента. Длительная иммобилизация культи, отказ от активности могут привести к развитию контрактуры и дальнейшей невозможности протезирования.
Каждый день врач и медицинская сестра осматривают швы, проводят их обработку и снова забинтовывают оперированную конечность. Примерно через 5–7 дней убирают гипсовую повязку. В этот момент рубец на конечности еще очень нежный и тонкий.
После заживления рубца на культю надевают специальный компрессионный чехол. Это позволяет придать конечности нужную для протезирования форму.
Примерно через 12–15 дней пациента выписывают. Дома нужно каждый день осматривать культю на наличие воспаления или раздражения, проводить гигиенические процедуры. Следует создать для пациента доступную среду: убрать пороги и торчащие провода, о которые можно споткнуться, установить в ванной и санузлах поручни.
Примерно через 30–40 дней опасности инфекционных осложнений больше нет и можно сосредоточиться на реабилитации после ампутации конечности и освоении протеза.
В задачи реабилитации входит:
- подготовка культи к протезированию;
- подгонка протеза под индивидуальные параметры человека;
- обучение жизни с протезом, возвращение человека к трудовой деятельности, создание условий для активного участия в социальной жизни.
Это может звучать парадоксально, но именно ампутация для многих становится началом новой активной жизни, новой карьеры, помогает найти свое призвание, встретить единомышленников и друзей. Стоит только посмотреть на паралимпийцев: людей, которые вовсе не считают отсутствие конечности своим физическим недостатком.
Реабилитацию после ампутации нижней и верхней конечности можно разделить на несколько общих этапов:
- Оценка состояния культи. Для использования протеза культя должна быть хорошо сформирована, иметь правильную форму.
- Подбор протеза. Подбор первого временного протеза можно начинать примерно через 6–8 недель после ампутации.
- Обучение жизни с протезом. Первые дни пользоваться протезом может быть очень сложно и даже больно. Но нельзя забрасывать тренировки. Через несколько дней проходит боль, появляются навыки пользования протезом.
- Тренировка самообслуживания. После ампутации важная цель для человека — восстановить навыки ухода за собой, не чувствовать себя беспомощным. Начать стоит с малого — научиться ходить по квартире с поддержкой, затем пробовать заняться привычными делами, гигиеническими процедурами и т.д.
- Адаптация окружающей среды. Как уже упоминалось, нужно создать больному доступную среду: положить необходимые вещи так, чтобы не нужно было тянуться к ним, установить опоры и поручни в квартире.
- Работа с психологом. Часто после такой тяжелой (и в психологическом плане — тоже) операции человек замыкается в себе, считает себя неполноценным, теряет смысл жизни. Работа с психологом поможет вернуть веру в себя, восстановить мотивацию, увидеть новые возможности и вернуться к активной социальной жизни.
- Работа на тренажерах. Для восстановления тонуса мышц, обучения работе с протезом и восстановления навыков ходьбы используются тренажеры, работающие по принципу биологической обратной связи (БОС). Система поддержки тела, такая как Vector, позволяет быстро восстановить конечности после ампутации.
- Физиотерапевтические процедуры позволяют улучшить кровообращение, восстановить тонус мышц культи, снять боль, уменьшить отек.
Государственные и частные реабилитационные центры предлагают комплексные программы для восстановления функции утраченной конечности и для психологической реабилитации. Нужно помнить, что ампутация — это не конец жизни, а лишь ее новый этап. И насколько полной и активной будет жизнь после операции, зависит не только от усилий врачей, но и от самого пациента.
Более чем у половины пациентов после ампутации конечности наблюдаются депрессивные состояния: у 52% — легкие, у 8% — тяжелые (по шкале депрессии Гамильтона). Это еще раз подчеркивает, насколько важны для больного посещение психолога или психотерапевта, а также переоценка межличностных отношений с близкими. В восстановительных центрах должны вести работу не только с пациентами, но и с их родными, обучая последних уходу за больным и умению поддержать человека в трудном положении.
Число больных сахарным диабетом (СД) в мире с 2006 по 2015 г. возросло более чем в 2 раза и составило 415 млн человек. Согласно прогнозам Международной диабетической федерации к 2040 году СД будет выявлен у 642 млн человек [1]. Среди стран, в которых число больных СД наиболее велико, Россия занимает пятое место.
Несмотря на успехи современной диабетологии, частота поздних осложнений СД продолжает оставаться высокой. Согласно базе данных Федерального регистра СД на 31.12.2016 года частота синдрома диабетической стопы (СДС) при СД 1 типа достигает 19,5%, а при СД 2 типа – 16,2%. Частота макроангиопатии при СД 1 типа возросла до 35,1%; при СД 2 типа – до 20,6% [2]. СД во всех своих клинических проявлениях, и особенно его нейроишемической форме, сопряжен с высоким риском ампутаций нижних конечностей, инвалидизацией и ухудшением качества жизни пациентов [3]. Кроме того, лечение, протезирование, ортопедическая коррекция и медико-социальная реабилитация пациентов, подвергшихся ампутации, требует серьезных экономических затрат [4]. На больных СД в мире из общего бюджета здравоохранения расходуется около 12%. Например, при СД 2 типа 50% этих средств тратится на лечение диабета, а половина – на лечение, реабилитацию пациентов с осложнениями диабета [5]. Выявлено, что стоимость лечения больных без осложнений СД втрое ниже, чем стоимость лечения его поздних осложнений [6].
Развитие хронической критической ишемии нижних конечностей (КИНК) у больных СД при невозможности или неэффективности реваскуляризации в течение 12 месяцев приводит к ампутации в 46%. Смертность при этом достигает 54% [3].
Распространенные гнойно-некротические поражения диабетической стопы (ДС), не связанные с КИНК, как правило, ассоциированы с осложненными нейропатическими язвами, пенетрирующими в глубокие слои тканей стопы – мышцы, сухожилия, кости. По данным Федерального регистра СД, в РФ на 31.12.2016 диабетическая нейропатия зарегистрирована у 33,6% пациентов с СД 1 типа и 18,6% пациентов с СД 2 типа [2].
Значительная частота ампутаций у пациентов обусловлена наличием хронического раневого процесса, микста вирулентной антибиотикорезистентной флоры, склонностью к прогрессированию гнойно-некротического процесса, сниженным регенераторным потенциалом раны. Использование элементов элективной, пластической и регенеративной хирургии, современного высокотехнологичного перевязочного материала, возможностей NPWT-терапии у таких пациентов может увеличить число вмешательств на стопе, сохраняющих конечность [7]. Патогенетически обоснованное расширение показаний к хирургической ортопедической коррекции ДС перспективно для достижения удовлетворительных результатов в отношении статико-динамических функций стопы после операций [8].
Современный уровень диагностики, медикаментозной терапии, реваскуляризации конечности, высокотехнологичных способов обработки, закрытия и стимуляции раны позволяет улучшить прогноз жизни пациентов с СД и снизить частоту высоких ампутаций, однако эти возможности могут быть реализованы в полной мере лишь при соблюдении принципа междисциплинарного взаимодействия между специалистами терапевтического и хирургического профиля [3]. Показателен в этом аспекте опыт Великобритании: междисциплинарный подход и регулярный анализ показателей качества лечения СДС за 11 лет позволил значительно снизить частоту ампутаций [9].
Наряду с этим больные с сохраненной стопой находятся в группе риска повторного возникновения гнойно-некротического заболевания в результате уменьшения площади опорной поверхности, возникновения деформаций стопы и увеличения нагрузки на вторую ногу. Также остаются в наличии факторы, способствовавшие развитию гнойно-некротического или язвенного поражения – нейропатия и макроангиопатия. В связи с этим профилактика рецидивов синдрома диабетической стопы у таких пациентов представляется не менее актуальной проблемой.
Цель исследования. Изучение динамики частоты высоких ампутаций у больных СДС по мере совершенствования междисциплинарного и инновационного подходов к диагностике и лечению и оценка риска повторных госпитализаций пациентов с СДС, которым произведены первичные органосохраняющие локальные вмешательства на стопе.
Результаты. В проанализированной нами выборке подавляющее большинство составляли пациенты с нейроишемической формой СДС - 1294 человека (92,7%), с нейропатической формой СДС было 102 человека (7,3%).
Из 1396 пролеченных случаев СДС одно или несколько оперативных вмешательств за время госпитализации было выполнено 745 пациентам (53,37%), для проведения только консервативной терапии был госпитализирован 651 пациент (46,3%). Общие принципы терапии нейропатической формы СДС без наличия язвенных дефектов соответствовали стандартной схеме, рекомендованной при данной форме (компенсация гликемии, тиоктовая кислота, прегабалин, витамины группы В). Терапия нейроишемической формы СДС включала в себя вазоактивные препараты (алпростан, вазопростан), препараты, улучшающие реологию крови (сулодексид, реополиглюкин).
При анализе динамики госпитализаций за исследованный период отмечается значительное нарастание потока пациентов с СДС с 52 пролеченных случаев в 2005 году до 311 случаев в год в 2015 году (рис. 1).
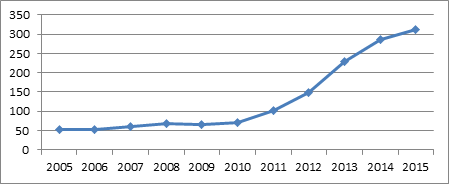
Рис. 1. Число пролеченных случаев СДС в год в период с 2005 по 2015 г.
В рамках реализации мультидисциплинарного подхода и применения высокотехнологичного лечения все пациенты с нейроишемической формой СДС осматривались ангиохирургом. При планировании реконструктивных операций на сосудах проводились рентгенконтрастные исследования. Ангиография аортоподвздошной зоны выполнена 113 пациентам (15,17%). По результатам ангиографии оперировано 65 пациентов (8,72%): транслюминальная баллонная ангиопластика бедренных и берцовых артерий 45 пациентам (6,04%) и/или стентирование артерий голени 15 пациентам (2,01%). У 5 пациентов (0,8%) с КИНК и полисегментарным поражением артерий (2 и более сегментов) произведены гибридные операции: бедренно-подколенное шунтирование или протезирование с последующей транслюминальной баллонной ангиопластикой.
Первичные высокие ампутации были проведены у 95 чел. (12,75%), из них на уровне бедра у 44 чел. (5,9%), голени - у 51 чел. (6,8%). Такие ампутации считаем вынужденной мерой, производим по строгим показаниям. При анализе динамики частоты высоких ампутаций отмечается ее устойчивое снижение за исследуемый период с нарастанием доли локальных операций, используемых для спасения конечности (рис. 2).
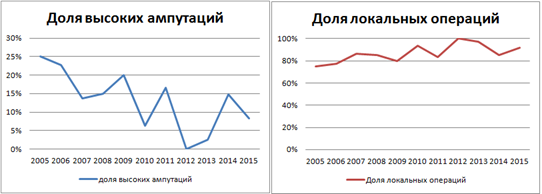
Рис. 2. Доля высоких ампутаций (А) и локальных операций (Б) при синдроме диабетической стопы в период с 2005 по 2015 г. среди всех оперированных пациентов
Хирургическая коррекция деформаций переднего отдела стопы производилась на базе ортопедического отделения 10 (1,3%) пациентам (17 стоп) с нейропатической формой СДС. Имелась сочетанная патология - Hallux valgus и молоткообразная деформация средних пальцев. Производилась резекционная артропластика Brandes-Keller либо угловая дистальная подголовчатая остеотомия первой плюсневой кости по Stoffella. Одновременно с ликвидацией деформации первых пальцев производилась коррекция молоткообразной деформации средних пальцев (6 пациентов, 12 стоп). Выполнялась резекция дистальной головки основной фаланги.
В послеоперационном периоде применялись высокотехнологичные повязки (Fibroclean ag, Fibrosorb, Fibrotul ag; атравматичные повязки Grassolind). При СДС мы придерживаемся принципа как можно более раннего пластического закрытия раны после ее активного очищения. Пластика местными тканями (вторичные швы, ротированные полнослойные лоскуты) выполнена у 127 пациентов (17,05%). Пластика расщепленными и полнослойными аутодермальными трансплантатами - 239 пациентов (32,08%). Закрытие ран лоскутом с осевым кровоснабжением - 2 пациента (0,26%). Методы регенеративной хирургии использованы у 54 чел. (7,2%). С целью стимуляции регенерации при нейропатических язвах у 24 пациентов (3,22%) выполнялся липографтинг аутологичной жировой тканью после хирургической некрэктомии при ране менее 5 см2. Графты вводились в ткани язвы 12. У 30 пациентов (4,03%) с целью стимуляции эпителизации мы применяли терапию плазмой, обогащенной тромбоцитами (PRP-терапия), путем аппликации сгустка и/или инфильтрации тканей [14].
Важную роль в достижении успешного результата оперативного лечения играет реабилитация пациентов после хирургического лечения СДС. Разгрузку стопы мы считаем основой реабилитационных мероприятий. Рекомендуем ортопедическую обувь с передним или задним перекатом. Применяем иммобилизирующую разгрузочную повязку Total Contact Cast. В стационаре пациенты передвигаются на колясках.
Как было показано нами ранее в предварительном исследовании, больные с сохраненной конечностью относятся к группе высокого риска в отношении повторного возникновения гнойно-некротического процесса [15]. При анализе повторных госпитализаций пациентов с оперированной стопой обнаружены следующие результаты. У 280 пациентов (37,58%) из 745 первично оперированных в последующем регистрировались одна и более повторные госпитализации, сопряженные с повторным возникновением гнойно-некротического процесса, потребовавшим выполнения хирургического вмешательства на нижней конечности. При этом одна повторная госпитализация была у 152 пациентов, две – у 54, три – у 42, и более трех - у 32. Максимальное количество госпитализаций у 1 пациента – 6 раз. У трети больных гнойно-некротический процесс возник на противоположной конечности, у двух третей – на оперированной стопе.
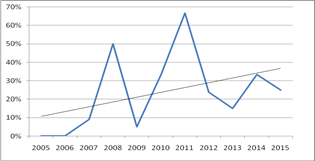
Рис. 3. Доля больных, госпитализированных в период с 2005 по 2015 г. по поводу повторного гнойного процесса на стопе среди всех оперированных больных с СДС
Усредненная доля больных, оперированных по поводу повторного возникновения гнойно-некротического процесса на оперированной ранее стопе за период 2005-2015 г., составила 37,58%, при этом в динамике наблюдалась отчетливая тенденция к увеличению доли таких больных среди пациентов гнойного хирургического отделения (рис. 3). При построении линии тренда на ближайшие пять лет мы обнаружили, что к 2020 году больные с рецидивом будут составлять более половины больных с СДС. Это, несомненно, связано с прогрессивным уменьшением количества высоких ампутаций по мере внедрения новых технологий лечения (рис. 2) и накоплением в популяции пациентов с СД и оперированной стопой.
При анализе времени возникновения повторного гнойно-некротического процесса на оперированной стопе обнаружено, что наиболее часто таковой возникает в ближайшие 12 мес. с момента выписки (13% пациентов). В течение первых пяти лет рецидив возникает у 21% оперированных пациентов. Пятилетняя безрецидивная выживаемость у больных с сохраненной конечностью составила 79% (рис. 4).
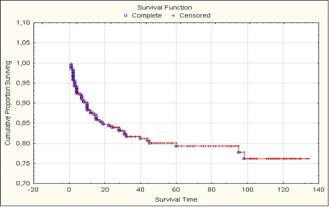
Рис. 4. Безрецидивная выживаемость больных с синдромом диабетической стопы после проведенного оперативного лечения
При анализе частоты ампутации нижней конечности на уровне бедра или голени у больных с повторным возникновением гнойно-некротического процесса на оперированной стопе мы обнаружили, что риск таковой у данной категории пациентов значительно выше, чем при первичном поступлении больного в стационар (35% при повторной госпитализации по сравнению с 12,75% у первичных пациентов соответственно, р
Аннотация научной статьи по наукам о здоровье, автор научной работы — Васильченко Елена Михайловна
Похожие темы научных работ по наукам о здоровье , автор научной работы — Васильченко Елена Михайловна
THE DYNAMICS OF THE FREQUENCY OF LOWER LIMB AMPUATATIONSIN THE CITY OF NOVOKUZNETSK: A RETROSPECTIVE STUDY
The dynamics of the frequency of lower limb amputation in the population of Novokuznetsk during 1996-2015 was analyzed based on the local registry of patients with amputations. The author found that the frequency of lower limb amputations due to peripheral arterial obliterative disease increased by 1,9 in the end of the study period. This change is associated with a dramatic increase in the frequency of amputations both among men and women, mainly among those older than 70 years of age. The increase in the frequency of amputations was larger among women.
Статья поступила в редакцию 5.10.2018 г.
Минтруда России, г. Новокузнецк, Россия
ДИНАМИКА ЧАСТОТЫ АМПУТАЦИЙ НИЖНЕЙ КОНЕЧНОСТИ В ГОРОДЕ НОВОКУЗНЕЦКЕ. РЕТРОСПЕКТИВНОЕ ИССЛЕДОВАНИЕ
Ключевые слова: ампутация нижней конечности; облитерирующие заболевания артерий; частота ампутаций; динамическое наблюдение.
Novokuznetsk Scientific and Practical Center for Medical and Social Expertise and Rehabilitation of the Disabled, Novokuznetsk, Russia
THE DYNAMICS OF THE FREQUENCY OF LOWER LIMB AMPUATATIONS IN THE CITY OF NOVOKUZNETSK: A RETROSPECTIVE STUDY
The dynamics of the frequency of lower limb amputation in the population of Novokuznetsk during 1996-2015 was analyzed based on the local registry of patients with amputations. The author found that the frequency of lower limb amputations due to peripheral arterial obliterative disease increased by 1,9 in the end of the study period. This change is associated with a dramatic increase in the frequency of amputations both among men and women, mainly among those older than 70 years of age. The increase in the frequency of amputations was larger among women.
Key words: lower limb amputation; arterial obliterative disease; frequency of amputations; case follow-up.
Ампутация конечности не только негативно влияет на продолжительность жизни, но и влечет за собой существенные социальные потери самого пациента, его окружения и приводит к значительному социально-экономическому ущербу общества в целом [1, 2]. Пациенты с утратой конечности, в основной массе имеющие статус инвалида, на протяжении всей жизни нуждаются в проведении мероприятий медико-социальной реабилитации: протезировании конечности, обеспечении техническими средствами реабилитации, социальной адаптации [3].
Официальная отечественная статистика о распространенности ампутаций конечности практически не ориентирует специалистов органов управления здравоохранением и социальной защиты населения в наиболее острых проблемах организации медицинской и реабилитационной помощи инвалидам с утратой конечности. Единичные работы, в которых приводятся сводные статистические данные, построены на анализе совокупности показателей отдельных лечебно-профилактических учреждений, сведениях тех или иных локальных баз данных различных организаций [4, 5]. В развитых странах Западной Европы в качестве информационной основы принятия рациональных решений при курации данного контингента больных используются регистры лиц с утратой конечности 6.
Цель работы — проанализировать динамику частоты ампутации конечности в г. Новокузнецке в период 1996-2015 гг.
МАТЕРИАЛ И МЕТОДЫ
ВАСИЛЬЧЕНКО Елена Михайловна, 654055, г. Новокузнецк, ул. Малая, д. 7. Тел.: 8 (3843) 37-82-94; 36-91-26. E-mail: root@reabil-nk.ru
вф6ага _ T 17 № 4 2Ш8
Критерий включения в базу данных регистра — случаи утраты нижней конечности на уровне голени или бедра, плеча или предплечья.
Перечень реквизитов для персонифицированного учета случаев ампутации конечности включает: личные идентификационные данные, пол, дату рождения пациента; код операции (уровень усечения конечности); дату операции; диагноз (заболевание, по поводу которого выполнена ампутация конечности по МКБ 9-го и 10-го пересмотров); стационар, в котором выполнена операция; дата смерти (по данным ЗАГСа г. Новокузнецка). В регистре учитываются данные об ампутациях, выполненных только жителям г. Новокузнецка.
В выборку были включены 3754 случая усечений нижней конечности, выполненных у 2789 пациентов.
В исследование включены сведения о 1764 мужчинах, у которых выполнена ампутация нижней конечности, в том числе: по поводу ОЗА — 1290 человек; вследствие ОСД — 139 человек; вследствие травм — 335 человек. Число женщин, включенных в исследование, составило 1025, в том числе: после ампутации, обусловленной ОЗА — 678 человек; после ампутации в связи с ОСД — 268 человек; после ампутации травматического генеза — 79 человек. Сведения о среднем возрасте пациентов в зависимости от нозологии и пола представлены в таблице.
Вычисляли частоту ампутаций конечности — число ежегодно выполняемых ампутаций в пересчете на 100 тыс. населения, проживающих в городе в исследуемые периоды. Сведения о ежегодной численности населения г. Новокузнецка в период 1996-2015 гг. получены из отдела государственной статистики по г. Новокузнецку и Новокузнецкому району Террито-
Сведения о среднем возрасте мужчин и женщин в зависимости от причины ампутации нижней конечности (М ± mx)
Information about the average age of men and women depending on the cause of the lower limb amputation (М ± mx)
Причина ампутации конечности (нозология) Средний возраст пациентов, лет
Облитерирующие заболевания артерий Осложнения сахарного диабета Травма 64.3 ± 0,2 71,6 ± 0,4 63.4 ± 0,8 67,8 ± 0,5 44,9 ± 0,4 52,7 ± 1,5
риального органа Федеральной службы государственной статистики по Кемеровской области.
Анализировали динамику среднего значения показателя частоты ампутации за пятилетний период исследования: 1996-2000 гг.; 2001-2005 гг.; 20062010 гг.; 2011-2015 гг.
Статистическая обработка. Цифровой материал обработан с использованием стандартных методов описательной статистики. Рассчитывали среднюю арифметическую величину (М) и ошибку средней арифметической (тх). Для показателей, характеризующих качественные признаки, указывались абсолютное число и относительная величина в процентах (%). Проверку гипотезы о равенстве генеральных средних проводили с помощью и-критерия Манна-Уитни для независимых переменных. Для проверки статистических гипотез о различиях абсолютных и относительных частот в двух независимых выборках использовался критерий х2 Пирсона. Нулевую гипотезу отвергали в случае р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Динамика частоты ампутаций нижней конечностейв разных нозологических группах в период 1996-2015 годов
Примечание: ОЗА - облитерирующие заболевания артерий; ОСД - осложнения сахарного диабета.
The dynamics of the frequency of lower limb amputation in different nosological groups in 1996-2015
Note: ОЗА - obliterative arterial disease; ОСД - complications of diabetes mellitus.
' Jp ^ # ^ Л eg, Ф A Л ^ > ^ ¿V >
Information about authors:
VASILCHENKO Elena Mikhaylovna, candidate of medical sciences, director general, Novokuznetsk Scientific and Practical Center for Medical and Social Expertise and Rehabilitation of the Disabled, Novokuznetsk, Russia. E-mail: root@reabil-nk.ru
BK-36ara _ T. 17 № 4 2Ш8
Динамика частоты ампутаций нижней конечности вследствие облитерирующих заболеваний артерий
в группах мужчин и женщин в период 1996-2015 годов
The dynamics of the frequency of lower limb amputation due to arterial obliterative disease
in groups of men and women in 1996-2015
ф ^ # ^ # ^ A c$> ^ 4* ЧЧ О Л к> A
4. Burlyaeva E. The importance of clinico-epidemiological and economical analysis for the organization of care for patients with chronic arterial insufficiency of the lower limbs. Angiology and Vascular Surgery. 2002; 8(4): 15-19. Russian (Бурлева Е.П. Значение клинико-эпидемиологического и экономического анализа для организации помощи пациентам с хронической артериальной недостаточностью нижних конечностей //Ангиология и сосудистая хирургия. 2002. Т. 8, № 4. С. 15-19.)
5. Stepanov N. The quality and duration of life of the patient after amputation. Angiology and Vascular Surgery. 2004; 10(4): 13-16. Russian (Степанов Н.Г. Качество жизни пациента и ее продолжительность после ампутации //Ангиология и сосудистая хирургия. 2004. Т. 10, № 4. С. 13-16.)
6. Karlstrom L, Bergqvist D. Effects of vascular surgery on amputation rates and mortality. Eur. J. Vasc. Endovasc. Surg. 1997; 14(4): 273-283.
7. Ebskov B. The Danish amputation register 1972-1984. Prosthet. Orthot. Int. 1986; 10(1): 40-42.
8. Panayiotopoulos YP, Tirrell MR, Owen SF, Reidy JF, Taylor PR. Outcome and cost analysis after femorocrural and femoropedal grafting for critical limb ischemia. Br J. Surg. 1997; 84(2): 207-212.
9. Vasilchenko EM, Zoloev GK, Chechenin GI. Register of limb amputations. Novel to Russia. All-Russian Prosthetists & Orthopaedists Guild Bulletin. 2010; 2(40): 27-29. Russian (Васильченко Е.М., Золоев Г.К., Чеченин Г.И. Регистр ампутаций конечности. Впервые в России //Вестник Всероссийской гильдии протезистов-ортопедов. 2010. № 2(40). С. 27-29.)
10. Panayiotopoulos YP, Tyrrell MR, Owen SE, Reidy JF, Taylor PR. Outcome and cost analysis after femorocrural and femoropedal grafting for critical limb ischemia. British Journal of Surgery. 1997; 84(2): 207-212.
11. Medik V, Yuriev V. Lecture course in public health and health care system. Part I. Public health: a text-book. M.: Meditsina, 2003. 368 p. Russian (Медик В.А., Юрьев.В.К. Курс лекций по общественному здоровью и здравоохранению. Часть I. Общественное здоровье: учебное пособие. М.: Медицина, 2003. 368 с.)
12. Stiegler H, Standl E, Frank S, Mendler G. Failure of reducing lower extremity amputations in diabetic patients: results of two subsequent population based surveys 1990 and 1995 in Germany. Vasa. 1998; 27(1): 10-14.
13. Moysidis T, Nowack T, Eickmeyer F, Waldhausen P, Brunken A, Hochlenert D. Trends in amputations in people with hospital admissions for peripheral arterial disease in Germany. Vasa. 2011; 40(4): 289-295.
14. Rowe VL, Lee W, Weaver FA, Etzioni D. Patterns of treatment for peripheral arterial disease in the United States: 1996-2005. J. of Vascular Surgery. 2008; 49(4): 910-917.
BK-36ara _ T 17 № 4 2Ш8
15. Sigvant B, Wiberg-Hedman K, Bergqvist D, Rolandsson O, Andersson B, Persson E et al. A population-based study of peripheral arterial disease prevalence with special focus on critical limb ischemia and sex differences. Journal of Vascular Surgery. 2007; 45(6): 1185-1191.
16. Barbarash L, Zoloyev Gh, Chechenin G, Vasilchenko E, Koval O, Litvinovsky S et al. The dynamics of the number of major amputations and lethality associated with limb arterial disease in 1993-2007. The results of a population-based study. Angiology and Vascular Surgery. 2010; 16(3): 20-25. Russian (Барбараш Л.С., Золоев Г.К., Чеченин Г.И., Васильченко Е.М., Коваль О.А., Литвиновский С.В. и др. Динамика показателей числа больших ампутаций и летальности при заболеваниях артерий конечностей в период 1993-2007 годы. Результаты популяционного исследования //Ангиология и сосудистая хирургия. 2010. Т. 16, № 3. С. 20-25.)
17. Vasilchenko E, Zoloyev Gh. An assessment of the provision of prosthetic and orthotic care to patients after lower limb amputation due to arterial ob-literative disease. Medical and Social Evaluation and Rehabilitation. 2007; (2): 15-18. Russian (Васильченко Е.М., Золоев Г.К. Оценка обращаемости за оказанием протезно-ортопедической помощи пациентов после ампутации нижней конечности вследствие облитерирующих заболеваний артерий //Медико-социальная экспертиза и реабилитация. 2007. № 2. С. 15-18.)
18. Vasilchenko E. Actual issues in the rehabilitation of disabled people with limb loss. The importance of prosthetics and the alternative methods of mobility restoration. The organizational and methodical aspects of the implementation of the individual rehabilitation program of the disabled person with impaired function of support and movement. Actual issues in the formation of a regional rehabilitation system: reports from the scientific and practical conference. Novokuznetsk, 2017. Individual Entrepreneur K. Petrovsky (Izograph), 2017. p. 11. Russian (Васильченко Е.М. Актуальные вопросы реабилитации инвалидов с утратой конечности. Значение протезирования и альтернативных способов восстановления мобильности //Организационные и методические аспекты реализации индивидуальной программы реабилитации (абилитации) инвалида с нарушением функции опоры и движения. Актуальные вопросы формирования региональной системы реабилитации: матер. докл. науч.-практ. конф., г. Новокузнецк, 5-6 октября 2017 г. Новокузнецк: ИП Петровский К.В. (Изограф), 2017. С. 11.)
19. Vasilchenko E, Zoloyev Gh. The importance of prosthetics in the process of medical and social rehabilitation of older people with limb loss due to vascular disease. Clinical Gerontology. 2005; 11(9): 93-94. Russian (Васильченко Е.М., Золоев Г.К. Значение протезирования в процессе медико-социальной реабилитации лиц пожилого возраста с утратой конечности вследствие заболеваний сосудов //Клиническая геронтология. 2005. Т. 11, № 9. С. 93-94.)
20. Vasilchenko E, Kislova A, Zoloyev Gh. The organizational and methodical aspects of adaptation to the wheelchair of disabled people with limited ability to ambulate. Medical and Social Evaluation and Rehabilitation. 2013; (2): 53-56. Russian (Васильченко Е.М., Кислова А.С., Золоев Г.К. Организационно-методические аспекты адаптации к креслу-коляске инвалидов с ограничением способности к передвижению //Медико-социальная экспертиза и реабилитация. 2013. № 2. С. 53-56.)
Читайте также:


