Частичное повреждение дельтовидной связки голеностопного сустава

Дельтовидная связка располагается по внутренней поверхности голеностопа.
Изолированные повреждения дельтовидной связки встречаются относительно нечасто.
Разрывы дельтовидной связки чаще всего возникают в сочетании с повреждениями латеральных или наружных связок голеностопного сустава или переломами малоберцовой кости.
В связи с особенностями анатомии связок и костей составляющих голеностопный сустав хроническая недостаточность дельтовидной связки редко бывает значимой проблемой для пациента.
Дельтовидная связка — это крупная плотная связка, начинающаяся от внутренней лодыжки и прикрепляющаяся на стопе к таранной и ладьевидной кости.
В большинстве случаев дельтовидная связка состоит из 6 пучков.
Дельтовидной связки среди всех связок голеностопного сустава обладает наибольшей прочностью на разрыв
Большинство пациентов с повреждениями дельтовидной связки имеют сопутствующие повреждения латеральных (наружных) связок, переломы малоберцовой кости, повреждения межберцового синдесмоза в различных сочетаниях.
В момент травмы пациенты нередко слышат или чувствуют щелчок или ощущение разрыва в области внутренне поверхности голеностопного сустава, сразу вслед за которым появляются боль и отек.
Травмы дельтовидной связки отмечаются у тех, кто играет в баскетбол и традиционный футбол; большинство травм дельтовидной связки приходится на мужчин.
При разрыве дельтовидной связки у пациента может возникать чувство нестабильности или неустойчивости в голеностопном суставе.
Появляется ощущение вывихивания в голеностопе при ходьбе.
Во время осмотра врач отмечает повышенную подвижность в голеностопном суставе.
Диагноз можно заподозрить уже по результатам рентгенографии, особенно при наличии признаков повреждения межберцового синдесмоза или перелома малоберцовой кости.
Нередко в области верхушки внутренней лодыжки видны мелкие костные фрагменты, которые свидетельствуют о повреждении дельтовидной связки.
В настоящее время с целью диагностики повреждений дельтовидной связки и других структур голеностопного сустава все чаще используется МРТ.
Существует несколько классификаций повреждений дельтовидной связки голеностопного сустава, однако ни одна из них не идеальна в отношении выбора метода лечения.
1 степень: перерастяжение дельтовидной связки
2 степень: частичный разрыв дельтовидной связки
3 степень: полный разрыв дельтовидной связки
Лечение повреждений дельтовидной связки в основном определяется наличием или отсутствием сопутствующих повреждений.
При сочетании разрыва связки с переломом малоберцовой кости или повреждением межберцового синдесмоза выполняется репозиция и фиксация перелома пластиной или винтам, в восстановлении же дельтовидной связки в большинстве случаев необходимости нет.
Иммобилизация при полном разрыве дельтовидной связки на протяжении 6-8 недель обычно обеспечивает достаточно удовлетворительное ее восстановление.
При изолированных повреждениях дельтовидной связки 1 или 2 степени мы проводим лечение с фиксацией голеностопного сустава в брейсе, ортопедическом ботинке или изредка — жесткой шиной, допускающей возможность нагрузки на ногу.
Возвращение к занятиям спортом при повреждениях дельтовидной связки происходит обычно позже, чем при повреждениях наружных (латеральных) боковых связок голеностопа.
Более тяжелые повреждения 3 степени также можно лечить консервативно при условии восстановления анатомии голеностопного сустава и ее сохранении на протяжении всего срока лечения.
В остром периоде рекомендуется ходьба с использованием костылей, по мере стихания болевых ощущений разрешается дозированная нагрузка на ногу. Иммобилизация и ограничение нагрузки продолжается до 6-8 недель.
Еще в течение некоторого периода времени по возвращении к физическим нагрузкам спортсменам рекомендуется использование индивидуальных ортопедических стелек.
Шов дельтовидный связки может быть показан молодым и активным людям с явной нестабильностью голеностопного сустава.
Для таких пациентов иммобилизация (фиксация) сустава гипсом или ортезом не является оптимальным методом лечения.
При этом в первую очередь выполняется хирургическое лечение другой, требующей такого лечения патологии голеностопного сустава, например перелома малоберцовой кости или разрыва дистального межберцового синдесмоза.
Далее выполняется артроскопия голеностопного сустава, поскольку повреждения дельтовидной связки нередко сочетаются с повреждениями суставного хряща либо приводят к появлению в полости сустава свободных суставных тел.
В дальнейшем выполняется небольшой разрез над разорванной дельтовидной связкой.
Дельтовидная связка прошивается специальными не рассасывающимися шовным материалом так, чтобы швы позволяли добиться восстановления анатомии связки. В ходе операции должен быть сшит каждый разорванный пучок связки.
При отрывных повреждениях дельтовидной связки от внутренней лодыжки мы используем якори или анкеры.
Якорь вводится во внутреннюю лодыжку. Нити находящиеся в якоре проводятся через оторванную дельтовидную связку.
Далее путем поочередного натяжения и завязывания нитей связка подтягивается к месту отрыва от внутренней лодыжки
Тактика послеоперационного ведения определяется в первую очередь сопутствующими повреждениями (переломами малоберцовой кости или разрывом дистального межберцового синдесмоза).
В течение первых 14-21 дней после операции голеностопный сустав обычно фиксируется шиной или гипсом и нагрузка на ногу исключается.
Шесть месяцев после операции пациент должен пользоваться брейсом во время занятий спортом и использовать ортопедические стельки, поддерживающие свод стопы.
Нестабильность голеностопного сустава причиной которой послужил разрыв дельтовидной связки является исключительно редким явлением.
Обычно нестабильность развивается при сочетанном повреждении дельтовидной связки и латеральных (наружных) связок голеностопного сустава.
Пациенты с нестабильностью голеностопного сустава обычно испытывают дискомфорт в области внутренней поверхности сустава, в положении стоя.
При ходьбе визуально определяется порочное положение стопы относительно голеностопа.
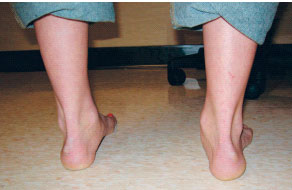
Справа стопа пациентки с нестабильностью голеностопного сустава после перенесенной ранее спортивной травмы: обратите внимание на правую стопу с вальгусной установкой и пронацией пяточной кости
Консервативное лечение хронической несостоятельности связок голеностопного сустава включает тейпирование, наружную фиксацию голеностопного сустава брейсами, физиотерапию и/или ортезирование.
Если эти меры не позволяют добиться удовлетворительного результата, следующим этапом лечения будет хирургическая реконструкция связок голеностопного сустава.
Артроскопия позволяет оценить степень стабильности голеностопного сустава, а также удалить свободные внутрисуставные фрагменты хряща и кости.
В зависимости от качества мягких тканей возможны два варианта хирургической реконструкции связок.
Если качество тканей позволяет, может быть выполнено восстановления длины и натяжения дельтовидной связки при помощи специальных швов и якорных фиксаторов.
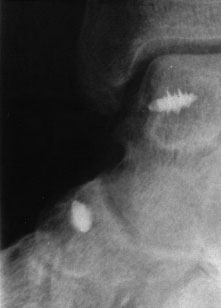
Рентгенограмма после реконструкции дельтовидной связки с использованием якорных фиксаторов и швов
Если качество мягких тканей низкое, для реконструкции несостоятельной дельтовидной связки можно использовать проходящее по близости сухожилие.
Фрагментом этого сухожилия мы можем заместить разорванную дельтовидную связку.
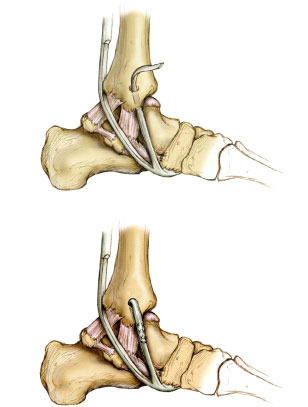
Реконструктивное вмешательство по поводу хронической связочной нестабильности голеностопного сустав
Растяжения и разрывы связок голеностопа
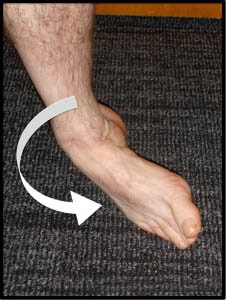
Рис. Инверсия – типичный механизм травмы связок голеностопного сустава
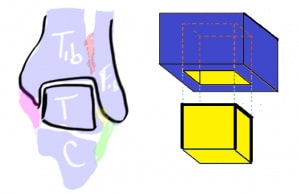
Кроме синдесмозных связок голеностопный сустав стабилизируется с наружной стороны передней и задней таранно-малоберцовыми и пяточно-малоберцовой связками, которые вместе называются латеральными коллатеральными связками.
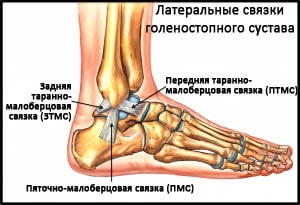
Рис. Латеральные связки голеностопного сустава.
Дельтовидная связка, состоящая из трех порций, является медиальным стабилизатором голеностопного сустава. Длина и натяжение этой связки жизненно важны для обеспечения нормальных содружественных движений между большеберцовой, таранной, пяточной и ладьевидной костями. Глубокая порция связки прикрепляется к таранной кости, а более поверхностная и более широкая ее порция – к пяточной и ладьевидной костям. Как и передняя таранно-малоберцовая связка, дельтовидная связка редко подвергается полному разрыву, чаще она перерастягивается (деформируется).
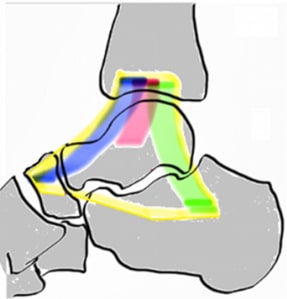
Передняя таранно-малоберцовая связки (ПТМС) повреждается чаще других. ПТМС соединяет наружную лодыжку с шейкой таранной кости и препятствует переднему смещению таранной кости. Инверсии голеностопного сустава эта связка противостоит вместе с пяточно-малоберцовой связкой. Сама по себе ПТМС представляет собой не отдельную связку, а скорее утолщение капсулы. В результате травмы происходит повреждение связки на протяжении, что приведет к удлинению связки. Такое перерастяжение связки может стать причиной клинически значимой нестабильности голеностопного сустава.
Пяточно-малоберцовая связка (ПМС) начинается от верхушки наружной лодыжки, следует вниз и назад и прикрепляется к пяточной кости. В отличие от ПТМС ПМС является отдельной связочной структурой.
Задняя таранно-малоберцовая связка (ЗТМС) начинается от заднего края наружной лодыжки и прикрепляется к задней поверхности таранной кости. ПТМС стабилизирует голеностопный и подтаранный суставы. Повреждения ЗТМС встречаются редко, как правило, только при вывихах или грубых подвывихах в голеностопном суставе.
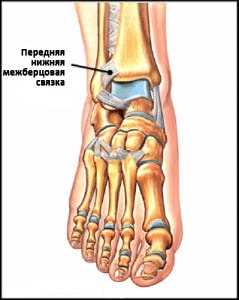
Рис. Передняя нижняя межберцовая связка
Межкостная мембрана образована прочной фиброзной тканью, соединяющей берцовые кости друг с другом. Межкостная мембрана при определенных типах повреждений может повреждаться вместе с передней и задней межберцовыми связками, в результате чего берцовые кости расходятся, формируется т.н. диастаз и голеностопный сустав становится нестабильным.
Межберцовые связки и межкостная мембрана вместе называются межберцовым синдесмозом.
Повреждения связок голеностопного сустава можно классифицировать следующим образом:
- Повреждение 1 степени: повреждение связок, не сопровождающееся ее удлинением (и не приводящее к нестабильности голеностопного сустава);
- Повреждение 2 степени: частичный разрыв связки, приводящий к ее удлинению и возможному нарушению стабилизирующей функции;
- Повреждение 3 степени: полный разрыв связок. Нестабильность голеностопного сустава при этом может маскироваться отеком или защитными реакциями в ответ на боль.
Пациенты с повреждениями связок голеностопного сустава обычно описывают эпизод травмы, когда они подворачивают стопу внутрь (реже наружу). Часто эти повреждения сопровождаются болью, отеком и затруднением ходьбы.
Повреждение связок может сопровождаться покраснением кожи в связи с усилением кровотока в этой области. При отсутствии травмы в анамнезе подобная картина позволяет заподозрить флегмону (инфекцию мягких тканей). По наружной поверхности голеностопного сустава формируется отек. Пальпация передне-наружной поверхности голеностопного сустава будет болезненна.
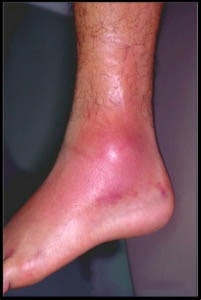
Рис. Отек и покраснение (эритема) после повреждения связок голеностопного сустава.
В ходе физикального обследования необходимо пропальпировать передний отросток пяточной кости, 5-ую плюсневую кость, ладьевидную кость и сустав Лисфранка на предмет болезненности, поскольку при аналогичном механизме травмы возможно повреждение и этих анатомических структур.
После купирования отека и болевого синдрома появляется возможность оценить стабильность голеностопного сустава. Состоятельность ПТМС оценивается с помощью теста переднего выдвижного ящика. Целостность ПМС оценивается при инверсии стопы и пальпации наружной поверхности блока таранной кости. Оба эти теста могут оказаться неинформативными в связи с защитной реакцией пациента в ответ на появление болевых ощущений. Тест переднего выдвижного ящика для сравнения выполняется с обеих сторон.
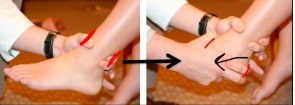
Рис. Тест переднего выдвижного ящика.
Тест переднего выдвижного ящика проводится в положении сидя, когда пациент сгибает колени и свешивает стопы за край кушетки. Врач одной рукой захватывает и удерживает голень, а другой смещает пяточную кость вперед и внутрь. В качестве точки вращения в этом тесте выступает дельтовидная связка.
Такие повреждения встречаются реже повреждений латеральных связок, однако они более серьезны в функциональном отношении. Они возникают при ротации стопы, когда последняя полностью касается подошвой поверхности земли. Подобные травмы могут возникать при резкой смене направления бега, например. Боль при этом будет локализоваться по передне-наружной поверхности голеностопного сустава.
Для диагностики повреждения межберцового синдесмоза можно использовать тест сдавливания берцовых костей, когда исследующий пытается сблизить берцовые кости на уровне примерно 10 см выше голеностопного сустава. При повреждении синдесмоза пациент будет отмечать боль в соответствующей области. Тест наружной ротации, когда стопа удерживается в положении тыльного сгибания и ротируется наружу, также будет усиливать боль в области межберцового синдесмоза.
Рентгенография показана в случаях, когда определяется болезненность в области лодыжек или если пациент не может наступать на ногу. Если клинически выявляется болезненность в области переднего отростка пяточной кости, 5-ой плюсневой кости или ладьевидной кости, должна выполняться в т.ч. рентгенография стопы.
Если на первичной рентгенограмме обнаруживается например изолированный перелом внутренней лодыжки или расхождение вилки голеностопного сустава, дополнительно назначается рентгенография верхней трети голени (повреждения голеностопного сустава могут сочетаться с переломами малоберцовой кости в верхней трети).
Рентгенография назначается не только для исключения перелома, но и для обнаружения диастаза, т.е. увеличения расстояния между берцовыми костями, которое говорит о повреждении синдесмоза.
Особое внимание следует обращать на симметричность суставной щели голеностопного сустава: расстояние между таранной костью и лодыжками должно одинаковым.
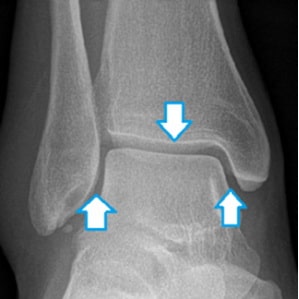
Рис. Форма таранной кости соответствует форме вилки голеностопного сустава. Ширина суставной щели (стрелки) со всех сторон должна быть одинаковая.
Стресс-рентгенография – это метод исследования, когда снимок делается с нагрузкой, способствующей смещению стопы в ту или иную сторону, а голени – в противоположную. Он используется для диагностики нестабильности голеностопного сустава в хронических случаях. В свежих случаях ее применяют редко, поскольку используемая нагрузка может привести к смещению перелома, если изначально этого смещения не было.
МРТ не нашла достаточного применения при свежих повреждениях связок голеностопного сустава. Она может быть показана при хроническом болевом синдроме после перенесенного повреждения. МРТ позволяет диагностировать остеохондральные повреждения таранной кости или обнаружит внесуставные источники болевых ощущений, например, тендиниты или рубцовые изменения в области поврежденных связок. Примерно 10% тяжелых связочных повреждений голеностопного сустава сопровождаются повреждениями суставной поверхности таранной кости. МРТ также информативна в отношении повреждения межберцового синдесмоза.
Согласно исследованию, частота повреждений связок голеностопного сустава по данным обращений в экстренные приемные отделения больниц составляет 2,15 случая на 1000 человек в год, при этом среди подростков в возрасте 15-19 лет такие повреждения встречаются более, чем в три раза чаще, чем в других возрастных группах. Эти повреждения примерно одинаково часто регистрируются у женщин и мужчин и лишь несколько чаще среди юношей и женщин старшего возраста. Примерно половина всех повреждений связок голеностопного сустава – это спортивные травмы.
Ключевым моментом в диагностике острой травмы голеностопного сустава является определение того, что именно может быть повреждено: какая кость может сломаться при таком механизме травмы или какая связка может повредиться. Комбинированные повреждения (перелом+разрыв связки) в области голеностопного сустава не только возможны, но и скорее являются правилом, а не исключением из него.
Болезненность в проекции переднего отростка пяточной кости, основания 5-ой плюсневой кости или ладьевидной кости позволяет заподозрить перелом в этой области.
Болезненность по ходу наружной поверхности голени может быть признаком повреждения малоберцовых сухожилий.
Тест сдавления голени и наружной ротации стопы позволяет обнаружить высокое повреждение связок голеностопного сустава (передней нижней межберцовой связки).
Первоначальное лечение любого повреждения связок голеностопного сустава описывается протоколом RICE, каждая буква в названии которого соответствует первой букве в названии мероприятий, которые этот протокол включает (на английском языке).
- Покой (Rest): сразу после травмы и в раннем восстановительном периоде необходимо минимизировать собственную активность и нагрузки на голеностопный сустав.
- Лед (Ice): местное применение льда позволяет минимизировать выраженность отека. Чтобы предотвратить термическое (холодовое) повреждение кожи, лед следует прикладывать на 10 минут с 10-минутными интервалами.
- Компрессия (Compression): наложение давящей повязки, которая препятствует развитию отека, но в то же время не должна нарушать кровоснабжение стопы.
- Возвышенное положение (Elevation): для максимальной эффективности стопа должна располагаться выше уровня бедра, что способствует максимально быстрому купированию отека. Простого помещения стопы на стул или подушку может быть недостаточно, однако может быть более комфортно для пациента.
Нестероидные противовоспалительные препараты (НПВП), например, ибупрофен, помогают эффективно купировать боль и уменьшить воспалительный ответ организма на повреждение. Однако в некоторых исследованиях показано, что противовоспалительные препараты могут отрицательным образом сказываться на заживлении связок.
После купирования острых симптомов повреждения связок пациентам назначается физиотерапия, направленная на восстановление объема движений, силы мышц и проприоцептивной чувствительности.
Проприоцепция – это способность головного мозга определять положение различных частей тела в пространстве и контролировать их движения относительно друг друга. В обеспечении такой чувствительности участвуют в т.ч. нервные окончания, расположенные в связках, которые могут страдать при повреждении этих связок. После купирования острых явлений пациенты с внешне нормальными голеностопными суставами (отсутствие отека, болезненности и нестабильности) все равно могут ощущать нестабильность, что связано с отсутствие нормальной проприоцептивной чувствительности. Такое состояние называется функциональная нестабильность.
Проприоцепция также улучшается в положении стоя на одной ноге с закрытыми глазами. Научившись стоять на одной ноге, пациент может усложнить упражнение, становясь на одной ноге на мягкую поверхность (подушку или кровать) и поворачивая голову из стороны в сторону.
Все реабилитационные мероприятия после повреждения связок голеностопного сустава могут выполняться в домашних условиях, однако на начальном этапе для ознакомления с особенностями программы не лишней будет помощь профессионального физиотерапевта.
Хирургическое лечение при свежих повреждениях связок голеностопного сустава бывает показано редко. Кандидатами на хирургическое лечение могут быть пациенты с рецидивирующими (повторяющимися) повреждениями связок голеностопного сустава. Хирургическое лечение направлено на устранение анатомической нестабильности или восстановление функциональной стабильности.
У многих пациентов с повреждениями связок голеностопного сустава наступает полное восстановление функции. Даже при стойкой деформации связок достаточная динамическая стабильность голеностопного сустава может быть обеспечена мышцами. Однако поскольку повреждения связок голеностопного сустава встречаются очень часто, даже небольшой процент осложнений (помноженный на большое число случаев) ведет к значительному числу неудовлетворительных результатов лечения.
Повреждения связок голеностопного сустава, сопровождающиеся хронической анатомической нестабильностью, могут вести к развитию посттравматического остеоартрита.
По современным данным, подавляющее большинство травм связок голеностопного сустава лечатся консервативно, однако исследование отдаленных результатов после лечения таких повреждений свидетельствует о том, что у 32% пациентов остаются жалобы на боль, отек и повторяющиеся травмы сустава. Функциональные нарушения, касающиеся ограничений занятий спортом ниже желаемого уровня, отмечено у 72% пациентов. Именно эти активные, молодые пациенты и нуждаются в хирургическом лечении.
В нашей клинике оперативное лечение проводится активным пациентам молодого и среднего возраста, у которых оказалось неэффективным консервативное лечение.
Всем пациентам в нашей клинике мы выполняем артроскопию, особенно при подозрении на внутрисуставное поражение голеностопного сустава. Особенно актуально это может быть при хондральном переломе и разрыве связок.
Лучшим методом лечения всегда является профилактика, поэтому задачей медицины является в т.ч. снижение частоты травм голеностопного сустава. Выполнение этой задачи достигается такими мероприятиями, как тейпирование голеностопного сустава, фиксация брейсами (ортезами), использование высокой обуви, укрепление мышц, растягивание ахиллова сухожилия и проприоцептивные тренировки.
Факторами риска повреждения связок голеностопного сустава являются высокий свод стопы (полая стопа), гипермобильность связок, увеличивающая объем возможной инверсии стопы, занятия определенными видами спорта (например, баскетболом, футболом, волейболом) и уже перенесенные ранее повреждения связок голеностопного сустава.
Ученые изучили эффективность тейпирования, использования ортеза голеностопа и обуви с высоким или низким верхом для профилактики повреждений связок среди футболистов университетской лиги на протяжении 6 игровых сезонов. Наибольшую эффективность показало использование обуви с низким верхом в сочетании с ортезом (брейсом голеностопного сустава) голеностопного сустава.
В нашей клинике Вы можете получить квалифицированную помощь врачей травматологов-ортопедов.
Записывайтесь на консультацию он-лайн или по телефону, и мы обязательно Вам поможем.

Основной принцип работы нашей клиники — это индивидуальный комплексный подход к каждому пациенту.
Слаженная работа команды хирургов, анестезиологов, реабилитологов и лучевых диагностов позволяет нам с успехом решать даже самые сложные проблемы, возникшие у пациента.
Главное достояние нашей клиники — это врачи специалисты, посвятившие многие годы своей жизни хирургии костей и суставов. Большинство из них имеют ученую степень, опыт работы в зарубежных клиниках и большой стаж в медицине.
Решению сложных медицинских задач способствует отличное оснащение нашей клиники.
Операционные клиники укомплектованы инновационным хирургическим и наркозным оборудованием. Это позволяет нам выполнять сложнейшие современные операции наиболее малоинвазивными способами.
Просторные одно и двухместные палаты, доброжелательное отношение медицинского персонала позволяют нашим пациентам чувствовать себя комфортно во время всего лечения в клинике.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая реконструкция связок голеностопного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция по стабилизации голеностопного сустава
- Расходные материалы
- Импланты (биодеградируемые винты или пуговицы) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Перевязка, снятие послеоперационных швов
Читайте также:


