Болит малая берцовая кость в районе колена
Лигаментит — воспаление связок — плотных образований из соединительной ткани, скрепляющих между собой кости скелета. В зависимости от локализации различают лигаментит:
- коленного сустава;
- голеностопного сустава;
- межостистый;
- стенозирующий лигаментит.

Заболевание сопровождается болезненными ощущениями, которые заметно снижают качество жизни и работоспособность.
Основная причина лигаментита — травмы различной степени тяжести. Травмирование может быть связано с чрезмерной физической нагрузкой на сустав, малой подвижностью или усиленными спортивными тренировками, излишней массой тела.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кроме того, болезнь может являться осложнением инфекций, поражающих суставы, таких как бруцеллез, лептоспироз и другие. Причиной повторяющихся воспалений могут быть генетически обусловленные анатомические особенности строения связочного аппарата или возрастные изменения в нем.
Лигаментит может трансформироваться в лигаментоз — дистрофический процесс в точке крепления связок к кости, который сопровождается замещением волокон соединительной ткани хрящевыми с их последующим окостенением.

Основные методы диагностики лигаментита — узи и МРТ. Для дифференциальной диагностики применяют рентгенографию.
В зависимости от того, какие суставы повреждены, различают разновидности заболевания. Чаще всего страдают колени, стопы, позвоночник, кисти рук.
Коленный сустав формируют бедренная, большеберцовая кость и надколенник. Кости соединяет между собой и фиксирует связочный аппарат, который включает в себя такие элементы:
- коллатеральные (боковые) связки — большеберцовая и малоберцовая;
- задние связки — подколенная, дугообразная, медиальная, латеральная и собственная связка надколенника;
- внутрисуставные — крестообразные, а также поперечная связка колена, соединяющая мениски.

Любой из элементов коленного сустава может быть поражен лигаментитом. Заболевание часто сопровождается подкожными кровоизлияниями с образованием гематом. Посттравматический лигаментит нередко развивается в результате скопления крови в области связочного аппарата. Воспаление коленных соединяющих элементов часто носит хронический характер. Случаи острой формы регистрируют значительно реже и обычно они связаны с определенными инфекционными заболеваниями.
Воспаление боковых связок коленного сустава часто регистрируется у молодых людей, ведущих активный образ жизни, профессиональных спортсменов. Самый распространенный — лигаментит внутренней боковой связки коленного сустава. Травмы становятся причиной частичного разрыва соединительных волокон, из которых состоят связки. Случается и полный разрыв. Повреждение одной из боковых связок коленного сустава часто сопровождается воспалением второй, так как нагрузка на нее возрастает.

Диагноз ставится на основании результатов узи. Если в норме эти элементы связочного аппарата имеют однородную и гладкую структуру, тонкие и ровные, то в случае повреждения они утолщаются, отекают, можно наблюдать участки надрывов. При сильных повреждениях волокна в проекции воспаленной боковой связки теряют четкие контуры, эхогенность их снижена, структура неоднородная, четко видна только одна точка крепления к кости, удаленная от участка надрыва.
При хроническом лигаментите толщина соединительных волокон может оставаться нормальной, они уплотняются, вокруг может собираться экссудат. Чаще всего повреждение локализуется у мыщелка головки бедренной кости. По истечении 2 недель волокна боковых связок коленного сустава просматриваются лучше.
Нередко регистрируют случаи лигаментита крестообразных и коллатеральных связок колена — малоберцовой и большеберцовой. Чаще страдает медиальная малоберцовая связка, расположенная на внутренней поверхности коленного сустава, где и локализуется боль. В результате воспаления крестообразных и коллатеральных связок в области повреждения наблюдаются такие симптомы, как отечность и нарушение стабильности коленного сустава.

Лигаментит собственной связки надколенника, который часто ошибочно называют тендинитом, — частая проблема спортсменов, чей вид спорта предполагает большую нагрузку на коленную чашечку. Это велогонки, командные виды спорта с мячом, теннис и другие. Прыжки, бег с ускорением и другие виды эксцентрической нагрузки часто становятся причиной микротравм и перегрузки сустава.
С возрастом риск развития воспаления собственной связки надколенника, в том числе и хронического, увеличивается, так как в результате продолжительных тренировок появляется синдром перегруженности, увеличивается количество растяжений и других повреждений, развиваются дистрофические процессы в хрящевой ткани сустава, ухудшается микроциркуляция крови.

Повреждение собственной связки надколенника сопровождают следующие симптомы:
- Боль, локализованная в области вершины коленной чашечки или бугристой поверхности большеберцовой кости, которая возникает как в покое, так и во время физической активности, а также при пальпации этой области.
- Скованность движения, напряжение или расслабление мышц-разгибателей.
- На узи можно увидеть изменения, подобные тем, что наблюдаются при поражении боковых связок коленного сустава.
Лечение воспаления коленных связок начинается с обеспечения полного покоя для больной ноги. Особенно это касается острой формы заболевания.
Голеностоп — это блоковидное, одноосное сочленение дистальных концов берцовых костей и блока таранной кости. Его фиксацию обеспечивают коллатеральные (боковые) связки голеностопного сустава, которые формируют группы:
- Латеральная (наружная) группа состоит из передней и задней таранно-малоберцовой связки и пяточной малоберцовой связки. В большинстве случаев травмируются именно они.
- Внутренняя (медиальная) группа состоит из дельтовидной связки голеностопного сустава треугольной формы, переднего и заднего таранно-большеберцовых пучков.

Кроме того, в связочный аппарат голеностопа входят элементы, соединяющие между собой берцовые кости. Воспалиться может любой элемент связочного аппарата, высокая частота его повреждений обусловлена прямохождением. В зависимости от того, какая именно группа сочленений воспалена, боли могут быть локализованы сбоку стопы, в подъеме, подошве или в области голеностопа. Латеральные боли сопровождают воспаление передней или задней таранно-малоберцовой связки, медиальные — дельтовидной связки голеностопного сустава.
Болевые ощущения могут сопровождать движение или проявляться в подвешенном состоянии. Какой именно элемент поражен, можно обнаружить на узи: поврежденные соединительные волокна будут отечными, утолщенными и неоднородными по своей структуре.
Подошвенный лигаментит, который называют плантарным, — это воспаление сочленения, проходящего посередине, от пяточной кости до фаланг пальцев.

Подошвенный лигаментит сопровождается болью в своде стопы при ходьбе и стоянии, отечностью, иногда — онемением нижней части ноги. Болезнь часто беспокоит тех, кто много времени проводит на ногах: спортсменов, продавцов. Причиной воспаления может стать неудобная обувь и анатомические особенности строения свода стопы.
Подошвенный лигаментит часто путают с плантарным фасциитом, при котором воспаляется подошвенная фасция и формируется пяточная шпора. Симптомы у этих заболеваний схожи, а дифференциальный диагноз ставят на основании наличия пяточной шпоры, которую можно увидеть на рентгеновском снимке.

Межостистые связки позвоночника соединяют остистые отростки 2 соседних позвонков. Самые объемные соединительные образования находятся в поясничном отделе, наименее развитые — в шейном отделе позвоночника. Чаще всего регистрируют воспаление связок поясничных позвонков.

Различают такие виды этого заболевания:
- воспаление кольцевидного сочленения пальца (болезнь Нотта, щелкающий палец);
- воспаление ладонных и поперечных связок запястья (синдром запястного канала).
При стенозирующем лигаментите кольцевой связки кисти один из пальцев руки (чаще это большой или указательный палец) на ранней стадии при сгибании издает щелкающий звук, а затем фиксируется в согнутом положении. Обычно воспаление связки сопровождает тендинит сухожилия одного из пальцевых сгибателей. Болезнь сопровождается болью в области поражения, а со временем распространяется на всю кисть. В процесс часто вовлекаются межфаланговые соединения.

При стенозирующем лигаментите ладонных и поперечных связок происходит отек и утолщение волокон. Это становится причиной сдавливания срединного нерва под поперечной связкой — развивается синдром запястного канала (тоннельный синдром). Заболевание сопровождается сильной болью и онемением пальцев рук. Тоннельным синдромом чаще страдают женщины, кроме того, люди определенных профессий, чья работа связана с функциональной перегрузкой пальцев и кисти рук.
Могут воспаляться и другие элементы связочного аппарата кисти.
Лечение заболевания начинается с устранения причины его появления и направлено на устранение симптомов, снятие воспаления и восстановление утраченных функций.

Консервативное лечение включает в себя иммобилизацию на срок не менее 2 недель и инъекции в область поражения гидрокортизона или других глюкокортикостероидов, способствующих снятию болевого синдрома, затуханию воспалительного процесса и ускорению регенерации тканей. В настоящее время для лечения лигаментита применяют тканевые препараты, в частности обогащенную тромбоцитами плазму крови человека.
После снятия воспаления назначают физиопроцедуры:
- озокеритотерапию;
- парафиновые и грязевые аппликации.
Массаж в этом случае противопоказан.
Для наружного применения назначают мази, содержащие нестероидные противовоспалительные препараты.
Применяется для лечения лигаментитов и остеопатия. Остеопатия — одно из направлений мануальной терапии, которое занимается устранением такой причины болезни, как нарушение структурно-анатомического отношения между частями тела — остеопатической дисфункции.
В редких случаях возникает необходимость в лигаментотомии — хирургическом рассечении связки. После процедуры в большинстве случаев возможно полное восстановление функций сустава.
Антон Игоревич Остапенко
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Большая и малая берцовые кости расположены в голени человека. Эта часть конечности постоянно испытывает сильные нагрузки. Боль в берцовой кости появляется по разным причинам, часто связана с именно с усилением физической активности, но после отдыха симптом пропадает. В других случаях берцовая кость болит долго – неприятное проявление позволяет заподозрить заболевания кости, мышц, нервов, суставов или сосудов. В таких ситуация необходима консультация врача.
1. Перелом кости
Сильно болит берцовая кость при переломе. Ощущения являются очень сильными, так как повреждается костная ткань, надкостница, нервные окончания, мягкие ткани, кровеносные сосуды. Часто ситуация осложняется кровотечением, развитием воспалительного процесса и смещением частей берцовой кости. Боль усиливается при любом движении конечностью, дотрагивании. Основной метод подтверждения перелома – изучение рентгенографического снимка. Хирург назначает обезболивающие и противовоспалительные препараты, кальций, накладывает гипс.
2. Атеросклероз
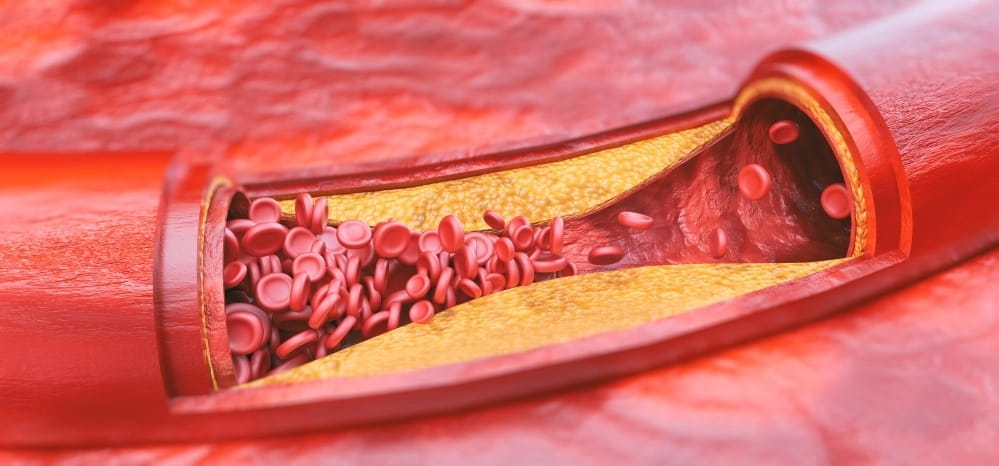
Нарушение липидного обмена, превышение уровня холестерина в крови, недостаточная двигательная активность и вредная пища провоцируют атеросклероз. Боль в области берцовой кости может возникать ссади ноги и спереди, связана с недостаточным насыщением тканей кислородом, постепенной гибелью клеток мягких тканей. В начальных стадиях болезненность ощущается при длительной ходьбе или беге, затем становится постоянной.
Для подтверждения диагноза необходим биохимический анализ крови, ангиография и допплерография. Назначается комплексное медикаментозное лечение и диетотерапия.
3. Остеохондроз
Ситуация, когда болит берцовая кость при ходьбе, может возникнуть из-за развития остеохондроза позвоночника в пояснично-крестцовом отделе. Из-за нарушения обменных процессов и кровоснабжения в межпозвонковых дисках ощущается болезненность. Она особенно заметна в голенях ног при беге, поднятии тяжестей. Больному назначаются исследования – рентгенография, компьютерная томография или МРТ, миелография. Терапия должна состоять из медикаментозного лечения, физиотерапии ЛФК, в ряде случаев показана хирургическая операция.

4. Мышечный спазм
Значительное переутомление мышц может привести к появлению судорог. В этом случае область берцовой кости болит по-особому – внезапно происходит сильное сокращение мышц, оно бывает кратковременным (несколько секунд) или длительным (растягивается на минуты). Может возникать в центе икр или спускаться низко, к стопам. Ощущения связаны с нарушением кровоснабжения мышц в момент судороги.
Для расслабления тканей необходим лечебный массаж, достаточный отдых. Требуется соблюдать питьевой режим, принимать микроэлементы – кальций, калий, магний. При сильных болях рядом с берцовой костью или в стопе, вызванными спазмами, необходимы обезболивающие средства.

5. Деформирующий остеит
Другое заболевание, когда возникает боль в малой берцовой кости или большой – называется деформирующий остеит. Его провоцирует нарушение активности клеток костной ткани – остеокластов и остеобластов, что приводит к деформации и разрушению костей, возникновению искривлений, переломов. Боль описывается как ноющая и постоянная, усиливающаяся в состоянии покоя. Подтверждают заболевание при помощи рентгенографии, сцинтиграфии. Используется комплексное лечение длительного характера.

Другие причины боли в берцовой кости
Болезненность берцовой кости может являться симптомом многих болезней. После выполнения диагностических процедур могут быть подтверждены:
- ушиб костей голени, чаще наблюдается с внешней стороны, сопровождается повреждением тканей;
- растяжение мышц голени;
- вывих и растяжение связок голеностопного сустава;
- синдром расколотой голени;
- варикозное расширение вен;
- нарушение кровоснабжения стоп и голени;
- тромбофлебит;
- рожистые воспаления, фурункулы, трофические язвы, остеомиелит голени;
- дегенеративные изменения межпозвонковых дисков, грыжи;
- образование опухолей (раковых и доброкачественных) в тканях и сосудах ног;
- заболевания эндокринной системы, в том числе сахарный диабет.

К какому врачу обратиться
Когда возникают боли в области берцовой кости, они имеют постоянный, выраженный характер, затруднена ходьба, требуется определить их причину. Первичный прием обычно проводит терапевт или хирург. Точную диагностику с дальнейшим назначением лечения проведут врачи-специалисты:
- травматолог;
- невролог;
- флеболог;
- нейрохирург;
- эндокринолог;
- онколог;
- инфекционист.
Когда боль в берцовой кости нельзя игнорировать
Боли в области берцовой кости провоцируют разные причины. В любом случае такое проявление – это особая физиологическая реакция, сигнал об опасности, который падает организм. При переломах, сильных, растяжениях мышц и связок область голени может болеть чрезвычайно остро, в таких случаях требуется экстренная медпомощь.
Если берцовая кость болит постоянно, ощущения носят ноющий или резкий характер, сопровождаются судорогами, отечностью, признаками воспаления, изменением структуры сосудов, движения в колене, ноге ограничиваются – требуется срочно посетить клинику.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Перелом берцовых костей голени

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Перелом костей голени представляет собой травму, которая сопровождается дефектом костной ткани малоберцовой или большеберцовой кости. Он встречается в 10% случаев среди других повреждений скелета. Самой распространенной причиной травмы считается автомобильная авария при ударе бампером машины по нижним конечностям. Перелом берцовой кости часто сопровождается осложнениями, а дефект обеих костей голени требует длительного лечения и восстановительного периода.
Голень состоит из двух трубчатых костей. Более крупная кость находится медиально или с внутренней стороны голени, носит название большеберцовая. Латерально или с внешней стороны голени располагается мелкая малоберцовая кость. Берцовые кости вверху крепятся к надколеннику и бедренной кости, образуя коленный сустав. Внизу они участвуют в образовании голеностопа и соединяются с таранной костью.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Большеберцовая кость в верхней части имеет головку с широким плато. На нем располагаются медиальный и латеральный мыщелки, при помощи которых кость соединяется с бедром. Между мыщелками находится межмыщелковое возвышение, к нему крепятся внутренние связки коленного сустава. Кость имеет трехгранную форму, острый край лежит под кожей и не прикрыт подкожно-жировой клетчаткой. Поэтому удары в области голени вызывают интенсивную боль. Внизу большеберцовая кость образует медиальную лодыжку, которая образует голеностопный сустав.
Малоберцовая кость менее массивная по сравнению с большеберцовой. Вверху прикрепляется к большеберцовой кости, а внизу переходит в латеральную лодыжку и ограничивает голеностоп. Изолированные переломы диафиза (средней части) малоберцовой кости встречаются реже и часто сопровождают травмы большеберцовой кости. В большинстве клинических случаев регистрируют перелом латеральной лодыжки. В области берцовых костей проходят крупные сосуды и нервы, при повреждении которых развиваются тяжелые осложнения, связанные с обильной кровопотерей и параличами нижних конечностей.
Перелом берцовых костей возникает при воздействии травмирующей силы, которая по интенсивности превосходит прочность костной ткани. Причины травмы костей голени:
- удар высокой силы в область голени (дорожные аварии);
- приземление на выпрямленные ноги с большой высоты (неудачный прыжок, падение с высоты);
- чрезмерный разворот голени при фиксированной стопе (катание на коньках, лыжах, скейтборде);
- падение на колено или сильный удар по коленной чашечке;
- компрессия костей голени (профессиональные травмы, автокатастрофа);
- подворачивание ноги в голеностопном суставе вовнутрь или наружу;
- удар тупым предметом по голеностопу.
Повреждение голени обычно возникает в средней части в области диафизов берцовых костей. Перелом малоберцовой кости в сочетании с переломом большеберцовой кости ухудшает прогноз заболевания, часто вызывает развитие осложнений, требует длительной терапии и реабилитации.
Травмы костей глени могут быть закрытыми и открытыми. При закрытых переломах берцовые кости не сообщаются с внешней средой, а при открытых костные отломки образуют дефект кожи и выходят наружу. Закрытые переломы могут быть полными или по типу трещины. В свою очередь, полные переломы бывают со смещением и без смещения отломков кости.
По локализации повреждения выделяют:
- перелом большеберцовой кости в области мыщелков и межмыщелкового пространства;
- перелом малой берцовой кости и большеберцовой кости в области диафизов (тела);
- перелом медиальной и латеральной лодыжки.
При повреждении костей голени могут образовываться единичные или множественные осколки, которые усугубляют течение травмы и требуют проведения оперативного вмешательства.
Клинические проявления травмы костей голени зависят от локализации перелома. Расположение повреждения влияет на тяжесть состояния и особенности терапии.
Повреждение мыщелков и межмыщелкового пространства относится к внутрисуставному перелому коленного сустава, что определяет сложность диагностики, частоту развития осложнений и особенности лечения. После травмы возникает интенсивная боль в области колена, которая ограничивает двигательную активность ноги. Такие повреждения часто возникают при падении на колени, неловких движениях во время активного отдыха (катание на коньках, роликах, лыжах).
- боль при попытках движения в коленном суставе и опоре на нижнюю конечность;
- отек колена;
- подкожные гематомы в области коленного сустава;
- при пассивном движении большеберцовая кость свободно смещается относительно колена (симптом выдвижного ящика);
- при надавливании по наколеннику определяют его разболтанность (симптом флюктуации);
- поколачивание по пятке усиливает болевой синдром в колене;
- неестественное смещение голени наружу или внутрь.
Для диагностики внутрисуставных переломов и повреждений связок дополнительно проводят эндоскопическое исследование полости коленного сустава – артроскопию.
Перелом малой берцовой кости и большой берцовой кости часто происходит при сильном ударе по голени, например, при наезде автомобиля на пешехода.
Клинические проявления травмы:
- интенсивный болевой синдром в области повреждения;
- боль усиливается при движении поврежденной ногой;
- невозможность двигательной активности в голеностопе и колене;
- отек и гематомы в области травмы;
- деформация или укорочение нижней конечности;
- крепитация отломков кости при ощупывании;
- дефектная кость может выступать под кожей.
Повреждение лодыжек возникает при подворачивании ноги внутрь или наружу, ударе по голеностопу тяжелым тупым предметом. Травма внутренней лодыжки связана с большеберцовой костью, а наружной – с малоберцовой.
- интенсивная боль в голеностопном суставе, усиливается при движении и ощупывании;
- отек голеностопа;
- подкожные кровоизлияния в участке травмы;
- хруст отломков кости при движении или ощупывании голеностопа;
- отклонение стопы наружу или внутрь.
Повреждение лодыжек – это самая распространенная травма при переломах голени.
После травмы пострадавшего следует немедленно доставить в больницу для диагностики и проведения лечебных мероприятий. Больного лучше транспортировать в травмпункт каретой скорой помощи. При невозможности вызвать медиков пострадавшего самостоятельно доставляют в лечебное учреждение.
Для этого на поврежденную ногу накладывают шину, которая должна фиксировать коленный и голеностопный сустав. Импровизированные шины можно сделать из досок, веток, толстого картона. Их плотно прибинтовывают к ноге, что предупреждает смещение костей и травмирование мягких тканей при транспортировке. Можно привязать больную ногу к здоровой нижней конечности.
На место травмы прикладывают пакет со льдом и в положении лежа доставляют больного в травматологическое отделение. Для снижения интенсивности болей можно дать обезболивающий препарат (анальгин, диклофенак, нимесил). При открытом переломе на рану необходимо наложить стерильную повязку и остановить кровотечение путем наложения жгута выше места повреждения сосуда.
Для подтверждения перелома костей голени проводят рентгенографию в прямой и боковой проекции. При внутрисуставных травмах дополнительно назначают артроскопию, чтобы не пропустить повреждения внутрисуставных связок. Рентгенологическое исследование помогает установить характер и тяжесть перелома костей голени.
При закрытых травмах без смещения назначают консервативное лечение путем наложения гипсовой повязки, которая фиксирует колено, голеностоп и стопу. При незначительном смещении костных отломков проводят закрытую репозицию костей под местной анестезией (лидокаин). Восстановления нормального положения костей при значительном смещении отломков достигают при помощи костного вытяжения. Невозможность правильного сопоставления отломков закрытым способом, образование осколков и подвывихов в суставах требуют проведения операции.
Во время хирургического вмешательства возвращают костям анатомически правильное положение, закрепляют их винтами, пластинами, спицами. Этот метод терапии называется открытый остеосинтез. При сложных переломах назначают закрытый остеосинтез при помощи аппарата Илизарова. Он состоит из металлических спиц и полусфер, служит для вытяжения ноги, сопоставления отломков и образования костной мозоли в участке повреждения.
Сколько ходить в гипсе, находиться на вытяжении или носить аппарат Илизарова, определяет врач-травматолог. Лечебная иммобилизация конечности назначается на срок 1,5-4 месяца, в зависимости от тяжести травмы. В период реабилитации проводят массаж, физиопроцедуры, занятия лечебной физкультурой для восстановления кровотока в поврежденной ноге и для тренировки ослабленных мышц. Возвращение к нормальной двигательной активности и трудовой деятельности происходит в течение 3-6 месяцев.
При несвоевременном обращении к врачу и неправильном лечении возникают осложнения:
- несрастание перелома;
- жировая эмболия сосудов с нарушением кровоснабжения внутренних органов;
- контрактура (полная неподвижность) коленного или голеностопного сустава;
- деформирующий остеоартроз колена или голеностопа;
- ложный сустав при нарушении заживления дефекта костей;
- неправильное сращение костей и деформация нижней конечности.
Перелом костей голени относится к распространенным видам травмы, которые часто вызывают формирование осложнений. Своевременная диагностика и терапия улучшают прогноз для выздоровления и полного восстановления двигательной функции поврежденной конечности.
Читайте также:







