Болит голеностопный сустав при ходьбе после операции на крестовидной связке
Боль в голеностопном суставе после травмы. Основные причины
После острых травм связок голеностопного сустава пациенты, еще долгое время могут предъявлять жалобы различного характера. Ученые и врачи отмечают, что после травмы 30-40% пациентов испытывают в той или иной мере выраженные ограничения физических возможностей.
Характер жалоб и степень нарушения движений в суставе напрямую связан с особенностями травмы голеностопа.
Чаще всего при травме, скручивании в голеностопном суставе или ударе, связки вначале натягиваются, а потом разрываются. В других случаях связки остаются целыми, но при их натяжении отрывается кусочек кости к которому они прикрепляются.
С противоположной от растяжения стороне голеностопного сустава наоборот происходит сдавление, приводящие чаще всего к повреждению хряща.
В этой стать мы опишем наиболее частые причины вызывающие боль в голеностопе после травмы.
После травмы голеностопного сустава 60% пациентов испытывают боль в области внутренних поверхности сустава. Доказано, что у пациентов с острыми повреждениями связок голеностопного сустава имеет место повреждение суставного хряща. У 20% пациентов следствием этого будет отслойка суставного хряща с формированием свободного суставного тела. Такие свободные хрящевые фрагменты становятся источником синовита (воспаления стенок сустава) и могут приводить к ограничению движений в суставе. Свободные суставные тела могут приводить к блокадам сустава, а хроническая нестабильность — к быстро развивающимся дегенеративным артрозным изменениям голеностопного сустава.
В отдаленном периоде повреждение хряща сустава приводит к формированию остеофитов. Остеофиты это костные разрастания, шипы по краям сустава. Остеофиты вкупе с рубцовыми изменениями или локальным синовитом могут стать причиной переднего импинджмента голеностопного сустава.
Передний импинджмент голеностопного сустава — это наиболее распространенное клиническое проявление локальной посттравматической патологии голеностопного сустава. Артроскопические вмешательства в подобных ситуациях давно показали свою высокую эффективность.
У некоторых пациентов из за воспаления после травмы голеностопного сустава формируются оссификаты
Нередко отрывные повреждения связок могут приводить к образованию оссификатов, развитию длительно сохраняющемуся болевому синдрому и отеку.
Наиболее часто застарелое повреждение глубокой порции дельтовидной связки может быть причиной длительно сохраняющегося отека и формирования кальцинатов и оссификатов в области лодыжки. У ряда пациентов для обнаружения этих оссификатов может быть показана КТ и МРТ.
Для удаления поврежденного фрагмента дельтовидной связки и оссификатов может быть использована также артроскопическая малоинвазивная операция.
Только в случае артроскопического удаления оссификатов можно ожидать благоприятные результаты лечения.
Повреждение суставного хряща голеностопного сустава обнаруживается у 2/3 пациентов. Эти повреждения в связи с рубцовыми изменения и формированием остеофитов могут приводить к развитию переднего импинджмента.
Остеохондральные дефекты блока таранной кости описаны у 5-7% пациентов после острого повреждения связок голеностопного сустава. Такие дефекты становятся причиной болевого синдрома в глубине голеностопного сустава.
Не леченый разрыв связок межберцового синдесмоза может приводить к его хронической нестабильности.
Частота хронической нестабильности голеностопного сустава после острого повреждения связок составляет менее 20%. Более, чем у половины этих пациентов удается добиться удовлетворительной стабильности при надлежащем реабилитационном лечении, в основе которого лежат мероприятия, направленные на укрепление мышц голени и восстановление координации движений.
У некоторых пациентов, обычно с отрывными переломами, несмотря на лечение жалобы остаются. Эти жалобы связаны, как правило, с несращением оторванного фрагмента кости.
Артроскопия может играть определенную роль при диагностике недостаточности связок межберцового синдесмоза, а также для удаления небольшого фрагмента отростка таранной кости.
Частота развития синдрома пазухи предплюсны после травм голеностопного сустава около 18-20%.
Пациенты с синдромом пазухи предплюсны в 70% случаев рассказывают о травме, как причине появления их жалоб. У некоторых пациентов в качестве причины синдрома рассматривается перелом переднего отростка пяточной кости. Отрывные переломы в области кубовидного сустава обычно проходят без последствий. Перелом 5-ой плюсневой кости в отсутствие лечения может приводить к формированию достаточно болезненного ложного сустава Артроскопические методы могут применяться для резекции ложного сустава фрагмента переднего отростка пяточной кости.
Компрессионное повреждение заднего отростка таранной кости или os trigonum могут приводить к развитию синдрома заднего импинджмента голеностопного сустава. Такие пациенты испытывают боль в момент форсированных движений в суставе. У некоторых пациентов формируются остеофиты в области подтаранного сустава. В значительном числе таких случаев может быть показано хирургическое лечение с использованием (эндо) артроскопического метода.
Источником хронического болевого синдрома и отека вдоль задне-наружной поверхности наружной лодыжки может быть продольный (частичный) разрыв сухожилия короткой малоберцовой мышцы. Для диагностики и лечения этого состояния применяется тендоскопия, артроскопия малоберцовых сухожилий.

Голеностопный сустав находится на стыке костей голени и стопы. Это сочленение блоковидной формы довольно сложно устроено: оно соединяет обе берцовые кости, внутреннюю и наружную лодыжки, таранную кость, включает несколько групп связок и синовиальных сумок. Боль в голеностопном суставе – распространенное явление, поскольку при любом несвойственном ноге движении могут возникать его повреждения. Также неприятные ощущения появляются при заболеваниях голеностопа или всей нижней конечности.
Причины боли в голеностопном суставе и факторы риска
Если болит голеностопный сустав, сразу определить предпосылки для таких симптомов не всегда возможно.
Проблемы, которые могут касаться этой анатомической зоны и вызывать боль, условно классифицируют на такие группы:
- Травматические. Возникают при механическом повреждении и связаны с нарушением целостности суставных элементов.
- Воспалительные, инфекционно-воспалительные. Боль в этом случае обусловлена развивающейся воспалительной реакцией, отеком, инфекционным процессом.
- Дегенеративно-дистрофические. Нога в голеностопном суставе может болеть на фоне истончения и разрушения хрящевой ткани, суставных капсул, иных частей сочленения.
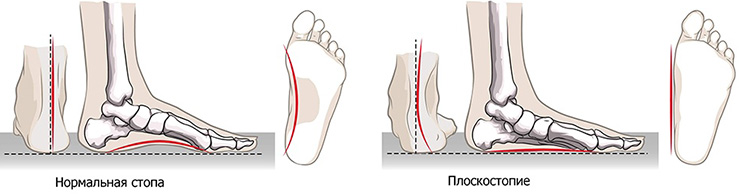
Травма или иное поражение голеностопного сустава может возникать у любого человека, но под действием болезни — неприятности более вероятны. Так, дистрофические заболевания обычно развиваются в пожилом возрасте, при обменных нарушениях. Быстрее прогрессируют патологии голеностопа у тех, кто работает стоя, а также у профессиональных спортсменов и людей, перенесших переломы, вывихи. Чаще проблемы с голеностопом появляются при лишнем весе, у лиц с плоскостопием и иными деформациями стопы.
Обычно травма сочленения возникает при повороте ноги вовнутрь или ее вывороте наружу. Это может произойти во время тренировок, при неудачном прыжке. Реже болит область сустава после падения на него тяжелого предмета, при сильном ударе.
Чаще всего боль травматического характера появляется при растяжении связок конечности. Из-за нарушения естественного движения стопы происходит разрыв волокон связок, либо их частичный надрыв. Чем больше волокон пострадало, тем тяжелее будет характер повреждения – в сложных случаях связка может разорваться полностью.
Признаки патологии таковы:
- резкая боль в суставе;
- появление отека;
- расплывающаяся гематома или небольшой синяк.

Переломы пяточной кости или лодыжки возникают реже, чем растяжения. Причиной переломов чаще всего становятся прыжки с высоты, падения. Симптомы схожи с признаками растяжения, но более выраженные. Когда болит голеностопный сустав снаружи, может быть сломана внешняя лодыжка. При поражении внутренней лодыжки появляется кровоизлияние с противоположной стороны конечности. Костное сочленение увеличивается в размерах из-за отека, при пальпации характерна резкая боль.
Еще один тип травмы – подвывих голеностопного сустава. Его причины аналогичны тем, что вызывают растяжение связок. У людей с большой массой тела, а также при общей слабости связочного аппарата подвывихи способны стать хроническими и повторяться регулярно.
Случается, что болят голеностопные суставы с двух сторон, причем такие ощущения прогрессируют со временем. Боль может вначале возникать только в одном сочленении, а затем появляется и с другой стороны. Носит сдавливающий, сжимающий характер, а по утрам дополняется сильной скованностью. Причиной является артроз голеностопного сустава, который возникает из-за нарушения кровоснабжения хрящей и их преждевременного износа. Без лечения артроз вызывает полное разрушение хрящевой ткани, сужение щели и разрастание костных остеофитов. Последние сдавливают мягкие ткани, нервы, в результате чего болевой синдром становится резким и постоянным.
Прочие заболевания, при которых болит голеностоп:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
![]()
Артрит. Связан с воспалением сустава, может быть спровоцирован инфекцией, повреждением сочленения. Тяжелой аутоиммунной патологией считается ревматоидный артрит – это заболевание приводит к серьезной деформации парных суставов и обычно стартует с поражения пальцев рук.- Псориаз. Встречается редко, вызывает воспаление кожи и иногда осложняется разрушением суставов. Обычно возникает у людей в молодом возрасте.
- Ахиллит. Боль при ходьбе в голеностопном суставе может быть признаком воспаления ахиллова сухожилия. Также неприятные ощущения при ахиллите развиваются после бега, другой интенсивной нагрузки на ноги, ношения обуви на каблуках. Прочие признаки болезни – легкая припухлость голеностопного с устава, покраснение ноги.
- Подагра. Связана с накоплением солей мочевой кислоты в суставах. Вначале болезнь поражает большие пальцы ног, потом распространяется на голеностопы. При подагре болит сустав резко, порой нестерпимо, приступы плохо снимаются препаратами и усиливаются по ночам.
В редких случаях болит голеностоп на фоне остеохондроза пояснично-крестцового сегмента позвоночника. Боль в данном случае имеет иррадиирующий характер, отдавая в нижнюю конечность и распространяясь по всей ее поверхности. Острые боли в ноге способны возникать на фоне прострелов в пояснице, поэтому сочетаются с ними.

У будущих мам на поздних сроках гестации из-за большой нагрузки на ноги возникает боль в голеностопе при ходьбе. Такие явления особенно характерны для женщин, набравших лишнюю массу тела при беременности. По схожей причине страдают от болей в голеностопе люди с ожирением, причем у них намного выше вероятность повторяющихся травм конечностей.
Другими предпосылками для болевого синдрома в голеностопе являются:
- новообразования анатомической зоны (доброкачественные, злокачественные);
- ношение неправильно подобранной обуви;
- укусы насекомых, сопровождающиеся аллергической реакцией;
- варикоз, тромбофлебит;
- сосудистые заболевания брюшной полости;
- остеопороз костей.
Первая помощь
В остром периоде важно:
- прикладывать к голеностопному суставу лед;
- принимать обезболивающие, противовоспалительные препараты;
- строго ограничивать нагрузку на ногу;
- наносить на кожу противоотечные мази;
- приподнимать ногу выше уровня тела во время сна, отдыха.

Срок ношения повязки, гипса зависит от тяжести травмы. При переломе он может достигать 3-4 недель, при растяжении – 1-2 недель. Если самовольно уменьшить время лечения, эластичность связок и мышц снизится, что в будущем грозит развитием хронических заболеваний сустава.
Диагностика поражений голеностопа
В ситуации, когда болит голеностоп, определить причину неприятных ощущений можно только при проведении диагностики. Без постановки правильного диагноза невозможно назначить эффективное лечение, и боль будет сохраняться. Следует обратиться за помощью к травматологу или ортопеду. Врач осмотрит ногу, произведет пальпацию, физикальные тесты с активными и пассивными движениями голеностопа, после чего сделает предварительное заключение.
Самым простым и популярным методом выявления причины боли в голеностопном суставе является рентгенография.
На снимке можно обнаружить такие объективные признаки:
![]()
сужение или сращение суставной щели;- заполнение щели соединительной тканью;
- признаки остеосклероза – отмершие участки тканей;
- явления остеопороза – истончение наружного слоя костей;
- наличие кист, нагноения, опухолей;
- атрофия капсулы или иных элементов сустава;
- эрозии;
- очаги воспаления;
- костные остеофиты;
- уменьшение или увеличение объема синовиальной жидкости.
При недостаточности данных для постановки диагноза больному рекомендуется выполнение КТ или МРТ сустава. При сосудистых заболеваниях проводят УЗИ с допплерографией. Если болит голеностопный сустав на фоне перелома, тяжелой сочетанной травмы, нередко делают лечебно-диагностическую артроскопию с удалением обломков кости, частиц гноя, излившейся крови, омертвевших тканей.
Лечение боли в голеностопном суставе – основные методы
Если болит, постоянно ноет голеностопный сустав, что делать больному? Выбор методов терапии зависит от поставленного диагноза.
При большинстве заболеваний показано консервативное лечение:
- НПВС (Ибупрофен, Кетонал, Мелоксикам, Аркоксиа). Помогают снять воспаление, обезболивают. Применяются в острой стадии любых патологий сустава. Могут использоваться и в форме мазей, которые наносят на пораженную зону.
- Хондропротекторы (Структум, Дона, Хондроитин, Глюкозамин). Принимаются длительным курсом, помогают восстановить хрящ голеностопных и других суставов. Особенно показаны для лечения и профилактики артроза.
- Кортикостероиды (Кеналог, Дипроспан). Вводятся в область сустава, помогают быстро и надолго снять воспаление. В основном, применяются на запущенной стадии артроза, при ревматоидном, псориатическом артрите.
- Противоподагрические средства (Аллопуринол, Колхикум). Помогают снизить уровень мочевой кислоты в крови, устраняют боль и воспаление при подагре.
- Противоотечные препараты (мази Лиотон, Гепариновая). Показаны против отека, для снижения проницаемости сосудов.

После травмирования, а также при артрозе обязательно назначается физиотерапия (магнит, парафин, ванны, электрофорез). Этот вид лечения боли в тканях голеностопного сустава помогает восстановить кровообращение, усилить микроциркуляцию крови, ускоряет реабилитацию и предотвращает различные осложнения. В тяжелых случаях назначается хирургическое лечение. Обычно оно показано только при открытых переломах, отломах костей, нагноении тканей, сложных формах артрита.
Лечение боли в голеностопном суставе может дополняться нетрадиционными способами, но только вместе с консервативной терапией.
Вот эффективные рецепты для лечения болевого синдрома:
- Примотать к ноге кусок соленого сала, оставить на ночь для снятия отека, уменьшения неприятных ощущений.
- Соединить поровну соль и мед, сделать компресс к ноге на ночь.
- Измельчить огурец, приложить кашицу в форме примочки к ноге против воспаления, покраснения. Оставить на 2-3 часа.
- Заварить ложку травы сабельника стаканом воды, настоять час. Пить по 100 мл трижды в день от воспаления курсом в 1 месяц.
Меры профилактики
Чтобы не знать, как болит голеностоп и не столкнуться с заболеваниями сустава, нужно следить за общим состоянием здоровья и соблюдать такие советы:
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
- практиковать разумные физические нагрузки, аккуратно выполнять все упражнения, не забывать про предварительную растяжку и разогрев мышц, связок;
- при ощущении сильной усталости в ногах дать им отдохнуть, прекратить выполнение работы или тренировку;
- во избежание повреждений носить только удобную, анатомически подобранную обувь из натуральных материалов;
- своевременно осуществлять лечение всех воспалительных, инфекционных заболеваний;
- контролировать вес, качественно и разнообразно питаться, пить витамины, при необходимости, применять специально подобранные диеты для похудения.
В возрасте старше 45-50 лет стоит регулярно посещать специалиста для раннего выявления артроза и предупреждения его прогрессирования. Это поможет сохранить здоровье суставов в будущем.
Болят голеностопы часто у спортсменов и у тех, кто пассивному образу жизни предпочитает активный, подвергая их перегрузкам. Это может говорить о развитии опасных заболеваний. При появлении первых нарушений ОДА обратитесь для обследования в нашу клинику.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Методы диагностики
- Методы лечения
- Мнение эксперта
- Программы лечения
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Болит голеностоп: причины
Прежде чем назначить терапию, мы проводим диагностику, выявляем происхождение недуга травма или заболевание.
Болевые ощущения способны спровоцировать хронические патологии:
стопы (поперечное, продольное плоскостопие);
Болят суставы голеностопа, причины подобного состояния:
переломы или растяжения.
Болят лодыжки у людей, страдающих избыточным весом и у представительниц прекрасного пола, если высокие каблуки они носят часто.
Если дискомфорт ощущается только во время подобной нагрузки, то сразу можно исключить подагру и ревматизм.
При появлении этих заболеваний нога в голеностопе болит все время, она не появляется с началом нагрузки и не пропадает потом. Поэтому основной этиологией возникновения болевых синдромов служит повреждение травматического характера. Это растяжение, ушиб, трещина или вывих. При ушибах болят связки голеностопа, отекает конечность.
В результате артроза происходит поражение хрящевой ткани и хрящ становится гораздо тоньше. Своевременное лечение препятствует функциональному разрушению хряща. Болезнь протекает в 4 стадии:
на первой стадии по утрам наблюдается скованность, которая уже через четверть часа проходит, при круговых вращениях ступней слышен приглушенный хруст;
на второй чувствуется усталость при преодолении расстояний меньше 1 км. Утренняя парализованность становится длительнее;
для третьей характерно то, что нога спереди болит вечером и утром. Суставное воспаление сопровождается его увеличением и деформацией;
на четвертой существует угроза наступления дисфункции, несмотря на то, что опухоль совсем исчезает. Хрящ на данном этапе разрушается, поэтому важно обратиться к специалисту как можно раньше, чтобы спасти подвижность и здоровье сустава.
Устранить дискомфорт, найти правильное лечение, провести точное обследование способны только высококвалифицированные доктора, которые знакомы с симптоматикой недуга. Все терапевтические процедуры направлена на:
снятие болевых ощущений;
Мы применяем хондропротекторы, нестероидные лекарственные средства, обладающие противовоспалительным эффектом, глюкокортикостероидные гормоны.
Хондропротекторы применяются для остановки разрушение хрящевых тканей, они укрепляют и регенерируют их. После приема полного курса хондропротекторов структура сухожилия полностью восстанавливается.
Противовоспалительные лекарства снимают отечность и уничтожают очаг заражения. Доктор назначает прием противовоспалительных таблеток до тех пор, пока ступня не примет естественную форму.
Анальгетические препараты принимают только в первые дни. Они позволяют уменьшить болевые синдромы, избавить больного от мучений и вернуть подвижность.
Антибиотики используются при выявлении инфекции в суставной сумке. В среднем курс терапии длится от 4 до 8 дней.
Боль без травмы – результат развития артрита. Выделяют несколько видов воспалений:
Ревматоидный. Он представляет собой сбои, наблюдаемые в иммунной системе, которые приводят к возникновению в сухожилиях патологических реакций. Появляется он постепенно, со временем прогрессирует, вызывая отечность.
Псориатический. Причиной отека выступают кожные высыпания. При этом псориатические бляшки заметны на пораженном месте и распространяются по всему телу.
Септический. Он начинает развиваться тогда, когда в кровь попали микроорганизмы при генерализованной бактериальной инфекции. Если вовремя не начать эффективную терапию недуга, велика вероятность наступления у пациента инвалидности.
Внезапно заболели суставы голеностопа? Если сплетения болят на обеих ногах – это первоначальный синдром нарушения циркуляции крови в периферических сосудах. Это состояние всегда сопровождается сильной припухлостью вен.
Они возникают из-за искривления позвоночных дисков. При его деформации вправо или при воспалении седалищного нерва ощущается покалывание в левой конечности.
Болит пятка при ходьбе? Это первый признак возникновения пяточной шпоры, характеризующейся разрастанием костных тканей.
Кость можно повредить после падения с высоты от 1 метра. Вывихи всегда характеризуются внезапной болью. При переломах тяжело наступать на ногу, поверхность стопы утолщается, появляется гематома. Для его выявления проводится рентгенография, томография.
Затем профессиональный травматолог делает местную анестезию и вручную вправляет деформацию на место, после чего накладывает тугую гипсовую повязку.
Ощущаете дискомфорт? Он может появиться, если лодыжка и мягкая ткань поражена инфекцией. Главными особенностями поражения считается припухлость, покраснение. Болевые синдромы стопы зависят от этиологии патологии, варьируясь от незначительных до жгучих и достаточно резких.
Для диагностики доктор исследует кровь и синовиальную жидкости, делает рентген или УЗИ.
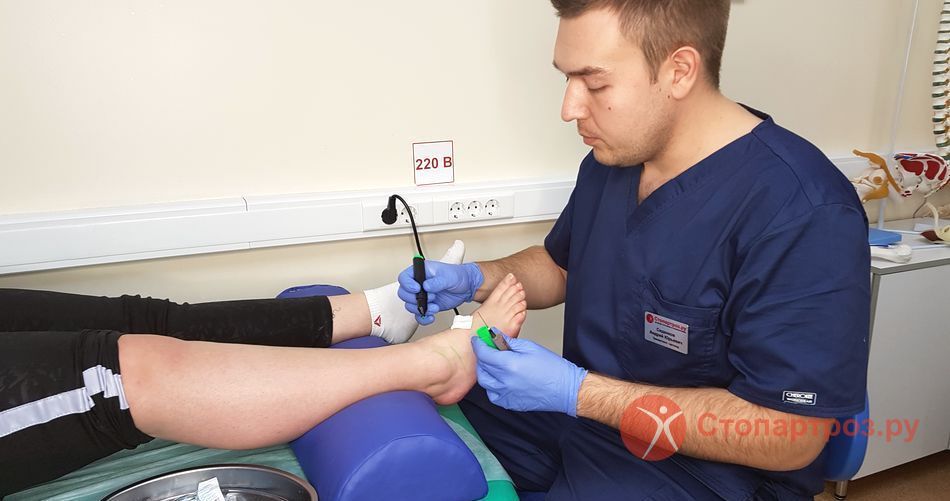 |
| Укол в голеностопный сустав при болях |
Сильная и резкая боль голеностопа без травмы возникает из-за воспаления ахиллова сухожилия. Признаками ахиллита является:
припухлость либо покраснение сухожилия;
Болезненные синдромы проявляются в начале ходьбы, а затем утихают. Диагностика ахиллита проводится рентгенографическими либо ультразвуковыми исследованиями, с помощью МРТ. Устраняет недуг хирург, ортопед. Людям с таким диагнозом они подбирают физиопроцедуры, гимнастику, а также действенные анальгетические мази.
Часто женщины подворачивают лодыжки при хождении в обуви на высоких каблуках. Эти симптомы свидетельствуют о плоскостопии, растяжении связок, перенапряжении или пяточной шпоре. Помочь избавиться от изнуряющей боли может правильно подобранная обувь с толстым каблуком менее 2,5 см. При этом каблук должен быть устойчивый. Обувь на танкетке является оптимальной альтернативой неудобным каблукам.
Нарушение в организме обмена веществ, ежедневное ношение низкокачественной обуви, плоскостопие, несбалансированное питание является основными причинами развития остеофита. Заболевание проявляется в возникновении костных наростов или окостенении участков связочного аппарата. В результате появления остеофитов происходит ущемление капсулы между поверхностью кости (таранной) и наростом, создавая серьезный дискомфорт во время ходьбы.
Деформирующий артроз считается хронической патологией. Он вызывает в хрящах дегенеративные изменения, приводящие в дальнейшем к его деструкции. По мере развития патологии сочленение болит только при нагрузке. На второй стадии возникают такие клинические проявления:
резкая боль вверху стопы по утрам пронизывает при попытках встать на ногу;
каждое движение сопровождается хрустом и скрипом;
преобладает ощущение затруднения движений;
ноги отекают, повышается температура.
Люди с подобным диагнозом подвержены угрозе постоянных вывихов.
Что делать при болях в связках голеностопа?
В случае травм, нужно предпринять такие меры:
положить конечность на горизонтальную поверхность, чтобы она оказалась в состоянии покоя;
наложить тугую повязку из эластичного бинта;
приложить что-нибудь холодное для снятия припухлости;
При возникновении боли не надо терпеть, сразу обращайтесь к нам. Только профессиональный специалист способен правильно поставить диагноз и подобрать эффективный комплекс упражнений.
В каких случаях необходимо срочно обращаться к врачу?
Медицинская неотложная помощь требуется если:
лодыжка опухла и воспалилась;
повысилась температура тела, невооруженным глазом заметны кожные высыпания;
человек не в состоянии самостоятельно передвигаться;
после ушиба дискомфорт ощущается внутри кости.
Диагностика
- УЗИ-диагностика
Неинвазивное исследование показано при воспалении и повреждении мягких тканей, мышц, связок, сухожилий, капсулы суставов с помощью ультразвуковых волн.
Рентгенография
Назначают при травмах: вывихи и переломы костей, заболеваниях суставов: артроз и артрит суставов.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов с информативностью до 99%. Позволяет проводить срезы тканей на любом уровне.
Боль в голеностопном суставе: лечение
В госпитале ортопед осуществляет детальный анализ симптоматики, после чего назначает рентгенографию, компьютерную или магнитно-резонансную томографию и поставит точный диагноз.
Основываясь на поставленный диагноз и учитывая персональные особенности человека, доктор подбирает курс, который будет направлен на:
улучшения тонуса вен и циркуляции крови;
уменьшение проницаемости всех сосудистых стенок;
Если дискомфорт возник в результате артроза либо артрита – врач порекомендует пропить нестероидные препараты. Если болевой синдром спровоцирован получением травмы, накладывается тугая повязка, назначаются:
Медикаментозная терапия заключается в приеме противовоспалительных и анестетических лекарств, которые способствуют регенерации сочленений. Доктора помимо медикаментозной, назначат вспомогательную терапию:
лазерную и физиотерапию;
Мы работаем 15 лет, предоставляя клиентам свыше 20 эффективных методов различной терапии. Если у вас возникли описанные выше симптомы, не стоит терпеть, звоните и приходите к нам!
Мы предлагаем своим клиентам:
скидки пенсионерам и льготной категории лиц;
бесплатную консультацию при прохождении лечения в нашем медцентре;
комплекс индивидуально подобранных упражнений в подарок;
низкие цены на все услуги.
По статистике, 54% переломов и переломо-вывихов голеностопного сустава случаются в молодом возрасте, когда человеку важно сохранять трудоспособность. Эти травмы относятся к тяжелым повреждениям опорно-двигательного аппарата. Даже при качественном лечении они приводят к инвалидности в 3-12% случаев. Поэтому восстановление функций голеностопного сустава требует тщательного подхода, индивидуального для каждого пациента.
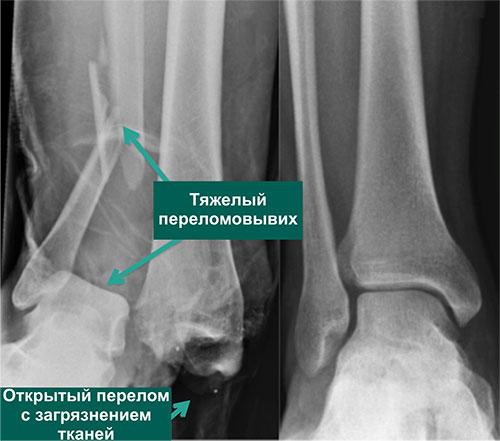
С повреждениями связочного аппарата ситуация аналогична. Голеностоп часто травмируется у спортсменов и молодых, активных людей. У 30-50% из них несвоевременная диагностика или некачественное лечение приводит к хронической нестабильности голеностопного сустава. Она мешает вести активный образ жизни, а со временем и вовсе приводит к инвалидности.
Ранняя диагностика и качественное лечение помогают снизить риск инвалидизации. Более того, повреждения связок, вывихи и переломы гораздо легче лечить вначале, сразу после травмы. При этом шансы восстановить функции голеностопа гораздо выше. А само лечение и реабилитация – менее инвазивны и занимают меньше времени.
Поэтому после травмы лучше сразу же обращаться в хорошую клинику, где применяют самые эффективные алгоритмы диагностики и лечения.
Как восстановить функции голеностопа после травмы
Каким способом врачи будут проводить лечение – зависит от тяжести травмы и характера повреждения сустава. Ведь надрывы связок лечить гораздо легче, чем, к примеру, переломы со смещением или переломо-вывихи. С лечебной тактикой специалисты определяются лишь после обследования пациента, имея полное представление о его состоянии и тяжести травмы.
Для восстановления функций голеностопного сустава используют несколько способов:
- Консервативное лечение. Эффективно при легких травмах, которые не сопровождаются переломами, вывихами и полным разрывом связок. Функции голеностопа восстанавливают с помощью покоя, фиксации эластичным бинтом, обезболивающих и противовоспалительных препаратов, физиопроцедур и ЛФК.
- Гипсовая иммобилизация. Применяют в лечении переломов, при которых нет смещения костных отломком и нестабильности голеностопа. Гипс накладывают и при свежих разрывах и надрывах связок (не позже двух-трех месяцев после травмы). Также гипсовую иммобилизацию используют после остеосинтеза и скелетного вытяжения в качестве завершающего метода лечения.
- Закрытая репозиция с дальнейшей гипсовой иммобилизацией. Применяется при закрытых переломах со смещением. При сопутствующих подвывихах голеностопа ее не рекомендуют использовать из-за высокого риска неудовлетворительного исхода лечения.
- Открытая репозиция с фиксацией погружными конструкциями. Таким путем лечат все открытые и часть закрытых переломов. В некоторых случаях после операции сустав дополнительно фиксируют гипсом.
- Скелетное вытяжение и чрескостный компрессионный остеосинтез. Используются для лечения сложных и застарелых переломов в области голеностопного сустава. Проводится с помощью специальных аппаратов внешней фиксации.
- Хирургическое лечение. Проводится при застарелых повреждениях связок, посттравматическом остеопорозе, тяжелых переломах и переломо-вывихах. Позволяет восстановить функции голеностопа даже тогда, когда другими путями сделать это невозможно.
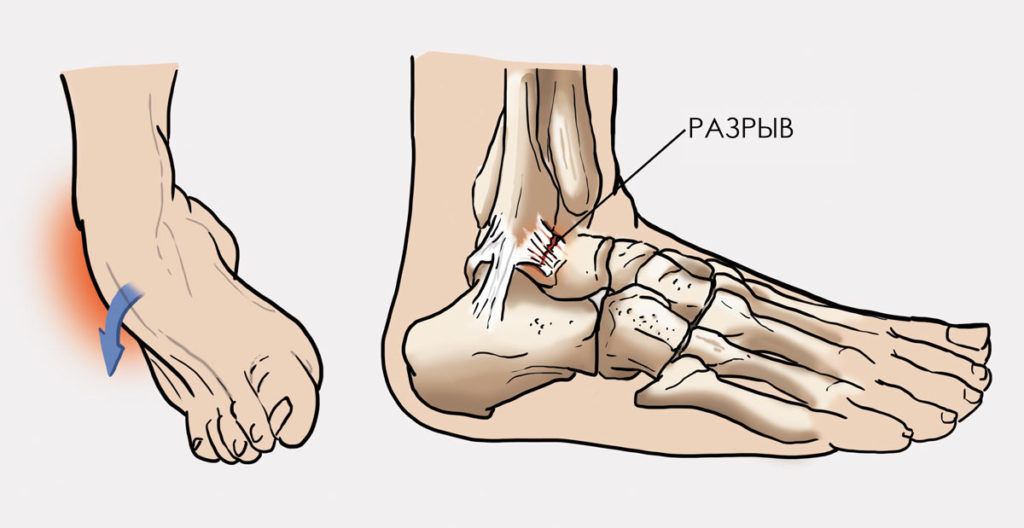
Иммобилизация голеностопа
При полных разрывах и значительных надрывах связок используют гипсовую иммобилизацию или аппараты внешней фиксации. Однако они эффективны только на ранних сроках, пока у человека не успела развиться нестабильность голеностопного сустава. При застарелых травмах, которым больше 2-3 месяцев, эти методы не дают ожидаемого результата.
Если у человека вовремя не обнаружили разрыв связок или он не получил качественного лечения, у него развивается нестабильность голеностопа. В таком случае восстановить функции сустава уже не поможет никакая иммобилизация. И чтобы вернуть трудоспособность, необходимо делать операцию.
Безоперационное лечение переломов
Консервативное лечение возможно лишь когда нет смещения костных фрагментов, а голеностопный сустав остается стабильным. В таком случае больному на 1-2 месяца накладывают гипсовую повязку или предлагают носить ботинок для реабилитационной ходьбы.
Несмотря на доступность и малотравматичность гипсовой иммобилизации она имеет ряд недостатков:
- ограничивает подвижность нижней конечности и затрудняет реабилитацию;
- нарушает периферическое кровообращение;
- вызывает необратимые изменения в нервно-мышечном аппарате голени и стопы.
Чтобы частично нивелировать вред длительной иммобилизации, со второго-третьего дня после наложения гипса человек начинает заниматься лечебной гимнастикой. ЛФК помогает снять отек, улучшить кровообращение в области голеностопа, укрепить мышцы стопы, голени и бедра. А это ускоряет восстановление и препятствует развитию посттравматического остеопороза.
После снятия гипса реабилитация продолжается в течение еще нескольких месяцев. В этот период больному назначают массаж, физиопроцедуры, лечебную физкультуру и т.д. Главная задача этих процедур – укрепить мышцы и связки, улучшить обменные процессы в тканях, нормализовать кровообращение и восстановить функции травмированного сустава.
Закрытая репозиция с дальнейшей гипсовой иммобилизацией
Это распространенный метод лечения, который применяют в основном при переломах лодыжек. Его суть заключается в ручной репозиции костных фрагментов и последующей фиксации голеностопа гипсовой повязкой. Данный метод доступный и малотравматичный, но имеет свои недостатки.
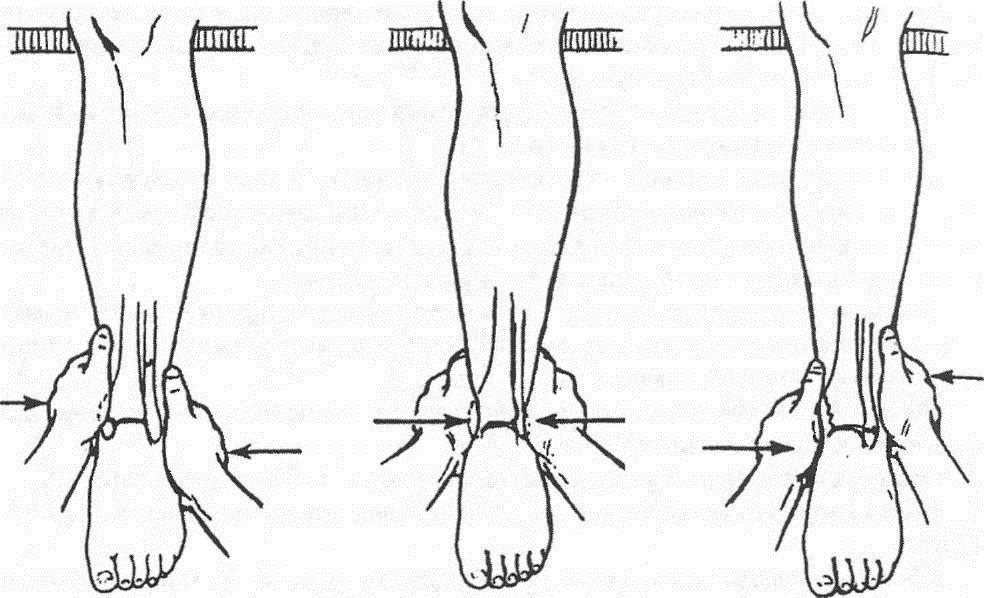
Длительная гипсовая иммобилизация нарушает трофику и ухудшает кровообращение в тканях конечности, вызывая необратимые изменения в нервах и мышцах голени, стопы, голеностопного сустава. Она не обеспечивает достаточно стабильную фиксацию и не гарантирует полную неподвижность отломков. Все это может привести к неправильному сращению костей и образованию ложного сустава.
При сопутствующих вывихах и подвывихах голеностопа закрытую репозицию рекомендуют не использовать. Причина – высокий риск неудовлетворительных результатов лечения.
Самые частые из них:
- послеоперационные контрактуры;
- ложные суставы;
- деформирующий артроз тяжелой степени.
Поэтому многие специалисты предпочитают иной подход к лечению переломов со смещениями. Пациентам трудоспособного возраста они рекомендуют выполнять открытую репозицию с фиксацией костных фрагментов металлоконструкциями. А больным старшей возрастной группы – репозицию под ЭОП-контролем и фиксацию спицами Киршнера.
Открытая репозиция с внутренней фиксацией
Метод применяют для лечения сложных переломов, когда невозможна ручная репозиция отломков и удержание их в нужной позиции с помощью гипса. Чтобы сопоставить костные фрагменты и надежно зафиксировать их, используют погружные элементы и конструкции:
- болты-стяжки;
- винты;
- болты с клеммами-накладками;
- спицы Киршнера;
- болты с гибкой тягой;
- лавсановые ленты и прочее.
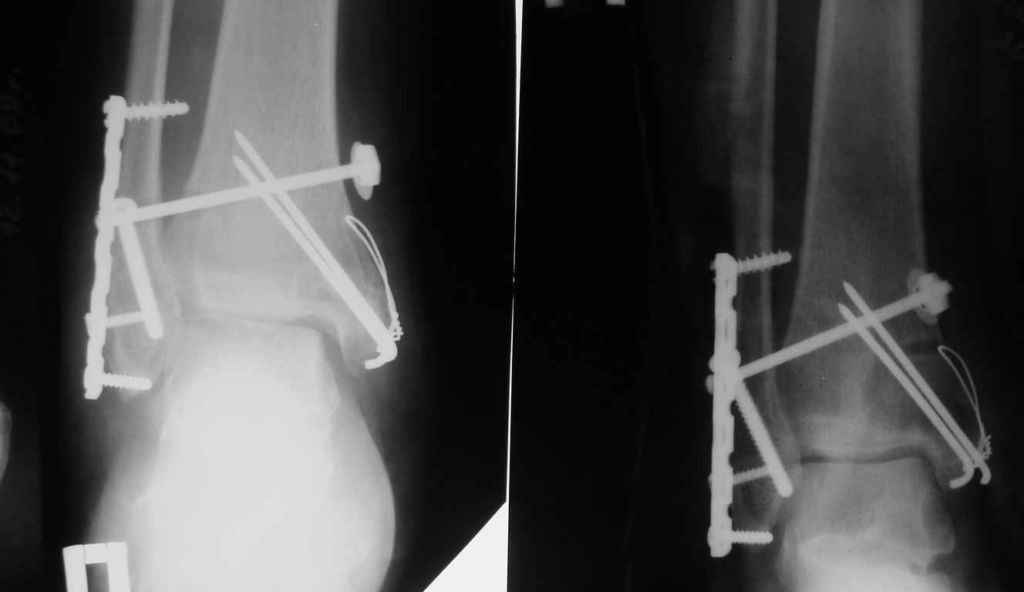
Открытая репозиция обеспечивает одномоментное точное сопоставление отломков и их надежную фиксацию. После операции нередко сохраняется ранняя опороспособность конечности, что позволяет нагружать ее вскоре после операции. И тем не менее многие специалисты уверены, что ни один из методов открытой репозиции не может обеспечить полной неподвижности костных фрагментов. Поэтому после операции пациентам требуется дополнительная гипсовая иммобилизация.
Оперативное сопоставление и фиксация отломков имеет и другие недостатки:
- Травмирование мягких тканей в месте проведения хирургического вмешательства.
- Риск развития инфекционных осложнений.
- Вероятность вторичных смещений отломков из-за несостоятельности фиксаторов.
- Высокая частота развития псевдоартрозов.
В ряде случаев закрытые переломы лучше лечить путем скелетного вытяжения или чрескостного остеосинтеза. Эти методы исключают вмешательство травматолога в естественный процесс заживления. Регенерация ускоряется, поскольку врач не удаляет гематому и не повреждает мышцы, сосуды, надкостницу. А противопоставление отломков и растяжение мягких тканей дополнительно стимулирует регенеративные процессы.
Чрескостный остеосинтез
Сегодня остеосинтез проводят с помощью шарнирно-дистракционных аппаратов и аппаратов для скелетного вытяжения. Методика позволяет надежно зафиксировать костные отломки, что создает идеальные условия для их сращения.

Главное преимущество чрескостного остеосинтеза в том, что он не требует открытого хирургического вмешательства. Недостаток – он не всегда позволяет сопоставить фрагменты костей. Поэтому чрескостный остеосинтез могут комбинировать с операцией. Сначала отломки соединяют хирургическим путем, а зачем кости дополнительно фиксируют аппаратом внешней фиксации.
Реконструктивные операции
С помощью реконструктивных операций лечат застарелые разрывы связок, которые сопровождаются нестабильностью голеностопа. Целостность связок восстанавливают хирургическим путем, после чего сустав фиксируют аппаратом Илизарова. При давности травмы менее 5 месяцев операцию часто делают путем артроскопии. А вот застарелые разрывы требуют открытой реконструкции.
Целостность связок могут восстанавливать:
- местными тканями;
- аллотканями;
- синтетическими эндопротезами.
Пластика местными тканями сопряжена с дополнительной травматизацией донорского участка, поэтому ее выполняют редко. Для восстановления связок чаще используют синтетические ткани или аллосухожилия.
Эндопротезирование и артродез
Операции на голеностопном суставе делают в основном при тяжелом посттравматическом остеопорозе, который сопровождается сильными болями и ограничением подвижности голеностопа.
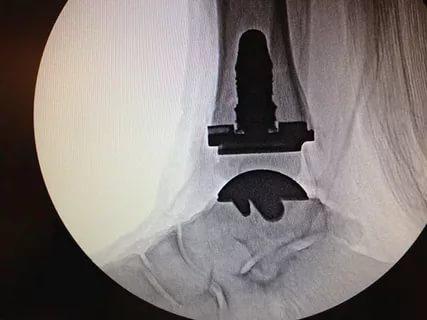
Молодым пациентам чаще выполняют эндопротезирование – замену сустава искусственным эндопротезом. Такая операция позволяет полностью восстановить функции голеностопа. Когда сделать эндопротезирование нет возможности (пожилой возраст, наличие тяжелых сопутствующих заболеваний), больному выполняют артродез – обездвиживание сустава. К этой операции прибегают в крайнем случае.
- Разрывы связок и переломы голеностопа часто случаются в молодом возрасте. Они тяжело поддаются лечению и нередко приводят к инвалидности.
- Свежие травмы лечить намного легче. Чем раньше человек получит медицинскую помощь, тем выше шансы, что функции сустава восстановятся.
- Для лечения травм используют разные методы, начиная консервативным лечением и заканчивая хирургическим.
- Выбор метода лечения зависит от многих факторов. Играет роль тяжесть и давность травмы, нестабильность голеностопа, степень посттравматического остеопороза и т.д.
- Хирургическое вмешательство – радикальный метод лечения. Как правило, операцию делают тогда, когда восстановить функции сустава другими путями невозможно.
Читайте также: