Болезнь кенига коленного сустава операция отзывы
Т.е. в моём случае лучше часто сделать операцию (интервал 2.5 месяца)? насколько я понимаю.
Есть и блокада сустава, и боль, и ОТЁК. По поводу внутрисуставного тела - написано (диагноз с МРТ) - что отслаивается, т.е. на сколько я понимаю, оно ещё не отслоилось. 
т.е. ему нужно помочь. Ещё есть предостережения, что через года три, всё повториться, как и с левой ногой? т.е. остатки отмершего тела снова пустятся в свободное "плавание" по моему злосчастному суставу. 
+ ещё интересно - чувствую дискомфорт не только в одном каком-то конкретном месте, а в нескольких, а написано что только один участок костно-хрящевой поверхности повреждён? что это может быть? (мне делали хрящи, что то отрезали, что то подравняли)
по воводу: хотя обычно это присуще подросткам:
Рассекающий остеохондроз (остеохондрит) суставных поверхностей (болезнь Кёнига) представляет собой ограниченный субхондральный некроз суставного отдела. Заболевание описано Кёнигом в 1920 г. У ортопедических больных частота составляет 0,8%, а среди заболеваний коленного сустава — 2%; у детей встречается сравнительно редко [Диасемидзе А. X., 1976].
Происхождение заболевания по существу остается невыясненным, но продолжают обсуждаться дегенеративные, диспластические, нервно-сосудистые, травматические, эндокринные причины. Сосудистая теория связывает развитие ограниченного субхондрального некроза с микотической эмболией сосудов, питающих ограниченный участок эпифиза [Айзенштейн А. И., 1902; Власенко В. Е., 1964; Башкирова Ф. X., 1973; Ludloff К., 1908; Axhausen A., 1920; Lang F., 1941].
Травматическая теория основывается на возникновении очага рассекающего остеохондроза у молодых лиц, постоянно испытывающих большие физические нагрузки на опорно-двигательный аппарат, наличии травмы, возникновении очага в наиболее нагружаемых участках коленного сустава [Носовицкий С. Я., 1954; Дьяченко В. А., 1958; Масловский Г. К., 1958; Диасемидзе А. X., Миронова 3. С., 1976; Kappis M., 1920; Nagura Sh., 1960. и др.].
Рассекающий остеохондроз возникает в возрасте 11—60 лет, но преимущественно в возрасте 20—40 лет; у лиц мужского пола в 2 раза чаще. Патологический очаг у 93% больных локализуется в коленном суставе, причем у 68% больных с двух сторон; значительно реже — в локтевом, голеностопном и тазобедренном суставах.
В развитии патологического процесса С. А. Рейнберг (1964), Н. Wagner (1964), A. Reichelt (1969) различают две стадии, 3. С. Миронова и А. X. Днасемидзе (1976) — три стадии.
При I стадии имеются боли в суставе и небольшой синовиит, они обычно исчезают после покоя. Рентгенологически выявляется уплотнение кости на ограниченном участке суставной поверхности с узким ограничивающим ободком просветления.
У детей и подростков II стадия характеризуется более выраженными и часто повторяющимися болями, реже — синовитом. У взрослых эти признаки выражены значительнее и носят более стойкий характер. На рентгенограмме определяется отграничение очага (со всех сторон уплотненного костно-хрящевого фрагмента) более широкой зоной просветления.
В III стадии у детей, даже при наличии свободного костно-хрящевого тела, явления синовита чаще отсутствуют, а боли возникают лишь в момент блокады или после повышенной нагрузки. У взрослых могут иметь место выраженные боли, стойкий синовит, наличие блокад, обусловленных ущемлением выпавшего костно-хрящевого фрагмента, нарушением функции сустава и опорности конечности.
Помимо типичных форм рассекающего остеохондроза, 3. С. Миронова и А. X. Диасемидзе выделили нетипичные формы: в виде кистовидного просветления, миниатюрного очага размером 2—4 мм и плоского очага в виде тонкой костной пластинки. Как указывают эти авторы, нетипичные формы трудны для диагностики.
Рассекающий остеохондроз суставных поверхностей у детей, особенно если имеется двустороннее или множественное поражение, наиболее часто следует дифференцировать с множественной эпифизарной дисплазией. У детей, подростков и взрослых также следует иметь в виду повреждение хряща мыщелков бедра и надколенника, сопровождающееся болями и синовитом.
Способы лечения рассекающего остеохондроза зависят от стадии заболевания и возраста больного. В I и II стадии и при атипичных формах у детей и подростков показано только консервативное лечение, которое предусматривает покой и разгрузку, физиотерапевтические процедуры. После выписки из стационара следует исключать перегрузки. Результаты консервативного лечения у детей и подростков обычно хорошие, но не исключаются повторные синовит и боли.
Хирургическое лечение детям показано только при наличии свободного костно-хрящевого фрагмента, создающего блокаду сустава и поддерживающего хронический синовит. После удаления свободного костно-хрящевого тела синовит и боли у детей и подростков, как правило, не возобновляются.
Так что 68% что на второй ноге
У меня такое чувство, что я дойду до того, что смогу скоро сам себя оперировать. 
d(-_-)b
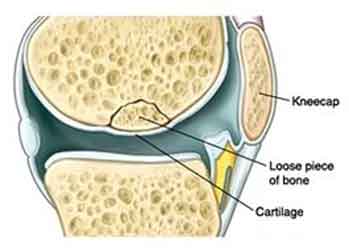
Рассекающий остеохондрит (болезнь Кенига) – явление, представляющее собой омертвление участка кости под суставным хрящом.
Пораженные ткани, покрывающие кости, начинают потихоньку отслаиваться, иногда полностью отделяться от кости, провоцируя образование воспалительного процесса, свободных внутрисуставных тел.
Заболевание часто встречается у лиц мужского пола (возрастная категория 15 — 30 лет).
Недугу также подвержены мужчины более старшего возраста, женщины.
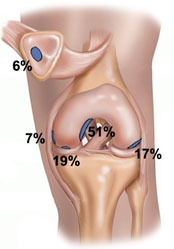
Локализация процесса в латеральном мыщелке варьирует в 9-12% случаев; в медиальном мыщелке — до 75-85% случаев и поражение локализуется в надколеннике до 5% случаев.
 |  |
Причины развития болезни Кенига
Различают несколько факторов, провоцирующих появление болезни Кенига:
- генетический (наследственность);
- слабое кровообращение, обусловленное генетическими факторами; нарушение кровообращения (тромбоз сосудов, отвечающих за питание определенных участков тканей);
- повторяющиеся микротравмы (вывихи, надрывы менисков, нестабильность коленного сустава хронической формы);
- возрастной фактор (быстрый рост скелета), неправильное развитие кости (нарушение процесса окостенения пораженного участка кости);
- эндокринологические недуги;
- конституциональные особенности васкуляризации костей;
- перегрузки, инфекции.
Воздействие вышеописанных факторов незамедлительно ведет к нарушению кровоснабжения костных тканей, последующему образованию очага некроза кости под хрящом. Тромбы образуются в сосудах, нарушая кровообращение, приводящие к омертвению участка костной ткани.
Недуг часто поражает коленный сустав, немного реже – тазобедренный, голеностопный, локтевой, лучевой суставы.
Механизм развития
Болезнь Кенига отличается рядом особенностей, зависящих от возраста пациента. Существует 2 формы недуга – подростковая и взрослая.
- Подростковая форма болезни зачастую лечится медикаментозным путем (характеризуется симптомами средней степени тяжести, не ярко выраженным болевым синдромом). Скорейшему выздоровлению способствуют не полностью сформировавшиеся ткани суставов, большие регенеративные возможности подросткового организма. Недуг у детей/подростков чаще относится к индивидуальным особенностям строения, формирования скелета, часто поддается терапевтическому лечению. Во многих случаях болезнь заканчивается полным излечением;
- Взрослую форму заболевания часто удается вылечить оперативным вмешательством. У взрослого пациента сформировались суставы, скелет, и основная причина заболевания сосудистая патология, что и приводит к некрозу ограниченного участка субхондральной кости.
Здоровые суставы покрыты гладким гиалиновым хрящом, что позволяет суставным поверхностям костей свободно скользить друг относительно друга при движении. Болезнь Кенига разбивает эту идиллию, провоцируя появление болевого синдрома, воспаление в суставе. Происходит отмирание костной ткани, находящейся над этим участком хряща.
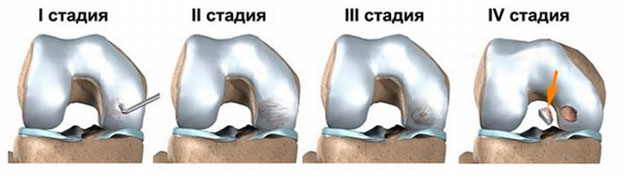
- 1-я степень характеризуется вялым, практически бессимптомным проявлением недуга. Рентген-диагностика не выявляет нарушений целостности тканей на данной стадии. Суставный хрящ начинает понемногу размягчаться, происходит смещение пораженного участка в полость сустава;
- 2-я степень характеризуется образованием уплотнения, отделяющегося от суставной поверхности. Рентгеновский аппарат может запечатлеть пораженные ткани;
- 3-я степень характеризуется асептическим расплавлением поврежденных тканей. Рентгеновский снимок определяет явление как частичный отрыв отмершего хряща;
- 4-я степень характеризуется полным отделением отмершего участка хряща вместе с костью (может образоваться свободное внутрисуставное тело).
Болезнь Кенига отличается медленным, постепенным развитием. Начальные стадии протекают практически незаметно для больного, без особого дискомфорта, болевых ощущений.
Различают следующие симптомы недуга:
- пациент чувствует несильную боль в суставе (начало заболевания);
- выпоты, дальнейшее течение недуга нередко сопровождается скоплением жидкости в полости сустава (периодически повторяющееся);
- прогрессирование недуга означает усиление болевых ощущений в коленном суставе (ходьба), боль утихает при обездвиживании конечности;
- ограничение подвижности сустава (некротизированный участок хряща попадает в полость коленного сустава, блокируя его движение, все это сопровождается болевым синдромом, усиливающимся при ходьбе).
Профилактика недуга заключается в поддержании нормального веса, умеренных физических нагрузках, сбалансированном питании.
Врачи не рекомендуют лечить болезнь Кенига своими силами, используя народные средства, ведь это может обернуться непредсказуемыми последствиями. Старайтесь своевременно обращаться за помощью докторов, чтобы приблизить долгожданный момент выздоровления.
Диагностика
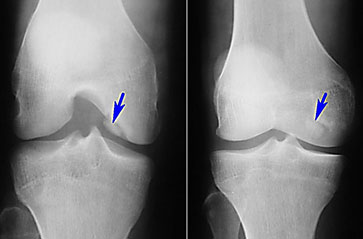
Начальный этап проведения исследования сводится к рентгенологической диагностике коленного сустава. Рассматривая рентгеновские снимки, врач легко определит степень повреждения тканей сустава, стадию развития недуга, также сможет подобрать правильный метод лечения. Однако рентген бессилен перед болезнью Кенига, находящейся на начальной степени развития.
 | 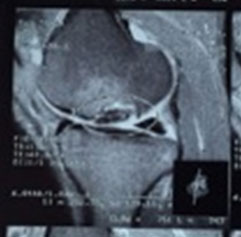 |
Для выявления видимых дефектов хрящевой, костной ткани используется МРТ, по необходимости с контрастирующим препаратом. Контрастирующее вещество вводится внутривенно/внутрисуставно. Поврежденные и здоровые участки по-разному реагируют на препарат (отображает МРТ).
Из методов инструментальной диагностики достаточно эффективным считается УЗИ диагностика.
КТ позволяет с наибольшей точностью определить локализацию костно-хрящевого дефекта, а также площадь и глубину поражения кости.
Современная травматология также использует эндоскопические методы диагностики заболеваний коленного сустава. Атроскопия считается эффективным способом выявления пораженных участков тканей.
Метод предполагает введение в полость коленного сустава эндоскопа (прибора, оснащенного световым излучателем, миниатюрной камерой). Благодаря устройству (артроскопу) врач имеет возможность подробно рассмотреть суставный аппарат пациента.
Лечение болезни Кенига
Начальные этапы болезни Кенига проходят практически бессимптомно, иногда проявляясь несильной болью в области коленного сустава, затем исчезая. Поэтому часто пациенты не обращаются за помощью к травматологу вплоть до наступления следующей, более тяжелой стадии. Медицине известны следующие способы лечения болезни Кенига:
- терапевтический (медикаментозный);
- хирургический.
Консервативным методом лечат подростков и взрослых пациентов (начальная стадия развития недуга). Пациенту ограничивают нагрузку на коленный сустав от 4 до 12 недель, иногда прибегают к иммобилизации сустава. Назначают физиотерапевтические процедуры, противовоспалительное, симптоматическое лечение.
Пациент регулярно проходит обследование (МРТ, рентген). Если болезнь продолжает прогрессировать, медикаментозное лечение заменяют хирургическим.
Операция показана пациентам при неэффективности консервативного лечения, на поздних стадиях развития болезни Кенига. Главная цель лечения – удалить некротическую ткань хряща.
Современная медицина использует следующие виды оперативных вмешательств:
Эндоскопические методы диагностики/лечения заболеваний суставов позволяют проводить малотравматичные операции, после которых период восстановления проходит более безболезненно и быстро.
Хирургическое вмешательство проводится под действием анестезии. Врач делает несколько небольших разрезов, далее внутрь сустава вводится эндоскоп (плюс другие хирургические инструменты). Хирург удаляет отслоившийся участок хряща и кости, формирует отверстия в очаге остеонекроза.
В зависимости от очага некроза и стадии заболевания, доктор проводит забор костно-хрящевого трансплантата из латерального мыщелка бедра, далее переносит полученный материал на места, пораженные болезнью, затем закрепляет имплантат путем заклинивания.
Оперативное вмешательство заканчивается после накладывания швов на кожу. Затем колено пациента фиксируют гипсовой повязкой или ортезом. Далее следует этап восстановления, больному нужно избегать нагрузок, пройти курс реабилитационного лечения.
В запущенных случаях, при больших дефектах, выполняется одномыщелковое эндопротезирование коленного сустава.
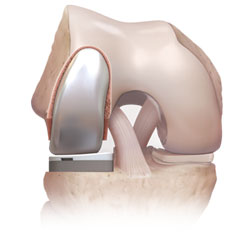 | 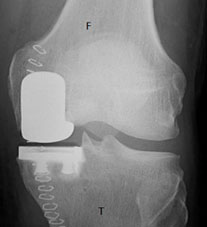 |
Болезнь Кенига ухудшает качество вашей жизни и за короткий промежуток времени приводит к блокаде сустава. В результате заболевания появляется выраженный болевой синдром, (после отслаивания костнохрящевого фрагмента), переходит в стадию хронического разрушения сустава.
Не упускайте драгоценного времени, запишитесь на прием к врачу по телефонам, указанным на страницах сайта.
Мы поможем вам быстро избавится от вашего недуга.
Мне 34 года, женщина, рост 165, вес 50
Астеническое телосложение, всю жизнь сколиоз (я к нему привыкла, стараюсь занимаюсь йогой, бассейном), умеренно занимаюсь спортом (пилатес, йога, кинезис, бассейн, раньше - треккинг), лишнего веса не имею, не курю, пью, катаюсь на велосипеде.
Полгода назад ровно начало болеть правое колено. Почувствовала когда поднималась по ступеням, ощущение, что кость за кость зацепилась, боль в медиальном мыщелке правой ноги. Сначала подумала, что неудачно просто встала как-то, нагрузку не снижала, ходила в зал, колено стало болеть сильнее и сильнее, ныть, потом стало больно подниматься по лестнице, дошло до ходьбы приставным шагом.
Сделала МРТ и начала ходить по врачам. Диагнозы у всех разные.Что делать спустя полгода всё еще не ясно. Денег потрачено много. Сейчас жду квоту на МРТ левой ноги, с ней тоже стали происходить изменения, появились боли, сначала думала что это из-за того, что я перенесла на нее некоторую нагрузку, но теперь кажется что в нем просто тоже были те же процессы, просто боль появилась позже. Лечилась через поликлинику дали направление в местноре НИИТО при Минздраве, там пока квоту на операцию не дали, пока хожу на физио. Но особенно не помогает.
Заключение МРТ ноябрь:
МР картина соответствует участку субхондрального асептического некроза (2 ст) бедренной кости (на уровне межмыщелкового углубления) с признаками перифокального отёка. Начальные дегенеративные изменения медиального мениска, передней крестообразной связки. Минимальный синовит.
После этого диагнозы были от ничего страшного вообще не вижу, там не на что смотреть до болезни Кенига в НИИТО. Несколько врачей склонялись к:
-Повреждение хряща на феморопателлярной поверхности,пателлофеморальный синдром.
Рекомендовали снизить нагрузку, исключить сидение на корточках, делать ЛФК, а если не будет улучшений через 4 месяца значит артроскопия. Все делала как рекомендовали. Улучшений не было. Если лежать на диване становилось хорошо, если ходить 1-2 часа становилось плохо, если ходить на спорт, колени все время как будто уставшие. Резкая секундная боль в медиальном мыщелке никуда не делать. Появляется она при определенных моментах. Нагнуться и перенести вес на колено при попытке взять что-то с пола, или если ногу вдевать в тугой ботинок. Резкая боль появляется и исчезает. Боль эта короткая, но довольно сильная по шкале 1-10, я бы меньше 8,5 не дала.
В поликлинике в начале марта врач травматолог ортопед в диагнозе описала, что это Гонартроз. Прописали блокады. Также сдавала анализ на ревмофактор, не подтвердился.
Дали направление в Ниито. Там сказали, что это болезнь Кёнига 2 ст. И гипотрофия мышц нижних конечностей.
По поводу гипотрофии, мои тренера, у которых я занималась год и продолжаю общаться, говорят что у меня нет гипотрофии на их взгляд. Но может они чего-то не понимают. Мои ноги такие какие были всю жизнь, я всегда в одном весе, 47-50 кг, было время года два когда я весила 60, но наверное это у всех бывает.
Мне рекомендуют все взять еще "третье" мнение.
Отправили на физиотерапию, дмв, ддт с артрозиленом, стимуляция мышц бедер, лазер. Пока улучшений нет никаких. Иногда хуже, иногда лучше. После артрозилена становится лучше сначала, а потом колени ноют такое ощущение, что хуже, вообще есть ощущение, что в них что-то мешает - ощущение что за коленной чашечкой у меня синяки. Колено не блокируется. Правое перестало щелкать, левое "цыкает" не знаю что это, но не хруст, а как бы треск легкий. Если давать на ногу хоть какую-то нагрузку то сразу боли усиливаются, колени ноют. Приходится делать компрессы охлаждающие. Хотя последние полгода я веду скажем так слабоподвижный образ жизни, хожу только по врачам, на неэффективное лфк и физио как на работу. Разбалансировка в коленях есть, порой кажется что как будто обувь тяжела для меня (ношу каблук 4,4,5 см, обувь обычного веса), такое изредка бывает, когда долго хожу, например час по гипермаркету в продуктовом.
Хочу вернуться в спорт, на велосипед, и гулять несколько часов, без ощущения, что мне 94 года. Надо понять что мне для этого надо сделать. Полгода топчусь на одном месте, не могу нормально жить. И не могу понять что надо сделать, чтобы что-то улучшилось.
Но прежде всего хочется понять, это болезнь Кенига или не болезнь Кенига. Сама я готова поверить всему, но те кто ставил мне хондромаляцию, не согласны с Кенигом. Мне нужно еще мнение.
Спасибо. Извините, за сумбурность. Хочется ничего не упустить.
Еще делала УЗИ на оба две недели назад:
Правый коленный сустав:
Ширина суставной щели: наружный 8 мм, внутренний 5 мм
Форма, структура: наружный однородная, внутренний неоднородная
Контуры: неровные
Гематома - гипоэхогенное образование с неоднородной структурой: Внутренний: 26x8 мм
Фрагменты: 6x4 мм
Левый коленный сустав:
Ширина суставной щели: наружный 8 мм, внутренний 6 мм
Форма, структура: наружный неоднородная, внутренний однородная
Контуры неровные
Фрагменты:7x3 мм
Заключение: Бурсит, синовит, гемартроз, обусловленные вероятно разрывом внутреннего мениска правого коленного сустава. Застарелое поврежнение (разрыв) наружного мениска левого коленного сустава. Начальные проявления дегенеративно-дистрофических изменений обоих коленных суставов.
Читать до конца!
В детстве, с 9 лет, родители меня отдали в лёгкую атлетику.
Сначала было привольно, теперь расплачиваюсь.
Занимался до 14 лет. Последние два года занятий были самыми радостными, начал показывать превосходные результаты относительно сверстников, и тренеры начали давать мне большие нагрузки, помни были тренировки по 6 раз в неделю перед соревнованиями. (если интересно, делали из меня стайера 200м-800м)
Дальше, начались боли в левом коленном суставе (левая тогда была толчковая). Были проделаны масса процедур, перечисление сейчас не имеет смысла. Возобновлены тренировки. Начались прострелы в области паха в бедре (тоже слева), при больших нагрузках. Долго ходил по врачам, мать решила что мне хватит заниматься спортом, а то стану инвалидом.
Далее интереснее. через примерно год, блокада сустава, мне 15 лет (1994-1995гг), попал на консультацию в НИИ Вредена (СПб), диагноз - мениск. Артроскопия - результат, удаление внутрисуставного тела. Мениски и связки целы. Операции ожидал пол года.
Быстро очень восстановился, уже через 4-6 недель играл в футбол. Колено идеальное.
Через 3 года всё повторилось (18 лет - 1998-1999гг): левый коленный сустав, но там уже чувствовал внутрисуставное тело, оно свободно гуляло по колену. Обратился туда же. Ожидал операции пол года, артроскопия - удаление внутрисуставного тела + хондропластика медиального мыщелка бедренной берцовой кости.
Прошло 6 лет после последней операции, левое колено берегу.
Закончил институт, женился, всё нормально, повредил правое колено - пошёл в НИИ Вредена (ортопедии и травматологии) - т.е. опять к своим старым знакомым. Диагноз - повреждение мениска. Поминуя о полугодовых ожиданиях операций, я сразу предложил денег мне сказали, что теперь всё равно все операции платные, и что платить предёться так и так, и спросили, важно ли мне чеки (с меня после операции было взято 400$).
Мне на работе, решили оплатить операцию, и чеки мне были не важны, я сказал что мне без разницы, думая что "нашему" человеку будет приятнее без чеков - все понимают о чём я. Положили меня на отделение, сделали операцию. После операции выяснилось - что мениски у меня целые, и что мне удалил повреждённый хряшь, и сделали опять хондропластику медиального мыщелка правой бедренной берцовой кости.
И тут начались проблемы - до этого мне не когда не делали пункций (т.е. это было не необходимо, т.к. было всегда всё ок с послеоперационным восстановлением).. было сделано пока я находился в стационаре (в общем я лежал 2 недели, операция на третий день (7 декабря 2004г, мне уже 24г)), 3 пункции + УВЧ. вроде всё ок, сказали можно идти на работу.
Вышел я на работу, и на не проработав половины дня понял что домой я не доеду. колено всё раздуло и начало дико ныть.
И тут, когда я позвонил врачу. я понял, что на меня забили. т.е. врач, получив деньги, и сделав операцию, больше и знать меня не хочет, и ему без разницы что дальше со мной происходит и как протекает восстановительный послеоперационный процесс. Но по началу я в это конечно не верил, т.е. я давил все мысли в себе об этом, и просто думал что всё так и должно быть.
Короче, пункцию, мне удалось уговорить врача проделать только через два дня, после того, как колено распухло. Мы договорились, я приехал, и моего леч. врача не обнаружил. мне было сказано в ординаторской - он звонил и сказал что может опоздать. посидел я два часа с опухающим коленом. и решил что мне нужно просто пункцию и пошёл просить других врачей чтоб они мне проделали эту процедуру.
было откачено какое то нереальное кол-во крови (не жидкости) из сустава. в итоге, я выяснил что врач в тот день и не появлялся. я подумал, что у всех могут быть проблемы, врачи тоже люди. На телефонные звонки на мобильный телефон он не отвечал (сначала, когда я первый раз дозвонился - он просто повесил трубку. а потом просто выключил - я смог найти и этому объяснение. у него проблемы и у него села трубка.)
прошло ещё несколько дней (
2-3), колено опять раздуло. Я съездил, сделал ОН уже мне пункцию. рассказал как у меня всё хорошо, и что я слишком себя жалею, и отправил домой разрабатывать колено.
Через
неделю, колено опять раздуло. врач не оказался в городе. короче мне удалось его уломать чтобы он упросил другого сделать мне пункцию. прошло 2 дня и мне сделали пункцию. вроде всё ок. начал опять разрабатывать колено, продолжил процедуры. но отёчность осталась. Т.е. в колене не было уже крови, а внешняя отёчность. Она мне конечно мешала разрабатывать колено. Я опять звоню врачу (уже в общей сложности прошло около месяца после операции на тот момент) и говорю, что отёчность от процедур не проходит, и что колено горячее и что то там мне мешает, и больно делать так то и так. Он сказал что мне нужно больше заниматься, разрабатывать колено и о тогда отёчность и пройдёт. Начались бассейн, озокерит и массаж. В итоге, прошло больше двух месяцев, колено отёчное, не сгибается до конца, хожу сам, хромаю. Умоляю меня посмотреть - он очень сильно занят, как всегда и на меня ему нет времени.
Мне уже все (даже массажист) начинают говорить что, что то не так, я к нему. он -> разрабатывай через боль, не ной.
Я понял что это просто предел. Пошёл к главному врачу на отделении (он меня тоже всегда оперировал, а лечащий, только последние 2 раза).
В итоге я был нормально осмотрен, учтено состояние левого коленного сустава, отправлен на МРТ.
Делаю я МРТ (сегодня 16 февраля 2005 года) и мне результат - болезнь Кёнига, правого коленного сустава, частичное отслаивание кости (если интересно могу написать полный диагноз).
Ещё был момент - садился я в машину (сам плохо хожу) и водитель, оказалось, тоже оперировался в НИИ ВРЕДЕНА, и сам, не с чего начал спрашивать кто у меня леч. врач. Я сказал (фамилию называть не буду), он сказал что это . тут было много мата. очень плахой человек. Такого совпадения я не ожидал, т.к. я до самого конца не мог поверить, что человек, который оперировал меня, и вроде бы положительный персонаж, может оказаться таким.
Дак вот, назначили мне осмотр через два дня (пятница), я понимаю что это новая операция светит посему у меня несколько вопросов:
1. Неужели все врачи такие (даже от части) - т.е. кто то тут на форуме говорил, что "вот я дурак, взял 550р нужно было напарить и взять 1000$"
2. Есть ли мне смысл вообще общаться с этим заведением далее, т.е. мне интересно - есть ли ещё в городе СПб приличные клиники с ОПЫТНЫМИ врачами (главный хирург на отделении оперировал меня артроскопами уже 9 лет назад)
3. С человеческо-юридической точки зрения пациент в нашей стране всегда будет ущемлён в своих правах?
И просто инетерсно мнение специалистов на это тему (и по болезни и по проблеме отношения к пациенту)
От безвыходности просто даже не знаю как себя вести и что делать.
P.S. извиняюсь за ошибки.
P.P.S. конечно всё было написано, после получения результатов МРТ, по причини просто выговориться, но это нереально чтобы так было везде, я не верю. Интересно как например - это всё происходит в германии, куда возят наших футболистов делать коленки.
Интересно как например - это всё происходит в германии, куда возят наших футболистов делать коленки.
Нда.. немножко не так всё это в Германии. Но и стОит тоже немножко не так. Это тема не для форума. Я вам написал на mail. Здоровья Вам.
На развитие заболевания могут оказать влияние такие факторы, как изменение гормонального фона, большая нагрузка на суставы вследствие тяжелого физического труда или профессионального спорта, чрезмерный износ опорно-двигательного аппарата, травма, снижение кровотока сустава, наследственная особенность в строении сустава.
Болезнь Кенига начинается с небольшого дискомфорта в области сустава. Заболевание развивается медленно, но в случае травмы может протекать остро и болезненно.
Обнаружили перечисленные симптомы? Запись на приём
Различают четыре фазы развития заболевания:
- для первой фазы характерна некоторая болезненность в пораженном суставе при физической нагрузке. Рентгенологическое исследование может показать очаг распада кости.
- для второй фазы характерен более выраженный болевой синдром, особенно при сгибании в области сустава, отечность за счет присоединения воспалительного процесса. На рентгене очаг поражения более выражен.
- при третьей стадии болезни Кенига происходит неполное отслоение кусочка хряща, при этом боль усиливается, особенно при подъеме по лестнице. На рентгенологическом снимке отмечается тень омертвевшего участка кости.
- на четвертой стадии заболевания все симптомы ярко выражены, на рентгене определяется внутрисуставное тело, так как омертвевший кусочек хряща полностью отделен от кости.
Первым этапом диагностики данных заболеваний является осмотр врача травматолога-ортопеда или ревматолога. Врачом собирается анамнез жизни и профессиональной деятельности человека, информация о перенесенных заболеваниях и травмах.
Рекомендуем обратиться к врачу! 276-00-15
Основа диагностики всех заболеваний опорно-двигательного аппарата – МРТ исследование, кроме этого врачом могут быть назначены рентген пораженных суставов, УЗ-исследование суставов, лечебно-диагностическая пункция сустава.
Для выяснения наличия воспалительного процесса необходимо сдать клинический и биохимический анализ крови, включая специфические белки и анализ крови на наличие инфекций. Дополнительно необходимо сделать рентген легких.
Диагностическая артроскопия показана в отдельных случаях, когда другие методы диагностики не дают точных результатов. Артроскопия – это методика, при которой исследуется полость сустава с помощью комплекса эндоскопического оборудования и инструментов. Система линз, помещенных в металлическую трубку, соединенную со световым кабелем, вводится в сустав, при этом изображение с камеры передается на внешний монитор, по которому врач отслеживает свои действия. С помощью эндоскопии возможно не только детально рассмотреть изменения в суставе, но и сфотографировать патологические процессы и взять кусочек ткани для исследования.
Консервативное лечение болезни Кенига включает в себя назначение противовоспалительных нестероидных препаратов, препаратов улучшающих кровообращение в суставах и восстановление структуры хряща. Назначаются препараты для снятия боли, а также иммуномодуляторы и препараты для поддержания микрофлоры кишечника.
При хирургическом лечении методика определяется в зависимости от фазы заболевания - либо отслоившийся кусочек хряща крепится к месту отслойки, либо он полностью удаляется с полным восстановлением хряща при помощи хондропластики, а именно метода туннелизации.
Перед операцией необходима консультация хирурга, где совместно с пациентом выбирается способ оперативного вмешательства. Врачом планируется дата оперативного хирургического вмешательства, пациент направляется на подготовку к операции. Обязательный набор предоперационного обследования находится в разделе Подготовка к операции.
После консультации врача сосудистого хирурга и УЗДС вен нижних конечностей вам будет рекомендован компрессионный трикотаж либо эластичное бинтование нижних конечностей. Это необходимо для предотвращения возникновения тромботических осложнений во время и после оперативного вмешательства.
Накануне операции с вечера рекомендуется отказаться от обильного приема пищи и сделать очистительную клизму. Также за 2-е недели до и 2-е недели после операции рекомендовано отказаться от употребления алкоголя и курения. В день операции не кушать и не пить.
При поступлении в палату стационара клиники "Первая Хирургия" (которая по вашему желанию может быть одно-, двух- или трехместной), вы выполняете подготовительные мероприятия: снимаете верхнюю одежду, выполняете гигиенические процедуры и туалет, переодеваетесь в одноразовую одежду для операционной и надеваете компрессионные чулки. Питание, все предметы личной гигиены, одноразовая одежда (халат и тапочки) входят в стоимость размещения в палате стационара. С того момента, как вы приехали в клинику "Первая Хирургия" на операцию, и до момента выписки вы будете находиться под постоянным присмотром персонала клиники. 24 часа в сутки вас будут сопровождать исключительно опытные медицинские сестры реанимационного отделения высшей категории со стажем работы более 15 лет.
Накануне или непосредственно в день операции на консультации у врача анестезиолога-реаниматолога вам будет предложен тип анестезиологического пособия. Подробно ознакомиться с видами анестезии и их особенностями в клинике"Первая Хирургия" вы можете на странице отделения Анестезиология.
Хирургическое лечение болезни Кенига проводится под спинно-мозговой анестезией или эндотрахеальной анестезией.
Хирургическое лечение болезни Кенига проводится при наличии неподвижного или полуподвижного фрагмента без патологического вовлечения в процесс суставной поверхности с целью формирования каналов для питания сосудами кости сустава. Операция выполняется при помощи артроскопии через два разреза до 1 см.
Если фрагмент полуподвижный, и дефект кости незначителен, фрагмент прикрепляют на место при помощи рассасывающихся гвоздей или канюлированных винтов (компрессионные типа Герберта).
При большом дефекте кости, его уменьшают с помощью специального аутрансплантата. Свободные внутрисуставные тела удаляют, но при более крупных размерах возможна их фиксация винтом с целью сращения, но если перспектива сращения не велика, то их удаляют с последующим проведением хондропластики.
После операции пациент переводится в палату, ему назначается антибактериальная терапия, при необходимости обезболивающая терапия. Из стационара пациент может быть выписан на следующие сутки после операции.
Снятие швов производится на 7 сутки.
В реабилитационном периоде назначаются хондропротекторы (играют роль смазки в суставе) как в таблетках, так и при помощи внутрисуставного введения. При снятии острого периода назначаются физиопроцедуры, озонотерапия, лечебная гимнастика, бассейн.
От пациента требуется снижения нагрузки на сустав, рекомендуется пользоваться тростью, артезом, ходунками или костылями – теми, что порекомендует врач.
- артроз коленного сустава
- усиление болевого синдрома и ограничение объема движений в суставе вплоть до его блокады.
Консультации, осмотр, диагностику и лечение заболеваний суставов в клинике "Первая Хирургия" проводят ведущие травмотологи-ортопеды г.Москвы с высшей категорией, что предельно снижает риск возникновения осложнений, сводя их к нулю
Лицензия Департамента Здравоохранения г. Москвы № ЛО-77-01-018291 от 25.06.2019
Читайте также:


