Асептический некроз кубовидной кости стопы

Асептический некроз кости.
Причины асептического некроза кости
О роли нарушения кровообращения в развитии асептического некроза свидетельствует отсутствие в ранней стадии заболевания проникновения РФП в некротический участок кости при остеосцинтиграфии и усиления его сигнала после контрастирования при МРТ. Несомненно, также значение циркуляторных расстройств в развитии асептического некроза после переломов и вывихов, сопровождающихся разрывами сосудов, а также при гемоглобинопатиях, которые приводят к агрегации эритроцитов и повышению вязкости крови, или при кессонной болезни. Асептический некроз при болезни Гоше и гиперкортицизме объясняют нарушением микроциркуляции вследствие повышения внутрикостного давления. Это происходит из-за разрастания в костномозговых пространствах гистиоцитов при болезни Гоше и из-за увеличения объема жирового костного мозга при гиперкортицизме. Остеонекрозы часто сочетаются с гиперлипидемией. При нарушениях жирового обмена считается возможной жировая эмболия, обусловленная дестабилизацией и агломерацией липопротеинов плазмы крови или разрывами жирового костного мозга и внекостной жировой ткани. Однако явный этиологический фактор выявляется при асептическом некрозе далеко не всегда.
Причины асептического некроза:
- травма (переломы и вывихи);
- гиперкортицизм;
- гемоглобинопатии;
- кессонная болезнь;
- алкоголизм;
- панкреатит;
- коллагенозы (поражение мелких сосудов);
- болезнь Гоше;
- трансплантация почек;
- подагра и гиперурикемия;
- лучевая терапия;
- нарушения жирового обмена;
- сахарный диабет.
Возникновение некроза объясняют ишемией пораженного участка кости. Показано, что уже в первые 12-14 ч после прекращения кровоснабжения гибнут кроветворные клетки, клетки костной ткани могут оставаться жизнеспособными до 2 сут, а клетки жирового костного мозга — от 2 до 5 сут. Однако не все случаи асептического некроза можно объяснить прекращением кровообращения и, как следствие, развитием некроза костной ткани. Часто при асептическом некрозе не удается обнаружить явных причин. В какой форме происходит при этом нарушение кровоснабжения, не ясно. Морфологически сосудистое русло обычно не изменено. Не подвергая сомнению важность гемодинамического фактора, нельзя исключить роль и других факторов в развитии асептического некроза, в том числе повышенной нагрузки. При нарушениях жирового обмена развитию асептического некроза может способствовать статическая перегрузка, обусловленная увеличением веса. Примером могут быть женщины с послеродовым ожирением, у которых вначале возникает асептический некроз головок бедренных костей, а после того, как они начинают пользоваться при ходьбе костылями, — асептический некроз головок плечевых костей. Это можно объяснить переносом нагрузки на руки. Возможно, причина асептического некроза — несоответствие между кровоснабжением данного участка костной ткани и выполняемой нагрузкой.
Эпифизы трубчатых костей и некоторые губчатые кости, поражаемые асептическим некрозом, находятся в относительно неблагоприятных условиях кровоснабжения. Большая часть их поверхности покрыта суставным хрящом, и лишь небольшая часть остается на долю поверхностей, через которые могут проникать сосуды внутрь кости. К тому же в растущем скелете кровоснабжение эпифизов относительно изолировано от остальной сосудистой сети кости, что ограничивает возможность коллатерального кровотока. В этих условиях повышается вероятность кровоснабжения эпифиза или мелкой кости единственной артерией с отсутствием коллатерального кровоснабжения. Асептический некроз развивается, как правило, в головках костей, а не в суставных впадинах. При этом наиболее уязвимой является головка бедренной кости. Асептические некрозы могут иметь множественные локализации. В таких случаях нужно исключить все известные системные причины.
Некрозы, возникающие в метадиафизах длинных костей, принято называть костномозговыми инфарктами, хотя в процесс вовлекается также губчатое вещество. Они имеют гораздо более благоприятное течение, ограничиваются костномозговой полостью, не затрагивают кортикального слоя и обычно выявляются случайно уже в отдаленном периоде после развития инфаркта. Общность происхождения асептического некроза и костномозговых инфарктов подтверждается случаями их сочетания в одной и той же области.
У детей и подростков:
- головка бедренной кости;
- головка II или III плюсневой кости (вторая болезнь Альбана-Келлера);
- ладьевидная кость стопы (первая болезнь Альбана-Келлера);
- эпифизы фаланг пальцев кистей.
- головка бедренной кости;
- головка плечевой кости;
- блок таранной кости;
- полулунная кость (болезнь Кинбека).
Из числа асептических некрозов исключены варианты оссификации некоторых костей, например пяточной, а также некоторые заболевания, первоначально ошибочно принимавшиеся за асептический некроз. К их числу принадлежит болезнь Шейермана-Мау, рассматривавшаяся как некроз кольцевидных апофизов тел позвонков. Такие некрозы были получены в крайне нефизиологических условиях эксперимента (создание резкого кифоза посредством подшивания хвоста крыс под кожу живота) и никем не подтверждены у человека. В настоящее время преобладает мнение о диспластической природе этого заболевания с расстройством энхондральной оссификации ростковых хрящевых пластинок тел позвонков, неравномерностью роста последних и возникновением локальных выпячиваний в тела позвонков (узлов Шморля). Болезнь Осгуда-Шлаттера возникает в результате микротравматических повреждений, которые происходят у подростков, занимающихся спортом (отрывы мелких хрящевых фрагментов от апофиза бугристости, разрывы волокон самого этого сухожилия, хронический тендинит и бурсит).
Болезнь Кальве характеризуется равномерным уплощением тела позвонка, и в большинстве случаев при ней выявляется эозинофильная гранулема.
Патоморфологически при асептическом некрозе различают несколько зон. Зона собственно некроза характеризуется гибелью всех клеток, в том числе и жировой ткани. Теоретически она должна стать гипоинтенсивной на Т1-взвешенных изображениях при МРТ, однако она может длительно сохранять нормальный для костного мозга сигнал или проявляться другими изменениями сигнала. Имеются указания на возможность длительного сохранения депо липидов и после гибели клеток.
В случае частичного поражения кости, возникают реактивные изменения за пределами зоны некроза. По ее периферии находится зона ишемии, в которой клетки жирового костного мозга могут сохраниться как менее чувствительные к гипоксии. На месте ишемической зоны со временем образуется реактивная зона, отграничивающая некротический участок от живой кости. Некроз вызывает воспалительную реакцию с формированием на границе с некротической зоной грануляционной ткани, рассасывающей некротическую кость. Еще дальше к периферии клетки жирового костного мозга трансформируются в фибробласты или остеобласты, которые продуцируют атипичную волокнистую кость в виде пластов на поверхности некротизированных костных трабекул. За этой зоной располагается зона гиперемии неповрежденной кости.
Остеонекроз не получает прямого отображения на рентгенограммах и выявляется благодаря вторичным реактивным изменениям в окружающей костной ткани.
- Повышенную плотность некротической зоны объясняют ее выключением из обмена, вследствие чего она сохраняет исходную плотность, выделяясь тем самым на остеопеническом фоне, который обусловлен усиленной резорбцией окружающей живой костной ткани в зоне гиперемии.
- Некротический участок отграничивается от неизмененной костной ткани реактивной зоной (если поражается не вся кость, а только ее часть).
Рассмотренные процессы приводят к ослаблению прочности костных структур. В результате продолжающейся механической нагрузки происходит импрессионный перелом, раньше всего проявляющийся деформацией контура суставной поверхности.
Поскольку суставной хрящ получает питание из суставной синовиальной жидкости, ишемия не повреждает его: в отличие от артрозов, длительно сохраняется нормальная ширина суставной щели. У детей даже развивается гиперплазия суставного хряща с расширением суставной щели.
В дальнейшем пораженная кость или часть кости подвергаются сплющиванию в направлении наибольшего давления, обычно по оси конечности, и отграничивается от живой костной ткани. Изредка один или несколько фрагментов некротической кости отторгаются, становясь свободными внутрисуставными телами. Отграничение некротической кости характеризуется развитием грануляционной ткани на границе с зоной некроза и остеосклероза по периферии. Это отображается на рентгенограмме как двойная кайма по периферии участка остеонекроза. На рентгенограммах отмечаются внутренняя кайма просветления и наружная кайма уплотнения, в некоторых случаях наблюдается только остеосклеротическая кайма. На Т2-взвешенных изображениях МРТ внутренняя кайма имеет повышенную интенсивность сигнала, а наружная — низкую. На Т1-взвешенных изображениях обе зоны выглядят как единая кайма с низким сигналом. Следует учитывать, что такая кайма при МРТ может возникнуть из-за эффекта химического сдвига (особенно при импульсных последовательностях GRE).
Рассмотренная последовательность событий типична для асептического некроза головки бедренной кости и с теми или иными вариантами наблюдается при других локализациях остеонекроза.
На более ранних этапах течения асептический некроз костей проходит одни и те же стадии (некроза, импрессионного перелома, сплющивания) независимо от возраста пациента. В дальнейшем течение асептического некроза отличается в несозревшем и в созревшем скелете. У детей асептический некроз завершается восстановлением костной ткани. Это возможно при реваскуляризации пораженного участка кости, которая происходит в процессе врастания в него соединительной ткани. По-видимому, играют роль также регенераторные потенции хряща в этом возрасте, который подвергается гиперплазии и также врастает в пораженный участок. В исходе заболевания кость остается деформированной, однако структура ее восстанавливается полностью или почти полностью. Такое течение асептического некроза у детей послужило основанием для выделения ряда стадий, отражающих врастание хряща и соединительной ткани в некротическую кость и репаративные процессы в классической схеме Аксгаузена. У взрослых регенеративная способность хряща утрачена или резко ослаблена: восстановление костной ткани не происходит, а процесс рассасывания некротической кости затягивается на годы, завершаясь тяжелым артрозом с дефектом пораженной кости. Именно поэтому у взрослых не может быть той стадийности развития асептического некроза, которая отражена в схеме Аксгаузена.
Особая форма поражения субхондральных отделов костей — ограниченный асептический некроз, который занимает часть суставной поверхности. Степень распространения асептических некрозов различна — от тотального поражения субхондрального отдела кости, мелкой кости запястья или предплюсны до изменений, ограничивающихся небольшими участками. При этом ограниченные асептические некрозы отличаются определенным своеобразием и рассматриваются как особая форма. С другой стороны, рассекающий остеохондроз Кенига, рассматривавшийся ранее как ограниченный асептический некроз, имеет травматическое происхождение.
Выделяют 3 группы асептических некрозов:
- распространенные асептические некрозы в незрелом скелете;
- распространенные асептические некрозы в зрелом скелете;
- ограниченные асептические некрозы.
Асептический некроз кости – это болезнь, которая вызывает некротические изменения в костной ткани без участия болезнетворных организмов. Вероятно, связано с нарушением кровообращения в определенной области костной ткани. Может возникать как у детей, так и взрослых, но в большинстве случаев отмечается в стадии быстрого роста длинных костей, а значит, в детско-подростковом периоде.
Некроз может развиться в любой кости. В настоящее время известно до 40 различных форм, различающихся местоположением. Чаще всего проявляется болью в месте возникновения патологических изменений, а также снижением подвижности сустава.
Причины асептического некроза кости
Неизвестно, в чем причина болезни, хотя считается, что это связано с нарушением кровообращения в конкретной области костной ткани.
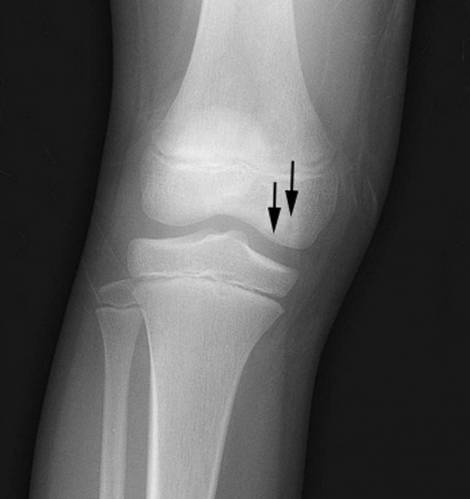
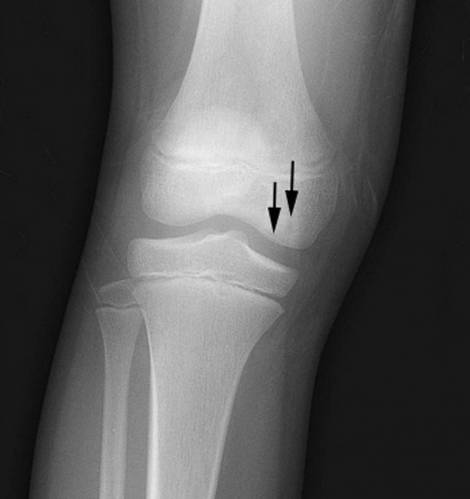
Некроз коленного сустава.
Уменьшенный или заблокированный поток крови в сторону кости, может быть вызван различными факторами:
- травма, перелом или вывих может привести к повреждению соседних кровеносных сосудов, в результате чего развивается гипоксия и дефицит поступающих энергетических субстанций, что вызывает некроз;
- приток крови может уменьшиться в результате стеноза просвета сосуда. Причиной этого является накопление жировых клеток в стенках кровеносных сосудов и развитие атеросклероза, а также в результате накопления деформированных клеток крови в сосуде в случае серповидно клеточной анемии;
- в результате применения некоторых лекарственных препаратов, а также в ходе некоторых заболеваний, например, некроз головки и шейки бедренной кости или повышения давления в кости, что приводит к ограничению притока крови в сторону кости.
Особенно уязвимы к асептическому некрозу кости являются:
- люди длительно применяющие глюкокортикостероиды;
- больные ревматоидным артритом;
- люди, у которых была диагностирован волчанка;
- люди, злоупотребляющие алкоголем в течение нескольких лет, поскольку происходит отложение жировых клеток в стенках сосудов, что влияет на приток крови к кости.
Детско-подростковая форма развивается на растущих костях, чаще всего, на таких, как голова бедренной кости, бугристость большой берцовой кости, головка второй плюсневой кости. Может включать в себя также и другие кости, например, позвоночник или таза. На данный момент известно 40 форм некроза костей у детей и подростков.
Симптомы и лечение асептического некроза кости
Симптомы: сначала боль, которая проходит после отдыха, сниженная подвижность больного сустава, хромота, может появиться отек, болезненность при нажатии. Боль может излучать на другие части тела, например, при некроза кости таза боли излучают в пах или вниз, к колену.
Асептический некроз кости диагностируется при радиологическом исследовании. Лечение заключается в защите поврежденной кости от неблагоприятных механических воздействий и создание условий для восстановления мертвой кости с как можно меньшими отклонениями от нормального состояния.
Для симптоматического лечения используются нестероидные противовоспалительные препараты, чтобы уменьшить возникшую боль и уменьшить воспалительные реакции, которые сопровождают некроз кости. Также было показано, что прием бифосфатов, применяемых в лечении остеопороза, замедляет процесс омертвения кости. Рекомендуется также снижение физической активности той части тела, в которой присутствует некроз кости. В некоторых случаях необходимо хирургическое лечение.
Длительность заболевания зависит от того, когда оно появилось – от года до четырех лет. Шанс на полное излечение выше при внесуставном некрозе. В случае изменений суставов прогнозы менее благоприятны. Если болезнь обнаруживается слишком поздно или её не лечить, то в более позднем возрасте она приводит к дегенеративным изменениям и искривлениям.
Среди остеохондропатии существуют болезни, мягко и незаметно разрушающие косточки. При них не случаются острые болевые синдромы с лихорадкой, общим плохим состоянием, тем не менее действия этих невидимых киллеров костей могут привести в итоге к импрессионному перелому (таким термином недавно стали называть переломы эпифизов и метафизов). Примечательно, что эти заболевания развиваются не только у взрослых: часто они затрагивают именно детей. К таким патологиям относится асептический некроз кости — болезнь Келлера (по некоторым источникам, Келера), поражающая ладьевидную и плюсневые кости стопы.
Что такое болезнь Келлера?
Ладьевидная или плюсневая кость стопы необъяснимо начинает уплотняться, деформироваться, распадаться на отдельные фрагменты. Этот процесс длится примерно год, после чего начинается обратный медленный процесс восстановления, но восстановленная кость уже не обладает прежней первозданной структурой, а становится более грубой и крупной.
Восстановительный период короче и эффективнее у маленьких детей: чем больше возраст, тем медленнее восстанавливается кость, и падают шансы успешного консервативного лечения. Поэтому выявление болезни Келера в самом раннем детском возрасте (вместе с плоскостопием, вальгусными или варусными деформациями, сколиозом) имеет определяющее значение.
Так что же собственно запускает некротический костный процесс?
Асептический некроз может быть вызван:
Однако даже наличие всех этих факторов вместе не означает, что при них обязательно разовьется некроз. Болезнь Келлера — это редкая детская патология с до сих пор так и невыясненной этиологией. Вероятность заболевания в несколько раз повышается, если оно есть в семейном анамнезе.
Различают две формы заболевания: болезни Келера 1-го и 2-го типа. Чем они отличаются друг от друга?
Болезнь Келлера 1-го типа
Болезнь Келлера 1 — это асептический некроз ладьевидной кости стопы. Патология в основном протекает в форме одностороннего поражения, редко затрагивая обе стопы вместе. Страдают ею дети от трех до семи лет, преимущественно мальчики.
Помимо общих причин, способствовать появлению детского некроза стопы могут:
- Развитие некоторых болезней детского возраста, например, рахита.
- Инфекционные, аллергические воспалительные процессы.
- С медиальной (внутренней) стороны на тыльной поверхности стопы появляется припухлость.
- В стопе появляется умеренная ноющая боль, усиливающаяся при ходьбе.
- Ребенок начинает прихрамывать и старается наступать больше на наружную сторону. У него постепенно формируется неправильное варусное положение стопы (симптом этот проявляется в повороте пятки вовнутрь и в стоптанной с наружной стороны обуви).
На рентгене заметны следующие клинические признаки:
- уплотнение субхондральной костной структуры, измельчение и уплощение ядер окостенения на начальных стадиях;
- расширение суставной щели;
- распадение кости на несколько фрагментов с ровной или остроугольной поверхностью — симптом поздней болезни Келлера;
- постепенное приобретение клиновидной костью плоской, а далее вогнутой по контуру полумесяца формы.
Нарастание клинических симптомов происходит в течение одного года, затем начинается обратный процесс с уменьшением признаков заболевания, который длится примерно столько же.
Весь полный цикл болезни занимает от двух до трех лет.
При диагностике важно не перепутать недуг с костным туберкулезом или нарушениями процессов окостенения.
Лечение заключается в соблюдении таких правил:
- Полное снятие в период боли нагрузки со стопы: для этого прибегают к наложению гипса на четыре недели.
- После того, как гипс снят, начинается физиотерапия: электрофорез с новокаином, ионофорез, лечение теплом.
- Для разгрузки продольного свода используют ортопедические стельки или ортопедическую обувь.
- Ребенка, во избежание перелома ладьевидной кости, нужно ограждать весь период болезни от активных игр, прыжков, бега.
Пренебрежение лечением болезни Келера, безответственность родителей приводят к деформациям ладьевидной кости и стопы, развитию продольного плоскостопия, формированию неправильной походки у ребенка.
Некроз головок плюсневых костей (болезнь Келлера 2)
Если некроз поражает одну или сразу несколько головок плюсневых костей, это симптомы болезни Келера второго типа.
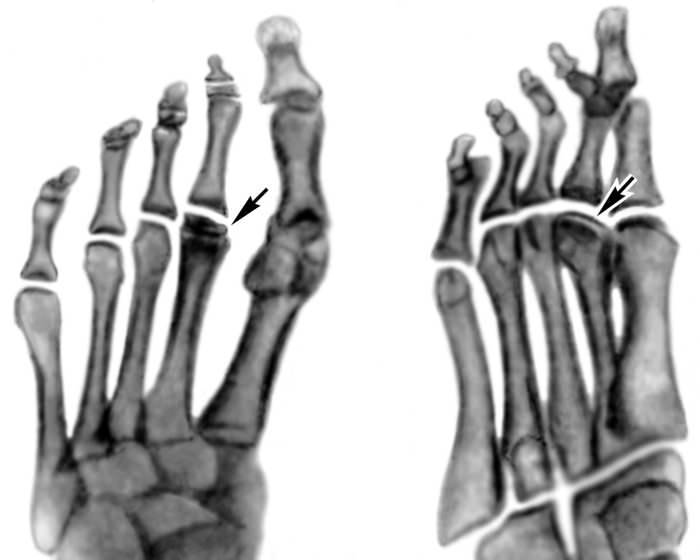
Болезнь Келера 2-го типа — подростковый некроз, поражающей главным образом вторую или третью головки плюсневых костей (чаще всего вторую) у лиц от 12 до 18 лет. В отличие от патологии первого типа, болезнью Келлера II заболевают чаще девушки.
Причины — все те же, описанные в начале статьи. Добавить здесь можно, что источником постоянных подростковых нагрузок, приводящих к болезни Келера II может стать профессиональная спортивная, цирковая или балетная деятельность.
- Увеличение головок (одной или нескольких): в их области возникает припухлость, которая может распространяться на кости предплюсны.
- Болевые симптомы:
- вначале больно только ходить (ообенно мучительной становится ходьба босиком или в обуви со слишком тонокой или мягкой подошвой по камням и нервоностям);
- постепенно нога начинает ныть и в состоянии покоя;
- при надавливании на пораженную головку боль усиливается.
- Развивается продольно-поперечное плоскостопие.
- Пораженные пальцы деформируются и укорачиваются.
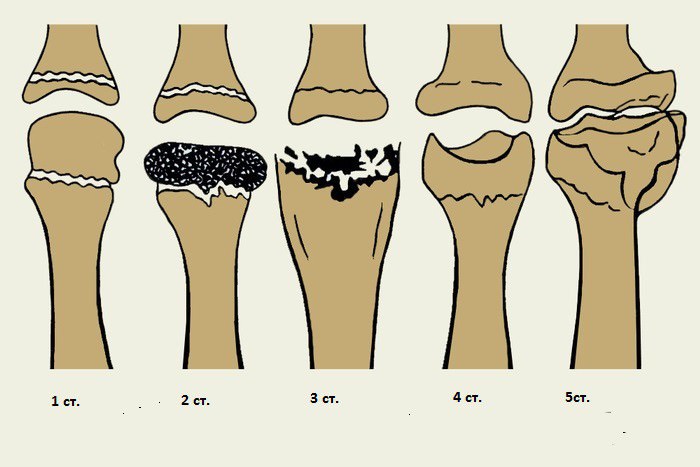
Степени заболевания хорошо определять не при помощи клинического осмотра, а путем анализа рентгеновского снимка. Всего различают пять степеней асептического некроза плюсневой головки:
- Первая степень. На рентгене заметны участки повышенной плотности, форма головки не изменена.
- Вторая степень: Выраженная плотная костная структура плюсневой головки. Головка становится площе, ее высота меньше, а суставная щель прилегающего плюснефалангового сустава — заметно шире.
- Третья степень. Головка разделяется на несколько фрагментов, разных по размеру и контуру.
- Четвертая степень. Восстановление структуры (репарация):
- рассасывание участков некроза;
- слияние фрагментов в одно целое;
- образование костных балок — грубых утолщений, пронизывающих всю структуру;
- утолщение и укорочение головки и изменение ее формы: она становится вогнутой, острой по краям;
- сужение суставной щели.
- Пятая стадия. Деформирующий артроз, который можно расценивать как последствия асептического некроза. Симптомы на этой стадии, как у типичного артроза:
- резкое снижение межсуставного пространства;
- бахрома остеофитов по краям прилегающих суставных поверхностей;
- выраженные деформации и ограничение подвижности пальцев.
Болезнь Келлера II нужно отличать:
- Иммобилизация больной ноги на месячный период.
- Восстановление функций стопы при помощи лечебной гимнастики, массажа, иглорефлексотерапии, магнитной, световой терапии, УВТ, грязелечения, солевых ванночек для ног и иных методов.
- ортопедические стельки или обувь при поперечно-продольном плоскостопии.
У болезни Келера благоприятный прогноз, то есть возможно полное восстановление функций кости, при условии правильного лечения.
Хирургическое лечение детской и подростковой болезни Келлера применяется редко.
Излечение основывается на соединении естественного компенсаторного восстановления кости (великого чуда природы) и создания благоприятных условий для этого — посильной задачи для человека разумного.
- Необходимо следить за равномерной и посильной физической нагрузкой ребенка или подростка, а не отдавать его с пупа в профессиональный спорт, балет или цирк. Тут уж приходится выбирать между амбициями, высокими результатами и здоровьем своего чада.
- Подбирать детям практичную удобную обувь.
- При первых признаках деформаций стопы (плоскостопия), проводить его терапию при помощи ЛФК и ортопедических стелек.
- Продумывать питание детей до мелочей, с учетом незаконченного роста костей и детского мышечно-связочного аппарата.
Профилактика асептического некроза в раннем возрасте, особенно если есть подобные болезни и у родственников, поможет человеку и во взрослой жизни, а это крайне важно, так как восстановительные процессы в костях у взрослых снижаются, а у пожилых стремятся к нулю. И когда асептический некроз, подобный болезни Келера, начинается, скажем в головке бедра у человека в летах, он представляет из себя весьма серьезную опасность.
АСЕПТИЧЕСКИЙ НЕКРОЗ ТАРАННОЙ КОСТИ
- Главная
- Травматология
- АСЕПТИЧЕСКИЙ НЕКРОЗ ТАРАННОЙ КОСТИ (current)
Таранная кость – это одна из костей стопы, которая формирует нижний отдел голеностопного сустава. Основной ее функцией является передача массы тела на поверхность стопы: ладьевидную, пяточную и кубовидную кости. Таранную кость можно поделить на три части: блок, головку и задний отросток. Таранная кость покрыта суставным хрящом.
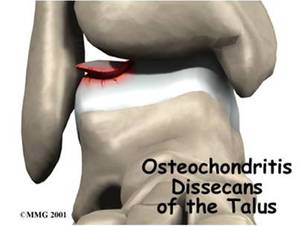
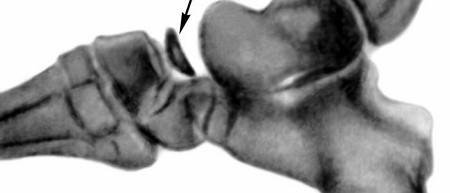
Асептический некроз таранной кости (отделившийся фрагмент хряща)
Приблизительно у 25 % больных точно установить причину асептического некроза таранной кости не удается. А из выявленных причин называют следующие:
- злоупотребление спиртными напитками;
- длительный прием некоторых гормональных препаратов (преднизолон, метипред и т.д.);
- разные травмы голеностопного сустава;
- подверженность резким перепадам давления (например, у дайверов);
- чрезмерные нагрузки на сустав (физические или лишний вес);
- некоторые виды медицинских процедур (химиотерапия, лучевая терапия, диализ, трансплантация органов).
Сейчас уже установлено, что только сочетание нескольких причин может спровоцировать это заболевание. Увеличивают риск развития остеонекроза такие хронические болезни, как диабет, болезнь Гоше, волчанка, серповидно-клеточная анемия. Некроз может начаться на фоне сильной усталости или нервного напряжения.
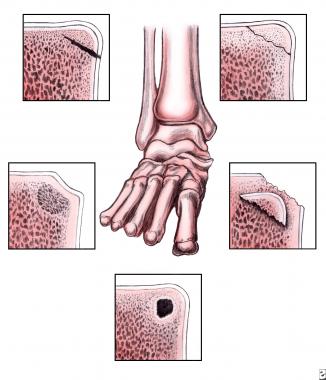
Стадии асептического некроза таранной кости
Боль, хромота, а со временем, нарушение функции сустава (ограничение движений) позволяют предположить наличие остеонекроза. Усиление боли при асептическом некрозе происходит постепенно, но большинство заболевших хорошо помнят, когда она появилась впервые.
Чтобы диагностировать асептический некроз и выяснить стадию заболевания, применяют разные методы:
Но рентгенологическое исследование на ранних стадиях остеонекроза не позволяет увидеть никакой патологии. Именно поэтому обязательными считаются магнитно-резонансная или компьютерная томографии, которые позволяют выявить эту болезнь в любой стадии практически со стопроцентной точностью.
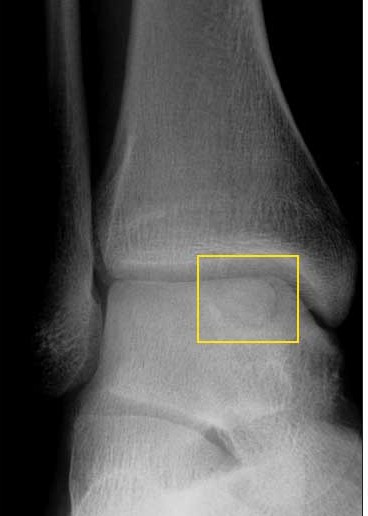
МРТ и рентгенограмма при асептическом некрозе таранной кости
Методы лечения асептического некроза разделяют на консервативные и оперативные. С помощью консервативного лечения можно замедлить прогрессирование болезни, оно предполагает:
снятие болей и уменьшение воспаления с помощью приема нестероидных противовоспалительных препаратов и кортикостероидов;
применение сосудорасширяющих препаратов для ликвидации застоя кровообращения и препаратов, которые стимулируют восстановление костной ткани , а также, препаратов для реперфузии зоны некроза (илопрост) ;
назначение лечебной физкультуры и массажа для усиления сократительной функции мышц;
применение различных физиотерапевтических процедур , ударно-волновая терапия ;
использование ортопедических стелек для нормального распределения нагрузки на стопу
К сожалению, остановить развитие остеонекроза, даже выявленного на самых ранних стадиях, невозможно. Сегодня не существует лекарственных препаратов и медицинских приборов, способных положительно влиять на течение болезни. Операция является единственным способом значительно облегчить состояние больного.
При поражении таранной кости проводят следующие виды операций:
Хондропластика (замещение пораженного участка фрагментом, взятым из бедренной кости или искусственными материалами)
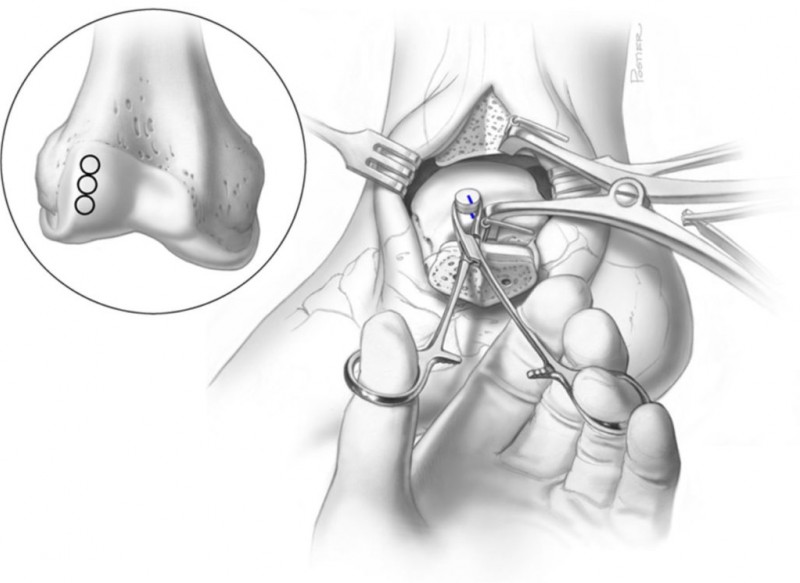
Туннелизации (просверливание пораженного участка).
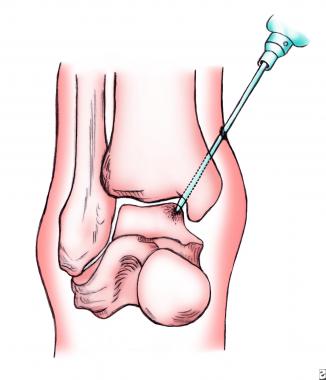
В запущенных случаях может выполнятся операция удаления таранной кости
Решение о том, какая операция необходима, принимается лечащим врачом с согласия пациента.
Важно не терпеть боль и надеяться на то, что она пройдет, а своевременно обращаться к доктору. И тогда будет возможность быстро восстановить функции сустава
Артроскопия голеностопного сустава
Артроскопия- это высокоинформативный метод, одним из преимуществ которого является особенностью которого является высокая точность при проведении операции.
Артроскопия является прекрасной альтернативой обычной операции с широким доступом, которая до сих пор популярна в нашей стране и часто используется в практике. Главными преимуществами методики является ее малая инвазивность, благодаря которой восстановительный период проходит в более быстрые сроки.
Важно отметить, что при артроскопии значительно снижается риск послеоперационных осложнений, связанных присоединением хирургической инфекции (менее 1% от всех артроскопических операций). Еще один плюс артроскопических операций – отсутствие широкого послеоперационного рубца, который неизбежен при обычной операции на суставе, операцию удается выполнить через небольшие (несколько миллиметров) разрезы-проколы, которые быстро заживают и во многих случаях вообще не оставляют следов
Еще один плюс артроскопических операций – отсутствие широкого послеоперационного рубца, который неизбежен при обычной операции на суставе, операцию удается выполнить через небольшие (несколько миллиметров) разрезы-проколы, которые быстро заживают и во многих случаях вообще не оставляют следов.
Рис. 25. Артроскопия голеностопного сустава.
Лечение пяточной шпоры в большинстве случаев консервативное (физиотерапевтическое, противовоспалительное, иногда рентгенологическое), которое наряду с рационально выбранными ортопедическими стельками приносит длительный положительный эффект. Однако, очень редко, купировать болевой синдром консервативными методами не удается. В этом случае выполняется эндоскопическое вмешательство.
Рис. 27 Ахиллобурсит
Лечение в большинстве случаев консервативное (физиотерапевтические воздействия (противовоспалительные препараты, ЛФК). При стойком болевом синдроме и отсутствии эффекта от консервативного лечения применяют эндоскопическое иссечение слизистой сумки. В любом случае при выборе способа лечения необходима консультация врача.
Данной проблемой занимается 3 травматологическое отделение, доктор Сливков К.А.
Copyright Центр травматологии и ортопедии
2 Стадии развития
Асептический некроз таранной кости является очень серьезным заболеванием, которое в зависимости от стадии своего развития может привести к серьезным и порой непоправимым осложнениям.
В зависимости от уровня поражения некроз подразделяется на формы:
- полный некроз – суть данного заболевания заключается в том, что происходит полное или частичное омертвление кости;
- глубокий некроз – характеризуется тем, что происходит полное омертвление глубинных слоев тканей;
- локализационный некроз – особенностью данной стадии является то, что происходит поверхностное повреждение, при котором некротизируется внешняя поверхность кости.
Помимо всего прочего, при обращении человека в медицинское учреждение с признаками некроза при постановке точного диагноза заболевание классифицируется, и определятся по четырем стадиям, каждая из которых имеет свои особенности:
- Первая стадия – характеризуется тем, что болевые ощущения проявляются периодически и заболевание не оказывает влияние на двигательные функции. Поражение кости в данном случае происходит только на десять процентов. Продолжительность данной стадии составляет около шести месяцев.
- Вторая стадия – у человека появляются сильные болевые ощущения, вследствие чего ограничивается подвижность и на кости наблюдается появление трещин. Данная стадия, как и первая, имеет продолжительность около шести месяцев.
- Третья стадия – боли проявляются сильно и постоянно, что способствует уменьшению подвижности, а поражение ткани кости диагностируется приблизительно на пятьдесят процентов. Продолжительность этой стадии составляет около 2, 5 лет, в отдельных случаях переход болезни в четвертую стадию может произойти уже через полтора года.
- Четвертая стадия – характеризуется полным разрушением тканей и омертвлением кости. Длительность четвертой стадии от шести месяцев и более.
Регулярные боли в ногах снижают качество жизни
Какое лечение и реабилитацию выбрать при полиартрозе
Судя по картине МРТ, эти нарушения являются результатом такого заболевания как полиартроз, т.е. артроз нескольких суставов опорно-двигательной системы, с преимущественным поражением суставов нижних конечностей. Кистовидные перестройки свидетельствуют об избыточной нагрузке на эти сочленения, нарушения кровоснабжения в них. Полиартроз полностью победить невозможно, это довольно стойкий процесс, но вполне возможно добиваться длительных ремиссий, т.е. отсутствия обострений, и замедлить или остановить прогрессирование заболевания. Артроз таких стадий может давать разнообразные клинические проявления — боли (постоянные или после нагрузок), ограничение подвижности в сочленениях, хромоту. Может и не быть каких-либо постоянных жалоб, особенно вне физических нагрузок. Но, в любом случае, данные изменения со стороны суставов нужно подвергать лечению. Оно должно быть комплексным, т.е. включать определенный набор процедур, выполняемых в один день в течение всего курса. Это физиолечение, массаж нижних конечностей, различного рода разгрузки суставов, лечебная физкультура, лекарственные блокады околосуставно и внутрисуставно, прием хондропротекторов, при обострении — противовоспалительных препаратов. Лечиться следует в дневном или круглосуточном стационаре ортопедического профиля. Вне обострения или через 2-3 месяца после него хороший эффект может оказать санаторно-курортное лечение в санаториях, специализирующихся на болезнях опорно-двигательного аппарата. Проводить лечебные мероприятия следует регулярно, обычно один-два раза в год. Пациент с артрозом должен избегать ударных физических нагрузок, подъема тяжестей. При неэффективности консервативной терапии врач ортопед решает вопрос о целесообразности оперативного вмешательства – ревизионной артроскопии, либо замены сустава эндопротезом.
Читайте также:


