Артроз коленного сустава после артроскопии
Деформирующий остеоартроз (ДОА) крупных сустав широко распространен во всем мире, а заболеваемость им составляет 8-12%. Известно, что артроз коленного сустава (гонартроз) чаще всего встречается у людей старше 55 лет. Однако в последние годы наблюдается рост заболеваемости среди лиц средней возрастной группы (40-55 лет). У молодых пациентов с артрозом часто возникает необходимость в артроскопии коленного сустава. Операцию делают для того, чтобы замедлить прогрессирование болезни и перенести эндопротезирование на более поздние сроки.
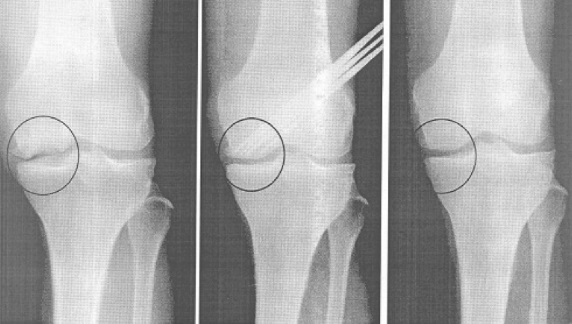
Деградация внутреннего мыщелка.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
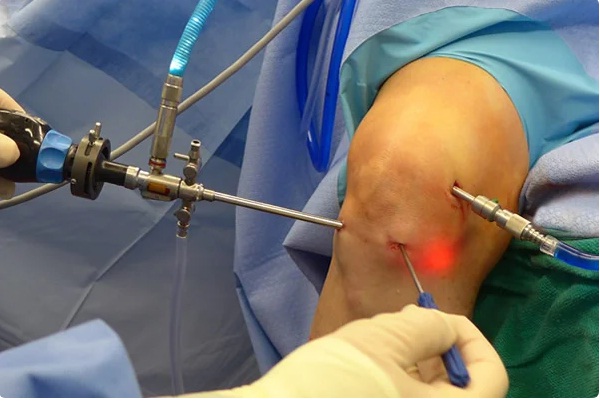
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Как проводится вмешательство
Операция выполняется под спинальной или периферической регионарной анестезией. Во время артроскопии пациент находится в сознании и может наблюдать за всем происходящим на экране.
Перед хирургическим вмешательством кожу в области коленного сустава обрабатывают с соблюдением всех правил антисептики. Затем хирург делает несколько небольших разрезов. Через них он вводит в полость сустава хирургический инструментарий и артроскоп с камерой. Во время операции изображение выводится на экран, чтобы хирург мог выполнять нужные манипуляции под визуальным контролем. За ходом хирургического вмешательства может наблюдать и сам пациент.
Операция при артрозе коленного сустава 3 и 4 стадии
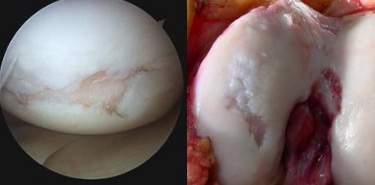
Разрушение хрящей при выраженном артрозе, вид через артроскоп.
В запущенных случаях, по особым медицинским и социальным показаниям, пациентам рекомендуют артродез. Это операция отчаяния, которая предусматривает полное обездвиживание сустава. В таком случае сохраняется опороспособность конечности, но ее функции сильно страдают.
Типы операций при гонартрозе
Сегодня существует несколько видов артроскопических вмешательств. Наиболее распространенные из них:
- Артроскопический лаваж и дебридмент — санационная операция, в ходе которой хирург промывает суставную полость и удаляет из нее фрагменты разрушенных хрящей.
- Хондропластика (мозаичная, коблационная, абразивная) — операция, направленная на восстановление разрушенных хрящей. Вместе с выполнением хондропластики хирург может удалять искривленные мениски, менять форму поврежденных связок и капсулы и т.д.
- Плазменная абляция — воздействие холодом на суставной хрящ. Вызывает уплотнение коллагена в хряще и тем самым улучшает его структурное и функциональное состояние.
- Лазерная артроскопия — предусматривает воздействие на хрящи, субхондральную кость, мениски и синовиальную оболочку специальным лазером. Это высокоэффективная методика, которая пока что используется редко, но продолжает активно внедряться в клиническую практику.
Пациентам, у которых нарушены осевые параметры конечности, вместо артроскопии чаще всего делают корригирующую остеотомию. Операция более инвазивна, но дает гораздо лучший эффект. Она позволяет восстановить ось нижней конечности и добиться хороших функциональных результатов.
Осложнения и последствия
Артроскопия — наиболее безопасная из всех операций на коленном суставе. В редких случаях она может сопровождаться интра- и послеоперационными осложнениями: повреждением нервов, растяжением внутренней боковой связки, затеком внутрисуставной жидкости или кровоизлиянием в суставную полость. Очень редко возникает инфицирование и нагноение. Частота развития осложнений при артроскопических вмешательствах составляет не более 1-2%. Для сравнения: после эндопротезирования неблагоприятные исходы операции и осложнения возникают у 4% пациентов.

Послеоперационная реабилитация
Восстановительный период обычно длится не дольше двух месяцев. А послеоперационные раны заживают в течение 10-14 дней.
В первые дни после артроскопии больному требуется щадить конечность и придавать ей возвышенное положение. Для профилактики тромбоэмболических осложнений ему также необходимо носить компрессионное белье. Лечебную гимнастику пациенту назначают уже на следующий день после операции. Сначала больной занимается в постели, лежа на спине, а затем — в положении стоя.
Подведем итоги
Артроскопические операции эффективны при гонартрозе 2-3 стадии, когда сохранена ось нижней конечности. Они позволяют улучшить функциональное состояние колена и временно избавиться от симптомов артроза. Но скорее всего через несколько лет коленный сустав все равно придется заменить. Поэтому артроскопию следует рассматривать только как временную меру, позволяющую отложить эндопротезирование.
Пациентам с запущенным остеоартрозом следует рассматривать другие варианты хирургического лечения. Наиболее эффективной операцией в этом случае является тотальное эндопротезирование коленного сустава.
Что такое артроз коленного сустава?
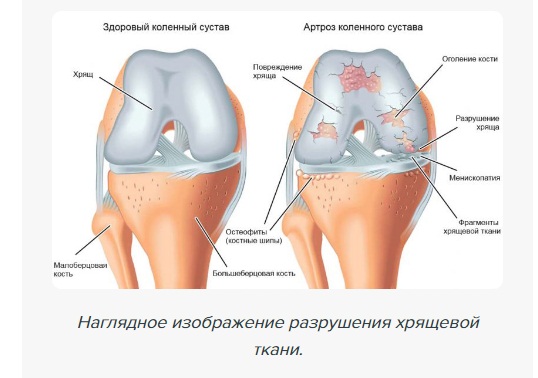
Артроз коленного сустава (второе название - гонартроз) – наиболее часто встречающаяся патология в группе поражений суставов. Это хроническое дегенеративное заболевание, для которого характерны деформация, а также разрушение хрящевых тканей в области колена. Отсутствие лечения артроза может привести к полной потере функций и обездвиживанию всей ноги.

Артроз суставных хрящей в первую очередь ограничивает подвижность колена вплоть до полного его обездвиживания.
Кроме того, сопутствующим синдромом болезни являются достаточно сильные боли.
Сначала изменения видны исключительно на молекулярном уровне, и только потом они начинают затрагивать химико-физические характеристики хряща, который, в свою очередь, со временем изнашивается, становится тонким и расслаивающимся.

При гонартрозе происходит разрушение хряща сустава и оголение костной ткани. Вследствие чего утрачивается амортизирующая функция хрящевой прокладки.
Чтобы обнаружить подобные отклонения, необходимо вовремя проводить диагностику. При отсутствии в жизни больного должного лечения может произойти полное разрушение хряща и обнажение кости.
Группы риска.
Чаще всего артроз встречается у женщин, несколько реже – у мужчин. Среди факторов, влияющих на возникновение патологии, особо выделяют варикоз и ожирение. Именно поэтому в группе риска находятся дамы старше 45 лет.
В молодом возрасте с проблемой сталкиваются спортсмены и люди, ведущие активный образ жизни – причиной тому становятся многочисленные травмы, которые они получают в ходе постоянных тренировок.
Стоит отметить, что по последним исследованиям гонартрозом страдает порядка 15% всего населения планеты. Некоторые находятся на первых стадиях болезни, а потому просто могут не обращать внимания на симптомы.
Причины возникновения гонартроза.
К основным факторам появления патологии можно отнести следующие:
В частности, вывихи, переломы, нарушения работы менисков – причина возникновения гонартроза в юном возрасте. При повреждении колена блокируется возможность совершать движения ногой, и в этой ситуации лечение часто включает фиксацию конечности. Это нередко становится основанием ухудшения кровообращения и, в том числе, посттравматического артроза.
Также порой вызывает возникновение заболевания.
Спортивные занятия должны учитывать особенности конкретного организма и, конечно, возраст пациента. Случается, что в пожилом возрасте спортсмены продолжают свои тренировки, не меняя уровня активности, что способствует постепенному возникновению растяжений, микротравм и даже переломов.
Все эти травмы наносят суставам большой вред. Чтобы избежать возрастных изменений такого типа, нужно внимательно относиться к возможностям своего тела – следует либо снижать нагрузки, либо проводить профилактические физиотерапевтические процедуры, своевременно посещать доктора.
Одна из весьма распространённых причин множества болезней, в том числе, и гонартроза. Мало того, что ожирение способствует появлению тех же микротравм, но и сами повреждения переносятся людьми с избыточной массой тела гораздо тяжелее – колено восстанавливается медленнее, ведь нагрузка на него очень велика. Тяжелее всего приходится тем, у кого большой вес сочетается с варикозом – у них патология может очень быстро прогрессировать до последней стадии.
К сожалению, гибкое тело не является панацеей от развития гонартроза, а, напротив, иногда даже способствует ему – дело в том, что люди, привыкшие выполнять упражнения на растяжку, нередко обладают слабой чувствительностью ног, а потому не замечают повреждений и травмируют конечности раз за разом, не обращаясь при этом к доктору.
А также псориатические заболевания колена способствуют скоплению синовиальной жидкости в суставной полости и, соответственно, разрушению хрящевых тканей.
Не дают элементам организма получать достаточно количество минералов и полезных веществ, что сказывается на состоянии костей, связок, хрящей.
Однозначно влияют на здоровье человека, поэтому стоит избегать эмоциональной усталости и, по возможности, стараться чередовать умственную и физическую активность, устраивать себе отдых и не забывать о прогулках на свежем воздухе.
Симптоматика.
К основным симптомам можно отнести:
На первых этапах ощущаются не сильно и порой могут не беспокоить больного годами, а именно – до тех пор, пока не случится первого обострения или перехода на вторую стадию патологии. При этом боль не возникает резко – она появляется постепенно, преимущественно давая о себе знать при совершении человеком физических нагрузок.
Заметны на последних этапах, изначально может казаться, будто колено немного припухло, и только со временем деформируется сильнее.
Накопление синовиальной жидкости превышает допустимые значения и тогда развивается киста Бейкера, проявляющаяся в виде плотного образования на задней поверхности сустава. При таком диагнозе лечение оказывается вполне успешным, оперативное вмешательство требуется не всегда.
Как правило, параллельно с тугоподвижностью развивается и деформация. На третьем этапе сгибание уже невозможно, а боли мешают нормальному сну.
Характерен для второй и третьей стадий. Его необходимо отличать от хруста, который может появляться у здорового человека. При артрозе он очень резкий, болезненный, вызывающий дискомфорт.
Стадии развития артроза колена.

Стадии артроза коленного сустава на рентгенографии.
| 1 стадия | Может протекать бессимптомно, для неё бывают характерны: быстрая утомляемость ног, лёгкое снижение подвижности сразу после пробуждения. Боли либо отсутствуют в жизни пациента, либо совсем незначительны. На снимке рентгена видны лёгкие неровности. Иногда между костями наблюдается лёгкое сужение просвета, диагностировать проблему можно только при помощи дополнительных обследований. |
| 2 стадия | Эта фаза характеризуется более яркими симптомами. От самой небольшой нагрузки возникает дискомфорт – для этого достаточно совершить даже простой разворот ноги. После отдыха болевой синдром отступает, но при повторных попытках совершить упражнения боль вновь возвращается. Кроме того, добавляются хруст, деформация, прогрессирует синовит. Хруст усиливается вместе с развитием болезни. Также внутри сустава скапливается лишняя жидкость. |
| 3 стадия | Болезненные ощущения становятся нестерпимыми, они уже не зависят от внешних факторов, а появляются сами по себе. Сгиб ноги невозможен, возникает дискомфорт от перемены погодных условий, кроме того, наблюдается искривление. Если нет соответствующего лечения, то человек приходит к инвалидности. |
Лечение артроза коленного сустава.
Консервативные методы включают:

Уколы гиалуроновой кислоты - это эффективный способ восстановления хряща и лечения артроза на начальных стадиях развития.
- Приём медикаментов;
- Инъекции гиалуроновой кислоты (ферматрон);
- Мануальную терапию и массаж;
- Использование хондропротекторов;
- Лечебную физкультуру;
- Магнитотерапию;
- Другие физиотерапевтические методы.

Артроскопия при артрозе позволяет восстановить утраченные функции при минимальных повреждениях коленного сустава.
Если консервативный подход не помогает, то врач назначает операцию. На сегодняшний день наиболее безопасным и эффективным видом операции по праву считается артроскопия. Данный метод малоинвазивен и в некоторых случаях применяется и на ранних стадиях развития, а иногда – просто с целью постановки диагноза.
Он позволяет продлить срок службы сустава, при этом не требуя долгого восстановления.
В процессе артроскопии доктор делает два небольших надреза, через которые доктор вводит артроскоп и другие инструменты. Операция даёт возможность удалить участки тканей и осколки, которые вызывают боль.
Реабилитация после артроскопии.
Восстановление после артроскопии, проведённой для лечения гонартроза, не требует постоянного пребывания в стационаре. Достаточно лишь периодически посещать медицинский центр для прохождения курса мероприятий, которые могут включать следующие процедуры:
- ЛФК;
- Лимфодренажный массаж;
- Магнитотерапию;
- Инъекции гиалуроновой кислотой;
- УВТ;
- Ультразвуковую терапию;
- Массаж;
- Электромиостимуляцию и другое.

Ударно-волновая терапия - современный метод реабилитации после артроскопии и консервативного лечения гонартроза.
Какие именно будут назначены процедуры, зависит от общего состояния пациента и индивидуальных особенностей.
Профилактические меры.
На сто процентов застраховаться от артроза невозможно – иногда к нему есть генетическая предрасположенность. Однако довольно простые жизненные правила помогут задержать патологию в развитии и жить полноценно долгие годы:
- Тщательно подходите к подбору тренировочного плана, изучайте упражнения на предмет нагрузки на суставы;
- Периодически проходите курс массажа;
- Ведите здоровый образ жизни и питайтесь правильно и сбалансированно – заботьтесь о том, чтобы в организм поступали все необходимые минералы, витамины;
- Не сидите долго в неподвижной и неудобной позе;
- Не забывайте про кардио-тренировки средней интенсивности;
- Контролируйте свой вес.
Области проведения артроскопии. Хирургические инструменты, используемые при артроскопическом вмешательстве. История. Преимущества.
- Назад
- Вперёд
- Вы здесь:
- Артроскопия. Лечение и реабилитация суставов. СпортКлиника.
![]()
- Болезни суставов
![]()
- Артроз коленного сустава
- Артроскопия
- Артроскопия коленного сустава
- Артроскопия плечевого сустава
- Артроскопия тазобедренного сустава
- Операция на коленном суставе
- Операция при разрыве мениска
- Кинезиотерапия по системе Neurac
- Артроз суставов
- Повреждение мениска коленного сустава
- Вывих плечевого сустава
- Повреждение ПКС
- Хондромаляция надколенника
- Разрыв задней крестообразной связки
- Артроз коленного сустава
- Еще.
- Отделения клиники
- Спортивная травматология
- Ортопедия
- Неврология
- Реабилитация суставов
- Ваши вопросы
- Медицинская лицензия

Кузнецов
Игорь Александрович.
Главный врач клиники. Хирург, травматолог-ортопед. Профессор, доктор медицинских наук.

Величко
Константин Евгеньевич
Хирург. Травматолог-ортопед. Кандидат медицинских наук.

Полькин
Андрей Георгиевич
Консультант заболеваний и повреждений кисти. Кандидат медицинских наук, врач высшей категории.

Валетова
Светлана Васильевна
Консультант заболеваний и повреждений кисти. Кандидат медицинских наук

Иванов
Артем Васильевич
Травматолог-ортопед. Специалист по биомеханике. SIDAS - эксперт.

Дубовик
Виктор Викторович Травматолог-ортопед.

Бояринцев
Александр СергеевичТравматолог-ортопед.

Шулепова
Елена КонстантиновнаФлеболог, хирург.Хирург высшей категории. Заслуженный врач России.

Ворыпин
Юрий Дмитриевич

Кальмус
Ольга Игоревна Врач анестезиолог-реаниматолог.

Янь Нгуен Руководитель направления реабилитации. Физиотерапевт, кинезиолог. Представитель чешской школы реабилитации.

Озолинь
Марк Айварович Врач ЛФК. Спортивный врач. Реабилитолог.

Харвонен
Ирина Сергеевна Врач спортивной медицины и ЛФК.

Кремлева
Марина Владимировна
Специалист по реабилитации.

Старикова
Юлия Евгеньевна
Специалист по реабилитации.

Кудряшов
Андрей Викторович
Специалист по реабилитации.

Старовойтов
Евгений Александрович
Если артроз прогрессирует, врачи часто назначают операцию – артроскопию. Специальный эндоскопический инструмент, оснащенный видеокамерой, вводится внутрь сустава и выводит на монитор изображение с многократным увеличением. Процедура выполняется под наркозом, дает пациенту хорошие прогнозы, однако требует серьезного, очень ответственного отношения в период восстановления. Каких рекомендаций необходимо придерживаться, чтобы избежать осложнений в виде спаек, контрактур и рецидивов?

Не так страшна артроскопия коленного сустава, как реабилитация после нее
Что происходит во время раннего восстановительного периода
После окончания операции до удаления дренажной трубки проходит 2-3 дня. Это и есть ранний восстановительный период, в течение которого:
- вводят обезболивающие и антибактериальные препараты;
- на область разреза накладывают асептическую повязку;
- прикладывают пузырь со льдом;
- рекомендуют использовать специальный бандаж или эластичный бинт для иммобилизации, чтобы предотвратить отек.
Любые нагрузки на колено противопоказаны. На этом этапе лечения артроза или остеоартроза важно соблюдать постельный режим. Кровать должна быть такой, чтобы прооперированная нога занимала устойчивое положение. Нагрузки на конечность необходимо строго дозировать – по рекомендации лечащего врача.

Ортез и костыли – обязательные спутники пациента в раннем восстановительном периоде
Упражнения для восстановления функций коленного сустава
Уже в раннем восстановительном периоде и по его окончании пациенту назначают упражнения для укрепления мышц вокруг прооперированного сустава. Выполнять их следует под контролем инструктора, постепенно увеличивая интенсивность и продолжительность.
На вторые сутки после операции разрешены легкие вращения в голеностопе. Чуть позже – по согласованию с врачом и инструктором по ЛФК (как правило, в течение 3-7 дней после операции) – пациент выполняет такие упражнения:
- Сгибание ног в коленях в положении лежа на спине так, чтобы действие не причиняло боли.
- В положении лежа на животе придавливание ногой валика, уложенного под стопу.
- Подъем выпрямленной ноги на 30 см и удержание ее на весу в течение 5 секунд.
- Сгибание ног в коленях лежа на спине с напряжением ягодичных мышц.
- В положении стоя боком у стены – подъем выпрямленной конечности на 45° над поверхностью пола (затем аналогичное действие, но со стопой, развернутой наружу).
Через неделю после артроскопии рекомендуют уже другой, более интенсивный комплекс упражнений, где большинство действий выполняются в положении стоя. Если состояние сустава позволяет, можно подключить велотренажер или беговую дорожку.
В разные периоды после артроскопии коленного сустава выполняют разные упражнения.
В первую неделю после операции:
С первой по четвертую неделю:
С пятой недели до конца второго месяца:
Медикаментозное лечение артроза после артроскопии
Артроскопия не приводит к моментальному выздоровлению, поэтому в период восстановления необходима медикаментозная помощь. Пациенту прописывают нестероидные противовоспалительные средства для предупреждения осложнений. Не обойтись также и без приема хондропротекторов, например препарата Структум, Доны или Эльбоны.

Через две недели после артроскопии можно восстанавливаться на беговой дорожке
Как наладить режим питания
После хирургического лечения остеоартроза колена очень важно получать с пищей вещества, направленные на укрепление прооперированных тканей. Организм не должен испытывать дефицита в белке, жирных кислотах Омега-3, сере и селене. Поэтому в этот период в рацион рекомендуют включать:
- творог и кисломолочные продукты;
- сыры;
- сгущенное молоко;
- яичный желток;
- сухофрукты;
- морские водоросли, креветки, мидии, морепродукты;
- бульон, заливное, холодец;
- компоты, морсы, фруктовые желе и мармелады;
- минеральную воду.

Правильная диета поможет избавиться от лишнего веса
Можно ли всего этого избежать?
Артроскопия коленного сустава – это непростое хирургическое вмешательство, требующее от пациента терпения и внимательного выполнения всех рекомендаций. Ее часто практикуют при второй и третьей стадиях артроза, в то время как справиться с проблемой можно и другим, малоинвазивным способом.

- Основные мероприятия в стационаре
- Этапы восстановления
- Методы реабилитации
- Прогноз и профилактика осложнений
- Отзывы
- Видео по теме
Восстановление после артроскопии коленного сустава проходит легче и быстрее, чем в случае с полноценным оперативным вмешательством. Тем не менее врачи рекомендуют пациентам с осторожностью и тщательностью выполнять все постоперационные рекомендации, чтобы не навредить сочленению.
Основные мероприятия в стационаре
Восстановление после операции артроскопии коленного сустава в условиях клиники растягивается не дольше, чем на 15–30 часов. Как правило, ранка заживает за несколько дней, а полноценная двигательная активность возвращается к суставу в течение периода от двух недель до 2–3 месяцев.
После артроскопического вмешательства в стационаре каждый пациент проходит следующие процедуры:
- однократное (либо при наличии показаний – двукратное) введение антибактериальных препаратов для профилактики инфицирования;
- чтобы предотвратить тромбоэмболические осложнения, следует носить эластичный бинт или компрессионный трикотаж на прооперированном колене. В этот же период пациентам показаны антикоагулянты, препараты низкомолекулярного гепарина.
- Хорошим клиническим эффектом обладает криотерапия (проводится в 1–3 сутки после артроскопии коленного сустава, местно назначается холод с интервалом между манипуляциями в 30–40 минут).
- Ранняя реабилитация после артроскопии связана с иммобилизацией прооперированного сустава (его фиксируют при помощи ортезной повязки). Нога должна находиться в выпрямленном положении. При оперативном вмешательстве на крестообразных связках накладывают шарнирные ортезы (либо постоперационный тутор), конечность сгибают под 20-градусным углом.
- Симптоматическая терапия предполагает прием обезболивающих, нестероидных противовоспалительных средств.
- С целью устранения постоперационных отеков в обязательном порядке пациенту проводят аппаратный лимфодренаж или ручной лимфодренажный массаж.
- Лечебная физкультура в первые сутки после операции включает изометрический комплекс упражнений для бедренных мышц и движения голеностопным суставом. На следующий день к указанной гимнастике может добавляться разработка коленного сустава упражнениями (после удаления дренажа) и с помощью дополнительной опоры (трости, костылей).
Малоинвазивность артроскопического вмешательства позволяет сократить реабилитационный период до нескольких месяцев, а то и недель. Травматолог должен осмотреть прооперированную ногу через 24 часов после операции, а потом на 3–4 и 7–12 сутки. При необходимости специалист сменяет асептические повязки на колене, проводит пункцию сустава (если присутствуют показания), эвакуирует жидкость.
Характер и интенсивность двигательной активности больного зависит от типа перенесенного вмешательства. Реабилитация после артропластики предполагает использование костылей с опорой под локоть на протяжении трех недель. При отсутствии болевого синдрома можно постепенно увеличить осевую нагрузку на прооперированную конечность. Восстановление после перенесенной операции на мениске включает носку мягкого или полужесткого наколенника, который можно заменить эластичным бинтом.
Врач также может порекомендовать:
- электростимуляцию бедренных мышц;
- легкий массаж;
- физиотерапевтические процедуры;
- иммобилизацию надколенника.
Этапы восстановления
Резекция мениска и другие оперативные вмешательства на коленном суставе предполагают выполнение изометрических упражнений на ягодичные мышцы, бицепс бедра и квадрицепс, движения стопой в течение всех периодов реабилитации. По мере восстановления в последующем добавляются активные сгибания-разгибания колена в закрытом контуре (пятка плотно прижата к полу). Гимнастика после артроскопии (ЛФК) включает и упражнения, направленные на укрепление всех мышц нижних конечностей (например, ногу поднимают вверх, натянув носок на себя, удерживают в статическом положении 5–7 минут).
Разрешенные упражнения на 6–8 реабилитационной неделе:
- ходьба на функциональном ортезе;
- силовые тренировки в блочных тренажерах;
- плавание;
- гимнастика на улучшение координации.
Пешие прогулки на свежем воздухе в данный период могут быть довольно продолжительными. Каждый пациент, перенесший хирургическое вмешательство на коленном суставе, должен понимать, что правильно подобранная нагрузка, массаж и другие реабилитационные мероприятия позволяют предотвратить возможные осложнения артроскопии. В связи с этим, ко всем рекомендациям ортопеда необходимо относиться с большой долей ответственности.
Примечательно, что при использовании артроскопа риск негативных последствий операции сведен к минимуму, но следует быть крайне осторожным, чтобы не допустить вторичное инфицирование, развитие артрита колена, гемартроза (местного кровоизлияния).
Читайте также:



