Артроскопия коленного сустава температура после операции
Среди всех ортопедических операций артроскопия считается наименее инвазивной. Тем не менее ее проведение сопряжено с определенным риском. По статистике, артроскопические вмешательства сопровождаются развитием осложнений в 0,6-1,7% случаев. Вероятность появления нежелательных последствий напрямую зависит от сложности операции. Реже всего они возникают при диагностической артроскопии, наиболее часто – при неполной медиальной менискэктомии.
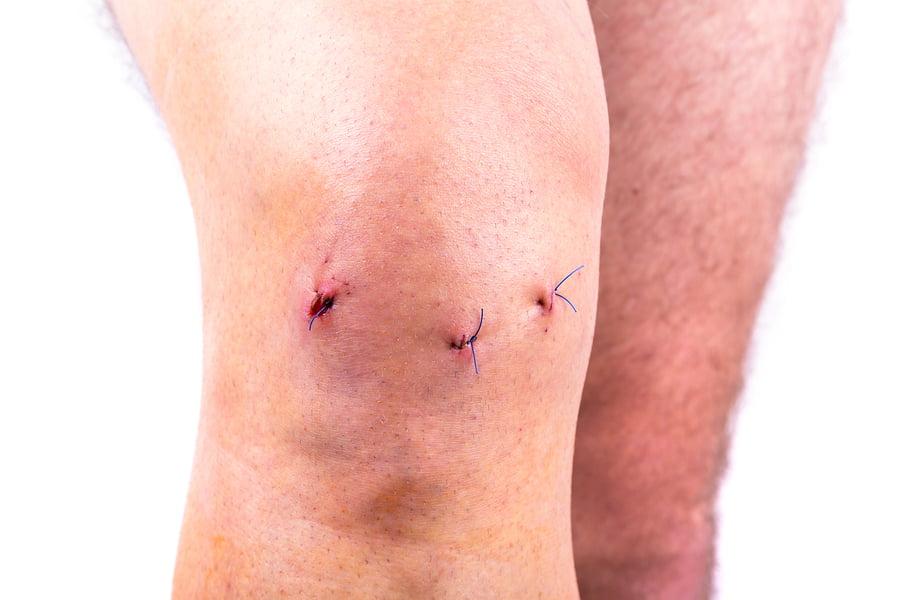
Вскоре после операции.
Любопытно! Риск развития осложнений не зависит от опыта хирурга и пола пациента. Однако определенную роль играет возраст больного. Известно, что у лиц старше 50 лет нежелательные последствия возникают намного чаще, чем у молодых людей.
Таблица 1. Частота развития различных осложнений артроскопии.
% среди всех осложнений
Факт! В плане развития осложнений наиболее опасными считаются операции на менисках, синовиальной оболочке, передней и задней крестообразных связках. При этих хирургических вмешательствах у больных чаще всего возникает гемартроз, инфекционные и тромботические осложнения.
Повреждение связок
Чтобы получить доступ к медиальному мениску хирурги искусственно расширяют суставную щель перед артроскопией. Для этого они используют специальные держатели ноги и силовую тягу. Проведение подобных манипуляций может приводить к повреждению связок коленного сустава (0,04% всех артроскопий). Отметим, что у большинства пациентов страдает медиальная коллатеральная связка, которая располагается с внутренней стороны колена.
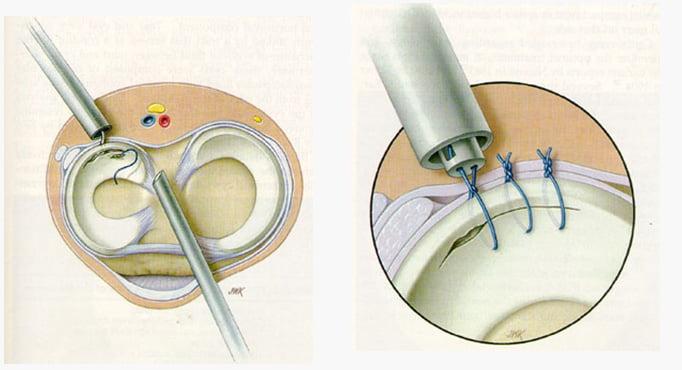
Легкие растяжения или надрывы связок вызывают боль в колене и могут сопровождаться лигаментитом. Избавиться от неприятных симптомов помогают обезболивающие средства (Диклофенак, Ибупрофен) и временная иммобилизация колена.
Ишемия мышц нижней конечности
Для профилактики кровотечения во время артроскопии врачи накладывают на ногу больного жгут. К сожалению, его длительная экспозиция может спровоцировать временный паралич нижней конечности. Для патологии характерно непродолжительное нарушение сократительной способности мышц и двигательных функций ноги.
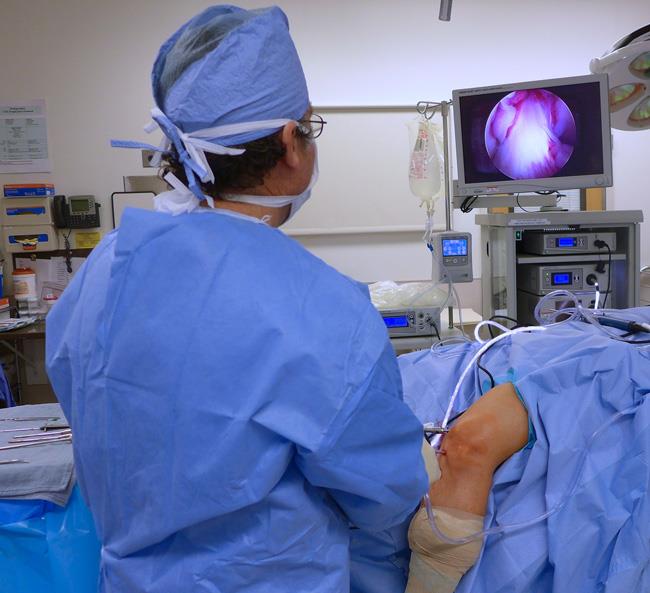
Таблица 2. Риск развития пареза в зависимости от возраста пациентов и времени наложения жгута.
| Низкий | Наблюдается у пациентов моложе 50 лет, которым накладывали жгут менее чем на 40 минут. Прогнозируемая частота осложнений у таких больных составляет 7,6%. |
| Средний | Характерен для лиц моложе 50 лет со временем экспозиции 40-60 минут и лиц старше 50 лет с временем экспозиции менее 40 минут. Среди данной группы больных парезы развиваются в 10-16% случаев. |
| Высокий | Равняется 28% и более. Характерен для всех пациентов, которым жгут накладывали более чем на 60 минут. |
Таким образом вероятность временных парезов гораздо выше среди пожилых людей. Больше рискуют и те пациенты, которым выполняли сложные длительные операции. Избежать появления нежелательных осложнений можно путем сокращения времени наложения жгута.
Факт! Временные парезы обычно неопасны и хорошо поддаются лечению. Для борьбы с ними используют лечебную физкультуру, массаж и физиотерапевтические процедуры.
Компартмент-синдром
Возникает вследствие утечки ирригационной жидкости при наличии дефекта в суставной капсуле. Развитию патологии способствует повышение ирригационного давления и блокада дренажа. Компартмент-синдром сопровождается отеком мягких тканей и резким повышением внутрифасциального давления. Как правило, он приводит к некрозу мышечной ткани и появлению контрактур в послеоперационном периоде.
Компартмент-синдром лечат консервативно. Больным назначают анальгетики (Трамадол, Кеторолак), противоотечные (Фуросемид) и противоишемические средства. Также им вводят препараты, которые улучшают реологические свойства крови и снимают сосудистый спазм. При неэффективности консервативной терапии пациентам делают операцию – декомпрессионную фасциотомию.
Повреждение внутрисуставных структур
Во время артроскопии могут пострадать:
- мениски;
- суставные хрящи;
- крестообразные связки;
- капсула сустава.
Повреждение интрасиновиальных структур очень опасно и может иметь тяжелые последствия. Оно способно спровоцировать утечку ирригационной жидкости, деформацию менисков или внутрисуставных связок, развитие деформирующего остеоартроза в послеоперационном периоде и т.д. Естественно, в будущем все это приведет к наружению функций коленного сустава.
Если хирург вовремя заметил травму связок, менисков или суставной капсулы – он может сразу же ее устранить. К сожалению, сделать это получается не всегда.
Поломка инструментов
В последние годы происходит все реже благодаря совершенствованию артроскопического оборудования. Если поломка инструмента все же случилась – врачи немедленно останавливают ирригацию и аспирацию. Затем они аккуратно удаляют отломленный фрагмент с помощью специального оборудования. Если кусочек небольшой и труднодоступный – его могут оставить в синовиальной полости.

Повреждение нервов и сосудов
Возникают очень редко, всего в 0,06-0,08% случаев. Неврологические расстройства могут развиваться из-за применения жгута или на фоне компартмент-синдрома. Причиной повреждения сосудов чаще всего выступает неосторожное обращение хирурга с инструментами. Как известно, подколенная артерия располагается очень близко к задней капсуле коленного сустава. Следовательно, рассечение последней нередко сопровождается нарушением целостности сосуда.
Структура повреждений различных нервов при артроскопии:
- подкожный – 84%;
- малоберцовый – 10%;
- бедренный – 6%;
- седалищный – 6%.
Факт! Ишемические и тракционные повреждения нервов хорошо поддаются лечению. А вот при нарушении их анатомической целостности устранить неврологические расстройства практически невозможно.
Боль после артроскопии коленного сустава
Ярко выраженный болевой синдром возникает после синовэктомии, внутрисуставной реконструкции связок и операций на менисках. В раннем послеоперационном периоде боль купируют с помощью опиоидных анальгетиков или внутримышечных инъекций нестероидных противовоспалительных средств (Кеторолак, Диклофенак). В дальнейшем НПВС могут назначать в виде таблеток.
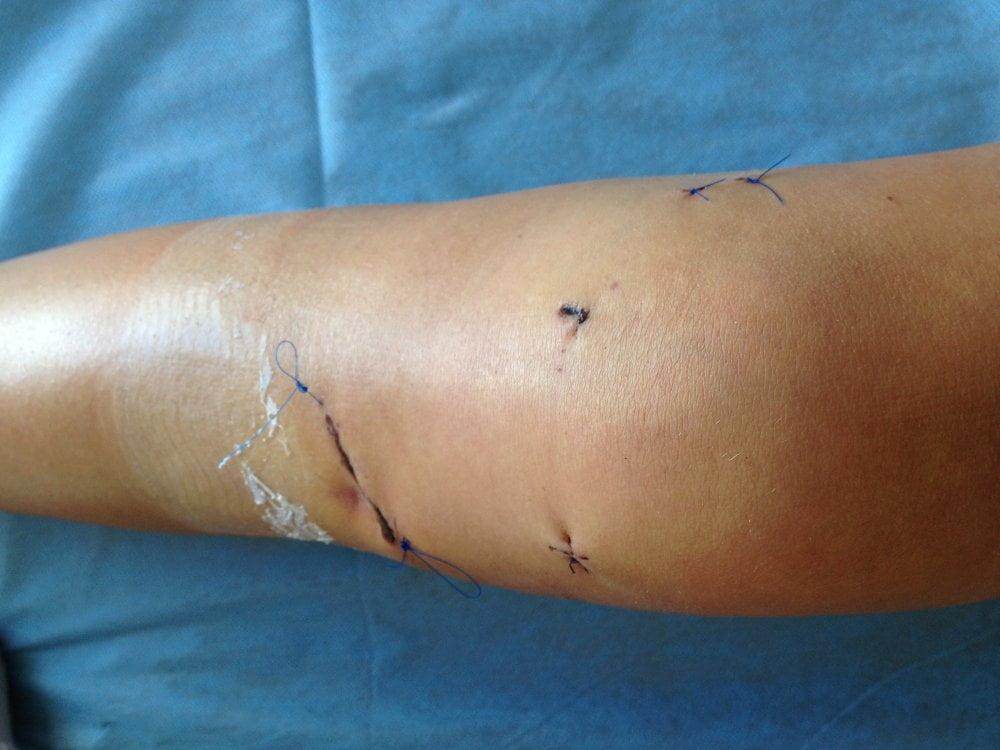
3-й день после операции.
У некоторых пациентов боли в колене могут появляться через несколько после артроскопии. Этот симптом нередко свидетельствует о развитии деформирующего остеоартроза. Причина этого – интраоперационное повреждение суставных хрящей.
Совет! Если после артроскопии вас длительное время беспокоит боль в колене – сделайте УЗИ или МРТ. Исследование поможет выявить патологические изменения в коленном суставе и поставить диагноз.
Гемартроз — скопление крови в колене
Обычно развивается из-за повреждения восходящей латеральной артерии, огибающей бедренную кость. Гемартроз лечат путем артроскопического промывания синовиальной полости и внутрисуставного введения местного анестетика (Лидокаин, Новокаин) с адреналином. После этого на колено пациента обязательно накладывают давящую повязку.
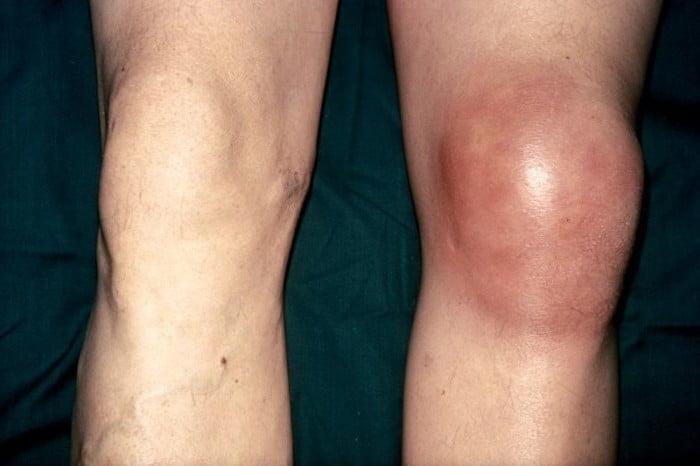
Скопление крови в капсуле.
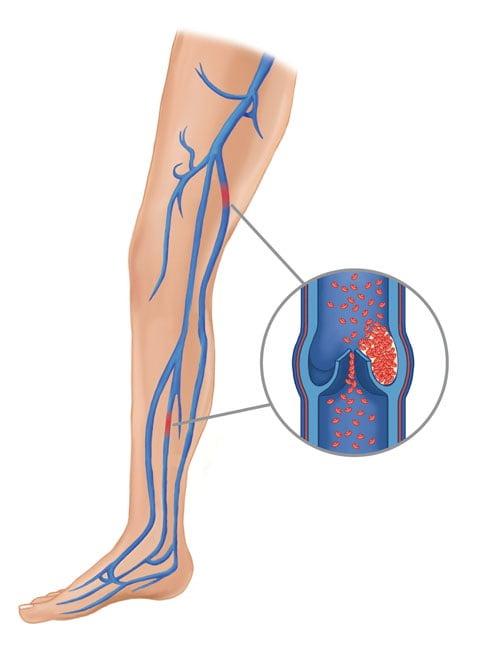
Тромбоэмболические осложнения
Встречаются редко благодаря низкой травматичности процедуры и непродолжительной иммобилизации пациента. Примечательно, что тромбозу глубоких вен нижних конечностей больше подвержены лица старше 40 лет. Профилактику и лечение патологии проводят по стандартных медицинских протоколах.
Инфекция
Классические признаки септического артрита:
- острая боль;
- выраженный отек;
- покраснение кожи;
- лихорадка;
- повышение СОЭ и нейтрофильный лейкоцитоз в крови.
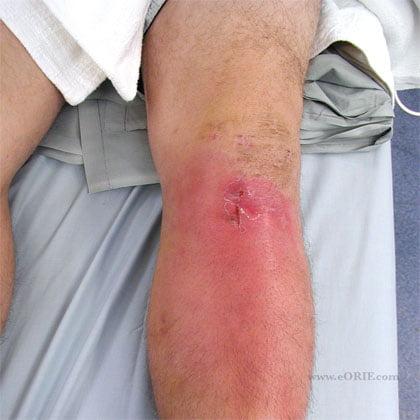
Отметим, что отсутствие типичных симптомов артрита еще не говорит о полном здоровье пациента. Исключить инфекцию можно лишь с помощью бактериологического исследования синовиальной жидкости. Анализ необходимо делать при малейшем подозрении на септический артрит.
При артроскопических вмешательствах врачи могут не назначать пациентам профилактическую антибиотикотерапию. Это, как и внутрисуставное введение кортикостероидов во время артроскопии, повышает риск инфекционных осложнений.
Лечение септического артрита может занять от нескольких дней до 6 недель. В некоторых случаях больным достаточно парентерального введения антибиотиков. Иногда пациентам требуется промывание и дренирование полости сустава. Выбор тактики лечения обычно зависит от тяжести артрита.
Появление выпота и синовит
Скопление выпота в синовиальной полости – это привычное явление, которое редко превращается в проблему. По разным данным, неинфекционный воспалительный процесс в суставе развивается в 2-15% случаев. Его лечат консервативно, с помощью временной иммобилизации конечности, давящей повязки и нестероидных противовоспалительных средств.
Синовиальная фистула
Представляет собой патологическое отверстие в суставной капсуле в месте ее прокола во время артроскопии. По статистике, формируется на третий-шестой день после операции. Не требует специального лечения. Все, что требуется пациенту при появлении фистулы, – временная иммобилизация колена до ее закрытия.
Комплексный регионарный болевой синдром
Может возникать при любых повреждениях колена, в том числе и после артроскопических операций. Предполагается, что синдром имеет рефлекторную природу и возникает из-за повреждения вегетативных нервных волокон подкожного нерва. Синдром может развиваться в любом возрасте у представителей обоих полов, однако чаще всего им страдают женщины 40 лет.
Клинические проявления данной патологии очень вариабельны. Чаще всего синдром проходит три фазы развития (вазодилятации, вазоконстрикции, атрофии) и приводит к артрофическим изменениям кожи, мышц, параартикулярных тканей. Практически у всех больных с КРБС в итоге формируются контрактуры коленного сустава. Отметим, что рентгенологические изменения у пациентов выявляют спустя 2-8 недель после появления первых симптомов.
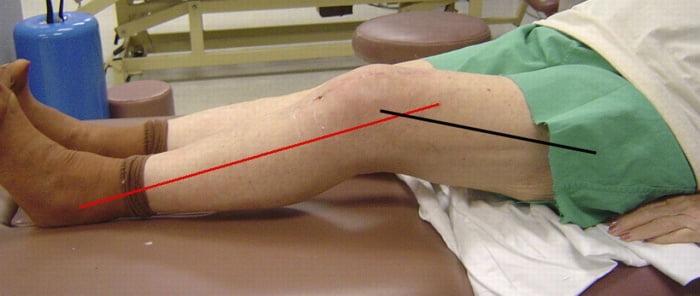
Нога не разгибается полностью.
- хроническая боль в нижней конечности;
- выраженный отек мягких тканей;
- изменение цвета кожных покровов;
- повышенная чувствительность кожи в области колена;
- остеопороз, который выявляют с помощью рентгенографии.
Комплексный регионарный болевой синдром лечат консервативно, с помощью психотерапии и медикаментозных средств. Больным назначают противосудорожные средства, антидепрессанты, миорелаксанты, НПВС, бисфосфонаты, кальцитонин, витамины группы В и препараты, улучшающие венозный отток. Пациентам нередко выполняют блокаду звездчатого ганглия или поясничную симпатическую блокаду.
Лечение КРБС эффективно лишь в том случае, если его начали в первые 3 месяца после появления первых симптомов. Если этого не произошло – у больного появляются необратимые изменения в нервах, мышцах и костях.
Синдром инфрапателлярной контрактуры
Обычно развивается после сложных реконструктивных операций. Характеризуется значительным нарушением подвижности надколенника. Причина – патологическое разрастание соединительной ткани в области пателло-феморального сочленения. Заболевание лечат консервативно, с помощью лечебной физкультуры и нестероидных противовоспалительных средств. Если это не помогает – образовавшиеся спайки рассекают хирургическим путем.
Негативные последствия и осложнения после артроскопии коленного сустава случаются редко, потому что эта процедура малоинвазивна и проводится с использованием микрохирургических инструментов. Но иногда, например, из-за врачебной ошибки или несоблюдения пациентом рекомендаций врача в реабилитационный период, случаются осложнения. В этом случае важно как можно скорее приступить к устранению последствий, обратившись за медицинской помощью.

Суть операции
Коленный сустав — это крупное и сложное по строению сочленение ноги, в котором может развиваться дегенеративно-дистрофическое заболевание либо произойти разрушительные процессы в результате травмирования. Если повреждения серьезные, начинают беспокоить боли, колено становится опухшее, плохо сгибается или на внутренней части образуется шишка.
Не всегда удается диагностировать патологические изменения в колене при помощи рентгенографии, МРТ или КТ-исследования. Поэтому в диагностических и лечебных целях назначается артроскопия коленных суставов. Во время операции используется эндоскопический инструмент, который вводится в полость сочленения через микропрокол. Аппарат оснащен видеокамерой, которая передает изображение на экран монитора.
С помощью этой процедуры удастся выяснить, почему болит колено и какова причина его деформации.
Если во время диагностирования возникла потребность в хирургической операции на коленном суставе, врач проводит ее, используя специальные инструменты. Процедура длится недолго, в среднем 20—30 мин. Преимущества артроскопии такие:

После такого типа вмешательства нет нужды в гипсовании конечности.
- После операции боль почти не беспокоит, поэтому сроки реабилитации сокращаются почти в три раза.
- Перед процедурой нет необходимости ложиться в стационар, после манипуляций пациента отпускают домой.
- Так как во время артроскопии ткани повреждаются по минимуму, гипсовая перевязка после процедуры не требуется.
Нормальное восстановление
После артроскопии проходит восстановительный период, его продолжительность — неделя — полторы, зачастую больше времени не нужно. Чтобы предотвратить воспаление, назначается противовоспалительное лекарство, так как в первые дни после операции ходить больно, врач прописывает обезболивающие. Если присутствует небольшая отечность, снять ее помогут препараты местного назначения. В восстановительный период необходимо правильно питаться, исключить вредную пищу, алкоголь и сигареты. Для разработки сустава нужно делать упражнения, которые помогут восстановить мышечные ткани и наладить кровоснабжение пораженного участка. При строгом выполнении рекомендаций врача пациент быстро восстанавливается без последствий.
Возможные осложнения
Самое опасное и тяжелое последствие после артроскопии мениска — присоединение бактериальной инфекции, в результате чего возрастает риск развития сепсиса. В этом случае у пациента повышается температура до 39°, она держится даже после приема жаропонижающих средств. А также беспокоит острый болевой симптом, появляется сильная отечность, из-за которой ногу невозможно согнуть. Если своевременно не приступить к лечению, случится заражение крови, и пациент умрет.
Иногда образуется отек после артроскопии. В полости сустава скапливается патологическая жидкость. Если опухоль долгое время не проходит сама, врач сделает пункцию и удалит экссудат. Запрещено игнорировать этот симптом и ждать, что проблема исчезнет сама по себе. Со временем сустав начнет воспаляться и болеть, тогда самой пункцией не обойтись, потребуется более радикальное лечение с применением тяжелых препаратов.
Если врач проводил манипуляции неосторожно, случается ятрогенное повреждение суставных структур. При артроскопии могут быть задеты хрящи, сосуды, нервы, связки. В результате таких повреждений функциональность сустава и конечности нарушается, но такие случаи происходят редко. А также встречаются ситуации, когда во время процедуры внутри сустава ломается инструмент. Если его не извлечь, последствия могут быть непредсказуемы.
Иногда пациент ощущает, что после операции у него щелкает колено. Если при этом не возникает никаких болевых ощущений, и в целом сустав функционирует нормально, специального лечения не требуется. Важно выполнять упражнения, и структуры сочленения постепенно восстановятся, а щелканье и хруст исчезнут сами по себе. То же касается и отеков. Если нехарактерные признаки отсутствуют, для беспокойства нет причин, через 4—7 дней отечность исчезнет.
Какое назначается лечение?
Когда после операции у пациента случилось инфицирование раны, обязательно назначается курс антибиотиков. В качестве вспомогательной терапии прописываются:
- нестероидные противовоспалительные средства;
- анальгетики;
- кортикостероиды;
- хондропротекторы;
- миорелаксанты;
- витамины.
Если образовался отек и он долго не проходит, проводится пункция экссудата. После устранения патологической жидкости в сустав вводятся антибиотики и противовоспалительные препараты. При повреждении мягких волокон обязательно назначается хирургическое лечение. Ткани сшиваются либо на их место устанавливают искусственные импланты. Если врач поломал эндоскопический инструмент, и он остался в полости сустава, конечность обездвиживают и с помощью микрощипцов пытаются достать отломок.
После того как риск развития послеоперационных осложнений минует, можно записаться на курс физиотерапии и мануального массажа. С помощью этих процедур удастся нормализовать кровообращение и питание пораженных тканей, благодаря чему восстановление и регенерация будут происходить быстрее. Не стоит забывать и о лечебной физкультуре. Упражнения помогут восстановить функциональность сустава и конечности, а также предотвратить послеоперационные осложнения.
Артроскопия коленного сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

Операция длится 1–3 часа, является хорошо изученной и простой по исполнению. Диагностика с её помощью осуществляется, когда нет возможности получить точные данные без оперативного вмешательства.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- болезни мениска;
- переломы;
- артрозы и артриты;
- разрывы связок и сухожилий;
- воспаления в колене;
- заболевания хрящей;
- присутствие инородных тел.
Для проведения операции имеется ряд противопоказаний: анкилоз, гнойное воспаление, аллергическая реакция пациента на анестезию, тромбоз, выраженный варикоз, ревматоидный артрит в стадии обострения.
Подготовка к операции заключается в исследовании анализов мочи и крови, УЗИ вен, флюорографии, ЭКГ сердца, рентгене коленного сустава. За 12 часов до артроскопии нельзя есть. Две недели до неё не принимать обезболивающих лекарств и препаратов, которые препятствуют свёртываемости крови.

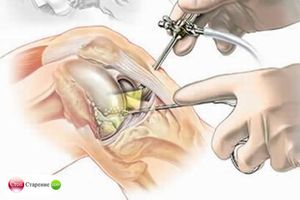
В операционной нога больного помещается в держатель, чтобы колено было согнуто под углом 90 градусов. Пациенту вводится либо общий наркоз, либо проводится регионарная проводниковая анестезия, при которой он находится в сознании. Накладывается жгут, затем через небольшие проколы вводятся артроскоп, камера и трубка, через которую полость заполняется стерильной жидкостью. Она обеспечивает хорошую видимость. Изображение выводится на монитор.
Хирург проводит диагностику и при необходимости через дополнительные проколы тут же вводит микроинструменты для лечения колена. Проколы зашиваются косметическими швами. После операции на колено накладывается антисептическая повязка и фиксируется эластичным бинтом.

— точность диагностики;
— возможность проводить лечение непосредственно после постановки диагноза;
— небольшой срок нахождения больного в стационаре;
— короткий период восстановления после артроскопии коленного сустава.
Имеется один недостаток метода — его высокая стоимость.

Их немного, но все же встречается примерно 1% случаев.
— случайные повреждения, нанесённые инструментами;
При появлении после хирургического вмешательства отёков, покраснений коленного сустава, повышении температуры, если колено продолжает болеть, следует незамедлительно обратиться к врачу.
Большое преимущество данной операции заключается в том, что на следующий же день большинство пациентов (особенно после операции на мениске) может вернуться домой.
Кто виноват в отсутствии прогресса?
В неполном функциональном восстановлении нижней конечности безосновательно винят хирурга, который некорректно провел операцию. Пациенты жалуются, что у них не разгибается колено как на здоровой ноге. Неполное разгибание коленного сустава является довольно частой жалобой людей.
Бывают и случаи, когда даже при отменно спланированной и реализуемой системе восстановительной терапии, процесс выздоровления затягивается или усложняется отрицательным патогенезом. Как вы понимаете, здесь речь уже чаще всего идет об индивидуальном факторе.
Не пренебрегайте услугами реабилитологов при реабилитации прооперированной конечности. И не нарушайте реабилитационные сроки: сколько вам сказали придерживаться особенного режима двигательной активности, ровно столько вы обязаны его соблюдать. От всего этого будет зависеть ваше будущее качество жизни.
Артроскопия коленного сустава
Классическая артротомия, заключающаяся во вскрытии полости коленного сустава, сдает свои позиции. Теперь большинство хирургов-ортопедов предпочитает проводить операции методом артроскопии, одно из достоинств которой — минимальные риски для пациента.
Артроскопией называется эндоскопическое исследование коленного сустава с помощью специального артроскопического оборудования. Диагностическая манипуляция позволяет провести тщательный осмотр всех внутрисуставных структур, оценить их состояние. Это одно из самых информативных исследований, результаты которого нередко позволяют выставить окончательный диагноз.

Артроскопическая манипуляция может выполняться с диагностической, лечебной или лечебно-диагностической целью. Нередко в процессе обследования внутренней поверхности колена врачом принимается решение о незамедлительном проведении терапии — удалении посторонних включений, применении антисептических растворов или антибиотиков, извлечении патологического экссудата.

Малоинвазивное хирургическое вмешательство малотравматично, так как для введения миниатюрных инструментов не требуется рассечения кожи и мягких тканей. По ее окончании пациент может быть выписан домой уже через 3 дня. После артроскопии возможно возникновение определенных осложнений, но их вероятность значительно ниже, чем после проведения полостной операции.
Артроскопия обычно не используется при контрактурах, костном или фиброзном анкилозе, низкой свертываемости крови. Она противопоказана при тяжелом общем состоянии пациента, остром инфекционном процессе, наличии в области колена ран, гнойников, ссадин. Решение о проведении хирургической манипуляции у больных с сахарным диабетом, артериальной гипертензией принимает лечащий врач.

Когда применяют метод
Итак, как уже отмечалось, подобное исследование проводится в случаях воспалительных, травматических, инфекционных повреждений коленного сустава. Артроскопия коленного сустава помогает выявить разрушения или потёртости хрящевой ткани суставной поверхности. А именно эти признаки могут свидетельствовать о наличии остеоартроза или же артрита не воспалительного характера.

В случае если в хряще появились трещины, то врач назначит проведение такой процедуры, как артропластика коленного сустава, во время которой недостатки заполняются специальной пастой. Это вещество готовят специально из хрящевых клеток больного. Их некоторое время выращивают в специальных лабораторных условиях.
- Когда у пациента воспалительный артрит, который сопровождается постоянными болями и появлением серьёзных наростов на колене, при помощи артроскопии возможно удаление воспаленного участка.
- После процедуры наблюдаются улучшения в состоянии больного, боли проходят.
Артроскопия коленного сустава – это ещё и возможность провести биопсию для дальнейшего микроскопического исследования параметров синовиальной оболочки. После этого есть возможность у доктора понять, каковы причины инфекционного поражения данного сустава или же артрита.
Это особенно важно, если болезнь развивается продолжительное время, а причина его неясна.

Артроскопией лечатся многие травматические болезни коленного сустава:
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- вывих;
- повреждение хряща;
- разрыв суставных связок.
Что представляет собой коленный сустав?
Коленный сустав человека представлен тремя костями (дистальный суставной конец бедренной кости, суставной проксимальный конец большой берцовой кости и надколенник). Все движения осуществляются в так называемой сагиттальной плоскости. Это достаточно мощный сустав, который окружен плотной капсулой из сухожилий.
Внутренними структурами сустава являются мениски и крестообразные связки. Его поверхности покрыты гиалиновым хрящом, благодаря которому минимизируется трение между поверхностями во время ходьбы. С возрастом толщина этого хряща уменьшается, происходит его постепенное уплотнение. Травма коленного сустава считается наиболее распространенным типом повреждения этой области.
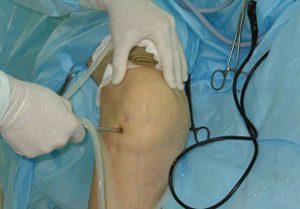
Повреждения коленного сустава встречаются достаточно часто. Это и травмы, полученные в результате занятий спортом и в быту, такие как мениски, растяжения, разрывы связок и ушибы, и воспаления различного рода. При появлении таких симптомов, как постоянная боль в колене, его опухание и повышенная температура тела, следует незамедлительно обратиться к врачу, не дожидаясь осложнений. Большая часть заболеваний лечится, не прибегая к оперативному вмешательству, с помощью консервативных средств.
Факторы, провоцирующие болезни коленного сустава:
— Активные занятия спортом.
Коленный сустав из-за его строения, плохо поддаётся исследованиям. Когда нет возможности провести правильную диагностику болезни или консервативные методы не помогают, на помощь приходит артроскопия коленного сустава. С её помощью проводится визуальное обследование структур сустава, а также осуществляются хирургические манипуляции. В отличие от артротомии, которая оставляет после себя шрамы, чревата осложнениями и предполагает длительный восстановительный период, артроскопия основана на щадящей технике, после неё не остаётся рубцов и реабилитация коленного сустава проходит намного быстрее.
Артроскопия коленного сустава
Операция длится 1–3 часа, является хорошо изученной и простой по исполнению. Диагностика с её помощью осуществляется, когда нет возможности получить точные данные без оперативного вмешательства.
- болезни мениска;
- переломы;
- артрозы и артриты;
- разрывы связок и сухожилий;
- воспаления в колене;
- заболевания хрящей;
- присутствие инородных тел.
Для проведения операции имеется ряд противопоказаний: анкилоз, гнойное воспаление, аллергическая реакция пациента на анестезию, тромбоз, выраженный варикоз, ревматоидный артрит в стадии обострения.
Подготовка к операции заключается в исследовании анализов мочи и крови, УЗИ вен, флюорографии, ЭКГ сердца, рентгене коленного сустава. За 12 часов до артроскопии нельзя есть. Две недели до неё не принимать обезболивающих лекарств и препаратов, которые препятствуют свёртываемости крови.
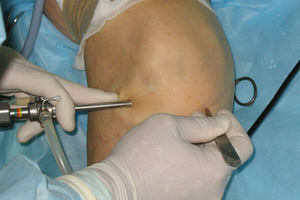
В операционной нога больного помещается в держатель, чтобы колено было согнуто под углом 90 градусов. Пациенту вводится либо общий наркоз, либо проводится регионарная проводниковая анестезия, при которой он находится в сознании. Накладывается жгут, затем через небольшие проколы вводятся артроскоп, камера и трубка, через которую полость заполняется стерильной жидкостью. Она обеспечивает хорошую видимость. Изображение выводится на монитор.
Хирург проводит диагностику и при необходимости через дополнительные проколы тут же вводит микроинструменты для лечения колена. Проколы зашиваются косметическими швами. После операции на колено накладывается антисептическая повязка и фиксируется эластичным бинтом.
— точность диагностики;
— возможность проводить лечение непосредственно после постановки диагноза;
— небольшой срок нахождения больного в стационаре;
— короткий период восстановления после артроскопии коленного сустава.
Имеется один недостаток метода — его высокая стоимость.
Их немного, но все же встречается примерно 1% случаев.
— случайные повреждения, нанесённые инструментами;
При появлении после хирургического вмешательства отёков, покраснений коленного сустава, повышении температуры, если колено продолжает болеть, следует незамедлительно обратиться к врачу.
Большое преимущество данной операции заключается в том, что на следующий же день большинство пациентов (особенно после операции на мениске) может вернуться домой.
Реабилитация после артроскопии коленного сустава

Срок восстановления зависит от многих факторов: обширности вмешательства в сустав, от того, какие именно манипуляции в нём были проделаны, от возраста пациента, его образа жизни. Первый день после операции следует побыть в состоянии покоя. Лёжа на кровати, ногу следует приподнимать, укладывая на возвышение, например, подушку. Зачастую после артроскопии мениска появляются отеки (при сильно выраженных и неспадающих отёках, возможно проведение пункции). Для того чтобы избежать отёчности, нужно уменьшить нагрузку на колено и первые 3 недели использовать для перемещения костыли.
Ранее реабилитация после артроскопии мениска сустава проводилась с наложением гипса. После его снятия наблюдалась атрофия мышц, дегенеративные процессы, которые приводили к артрозу. В настоящее время восстановление после артроскопии мениска в первые дни предусматривает ношение ортеза. При отёках показаны холодные компрессы, которые прикладываются к больному месту на четверть часа по 4 раза в сутки. Полезно также забинтовывать ногу эластичным бинтом от стопы до бедра. Две недели нельзя принимать горячие ванны.
За руль машины можно будет сесть примерно через неделю после операции. Тогда же не воспрещается выход на работу, но только в том случае, если она не требует физических усилий и колено не будет болеть. Полное восстановление функций мениска после операции занимает от трёх месяцев до года.
Реабилитация после артроскопии коленного сустава заключается в следующем:
— смена повязок, приём медикаментов.
Первые две недели требуется менять антисептические повязки (каждые три дня). Послеоперационные швы снимаются примерно через неделю. Следует продолжать использовать эластичный бинт ещё несколько дней. Колено может немного болеть. Все это время показан приём противовоспалительных препаратов, например, ибупрофена и аспирина, анальгетиков (диклофенака, ацетаминофена) для облегчения болевых ощущений, а также лекарств, укрепляющих сосуды. Возможно ,назначение антибиотиков для предотвращения инфекций.
Для улучшения кровообращения, обмена веществ и ускорения восстановления показаны электростимуляция мышц, магнитная и лазерная терапия.
— выполнение комплекса физических упражнений.
ЛФК после артроскопии коленного сустава является важнейшей составной частью реабилитации и состоит из упражнений, которые вполне реально выполнять дома. Все занятия обязательно проводятся с надетым ортезом.

Простейшие упражнения, которые ускоряют процесс восстановления:
- На первой неделе после операции.
— Лёжа на спине поднимать и опускать прямую ногу не менее 15 раз, с повторением упражнения каждые 2 часа.
— Стоя около стены поднимать выпрямленную ногу на угол 45 градусов с фиксацией её на весу на 5 секунд. Повторять 10 раз.
— Лёжа на боку медленно поднимать ногу вверх, задерживая её в верхней точке на 7–10 секунд.
— Лёжа на спине подтягивать пятку и фиксировать её на 5 секунд, затем возвращая в исходное положение. Делать 30 повторов.
2. Со второй по третью недели.
— Под колено положить валик. Поднимать голень, добиваясь максимального распрямления ноги и удерживать её в таком положении не менее 5 секунд. Повторять 30 раз.
— Из положения стоя. Держась за опору (например, стул), делать с прямой спиной небольшие приседания, задерживаясь на 10 секунд. Повторять 10 раз.
— Держась за стул, согнуть ногу. Подтянуть её рукой к ягодице и зафиксировать на 5 секунд. Повторять 10 раз.
— Встать прооперированной ногой на ступеньку высотой 20 см и выпрямиться. Повторять 10 раз.
То же самое повторить 10 раз боком к ступеньке.
— Лёжа на спине пригнуть к груди согнутую в колене ногу, стараясь держать пятку как можно ближе к задней поверхности бедра.
— Лёжа на спине согнуть ноги в коленях. Выпрямить ногу, стараясь добиться 90 градусов между ногой и полом.
Очень важно, чтобы комплекс упражнений для реабилитации после операции на коленном суставе был составлен врачом. Занятия не должны вызывать болевых ощущений и дискомфорта в ноге. Категорически запрещены резкие движения. Нагрузку лфк следует плавно увеличивать. Появление после выполнения упражнений ноющей боли — нормальное явление, если она через полчаса проходит. Резкая боль в суставе — повод обратиться к специалисту.
Со второй недели можно начинать пешие прогулки продолжительностью в 10 минут.
С третьей недели не воспрещаются 10-минутные занятия на велотренажере в лёгком режиме.
С четвёртой недели можно начинать плавать.
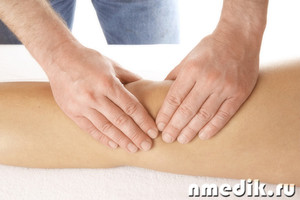
— массаж.
Очень важно для восстановления после артроскопии мениска убрать отёчность. С этим хорошо справляется лимфодренажный массаж. Он выполняется специалистом. Массаж заключается в мягких и плавных поглаживаниях ног по направлению тока крови, от стопы к колену, от колена к бедру.
Можно самостоятельно проводить массаж, сдвигая надколенник вверх-вниз и вправо-влево.
Правильно проведённая после артроскопии реабилитация поможет быстрее вернуться к обычному образу жизни. Ежедневные упражнения, массаж, выполнение всех рекомендаций лечащего врача являются залогом полного выздоровления.
Читайте также:


