Артроскопический дебридмент коленного сустава отзывы
Деформирующий остеоартроз (ДОА) крупных сустав широко распространен во всем мире, а заболеваемость им составляет 8-12%. Известно, что артроз коленного сустава (гонартроз) чаще всего встречается у людей старше 55 лет. Однако в последние годы наблюдается рост заболеваемости среди лиц средней возрастной группы (40-55 лет). У молодых пациентов с артрозом часто возникает необходимость в артроскопии коленного сустава. Операцию делают для того, чтобы замедлить прогрессирование болезни и перенести эндопротезирование на более поздние сроки.
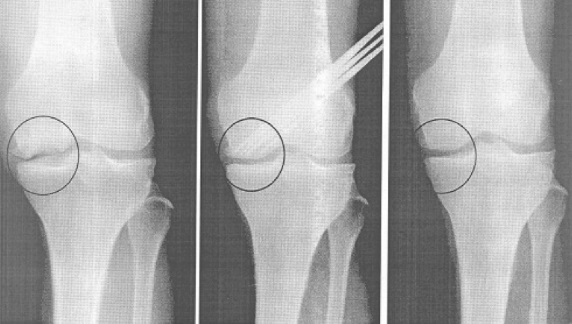
Деградация внутреннего мыщелка.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
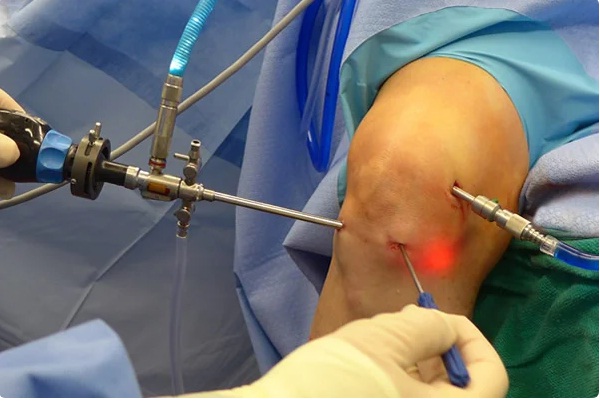
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Как проводится вмешательство
Операция выполняется под спинальной или периферической регионарной анестезией. Во время артроскопии пациент находится в сознании и может наблюдать за всем происходящим на экране.
Перед хирургическим вмешательством кожу в области коленного сустава обрабатывают с соблюдением всех правил антисептики. Затем хирург делает несколько небольших разрезов. Через них он вводит в полость сустава хирургический инструментарий и артроскоп с камерой. Во время операции изображение выводится на экран, чтобы хирург мог выполнять нужные манипуляции под визуальным контролем. За ходом хирургического вмешательства может наблюдать и сам пациент.
Операция при артрозе коленного сустава 3 и 4 стадии
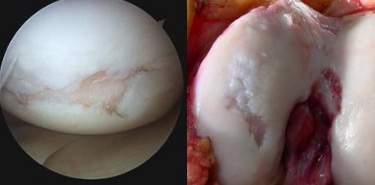
Разрушение хрящей при выраженном артрозе, вид через артроскоп.
В запущенных случаях, по особым медицинским и социальным показаниям, пациентам рекомендуют артродез. Это операция отчаяния, которая предусматривает полное обездвиживание сустава. В таком случае сохраняется опороспособность конечности, но ее функции сильно страдают.
Типы операций при гонартрозе
Сегодня существует несколько видов артроскопических вмешательств. Наиболее распространенные из них:
- Артроскопический лаваж и дебридмент — санационная операция, в ходе которой хирург промывает суставную полость и удаляет из нее фрагменты разрушенных хрящей.
- Хондропластика (мозаичная, коблационная, абразивная) — операция, направленная на восстановление разрушенных хрящей. Вместе с выполнением хондропластики хирург может удалять искривленные мениски, менять форму поврежденных связок и капсулы и т.д.
- Плазменная абляция — воздействие холодом на суставной хрящ. Вызывает уплотнение коллагена в хряще и тем самым улучшает его структурное и функциональное состояние.
- Лазерная артроскопия — предусматривает воздействие на хрящи, субхондральную кость, мениски и синовиальную оболочку специальным лазером. Это высокоэффективная методика, которая пока что используется редко, но продолжает активно внедряться в клиническую практику.
Пациентам, у которых нарушены осевые параметры конечности, вместо артроскопии чаще всего делают корригирующую остеотомию. Операция более инвазивна, но дает гораздо лучший эффект. Она позволяет восстановить ось нижней конечности и добиться хороших функциональных результатов.
Осложнения и последствия
Артроскопия — наиболее безопасная из всех операций на коленном суставе. В редких случаях она может сопровождаться интра- и послеоперационными осложнениями: повреждением нервов, растяжением внутренней боковой связки, затеком внутрисуставной жидкости или кровоизлиянием в суставную полость. Очень редко возникает инфицирование и нагноение. Частота развития осложнений при артроскопических вмешательствах составляет не более 1-2%. Для сравнения: после эндопротезирования неблагоприятные исходы операции и осложнения возникают у 4% пациентов.

Послеоперационная реабилитация
Восстановительный период обычно длится не дольше двух месяцев. А послеоперационные раны заживают в течение 10-14 дней.
В первые дни после артроскопии больному требуется щадить конечность и придавать ей возвышенное положение. Для профилактики тромбоэмболических осложнений ему также необходимо носить компрессионное белье. Лечебную гимнастику пациенту назначают уже на следующий день после операции. Сначала больной занимается в постели, лежа на спине, а затем — в положении стоя.
Подведем итоги
Артроскопические операции эффективны при гонартрозе 2-3 стадии, когда сохранена ось нижней конечности. Они позволяют улучшить функциональное состояние колена и временно избавиться от симптомов артроза. Но скорее всего через несколько лет коленный сустав все равно придется заменить. Поэтому артроскопию следует рассматривать только как временную меру, позволяющую отложить эндопротезирование.
Пациентам с запущенным остеоартрозом следует рассматривать другие варианты хирургического лечения. Наиболее эффективной операцией в этом случае является тотальное эндопротезирование коленного сустава.
Дебридмент — разновидность хирургического вмешательства в суставы, предполагающее очищение воспаленного участка от хрящевых обломков.
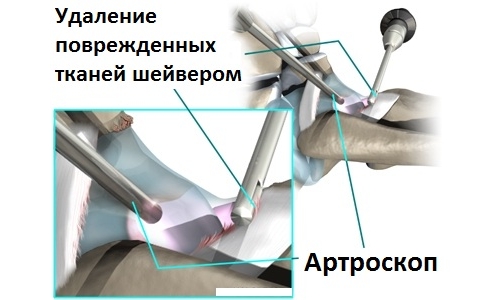
Суть процедуры
Чаще всего процедура дебридмента применяется на коленях. В процессе движения суставы испытывают огромную нагрузку, в результате чего снижаются их амортизационные способности и возникают болезни:
- артриты;
- артрозы;
- подагра;
- другие дегенеративные патологии.
При протекании подобного рода недугов поврежденный хрящ под воздействием физических нагрузок постепенно разрушается, и от него отслаиваются маленькие частицы. Хрящевые обломки заполняют пространство между костными сочленениями, тем самым нарушая функциональность нижней конечности и вызывая беспрерывную ноющую боль.
Дебридмент коленного сустава проводят для диагностического исследования хрящевых обломков и с целью предупредить дальнейшее разрушение хряща.
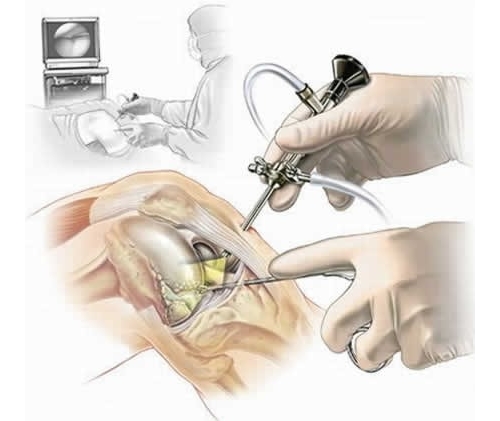
Процедура осуществляется с использованием специального оборудования: артроскопа и дополнительных манипуляторов. Предварительно сделав пункцию коленного сустава, в отверстие вводят специальный оптический прибор в виде маленькой камеры на конце шнура. Устройство внедряется врачом в межсуставную полость в целях исследования поврежденной гиалиновой поверхности и общей оценки состояния костного сочленения.
При выявлении хрящевых обломков и некротических участков врач делает второй прокол и толстой хирургической иглой удаляет их с синовиальной жидкости. С помощью дополнительных манипуляторов специалист зачищает омертвевшие ткани и максимально возвращает гладкость поверхности хряща.

Артроскопический дебридмент проводится под местной анестезией. Это одна из самых щадящих процедур в плане хирургических манипуляций в суставном пространстве. К тому же такое оперативное вмешательство дает возможность точно исследовать внутрисуставную полость и четко определить степень поражения гиалиновой поверхности.
Проведение такой операции не гарантирует полное излечение, но манипуляции значительно повышают функциональные способности сустава, возобновляют амортизационные свойства гиалиновых хрящей и останавливают болезненные ощущения в области колена на 2–4 года.
Когда следует провести вмешательство
Процедура назначается исключительно специалистом и проводится при наличии соответствующих показателей. Дебридмент не принесет никакого эффекта на начальных стадиях развития артроза и при запущенных случаях болезни. Золотой серединой в этом вопросе считается 2-я стадия артроза, когда сустав уже имеет морфологические патологии, но ткани хряща еще более-менее сохранены.

Перечень симптомов, при наличии которых показана санация коленного сустава:
- болевой синдром в области колена при длительном пребывании в статическом положении или размеренной ходьбе;
- ощущение быстро проходящей скованности конечности после сна;
- появление хромоты при движениях;
- иглообразное разрастание костной ткани в суставной области;
- повреждение мениска;
- гиперплазия синовиальной оболочки;
Показанием к операции считается необходимость использовать опорные предметы при передвижении.
Послеоперационный период
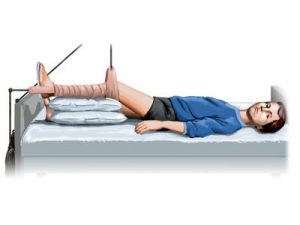
После хирургического вмешательства пациент некоторое время должен находиться в состоянии полного обездвиживания. Не рекомендуются даже незначительные шевеления, поскольку участки, на которых проводились хирургические манипуляции, могут воспалиться и вызывать рецидив.
Через 2–3 дня операционный ход (отверстие) полностью заживает. На восстановление сустава необходимо больше времени. Все зависит от степени поражения и объема хирургического вмешательства.
Реабилитация после операции предусматривает выполнение лечебной физкультуры для возобновления функции сустава. Нагрузки на колено увеличиваются постепенно и подбираются врачом индивидуально. Соблюдение всех рекомендаций специалистов позволит вернуть подвижность коленным суставам.
Такая процедура, как дебридмент коленного сустава является одной из самых щадящих операций в современной хирургии, что применяются на начальных стадиях развития артроза. Суть метода заключается в очищении структуры сочленения от тканей, что подверглись дегенеративным изменениям. Своевременное проведение процедуры способствует предотвращению распространения патологического процесса.
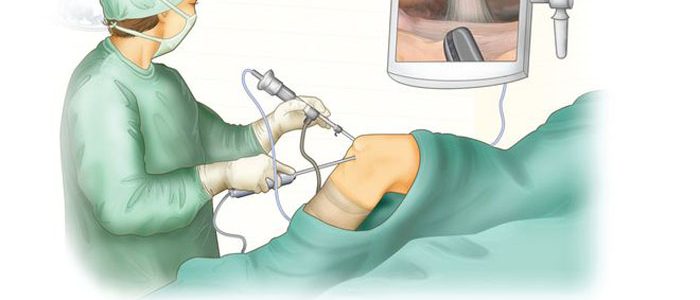
Дебридмент: суть методики
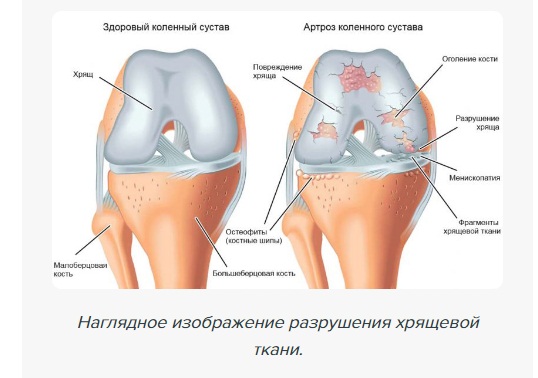
При развитии дегенеративных патологий в полости суставного сочленения отмечается нарушение питания хрящевой ткани, что негативно влияет на ее структуру и делает менее эластичной. Под действием внешних и внутренних факторов хрящ покрывается микротрещинами, что приводит к сложным воспалительным процессам. В таких случаях возникают болевые ощущения и нарушается естественная подвижность сустава. Чаще такое явление отмечается в области коленного и тазобедренного сустава, что связано с их особой подвижностью.
Для устранения негативной симптоматики и предотвращения стремительной дегенерации сочленения применяется артроскопический дебридмент, что проводится при помощи артроскопа и других манипуляторов. Хирургическая процедура позволяет провести обширный осмотр пораженного участка и удалить частицы поврежденных структур. Для улучшения подвижности сочленения проводится устранение омертвевших участков хряща, патологически измененной синовиальной оболочки и наростов остеофитов, что воздействуют как механический раздражитель.
Дебридмент относится к современным малоинвазивным методам лечения дегенеративно-дистрофических недугов опорно-двигательного аппарата.
Прежде чем назначить проведение процедуры, врач собирает анамнез жалоб, проводит внешний осмотр пораженных суставов, а также назначает исследования в виде рентгенографии, КТ, МРТ и лабораторных анализов крови и синовиальной жидкости. Основным показанием к применению дебридмента считается артроз колена на 1 и 2 стадии развития. Санация сочленения проводится при наличии следующих негативных симптомов:
- болевые ощущения при передвижении и пребывании в вертикальном положении;
- скованность и нарушение подвижность в утреннее время, что проходит после разминки;
- изменение походки с проявлением хромоты;
- невозможность передвижения без вспомогательных средств.
Эффективность методики прослеживается только при частичном повреждении хрящевой структуры. Существенные изменения в суставе невозможно устранить при помощи такой операции. Своевременное хирургическое вмешательство устраняет негативную симптоматику на несколько лет. По истечении срока процедура проводится повторно или применяется более радикальный вид операции.
Методы проведения
Процедура считается малокровной. Для ее проведения делаются небольшие проколы, через которые вводится инструмент для удаления патологически измененных участков коленного сустава. В зависимости от технологии, что используется, различают три метода проведения операции:
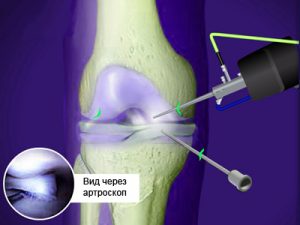
Чаще всего используется механический тип операции.
- Механический. Традиционная методика с применением артроскопа, что применяется на протяжении многих лет.
- Лазерный. Воздействует на небольшой диаметр сустава, что позволяет минимизировать повреждение близко лежащих мягких тканей.
- Холодноплазменный. Проводится при помощи холодной плазмы, которая останавливает кровотечение путем воздействия на поврежденные участки капилляров. Часто проводится холодноплазменный дебридмент плечевого сустава, реже для внедрения в область колена.
Плюсы и минусы дебридмента коленного сустава
Основными преимуществами дебридмента коленного сустава считаются применение местной анестезии и минимальная травматичность сочленения и мягких тканей во время проведения операции. Такое хирургическое вмешательство является отличной альтернативой по устранению последствий артроза для людей, которым по медицинским показаниям противопоказаны более серьезные внедрения в структуру сустава.
Благодаря такому методу лечения можно достичь следующих результатов:
- убрать частички поврежденного хряща, что предотвращает развитие воспаления;
- устранить структурные изменения в хрящевой ткани путем деликатного воздействия;
- ликвидировать повреждения сочленения, что были вызваны механическими раздражителями.

После такого вмешательства больному нужно контролировать свой вес.
К недостаткам можно отнести необходимость проведения дополнительных терапевтических манипуляций для поддержания лечебного эффекта после процедуры. К ним относятся:
- применение широкого ряда лекарств;
- соблюдение определенного двигательного режима;
- использование полного курса физической реабилитации в виде ЛФК, массажа и физиотерапии;
- обязательное профилактическое санаторное лечение;
- контроль веса;
- отказ от вредных привычек.
Главным недостатком процедуры считается непродолжительность терапевтического эффекта и поверхностное воздействие на причину развития патологии. При помощи такой операции невозможно устранить первопричину, а именно артроз коленного сустава. Происходит лишь замедление процесса дегенерации и временное устранение клинической картины.
Многие болезни коленей приводят к разрушению хрящей суставов. Ткань воспаляется и распадается на кусочки, которые становятся причиной различных проблем. На начальных стадиях артроза могут быть рекомендованы вспомогательные процедуры - дебридмент и лаваж коленного сустава.
Дебридмент коленного сустава. Это инвазивная процедура очищения от патологических тканей. С помощью хирургического инструмента и оборудования в сустав вводят артроскоп для оценки состояния, в котором находятся суставные поверхности большеберцовой и бедренной костей. Во время процедуры удаляют плотные образования, которые нарушают работу сустава. Одновременно можно убрать наросты на кости, возникшие в результате воспаления.
По показаниям вместе с дебридментом выполняют лаваж коленного сустава. Это промывание структуры от микроорганизмов и загрязнений посредством специальных стерильных растворов. Врач удаляет из суставной полости свободные патологические образования небольшого размера. В результате уменьшается воспаление.
Показания и противопоказания к процедуре
Артроскопический дебридмент коленного сустава назначают при воспалении суставной полости.
- Суставная мышь – образование, которое формируется при воспалении хрящевой ткани. Возникает, когда часть воспаленной ткани откалывается и перемещается в полости сустава. Процесс сопровождается выраженной симптоматикой, нарушает функции колена.
- Артриты бактериальной и вирусной природы, которые имеют явные признаки воспалительного процесса с накоплением гноя.
- Артроз коленного сустава с высокой степенью разрушения хрящевой ткани. Самые высокие результаты – при болезни второго типа.
Показанием к проведению операции являются сильные боли в суставе при движении, плохая подвижность и скованность, выраженная хромота, когда не обойтись без трости при ходьбе. Для точного определения целесообразности санации назначают МРТ и рентген. Диагностические методы позволяют увидеть развитие остеофитов и степень хрящевого разрушения.
Среди диагностических показаний:
- травмы связок, сухожилий, менисков;
- ревматоидный артрит;
- деформирующий остеоартроз;
- переломы внутри суставов;
- воспаления суставной сумки;
- вывих надколенника;
- опухолевые образования;
- некроз структур.
Противопоказания
Артроскопический дебридмент коленного сустава не проводится, если сустав полностью неподвижен по причине сращивания костных и хрящевых тканей. Метод не применяют при сахарном диабете в декомпенсированной стадии, хронических сердечно-сосудистых заболеваниях, ранах и травмах с кровоизлиянием в сустав, при наличии гнойных очагов в зоне колена.
Подготовка
Несмотря на малую травматизацию, процедура является хирургическим вмешательством, поэтому необходима подготовка:
- консультация терапевта, анестезиолога;
- ЭКГ;
- коагулограмма;
- анализ крови и мочи;
- диагностические исследования, касающиеся заболевания сустава.
Техника проведения
Операцию проводят под анестезией, которую подбирают с учетом чувствительности пациента к препаратам, показаний и времени операции. Применяют эпидуральную, местную анестезию и общий наркоз. При нормальном протекании операция длится около 1 часа.
- На бедро пациента накладывают жгут для уменьшения кровотока в суставе.
- В районе колена делают 3 разреза 4-7 мм для введения инструментов.
- Выполняют очищение и промывание.
- Извлекают инструментарий и откачивают физраствор.
- При необходимости вводят раствор антибиотиков и противовоспалительных препаратов.
- На разрезы накладывают стерильные повязки, которые снимают через три дня и закрывают пластырем.
- На колено накладывают давящую повязку, прикладывают лед.
К преимуществам лаважа колена и дебридмента относят короткий период восстановления функций сустава, отсутствие долгой иммобилизации гипсом, короткий прием обезболивающих средств. Возможно проведение операции под местной анестезией. При высокой эффективности стоимость хирургического вмешательства ниже открытой операции.
Период реабилитации
Пациент находится в стационаре в течение двух суток. В это время могут быть назначены анальгетики, чтобы исключить воспаление. На третий день можно вставать, а спустя неделю – полностью нагружать ногу. С первого дня рекомендуют ЛФК. Также назначают массаж, холодные компрессы, бандаж для фиксации колена.
Нагрузку на ногу чередуют в соответствии с назначением врача. В лежачем положении колено должно быть выше уровня груди. Чтобы восстановить тонус мышц, проводят физиотерапию.

Причина болей в пятке – воспаление. Его в свою очередь могут вызывать разные факторы. Чаще всего боль в пятке возникает из-за воспаления, вызванного травмированием .
- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
19 Мая 2020г. Андрей
Выражаю огромную благодарность Емельняненко Михаилу Валерьевичу!
После травмы колена выяснилось, что у меня полный разрыв передней крестообразной связки. Требовалась операция!
После длительных поисков Врача, мне посоветовали Михаила Валерьевича. Почитав отзывы о Михаиле Валерьевиче, пообщавшись с людьми, которых он оперировал, я решил поехать к нему на консультацию. На консультации Михаил Валерьевич подтвердил разрыв связки,он был доброжелателен (что является одним из важных факторов для меня). Он рассказал все что я хотел услышать, так же рассказал как будет проходить операция,дал список анализов и рекомендации, помог в оформлении документов на квоту. От меня требовалось только сдать анализы и взять необходимые вещи.Спустя недолгое время, совершенно бесплатно была проведена артроскопия - протезирование передней крестообразной связки. Операция и дальнейшее прибывание проходило в ФГБУ ОБП отделения травмотологии и ортопедии, где было внимательное и отзывчивое отношение от персонала ( что очень поразило) Спустя неделю после операции, мое состояние и состояние ноги было отличное и я отправился домой. Пройдя курс реабилитации я чувствую себя прекрасно, как будто и не было травмы. Я доволен
Выражаю благодарность коллективу ФГБУ ОБП, за внимательное отношение. Спасибо Вам, Михаил Валерьевич!!
30 Сентября 2019г. Михаил
В 2013 годe я получил травму в области плеча. Прошло какое то время, и зажило. После, упав неудачно на руку, травма повторилась. В общем в конечном итоге, после многочисленных травм (на футболе и волейболе) плечевой сустав начал вылетать из плечевой сумки. Как выяснилось позднее после проведения МРТ - у меня были серьезные проблемы в области плечевой губы (не помню как по научному это называется).
Спустя много лет я решился на операцию, так как ситуация с вывихом меня замучала.
Обратится я решил естественно к Емельяненко Михаилу Валерьевичу. На консультации (в июле 2018) было предложено два виды операции. Обсудив ряд нюансов мы пришли о общему мнению что мне необходима операция "Латарже".
Михаил Валерьевич взял на себя все оформление квоты на операцию. От меня требовалось только анализы и лечебный инвентарь (элас.бинты, повязка).
Операция была проведена в сентябре 2018 года. Лечение я проходил в прекрасной больнице ФГБУ ОБП в отличных условиях и совершенно бесплатно.
Хочу сказать огромное спасибо Михаилу Валерьевичу и всему коллективу участвующему в операции! Они огромные молодцы и настоящие профессионалы! Через неделю меня выписали из больницы.
Восстановление прошло очень быстро. Спустя две недели я уже старался ходить без повязки. А еще через 2 недели вовсе без неё.Еще раз огромное спасибо Михаил Валерьевич за Вашу высококлассную работу!
Надеюсь это была последняя с Вами встреча в стенах медицинского учреждения (я в хорошем смысле)
21 Апреля 2019г. Елена
Получила травму в феврале 2019, страшный для меня диагноз - разрыв крестообразной связки правого коленного сустава. К сожалению, не сразу узнала, что есть возможность проходить лечение в ЦКБ ОБП УД президента РФ для Московской области по полису ОМС, потеряла много времени. Только через месяц обратилась за помощью к Емельяненко Михаилу Валерьевичу. До обращения к Доктору(с большой буквы это не ошибка, это правда!) получила консультации у нескольких врачей области и Москвы. В каждом случае не устраивали сроки проведения операции, сложность получения квоты, либо оплата, либо самостоятельная закупка медицинской фурнитуры( в чем я совершенно не разбираюсь), условия в стационаре и ещё несколько показателей. Основной для меня проблемой стало время, ждать мне было нельзя. Уже согласна была делать операцию где угодно, лишь бы врач был более-менее знаком с операцией, и сроки подходили. И к счастью в интернете наткнулась на сайт травмасустава.ру. Записаться на приём было просто, всё было подробно объяснено медсестрой и в конце недели я была на приёме у травматолога Михаила Владимировича Емельяненко. Очень приятный в общении молодой специалист описал мою ситуацию быстро и конкретно. Предложил оформить квоту, сказал, что берётся делать мне операцию, кратко описав, что будет делать с моим коленом. Все заботы по получению квоты взял на себя Михаил Валерьевич. Всё, что обещал, он выполнил. Уже через две недели после визита к врачу была назначена дата операции. Ещё через две недели,отведенных на анализы, я прибыла в больницу. Операция назначена на 15.04. Лежала в отделении урология. Что поразило - нет "своих" больных и "чужих", очень чуткий, преданный своему делу персонал. Как я поняла потом, это почерк данной больницы. День подготовки к операции прошёл достаточно быстро. Следующий день был очень волнительным, в ночь до операции поспать не удалось, за что я была с удивлением порицаема мед.сестрами - надо же было разбудить их тревожной кнопкой среди ночи и попросить успокоительное! У меня такого даже в мыслях не возникло.. Получив порцию уколов, повезли на моей же постели в операционную. Немного задержавшись в поездках по коридорам и лифтам прибыли в реанимацию, где нас уже встречал врач-анестезиолог, дав выговор сестрам за "нерасторопность" (опоздали на 3-4 мин) меня повезли на операцию. Было впечатление, что с данного момента я попала внутрь особого механизма, где вся работа строго регламентирована по времени, и тем не менее, было совершенно приятно там находиться. Трудная и сверхточная работа анастезиологов и хирурга действовала успокаивающе. Ни разу не было страшно, дискомфортно, напротив, было ощущение постоянного наблюдения, присмотра и заботы. Самое страшное чувство, оказавшись на операционном столе, почувствовать себя куском мяса, до которого нет дела - такого вот не было. Всё было прекрасно от начала и до конца. Четкая работа профессионала, уверенность, позитивный настрой, пунктуальность, даже некоторая педантичность Михаила Валерьевича оставили меня в полном спокойствии, я была уверена, что этот человек сделает всё так, как нужно, и даже лучше. Шрамы украшают только мужчину, женщине они ни к чему, думала, как всё будет выглядеть, видела аналогичные работы других хирургов, и когда на следующий день увидела свою "новую" ногу я была в восторге! Маленькие, прямые, точные, аккуратные крестики швов понравились! Честно, я обрадовалась, потому что лучше и быть не могло(как на машинке прошито, подумалось мне, но вслух неудобно было заметить). Такой работы я не ожидала. Готовила себя хоть к каким-то малейшим неприятным ощущениям: боль в спине после эпидуральной анестезии, некрасивые швы, отошедший не вовремя наркоз, излишнее волнение и беспомощность во время самой операции, как человек впечатлительный, боялась, что буду слышать, как режут мою плоть, как хрустят кости, от чего могу потерять сознание, слава Докторам! Ничего этого не было и быть не могло, ведь я попала в золотые руки врачей - самых высоких профессионалов, любящих и искренне радеющих за своё дело и пациентов, проходящих международные практики, имеющих международные дипломы и сертификаты, занимающихся научной деятельностью и практикой, использующих новейшие методы и разработки в области хирургии. Спасибо Вам, Михаил Валерьевич, за Ваше трудолюбие, собранность и организованность, пунктуальность и педантичность в лечении и проведении операций, преданность делу, соответствие самым высшим идеалам звания врача. Хотелось бы знать, что за таких врачей радеет администрация, эти врачи занимаются только пациентами и научной деятельностью, что им не мешают ненужные для нас, пациентов, всякого рода отчёты, что им предоставлены комфортные условия для роста в профессии и науке! Благодарю весь коллектив больницы и администрацию, создавшие атмосферу исцеляющей любви и доброжелательности! С спасибо.
С уважением и благодарностью, Елена.
20 Марта 2019г. Степан
Здравствуйте,решил написать отзыв после операции, у меня была травма : разрыв передней крестообразной связки
( в месте крепления связки к кости), и разрыв мениска по типу "ручки лейки". Операция была сделана 19.02.2019 г.
Хочу сказать,огромное спасибо врачу Емельяненко Михаилу Валерьевичу! Огромное спасибо всему персоналу ФГУ ОБП!
В декабре 2018 попал на прием к врачу Емельяненко М.В.,после просмотра диска МРТ и тестов с коленом стало ясно "разрыв ПКС и Мениска" Способ лечения -операция.(берется новый материал- связка из района Ахилесовой пяты, что бы не расслаблять колено, и делается новая ПКС с пластиковым штифтом и пуговицей ,который рассасётся потом).
Врач спокойно все рассказал ,ответил на все вопросы. Такую операцию делают по квоте(то есть по полису и справки формы 57 ). Даже не пришлось собирать кучу бумаг , тут же сняли копии, что не доставало привез уже на госпитализацию.Врач сам лично позвонил и пригласил на операцию,предложил на выбор несколько дат. Очень удивило такое отношение ! Приехал на операцию с легким волнением, после оформления и расположения в палате волнение прошло.Мне даже не верилось, что такое бывает: врачи вежливые, медсестры вежливые, все улыбаются, здороваются, кормят как в ресторане 1,2,3, компот,чай с пирогом . (отдельный РЕСПЕКТ поварам и кухне ! )хороший ремонт везде,палаты двухместные (чистые, аккуратные, телек, холодильник ,душ,туалет,все рядом)работают все лифты, на территории приятно гулять , есть Храм Великомученика и целителя Пантелеймона,и даже кафе есть (с вкуснейшим кофе). Было ощущение что в каком-то санатории на курорте, и совсем не операция, а обычная процедура предстоит. Прекрасный вид из окна на Москву, особенно в ночное время.
Привезли на каталке в операционную, спокойно без спешки, суеты, операционная просто класс . цвета морской волны,светло, и даже звучала легкая музыка "джаз" . Врач Емельяненко М.В. мед персонал,все молодые, а каждый действовал четко,уверенно, вызывало только одно чувство-профессионализм . Анестезию(Эпидуральную) сделали , я даже не почувствовал и отключился, отдельная благодарность врачу-Анестезиологу . ( Дмитрий кажется). Пришел в себя, по окончанию операции, Михаил Валерьевич сказал ,что все в норме, потом полежал под капельницой и отвезли в палату через пару часов. Спалось хорошо, аппетит даже был, немного болела нога , а в целом самочувствие на следующий день нормальное. Дальше стандартные процедуры, уколы,холод, физио-лечение, врач показал как правильно распределять вес на костылях .И на первый день после операции я уже ходил с костылями по коридорам , правда плавно и не до конца опирался на ногу. Через 4 дня меня уже выписали домой , Михаил Валерьевич посоветовал реабилитолога, по его совету я начал разминать потихоньку ногу, через 2 недели после операции и встречи с реабилитологом уже уверенно наступал и ходил, правда в ортезе , медленно. Михаил Валерьевич акцентировал что не надо торопиться, все связки должны прирасти , а это месяц , два. Через месяц можно сказать я сгибаю ногу почти до конца, хожу по ступенькам с опорой на перила , надеюсь что вылечусь и буду бегать, работать и заниматься как раньше. Ещё раз огромное спасибо Михаил Валерьевичу Емельяненко, всему мед персоналу ФГУ ОБП за вашу работу .
Всем кто сомневается, могу сказать смело обращайтесь в ФГУ ОБП, там работают профессионалы !
С уважением , Степан
21 Июня 2018г. Алексей
Очень долго тянул с операцией по поводу разрыва передней крестообразной связки, травму получил 1.5 года назад играя в футбол. Для подтверждения диагноза записался на консультацию к Емельяненко Михаилу Валерьевичу. С помощью МРТ и теста выдвижного ящика, Михаил Валерьевич подтвердил, что разрыв действительно есть и нужно делать артроскопию и пластику ПКС. Спасибо большое, что помогли с оформлением квоты и что не нужно было самому собирать кучу бумажек и заниматься бюрократией, через которую точно пришлось бы пройти, если бы получал квоту на ВМП через свою поликлинику. Квоту одобрили через неделю, а операцию назначили через месяц.
Ну и, конечно же, самое большое-пребольшое спасибо Михаил Валерьевич именно вам. Вы потрясающий врач, даже мой сосед по палате сказал, какой у тебя крутой доктор, да это видно сразу. Внимательный к пациентам и профессионал своего дела. Так как анестезия была спинальная, то целый час пока шла операция, я был в сознании и наблюдал, а точнее слушал за всеми действиями хирургов. Ни одного лишнего слова, все настолько четко и по плану, что иностранные сериалы про врачей просто отдыхают. Очень рад, что попал именно к вам! Спасибо, что помимо ПКС подлатали и другие косяки в моей коленке. После операции обезболивающее понадобилось только на следующей день после операции, на второй день уже ничего не беспокоило. И спасибо вам за то, что вы еще очень современный и всегда на связи, по почте, по СМС, по Whatsapp.
Еще раз спасибо вам за все, желаю вам крепкого здоровья и удачи во всех делах!
Операция была 1 июня 2018 года. Палата 807.
Читайте также:


