Артроскопическая санация голеностопного сустава отзывы

- Особенности операции
- Противопоказания
- Подготовка
- Как происходит артроскопия
- Мероприятия для реабилитации
- Возможные осложнения
- Отзывы
- Видео по теме
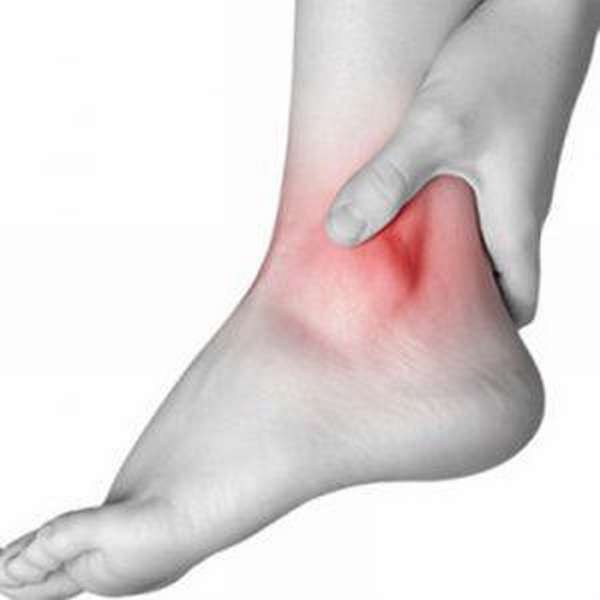
Кости у самого основания стопы тонкие, но весь основной вес человек приходится именно на них. Любые травмы голеностопа очень опасны и могут поставить под угрозу дальнейшую нормальную жизнь. Чтобы избежать негативных последствий, проводится артроскопия – инвазивное хирургическое вмешательство, необходимое для диагностики или лечения.
Особенности операции
Артроскопия голеностопного сустава относится к малоинвазивным хирургическим процедурам. Вмешательство происходит с использованием артроскопа, который вводится в полость проблемного сустава через небольшой прокол. Главное преимущество процедуры в том, что соединительные ткани остаются целыми. Восстановление происходит достаточно быстро, а серьезных шрамов не остается.
Делать артроскопию рекомендуют при:
- запущенной стадии артроза;
- хронических неизлечимых болях;
- начале деформирующего артроза;
- нестабильности суставов голеностопа;
- синовитах;
- повреждениях хондромных тел или суставных хрящей.
При простых травмах голеностопного сустава артроскопия назначается редко: только если консервативное лечение не дало нужного результата. В качестве диагностики вмешательство используется при недостаточной информативности неинвазивных методов исследования.
Противопоказания
Для артроскопии, как и любой другой хирургической манипуляции, имеются определенные противопоказания. Разделить их можно на относительные и абсолютные. К первой группе можно отнести кровоизлияния в суставную полость и скрытые повреждения, при которых нарушается целостность связок и капсулы. В этих случаях перед вмешательством необходимо предварительное лечение.
К абсолютным отнести можно:
- тяжелые хронические заболевания (патологии сердца, сахарный диабет);
- невозможность использовать общий наркоз;
- отсутствие подвижности сустава;
- заращение полости;
- гнойные инфекции;
- инфицированные кожные заболевания;
- серьезные болезни крови (ВИЧ, гепатит).
Также любые вмешательства запрещены при острых воспалительных процессах – герпесе или простудах.
Подготовка
Перед операцией пациенту необходимо проконсультироваться с хирургом и анестезиологом, чтобы узнать о возможных осложнениях. Также подписывается согласие на проведение процедуры и общий наркоз.
В рамках подготовительных мероприятий, необходимо сдать общие анализы мочи и крови, при необходимости назначаются дополнительные исследования:
- рентген;
- ЭКГ;
- МРТ сустава;
- флюорография.
В течение нескольких дней перед операцией желательно соблюдать легкую диету, а за 12 часов запрещается употреблять любую пищу. Заранее нужно подготовить костыли: в первые дни после вмешательства не рекомендуется подвергать больной сустав серьезным нагрузкам.
Как происходит артроскопия
В большинстве случаев при артроскопии используется общий наркоз: местная анестезия затрагивает малую область сустава и ее может не хватить на всю процедуру, и увеличиваются риски болевого синдрома после вмешательства. Пациенту ставится капельница, и когда наркоз начинает действовать, к работе приступает хирург. Голень с помощью подставки закрепляется на высоте около 20 сантиметров.
Во время операции используется несколько инструментов:
- артроскоп;
- троакар для прокола тканей;
- канюли для контроля жидкости внутри сустава;
- артроскопический зонд.
В области проблемного сустава накладывается жгут, чтобы контролировать движение крови. Делается минимум два прокола: для введения артроскопа с видеокамерой и промывания сустава. При необходимости выполняются еще надрезы, позволяющие ввести другие инструменты.
Хирургические манипуляции могут занимать от 30 минут до 3 часов, в зависимости от сложности случая. Все действия хирурга транслируются на монитор компьютера, что обеспечивает достаточный обзор. После завершения операции из сустава удаляется лишняя жидкость, полость заполняется раствором с противовоспалительными и антибиотиками. Инструменты удаляются, накладываются швы и стерильная повязка.
Мероприятия для реабилитации
Благодаря низкой травматичности при малоинвазивном вмешательстве, к нормальной жизни пациент сможет вернуться уже через 10-14 дней. Восстановительный период составит от трех до шести недель, в это время важно придерживаться всех рекомендаций врача. Правильная реабилитация имеет большое значение для возвращения полной функциональности сустава.
Во время восстановительного периода важно беречься от переохлаждения и эмоциональных нагрузок, поддерживать иммунитет с помощью витаминно-минеральных комплексов. В рацион необходимо включить:
- хурму;
- орехи;
- творог;
- рыбу;
- кунжут;
- стручковую фасоль;
- цветную капусту.
При необходимости придется посещать кабинет ЛФК, но некоторые несложные действия выполнять можно и в домашних условиях. Перед выполнением любых упражнений необходима консультация врача. На основании оценки тяжести травмирования он определит оптимальную нагрузку. Простые упражнения постепенно заменяются на сложные.
Главный принцип лечебной физкультуры – умеренная дозированная нагрузка. Начинается все с ходьбы, при которой используется дополнительная опора – трость или костыли. Регулярно нужно сгибать и разгибать проблемный голеноскопный сустав. Через пару недель можно осваивать подъем и спуск по лестнице, вращательные движения стопой, подъем на носочки.
Возможные осложнения
Осложнения после артроскопии возникают в редких случаях. Проблемы могут возникнуть при неправильном диагнозе или не своевременно начатом лечении. Особую опасность представляют открытые травмы или слабая костная ткань: в поврежденное место может попасть инфекция, которая проявится уже после операции.
Еще одна возможная проблема – неправильное срастание голеностопа. Это приводит к деформации суставов и провоцирует артроз. Итогом станут частые отеки ступни из-за нарушения кровообращения и хроническая хромота. Чтобы избежать любых осложнений, необходимо тщательно соблюдать все рекомендации лечащего врача.
Отзывы
Несмотря на уникальность метода обследования и лечения, отзывы о подобном оперативном вмешательстве самые разные. Негативные в основном связаны с неопытностью врачей и их ошибками. Вот некоторые отзывы:

Артроскопия голеностопного сустава – это вид хирургической операции, направленной на восстановление поврежденных связок и самого сустава. Вмешательство занимает около 1–2 часов и практически не вызывает никаких осложнений. Поэтому такую операцию можно сделать почти всем категориям пациентов.
Суть операции и ее преимущества
Артроскопия (англ. arthroscopy) представляет собой высокотехнологичную операцию, которая проводится с использованием специального прибора – артроскопа. Он снабжен миниатюрной видеокамерой, которая выводит увеличенное микроскопом изображение на экран.

Подобные вмешательства проводятся на разных суставах, например, при лечении колена, плеча и других частей тела также нередко применяется артроскоп. Именно он обеспечивает основные преимущества этого вида вмешательства:
- Все используемые хирургические приборы, в том числе артроскоп, имеют небольшой диаметр. Поэтому хирургу достаточно сделать небольшой надрез на коже (до 3–4 мм диаметром), чтобы проникнуть в полость сустава.
- Благодаря постоянному контролю действий с помощью микроскопа и изображения на экране, врач проводит манипуляцию очень точно, сам сустав и мягкие ткани вокруг него практически не повреждаются.
- В связи с этим артроскопия голеностопа практически никогда не вызывает серьезных осложнений. Поэтому операция проводится разным пациентам, в том числе старшего возраста, с хроническими заболеваниями и осложнениями.
- Допускается использование местного, а не общего наркоза, с минимальной нагрузкой на организм (сердце и другие внутренние органы).
- Процедура проводится за 1–2 часа, восстановление после вмешательства длится несколько месяцев, причем уже через 2 недели пациент может начать осторожно опираться на поврежденную конечность.
Показания и противопоказания к проведению

Артроскопия голеностопного сустава показана в тех случаях, когда пациент получил слишком тяжелую травму или консервативное лечение, в том числе применение тейпирования голеностопа или ношение эластичных бандажей, не дает нужного результата на протяжении нескольких недель/месяцев. Решение о проведении процедуры хирург принимает в таких случаях:
- хронический артроз сустава, запущенная стадия;
- начало развития деформирующего артроза, лечение препаратами и физиотерапией не дает эффекта;
- нестабильность голеностопного сустава, требующая постоянного ношения суппорта;
- синовиты разного происхождения;
- травмы, полученные в результате неудачного падения, удара, во время спортивных занятий или в результате несчастного случая;
- повреждения суставных хрящей, истирание поверхности.
Операция не влечет серьезных рисков, угроза жизни исключается. Однако в ряде случаев хирург может отказать в ее проведении при наличии таких противопоказаний:
- Глубокая рана, повреждение кожи в области голеностопа.
- Инфицирование кожного покрова, гнойники.
- Выраженные стадии артроза, когда операция не гарантирует результат и при этом может привести к большему осложнению (деформация хрящей).
- ВИЧ, гепатит и другие сложные инфекции крови.
- Общее тяжелое состояние пациента, выраженное сложными патологиями (последствия инфаркта, инсульта и т.п.).
Особенности проведения артроскопии голеностопа
Артроскопия голеностопа проводится в течение 1–2 часов, в случае тяжелых травм – до 3–4 часов. Предварительная консультация с терапевтом обязательна, особенно в тех случаях, если у пациента есть хронические заболевания, связанные и не связанные с голеностопом.

В первую очередь больной обращается к своему терапевту, который производит общий осмотр, анализирует жалобы и историю болезни. Затем доктор выписывает направление на консультацию хирурга или ортопеда, а также на сдачу анализов:
- крови;
- мочи.
Далее пациенту ставят предварительный диагноз и отправляют на обследование:
- МРТ;
- рентгенография.
После точного определения диагноза принимается решение об операции (при наличии соответствующих показаний). Подготовка к ней достаточно простая и включает в себя:
- Консультацию терапевта, временный отказ от лекарств, которые используются для профилактики хронических заболеваний.
- Диету для людей, страдающих ожирением.
- Отказ от алкоголя за 10-–5 дней до вмешательства.
- Отказ от пищи за 12 часов до вмешательства.
Сама процедура состоит из таких этапов:
- Наркоз (как правило, местный).
- Надрез мягких тканей.
- Проникновение в сустав, установка артроскопа для контроля всех действий.
- Удаление поврежденных частей сустава или связок, продуктов воспалительных процессов.
- Восстановление хрящей, вживление искусственного материала для закрепления связок (в зависимости от вида травмы).
- Наложение швов.

Особенности проведения операции наглядно показаны на видео.
Обычно артроскопия не вызывает серьезных осложнений, но в редких случаях могут наблюдаться такие последствия:
- инфицирование раны;
- неправильное срастание голеностопа;
- артроз;
- ограниченность в движениях, хромота.
Чтобы избежать осложнений, необходимо тщательно соблюдать все рекомендации врача во время реабилитационного периода, особенно в первые месяцы.
Пациенту также полезно знать и об особенностях восстановления после процедуры артроскопии голеностопного сустава. В целом необходимо тщательно следовать рекомендациям врача, которые состоят в следующем:
- В первые недели нагрузка на сустав исключается, передвижения ограничены и совершаются только на костылях.
- Возврат к активным занятиям спортом допускается не ранее, чем через 6–8 месяцев и более.
- Постоянное выполнение лечебно-физкультурных упражнений для восстановления естественной активности голеностопа.
- Прием лекарств, прохождение физиотерапевтических процедур.
- Коррекция образа жизни, диета для людей, страдающих ожирением.

По рекомендации врача предусмотрено ношение бандажа голеностопного сустава.
Клиники и стоимость
Стоимость процедуры довольно сильно колеблется по разным регионам. На цену влияет и конкретный диагноз, состояние пациента, наличие/отсутствие осложнений.
Таблица 1. Обзор клиник и стоимости
Николощеповский переулок, 6с1, 1
+7 (499) 705 67 59
+7 (812) 713 68 36
Меридианная, 15/а, г
+7 (843) 245 03 96
+7 (383) 363 30 03
Отзывы пациентов, перенесших операцию
Медицинская практика показывает, что артроскопическая процедура достаточно безопасна для разных категорий пострадавших и крайне редко вызывает сколько-нибудь серьезные осложнения. В своих отзывах пациенты отмечают высокую организацию проведения операции, а также сравнительно небольшой период восстановления даже в случае тяжелых травм.
«Операция довольно дорогая, но все-таки действительно эффективная. Делали ее моей маме. Просто в голеностоп в свое время поставили эндопротез, но он постепенно сместился. А сама артроскопия прошла очень удачно и на удивление быстро. Восстанавливаться будем несколько месяцев, расхаживаться, делать упражнения. Но это уже не самое важное. Главное, что все завершилось нормально.
Таким образом, можно сказать, что артроскопия голеностопного сустава – это такое вмешательство, которое проводится под постоянным контролем хирурга с помощью современных приборов. Бережное отношение к тканям позволяет провести процедуру за считанные часы, после чего пациент может начать восстанавливаться и постепенно возвращаться к полноценной жизни.


Как я прошла 9 кругов ада! Подробный отзыв про все, что предстояло пережить! Ожидание vs жестокая реальность.
Всем доброго времени суток!
Я искренне буду рада, если Вам не предстоит пережить то, что пришлось пройти мне. Да, если быть совсем откровенной, то я это переживаю и по сей день..
Думаю, что стоит начать отзыв на эту операцию с самого факта получения травмы. А их было 2:
- в 2012 году на меня упало 650 кг(!!). Если быть точнее - на меня упала корова. Лирических отступлений, с подробностями не буду писать, но скажу, что это была производственная травма:) я работала зоотехником.
- в 2015 году на соревнованиях по пауэрлифтингу я себе "порвала" колено.
И 2015 год стал точкой отсчета в моей не легкой истории. Когда прошла острая боль- колено практически не беспокоило, и так продолжалось до весны-лета 2017 года.
Не исключаю тот факт, что это было еще обусловленно тем, что в феврале 2017 года я рвала себе связки на правой ноге (голеностоп), и в начале июня 2017 года я порвала себе ахилл на той же, правой ноге. И естественно, на левую ногу с больным коленом приходилась бОльшая нагрузка, так как ходила на костылях.
Летом 2017 года моя нога выглядела так:


Я носила наколенник средней жесткости (по рекомендации врачей). Боли были приличные, но потом выяснилось - что все это было лишь тем, что можно назвать "умеренные боли".
В таком формате я прожила до конца осени 2017 года, и перешла на костыль, ибо ходить на работу без него, я уже не могла.

В качестве фиксатора колена носила ( и до сих пор ношу) вот такой вот бинт. Это не эластичный бинт, а бинт повышенной фиксации с большим натяжением и количеством резиновых "нитей". Спортивный проф. экипировочный бинт, оставшийся еще со времен спорта и железа.

С наступлением нового 2018 года - мне было совсем не радостно. Никакие болеутоляющие мази мне не помогали! таблетки кеторола в лошадиных дозах не справлялись, и к ним добавились уколы. Вот этот "коктейль" + 2 пачки кеторола растягивался обычно на неделю. Ужас!
И примерно так выглядели мои бедра от уколов..


Я возвращалась домой после работы, и со своим верным железным помощником (костылем) вместо 15 минут тратила 40 минут..
Я девочка терпеливая, но по ночам будила соседей по квартире нечеловеческим воем, и считала дни до операции.
ПОДГОТОВКА К ОПЕРАЦИИ
Подготовка к операции была для меня квестом. К сожалению, через эту ничем не убиваемую бюррократию с вечными бумажками - проходит почти каждый, хоть единожды в жизни.
Из разряда "вот возьмите результаты всех анализов, но помнмите, что пока выбиваете направление на этот - у вас закончится по срокам первый" и т.д.
Из справок мне нужно было собрать за месяц (одобрили квоту быстро, и дату госпитализации назначили на срок через 3.5 недели) следующее:
- Справка об осмотре гинеколога
- Справка об осмотре и санации от стоматолога (был зуб с пульпитом, но удалять перед операцией нельзя было)
- ЭКГ
- ФГДС (направление еле-еле получила, обивая пороги)
- Справка от окулиста
- Справка от инфекциониста
- ФЛГ + рентген легких
- рентген ноги
- мрт
- общие анализы крови, мочи
- анализ крови на свертываемость
- анализ крови на ВИЧ, гепатиты и сифилис.
Чем меня так порадовал сбор документов? Тем, что на тот момент у меня не было возможности сделать за деньги МРТ, а поликлиника предоставляла на конец мая месяца , что мне уже было и не нужно.
Эта же история произошла с последним пунктом - направление на кровь мне дали за 14 дней до госпитализации, и если общий анализ крови был готов почти сразу, то ИФА на ВИЧ - делается в другой лаборатории и более долго. Врач, смеясь, говорил о том, что "мол подумаешь, будет готова твоя кровь 29 апреля". Не смотря на то, что 25го я ложилась в больницу, а по итогу 27го апреля уже прооперировали. Мне было не до смеха. Я жила в этих очередях, меня этот врач "вел" не первый день, и слышать такое было дикостью.
Позвонив в больницу, мне объяснили, что быстрее примут с плохимм анализами, чем без них вообще! Меня спасло только то, что я кадровый донор крови, и то что я привезла в приемный покой заверенные справки об отсутствии инфекционных заболеваний, заверенные станцией переливания крови.

ГОСПИТАЛИЗАЦИЯ. Ожидание и реальность
Сразу оговорюсь, что ложилась я в больницу не "в первую попавшуюся", а в достаточно известную. И как казалось тогда - в очень профессиональную в этом вопросе. Я не буду озвучивать в отзыве ни названий, ни фамилий, так как это не только противоречит правилам этого сайта, но и отзыв, по сути о самой операции.
Итак, что мне обещали врачи:
- быстрая реабилитация
- устранение причин боли
- срок госпитализации - не более 3-5 дней.
Что было выполнено из трех пунктов? НИ-ЧЕ-ГО! Не убили и на том спасибо.
Подготовка к операции длилась три дня. И самое запоминающееся - это разговор с анестезиологом. Я девушке-врачу еле-еле объяснила про наличие протрузий в спине (как позже оказалось - и грыж), и что эпидуральный наркоз мне катострофически противопоказан. Так-же рассказала об апноэ, и про прочие штуки в анамнезе.
Меня чуть ли не уговаривали на эпидуральный наркоз, к слову, рентген спины сделали только после выписки. Пришлось подписывать отказ и мне был проведен общий 1.5часовой наркоз, после которого я могла и не проснуться.
Операция, со слов врачей прошла успешно. На третий день в больнице мне сделали артроскопию, и поставили вот такой дренаж:

Первый день после операции жутко болела нога. Но желание спать после наркоза - брало верх.

Вот такая отекшая была нога на второй день после операции. И это был один из самых страшных дней в больнице.
Дренаж из ноги мне сняли БЕЗ АНЕСТЕЗИИ. И поверьте, это больно. Нет, это БЕЗУМНО БОЛЬНО!
Нога была отечная, с полной атрофией мыщц. Пришел врач, который делал мне операцию и "обрадовал" меня и мою маму тем, что они мне перерезали нервный пучок, аргументировав это "человеческим фактором". Сказал, что изначально травма была действительно разрывом мениска и образовавшимся телом Гоффа, а не повреждением связки ПКС. Поэтому ортез мне носить не нужно.
На следующий день мне назначили занятия на артромоте. Очень радовало, что врач ЛФК понимала что и как, так как она сама была спортивным тренером:)


Еще один минус - у меня гноились швы! Так как перевязки приходилось выпрашивать в прямом смысле этого слова..

Разрабатывать ногу нужно было с нуля. После операции вердикт - 85% атрофированных мыщц, отсутствие нервного и мышечного импульса, но через силу вы должны сесть, извините.
И я под присмотром врача ЛФК, через литры слез и боли начала ходить по ступенькам. Через пару дней было видно, как напрягается квадрицепс. немноооожко, но все-же это лучше, чем ничего. Через неделю после операции я смогла сделать так! и я была счастлива!

Операцию мне сделали 27 апреля, выписали из больницы 8 мая. Отдав ворох документов и снимков..
НАЧАЛО РЕАБИЛИТАЦИИ
Помните про быструю реабилитацию и про три обещанных дня? Мне обещали, что через две недели на костылях я смогу выйти на работу. смех, да и только!
Мне долго не могли назначить физиотерапию, так как отек совершенно не хотел спадать. В первые недели после операции я столкнулась со следующими проблемами, на которые врачи, к большому сожалению, разводили руками:
- у меня не сходил отек
- мне не могли дать точного ответа, какими нитями меня шили внутри (от этого зависело дальнейшее лечение)
- нога начала "хрустеть" и "клинить" (ДО операции этого не было!)
Перед выходом на реабилитацию, кстати, шрамики выглядели так:

Месяца полтора я отходила на двух костылях, и мне назначили "как только так сразу" двухнедельный курс физиотерапии. Я ходила на магнит. К сожалению, улучшений это не дало.

Потом, я перешла на один костыль, и спустя еще месяц, не смотря на боли в колене меня выписали на работу, так как с таким диагнозом держать долго не могут. А поставили мне тогда ошибочный гонартроз 1 ст. Причем, с этим же диагнозом на поликлинику меня выписывала именно больница..

Работать в таком состоянии я не могла, так как оперированная нога стала отекать и дичайше болеть!( Пришлось увольняться.
ПОСЛЕДСТВИЯ
- Сейчас, спустя больше года после операции - нога часто болит
- Часто ногу клинит в одном положении, или она может неконтролируемо согнуться
- Нога болит больше, чем после операции
- Приходится очень часто ходить в фиксаторе, и даже иногда беру костыль
- о физических нагрузках приходится мечтать, и о каблуках тоже
- 1 февраля 2019 года я сделала МРТ и узнала. ЧТО ВЫРЕЗАННЫЙ МЕНИСК НА МЕСТЕ, И ТЕЛО ГОФФА ТОЖЕ!
- На обращение в клинику узнала, что лечащий врач уволился, а клиника не дает гарантий на операции. И могут сделать еще одну, но за деньги.
- Пока что никто не берется за исправление чужих ошибок, так как по бумагам - все удалено, а по факту.
Операцию все же я рекомендую, но если Вам нужно ее делать, то более внимательно выбирайте врача! По поводу косметики - мне повезло, имею на коленке лишь пару едва заметных "крестиков". Иногда, без операции - никуда. Я научилась ходить без костыля и не жить "от укола до укола", но увы, полностью от проблемы меня это не избавило.
Желаю ВАМ здоровья! Спасибо, что заглянули ко мне в отзыв!
Многих пациентов с заболеваниями опорно-двигательного аппарата интересует, что такое артроскопия голеностопного сустава. Артроскопическая хирургия —, современный инвазивный метод обследования и лечения групп суставов (плечевых, локтевых, коленных и др.). Ее особенность состоит в том, что все манипуляции совершаются через микроразрез с помощью специального прибора — артроскопа, что повышает вероятность успешного исхода.
Операция эффективна при ортопедических травмах и заболеваниях, разрывах тканей. В число наиболее распространённых видов такого вмешательства входит артроскопия голеностопного сустава, так как повреждения в этой области фиксируется особенно часто.
Преимущества и недостатки
Главные плюсы: малая инвазивность, низкая травматичность и легкий доступ к пораженному участку. Во время процедуры не затрагиваются сосуды и нервные окончания. Во время артроскопии нетрудно провести качественную диагностику суставной полости.
Пациенты уже через год после вмешательства возвращаются к полноценной жизни: занимаются спортом, физическим трудом и ведут активный образ жизни.
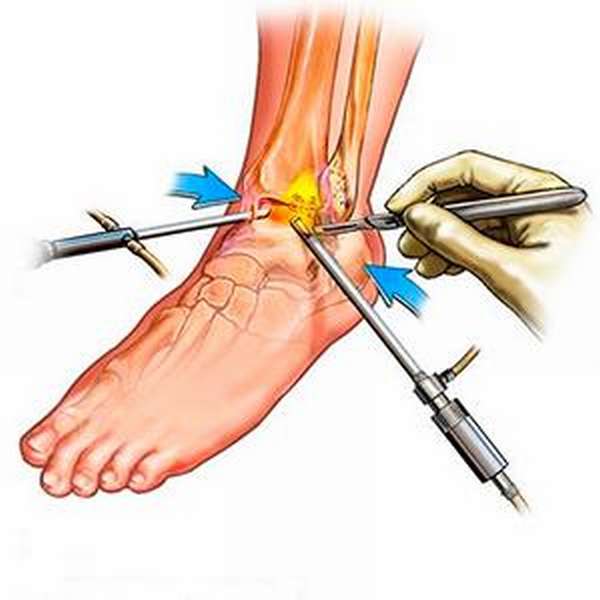
Сохраняется работоспособность суставов, так как нет необходимости делать обширные надрезы, чтобы произвести детальный осмотр. Процедура практически не оставляет внешних косметических дефектов на кожных покровах.
Если следовать всем указаниям лечащего врача, то реабилитационный срок займёт совсем немного времени. Пребывание в стационаре не превышает 3 суток.
Артроскопия доступна любой возрастной категории, за исключением детского и подросткового возраста из-за несформированности их скелета.
Минус только один —, высокая цена обследования за счет дорогостоящего высокотехнологичного оборудования и допуска квалифицированных медицинских работников, специализирующихся в этой отрасли.
Показания
По причине универсальности и минимального риска для здоровья операция актуальна при самых разных заболеваниях и травмах.
Основные показания:
- артроз и артрофиброз костей,
![]()
нарушение функций сустава (неустойчивое положение стопы, отечность, болевые ощущения),
Специалисты могут отказать в артроскопии, если у больного имеются следующие противопоказания:
- Среди распространенных вариантов – анкилоз. Он характеризуется зарастанием межхрящевого просвета фиброзной или костной тканью, что приводит к неподвижности сустава.
- Если на коже имеются глубокие раны в месте оперирования, высыпания, серьезные заболевания крови (например, гепатит, сахарный диабет, гемофилия), патологии сердечно-сосудистой системы.
- Повышенное артериальное давление.
- Во время менструации.
- Сниженная сопротивляемость организма.
Предоперационная подготовка
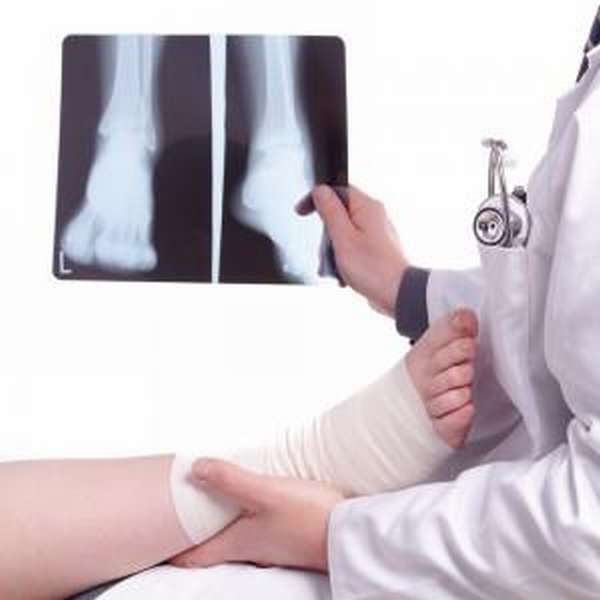
Любое хирургическое вмешательство требует предварительного обследования организма и подготовительных мероприятий. Вначале терапевт проводит тщательный осмотр, изучает данные о перенесенных заболеваниях и назначает сдачу общих анализов крови и мочи, электрокардиограмму. Дополнительно могут потребоваться рентген, УЗИ конечностей, МРТ.
Когда принято окончательное решение о необходимости операции, обязательно проводятся консультации хирурга, ортопеда, анестезиолога. Пациента информируют об основных моментах и порядке проведения, после чего он подписывает согласие.
Также обсуждается способ анестезии, она бывает общей или местной (эпидуральной).
Рекомендуется соблюдать некоторые правила:
- ограничить прием лекарственных препаратов, особенно антикоагулянтов,
- за 2 недели прекратить употребление алкоголя и отказаться от курения,
- за несколько дней до операции следует придерживаться диеты (исключить из рациона пищу,
- замедляющую процессы пищеварения),
- за 10-12 часов не принимать никакую еду, даже в малом количестве,
- произвести очищение кишечника с помощью клизмы,
- взять с собой в стационар костыли соответствующего размера.
Методика проведения операции
Основным действующим инструментом выступает артроскоп. Он представляет собой тонкую трубку диаметром примерно от 2,7 до 4 мм, к которой присоединена видеокамера с кабелем, производящим световое излучение. Съемка с камеры выводится в увеличенном виде на монитор. Масштаб изображения регулируется.
Другие необходимые приборы: дренажная канюля – полая игла для выведения жидкости, троакар, зонд различной формы и изгиба.
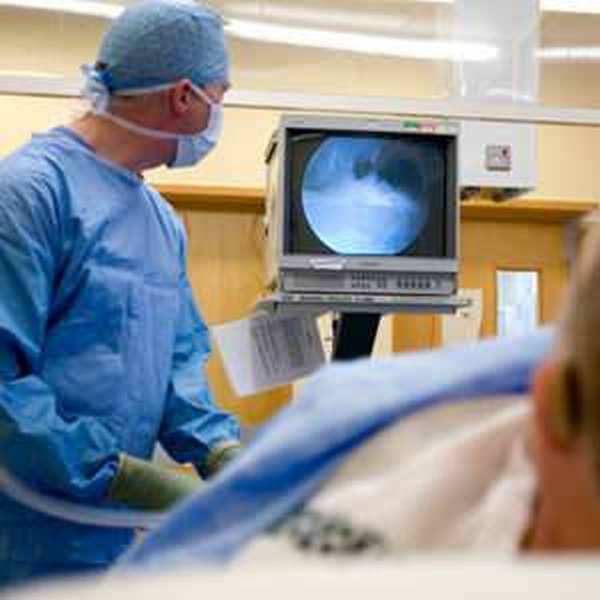
Пациент ложится на операционный стол таким образом, чтобы было максимально удобно совершать манипуляции, обычно на спину или на бок, больная нога фиксируется на подставке.
Длительность процедуры —, около часа, при травмах тяжелой степени – до 3 часов.
Осложнения
Несмотря на то, что артроскопия считается щадящим методом в хирургии и негативные последствия наблюдаются менее чем в 2% случаев, риск появления осложнений все же существует.
Они могут возникнуть при неправильном диагнозе, на поздней стадии развития болезни:
- септический артрит,
- воспалительные процессы при попадании внутрь инфекции,
- накапливание сгустков крови,
- образование рубцов, спаек, флеботромбоз,
- повреждение нервов, что может привести к эмоциональной нестабильности, неврозу,
- нарушение самим врачом внутрисуставного пространства.
Для их устранения, как правило, требуются повторные операционные действия.
Реабилитация
Реабилитация после артроскопии голеностопного сустава занимает меньше времени по сравнению с хирургическим вмешательством, требующим полного раскрытия внутренней полости. Первые несколько дней необходимо находиться в стационаре, дальнейшее восстановление происходит в домашних условиях.
В первое время нужен полный покой. Пациенту назначают обезболивающие средства, антибиотики. Показан холод на прооперированное место. Также понадобятся для опоры костыли, трость или ходунки.
Восстановление после операции занимает в среднем 4-6 недель при соблюдении рекомендаций врача. Чтобы не подвергать сустав нагрузке, используется эластичный бинт для упругой фиксации в одном положении.
Немаловажную роль играет ЛФК после артроскопии голеностопного сустава: её назначают почти всем пациентам. Регулярные занятия улучшают кровоснабжение конечностей, нормализуют мышечный тонус, возвращают им двигательную функцию. Сначала она выполняется в лечебном учреждении под контролем медиков, затем самостоятельно.

Комплекс составляется в зависимости от типа и сложности операции и индивидуальных показателей пациента. Основной принцип —, постепенная и умеренная дозировка применяемых нагрузок. В первые месяцы рекомендуется воздержаться от активных физических тренировок.
Начинают с простых упражнений, постепенно переходя к сложным. Наиболее важные из них следующие: непродолжительная стойка на обеих стопах сначала с опорой, а в дальнейшем без нее, подъем и спуск по лестнице, сгибание и разгибание голеностопа, круговые движения, ходьба на носочках по ровной и наклонной поверхностям, перекаты на пятку.
Отзывы
Заключение
В настоящее время травмы и переломы голеностопного сустава —, не приговор, ограничивающий полноценную двигательную деятельность.
Вернуть себе утраченные силы вполне реально даже без опасных осложнений. Для этого достаточно следовать советам своего лечащего врача, не пренебрегать лечебной физкультурой, вовремя обращать внимание на тревожные симптомы, боли и своевременно обращаться за медицинской помощью.
Читайте также: