Ампутация нижней конечности на уровне голени
а) Показания для ампутации ноги ниже колена:
- Плановые: ишемия, инфекционный процесс, травма или злокачественная опухоль дистальной части голени в случаях, когда проксимальную часть голени можно сохранить.
- Альтернативные операции: экзартикуляция в коленном суставе, ампутация выше колена.
б) Предоперационная подготовка:
- Предоперационные исследования: ангиография, рентгенологическое исключение проксимального остеомиелита.
- Подготовка пациента: коррекция гликемии. Периоперационное назначение антибиотиков при инфекции в области ампутируемой конечности. Возможна маркировка линии ампутации на коже.
в) Специфические риски, информированное согласие пациента:
- Расхождение раны
- Дальнейшая ампутация
- Пролежни
- Боли в культе/фантомные боли
г) Обезболивание. Общее обезболивание, региональная блокада (спинальная, перидуральная).
д) Положение пациента. Лежа на спине, прокладка для защиты контралатеральной пятки.
е) Оперативный доступ. Ступенчатый разрез, принимая во внимание уровень ампутации для получения достаточной длины культи большеберцовой кости (15-20 см).
ж) Этапы операции:
- Разрез кожи
- Анатомическое поперечное сечение на уровне ампутации - Пересечение нервов и сосудов
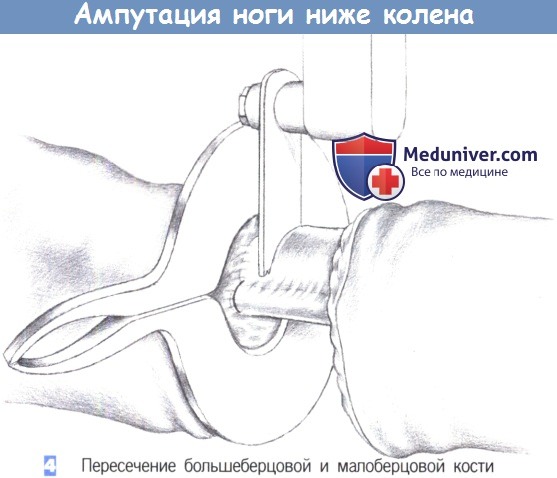
- Пересечение большеберцовой и малоберцовой кости
- Закрытие подошвенным мышечным лоскутом
- Дренаж и шов кожи
з) Анатомические особенности, серьезные риски, оперативные приемы:
1. В области проксимальной части голени располагаются три сосудисто-нервных пучка:
- Передний сосудисто-нервный пучок, лежащий на межкостной мембране и покрытый разгибателями (передняя большеберцовая артерия, вена и нерв).
- Задний сосудисто-нервный пучок между камбаловидной и подколенной мышцей (задняя большеберцовая артерия, вена и нерв).
- Малоберцовый сосудисто-нервный пучок латеральнее заднего большеберцового сосудисто-нервного пучка.
2. В подкожном слое находятся два сосудисто-нервных пучка:
- Большая подкожная вена вместе с подкожным нервом позади медиального края большеберцовой кости.
- Короткая подкожная вена нижней конечности и латеральнее нее сзади по средней линии - икроножный нерв.
3. Выполняя диссекцию заднего кожно-мышечного лоскута, убедитесь в наличии достаточного кровотечения из краев разреза; возможна дальнейшая резекция.
и) Меры при специфических осложнениях. Значительное расхождение ампутационной раны требует открытого ведения и обычно реампутации.
к) Послеоперационный уход после ампутации ноги ниже колена:
- Медицинский уход: удалите дренаж на 1-2-й день и кожные швы через 2 недели. Начните подготовку к протезированию во время пребывания в стационаре.
- Активизация: как можно раньше: на 1-2-й день.
Предупреждение: избегайте развития пролежней (контралатеральная пятка, крестец).
- Физиотерапия: дыхательные упражнения, помощь во время ходьбы.
- Период нетрудоспособности: зависит от общей ситуации и профессии.
л) Этапы и техника ампутации ноги ниже колена:
1. Разрез кожи
2. Анатомическое поперечное сечение на уровне ампутации
3. Пересечение нервов и сосудов
4. Пересечение большеберцовой и малоберцовой кости
5. Закрытие подошвенным мышечным лоскутом
6. Дренаж и шов кожи
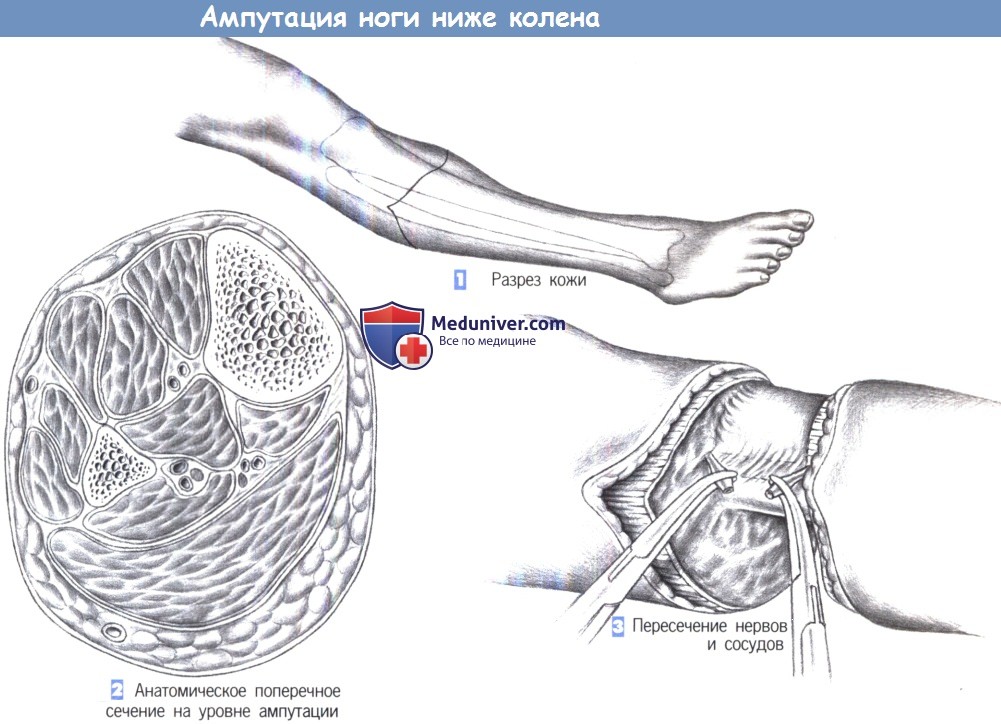
1. Разрез кожи. Разрез кожи - типа рыбьего рта с созданием длинного (насколько возможно) заднего кожно-мышечного лоскута.
2. Анатомическое поперечное сечение на уровне ампутации. На поперечном сечении на уровне ампутации виден большой массив задних мышц голени, используемый для миопластического закрытия культи. Большеберцовая кость расположена спереди и медиально под кожей, тогда как нервы и сосуды находятся в центральной зоне.
3. Пересечение нервов и сосудов. После рассечения мышечного лоскута необходимо найти и отдельно перевязать с прошиванием нервы и сосуды. Чтобы уменьшить последующую фантомную боль в конечности, рекомендуется блокада нервов местным анестезирующим средством.
4. Пересечение большеберцовой и малоберцовой кости. После мобилизации кожно-мышечного покрова он смещается в краниальном направлении, что позволяет пересечь малоберцовую и большеберцовую кость настолько проксимально, насколько это возможно. Чтобы добиться лучшего состояния культи, малоберцовая кость обычно пересекается немного проксимальнее, чем большеберцовая кость.
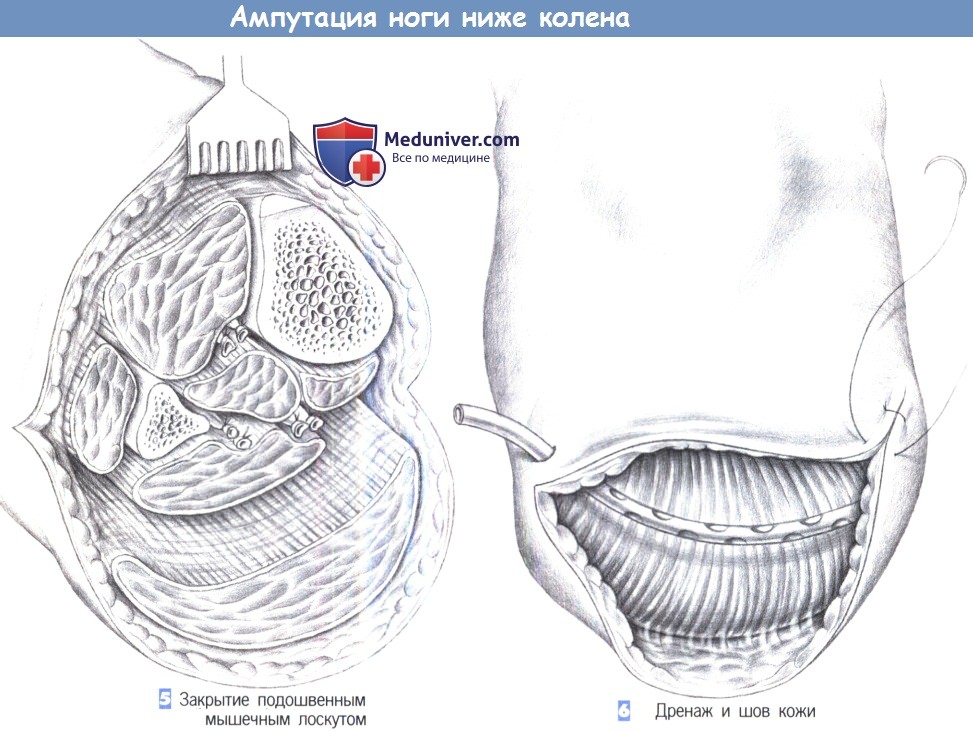
5. Закрытие подошвенным мышечным лоскутом. Большеберцовая кость шлифуется напильником для ликвидации острого подкожного края кости еще до сведения задних мышц с передней группой мышц голени.
6. Дренаж и шов кожи. После миопластического прикрытия кости закрывается культя. Операция завершается глубоким активным внутримышечным дренажом, подкожными швами и сопоставлением кожи без натяжения отдельными швами. Инфицированная рана требует открытого ведения с последующими вторичными швами или закрытием перфорированным кожным трансплантатом.
Реплантация нижних конечностей на уровне голени
Протезирование нижних конечностей на уровне голени весьма эффективно, поэтому реплантацию отчлененного на этом уровне сегмента считают целесообразной лишь в редких случаях, при соблюдении следующих условий:
— у детей или при относительно молодом возрасте больного и его удовлетворительном состоянии;
— при сроках общей ишемии тканей, не превышающих 16—18 ч при отчленении в нижней и средней третях голени и 12-14 ч при отчленении в верхней трети (при правильном хранении отчлененной конечности);
— если отсутствуют обширные повреждения мягких тканей отчлененного сегмента;
— если реплантация конечности может быть выполнена с укорочением не более 6—8 см;
— если может быть получена удовлетворительная функция коленного и голеностопного суставов.
Отметим, что в принципе реплантация на уровне голени при правильной консервации отчлененного сегмента может быть успешной даже при исключительно продолжительном периоде ишемии (до 42 ч). Однако функциональные результаты этих операций являются благоприятными, лишь если уровень отчленения располагается в нижней или средней трети голени. Это связано не только с развитием контрактуры коленного сустава при более высоких повреждениях, но и с нарушением функции стопы вследствие утраты функции мышц голени (полной или частичной).
Следует обратить внимание на ряд последствий успешного приживления реплантированной на уровне голени конечности, которые сами по себе могут потребовать серьезного хирургического лечения. Во-первых, на уровне разделения тканей происходит блокада сухожилий и мышц образующимися циркулярными рубцами. Во-вторых, функциональная длина мышц может существенно уменьшиться, и в тем большей степени, чем выше уровень отчленения. В-третьих, наступает фиброзное перерождение мелких мышц стопы вследствие их денервации и ишемии.
Все вместе это способно существенно нарушить рессорную функцию стопы и ее способность к перекату во время ходьбы. В-четвертых, укорочение голени может составить 10 см и более, что требует в последующем удлинения конечности. Наконец, полноценная функция ходьбы невозможна без восстановления чувствительности кожи подошвы, что достигается далеко не всегда из-за обширных рубцовых изменений тканей в зоне шва большеберцового нерва.
Таким образом, реплантация на уровне голени может привести к образованию неполноценной значительно укороченной конечности с резко сниженной рессорной функцией стопы и ее переката, а следовательно, и способностью к ходьбе. При этом пациент, как правило, нуждается в длительном восстановительном (в том числе хирургическом) лечении, которое способно лишь отчасти решить существующие проблемы. Вот почему реплантация конечности на уровне голени является, скорее, исключением, чем правилом.
Показания к реваскуляризации конечности на уровне голени могут быть более широкими, так как сохранение связей с неполностью отчлененным сегментом во многих случаях улучшает прогноз не только для приживления конечности, но и для восстановления ее функции.
Ампутации нижних конечностей на уровне голени
Классификация. Современная пластическая и реконструктивная хирургия значительно расширила возможности хирургов в создании максимально эффективной (в функциональном отношении) культи голени. Это превратило современную ампутацию из калечащей операции в операцию восстановительную, превращающую инвалида (потенциального или реального) в трудоспособного человека. Данная стратегическая цель достигается путем решения двух взаимосвязанных задач: 1) удлинения короткой культи голени и 2) создания культи с опороспособной торцевой поверхностью (схема 32.5.1).
При современных ампутациях используют лоскуты на широком основании (сформированные в пределах культи), а также островковые и свободные комплексы, взятые из тканей отчлененного сегмента или в удаленных анатомических областях. В пределах отчлененного сегмента комплексы тканей выделяют в бассейне двух основных сосудистых пучков: заднего большеберцового (подошвенные лоскуты) и тыльного пучка стопы (тыльный лоскут стопы и его варианты — рис. 32.5.1).
2) имеющих неопороспособную торцевую поверхность.
С учетом того, что кожа и подкожная жировая клетчатка подошвенной поверхности стопы особо устойчивы к механической нагрузке, пересадка подошвенного лоскута в ходе реконструктивных ампутаций на уровне голени получила широкое распространение.
Ампутации на уровне голени с созданием культи с неопороспособной торцевой поверхностью
Общим отличием этих операций является формирование культи с использованием местных или пересаженных тканей, не устойчивых к механической нагрузке, в связи с чем торцевая поверхность культи не является опороспособной.
Как известно, протезирование нижних конечностей, ампутированных на уровне голени, является высокоэффективным в средней и нижней третях сегмента и значительно усложняется в его верхней трети с укорочением длины культи. В то же время общепризнанным является тот факт, что с течением времени в культе, создаваемой в результате простой ампутации, происходят морфологические изменения, которые могут привести к развитию патологических состояний, требующих повторного усечения конечности. В этой ситуации при длинной культе голени у пациента имеется больший запас тканей для реампутации. При более короткой культе голени это вмешательство может резко ухудшить функцию и осложнить протезирование.
Весьма важно и другое обстоятельство: при длинных культях голени значительно реже возникают послеампутационные боли (в том числе и фантомные). В связи с этим тактика хирурга может значительно различаться при низких ампутациях (в нижней трети голени) и при относительно короткой культе.
Низкий уровень ампутации. При относительно низком уровне ампутации (нижняя треть голени) культя может быть сформирована с использованием наиболее простых способов, предусматривающих формирование лоскутов в пределах основной раны. Их состав и расположение могут существенно повлиять на характеристики будущей культи. Так, целесообразно располагать рубец на нижнезадней поверхности культи.
Однако если кожа на передней поверхности сегмента неполноценна, то культю можно закрыть и задним кожно-фасциальным лоскутом. При первичном заживлении раны линейный подвижный рубец не мешает протезированию.
В зависимости от способа закрытия культи простые ампутации можно разделить на фасциопластические, фасциопериостеопластические и костно-пластические.
Фасциопластические ампутации основаны на выкраивании кожно-фасциальных лоскутов, позволяющих закрыть торцевую поверхность культи. Техника этих операций описана во многих руководствах.
Фасциопериостеопластические ампутации.
Техника операции отличается тем, что в передний кожно-фасциальный лоскут включают лоскут надкостницы с передневнутренней поверхности большеберцовой кости. Включение в лоскут не только фасции, но и расположенной под ней надкостницы улучшает его кровоснабжение и устойчивость к нагрузке. Поэтому данный способ ампутации показан там, где он может быть использован, особенно у детей и пожилых пациентов, страдающих облитерирующими заболеваниями сосудов нижних конечностей.
Костно-пластические ампутации выполняют преимущественно у детей и подростков. Операции данного типа направлены на предотвращение образования конической культи в результате неравномерного роста берцовых костей.
В ходе вмешательства на передневнутренней поверхности голени выкраивают кожно-фасциально-костный лоскут, включающий кортикальный фрагмент большеберцовой кости длиной 4—5 см. Последний помещают на опилы берцовых костей, пересеченных на одном уровне. Последующее образование синостоза предотвращает неравномерный рост костей голени и ухудшение формы культи.
Существенным недостатком этой операции считают необходимость дополнительного укорочения большеберцовой кости, что может быть неприемлемо при относительно высоком уровне ампутации.
Высокий уровень ампутации. При ампутации нижней конечности на уровне верхней и даже средней трети голени каждый сантиметр длины культи имеет большое значение.
С развитием реконструктивной микрохирургии стала возможной пластика дефектов тканей культи островковыми и свободным лоскутами, что иногда позволяет сформировать культю практически без дополнительного укорочения большеберцовой кости. В зависимости от состояния мягких тканей и формы культи могут быть пересажены самые различные кожно-фасциальные и кожно-мышечные лоскуты. Они могут быть взяты с отчлененного сегмента (лоскут из бассейна тыльной артерии стопы) и из удаленных анатомических областей. Одним из хорошо зарекомендовавших себя донорских источников является дельтовидный лоскут, который не только имеет небольшую и равномерную толщину, но и может быть реиннервирован.
Практика показала, что пересадка дельтовидного лоскута дает устойчивый хороший результат даже при короткой культе голени. В этом случае сосудистую ножку лоскута располагают между головками икроножной мышцы, а питающие мышцу сосуды используют для реваскуляризации лоскута. Нерв пересаженного комплекса тканей анастомозируют с икроножным нервом.
Используйте навигацию по текущей странице
- О методе
- Заболевания
- Результаты лечения
- Стоимость
- Врачи
- Вопросы/ответы
- Советы и статьи
- Видеосюжеты

Ампутация голени - операция по удалению омертвевшей части нижней конечности, если граница мертвых тканей не распространяется выше голеностопного сустава. Функциональный результат после ампутации голени более благоприятный, чем после ампутации бедра, так как сохраняется коленный суствав. Для успешного заживления культи голени требуется достаточный уровень кровообращения на уровне ампутации и правильная техника выполнения операции.
После ампутации голени более 70% пациентов успешно восстанавливают способность к самостоятельной ходьбе после протезирования, поэтому во всех случаях надо стремиться сохранить коленный сустав при гангрене ноги.
Виды ампутации голени в нашей клинике
Ампутация голени по Пирогову - костно-пластическая ампутация с хорошим функциональным результатом. Наша клиника с успехом использует этот великолепный способ ампутации при тяжелой гангрене стопы. Этот метод позволяет сохранить полностью опорную культю голени. В большинстве случаев, через 4 месяца пациент совершенно свободно может ходить на протезе без палочки. Сохраняется пяточная область. На фото показана культя после ампутации по Пирогову. Пациент ходит на рыбалку и охоту в специальной обуви.
Ампутация голени на границе верхней и средней трети. Сохранение коленного сустава является очень важным для последующей реабилитации. По нашим наблюдениям, все пациенты с зажившей культей голени вставали на протез и могли самостоятельно двигаться и даже работать. Техника ампутации голени должна быть виртуозной, только в этом случае можно гарантировать заживление культи. После ампутации голени достигается полная социальная реабилитация. Летальность при этой операции значительно ниже, чем при ампутации бедра. На фото ампутации голени демонстрируется возможность эффективного протезирования.
Подготовка к ампутации голени
До выполнения ампутации голени необходимо провести ряд исследований, которые помогут врачу иметь больше информации о состоянии здоровья пациента:
- Клинические анализы крови и мочи, биохимический анализ крови
- УЗИ артерий нижних конечностей
- Рентгенографию легких
- Электрокардиограмму
Перед операцией назначается седативный препарат, другие лекарства для коррекции общего состояния. Пациент подписывает информированное добровольное согласие на операцию.
Устанавливается мочевой катетер для контроля за диурезом
Обезболивание при ампутации голени
В нашей клинике ампутация голени проводится под эпидуральной анестезией с целью обезболивания при операции и в послеоперационном периоде. В спину устанавливается специальный катетер, через который проводится собственно обезболивание. Ноги при этом теряют чувствительность, но сохраняется подвижность. Катетер остается после операции и через него в последующем проводится послеоперационное обезболивание.
Для контроля над жизненно-важными функциями используется интраоперационное мониторирование артериального давления и пульса, насыщения крови кислородом.
Как проходит операция
Пациент укладывается на спину, после чего нога обрабатывается антисептическим раствором. Операционное поле укрывается стерильными простынями и хирург маркером отмечает границы разреза. Если проводится стандартная операция, то разрез выполняется на границе средней и верхней трети. Выкраиваются два лоскута с наружной и внутренней стороны. По ходу доступа перевязываются сосуды и нервы. Затем мягкие ткани оттягиваются и кости перепиливаются. Обязательно обрабатываются костные опилы. С целью уменьшения объема культи голени производится удаление камбаловидной мышцы. Это так же приводит к улучшению кровообращения культи из-за уменьшения объема кровоснабжаемых тканей. Костные опилы укрываются икроножной мышцей. Рана дренируется и ушивается. После операции накладывается гипсовая лонгета, для предупреждения сгибания в коленном суставе.
При выполнении ампутации по Пирогову разрез проводится через задний отдел подошвы над лодыжками и затем циркулярно выше голеностопного сустава. Таким образом формируется лоскут, включающий пяточную кость и кожу над пяткой. Голень пересекается на 10 сантиметров выше голеностопного сустава. Затем пяточная кость фиксируется к костному опилу голени, а кожа над ним сшивается. Преимуществом такой ампутации является создание опорной культи, которая после заживления позволяет ходить без протеза.
При ампутации голени могут развиться общие осложнения:
- Инфаркт миокарда
- Тромбоэмболия легочной артерии
- Кровотечение
Иногда наблюдаются проблемы с заживлением культи:
- Нагноение или некроз культи
- Остеомиелит культи
- Образование неврином
Поздние осложнения после ампутации голени
- Фантомные боли - боли в несуществующей удаленной конечности
- Каузалгии - жгучие боли в культе, связанные с раздражением неврином
- Образование трофических язв - проблема связана с ухудшением кровоснабжения культи
- Пролежни от протеза - при плохой подгонке приемной гильзы протеза к культе
Предотвратить осложнения возможно детальным обследованием больных перед операцией, профилактикой тромбоэмболических осложнений и адекватной оценкой кровообращения в культе.
![]()
Прогноз после ампутации голени
Для большинства больных после ампутации голени прогноз функционального восстановления хороший. Он зависит в большей мере от желания и активности пациента. Наша клиника успешно помогает таким пациентами максимально быстро встать на протез. По нашим данным более 80% пациентов после ампутации голени пользуются протезом.
Вторичный некроз культи голени может наблюдаться у пациентов с тяжелым атеросклерозом или тромбозом подвздошных артерий. Ведение пациентов с атеросклерозом должно предполагать адекватное восстановление кровотока даже после ампутации голени, так как фунциональный резерв длиной культи значительно лучше, чем культи бедра.
Пациенты, восстановившие мобильность после ампутации голени, имеют продолжительность жизни сходную с таковой у других людей своей возрастной группы, особенно если они следят за своим здоровьем и бросают курить.
Преимущества нашей клиники
В Инновационном сосудистом центре ампутация голени является методом выбора при необходимости усечения нижней конечности, так как мы уверены, что функция конечности в этом случае пострадает минимально. Если пациент потенциально мобильный и есть шанс, что он пойдет на протезе, то мы стремимся сохранить коленный сустав.
Для достижения хороших практических результатов в ампутации голени нашей клиникой разработана методика оценки кровообращения на уровне ампутации, применяются методы восстановления кровотока по артериям бедра, для обеспечения хорошего кровотока в верхней трети голени.
В нашей клинике широко применяется технология реконструктивно-пластической ампутации голени по Пирогову, с сохранением опорной культи с помощью пяточной кости. Подобная технология позволяет пациенту ходить на ноге даже без использования протеза.
При влажной гангрене мы используем технологию двухэтапной ампутации. На первом этапе мы выполняем гильотинную ампутацию голени в нижней трети, а после стихания воспалительного процесса формируем культю и закрываем ее. Такой метод позволил нам избежать послеоперационных гнойных осложнений в культе и сохранить максимальную длину конечности.
Наблюдение после ампутации голени
Сосудистый хирург нашей клиники ведет пациента от ампутации до протезирования. После выписки больного мы направляем его в реабилитационный центр, где занимаются его мобилизацией с подъемом на костыли и ходунки и последующим временным протезированием. Для раннего протезирования мы установили контакты с протезной фирмой "Орто-космос", которая предоставляет временные протезы для обучения наших пациентов ходьбе.
После реабилитации пациент обязательно проходит ультразвуковое сканирование артерий и осмотры сосудистого хирурга клиники один раз в 6 месяцев. Если выявляются проблемы с кровообращением культи, то мы назначаем госпитализацию и сосудистую реваскуляризацию.

- Показания к ампутации
- Виды ампутации
- Первичная ампутация нижних конечностей
- Вторичная ампутация
- Подготовка к ампутации
- Техники проведения ампутации
- Укрытие культи
- Уровни ампутации
- Иссечение пальца
- Иссечение стопы
- Иссечение по голени
- Иссечение по уровню бедра
- Восстановительный процесс после ампутации
- Возможные осложнения
- Специфические осложнения
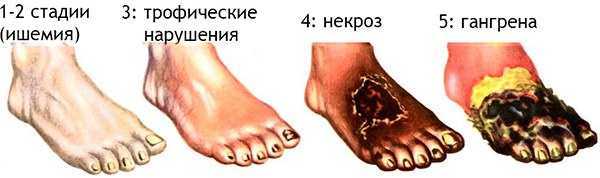
Ампутация нижних конечностей – это крайняя мера, на которую врачи идут с целью спасти жизнь пациенту. Удаление нижней конечности проводят только в тех случаях, когда восстановить функции пострадавшей ноги невозможно.

Показания к ампутации
Ампутация нижних конечностей показана при:
- травмы с сопутствующим отрывом (полным или частичным) и размозжением конечности;
- инфекционные поражения конечности с последующим отмиранием тканей;
- гангрена;
- тромбоз артерии;
- ишемия мышц.
- раковые процессы, с невозможностью локального иссечения опухоли;
- трофические язвы;
- патологии развития врожденного характера, паралич;
- обширные травмы нижних конечностей при условии несостоятельности реконструктивного вмешательства.
Виды ампутации
Операции по иссечению части конечности разделяют на два вида (по количеству суммарных хирургических вмешательств).
К первичной ампутации прибегают в случае необратимых и угрожающих жизни пациента процессах в тканях. Решение о необходимости удаления нижней конечности врач принимает на месте, сразу после поступления пострадавшего в больницу.
Если есть хоть какая-то вероятность благоприятного исхода событий при условии сохранения конечности, хирург пытается избежать ампутации.
Но при угрозе сепсиса (разрывы связок и множественные переломы костей) оставлять ногу просто опасно.
Вторичную ампутацию проводят после операции первичного порядка.
Суть вторичного вмешательства заключается в исправлении ошибок первичного вмешательства или подготовки к дальнейшему установлению протеза, а также облегчении процессов заживления и реабилитации.
ВНИМАНИЕ! Вторичную ампутацию называют также реампутацией.
Подготовка к ампутации
В большинстве случаев ампутация нижних конечностей (или одной ноги) происходит в экстренном порядке.
Очень важно провести обезболивание конечности.
Чтобы во время хирургических манипуляций у человека не возникло болевого шока.
Сильные неприятные ощущения в процессе ампутации усложняют реабилитацию и провоцируют возникновение фантомных болей.
Неотложные операции проводят под интубационным наркозом. А ампутации планового порядка подразумевают индивидуальную стратегию. При которой врач подбирает методы обезболивания исходя из состояния и особенностей пациента.
Техники проведения ампутации
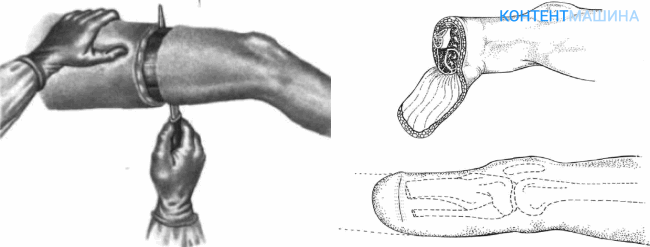
По способу работы с тканями ампутацию делят на несколько видов. От того, каким способом будут иссечены мягкие ткани, зависит форма культи, функциональность конечности и дальнейший выбор протеза.
1. Круговая техника. К круговой ампутации прибегают только в случае развития гангрены и инфекционных поражениях анаэробного типа, когда время играет решающую роль в борьбе за жизнь пациента. Ткани разрезают перпендикулярно кости, из-за чего сформировать культю правильно просто невозможно. В результате возникает необходимость реампутации. Круговой метод может быть выполнен:
- гильотинным иссечением (рассечение тканей вокруг кости и последующее распиливание кости);
- двухмоментным иссечением (первым этапом рассекается кожа и фасция, затем крайнюю кожу стягивают к проксимальной области конечности и вторым этапом удаляют мышечную ткань);
- конусно-круговым иссечением трехмерного типа (в первую очередь хирург иссекает кожу и фасцию, после этого отсекают мышцы, сообщенные с кожей, и в последнюю очередь рассекают глубокие мышцы по границе натянутой кожи).
2. Лоскутная техника. Лоскутный метод является предпочтительным, т.к. позволяет сформировать правильно функционирующую культю. Иссечением может быть:
- однолоскутным (часть кожи иссекают в форме языка, после чего лоскут фиксируют в области спиленной кости, закрывая фрагментом кожи и фасции рану);
- двухлоскутным (усеченную конечность перекрывают двумя лоскутами кожи, иссеченными с противоположных сторон).
3. Ситуативная техника. Метод подразумевает сочетание различных техник с целью формирования культи при крайне тяжелых повреждениях конечности.
Способы обработки кости:
- надкостничный (спиленную кость перекрывают надкостницей);
- безнадкостничный (надкостница иссекается по краю культи);
- пластический (спиленный край кости перекрывают костным фрагментом пациента, обеспечивая опорную поверхность культи).
Способы укрытия культи:
- миопластическая техника (спиленную кость закрывают мышцами, которые затем сшивают);
- фасциопластическая техника (лоскут, перекрывающий рану, формируют из кожи, подкожной клетчатки и фасции);
- периопластическая техника (лоскут включает в себя надкостницу);
- костно-пластическая техника (лоскут включает в себя костный фрагмент, покрытый надкостницей).
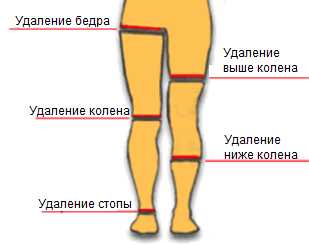
Уровни ампутации
Размер пораженной площади определяет уровень ампутации. Во время ампутация нижних конечностей хирург должен придерживаться конкретных уровней.
Это позволяет сформировать удобную для протезирования культю.
В результате гангрен и трофических язв (при сахарном диабете и заболеваниях сосудов) возникает опасность распространения инфекции на верхние уровни. Удаление пальца – это минимально травмирующая операция, не нарушающая функциональности конечности.
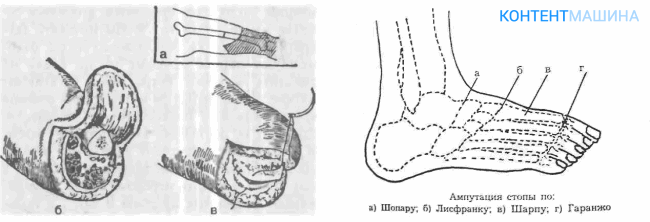
При ампутации пальцев хирург может принять решение удалить часть стопы (при обширной площади поражения тканей). Протезирования после операции не требуется, но пациенту приходится заново выстраивать стратегию походки и привыкать к обуви. При удалении стопы применяют техники Шопара и Шрапа.
Удаление фрагмента ноги по уровню голени необходимо при нарушении кровотока в стопе и сохранении нормального кровообращения в голени.
Хирург формирует два лоскута кожи, распиливает малые и большие берцовые кости, затем иссекает камбаловидную мышцу. Рубец переносят на переднюю поверхность культи, чтобы облегчить процесс реабилитации.
Мягкие ткани сшивают без натяжения, укрывая спиленный участок кости.
Ампутация конечности выше уровня коленного сустава проводится при нарушении кровотока в области голени или при обширных повреждениях в результате травмы.
Операция сопряжена с потерей функциональности сформированной культи. Спиленные кости закругляют рашпилем, а ткани сшивают слоями.
Удаление участка ноги выше колена проводят по методикам Гритти-Шимановского и Альбрехта.
Восстановительный процесс после ампутации
Реабилитационный процесс после ампутация нижних конечностей включает в себя:
- подготовку конечности к протезированию (реампутация и формирование культи посредством удаления рубцов и лишних кожных лоскутов);
- установку протеза и его корректировку под пациента;
- социальную, психологическую и трудовую адаптацию человека после ампутации.
Уже через 6–8 недель после операции можно подобрать протез для временного замещения конечности.
Передвижение с помощью протеза причиняет боль, но неприятные ощущения имеют временный характер. Человек должен научиться заново ходить, распределяя вес тела иначе, чем до ампутации.
Чтобы вернуть мышечный тонус и приобрести навыки ходьбы, пациент занимается на тренажерах и проходит физиотерапевтический курс.
Калечащие операции сопряжены с сильным стрессом. Всем больным показана работа с психологом, который поможет преодолеть ощущение неполноценности и минимизировать вероятность развития затяжных депрессивных состояний.
Позитивный настрой и поддержка близких людей в послеоперационный период очень важна для быстрого восстановления пациента.

Ежедневно специалисты проводят осмотр культи, обрабатывают швы и меняют бинты. Гипсовую повязку снимают через неделю после операции.
К моменту формирования рубца пациенту подбирают компрессионный чехол, который помогает придать конечности подходящую для протезирования форму.
Выписка возможна на 12-15 день после операции. Пациент при этом самостоятельно проводит контроль состояния культи и гигиенические процедуры.
Возможные осложнения
Ампутация нижних конечностей – это тяжелая операция, которая может привести к осложнениям в виде:
- инфицирования;
- восходящего некроза (при гангренах);
- инфаркта;
- тромбоэмболии;
- нарушения кровообращения мозга;
- пневмонии госпитального типа;
- обострения патологий желудочно-кишечного тракта.
Фантомные боли – это синдром, при котором человек чувствует удаленную часть конечностей, испытывая неприятные ощущения. Специалисты считают, что причиной фантомных болей является повреждение нервных стволов.
Контрактура может возникнуть в результате неправильно проведенной операции, отсутствии активности со стороны пациента и нарушения правил ухода за культей.
В результате происходит ограничение движений в суставе, и протезирование становится невозможным.
Читайте также:



