Во втором межреберный промежуток
Грудь
сложная область тела человека, содержащая в себе жизненно важные органы: сердце и легкие.
Верхняя граница груди определяется линией, проведенной по верхнему краю яремной вырезки, ключицам, плечевым отросткам лопаток и остистому отростку VII шейного позвонка.
Нижняя граница представлена линией, проходящей от мечевидного отростка грудины, по реберным дугам, по свободным краям X-XII ребер и остистому отростку XII грудного позвонка. От верхних конечностей грудь отделена по дельтовидным бороздам спереди, и по медиальному краю дельтовидной мышцы сзади.
Границы грудной полости не соответствуют границам грудной клетки, поскольку купол плевры правого и левого легкого выступает выше ключиц на 2-3 см., а 2 купола диафрагмы расположены на уровне IV и V грудных позвонков.
Яремная вырезка проецируется на нижний край II грудного позвонка. Нижний угол лопатки проецируется на верхний край VIII ребра.
Для определения проекции органов грудной полости на грудную стенку используют линии:
Слои грудной стенки:
Кожа, подкожная жировая клетчатка,
Поверхностная фасция, которая образует фасциальный футляр для молочной железы, отдает также перегородки из заднего листка к переднему, образуя 15-20 долек.
Собственная фасция груди, которая образует фасциальные футляры для большой и малой грудных мышц на передней поверхности груди. На задней поверхности груди собственная фасция делится на два листка и образует фасциальные футляры для широчайшей и мышцы спины и нижней части трапециевидной мышцы. А глубокий листок собственной фасции ограничивает косто-фиброзные ложа лопатки с лежащими в них мышцами, сосудами и нервами, а также образует футляры для большой и малой ромбовидных мышц спины и мышцы, поднимающей лопатку.
Большая грудная мышца
Поверхностное субпекторальное клетчаточное пространство,
Малая грудная мышца,
Глубокое субпекторальное клетчаточное пространство,
Передняя зубчатая мышца.
Ребра с наружными и внутренними межреберными мышцами,
Предплевральная жировая клетчатка,
ребрами сверху и снизу,
наружной межреберной мышцей снаружи
внутренней межреберной мышцей внутри
При этом взаиморасположение мышц неодинаково на протяжении всего промежутка от позвоночных линий и до стернальных линий. По задней поверхности внутренние грудные мышцы не доходят до позвоночной линии, и таким образом остается зазор между мышцами. А спереди на уровне реберных хрящей мышцы представлены апоневротической пластинкой, плотно фиксированной к грудине.
В межреберных промежутках расположены межреберные сосудисто-нервные пучки, представленные межреберными артериями, межреберными венами и межреберными нервами.
Имеются передние и задние межреберные артерии. Передние межреберные артерии начинаются от внутренних грудных артерий, которые в свою очередь являются ветвями подключичных артерий. Задние межреберные артерии являются ветвями грудного отдела аорты.
Таким образом, формируется артериальное кольцо, наличие которого несет в себе как пользу, так и опасность.
Межреберные вены соответственно артериям бывают верхние, нижние, передние и задние. Опять же основными будут передние и задние. Из передних межреберных артерий кровь оттекает в передние грудные вены. А из задних межреберных вен кровь отекает слева в полунепарную вену, а справа в непарную вену.
Межреберные нервы являются ветвями симпатического ствола.
Межреберный сосудисто-нервный пучок располагается в борозде ребра, при этом если рассматривать сверху вниз, то выше всех лежит вена, под ней артерия, а ниже артерии – нерв.
Однако, СНП располагается в борозде не на всем протяжении межреберья, а только до среднеподмышечной линии, медиальней которой сосудисто-нервный пучок выходит из борозды.
Таким образом, указанные топографо-анатомические особенности расположения СНП обусловили определенные правила выполнения пункции плевральной полости.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Рак плевры – онкологическая патология, которая проявляется интенсивными симптомами на ранней стадии заболевания. Стремительное развитие патологического процесса снижает вероятность благоприятного исхода. Врачи клиники онкологии Юсуповской больницы выявляют заболевание с помощью новейших диагностических исследований.
Ранняя адекватная терапия эффективнейшими лекарственными препаратами позволяет остановить прогрессирование заболевания. Применение онкологами инновационных методик позволяет улучшить качество и увеличить продолжительность жизни пациентов. На конечном этапе опухолевого процесса медицинские работники хосписа оказывают больным профессиональную паллиативную помощь.
Симптомы
При раке плевры может поражаться висцеральный или париетальный листок серозной оболочки лёгкого. На ранних стадиях заболевание протекает бессимптомно и выявляется во время профилактического рентгенологического обследования. В дальнейшем рак плевры проявляется следующими симптомами:
Болью в грудной клетке со стороны локализации новообразования;
Жжением в груди;
Одышкой и сухим кашлем, которые усиливаются при физических нагрузках;
Повышением температуры тела;
Резким снижением веса без видимых причин.
В периферической крови определяется уменьшение количества эритроцитов, увеличение количества лейкоцитов и скорости оседания эритроцитов. Эти признаки характерны для многих заболеваний органов дыхания. Для того чтобы установить их причину, обращайтесь к пульмонологам Юсуповской больницы. Они проведут комплексное обследование и при наличии показаний организуют консультацию онколога.
При отсутствии адекватной терапии рак плевры стремительно прогрессирует. В течение трёх лет развивается терминальная, четвёртая стадия болезни. В этом случае прогноз пессимистичный, поскольку опухоль распространяется на лёгкие, в расположенные поблизости ткани и отдалённые органы.
Пациентам с четвёртой стадией рака плевры проводят паллиативную терапию. Она позволяет улучшить качество жизни пациента, уменьшить выраженность болевого синдрома, интоксикации. В хосписе работают опытные медицинские сёстры и сиделки, которые обеспечивают качественный уход. Паллиативная помощь в Юсуповской больнице также включает медикаментозную терапию, переливание крови, её компонентов, внутривенное вливание дезинтоксикационных препаратов.
Плеврит при онкологической патологии
Плеврит – воспаление плевры, развившееся при её инфицировании микроорганизмами. У онкологических больных плеврит развивается при выпадении на поверхности плевры фибрина. Если происходит нагноение, в плевральной полости скапливается гной. Плеврит может развиться при метастазировании в плевру атипичных клеток из следующих злокачественных опухолей:
рак молочной железы;
рак (мезотелиома) плевры;
рак поджелудочной железы.
Плеврит при онкологических заболеваниях развивается вследствие оседания атипичных клеток на листках плевры. Это повышает проницаемость капилляров, и приводит к нарушению оттока лимфы. Метастатический плеврит развивается при метастазировании рака легких или молочной железы, также он может формироваться при раке яичников, когда злокачественная опухоль имеет небольшой размер, но дает метастазы. Данный патологический процесс характеризуется накоплением жидкости, содержащей множество эритроцитов, что приводит к нарушению геометрии органа, он начинает смещаться. Плеврит на фоне онкологии отражается не только на работе органов дыхания, но и на функционировании других систем организма.
Метастатический плеврит развивается под воздействием следующих факторов:
Лучевой терапии или хирургического вмешательства, при котором хирурги удалили внутренние органы;
Высокой проницаемости листков плевры;
Прорастания первичной опухоли в лимфатические узлы, в результате чего происходит нарушение оттока жидкости, и она накапливается в плевральной полости;
Понижения давления в плевральной полости вследствие перекрытия просвета крупного бронха;
Низкого уровня белка в сочетании с низким онкотическим давлением.
Признаки
Плеврит на фоне онкологи может развиваться стремительно. Основной опасностью при данной патологии является развитие легочно-сердечной недостаточности, которая может угрожать жизни пациента. Люди, находящиеся в зоне риска, должны знать основные симптомы заболевания, чтобы своевременно обратиться за медицинской помощью. Основные симптомы метастатического плеврита:
Ощущение неполноты вдоха;
Тяжесть в грудной клетке;
Слабость, быстрое утомление во время физических нагрузок;
шумы при дыхании;
Рефлекторный сухой кашель, возникающий в результате раздражения нервных окончаний в плевре.
Признаки плеврита зависят от количества жидкости, скопившейся в плевральной полости, и от того, процесс односторонний или двухсторонний. По мере увеличения количества жидкости в плевральной полости сдавливаются лёгкие, ограничивается их подвижность.
Пациент лежит на больном боку, поскольку в этом положении органы средостения смещаются в сторону поражения. Здоровое лёгкое активней участвует в акте дыхания. В результате нарушения оттока крови при скоплении в плевральной полости большого количества жидкости набухают шейные вены. При одностороннем плеврите правая или левая половина грудной клетки отстаёт во время дыхания.
Диагностика
Для диагностики экссудативного плеврита у больных раком онкологи проводят комплексное обследование. Оно включает следующие исследования:
Рентгенографию грудной клетки – помогает обнаружить жидкость в плевральной полости и метастазы рака;
Компьютерную томографию – позволяет увидеть жидкость в плевральной полости, метастатические очаги, выявить патологические изменения в лёгких;
Ультразвуковое исследование – используют для определения уровня плевральной жидкости;
Плевральную пункцию – проводят с диагностической и лечебной целью.
При плеврите на фоне онкологии специалисту важно установить его причины, а также выявить месторасположение опухоли. Если отек легких еще не произошел, то проводится хирургическое удаление образования. Медикаментозное лечение показано в случае отека легких, оно осуществляется с использованием средств для выведения с мочой лишней жидкости, расширения мускулатуры бронхов и усиления сокращений миокарда.
Лечение
Для лечения плеврита у онкологических больных выполняют плевроцентез. После прокола грудной стенки пациента специальным инструментом онколог удаляет жидкость из плевральной полости. В результате улучшается состояние больного, уменьшается боль и одышка.
Химиотерапия проводится целью устранения явлений плеврита. Во время химического плевродеза врач вводит в плевральную полость пациента вещества, которые приводят к образованию сращений между листками плевры (спаек). Это препятствует накоплению жидкости. Для химического плевродеза применяют разные лекарственные препараты:
Вещества, которые оказывают неспецифическое склерозирующее действие (тальк, доксициклин и другие антибиотики из группы тетрациклина);
Цитостатики (блеомицин, 5-фторурацил этопозид, цисплатин, доксорубицин);
Иммунологические препараты (рекомбинантный интерлейкин-2, LAK-клетки).
Наибольшей эффективностью обладают иммуностимулирующие препараты.

Плевральная пункция
Для диагностики и лечения рака плевры онкологи используют плевральную пункцию. Она предназначена для забора плевральной жидкости с целью цитологического исследования и уменьшения её содержания в полости плевры. Плевральную пункцию выполняют при наличии следующих показаний:
Скопления в плевральной полости воспалительной жидкости (экссудата и транссудата), крови, лимфатической жидкости;
Наличие в полости плевры воздуха;
Образование в плевральной полости гноя.
Если у пациента подозревают кровотечение, при выполнении плевральной пункции проводят пробу Рувилуа-Грегуара. Если в полученной крови содержатся сгустки, значит, кровотечение не остановлено. После удаления содержимого в плевральную полость вводят противоопухолевые препараты. Для обеспечения безопасности процедуры пункцию выполняют под рентгенологическим или ультразвуковым контролем.
Пункция плевральной жидкости максимально безопасна для пациента при условии ровного дыхания и спокойного поведения. Поэтому, если больного мучает кашель или сильные боли, прежде чем приступать к проколу, ему заблаговременно назначают противокашлевые средства и обезболивающие препараты. Такие меры в разы снижают риск развития осложнений во время выполнения манипуляции.
Данная манипуляция не требует применения специфической современной медицинской аппаратуры. Пункцию проводят следующим образом:
Пациента располагают в положении сидя, лицом к спинке стула, на которую он опирается руками. В случае пневмоторакса больного можно также размещать в положении лежа на здоровом боку, при этом верхнюю руку он отводит за голову;
Область предстоящего прокола обкладывают стерильными пеленками, а кожу обрабатывают при помощи антисептиков;
В ткани вводят раствор анестетика. Доктор надевает на шприц резиновую трубку около 10 см длиной, а не нее специальную иглу, диаметр которой не менее 1 мм. Иглу вводят над верхним краем ребра и медленно продвигают внутрь. По мере введения иголки в ткани вводят обезболивающий препарат;
После того, как игла проваливается в плевральную полость, врач набирает в шприц ее содержимое. При этом первичную диагностику можно сделать уже в момент забора жидкости – по ее цвету и характеру. Жидкость откачивают при помощи шприца либо электроотсоса (если жидкости скопилось много);
Жидкость собирают в специальные стерильные пробирки для последующего ее анализа;
После откачивания жидкости пациенту промывают плевральную полость раствором антисептика и затем вводят антибактериальный препарат;
Иглу извлекают, а место прокола обрабатывают йодсодержащим препаратом и заклеивают пластырем. После этого пациента перевозят в палату, где он должен находиться в положении лежа не менее двух часов.
Чтобы процедура прошла без осложнений, ее должен проводить опытный врач. В Юсуповской больнице практикуют ведущие доктора России. Все медицинские услуги в больнице оказывают на высоком европейском уровне, каждый пациент чувствует индивидуальный и внимательный подход к своей проблеме.
Дренирование плевральной полости
Целью катетеризации плевральной полости является удаление воздуха, крови или другой жидкости, расправление лёгкого и устранение смещения средостения, которое является причиной нарушения кровообращения у онкологического больного. Катетеризацию плевральной полости делают при наличии следующих показаний:
- гидроторакс (скопление жидкости в плевральной полости) вследствие новообразования;
- экссудативный плеврит;
- эмпиема плевры;
- хилоторакс – прогрессирующее накопление в плевральной полости хилуса (лимфы, содержащей большое количество жира);
- гемоторакс (кровь в полости плевры);
- послеоперационный гидроторакс (после торакотомии или резекции пищевода);
- пневмоторакс.
Катетеризацию плевральной полости не выполняют при небольшом скоплении воздуха или жидкости без выраженных гемодинамических нарушений и в случае развития спонтанного пневмоторакса, который при отсутствии патологии лёгких может разрешиться без вмешательства.
Техника катетеризации плевральной полости
Процедуру выполняют после получения согласия пациента, утром, натощак. Накануне дренирования проводят обследование пациента с помощью рентгенографии грудной клетки. В случае сомнения относительно пневмоторакса выполняют компьютерную томографию, при наличии жидкости – ультразвуковое исследование плевральной полости. Делают общий анализ крови с количеством тромбоцитов.
- при пневмотораксе – в V–VIII межреберье по средней подмышечной линии, реже во второй межреберный промежуток по среднеключичной линии;
- если есть неосумкованная жидкость – в V–VIII межреберье по средней подмышечной линии;
- в случае осумкованного пневмоторакса или гидроторакса – в зависимости от его установленного размещения.
Подключают дренажную трубку к системе отсоса, оборудованной клапаном. Фиксируют плевральный катетер к стенке грудной клетки. После операции выполняют контрольную рентгенографию органов грудной клетки.
Плевральный катетер удаляют при отсутствии движения воздуха через дренажную трубку, полном расправлении лёгкого, что подтверждается на рентгенографии. После катетеризации плевральной полости могут возникнуть следующие осложнения: подкожная эмфизема, инфицирование плевры, кожи и тканей межреберья, травма лёгкого; повреждение межрёберных нервов и сосудов.
Катетер-троакар
Избежать осложнений при дренировании плевральной полости врачам Юсуповской больницы позволяет использование катетера-троакара. Изделие представляет собой металлический троакар, который установлен внутри полой трубки – торакального катетера. Он может иметь острый или слепой наконечник. В первом случае при дренировании плевру прокалывают трёхгранным наконечником троакара, а во втором – гладкий, закругленный наконечник катетера закрывает троакар. Последний врачи используют при установке катетера через раневой канал в качестве направителя.
Торакальный катетер после установки остаётся в плевральной полости. Он изготовлен из термопластичного материала, который адаптируется к анатомическим особенностям, благодаря чему уменьшается дискомфорт пациента. Определить место расположение катетера позволяет рентгеноконтрастная полоска и чёткая разметка по длине. Торакальный катетер снабжён воронкообразным коннектором для соединения с коннектором удлинительных линий плевральных дренажных систем. Благодаря внутреннему полиуретановому покрытию уменьшается риск образования тромбов и закупорки дренажа.
Катетеризация плевральной полости для химиотерапии
Онкологи Юсуповской больницы при развитии у пациента со злокачественным новообразованием опухолевого плеврита назначают лечение, направленное на осушение плевральной полости с помощью лекарственных препаратов, введенных в плевральную полость, и подавление образования злокачественного плеврального выпота. Второй цели достигают путём введения склерозирующих препаратов, химического или хирургического закрытия плевральной полости.
Через катетер в плевральную полость вводят склерозирующие средства (препараты талька или хлорохина). Они вызывают неинфекционное воспаление листков плевры, что способствует их сращиванию. После этого жидкости негде скапливаться.
В случае неэффективности или нецелесообразности проведения систематической химиотерапии применяют внутриплевральное введение химиотерапевтических препаратов через плевральный катетер. Чаще всего вводят следующие лекарственные средства:
- тиотепа;
- блеомицин;
- доксорубицин;
- паклитаксел;
- митоксантрон.
Для повышения эффективности химиотерапии перед процедурой добиваются полного осушения плевральной полости. Применение химиопрепаратов, помимо противоопухолевого эффекта, сопровождается неспецифическим воспалением листков плевры с последующим их склеиванием и предотвращением дальнейшего накопления жидкости. При введении химиопрепаратов через катетер, установленный в плевральной полости, могут появиться симптомы, связанные с их токсичностью (подавление кроветворения, боли).
При внутриплевральной иммунотерапии в плевральную полость вводят интерлейкин-2 и лимфокин-активизированные клетки. Эффект при использовании биотерапии возникает при неэффективности проведенной ранее внутриплевральной химиотерапии и в том случае, когда новообразование адаптировалось к химиотерапевтическим препаратам.
Выпот в плевральной полости у онкологических больных приводит к сдавлению лёгкого и нарушению дыхательной функции. Для улучшения состояния пациентов онкологи Юсуповской больницы выполняют катетеризацию плевральной полости. По плевральному катетеру вводят химиотерапевтические препараты.
Продолжительность жизни
Вопрос о продолжительности жизни актуален для всех онкобольных. Если диагностирован рак плевры, делать операцию необходимо для прекращения распространения опухоли, что позволит увеличить продолжительность жизни.
При раке плевры прогноз крайне неблагоприятен. Однако при эпителиальном раке и отсутствии метастазов продолжительность жизни после химиотерапии достигает 5 лет. При комбинированной терапии положительный исход отмечается врачами-онкологами в 55% случаев.
Специалисты центра онкологии Юсуповской больницы используют новейшие разработки и традиционные методы лечения опухоли для увеличения продолжительности жизни больных. Врачи-онкологи оказывают помощь всем обратившимся вне зависимости от стадии рака. В Юсуповской больнице не отказываются от тяжелобольных пациентов, специалисты оказывают им экстренную помощь.
Для того чтобы пройти комплексное обследование при появлении первых признаков рака плевры записывайтесь на приём к онкологу Юсуповской больницы онлайн или звоните по телефону. Специалисты контакт-центра организуют консультацию ведущего специалиста в области патологии плевры в любое удобное вам время. Ранняя диагностика рака плевры позволяет врачам клиники онкологии провести адекватную терапию, улучшающую качество и увеличивающую продолжительность жизни больного.
Их 11 пар. Они самые широкие вверху (1-3), самые узкие- внизу (10-11). Спереди они жире, чем сзади.
Межреберные промежутки заполняют наружные внутренние межреберные мышцы, а спереди изнутри к грудине и II-VI ребрам прилежит поперечная мышца груди.
Пространство между наружными и внутренними межреберными мышцами заполнено рыхлой клетчаткой. Здесь в борозде ребра проходит сосудисто-нервный пучок: межреберные артерия, вена и нерв.
Массаж: Лимфатические сосуды в области груди идут к надключичным, подключичным и подмышечным узлам. Массажные движения должны быть направлены от нижних рёбер (рёберной дуги) к большой грудной мышце дугообразно вверх, а в боковой и нижней части груди – к подкрыльцовой впадине и подмышечной ямке. На груди массируются большие грудные, межрёберные, передние зубчатые и диафрагма.
Подготовительный массаж груди включает плоскостное и обхватывающее поглаживание ладонями обеих рук. Массажные движения производят широкими штрихами, охватывая грудную клетку, в направлении вверх и кнаружи, а также к подмышечным ямкам.
Учитывая веерообразное расположение мышечных волокон больших грудных мышц, движения эти следует выполнять от грудины к плечевой кости по ходу мышечных волокон. Кроме поглаживания применяются круговые растирания кончиками пальцев, растирание основанием ладони, а также разминание одной или двумя руками.
Массаж передней зубчатой мышцы лучше всего проводить в положении пациента на боку.
Применяемые приёмы: поглаживание, разминание и растирание в межрёберных промежутках на участке от 2 до 9 ребра. Движения направлены косо к нижнему углу лопатки и позвоночному столбу. В таком же направлении проводят круговое растирание и продольное разминание попеременно с поглаживанием.
Массаж наружных межрёберных мышц выполняется кончиками пальцев в направлении от грудины по межрёберным промежуткам к позвоночному столбу.
Передняя грудная стенка снабжена кровью по внутренней артерией молочной железы и её ветвями, боковые стенки снабжаются по ветвям подмышечной артерии. Иннервация осуществляется спинномозговыми нервами из подключичной части плечевого сплетения. Лимфососуды груди, сопровождая поверхностные вены, направляются к подключичным и подмышечным лимфоузлам.
Методика: Положение пациента – лёжа на спине или на боку, а также сидя. Вначале проводят подготовительный массаж, затем избирательный – массируют большие грудные мышцы, передние зубчатые, наружные межрёберные, по уровню диафрагмы. Массажные движения проводят в направлении от ключицы к подмышечным впадинам и плечевому суставу.
Очерёдность проведения массажа:
1.Наружные межрёберные мышцы.
2.Массаж диафрагмы (движения должны быть безболезненными).
3.Массаж межрёберных нервов.
1.У позвоночника, кнаружи от остистых отростков в местах выхода нервов.
2.По подмышечной линии – в местах выхода на поверхность прободающих ветвей.
3.Спереди на линии соединения грудины с рёберными хрящами – точки соответствуют месту выхода на поверхность прободающих передних ветвей.
4.Массаж молочных желёз (по показаниям).
При вялой и растянутой молочной железе – движения от сосков к основанию железы, при недостаточности секреторной деятельности – от основания железы к соску.
1.При массаже кожных покровов передней грудной стенки не касаться грудных желёз, сосков.
2.Следует избегать энергичных приёмов в местах прикрепления рёбер к грудине.
3.Дополнять массажные движения специальными физическими упражнениями и дыхательными движениями.
Показания к массажу грудной клетки
1. Заболевания легких и плевры (перенесенная острая пневмония, перенесенный острый бронхит, хронический бронхит вне обострения, бронхиальная астма, дыхательная недостаточность, пневмокониозы, плеврит в период выздоровления).
2. Заболевания сердца (пороки клапанов сердца, гипертоническая болезнь, миокардиодистрофия, ишемическая болезнь сердца, сердечная недостаточность, перенесенный инфаркт миокарда, отек легкого через два месяца, стенокардия в межприступный период).
3. Искривление позвоночника (лордоз, кифоз).
Особенности массажа
1. При массаже передней поверхности грудной клетки не касаться молочных желёз, соска, обходить подмышечную ямку.
2. Избегать энергичных приемов в местах прикрепления рёбер к грудине.
3. При заболевании сердца запрещается выполнять активную вибрацию.
4. При заболевании лёгких сочетать массаж с дыхательной гимнастикой.
Длительность массажа — 20–30 минут.
Ход массажа
Положение пациента лежа на спине, руки вдоль туловища.
 Рисунок 1 |  Рисунок 2 |  Рисунок 3 |
• Круговое ладонное поглаживание по 2 м линиям ниже и выше грудных (молочных) желёз. Комплекс выполняем 7–10 раз (см. рис. 1).
• Ладонное растирание по кругу. Начинаем с левой нижней половины грудной клетки, проходим по кругу, возвращаемся в исходное положение (см. рис. 2). Комплекс выполняем 3 раза.
• Круговое ладонное поглаживание (см. рис. 1). Комплекс выполняем 3–4 раза.
• Пилениепо кругу (см. рис. 2).
• Круговое ладонное поглаживание (см. рис. 1). Комплекс проводим 3–4 раза.
• Гребнеобразное растирание по кругу (см. рис. 2). Комплекс выполняем 3 раза.
• Круговое ладонное поглаживание (см. рис. 1). Комплекс — 3–4 раза.
• Откатывание складки от грудины по областям— ниже и выше грудных (молочных) желёз. Обрабатываем поочерёдно левую и правую половины грудной клетки снизу вверх по линиям. По каждой линии проходим 3 раза (см. рис. 3). Комплекс — 1 раз.
• Круговое ладонное поглаживание (см. рис. 1). Комплекс — 3–4 раза.
• Накатывание на палец, на кисть по областям ниже и выше грудных (молочных) желёз. Обрабатываем поочерёдно левую и правую половины грудной клетки снизу вверх: ниже грудных желёз по 4 м линиям параллельным грудине; выше грудных желёз. По каждой линии — 3 раза (см.рис. 4). Комплекс — 1 раз.
• Круговое ладонное поглаживание (см. рис. 1). Комплекс проводим 3–4 раза.
• Спиралевидное разминание по межрёберным промежуткам.Разведённые пальцы — в межреберьях. Выполняем приём в направлении от боковой стенки грудной клетки к грудине двумя руками. У грудины ладони сходятся. Приём проводим ниже, а затем выше грудных (молочных) желёз. По каждой области — 3 раза. При неприятных ощущениях (щекотливости) обработку можно не выполнять.
• Круговое ладонное поглаживание (см. рис. 1). Комплекс проводим 3–4 раза.
• Змеевидное разминание больших грудных мышц. Поочередно обрабатываем правую и левую грудную мышцу. Выполняем лишь мужчинам с развитыми большими грудными мышцами (см. рис. 5).
• Круговое ладонное поглаживание (см. рис. 1). Комплекс проводим 3–4 раза.
• Обработка грудино–рёберных суставов.
– Пиление по проекции грудино–рёберных суставов 2 мя руками вдоль грудины. Проводим 10–15 секунд
(см. рис. 6).
– Круговое ладонное поглаживание(см. рис. 1). Комплекс проводим 3–4 раза.
– Спиралевидное разминание по проекции грудино–рёберных суставов 2мя руками вдоль грудины сверху вниз. Проходим 3 раза (см. рис. 7).
– Круговое ладонное поглаживание (см. рис. 1). Комплекс проводим 3–4 раза.
• Вибрация.
| При заболевании бронхов и лёгкихпроводится энергичная вибрация, направленная на дренирование бронхиального тракта, удаление застойной мокроты. При заболевании сердцавыполняем лёгкую расслабляющую вибрацию. Активная вибрация у больных с заболеванием сердца запрещается! |
Шумы, возникающие в полостях сердца и в надклапанном отделе восходящей части аорты или легочного ствола при появлении завихрений в них потока крови. Условия для образования вихревых потоков и С. ш. возникают при патологии клапанов и дефектах перегородок сердца, расширении его полостей и участков легочного ствола или аорты (аневризмы), значительном ускорении потока крови при снижении ее вязкости (например, при анемии) или вследствие гиперкинетики сердечных сокращений (например, при тиреотоксикозе). Как и другие истинные шумы, С. ш. являются результатом суммации разных по частоте и амплитуде звуковых колебаний, но по преобладанию определенной частоты их в ряде случаев можно условно характеризовать как низко-, средне- или высокочастотные. В редких случаях в образовании шума участвуют высокие гармонические колебания, которые воспринимаются ухом как музыкальный шум. Хотя тоны сердца по физической природе также относятся к шумам, по восприятию они отличаются от протяжных С. ш. краткостью и отрывистостью звучания.
Основным методом выявления С. ш. является Аускультация. Для анализа амплитудно-частотной характеристики С. ш. и их связи с определенными фазами систолы и диастолы сердца применяют фонокардиографию (Фонокардиография). Для выявления и оценки С. ш. с помощью аускультации рекомендуется выслушивать сердце в положении больного не только лежа на спине, но и, при необходимости, в положении на левом и на правом боку, на животе, в положении сидя и стоя, в фазах глубокого вдоха и выдоха, иногда также до и после физической нагрузки, приема нитроглицерина. Выслушивание проводится в так называемых стандартных точках, т.е. в определенных участках прекардиальной области (рис. 1), соответствующих местам проекции С. ш. от отдельных клапанов: 1) в области верхушки сердца — от двустворчатого (митрального) клапана (хотя сам двустворчатый клапан проецируется выше — у места прикрепления III ребра к грудине); 2) во втором межреберье, у правого края грудины, — от клапана аорты; 3) во втором межреберье, у левого края грудины, — от клапана легочного ствола; 4) у правого края нижней трети грудины — от трехстворчатого клапана; 5) в четвертом межреберье у левого края грудины (пятая точка, или точка Боткина — Эрба) — для выслушивания диастолического шума аортальной недостаточности, а в ряде случаев и шумов, связанных с поражениями митрального клапана. При выявлении С. ш. аускультацию не ограничивают стандартными точками, определяя места наилучшего выслушивания шума, его проведение на сосуды шеи или другие сосуды. При фонокардиографическом исследовании микрофон располагают в стандартных точках аускультации.
По происхождению С. ш. принято разделять на органические, связанные с пороками либо аневризмой сердца или отходящих от него сосудов, и функциональные, вызванные, например, ускорением тока крови, снижением ее вязкости, в т.ч. и так называемые невинные шумы сердца, нередко выявляемые у здоровых людей, особенно в детском и молодом возрасте.
По отношению к фазам сердечного цикла (рис. 2, 3) шумы сердца подразделяют на систолические, т.е. выслушиваемые между I и II тоном сердца (в фазу систолы), и диастолические, выслушиваемые в диастолической паузе между II и I тоном. С. ш., возникающие во время систолы и продолжающиеся после II тона сердца, называются систолодиастолическими шумами. В зависимости от того, какую часть систолы или диастолы занимает шум — начальную, среднюю, конечную (позднюю), его обозначают как соответственно прото-, мезо- и телесистолический (или прото-, мезо- и теледиастолический), а если он выслушивается от начала до конца паузы — как пан-, или голосистолический (соответственно пан-, или голодиастолический). Теледиастолический шум чаще называют пресистолическим.
Выслушиваемый С. ш. может быть коротким и длинным, нарастающим, убывающим, нарастающе-убывающим (на фонокардиограмме — ромбовидным, веретенообразным) и т.д. По высоте и тембру шум может быть грубым, нежным, дующим, скребущим, пилящим, рокочущим, музыкальным. Громкость шума зависит от многих условий, поэтому сама по себе она не может быть характеристикой тяжести порока или другого поражения сердца. У худощавых людей с тонкой грудной стенкой, а также у детей шумы бывают более громкими, чем у тучных. Эмфизема легких снижает звучность шумов за счет воздушной прослойки, отделяющей сердце от передней грудной стенки. При сердечной недостаточности интенсивность многих шумов, обусловленных органическим клапанным пороком, уменьшается, а иногда эти шумы даже исчезают. Громкость диастолических С. ш. снижается при тахикардии (за счет укорочения диастолы); эти шумы обычно исчезают при частоте сердечных сокращений свыше 100 в 1 мин. В связи с дыхательными колебаниями сердечного выброса интенсивность С. ш. может изменяться по фазам дыхания; резко ослабевают внутрисердечные шумы, как клапанные, так и внеклапанные, при натуживании после глубокого вдоха. При физической нагрузке, психическом возбуждении, лихорадке, когда повышается скорость циркуляции крови, сила С. ш. обычно увеличивается; при этом часто можно выслушать шумы, не определяемые в обычных условиях. С. ш. обусловленные клапанными пороками, наиболее хорошо выслушиваются в горизонтальном положении больного, но в целом они меньше зависят от изменения положения тела, чем функциональные шумы.
Диагностическое значение сердечных шумов. Шумы, возникающие при пороках сердца, имеют особенности происхождения и звучания, отражающие характер патологии. В зависимости от вида порока шум формируется в определенные фазы сердечного цикла, поэтому диагностическое значение имеет уже определение фазы сердечного цикла, в которой выслушивается шум.
Систолодиастолические шумы возникают при наличии дефекта перегородок сердца или шунта между крупными сосудами. Наиболее частая причина такого шума — открытый Артериальный проток. Шум начинается сразу после I тона (рис. 3, е) с небольшим отступлением от него. По мере нарастания давления в аорте громкость шума увеличивается. Градиент давления между аортой и легочным стволом достигает максимума в конце систолы, и в это же время отмечается максимальное звучание шума. Он оканчивается в середине или в начале диастолы. Часто шум сопровождается дрожанием. Громкий С. ш. слышен над всей областью сердца, но имеет максимальную интенсивность во втором левом межреберье, откуда иррадиирует в третье межреберье; в положении больного лежа шум усиливается. Аневризма синуса Вальсальвы при прорыве ее в правый желудочек сопровождается систолодиастолическим шумом, который выслушивается слева от грудины. Диастолический компонент шума громче систолического.
При митральной недостаточности систолический шум возникает вследствие регургитации крови из левого желудочка в левое предсердие. Он начинается сразу же после ослабленного I тона и убывает к середине систолы (рис. 3, а), но часто продолжается вплоть до начала II тона, т.е. бывает пансистолическим. Шум может иметь одинаковую силу на протяжении всей систолы, но может усиливаться к концу ее, часто носит дующий характер. Поражение сосочковых мышц при остром инфаркте миокарда (Инфаркт миокарда), травматическом отрыве сосочковых мышц ведет к формированию острой митральной недостаточности; при этом выслушивается грубый и продолжительный систолический шум, который начинается с отрывом от I тона, имеет ромбовидную форму, проводится иногда на сосуды шеи и в межлопаточное пространство. Телесистолический (поздний) шум нередко выслушивается у больных с атеросклеротическим кардиосклерозом, при склеротическом перерождении сосочковых мышц, а также при пролапсе митрального клапана.
Систолический шум трикуспидальной недостаточности лучше выслушивается у основания грудины, часто усиливается на высоте вдоха и нередко отличается меняющейся интенсивностью в отличие от стабильного шума митральной недостаточности. Непостоянство шума более характерно для относительной трикуспидальной недостаточности. При улучшении состояния больного шум органической недостаточности не изменяется или даже усиливается в связи с повышением сократимости миокарда правого желудочка, тогда как шум относительной недостаточности становится более тихим или исчезает.
Систолический шум при дефекте межжелудочковой перегородки громкий, протяжный, резкий и даже грубый, сопровождается дрожанием, эпицентр которого находится в третьем-четвертом межреберье, у левого края грудины. Шум обычно перекрывает I тон и занимает всю систолу (рис. 3, в), иногда он регистрируется как нарастающе-убывающий. В горизонтальном положении шум более громкий, часто слышен на расстоянии, проводится в межлопаточное пространство. После введения мезатона он становится более интенсивным; сублингвальный прием нитроглицерина снижает его интенсивность.
При дефекте межпредсердной перегородки систолический шум начинается сразу после I тона, он неинтенсивный, дующий, сопровождается раздвоением lI тона. Интенсивность шума нарастает при физической нагрузке, но не достигает той степени, которая бывает при дефектах межжелудочковой перегородки.
Диастолические шумы практически всегда связаны с органической патологией сердца. Наиболее часто диастолические шумы обусловлены недостаточностью клапана аорты либо легочного ствола или стенозом атриовентрикулярных отверстий.
Диастолический шум аортальной недостаточности начинается в самом начале диастолы, в период II тона, который часто бывает замещен или перекрыт этим шумом. Шум высокочастотный, нежный, обычно дующий. Длительность шума зависит от тяжести аортальной недостаточности. При небольшой аортальной недостаточности диастолический шум короткий (протодиастолический; рис. 3, д), выявляют его с трудом, только при отсутствии посторонних шумов. При более выраженной аортальной недостаточности он занимает 1 /2— 2 /3, диастолы, характеризуется убывающей интенсивностью; при тяжелых аортальных пороках шум нередко занимает всю диастолу. Многие исследователи считают; что при тяжелой аортальной недостаточности шум обычно интенсивнее. Он выслушивается в точке аускультации аортального клапана и в пятой точке, лучше слышен в положении больного лежа на животе при спокойном неглубоком дыхании.
Затихающий диастолический шум во втором (реже в третьем) межреберье слева от грудины признак недостаточности клапана легочного ствола. При относительной недостаточности клапана легочного ствола, возникающей вследствие гипертензии малого круга кровообращения (Гипертензия малого круга кровообращения), выслушивается тихий дующий диастолический шум, называемый шумом Стилла. Он начинается сразу после II тона и выслушивается на ограниченном участке во втором межреберье слева; в случаях раздвоения II тона шум начинается от его второго компонента.
Диастолический шум митрального стеноза возникает сразу после второго компонента раздвоенного II тона, имеет пресистолическое усиление, нередко музыкальный, сопровождается дрожанием грудной клетки. Шум обычно низкочастотный, лучше выслушивается на верхушке сердца при горизонтальном положении больного на левом боку, усиливается после физической нагрузки. Он может занимать всю диастолу; при этом сначала убывает, а затем, примерно с середины диастолы, продолжается с постоянной амплитудой до пресистолического усиления (рис. 3, д), связанного с систолой предсердий. Это объясняется тем, что в фазу быстрого заполнения левого желудочка кровь с большой скоростью устремляется через узкое отверстие, создавая шум, затихающий по мере снижения скорости потока и вновь усиливающийся при дополнительном его ускорении, связанном с систолой предсердий. При мерцательной аритмии пресистолическое усиление шума отсутствует. Наряду с диастолическим шумом определяется усиления I тона и раздвоение II тона, что создает так называемую мелодию митрального стеноза.
Диастолический шум с пресистолическим усилением определяется при миксоме левого предсердия (см. Сердце), он отличается непостоянством, его появление и интенсивность зависят от положения тела и скорости кровотока.
При выраженной органической аортальной недостаточности возникает функциональный стеноз левого атриовентрикулярного отверстия за счет того, что струя крови, регургитирующая в левый желудочек, приподнимает створку митрального клапана. При этом на верхушке сердца выслушивается диастолический шум с пресистолическим усилением (шум Флинта). Он не бывает таким продолжительным и громким, как при органическом митральном стенозе, не сопровождается усилением I тона и тоном открытия митрального клапана.
Нередко у детей с недостаточностью митрального клапана и дефектом межжелудочковой перегородки при значительной дилатации предсердий или желудочков определяется веретенообразный диастолический шум, отделенный интервалом от II тона и длящийся не более 0,2 с (шум Кумбса); он выслушивается около верхушки сердца только при наличии III тона.
Диагностическая дифференциация сердечных шумов производится прежде всего с шумами внесердечными (паракардиальными). Наибольшее сходство с С. ш. имеют шум трения перикарда, кардиопульмональные и плевроперикардиальные шумы. Шум трения перикарда выявляется при перикардитах, инфаркте миокарда, обычно в виде коротких царапающих звуков во время систолы или диастолы или в обеих фазах. Кардиопульмональные (кардиопневматические) шумы возникают в тех частях легких, которые соприкасаются с сердцем. Изменение размеров и положения сердца во время систолы вызывает быстрое передвижение воздуха в прилежащих к нему участках легких, что порождает высокочастотный шум. Кардиопульмональные шумы нередко выслушиваются у лиц с уменьшенным переднезадним размером грудной клетки, у молодых людей с возбужденной сердечной деятельностью (так называемый гиперкинетический тип сердечной деятельности), а также при выраженной гипертрофии сердца. Обычно они выслушиваются во время систолы, а при задержке дыхания на выдохе, как правило, исчезают. Плевроперикардиальные шумы, т.е. шумы трения, возникающие при сухом плеврите в зонах контакта плевры с перикардом, усиливаются во время вдоха. При дифференцировании природы шумов необходимо помнить также о различных сосудистых шумах.
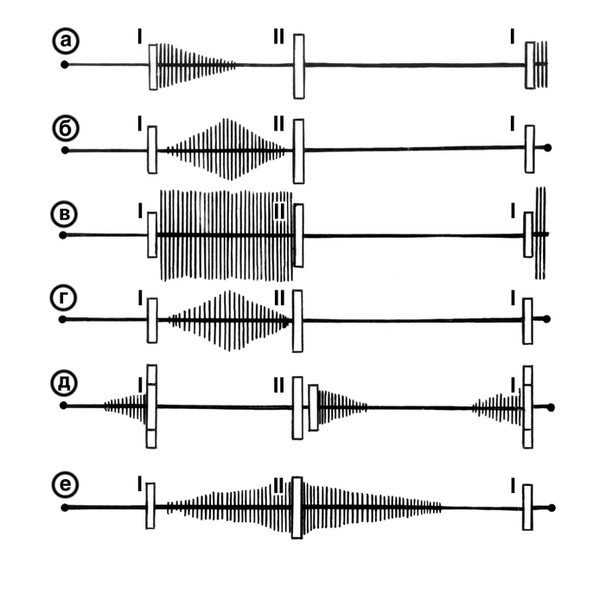
Рис. 3. Схема фонокардиографического изображения сердечных шумов (заштрихованные участки) при некоторых пороках сердца в соотношении с I и II сердечными тонами: a — убывающий протосистолический шум при митральной недостаточности; б — ромбовидный мезосистолический шум при аортальном стенозе; в — голосистолический шум при дефекте межжелудочковой перегородки; г — веретенообразный голосистолический шум при стенозе легочного ствола; д — пресистолический (в связи с митральным стенозом) и протодиастолический (в связи с аортальной недостаточностью) шумы; е — систолодиастолический шум при открытом артериальном протоке.
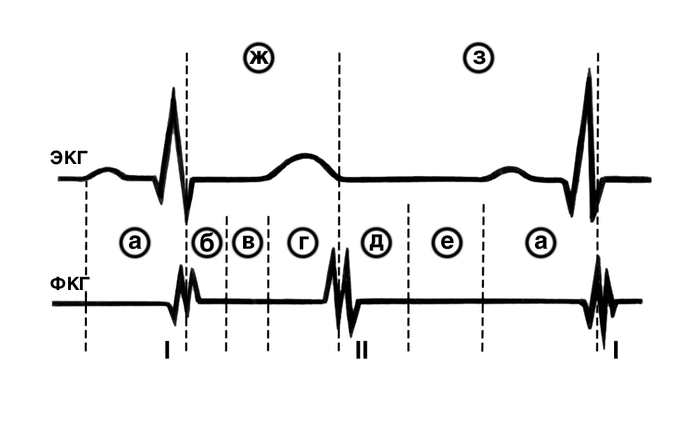
Рис. 2. Схематическое изображение электрокардиограммы (ЭКГ) и фонокардиограммы (ФКГ) I и II тонов сердца с распределением фаз систолы (между I и II тонами) и диастолы (между II и I тонами) на интервалы времени (разделены пунктиром), по которым обозначают слышимые в эти интервалы сердечные шумы: а — пресистолический; б — протосистолический; в — мезосистoличecкий; г — телесистолический; д — протодиастолический; е — мезодиастолический; ж — голосистолический; з — голодиастолический.
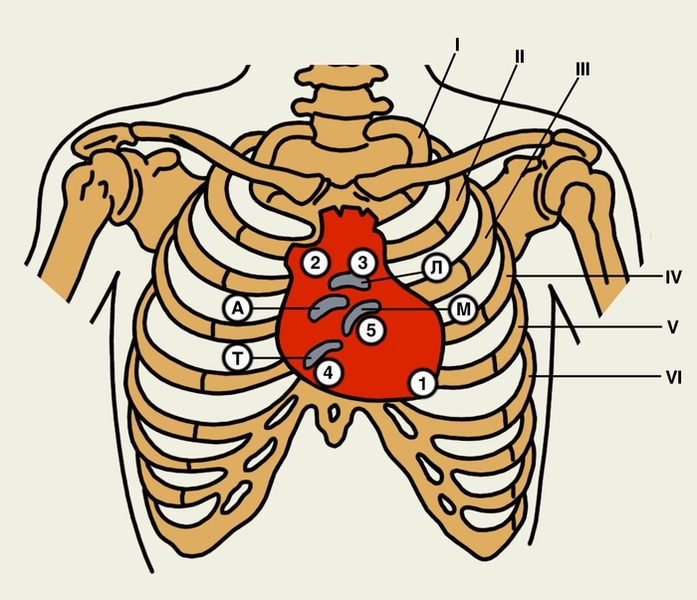
Рис. 1. Схема проекции клапанов сердца на переднюю грудную стенку (А — проекция клапана аорты; Л — проекция клапана легочного ствола; М — проекция митрального клапана; Т — проекция трехстворчатого клапана) и основные точки выслушивания шумов сердца: 1 — верхушка сердца (проводятся шумы с митрального клапана); 2 — второе межреберье у правого края грудины (клапан аорты); 3 — второе межреберье у левого края грудины (клапан легочного ствола); 4 — тело грудины над мечевидным отростком (трехстворчатый клапан); 5 — точка Боткина—Эрба — четвертое межреберье слева от грудины (проводятся диастолический шум аортальной недостаточности и шумы митрального клапана); римскими цифрами обозначены ребра.
Читайте также:


