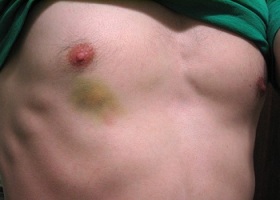
Ушиб мягких тканей грудной клетки статус локалис
2. Возраст: 36 лет.
3. Профессия: экономист-калькуляторщик.
4. Место работы и должность: не работает.
5. Место жительства: проспект Мира 159, кв. 42
7. Дата поступления: 20.04.09
8. Диагноз при поступлении: Внебольничная нижнедолевая пневмония справа. Тяжелое течение. Острая эмпиема плевры справа.
9. Клинический диагноз:
Закрытая травма грудной клетки. Ушиб грудной клетки справа. Внебольничная нижнедолевая пневмония справа. Тяжелое течение. Осложнение: Острая эмпиема плевры справа.
10. Операция 20.04.09 Дренирование правой плевральной полости. Под местной анестезией раствором Новокаина 0,5 % - 30 мл в 7 межреберье по заднеаксиллярной линии.
Боль в грудной клетке справа, постоянная, колющая, умеренной силы, усиливающаяся при кашле и глубоком дыхании. Кашель громкий, частый, непродуктивный, усиливается в положении на левом боку. Одышка инспираторная, постоянная, усиливающаяся при физической нагрузке, облегчается лежа на спине.
Умеренная общая слабость, озноб, повышение температуры тела (39° С).
Жалобы с посистемным уточнением.
Органы дыхания. Боль в грудной клетке, кашель, одышка описаны выше. Носовое дыхание свободное, першения в горле нет.
Жалоб со стороны других органов и систем не предъявляет.
С детства страдает эпилепсией. 3.04.09 во время приступа упал и ударился грудной клеткой об дужку кровати. На следующий день повысилась температура тела, которая к вечеру достигла фебрильных цифр (38,5° С), а к утру снизилась до субфебрильных (37,6° С). Принимал парацетамол и аспирин. Появился непродуктивный кашель и инспираторная одышка. 15.04.09 появилась боль в грудной клетке справа, которая не проходила после приема препаратов. 20.04.09 боль усилилась, температура тела повысилась до 39° С. Больной вызвал скорую помощь и был доставлен в ОГКБ № 1 с диагнозом: внебольничная пневмония.
Единственный ребенок в семье. Рос и развивался нормально. В школу пошел в 7 лет. Окончил 10 классов. Поступил в торгово-экономический техникум. Призвался в армию по окончанию техникума. Прослужив 1,5 года, был комиссован вследствие эпилепсии. Трудовая деятельность началась с 21 года на заводе пластмасс. Живет в гражданском браке, детей нет. Бытовые условия удовлетворительные. Сестра матери страдает гипертонической болезнью. Курит с 20 лет. Алкоголь употребляет умеренно. Аллергических заболеваний нет. Туберкулезом, вирусным гепатитом не болел. Операций, гемотрансфузий не было.
Состояние удовлетворительное, сознание ясное, положение активное, кожные покровы обычные, телосложение правильное, нормостеническое. Походка вялая, осанка сутулая, лицо спокойное, голос хриплый, речь правильная, произношение внятное, слизистая рта, конъюнктива губы обычного цвета.
Реакция зрачков на свет живая, уши розового цвета.
Щитовидная железа не увеличена, отеки отсутствуют.
Пальпируются подбородочные и подмышечные лимфатические узлы, величиной 0,5-1 см безболезненные, плотные, подвижные, не спаянные с кожей и между собой.
Подкожно-жировой слой выражен слабо, болезненности, опухолевых образований, воздушной крепитации, флюктуации нет.
Мышцы развиты умеренно, симметрично, нормотоничны; уплотнений, опухолевых образований, болей, судорог, параличей, парезов нет.
Кости при пальпации и перкуссии безболезненны. Деформации, признаков нарушения целости костей нет.
Припухлости, покраснения, бледности, деформации в области суставов нет. Хруста, боли, флюктуации, ограничения подвижности нет.
Движения в позвоночнике сохранены, безболезненны. Боли при пальпации по ходу остистых отростков и в паравертебральных точках нет.
Доли щитовидной железы не пальпируются. Пальпируется перешеек, безболезненный, с гладкой поверхностью, эластичной консистенции, не увеличенный.
Исследования основных систем организма.
Носовое дыхание свободное. Герпеса, выделений из носа нет. Придаточные пазухи носа безболезненны при пальпации и перкуссии.
Грудная клетка правильной формы. Дыхание поверхностное с частотой 20 в минуту. Отставание при дыхании справа. Болезненность кожи, подкожной клетчатки, межреберных промежутков, ребер, грудины при пальпации не выявлена. Голосовое дрожание ослаблено над нижней частью правого легкого.
При перкуссии легких справа определяется ясный легочный звук, справа притупление в нижнем отделе. Подвижность нижнего края по лопаточной линии слева 5 см., справа 3 см.
Причины заболеваний щитовидной железы
Плохая экология, пища, содержащая канцерогены, постоянные стрессы или наследственная предрасположенность - всё это увеличивает риск нарушения функции щитовидной железы. Но наиболее распространённым .
Стресс психологические аспекты
Маниакально-депрессивный психоз (МДП) или биполярное аффективное расстройство (БАР) - заболевание, протекающее в форме депрессивных и маниакальных фаз (приступов), в промежутках между котор .
Общие сведения
Ушиб – явление достаточно частое и далеко не всегда – безобидное. Он возникает как следствие прямого механического влияния. Полученный удар приводит к повреждению клеток мягких тканей. Чаще всего при такой травме поверхностные ткани не разрываются, отмечается только разрыв мелких сосудов. Однако очень сильный ушиб может привести к серьезным последствиям и осложнениям в будущем. Особенно опасны в этом контексте травмы груди, так как в этой области находятся жизненно важные органы, повреждение которых может произойти вследствие ушиба. Код ушиба грудной клетки по МКБ-10 – (S20-S29. Травмы грудной клетки).
Травма грудной клетки, как правило, не проходит бесследно, а при слишком сильном ударе может развиваться угрожающее для жизни состояние. В момент очень сильного ушиба или после него может остановиться дыхание и сердце, так как вследствие сильного удара в область грудной клетки иногда нарушаются функции двух важнейших систем – дыхательной и сердечно-сосудистой.
Часто ушиб грудной клетки вызывает резкую боль, которая усиливается во время глубокого вдоха. В том месте, где произошло повреждение, развиваются повреждения и припухлости. Сильный ушиб ребер может привести к их перелому. Поэтому травмы, вызывающие болезненность и дискомфорт в области грудины – это показания для госпитализации. Пациенту может понадобиться срочная помощь и даже оперативное вмешательство, которое могут провести только в специализированном отделении хирургии. Подробнее о том, какими могут быть последствия таких травм и как правильно действовать, чтобы помочь пострадавшему, речь пойдет в этой статье.
Патогенез
При ушибе грудной клетки возникает повреждение, при котором целостность тканей не нарушается. Механизм развития ушиба груди бывает разным. Такие повреждения возникают во время падения, после удара твердым предметом или когда тело человека зажимается с двух сторон. Тяжесть повреждений и механизм их развития зависит от особенностей травмы и вида ткани, на которую пришлось воздействие (кожные покровы, мышцы, кости, жировая ткань, внутренние органы). Именно в грудной клетке расположены жизненно важные органы – легкие, сердце. Поэтому вследствие удара в область грудины могут развиваться не только внешние гематомы, но и очень серьезные повреждения – разрыв диафрагмы или легкого, ушиб сердца и др. При таких состояниях требуется немедленная врачебная помощь.
Классификация
Как и ушибы другого типа, ушибы грудины, в зависимости от полученных повреждений, можно подразделить на несколько степеней.
- Первая – отмечаются незначительные повреждения. Болезненности практически нет, могут остаться ссадины и царапины. Через несколько дней все неприятные проявления исчезают без лечения.
- Вторая – отмечается болезненность, повреждаются мышечные ткани, вследствие чего появляются отеки и гематомы.
- Третья – кроме внешних повреждений могут отмечаться и внутренние повреждения органов.
- Четвертая – тяжелая травма, вызывающая серьезные повреждения внутренних органов и угрожающая здоровью.
Причины
Ушиб грудной клетки происходит от удара о твердый предмет, удара упавшим предметом или вследствие сжатия между двумя твердыми предметами.
Медицинская статистика свидетельствует, что ушибы грудной клетки – относительно редкое явление. Они составляют не более 15% от всех случаев обращения с ушибами к врачам. Чаще всего такие травмы происходят вследствие следующих причин:
- Автомобильные происшествия – вследствие ДТП от такого ушиба чаще всего страдают водители, которые ударяются грудной клеткой о руль.
- Падение с высоты.
- Драка – ушиб может произойти вследствие удара в грудь тупым предметом или кулаком.
- Бытовые причины.
- Занятия спортом.
- Производственные травмы.
Симптомы ушиба грудной клетки
Характерными признаками любого ушиба является, прежде всего, кровоизлияние в ткани без повреждений кожи. Но комплекс симптомов травмы грудины зависит от тяжести полученных повреждений. Следовательно, чем сильнее был удар, тем более выраженными и интенсивными станут симптомы.
Признаки ушиба грудной клетки могут быть следующими:
- Боль в месте, куда пришелся удар – боли могут быть ноющими, пульсирующими, тупыми. Если беспокоят пульсирующие боли, это может свидетельствовать о поражении нервных окончаний, а также о травме сердца. Боль может беспокоить как при движениях, так и в состоянии покоя. Часто отмечается усиление болевых ощущений при дыхании, чихании, кашле, разговоре.
- Гематома – синяк формируется в месте, где были повреждены мягкие ткани грудины, так как при ударе повреждаются мелкие капилляры, и происходит кровотечение в подкожные ткани. Гематома может быть более обширной, чем пораженная область. Незначительные поражения могут проходить без синяка.
- Отечность – в месте повреждения скапливается жидкость и образуется отек.
Однако такая травма редко бывает изолированной. Ввиду анатомической близости легких, диафрагмы, сердца очень высок риск их поражения. Чаще всего ушибу грудины сопутствуют:
- ушиб легкого;
- ушиб ребер, вследствие которого может развиться трещина в ребре или перелом (полный или частичный);
- травма молочной железы;
- ушиб сердца.
Если такие осложнения имеют место, то симптоматика после удара будет выражена сильнее. В таком случае вероятны следующие симптомы:
- Сильная боль при дыхании, прикосновениях, пальпации.
- Появление проблем с дыханием (они свидетельствуют о поражении легкого или травмировании ребер). Иногда болит настолько сильно, что человеку сложно вдохнуть воздух.
- Если вследствие травмы были повреждены легкие или плевра, у пострадавшего может развиться пневмоторакс или гемоторакс. Пневмоторакс – это состояние, при котором в грудной полости собирается большое количество воздуха, что приводит к развитию компрессии легкого. При пневмотораксе отмечаются серьезные нарушения дыхания, снижение пульса и повышение артериального давления, развитие эмфиземыпод кожей. Человек пребывает в тяжелом состоянии. Гемоторакс – при повреждении крупных кровеносных сосудов, расположенных в грудине, легких или брюшной полости, кровь попадает в плевральную полость и там загустевает. При таком состоянии отмечаются серьезные нарастающие нарушения дыхания, выраженная слабость, головная боль и другие общие симптомы. Оба этих состояния являются очень опасными для здоровья и требуют срочной врачебной помощи.
Симптомы ушиба ребер сразу проявляются резкой болью и покраснением кожи. Позже развивается отечность и гематома. Пострадавший чувствует постоянную тупую ноющую боль, причем она нарастает при резких движениях, кашле, смехе, глубоком дыхании. Такими же являются признаки трещины ребер. Если человек ощущает при движении хруст внутри, это может быть свидетельством перелома ребер. Боль при травме грудной клетки может не проходить длительное время.
Анализы и диагностика

Человеку, перенесшему травму грудной клетки, необходимо пройти осмотр у травматолога или хирурга. Подтверждение ушиба не составляет трудностей. Но при этом важно исключить наличие травм органов грудной клетки и ребер, своевременно обнаружить состояния, угрожающие жизни. Врач применяет следующие методы диагностики:
- Опрос, сбор анамнеза – врач должен узнать о том, как была получена травма.
- Осмотр – позволяет получить общее впечатление о последствиях травмы. Врач обязательно обращает внимание на наличие цианоза, который является свидетельством гипоксии, вызванной дыхательной недостаточности. Также определяется наличие подкожной эмфиземы как свидетельства повреждения легкого или бронха, дыхательных шумов и др.
- Пальпация – проводится, чтобы определить, произошел ли перелом ребер. Проводится последовательная пальпация ребер и грудины. Врач обращает внимание на симметричность грудины, характер дыхания, состояние шейных вен (не пульсирующие набухшие вены являются признаком тампонады сердца) и др.
- Рентген грудной полости – позволяет оценить состояние костей грудной полости.
- МРТ — проводят, если существует подозрение на повреждение внутренних органов. Позволяет оценить состояние кровеносных сосудов и мягких тканей, определить внутренние гематомы.
- КТ – позволяет более детально оценить состояние костных структур.
- Электрокардиограмма – для определения состояния сердца. Обязательно контролируется артериальное давление, частота пульса.
При необходимости проводятся также другие исследования. Очень важно провести полное и всестороннее обследование, чтобы не упустить серьезных внутренних повреждений.
Лечение ушиба грудной клетки
Лечение травмы грудины зависит от степени полученных повреждений. Именно это определяет, долго ли будет болеть пораженное место. Как правило, при легком повреждении боль и гематомы проходят за 1-2 недели. Если речь идет об ушибе без внутренних повреждений, для облегчения состояния используются обезболивающие лекарства и местные средства. Лечение в домашних условия предполагает их использование после того, как была проведена диагностика, и врач одобрил схему терапии.
Если вследствие травм пострадали внутренние органы, врач назначает необходимое лечение или хирургическое вмешательство. Очень важно в сложных ситуациях как можно скорее оказать помощь пострадавшему. Если произошел ушиб молочной железы у женщины, необходимо обязательно посетить врача-гинеколога и следовать его советам.
Дата обновления: 2015-09-28
Ушиб грудной клетки — достаточно серьезная травма, с которой не так уж редко сталкиваются врачи-травматологи. При этом травмируются как мягкие ткани грудины, так и внутренние органы, которые расположены непосредственно за грудной клеткой.

Причины и симптомы травм грудной клетки
Самыми частыми причины ушибов грудины становятся:
- падения, особенно зимой в гололед;
- дорожно-транспортные происшествия;
- удары в грудную клетку.
При этой травме наблюдаются следующие симптомы:
- Боль. Этот симптом характерен для всех травм, при которых повреждаются мягкие ткани — кожа, мышцы. При ушибе грудины боль усиливается при вдохе.
- Отек. Появляется сразу же после травмирования.
- Гематома. Интенсивность этого симптома напрямую зависит от силы удара.
Осложнениями такой травмы могут быть повреждения легких. Они обычно возникают при сильном ударе, когда происходит перелом одного или нескольких ребер. Именно острые обломки ребра чаще всего повреждают плевру (оболочку, которая покрывает легкие) и сами легкие. При этом прослеживаются такие признаки:

- Попадание воздуха под кожу. Это состояние носит название подкожная эмфизема. Оно свидетельствует о повреждении легких.
- Попадание крови в плевральную полость. Это может случиться при внутренних кровотечениях, которые возникают при ударе. При значительных кровотечениях может развиться и дыхательная недостаточность, ведь кровь может попасть и в легкие.
- Попадание воздуха в плевральную полость. Это редкое и очень опасное осложнение травм грудной полости. Выражается затруднением дыхания, цианозом.
Как диагностируют ушиб грудной клетки?
Диагностика этого состояния обычно не составляет труда. Врач осматривает больного, прощупывает место травмы. После этого пациента отправляют на рентгенологическое обследование грудной клетки. Врач-рентгенолог делает несколько снимков в разных проекциях. Это дает возможность определить, целы ли ребра и грудина.
Кроме этого на рентгеновском снимке видны воздух, жидкость, которые указывают на такие осложнениях как пневмоторакс и гемоторакс. Раннее выявление этих осложнений поможет быстрее начать лечение, что очень важно.
При своевременном обращении за помощью такие травмы проходят без неприятных последствий. К осложнениям подобной травмы можно отнести:
- появление одышки;
- развитие хронических легочных заболеваний;
- сбои в работе сердечно — сосудистой системы;
- образование тромбов.
Лечение ушиба грудины

При травме грудной клетки нужно в первую очередь обеспечить полную неподвижность больного. Это важно потому, что поврежденные ребра при резких движениях могут травмировать грудную клетку.
Можно наложить круговую давящую повязку. Для этой цели подойдет любой длинный кусок ткани. Накладывать повязку следует над местом ушиба. Она должна быть плотной, но при этом не болезненной. Узел нужно завязать со стороны, противоположной той, на которую пришелся удар, чтобы избежать дополнительного травмирования. Такая повязка значительно облегчит состояние пострадавшего и поможет избежать осложнений.
После этого следует обеспечить человеку полную неподвижность. На травмированное место необходимо приложить пакет со льдом или другой холод, который заменяют по мере необходимости.
Если удар был сильный и травма серьезная, необходимо вызвать скорую помощь и доставить пострадавшего в медицинское учреждение.
Лечение ушиба будет зависеть от степени травмы. При легких травмах назначают местные препараты — мази, кремы, которые ускоряют заживление гематомы, снимают отек. Такую травму можно лечить амбулаторно.
При более серьезных повреждениях кроме местных препаратов назначают обезболивающие средства. При множественных переломах ребер показана госпитализация пациента.
Если развились осложнения, то врач может сделать прокол плевральной полости, чтобы избавится от воздуха или жидкости. Такие серьезные последствия ушиба грудины, как пневмоторакс и гемоторакс лечат путем оперативного вмешательства.
Процесс полного восстановления после подобной травмы достаточно длителен. При легкой степени ушиба без травмирования ребер и грудины болевые ощущения и отек исчезнут уже через неделю. При множественных переломах ребер и травмировании легких на восстановление может уйти от 2 до 6 месяцев.
Положительное воздействие на восстановительный процесс оказывают физиотерапия и лечебная физкультура. Физиотерапевтические процедуры улучшат кровообращение в месте удара, и тем самым значительно ускорят лечение. Специальные упражнения помогут быстро восстановить форму.
Ушиб грудной клетки — травма довольно-таки распространенная.
Если с вами случилась подобная неприятность, не затягивайте с визитом к врачу, и тогда все обойдется без неприятных последствий.
Абсолютно все взрослые люди должны знать, как в домашних условиях лечить ушиб грудной клетки, потому что эта травма может возникнуть у кого угодно и в любой момент. Ушиб грудины не являются редкостью, он может возникать при падении на грудную клетку, а также при ударе во время драки тяжелым тупым предметом или ногой нападающего. Часто повреждение происходит у водителя, который в момент аварии ударяется об руль автомобиля.
От ушибов не застрахован никто, они случаются как у взрослых людей, так и у детей. К тому же, для получения ребенком травмы в бытовых ситуациях необходимо намного меньшее силовое воздействие. При получении контузии, необходимо проводить лечение ушиба грудной клетки, так как данная травма может вызывать последствия, опасные для всего организма.

Описание ушиба
Ушибы грудной клетки являются достаточно серьезными травмами, несмотря на то, что не приводят к нарушению целостности костей или органов. Во время них повреждаются мягкие ткани грудины, нервные окончания и сосуды. В некоторых случаях на месте повреждения возникают ссадины или царапины на коже.
Ушиб может быть тяжелой травмой, ведь в полости грудины лежат важные для жизни органы — легкие, бронхи, сердце. Иногда бывает так, что симптоматика, несущая угрозу жизни появляется не сразу, а в некоторых случаях вместе с ушибом могут ломаться ребра, это становится причиной того, что человека ждут опасные последствия.
Клиническая картина
Симптомы и лечение такого состояния зависят от того, насколько тяжелой была травма, а так же как давно она была получена. Признаки обычно носят общий и местный характер. К местной симптоматике относятся:
- Наличие боли в области травмы. В основном, болезненные ощущения достаточно ярко выражены и носят тупой, ноющий, либо пульсирующий характер. Если боли пульсирующие, это часто является показателем повреждения нервных отростков, но иногда указывает на то, что повреждению подверглось сердце человека. Боли ощущаются как в спокойном состоянии, так и при попытках двигаться, во время дыхания (особенно глубокого), кашля и разговора.
- В месте травмы появляется гематома. Из-за повреждения мелких сосудов происходит внутреннее кровоизлияние в мягкие ткани, что вызывает появление синяка. Иногда боль и гематома распространяются за пределы поврежденной области, что может говорить о возникновении осложнений.
- После получения травмы место повреждения будет отёчным, поскольку в окружающих тканях скапливается лимфа.

К общим признакам относится недомогание, повышение температуры тела, аритмия. Сильный ушиб грудной клетки может привести к расстройствам дыхательной системы, в частности, к дыхательной недостаточности или даже полной остановке дыхания.
Как правило, чем дольше времени прошло с момента получения ушиба, тем менее выраженными будут признаки, однако это не говорит о безопасности травмы, поскольку часто после нее развиваются осложнения, приходящие со временем.
Возможные осложнения
Последствия ушиба зависят от сопутствующих осложнений. Очень часто ушиб грудной клетки проходит параллельно с:
- Ушибом ребер;
- Переломами;
- Ушибом ткани легких.
При возникновении любых осложнений место травмы будет болеть сильнее, боли становятся интенсивнее во время прикосновений к грудной клетке и при дыхании. Дыхание больного поверхностное, сделать полноценный вдох невозможно. Если во время ушиба повреждается плевра, то развиваются такие осложнения как гемоторакс или пневмоторакс. Ушиб грудной клетки слева может стать причиной повреждения сердца.
Оказание доврачебной помощи

Нужно предпринять следующее:
- Придать пострадавшему положение, в котором он будет полусидеть;
- Наложить на область грудной клетки давящую повязку, уменьшающую амплитуду движений грудной клетки во время дыхания и болезненные ощущения;
- Сделать холодный компресс, он устранит такие последствия, как развитие сильной отечности и гематомы.
Если при ушибе грудной клетки болевой синдром сильно выражен и долго не проходит можно предложить пострадавшему таблетку обезболивающего препарата.

Лечебные меры
Лечение при ушибе грудной клетки будет зависеть от степени тяжести травмы. При незначительном повреждении мягких тканей без участия внутренних органов и костей, вполне допустимо лечение в домашних условиях. Если имеется большое скопление крови в грудной полости, может проводиться операция, в ходе которой убирают образовавшуюся гематому и сшивают поврежденные сосуды. Для оценки общего состояния пострадавшего и возможности лечиться дома, необходимо проконсультироваться с лечащим врачом и пройти обследование.
Нельзя начинать лечиться без точно поставленного диагноза. На приеме доктор собирает анамнез, проводит внешний осмотр грудины, пальпацию. При постановке диагноза доктор обращает внимание на размер гематомы и интенсивность отечности. Для исключения переломов ребер проводится рентгенография. Если врач подозревает наличие повреждений органов грудной клетки, то делается магнитно-резонансная томография. При незначительном ушибе без осложнений пациенту дают рекомендации по лечению, назначают препараты и отправляют домой.

При домашнем консервативном лечении применяются различные мази от ушибов, снимающие болевой синдром и воспалительный процесс, а также общие противовоспалительные препараты и анальгетики. Острый период травмы при приёме Бералгина, Кеторола или Найза проходит приблизительно через одну — две недели.

Пациенту также назначается прохождение физиотерапевтических процедур, среди которых:
- электрофорез;
- фонотерапия;
- парафиновые аппликации;
- различные прогревания (с третьего дня травмы).
В течение первых двух дней отёчность и гематома убирается холодными компрессами, а также охлаждающими мазями, кремами и бальзамами, такими как Лиотон, либо гепариновая мазь. Когда ушиб уже можно греть, применяется Финалгон или любая согревающая мазь, в которую входит пчелиный яд, либо острый красный перец. Если на месте ушиба есть уплотнения, то мази следует применять не менее четырех раз в день, поскольку уменьшается их всасывание.
Для лечения ушиба грудины можно использовать подорожник, либо полынь. Для этого прикладываются сырые целые, либо перетертые листья. После высыхания компресс следует заменить новыми растениями, которые можно оставлять на целую ночь. Также ушибы лечат различными настоями из трав, обертываниями, компрессами и примочками. Применяя для терапии спиртовые настойки можно быстро избавиться от отечности и болевого синдрома.
Можно для ушиба использовать следующий рецепт:
- Водка — 0,5 литра;
- Толокнянку, хвощ, пыжитник, таволга — двадцать грамм;
- Цветки василька, рыльца кукурузы, березовые почки, фасолевые стручки — двадцать грамм.
Все ингредиенты мелко нарезаются, перемешиваются, заливаются водкой и настаиваются три дня. После этого настой следует процедить и приложить к месту травмы на четыре часа и забинтовать. Лечить ушиб таким компрессом нужно на протяжении недели.
Также можно применять следующие способы домашнего лечения:
- прикладывать к ушибу отбитые листья капусты;
- сварить фасоль, потолочь ее и сделать компресс;
- смазать грудину мазью из алоэ и меда;
- отварить картофель, потолочь или порезать и приложить к синяку;
- сделать отвар из листьев арники, который можно как пить, так и использовать для примочек;
- сделать кашицу из бодяги с водой и приложить к ушибу до высыхания.
Во время лечения нужно помнить некоторые правила — придерживаться постельного режима, при этом изголовье кровати должно быть приподнято для предотвращения застойных явлений. Кушать необходимо легкоусвояемые, но питательные продукты. В течение первых дней необходимо внимательно следить за состоянием больного, поскольку некоторые серьезные симптомы могут появляться не сразу. При появлении дыхательного расстройства или нарушении сердечного ритма необходимо сразу же обратиться к доктору.
I. Паспортная часть.
Ф.И.О.
Дата рождения: 23 августа 1929 года.
Пол: мужской.
Национальность: русский.
Место жительства: г.
Место работы: пенсионер.
Дата и время поступления в клинику: 14 сентября 2002 года, 12-00 часов.
Кем направлен: городская поликлиника №1, травматологический пункт.
Диагноз: а) предварительный – перелом нижних ребер слева;
б) клинический – перелом тел VII-VIII ребер слева. Сопутствующие заболевания: сахарный диабет II типа, ринофима, хронический бронхит.
II. Жалобы больного при поступлении в клинику.
Боли в левой половине грудной клетки, внизу ее, сбоку и сзади. Боли усиливаются при глубоком дыхании, кашле и при положении на левом боку. Затруднение дыхания в связи с болью. Затруднение активных движений в связи с усиливающейся при них болью.
III. Анамнез заболевания.
Механизм и обстоятельства травмы.
Травму получил вечером 13 сентября. В спешке спускаясь в темноте по лестнице, поскользнулся на кожуре от дольки арбуза. Упал на левый бок. Сразу почувствовал боль в местах удара, сильнее – в грудной клетке. Однако на боль сначала внимания не обратил, предполагая, что она связана с ушибом. В течение вечера боль в грудной клетке слева не ослабла. Принимал самостоятельно анальгетики. При самостоятельном осмотре заметил кровоподтек в месте удара, с чем и связал боль. Встав на следующее утро с постели, понял, что боль не уменьшается, связана с дыханием, кашель очень болезнен. Затем решил обратиться в поликлинику №1. После обследования врачом был направлен в городскую больницу, отделение травматологии, куда и поступил, собрав вещи и постельные принадлежности.
IV. Анамнез жизни.
Ходить и говорить начал во время. В школу пошел в 7 лет. Образование – 9 классов. Затем начал службу в армии, водителем в пограничных войсках. Прошел обучение в сержантской школе. Служил до 1953 года, затем уволился, начал работать шофером. На пенсию по старости ушел в 1989 году. На пенсии не работал.
Имеет 3 детей, все они проживают в Российской Федерации. Вдовец.
В школьном возрасте перенес операцию аппендоэктомии. С 1986 года болеет инсулиннезависимым сахарным диабетом, принимает манинил-5. Курит с 16 лет, употребляет алкоголь с этого же возраста. Отмечает хронический бронхит 21-22 лет. В 1934-35 (приблизительно) годах перенес малярию.
Домашнее хозяйство ведет сам с помощью соседки, живущей ниже на этаж. Домашний труд считает посильным. Финансовое обеспечение – пенсия по старости и помощь со стороны детей.
Наследственность не отягощена. Аллергологический анамнез – популяция А.
V. Общесоматический статус.
Состояние больного удовлетворительное. Сознание ясное. Положение активное, щадит левый бок.
Кожные покровы розового цвета, дряблые. Видимые слизистые оболочки обычного цвета. Отмечается ринофима. Подкожный жировой слой развит несколько избыточно. Питание удовлетворительное. Лимфатические узлы не пальпируются, пальпация безболезненна.
Органы дыхания.
Дыхание носом, шумное, брюшного типа. Грудная клетка эмфизематозная, нормостеническая. При акте дыхания левая половина грудной клетки менее подвижна, чем правая. При пальпации ригидна, болезненна, особенно слева, голосовое дрожание усилено. При перкуссии звук над всеми легкими несколько притуплен, однако в верхних отделах – ближе к легочному. Топографическая перкуссия: правое легкое – нижний край спереди по VII межреберью, сбоку по VII ребру, сзади по VI межреберью; левое легкое – нижний край спереди по VII ребру, сбоку по VII ребру, сзади по VI межреберью. Высота стояния верхушек: спереди на 3,5 см выше ключицы, сзади по остистому отростку С6. Ширина полей Кренига 4 см. Подвижность нижних краев: правое легкое – 4 межреберья, левое легкое – 3 межреберья. При аускультации: дыхание жесткое, в верхних отделах легких – ослаблено. Диффузные обильные сухие хрипы. ЧД 20 в минуту.
Сердечно-сосудистая система: при осмотре верхушечный толчок незаметен. Пульсация сонных артерий едва заметна. Шейные вены слегка пульсируют, в покое едва заметны. Пальпация: верхушечный толчок в V межреберье на 1 см кнутри от левой средней ключичной линии (СКЛ). Перкуссия: ОСТ – правая граница на 1,7 см кнаружи от правого края грудины, левая – на 1 см кнутри от левой СКЛ, верхняя – на III ребре; границы АСТ – правая – по левому краю грудины, левая на 1,5 см кнутри от левой СКЛ, верхняя на IV межреберье. Поперечник сердца 11,5 см, ширина сосудистого пучка 5 см. Аускультация: тоны несколько приглушены, ритмичные. ЧСС 80 в минуту. Пульс симметричный, регулярный, наполненный, нормального напряжения. Стенки артерий уплотнены. А/Д 130/80 мм.рт.ст. справа, 140/90 мм.рт.ст. слева.
ЖКТ: осмотр – слизистая рта розовая, язык обложен белым налетом на корне и по краям, миндалины не изменены, зубов 20, многие покрыты металлическими коронками. В области живота грыж, опухолевидных образований не отмечается. Вдоль правой паховой складки обнаруживается послеоперационный шрам. При пальпации живот мягкий, безболезненный, край печени гладкий, ровный, безболезненный. При перкуссии над кишечником тимпанит. Печень: верхняя граница – VI ребро по парастернальной линии, VI ребро по правой СКЛ, VII ребро по передней подмышечной линии; нижняя граница – на 6 см ниже мечевидного отростка по срединной линии, на 0,5 см ниже нижнего края реберной дуги по левой парастернальной линии, на 2,5 см ниже нижнего края реберной дуги по правой парастернальной линии, на 0,5 см ниже края реберной дуги по правой СКЛ, на верхнем крае XI ребра по правой передней подмышечной линии.
Желчный пузырь пальпируется в точке пересечения правой прямой мышцы живота с реберной дугой, безболезнен.
Аускультативно: перистальтика кишечника активная, ритмичная, равномерная.
Мочеполовая система: осмотр – опухолевидных образований нет, половые органы развиты по мужскому типу, вторичные половые признаки соответствуют возрасту. Оба яичка пальпируются. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Эндокринная система: щитовидная железа однородная, не увеличена. Гперпигментации нет, глазные симптомы отрицательны. Отмечается умеренное ожирение на почве инсулиннезависимого сахарного диабета.
Нервная система.
Сознание ясное, критика состояния сохранена, ориентируется во времени и пространстве. Память сохранена. Интеллект соответствует возрасту и образованию. Настроение ровное, бодрое. Поведение при расспросе и обследовании адекватное. Засыпает (со слов больного) быстро, через 8-10 минут после укладывания в постель. Спит спокойно, без пробуждений. Сновидения обычные, разнообразные. Утром пробуждение не затруднено. Галлюцинаций, бреда, навязчивых мыслей и действий нет.
Речь плавная, слова произносит правильно. Словарный запас русского языка достаточный.
Понимание обращенной речи полное. Афазий нет.
Апраксии, аграфии, алексии, амузии, акалькулии нет.
ЧМН: фотореакция вялая, конвергенция и аккомодация ослаблены. Отмечается гиперметропия, пресбиопия.
Нарушений со стороны рефлекторной, чувствительной, двигательной сфер нет. Менингеальные знаки отрицательные.
VI. Status localis.
Экскурсия грудной клетки слева при дыхании ограничена. Слева, от VI до IX ребер между средней подмышечной и лопаточной линиями отмечается большой кровоподтек, отек. Пальпация области нижних ребер болезненна. При пальпации VII-VIII ребер отмечается боль, костная крепитация. Можно прощупать линию перелома тел ребер.
VII. Предварительный клинический диагноз.
Перелом нижних ребер слева.
VIII. Параклинические иследования.
1. Общий анализ крови. 16.09.02
Hb 121 г/л; R 4,32 * 1012/л; ЦП= 0,8; L 8,2 * 109/л; СОЭ 18 мм/ч; лейкоцитарная формула: юные – 0; палочкоядерные – 2; сегментоядерные – 67; эозинофилы – 1; лимфоциты – 25; моноциты – 3.
2. Биохимический анализ крови. 16.09.02
Билирубин прямой – 0; непрямой – 8,6; общий белок – 67,7 г/л; сахар крови – 8,0 ммоль/л.
3. Общий анализ мочи. 16.09.02
Цвет – светло-желтый; прозрачность не полная; относительная плотность – 1018; белок – 0; L 2-4 в п/з; R 3-4 в п/з; плоский эпителий единичный.
4. Яйца глист в кале не обнаружены. Реакция Грегерсена отрицательная.
5. ЭКГ.
ЧСС 82 в 1 минуту, ритм правильный, синусовый. Положение электрических осей сердца – горизонтальное. Признаки умеренной гипертрофии правого желудочка.
6. Рентгенография.14.09.02
Обзорная рентгенограмма грудной клетки в передней проекции: перелом тел VII-VIII ребер слева. Хронический бронхит, викарная эмфизема верхних долей легких. Гипертрофия правого сердца.
IX. Клинический диагноз.
На основании:
жалоб: боли в левой половине грудной клетки, внизу сбоку и сзади, усиливающиеся при глубоком дыхании, кашле и при положении на левом боку; затруднение дыхания и активных движений в связи с болью.
анамнеза: травму получил, спускаясь в темноте по лестнице, поскользнувшись на кожуре от дольки арбуза и упав на левый бок. Сразу почувствовал боль в местах удара, сильнее – в грудной клетке. В течение вечера боль в грудной клетке слева не ослабла, связана с дыханием, кашель очень болезнен. Затем решил обратиться в поликлинику №1. После обследования врачом был направлен в городскую больницу, отделение травматологии;
клинической картины: отмечается ринофима. Дыхание шумное, брюшного типа. Грудная клетка эмфизематозная, ограничено движение левой половины. При пальпации ригидна, болезненна, особенно слева, голосовое дрожание усилено. При перкуссии звук над всеми легкими несколько притуплен, однако в верхних отделах – ближе к легочному. При аускультации: дыхание жесткое, в верхних отделах легких – ослаблено. Диффузные обильные сухие хрипы. ЧД 20 в минуту. Сердечно-сосудистая система: тоны несколько приглушены. ЧСС 80 в минуту;
status localis: левая половина грудной клетки менее подвижна, чем правая; слева, от VI до IX ребер между средней подмышечной и лопаточной линиями большой кровоподтек, отек. Пальпация области нижних ребер болезненна. При пальпации VII-VIII ребер отмечается костная крепитация, можно прощупать линию перелома тел ребер;
параклинических методов исследования: сахар крови – 8,0 ммоль/л; обзорная рентгенограмма грудной клетки в передней проекции: перелом тел VII-VIII ребер слева. Хронический бронхит, викарная эмфизема верхних долей легких. Гипертрофия правого сердца –
был выставлен клинический диагноз: закрытый перелом тел VII-VIII ребер слева. Сопутствующие заболевания: сахарный диабет II типа, ринофима, хронический бронхит.
X. Лечение.
1. Постельный режим в течение 6 дней;
2. блокада места перелома новокаином 1%-10,0 1 раз в день в течение 3 дней;
3. ампициллина тригидрат по 0,5г 4 раза в день в течение 5 дней;
4. никотиновая кислота 5% раствор, 2,0 в/м 1 раз в день в течение 10 дней;
5. витамин В12 500γ, 1,0 в/м 1 раз в день в течение 10 дней;
6. экстракт алоэ жидкий для инъекций, 1,0 в/м 1 раз в день в течение 10 дней;
7. анальгин 50% раствор, 2,0 в/м при сильных болях;
8. димедрол 1% раствор, 1,0 в/м в одном шприце с анальгином при сильных болях;
9. дыхательная гимнастика;
10. соллюкс на левую половину грудной клетки.
Обоснование назначений:
1. постельный режим для уменьшения подвижности осевого скелета больного и грудной клетки;
2. новокаиновые блокады места перелома облегчают боли, уменьшают рефлекторное напряжение межреберных мышц;
3. ампициллина тригидрат для профилактики нагноения гематомы, с целью профилактики застойной пневмонии;
4. никотиновая кислота для расширения сосудов и уменьшения посттравматического отека, улучшения питания ребер и поврежденных мягких тканей;
5. витамин В12 для улучшения обменных процессов;
6. экстракт алоэ жидкий для инъекций в качестве рассасывающего инфильтрат препарата и биостимулятора;
7. раствор анальгина для уменьшения болей, улучшения состояния больного, уменьшения беспокойства;
8. димедрол с целью уменьшить беспокойство больного в связи с болью, в качестве снотворного средства;
9. дыхательная гимнастика для нормализации функции легких, предупреждения застойных процессов в них, связанных с ограничением подвижности грудной клетки;
10. соллюкс с целью улучшения регенераторных процессов костей.
Рецепты:
1. новокаин
Rp.: Sol. Novocaini 1%-100,0
D.t.d. N. 3
S. для обезболивания мест травматических переломов (в руки врача!)
#
2. никотиновая кислота
Rp.: Sol. Acidi nicotinici 5%-1,0
D.t.d. N. 20 in amp.
S. По 2 мл внутримышечно 1 раз в день в течение 10 дней.
#
3. ампициллина тригидрат
Rp.: Ampicillini trihyratis 0,25
D.t.d. N. 40 in tab.
S. По 2 таблетки 4 раза в день.
#
4. витамин В12
Rp.: Sol. cianocobalamini 500γ-1,0
D.t.d. N. 10 in amp.
S. По 1 мл внутримышечно 1 раз в день 10 дней.
#
5. экстракт алоэ жидкий для инъекций
Rp.: Extr. Aloёs fluidum pro injectionibus – 1,0
D.t.d. N. 10 in amp.
S. По 1 мл внутримышечно 1 раз в день в течение 10 дней.
#
6. анальгин
Rp.: Sol. Analgini 50% - 2,0
D.t.d. N. 10 in amp.
S. По 2 мл внутримышечно при сильных болях.
#
7. димедрол
Rp.: Sol. Dimedroli 1% - 1,0
D.t.d. N. 10 in amp.
S. По 1 мл внутримышечно с анальгином в 1 шприце при сильных болях.
#
XI. Прогноз и профилактика.
Прогноз: возраст больного и сопутствующие заболевания являются осложняющим фактором. Однако перелом ребер не сопровождался повреждением плевры или легкого, лечение начато через 16 часов после получения травмы. Т.о., прогноз благоприятен, восстановление трудоспособности произойдет через 4-5 недель.
Профилактика: предупреждение травм, ношение соответствующих очков, более внимательное передвижение.
XII. Дневник.
24.09.02 г., 830 часов.
А/Д 130/80 мм.рт.ст., ps’ 78.
Состояние больного удовлетворительное. Сохраняются боли при кашле и пальпации. Дыхание не затруднено, одышки нет. Больной свободно передвигается по территории больницы.
26.09.02 г., 1800 часов.
А/Д 130/80 мм.рт.ст., ps’ 76.
Состояние больного улучшается. Практически исчезли жалобы на болезненность при пальпации грудной клетки. Сохраняются боли при кашле и глубоком дыхании. Больной щадит себя. Питание нормальное. Со стороны легких жалоб нет. В покое боле не ощущает, но лежать на левом боку не может.
Читайте также:


