Перелом ребра при чихании может быть
19.11.2015
Переломы ребер и разрыв диафрагмы представляют собой крайне редкие осложнения сильного приступообразного кашля .
Кашель — сложная физиологическая ответная реакция организма, защищающая дыхательные пути от патологического секрета и инородных тел .
Переломы ребер и разрыв диафрагмы представляют собой крайне редкие осложнения сильного приступообразного кашля. Еще реже при этом отмечается развитие трансдиафрагмальной межреберной грыжи.
Переломы ребер при кашле возникают двумя путями.
Первый — перелом в результате воздействия чрезмерной силы мышечного сокращения на ребро. Многократные, каскадные сокращения мышц, например, при пароксизмальном кашле, могут привести к чрезмерной деформации ребер, в наиболее уязвимой их части — средней трети — с V по X ребро.
Второй путь образования переломов ребер при кашле — одновременные сокращения мышц-антагонистов. Известно, что при симультанном сокращении мышц плечевого пояса ребра тянутся вверх и латерально, в то время как сокращение мышцы брюшной стенки — вниз и медиально. Как известно, диафрагма — в основном инспираторная мышца, которая прикрепляется к нижним шести ребрам и их хрящам.
Экспираторными являются некоторые мышцы грудной и брюшной стенки. Диафрагма действует как экспираторная мышца при необходимости повышения внутригрудного давления, при таких состояниях, как кашель, рвота и чихание.
Спонтанные переломы ребер и разрыв диафрагмы в результате сильного кашля наблюдались при обострении бронхиальной астмы или хронической обструктивной болезни легких (ХОБЛ), у пациентов с пневмонией, саркоидозом легких и с синдромом Пиквика, при коклюше, острой респираторной вирусной инфекции (ОРВИ), во время экстренной трахеостомии у пациента с раком гортани , а также у молодого здорового человека. В обоих наших наблюдениях причиной кашля была ОРВИ, хотя один из пациентов страдал ХОБЛ и синдромом Пиквика.
В большинстве наблюдений переломы ребер с разрывом диафрагмы при сильном кашле происходят у мужчин старше 60 лет, значительно реже — у лиц молодого возраста. При этом в 85% наблюдений переломы ребер возникли на фоне длительного кашля — в течение 3 и более нед). Вместе с тем, опубликованы наблюдения спонтанных переломов ребер в результате единственного кашлевого приступа.
Croce and Mehta в 1979 г. впервые опубликовали клиническое наблюдение межреберной плевроперитонеальной правосторонней грыжи после приступа сильного кашля с переломом IX ребра у 79-летнего пациента с синдромом Пиквика и хронической дыхательной недостаточностью. В 2001 г. Sharma and Duffy сообщили об 11 опубликованных в литературе наблюдениях трансдиафрагмальной межреберной грыжи, но только у 3 пациентов она была спонтанной, образованной в результате сильного кашля, у остальных — после ранений и закрытой травмы. При анализе литературы последних 12 лет мы обнаружили еще 12 наблюдений трансдиафрагмальной межреберной грыжи в результате сильного кашля. Таким образом, 12 из 13 публикаций, посвященных спонтанной трансдиафрагмальной межреберной грыже, содержат по одному наблюдению. Мы
обладаем опытом лечения двух таких пациентов, причем оба больных были госпитализированы в течение одного триместра.
При мультиспиральной компьютерной томографии (МСКТ) выявлен перелом VIII ребра слева по средней подмышечной линии с невправимой вентральной грыжей грудной и брюшной стенки (436 см 3), инфильтративные изменения нижней доли легкого. Учитывая отсутствие ущемления грыжи и наличие остаточных явлений пневмонии, пациент был выписан и госпитализирован в плановом порядке через месяц. При поступлении: жаловался на резкую боль в левом боку, усиливающуюся при кашле и движениях,постепенное увеличение размеров грыжевого выпячивания. Травму груди категорически отрицал. На левой боковой поверхности груди с уровня VIII ребра с переходом на боковую стенку живота определялось грыжевое выпячивание, невправимое и болезненное, овальной формы, размерами 18х10 см, кожа над ним не была изменена. Рентгенография: перелом VIII ребра слева по средней подмышечной линии без смещения отломков, диафрагма слева четко не дифференцируется. МСКТ: переломы VII и VIII ребер слева по средней подмышечной линии с расширением VIII межреберного промежутка максимально до 95 мм. В области бокового синуса слева на фоне разобщения диафрагмы и грудной стенки не менее чем на 15 мм и отслоением париетальной плевры определялось содержимое плотности жира, частично находящееся в грыжевом мешке. Воротами грыжевого выпячивания являлся дефект мышц левой боковой стенки живота и левый скат диафрагмы, объем грыжи составил 930 см3, что оказалось вдвое больше по сравнению с предыдущим исследованием, объем брюшной полости — 8295 см3, относительный объем грыжевого мешка — 11% (рис. 1A 2–4). Операция (78-е сут после приступа кашля) под общим обезболиванием, доступом по ходу VIII межреберья с переходом на брюшную стенку. В подкожной клетчатке визуализировался грыжевой мешок (париетальная плевра). Мешок вскрыт, содержимое — прядь большого сальника, петля ободочной и тонкой кишок. Грыжевые ворота размерами 12х10 см. Они располагались в области прикрепления переднебокового ската диафрагмы к брюшной и грудной стенке с распространением по ходу VIII межреберья. В грыжевых воротах имелись сращения перемещенных органов живота с диафрагмой в грыжевых воротах. Восьмой межреберный промежуток расширен максимально около 10 см на уровне передней подмышечной линии. Сращения разделены, перемещенные органы погружены в брюшную полость. Дефект в диафрагме ушит непрерывным швом PDS. Диафрагма укреплена полиэфирным сетчатым имплантом (20х15 см), который фиксирован отдельными проленовыми швами к диафрагме и к внутренней косой мышце живота плевральная полость дренирована. Пациент выписан в удовлетворительном состоянии на 17-е сутки после операции. Осмотрен через 6 мес после операции, чувствует себя хорошо, грыжи груд-ной стенки нет.
В зависимости от локализации разрыва диафрагмы и переломов ребер происходит дислокация органов живота в плевральную полость, в сочетании с межреберной грыжей грудной и брюшной стенок. Анализ 15 наблюдений спонтанной трансдиафрагмальной грыжи показал, что патологический процесс, как правило, локализуется в VII–IX межреберьях, в 54,5% наблюдений грыжевое выпячивание визуализируется в IX межреберье,
а в 72% — носит левосторонний характер. В наших наблюдениях переломы ребер были слева, а разрыв межреберных мышц сочетался с разрывом диафрагмы в области прикрепления к передней грудной и брюшной стенке, что привело к дислокации петель кишечника через дефект диафрагмы в грудную стенку, но не в плевральную полость. У одного пациента грыжа грудной стенки была невправимой, у другого — вправимой. При этом у пациента с невправимой грыжей в результате прогрессирования размеров выпячивания появился новый перелом вышележащего ребра.
До момента отчетливой визуализации межреберной грыжи ранняя диагностика разрыва диафрагмы и переломов ребер в результате сильного кашля является крайней редкостью, а сроки диагностики варьируют от 3–4 дней до 3–4 мес. Переломы ребер при сильном кашле выявляются по данным рентгенографии в 58% наблюдений.
КТ позволяет обнаружить как дислокацию органов брюшной полости, так и переломы костно-хрящевого каркаса груди. Предлагается рассматривать переломы ребер при сильном кашле как первое проявление остеопороза. Вместе с тем, публикация автора из клиники Mayo свидетельствует о том, что хотя снижение плотности кости является фактором риска переломов ребер (65%), при сильным кашле могут произойти переломы ребер и при их
нормальной плотности. Нет сведений о морфологических изменениях структуры ребер при переломах в результате кашля. А. В. Русаков и его ученики убедительно доказали, что регенераторные процессы в костях происходят постоянно, определяя их прочность. При фиброзной остеодисплазии фаза формирования костной ткани из волокнистых структур с активным участием остеобластов нарушается, а также активируется процесс рассасывания существующих костных балок остеокластами. Гистологическое исследование ребра в одном из наших наблюдений у пациента 74 лет выявило фиброзную остеодисплазию, что, скорее всего, стало причиной патологического перелома при сильном кашле. Преобладание гиалинового хряща в зоне перелома можно объяснить близостью его к ростковой зоне — костно-хрящевому переходу. У другого нашего пациента через 6 мес после операции отмечена полная консолидация мест переломов без специфического лечения, что свидетельствует об отсутствии патологических изменений структуры ребер.
Известны наблюдения ущемления тонкой кишки после приступа кашля, ущемление толстой кишки и сальника с некрозом.
Хирургическое лечение трансдиафрагмальной межреберной грыжи является единственным методом. После низведения дислоцированных органов в брюшную полость рекомендуется ушивание дефекта диафрагмы. При локализации разрыва диафрагмы в области прикрепления к передней брюшной стенке выполняется пришивание диафрагмы к внутренней косой мышце живота и укрепление ее полипропиленовой сетки или синтетическим материалом Goretex . В обоих наших наблюдениях выполнено ушивание дефекта диафрагмы с адаптацией ее свободного края и внутренней косой мышцы живота, а также пластика с использованием сетчатого полиэфирного импланта. Некоторые авторы для профилактики кашля в послеоперационном периоде проводили продленную искусственную вентиляцию легких в течение 6 дней после операции, однако для большинства наблюдений к моменту диагностики грыжи и выполнения операции кашель регрессирует. Кроме того, при длительно существующей грыже возникает необходимость устранения значительного диастаза ребер. Этого можно добиться наложением 8-образного шва стальной проволокой.
Несмотря на то, что трансдиафрагмальная грыжа грудной стенки — крайне редкое осложнение сильного кашля, при возникновении острой боли в груди сразу после кашля следует заподозрить спонтанные (в том числе патологические) переломы ребер и разрыв диафрагмы. Компьютерная томография позволяет выявить переломы ребер и дислокацию внутренних органов за пределы брюшной полости, однако диагностика повреждения диафрагмы при локализации его в зоне прикрепления к передней грудобрюшной стенке и при вправимом характере грыжи весьма затруднительна. Ушивание дефекта диафрагмы с укреплением ее сетчатым протезом является оптимальным объемом хирургического вмешательства.
Даниелян Ш.Н., Абакумов М.М., Муслимов Р.Ш. и др
Журнал им. Н.В. Склифосовского Неотложная медицинская НЕОТЛОЖНАЯ МЕДИЦИНСКАЯ ПОМОЩЬ — 4′ 2014 47 помощь. — 2014. — № 4. — С. 42-47.
Теги: ребра, грыжа, перелом
234567
Начало активности (дата): 19.11.2015 09:56:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
переломы, грыжа, кашель
12354567899
Что делать при межреберной невралгии
Межреберная невралгия – это патология, характеризующаяся появлением сильных болей по ходу межреберных нервов. Возникает она из-за сдавливания, воспаления или раздражения нервных волокон. Такое состояние может развиться под влиянием разных причин, а боль может быть настолько сильной, что не дает человеку ни нормально работать, ни даже спать. Поэтому каждому нужно знать, что делать при межреберной невралгии, ведь приступ может возникнуть в любой момент.
Чаще всего межреберная невралгия возникает из-за компрессии или воспаления нервов. Такое может случиться при переохлаждении, повышенных физических нагрузках, травмах, интоксикации организма или инфекционных заболеваниях. Довольно часто эта патология развивается при гриппе или герпесе. Причем, герпетическая невралгия протекает очень тяжело и охватывает обе стороны грудной клетки.
Но чаще всего сдавливание нервов возникает из-за патологий опорно-двигательного аппарата. Приступы боли между ребрами могут появиться при запущенной форме остеохондроза, межпозвоночной грыже, спондилите, болезни Бехтерева, опухолях, деформациях позвоночника или ребер. Причем, непосредственной причиной компрессии нерва является спазм мышц. А он может возникать под воздействием многих факторов, даже при стрессе.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кроме того, человеку сложно поднимать руку на стороне поражения нерва, поэтому больной занимает вынужденную позу в полусогнутом положении. Боль локализуется по ходу нерва в межреберных промежутках, но может отдавать в руку, плечо, лопатку, поясницу, живот или область груди.
Кроме того, могут возникать другие неврологические симптомы: онемение кожи, покалывание в пальцах, изменение чувствительности, отек. Из-за невозможности глубоко вдохнуть часто развивается одышка. Больной мучается от бессонницы, не может нормально выполнять обычные действия, у некоторых возникают приступы паники.
Приступ межреберной невралгии обычно возникает внезапно. Появляется резкая боль, которую хочется быстрее заглушить лекарствами. Но очень важно не заниматься самолечением, так как подобные симптомы могут развиваться при других, более серьезных патологиях. И сняв болевые ощущения, можно пропустить инфаркт, приступ стенокардии, почечную колику или острый панкреатит. Поэтому очень важно знать, какие признаки характеризуют межреберную невралгию, чтобы правильно оказать больному первую помощь.
На поражение нервов указывают такие симптомы:
Прежде всего, при появлении боли в области грудной клетки или позвоночника не стоит ставить себе диагноз и заниматься самолечением. Особенно, если проблема локализуется слева, ведь это может быть приступ стенокардии. По этой причине не стоит самостоятельно решать, что принимать для снятия боли. Необходимо как можно быстрее посетить врача и проводить назначенное им лечение.
После постановки точного диагноза все равно не следует без рекомендации врача применять какие-либо процедуры. Например, противопоказаны при невралгии прогревания. Тепловые процедуры вызывают увеличение отека, что усиливает компрессию нерва. А мази с разогревающим эффектом, например, на основе капсаицина или змеиного яда могут вызвать рефлекторное повышение артериального давления из-за сильного прилива крови.
Нельзя также прикладывать к ребрам холодные компрессы. Иногда при невралгии, вызванной вирусом герпеса, появляются жгучие боли, которые уменьшаются от холода. Но длительное охлаждение может вызвать пневмонию, простуду, или же к герпетической невралгии присоединится обычная.
Во время острой стадии запрещено делать массаж, посещать сеансы мануального терапевта или остеопата. Такие процедуры показаны только после снятия компрессии нерва для его восстановления. Нельзя при невралгии голодать или соблюдать диеты. Сбалансированное питание очень важно для выздоровления. Особенно необходимо обеспечить нормальное поступление витаминов группы В. Кроме того, запрещено употреблять алкогольные напитки, соленья, консервы и маринады. Они ведут к задержке жидкости в организме, что может усилить отек и компрессию нерва.
Противопоказано во время острой стадии перенапрягаться, длительное время сидеть или поднимать тяжести. Ну и последнее, что нельзя делать – это сильно переживать. Стресс усиливает спазмы мышц и замедляет выздоровление.
Межреберная невралгия сама по себе не опасна. Но лечить ее нужно обязательно. Ведь сильные болевые ощущения могут стать причиной бессонницы, стресса и даже гипертонического криза. Такое состояние сильно нарушает работоспособность и настроение пациента. Кроме того, длительная компрессия нерва опасна тем, что может вызывать ухудшение кровоснабжения и даже его атрофию. Поэтому при первых симптомах невралгии необходимо обратиться к врачу. После обследования и уточнения диагноза он назначит необходимое лечение. Для исключения возможности других заболеваний, вызывающих похожие ощущения, назначается ЭКГ, УЗИ, рентген легких, МРТ, анализы крови и мочи.
После того, как обследование поможет поставить точный диагноз, врач выбирает методы лечения. Терапия обязательно должна быть комплексной. Сначала все меры направлены на снятие болей и уменьшение компрессии нерва. Кроме того, очень важно определить причины невралгии и устранить их. Поэтому в комплексную терапию обязательно входят мероприятия, направленные на лечение основного заболевания. Если не устранить причину компрессии нерва, периодически будут возникать рецидивы невралгии.
Например, очень важно проводить противовирусную терапию, если невралгия вызвана опоясывающим лишаем или герпесом. Это может быть Ацикловир или Зовиракс. Причем, чем раньше начинается прием таких препаратов, тем быстрее можно избавиться от болей.
При спазмах мышц, вызванных травмами или повышенными нагрузками, необходимо ограничить подвижность позвоночника. На начальном этапе больному предписывается постельный режим, потом рекомендуется ношение специальных корсетов. Лежать нужно на ровной жесткой поверхности, поэтому для сна лучше всего выбрать ортопедический матрас. Нужно избегать переохлаждения, а после того, как пройдут боли, еще некоторое время нельзя перенапрягаться.
Кроме такого щадящего режима, обязательно назначаются консервативные методы лечения. Выбираются они в зависимости от состояния здоровья пациента, причины невралгии и особенностей ее течения. Чаще всего назначаются такие методы:
- медикаментозное лечение – препараты для приема внутрь;
- новокаиновые блокады;
- наружные средства в виде мазей, компрессов, пластырей;
- физиотерапевтические процедуры;
- массаж и мануальная терапия;
- лечебная гимнастика;
- в качестве вспомогательного лечения могут использоваться народные рецепты.
Для лечения межреберной невралгии на начальном этапе единственным эффективным методом является прием лекарственных препаратов. Сначала при острой боли назначают анальгетики, например, Спазган или Баралгин. Местно для купирования болевых ощущений можно сделать новокаиновую или лидокаиновую блокаду. Эффективно также введение в межреберное пространство комплекса препаратов: Новокаина, Адреналина и витаминов группы В.
Применяются также лекарства на основе НПВП. Это Индометацин, Кетонал, Целебрекс, Вольтарен, Мелоксикам, Кетопрофен. Их можно применять в виде таблеток, уколов или наружных средств. На начальном этапе эффективно применение средств с охлаждающим эффектом, например, Долобене или ментолового масла. Потом, после снятия отека, можно наносить разогревающие мази – Випросал, Апизартрон. Для снятия спазмов мышц, которые усиливают компрессию нерва, назначаются миорелаксанты. Это может быть Тизанидин, Сирдалуд, Клоназепам, Баклофен. При сильном отеке нужны мочегонные средства, лучше всего – калийсберегающие, например, Верошпирон.
Многие пациенты с невралгией не могут обойтись без успокаивающих средств, снотворных или антидепрессантов. Ведь эта патология сильно влияет на настроение, не дает заснуть и вызывает депрессию. Лучше всего отдавать предпочтение натуральным средствам. Эффективны Глицин, Персен, Ново-Пассит. Обязательно нужно также принимать препараты, содержащие витамины группы В. Они нужны для скорейшего восстановления нервной ткани.
Местное лечение различными мазями или компрессами применяется чаще, чем таблетки, так как наружные препараты вызывают меньше побочных эффектов. Хорошо себя зарекомендовал также перцовый пластырь, который не только снимает болевые ощущения, но и помогает восстановить функции нерва. Есть также обезболивающие пластыри на основе Лидокаина, например, Версатис.
После уменьшения острых болей для ускорения выздоровления многим пациентам назначают физиопроцедуры. Они хорошо снимают мышечный дисбаланс, спазмы, убирают отек и воспаление. Такие методы помогают предотвратить усиление болей и ускоряют выздоровление.
Чаще всего при межреберной невралгии назначают такие процедуры:
- магнитотерапия;
- электрофорез;
- иглоукалывание;
- УВЧ;
- ионофорез с Новокаином;
- гирудотерапия;
- лазеролечение;
- фармакопунктура с введением лекарственных препаратов в определенные биологически активные точки;
- вакуумная терапия или массаж банками.
В зависимости от состояния больного и степени развития патологии врач может назначить ЛФК. Лечебная гимнастика помогает расслабиться и снять спазмы мышц, предотвращает застойные явления, восстанавливает подвижность. Выполнять упражнения нужно после стихания болей. Во время занятий необходимо исключить резкие движения, нагрузка должна увеличиваться постепенно. Особое внимание нужно уделять расслаблению и растягиванию мышц спины. А вот больших нагрузок и поднятия тяжестей нужно избегать.
Заниматься гимнастикой нужно ежедневно, для более быстрого восстановления рекомендуется делать это даже несколько раз в день. Все упражнения назначаются индивидуально врачом. Чаще всего при межреберной невралгии применяются такие упражнения:
- ноги на ширине плеч, руки на поясе, выполнять медленные наклоны в одну, потом в другую сторону;
- из того же положения поднять руки до подбородка, делать повороты туловища;
- приседать, придерживаясь рукой за стул;
- лежа на спине, поднимать ноги поочередно, сгибая колени, при этом стараться достать коленом до носа;
- из положения лежа на животе, поднимать голову и ноги, прогибаясь в спине.
В народной медицине накоплено немало рецептов для снятия болей при межреберной невралгии. Большинство из них основано на доступных всем средствах и редко вызывают негативные реакции. Они быстро снимают болевые ощущения, уменьшают воспаление и отек. Но все равно не стоит использовать народные методы в качестве основного лечения. Только вместе с мерами, назначенными врачом, такие средства могут быть эффективными. Но для этого нужно выбрать те, к которым у пациента нет противопоказаний. Есть несколько самых распространенных рецептов, лучше сего переносимых большинством пациентов.
- Самым простым средством является солевой компресс. Он снимает отек и боль. Делают раствор из 2 столовых ложек соли и 0,5 л горячей воды. Салфетку, смоченную в рассоле, прикладывают к пораженной области и утепляют.
- Эффективно растирание пораженной области настойкой березовых почек. Если ее нет под рукой, можно взять настойку валерианы. После этого лучше тепло одеться и избегать сквозняков.
- Хорошо помогают снять стресс, расслабиться и успокоиться отвары мяты, пустырника, ромашки, мелиссы, валерианы. Их нужно пить по полстакана утром и вечером.
- Рекомендуется делать компрессы из тертого корня хрена или черной редьки. Можно использовать также их сок для растирания.
- Летом хорошо лечиться листьями лопуха. Свежий лист нужно помыть и немного помять. Приложить к спине или ребрам и укутать. Такой компресс делается на ночь.
- Для снятия боли можно растереть пораженное место листиком комнатной герани. Потом приложить его к коже, укутать платком и полежать.
- Хорошо помогает, если прикладывать к межреберным промежуткам мешочек, в который завернуты распаренные льняные семена.
- Можно натирать болезненные места смесью свиного сала с измельченными почками и листьями сирени. Таким же эффектом обладает смесь скипидара и вазелина.
- По вечерам для снятия стресса и напряжения рекомендуется принимать теплые ванны с шалфеем и морской солью или с эфирным маслом лаванды. А для снятия болей помогают ванны с отваром веток осины.
Межреберная невралгия – это не очень опасное заболевание, но оно вызывает сильные боли. Поэтому лучше предотвратить ущемление нервов, так как лечение патологии будет длительным и сложным.
Для профилактики нужно соблюдать некоторые правила:
- правильно питаться, обеспечивать поступление в организм всех необходимых питательных веществ;
- отказаться от употребления алкоголя и наркотических веществ;
- избегать сквозняков и переохлаждения;
- не подвергать спину тяжелым физическим нагрузкам, правильно чередовать работу и отдых;
- следить за осанкой;
- избегать травм;
- вовремя лечить инфекционные заболевания и патологии опорно-двигательного аппарата.
Своевременное лечение межреберной невралгии поможет избежать осложнений и перехода патологии в хроническую форму. Но очень важно любые методы применять только после консультации с врачом и постановки точного диагноза, чтобы не принять за ущемление нерва более серьезную патологию внутренних органов.
Перелом ребра — опасная, связанная с повреждением цельности кости или хряща ребер, травма. Такой вид перелома опасен тем, что может сопровождаться травмой внутренних органов. Из всех видов переломов, этот по статистике самый частый, страдают от него чаще всего люди пожилого возраста.
Строение грудной клетки человека
Грудная клетка в первую очередь оберегает органы, находящиеся внутри нее. Она состоит из грудного отдела позвоночника, грудины, дюжины пар ребер. Различают фронтальную стенку, заднюю и две боковые справа и слева.
Первыми расположены 7 пар крупных ребер, соединенных с плоской костью, именуемой грудиной. Эти ребра называются истинными. В нижней части находятся 3 ребра, соединяющиеся с реберным хрящом—ложные. Два плавающих ребра, сочлененные только с грудным отделом позвоночника, являются заключающей частью.

К какому специалисту обратиться?
При вероятном переломе необходимо обратиться к ортопеду-травматологу. Доктор для уточнения диагноза и степени тяжести назначит рентген, УЗИ или компьютерную томографию.
Классификация переломов рёбер
Самое большое количество переломов случается на месте большего изгиба — на боковых частях грудной клетки. Это ребра с 5 по 8, что обусловлено их большей подвижностью. Переломы же задней части сопровождаются слабой симптоматикой и неярко выраженными болевыми ощущениями, потому что они малоподвижны.
• Полный — ребро повреждено по всей толщине.
• Двухсторонний — кость сломана с обеих сторон.
• Окончательный — ребро повреждено с одной стороны.
• Створчатый — появился незафиксированный обломок кости.
- Перелом на ограниченном участке дуги ребра. Кость ломается на ограниченном реберном пространстве. В итоге образуется свободный костный островок, он может быть вдавлен в незащищенные органы. Это происходит, когда человек получает удар небольшим, но тяжелым предметом.
- Полный перелом. Получается по причине падения на грудь. Отломок кости перемещается во время дыхания, вызывая сильную боль. Часто такой вид травмы сопровожден повреждением легких, плевры, нервов и других органов.
- Вдавливание реберного отломка. Появляется после сильного удара или сжатия. В результате отломок кости вдавливается внутрь грудной клетки. Этот кусочек реберной кости может травмировать плевру, легкие и другие внутренние органы.

Диагностика
Чтобы уверенно диагностировать перелом ребра, врач должен провести ряд анализов и осмотров:
- Осмотр и сбор истории болезни — необходимо провести пальпацию больного места, опросить пострадавшего. Если действительно есть перелом, в заявленном месте прослушивается характерный хруст и деформация кости в форме ступени.
- Доктор, надавив на грудную клетку, заметит, что боль беспокоит пациента не в месте нажатия, а в месте вероятной травмы.
- Невозможность наклониться в сторону, обратную повреждению.
При необходимости выявления вероятных осложнений и последствий травматолог может назначить дополнительные исследования:
- рентгенография — самый используемый и самый точный способ диагностики;
- компьютерная томография;
- УЗИ грудной клетки.
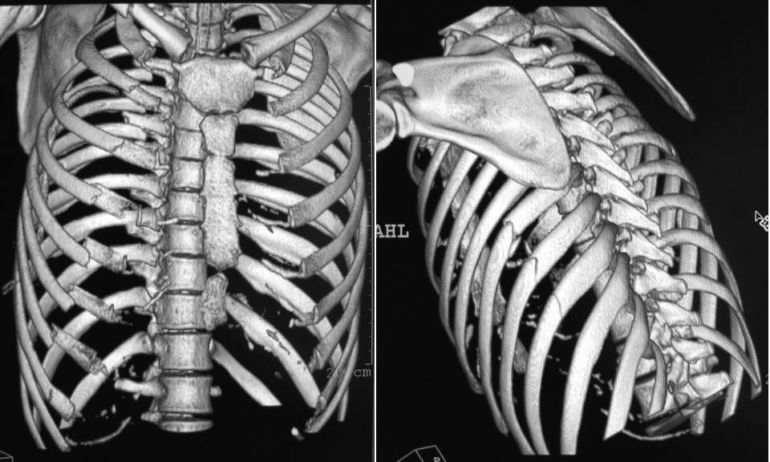
Неспециалист может не отличить перелом ребра от ушиба, их симптомы во многом схожие. Но есть ряд различий.
Ниже приведен ряд признаков ушиба в сравнении с переломом:
- При ушибе ребро не меняет естественного расположения, визуально дефектов не видно.
- Кость при ушибе остается целой, а значит не теряет свою опорную функцию.
- Болевой синдром при ушибе сначала тоже ярко выражен, но со временем стихает, хотя может длиться в целом до месяца.
- Если пациент ушиб ребра, то кожные покровы остаются целыми.

Помимо ушиба также может возникнуть трещина в реберной кости.
Отличие трещины от перелома ребра:
- Трещина от перелома отличается тем, что наблюдается только нарушение целостности ткани ребра.
- Кости при трещине остаются на месте, смещения нет. Визуальное отсутствие повреждения, поэтому без рентгенологического исследования определить ее очень непросто, так как она не проявляется конкретными симптомами.
- В отличие от перелома, при трещине возможны движения, хотя они и приносят сильную боль, поврежденная кость все же не теряет свою прочность.
Лечение трещины ребра, если она ничем не осложнена, вполне можно производить дома. Если же врач-травматолог считает, что повреждены внутренние органы или есть какие-то другие осложнения, будет необходимо стационарное лечение с применением болеутоляющих средств.
Рекомендации при трещине ребра:
- Сразу же после травмы рекомендуется приложить холодное к месту повреждения, это снизит боль, отечность и воспрепятствует воспалительному процессу. Также стоит сделать укол обезболивающего, он поможет предотвратить болевой шок у пациента.
- Возможно в течение 5-7 дней больному потребуется болеутоляющее. Поврежденное ребро срастется само за период 5-6 недель. Пострадавшему также рекомендуется покой и постельный режим, никакой физической нагрузки.
- В особых случаях врач может назначить ношение лангета или фиксацию поврежденного участка при помощи эластичного бинта.
- Необходимо раз в час вдыхать и выдыхать, это поможет предотвратить воспаление легких.
Лечение переломов и трещин ребра не имеют особых отличий, когда речь идет о несложных случаях. В ходе лечения травм с осложнениями, в отличие от трещины, могут быть назначены антибиотики или дополнительные лечебные процедуры.

Что нельзя делать при переломе ребра?
Противопоказаниями при переломе являются:
- В первую неделю после несчастного случая рекомендуется ограничивать физические нагрузки, чтобы уменьшить до минимума количество движений грудной клетки, нельзя выполнять упражнения и гимнастику с отягощением.
- Следует уменьшить норму потребления специй и соли. Категорически исключаются алкогольные напитки и сильно калорийные продукты.
- Запрещено ложиться набок.
- Необходимо стараться не кашлять и предотвратить чихание. Если это невозможно, надо стараться смягчить нагрузку на ребра, прижав к пораженному месту одеяло или подушку во время кашля.
Причины переломов ребер
Травмы такого рода случаются в достаточно разных ситуациях:

- ДТП является одной из самых частых причин. Сюда можно отнести любую аварию или наезд.
- Падение с высокого расстояния.
- Удар тупым тяжелым предметом.
- Сильное сдавливание.
- Травма при занятии спортом возникает во время приложения спортсменом максимальной силы.
- Остеопороз. При этом заболевании структурные свойства костей изменяются, и они становятся гораздо более хрупкими. Остеопороз является в первую очередь старческой болезнью, поэтому чаще всего такими переломами страдают люди преклонного возраста.
- Следствие злокачественных опухолей. При некоторых видах рака образование больных клеток происходит именно в грудной отделе. В очаге болезни разрушается структура кости, она слабеет и теряет свою защитную функцию.
- Генетическая патология скелета. Неполноценное формирование строения скелета приводит к тому, что кости с рождения хрупкие и могут сломаться от даже незначительной силы.
- Врожденная аномалия. Полное отсутствие или деформация на фоне перенесенных заболеваний.
Симптомы
Следующие общие симптомы сопровождают перелом ребер:
Осложнения при переломах
Некоторые особо сложные переломы сопровождаются осложнениями, вызывающими больше проблем, чем сам перелом:
- Пневмония — воспаление легких случается из-за сдерживания двигательной деятельности, дыхания неполной грудью.
- Пневмоторакс — когда ткань легких повреждается, воздух концентрируется в плевральной полости и давит на органы грудной клетки. Пневмоторакс может стать причиной смерти, если больному не будет вовремя оказана помощь.
- Гемоторакс — кровь собирается в полости плевры, случается это при травмировании осколками ребер крупных сосудов. Проявляется в виде одышки и затрудненного дыхания.
- Недостаток дыхания — причина ее слишком сильная боль, пациент не может нормально дышать и у него развивается кислородное голодание. Происходит учащение пульса, кожа приобретает бледный и синюшный оттенок.
- Травматический шок — следствие обильного кровотечения, попадания воздуха в область листков плевры, спадения лёгкого. Особо быстро прогрессирует на холоде.
- Инфекционные осложнения — в открытую рану могут попасть инфекции, что значительно осложнит лечение, станет причиной гнойно-некротического процесса и может спровоцировать сепсис.
Что делать, если сломано ребро?
Все мероприятия по лечению можно разделить на пункты:
- оказание неотложной помощи;
- основное лечение;
- реабилитация.
При простом переломе врач делает больному укол обезболивающего. После этого назначает обезболивающее, средство, способствующее отхаркиванию мокроты, физиотерапию и лечебную гимнастику.
Во время лечения переломов с осложнениями, наряду с обычными процедурами, проводятся дополнительные действия:
- Чтобы удалить собравшуюся кровь в плевральной полости, осуществляют пункцию, прокалывают ткань и отсасывают жидкость.
- Для устранения пневмоторакса также применяют тот же способ, разница в том, что в данном случае происходит удаление воздуха. В случае напряженного пневмоторакса необходимо срочное дренирование.
- Для возобновления нормального оборота воздуха в органах дыхания рекомендуется проводить лечебную гимнастику.
- Иногда при множественных переломах может понадобиться фиксация сломанных костей.
- Черепицеобразная повязка служит для сближения краев раны, целесообразна при двойных и более переломах, чтобы снизить подвижность. Повязка должна быть наложена по всей окружности, а не только с пораженной стороны.
- Закрепление отломков металлическими скобами. Скобы устанавливаются при флотирующих переломах для предупреждения повреждений органов грудной клетки.
Рекомендации специалистов по восстановлению и реабилитации после перелома ребра такие:
- В период восстановления костной ткани больному рекомендуется выполнять дыхательную гимнастику.
- Чтобы избежать пневмонии назначается содовые ингаляции, УВЧ, электрофорез, горчичники, ингаляции.
- Диета с усиленным содержанием кальция.
- Прием витаминов.
- ЛФК под наблюдением врача-реабитолога.
Если перелом не сложный и его можно лечить дома, то рекомендуемое лечение будет относиться к народным методам.
Народные методы можно условно разделить на средства наружного применения и приема внутрь:
- К народным методам в первую очередь относятся компрессы. Компрессионная повязка повышает приток крови и питательных веществ. Процесс нужно повторять ежедневно, перед сном до полного выздоровления. Для компрессов хорошо подходят настои из золотой розги, картофеля, граната. Достаточно эффективными оказываются при лечении мази из мумие и крема, эфирные масла. Рекомендуется дважды в день втирать в область травмы.
- Для приема внутрь по праву действенными считаются:
- настой шиповника;
- настой мумие;
- сбор мать-и-мачехи с крапивой;
- мед, орехи.
Мази и гели после переломов призваны снимать болевые ощущения и уменьшать отек. При закрытом переломе анестезирующая мазь просто незаменима. Она блокирует боль в месте перелома, действует практически мгновенно, в отличии от таблеток, чем и обусловлено предпочтение многих больных.
Также эти мази обладают противовоспалительным эффектом:
- Кетонал;
- Диклофенак;
- Лидокаин;
- Найз.
При необходимости снять отек нужна мазь, которая поспособствует рассасыванию жидкости в тканях и улучшению лимфотока.
Это могут быть мази:
- Гепариновая;
- Лазонил;
- Индовазин;
- Нурофен.
Мази с разогревающей функцией помогут повысить кровообращение, улучшат лимфоток. Использование таких мазей позволяется только во время реабилитации и только на закрытом переломе.
Сюда можно отнести:
- Финалгон;
- Капсикам;
- Никофлекс.
Перед использованием любой мази требуется консультация специалиста.
Стадии заживления перелома ребра
Всего перелом ребра проходит три стадии на пути к полному восстановлению. Продолжительность того или иного промежутка зависит от первоначальной степени тяжести травмы, состояния здоровья больного, возраста и соблюдения рекомендаций врача.
Этапы заживления перелома:
- При скоплении крови, куда попадают клетки соединительной ткани, формируется соединительнотканная мозоль.
- Формируется костная ткань— остеоид, происходит это за счет накопления минеральных солей и неорганических веществ, которые откладываются в мозоль, сформированную на первом этапе.
- Минерал гидроксиапатит из остеоида образует более прочную мозоль. Размеры ее превышают размеры сломанного ребра, но потом она чуть уменьшится.
Оказание первой помощи
Пострадавшего необходимо положить на ровную жесткую поверхность и вызвать бригаду скорой помощи.
Важно не оставлять пострадавшего на морозе или солнцепеке, это может повлечь за собой развитие осложнений!
До приезда врача рекомендуется приложить к месту поражения лед и дать обезболивающее. Снизить амплитуду дыхательных движений поможет тугое бинтование грудной клетки на высоте выдоха. Это сбавит колебания костных отломков.
Питание и сон
Важно соблюдать назначенный постельный режим, это поможет более скорому выздоровлению.
В зависимости от места повреждения, различается рекомендуемое положение для сна:
- при травме ребра фронтальной стенки нужно спать на спине;
- переломы ребер задней стороны — сон и отдых на стороне обратной повреждению.
Больному в реабилитационном периоде необходимо много животного и растительного белка. Больше всего его в мясе, рыбе.
Хорошо помогают при восстановлении костей желеобразные продукты, в состав которых входит желатин. Например, многие врачи рекомендуют при травмах костей употреблять в пищу холодец.
Также после перелома необходимо употребление кальция и витамина D. Если организм получает эти витамины в необходимом ему количестве, то процесс восстановления проходит быстро.
Стоимость лечения перелома ребра
| Услуга | Москва | Санкт-Петербург | Регионы |
| Консультация травматолога | 2000 руб. | 1900 руб. | 900 руб. |
| Перевязка | 800 руб. | 600 руб. | 500 руб. |
| Рентгенография | 1700 руб. | 1000 руб. | 700 руб. |
| УЗИ плевральной полости | 1300 руб. | 850 руб. | 650 руб. |
| КТ органов грудной полости | 5000 руб. | 3500 руб. | 3000 руб. |
Заключение
Перелом ребра очень коварен, зачастую для жизни человека опасна не сама травма, а осложнения, которые он дает.
Во избежание в дальнейшем таких травм рекомендуется:
- регулярное употребление кальция и продуктов богатых им;
- соблюдение техники безопасности и личная осторожность;
- при физических нагрузках необходимо адекватно оценивать свое здоровье;
- отказ от вредных привычек.
Читайте также:



