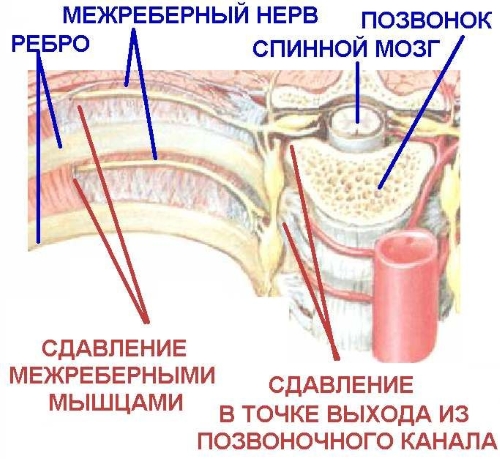
Перелом или защемление ребра
Невралгия – заболевание, образующееся при раздраженности, а также защемление межреберного нерва. Ее основным признаком является острая боль. Чаще всего патология возникает у пожилых людей, но может наблюдаться и у молодых (обычно у тех, кто ведет сидячий образ жизни), реже у детей (в период активного роста).
Острая боль при межреберной невралгии происходит в области сердца, ребер. Болевые ощущения могут отдавать в поясницу, лопатки. Поэтому иногда врачи с затруднением устанавливают диагноз. Заболевание бывает с левой и с правой стороны. Симптомы меняются в связи с локализацией патологии.
Часто эти характерные боли являются причиной иных болезней. И для того, чтобы исключить эту неразбериху, следует знать признаки, сопрягающие патологию.
Причины

Многие думают, что межреберная невралгия образуется вследствие остеохондроза. Однако, это не всегда так. Имеются и иные расстройства, которые производят защемление.
Защемление нерва часто приводят к таким факторам:
- дисфункция суставов – повреждаются позвоночно-двигательные разделы, происходит нарушение работы мышц;
- смещение межпозвоночных дисков – этот процесс приводит к сильным болям в спине;
- рефлекторные воздействия – образуются при смещении позвонков;
- сколиоз – орган, при искривлении позвоночника начинает работать неправильно, поэтому возникают проблемы;
- новообразования внутренних органов способны переместить диски и позвоночник.
Причиной спазмирования и защемления могут являться тяжелые физические нагрузки, резкие неправильные движения. Не стоит поднимать тяжести, т.к. прибавится еще и грыжа. Чтобы не возникло нарушений с двигательным аппаратом, следует вести активный образ жизни, больше двигаться, умеренно заниматься спортом.
Реже причиной невралгии могут стать:
- сахарный диабет;
- патологии органов пищеварения (колит, гастрит, язва желудка, др.);
- острый гастроэнтерит;
- аллергические болезни;
- рассеянный склероз.
Спазм мышц зачастую появляется при травматических нарушениях, психоэмоциональных стрессах. Переохлаждения провоцируют невралгию, которая может перейти в воспаление легких. Возможно такое, что невралгия протекает как симптом другой болезни.
Симптомы
Главной жалобой пациентов при заболевании позвоночного столба является боль.
Болевой синдром. Боль может быть тянущей, колющей, стреляющей, образуясь в районе пораженного участка и зачастую углубляется под лопатку, между ребер, в верхней части живота. Поначалу возможен только дискомфорт, утомление, зажатость в позвоночнике. Боль ощущается и увеличивается при поворотах, наклонах тела, а также при кашле, глубоком вдохе.
Вертебральный синдром. Такой же симптоматикой обладает радикулопатия грудного отдела. Вначале начинается растравление корешков спинного мозга, и если этому не препятствовать, то в последствии появляются признаки выпадения функции. Тогда повреждаются сенсорные, моторные волокна и выражаются уже др. симптомами:
- чувство покалывания, немеет кожа, появляются мурашки;
- мышечное бессилие;
- подавление сухожильных рефлексов;
- кожа сухая либо повышенное потоотделение;
- теряется чувствительность.
Нажимая на позвоночник или грудную клетку появляются боли межреберных просветов и паравертебральных точек. Спинные мышцы сильно напряжены и не в состоянии защитить грудной район от резких толчков, порождающих боль. В связи с этим подвижность позвоночника понижена.
Неполадки функций внутренних органов. При повреждении нерва симптомы бывают такие, как нарушение работы органов. Это происходит из-за расстройства вегетативных волокон. Поначалу изменения не сильно заметны, но в дальнейшем происходят функциональные, органические повреждения. Тогда возможны следующие симптомы:
- кашель, одышка;
- неустойчивое давление;
- ускоренный пульс.
Необходимо устранять симптомы и лечение данного заболевания, поскольку если пренебрегать ими возникнут малоприятные последствия.
Возможные последствия
Защемление нерва кроме дискомфорта, приводит к серьезным повреждениям функций неких внутренних органов, систем. В итоге сигналы головного мозга не могут достичь периферической нервной системы.
Из-за этого, появляется неврологический дефицит в организме человека, также мышечная слабость ног. При тяжелом прохождении болезни может образоваться временный паралич.
Диагностика
Специалист без особых затруднений сможет определить диагноз межреберной невралгии. Врач расспросит пациента о его жалобах и проведет некоторые обследования:
- при осмотре можно заметить красноту либо бледность кожи над патологическим нервом;
- при ощупывании поврежденного межреберья появятся боли.

Если у врача останутся сомнения по установлению диагноза, то понадобятся дополнительные способы исследования:
- рентгенография;
- УЗИ;
- МРТ;
- компьютерная томография;
- миелография.
При необходимости может потребоваться проведение УЗИ брюшной полости, ЭКГ.
Лечение
Терапевтические действия ведутся по устранению болевого симптома, а также лечению той болезни, вследствие чего произошла невралгия.
В основном лечение проходит амбулаторно. Первую неделю больному лучше отлежаться. Кровать должна быть ровной, лучше с ортопедическим матрацем.
Пациенту с межреберной невралгией чаще всего выписываются следующие средства:
- Нестероидные противовоспалительные препараты (Диклофенак, Рофекоксиб, Мелоксикам), выпускаются в виде уколов, таблеток, свечей. Эти лекарства устраняют болезненные ощущения, снимают воспалительный процесс.
- Препараты, налаживающие нервную систему (Ново-пассит, Персен, Седасен, др.), в их состав входят растительные компоненты.
- Миорелаксанты (Толперил, Мидокалм), снижают спазмирование поперечно-полосатой мускулатуры.
- Витамин В (Мильгамма, Нейробион, пр.), нормализуют нарушенные нервные структуры.
При острой форме развития болезни понадобится инъекционное лечение, а последующее домашнее лечение – прием таблеток.

Пораженное место всегда должно находиться в тепле, можно носить вязаный свитер или шерстяной платок.
При повреждении нерва лечение возможно различными мазями, гелями:
- нестероидные противовоспалительные мази и гели (Фастум-гель, Долобене);
- анестетики (Меновазин, Финалгон, Капсикам, др.), оказывают обезболивающее действие;
- трансдермальные пластыри (Вольтарен, Нанопласт форте) насыщены обезболивающими, противовоспалительными веществами, они положительно воздействуют на пораженный нерв.
Если острые признаки межреберной невралгии устранены, скорее восстановить работу пораженных участков смогут способы немедикаментозной терапии:
- лечебная физкультура – врач индивидуально каждому пациенту подбирает упражнения для упрочнения мышечного корсета позвоночника;
- лечебный массаж – нормализует процессы обмена веществ, снимает болевой синдром и отек;
- иглорефлексотерапия;
- мануальная терапия – восстанавливает связи между позвонками, а также убирается ущемление нерва;
- физиопроцедуры (УВЧ, магнитотерапия, электрофорез, грязе- и водолечение, лазеротерапия, др.)
Лечить заболевание очень хорошо с помощью массажа. Этот способ расслабляюще воздействует на мышечный аппарат, нормализует кровоток в тканях, приготавливает их к физической зарядке, мануальной процедуре.
Техника массажа должна выполняться растирающими, поглаживающими, разминающими движениями. Необходимо провести весь курс массажа, который назначит специалист. Массаж не только приятен, но и полезен для позвоночного столба.
Бывает такое, что консервативные методы не смогли справиться с болезнью, в этом случае прибегают к хирургическому лечению. Производится операция по декомпрессии зажатого нервного отростка (извлечение опухолей, остеофитов, грыж). Если замечается смещение позвоночных дисков или их нестабильность, необходимо провести спондилодез (фиксацию некоторых сегментов).
После операции потребуется реабилитация, которая может продлиться от нескольких недель до нескольких месяцев.
Облегчить состояние заболевшего помогут народные рецепты, но только в качестве вспомогательной терапии.
Наиболее эффективными и известными рецептами являются:
- Устранить болевой синдром сможет свежевыжатый сок хрена, редьки. Наносить его нужно на пораженный участок.
- Сорвать почки осины и измельчить их, добавить вазелин в пропорции 1:4, т.е. 1 часть вазелина и 4 ч. почек. Все тщательно перемешивается и наносится на болезненный участок 3-4 раза на день.
- Настойка руты окажет обезболивающий эффект. Понадобится 2 ст. л. сырья, затем заливается 250 мл горячей воды, после чего настаивается примерно 2 недели. В период интенсивных болей прикладывать примочки на пораженный участок.
- Можно делать теплую ванну с добавлением шалфея и морской соли.
- В домашних условиях можно приготовить мазь из яда змеи, пчелы. Тщательно втирать в необходимую область, затем тепло укутаться.
Профилактика
Защемление нерва часто происходит при сидячем образе жизни. Межреберная невралгия зачастую становится следствием остеохондроза, лордоза, радикулита.
Чтобы не защемить нерв и не вызвать болезненную невропатию, следует как можно ровней держать свою осанку, не горбиться, не переутомлять мышцы поясницы, спины.
И все же при возникновении внезапного приступа боли нужно перейти к облегченному режиму активности, не переохлаждаться и не допускать интенсивных физических перенапряжений.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Защемление межреберного нерва провоцирует боль и скованность движений. В случаях серьезного поражения нервного волокна может нарушаться дыхательная функция организма. Какие патологии могут спровоцировать данное состояние и каким образом можно проводить лечение в домашних условиях? На какие клинические симптомы стоит обратить пристальное внимание? На эти вопросы можно найти ответы в предлагаемом материале.
В медицинской терминологии компрессии или защемление любого нерва называется невралгия. Это заболевание, связанное с дегенеративным процессом на фоне длительной ишемии при нарушении процессов поступления питательных веществ и кислорода к клеткам нервного волокна. Как правило, вдоль любого более или менее крупного нерва в организме человека проходит ряд кровеносных сосудов. Они обеспечивают его полноценное питание. Что происходит при компрессии? Прежде всего сдавливаются кровеносные сосуды. При длительном отсутствии поступления кислорода к клеткам нервного волокна начинается их ишемия. Это вызывает первичную болевую реакцию. Для того, чтобы компенсировать давление, организм запускает воспалительную реакцию.
При этом в очаге поражения наблюдается инфильтрация и отечность мягких тканей. Так происходит частичное уменьшение компрессии нервного волокна и окружающих его кровеносных сосудов. На фоне воспаления болевой синдром усиливается. Это происходит за счет инфильтративного отека и сдавливания множества мелких нервных окончаний, расположенных в окружающих мягких тканях.
Если своевременно устранить защемление межреберного нерва не удается, то начинают проявляться признаки нарушения иннервации тех участков, за которые он отвечает. Утрачивается нормальный мышечный тонус, половина грудной клетки может начать отставать при дыхательных движениях. Возникает ощущение скованности, невозможности совершить полноценный глубокий вдох. Любое движение может вызывать усиление боли.
Более детальную информацию про причины, симптомы и лечение защемления межреберного нерва вы найдете в предлагаемом материале. Если вы заметили у себя или своих близких клинические признаки, характерные для данного заболевания, не откладывайте визит к врачу в долгий ящик. Запишитесь к неврологу или вертебрологу как можно быстрее.
В Москве можно записаться на первичный бесплатный прием невролога или вертебролога в нашей клинике мануальной терапии. Здесь ведут прием опытные доктора. Она поставят точный диагноз и назначат эффективный индивидуальный курс лечения.
Для записи может позвонить по указанному на странице контактному телефону. Также можно заполнить форму обратной связи, находящуюся внизу страницы.
Причины защемления межреберного нерва
Основная причина защемления межреберного нерва – нарушение анатомической конфигурации, состоящей из тел позвонков, реберных дуг, суставов, их соединявших и межпозвонковых хрящевых дисков, их разъединяющих. Реже патология развивается на фоне поражения мышечного волокна, связок и сухожилий.
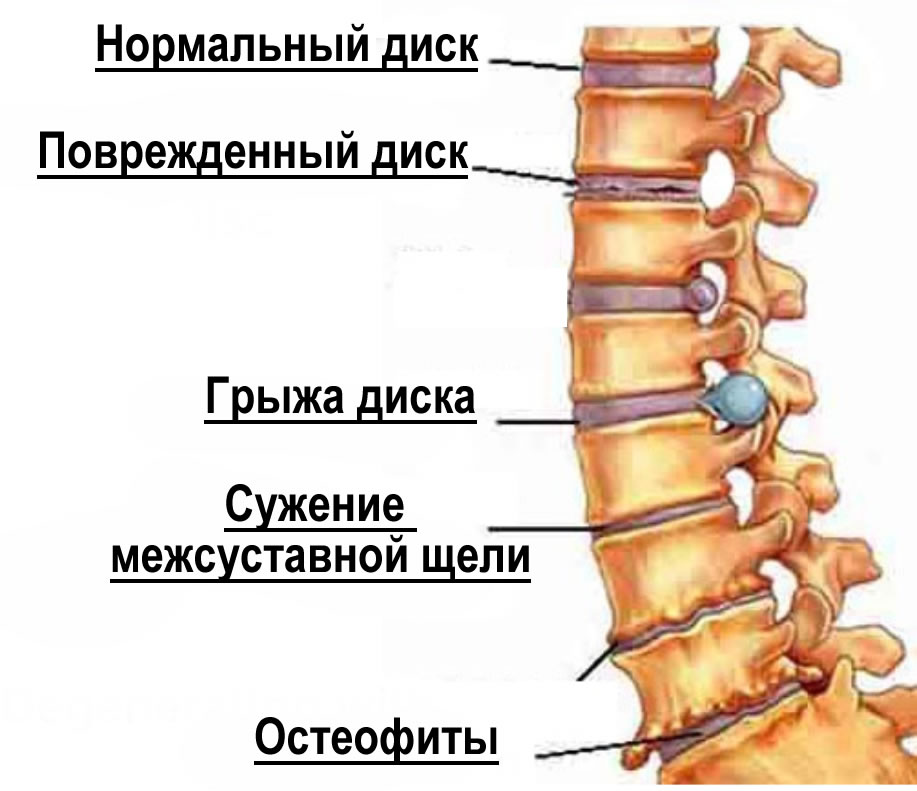
Дегенеративные дистрофические поражения хрящевой ткани межпозвоночных дисков – это ведущая причина развития межреберной невралгии. Заболевание часто возникает на второй стадии остеохондроза, когда фиброзное кольцо диска обезвоживается, а внутренне пульпозное ядро теряет способность к поддержанию физиологической нормы и высоты диска. При проседании диска происходит схождение или сближение отдельных плоскостей позвонков. Они начинают оказывать компрессионное давление на корешковые нервы, ответвлениями которых являются межреберные.
Длительно протекающий остеохондроз приводит к тому, что межпозвоночные диски начинают выходить за пределы тел разделяемых позвонков. При этом они оказывают негативное воздействие на окружающие ткани, сдавливают их, вызывают воспаление. При выпадении межпозвоночной грыжи возникает раздражение окружающих тканей и острая воспалительная реакция.
Помимо остеохондроза и его осложнений защемление межреберного нерва может происходит при воздействии следующих негативных факторов:
- нарушение функции суставов, с помощью которых крепятся реберные дуги к боковым поверхностям позвонков;
- разрушение межпозвонковых суставов, в результате чего нарушается стабильность положения тел позвонков;
- ротация, торсия и другие виды смещения тел позвонков и межпозвоночных дисков;
- рефлекторное напряжение мышц каркаса спины, приводящее к напряжению в межреберных мышцах;
- нарушение осанки (круглая или сутулая спина), искривление позвоночника по типу сколиоза, кифоза, лордоза и т.д.);
- растущие опухоли внутри грудной клетки – оказывают давление на структуры позвоночного столба и реберные дуги;
- воспалительные процессы в легких, плевральных оболочках;
- инфекционное поражение тканей позвоночго столба дуральных оболочек спинного мозга.
При проведении первичной диагностики опытный врач находит те причины, которые способствовали развитию патологии у пациента. Исключают все возможные факторы риска. Чаще всего защемление межреберного нерва возникает у людей, которые:
- ведут малоподвижный образ жизни без достаточных физических нагрузок на мышечный каркас спины;
- имеют избыточную массу тела;
- употребляют в пищу продукты с рафинированным составом;
- курят и употребляют алкогольные напитки;
- на работе заняты тяжелым физическим трудом, сопряжённым с подъемом и переносом тяжестей;
- не уделяют внимание правильной организации своего спального и рабочего места.
Патология может развиваться на фоне гастрита и панкреатита, дискинезии желчевыводящих путей, слабости мышц диафрагмы, сахарного диабета. Примерно у половины пациентов сдавливание межпозвоночных нервов связано с чрезмерным мышечным напряжением, возникающим в ответ на действие психотравмирующих стрессовых факторов. Еще примерно в 10 % защемление является следствием травматического воздействия (ушибы, переломы и трещины реберных дуг, смещение позвонков, подвывихи суставов, растяжения и разрывы связочного и сухожильного волокна).
Важно исключать вероятность развития опоясывающего лишая на фоне герпетической инфекции. Это заболевание по клинической картине похоже на защемление межреберного нерва, но его лечение в корне отличается.
Симптомы защемления межреберного нерва в грудном отделе
Первым клиническим симптомом защемления междурёберного нерва является боль. Она носит острый или жгучий характер. Возникает сразу же после травмирующего воздействия. Может быть спровоцирована неловким или резким движением, длительным нахождением в статичной позе.
Другие симптомы межреберного защемления нерва включают в себя:
- скованность при совершении движений, причем человек может жаловаться на то, что не может повернуть туловище в ту или иную сторону или совершить наклон;
- затруднение при совершении глубокого или резкого вдоха – это вызывает усиление болевых ощущений;
- ощущение зажатости в позвоночном столбе, иногда сопровождается хрустом или щелчками при движениях;
- воспаление корешковых нервов, что дает распространение боли по их ходу;
- онемение отдельных участок вдоль реберной дуги;
- парестезии, ощущение ползающих мурашек по коже;
- снижается кожная чувствительность, появляется бледность в месте компрессии;
- появляются признаки поражения кровеносных сосудов (кожные покровы становятся сухими на ощупь, холодными и бледными).
Выявить симптомы защемления межреберного нерва в грудном отделе может опытный врач невролог или вертебролог. В ходе осмотра он проводит первичную пальпацию и выявляет место компрессии. Затем с помощью специальных диагностических тестов он выявляет причину поражения. По мере необходимости назначается рентгенографический снимок грудного отдела позвоночника, МРТ, КТ, флюорография легких, УЗИ внутренних органов верхней части брюшной полости и т.д.
При серьезном поражении корешкового нерва могут появляться признаки вегетативной дисфункции. К ним можно отнести тахикардию, одышку, рефлекторный кашель, чувство общего беспокойства, панические атаки и т.д.
Если лечение защемления межреберного нерва не будет проведено своевременно, то человеку угрожает серьезная опасность. При параличе дыхательной мускулатуры затрудняется дыхание, внутренние органы начинают испытывать серьезное кислородное голодание.
Что делать при защемлении межреберного нерва в грудном отделе
Защемление межреберного нерва в грудном отделе – это крайне неприятное состояние. Оно ограничивает подвижность человеческого тела, создает дискомфорт. Поэтому, первое, что делать при защемлении межреберного нерва – обращаться на прием к доктору. Лечением и диагностикой таких патологий занимается невролог или вертебролог. Также можно обратиться за помощью к ортопеду.
Первое, что делать при защемление межреберного нерва в домашних условиях – отказаться от любой физической нагрузке. Если почувствовали боль, распространяющуюся по межреберному промежутку, то немедленно прекратите любые физические нагрузки. Лягте на ровную жесткую поверхность. Если боль локализуется с левой стороны, обратитесь к кардиологу или вызовите бригаду скорой помощи.
Если болевой синдром не проходит в течение нескольких часов, посетите врача. Не проводите самостоятельное лечение. Применение мазей и таблеток может стереть клиническую картину, что затруднит постановку точного диагноза в будущем.
Лечение защемления межреберного нерва в домашних условиях
В большинстве случаев лечение межреберного защемления нерва проводится в домашних условиях амбулаторно. В стационар помещаются пациенты с серьезными осложнениями, угрожающими их жизни.
Начинать лечение защемления межреберного нерва нужно с обращения к опытному врачу вертебрологу или неврологу. Эти доктора поставят точный диагноз и назначат эффективное и безопасное лечение. В Москве вы можете записаться на приём к неврологу или вертебрологу в нашей клинике мануальной терапии. Первый прием для всех пациентов проводится совершенно бесплатно.
Мы предлагаем лечить защемление межреберного нерва с помощью доступных и эффективных методик, среди которых:
- мануальное вытяжение позвоночго столба, позволяющее быстро и без фармаколочгеиские препаратов убрать давление с нервного волокна и увеличить межпозвоночные промежутки;
- остеопатия – улучшает микроциркуляцию крови и лимфатической жидкости, запускает процесс регенерации поврежденного нервного волокна;
- массаж – улучшает состояние мышц, связок и сухожилий;
- рефлексотерапию – с помощью иглоукалывания активируются скрытые резервы организма и запускается процесс регенерации;
- физиотерапия – улучшает обмен веществ на клеточном уровне;
- лечебная гимнастика и кинезиотерапия восстанавливают подвижность человеческого тела.
Курс лечения всегда разрабатывается индивидуально. Предлагаем записаться на первичную бесплатную консультацию доктора прямо сейчас.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Каждый из нас хотя бы раз в жизни сталкивался с таким явлением, как острая боль в зоне ребер. Причиной может стать невралгия, которая иначе обозначается защемлением межреберного нерва. Причин возникновения патологии множество, боль сосредотачивается между ребрами с левой или с правой стороны, а в некоторых случаях буквально пронизывает спину до поясницы. Болезнь появляется в результате поражений, возникающих в позвоночном столбе из-за сужения пространства между позвонками. Рассмотрим подробную информацию о данном заболевании.
Причины проблемы
Боль может возникать в подреберье, в области сердца и с правой стороны. В связи с этим фактором иногда врачам довольно сложно установить точный диагноз.
Факторы, которые могут спровоцировать недуг:
- проблемы с суставами — при повреждении двигательно-позвоночных разделов работа мышц нарушается;
- смещение межпозвоночных дисков;
- злокачественные или доброкачественные новообразования;
- чрезмерные физические нагрузки, патология может возникнуть в результате резких движений;
- сколиоз — из-за того, что искривляется позвоночник, некоторые органы начинают функционировать некорректно, в результате чего происходит защемление.
Реже заболевание может возникнуть в результате:
- болезней органов ЖКТ – язва, гастрит, колит;
- рассеянного склероза;
- сахарного диабета и чрезмерной массы тела;
- наличия аллергических реакций;
- в периоде острого гастроэнтероколита.
Защемление в левом боку (или справа) может образоваться после травмы, болезни подвержены люди, которые часто испытывают стресс, пребывают на холоде в течение длительного времени (переохлаждение). Ущемление может сопровождаться и рядом других симптомов, поскольку заболевание часто является следствием других недугов.
Для того чтобы узнать точную причину, необходимо обратиться к неврологу — этот специалист назначит диагностические мероприятия, а после получения результатов опишет план терапии.
Характерные симптомы
Наиболее распространенным симптомом является боль — ее сила будет зависеть от степени и локализации защемления нерва ребра. При этом стоит отметить ряд особенностей болевых ощущений:
- начинается остро и пронзительно, если у человека защемило в боку, он может даже не смочь разогнуться, многие эти ощущения сравнивают с ударом тока;
- через пару минут боль начинает проходить, но как только человек пытается двигаться — снова возвращается;
- обычно боль проявляется только с одной стороны — слева либо справа, в первом случае болезненные ощущения можно легко перепутать с болью в сердце;
- при вдохе боль возрастает — данный момент связан с тем, что грудная клетка расширяется;
- в месте ущемления может присутствовать чувство жжения, покалывания, снижение чувствительности.
Помимо этого, стоит отметить, что патология при отсутствии своевременной терапии может привести к тому, что близкорасположенные органы начнут функционировать некорректно. У больного может появиться стенокардия, гипертония, тахикардия. Если были поражены нижние ребра — больному может показаться, что у него почечная колика.
Если вышеописанные признаки патологии были отмечены, необходимо как можно быстрее обратиться к квалифицированному специалисту.
Способы лечения
Всего можно выделить два метода терапии — консервативная, а также лечение с применением народных средств. Необходимо отметить, что лечение травами и лекарственными растениями будет актуальным только в качестве вспомогательной терапии.
Консервативной терапией можно устранить воспалительный процесс, снять боль. Направлена она также на устранение причины, которая спровоцировала появление болезни. Точную схему лечения доктор сможет назначить только после прохождения всех необходимых обследований.
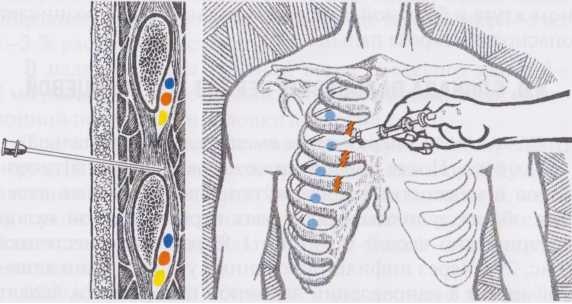
Рассмотрим, какие методы могут быть использованы в борьбе с болезнью:
- Применение анальгетиков для того, чтобы устранить боль. Популярными являются Нимесулид, Диклофенак, Нимесил. Назначают также миорелаксанты, а также витамины группы В. В некоторых случаях пациентам рекомендуют седативные препараты – Персен, Новопассит и т.д. Чтобы приобрести эти медикаментозные средства, рецепт не нужен.
- Использование обезболивающих, а также противовоспалительных мазей — Найз, Нурофен, Диклоран. Эти лекарственные средства позволяют устранить боль и нормализовать питание мягких тканей. Мазь наносить необходимо строго на участки тела, где пациент ощущает наиболее выраженный болевой синдром. Популярностью пользуются трансдермальные пластыри – Нанопласт, Вольтарен. Они также оказывают противовоспалительное действие, обезболивают. Анестетические мази – Финалгон, Меновазин устраняют боль, но лечащего эффекта не оказывают.
- Оперативное вмешательство. Применяют, если все вышеописанные методы оказались неэффективными. Специалист проводит операцию по декомпрессии нервного отростка, который был зажат. В некоторых случаях проводят спондилодез — если у человека присутствует смещение позвоночных дисков.
Также лечение может быть немедикаментозным. Его назначает, если острые симптомы были купированы — в таком случае терапия нужна для того, чтобы поскорее восстановить функцию участков, которые были поражены. Рассмотрим методы подробнее:

- физиотерапия — подразумевает применение магнитотерапии, лечение целебными водами и грязями, терапия лазером, электрофорез и т.д.;
- мануальная терапия — лечением занимается специалист, задача которого – восстановить связь между позвонками, снизить выраженность болевого синдрома, устранить защемление;
- лечебный массаж — нужен для устранения отечности, восстановления обменных процессов в организме;
- иглорефлексотерапия — специалист с применением тончайших игл воздействует на определенные зоны тела больного, для того чтобы устранить болевой синдром;
- ЛФК (лечебная физкультура) — специалист в индивидуальном порядке подбирает упражнения для пациентов с целью упрочнения мышечного корсета.
Также можно использовать народные способы лечения патологии. Популярностью пользуются настои на основе почек березы, настойки на остром перце, настой на листьях лавра. В качестве седативных средств подойдет настойка валерианы, ромашки. Приготовить настойки можно как в домашних условиях, так и приобрести в аптеке — для того, чтобы сэкономить время.
Профилактика

Не исключены случаи рецидива болезни, поэтому пациентам необходимо соблюдать следующие правила:
- избегать чрезмерных нагрузок на позвоночник;
- следить за осанкой;
- приобрести ортопедические подушки, а также матрасы.
Кроме того, если есть чрезмерная масса тела — важно правильно питаться и следить за своим рационом. Врачи рекомендуют дополнительно включить витамины группы В, принимать минеральные комплексы. Вышеописанные меры профилактики помогут поддерживать хорошее состояние здоровья.
Читайте также:


