Мышца межреберная у женщин
В лечение мышц при недуге помогут несколько методов в комплексе. К ним входят народные, медикаментозные, а также физические упражнения, массаж и сбалансированная диета. Ребра человека всегда находятся в напряжение. Мускулатура обычно очень напряжена. Неприятные ощущения (миозит) в скелетной мускулатуре могут проявиться не сразу. Но если воспаление проявит себя, то человек должен быть готов активно действовать и излечить недуг полностью. Как это сделать и что нужно предпринимать, какие боли и симптомы можно ожидать – далее в нашей статье.

Что такое межреберный недуг – его характеристики?
Миозит , это болезнь мышечной ткани, которая влечет за собой различные воспалительные процессы и симптомы. Поэтому при заболевание часто возникают болевые ощущения и образования твердых клеток в самом очаге воспаления. В общем, в мире этим заболеванием страдает около 60-65% людей, которые ориентировочно пятидесятилетнего возраста. Чаще всего страдают на миозит мышц – слабый пол человечества (женщины за 35+).
Миозит хребетной зоны , это воспалительный процесс мышечной ткани, который образуется в реберных отделениях и проявляется он болями в тканях и упадком сил. При запущенных стадиях болезни в районе мышц будут ощущаться сильные боли.
Во время двигательной активности нытье в ребрах и в некоторых зонах хребта увеличивается и возможно даже можно ожидать онемение тканей. Очень часто это ощущение может переходить в район спины, ключицы и шейного отделения. Обычно, миозит является хроническим заболеванием, поэтому его нужно постоянно лечить. Если вы не долечили болезнь единожды, существует большая вероятность того, что произойдет процесс атрофии мышечной ткани.
Миозит мышц грудной зоне подразделяют на:
| Острый с гнойными образованиями | Этот процесс происходит в тех случаях, когда больной запускает болезнь в тяжелую стадию. Чаще всего он вызван такими микроэлементами, как стафилококк и стрептококк. Такую форму заболевания вылечить возможно, но с очень сильными усилиями. В этом случае часто случаются ремиссии. |
| Хронический | Это такая форма болезни, которая не поддается полноценному выздоровлению. Вы можете облегчать симптомы и лечить болезнь, но должны быть готовы к тому, что это очень долгий и хлопотный процесс. |
| Инфекционный | Данная форма болезни, считается такой, которая распространяется инфекционным путем. Такая инфекция может проявится через другие заболевания, которыми вы были заражены ранее. Таким образом, инфекционный процесс распространяется на мышечные ткани. |
| Токсический | Такая форма недуга образуется из-за заражения токсичными веществами, которые попадают в организм. Вылечить возможно, но необходимо будет принимать сильные лекарственные средства. |
По способу распространения миозит делится на:
- Болезни локального характера. Эти симптомы распространяются на одну группу мышц. Таким образом, с каждым днем все больше и больше усиливаются болевые ощущения и выбиваются из сил мышечные ткани. Может наблюдаться яркое покраснение на участке пораженной коже.
- Заболевания диффузного происхождения , это такая форма недуга, которая поражает большое количество групп мышц. Она постепенно ослабляет состояние организма, захватывая почти каждую часть человеческого тела.
Причинами возникновения недуга могут быть:
- сквозняки,
- заболевания инфекционного и вирусного типов,
- низкий уровень подвижности,
- отсутствие нужных физических нагрузок,
- холодные условия пребывания человека,
- стрессы,
- избыточный вес,
- поднятие тяжелых масс.
- Таблетки и анальгетики для лечения миозита в домашних условиях
- Медикаментозные средства для лечения миозита
- Миозит мышц грудной клетки : главные симптомы, как происходит лечение
Симптомы межреберной болезни?
Основные симптомы недуга проявляются в различных формах. Это зависит от того фактора, от которых мышечные ткани находятся в воспалительном процессе. Симптомы этого недуга имеют локальный характер и распространяются по всей области грудной клетки и давят на ребра. Чаще всего они проявляются в виде:
- Повышенной температуры тела до 38-39 градусов.
- Хронического кашля, который длится дольше 2-3 недель.
- Болей при глотании.
- Слабостях в организме.
- Спазмов.
- Ноющих неприятных болях при дыхании.
- Проявлениях дискомфорта во время боковых движений спины (поворотов).

Эти симптомы могут распространяться даже на соседние внутренние органы. Очень часто из-за болезни возникает онемение верхних конечностей. Также распространены такие симптомы, как повышенная чувствительность в разных местах кожи. Обычно, в зоне поражения болезни, эпидермис становится слабым и на том или ином участке усиливается потоотделение. Это несет и другие негативные последствия , появление прыщей, жирности кожи, неприятный запах и другие.
Во время любых телодвижений, боли в меж ребровом отделение, значительно увеличиваются и практически не позволяют человеку двигаться.
Межреберный миозит , это форма недуга ребрового типа, образующаяся в мышечных тканях. Она может поражать ткани не только в области ребер, но и распространяться на зону мышц грудного отделения , легочной зоне, в отделении молочных желез, в ключицы и плечах.
Межреберный миозит: как вылечить народными и медикаментозными методами?
Лечение данного заболевания возможно несколькими способами , медикаментозным и народными средствами. Чтобы достичь наилучшего результата, стоит пользоваться обоими методами.
Лечение медикаментозным способом является несложным, но затяжным. Лучшими методами является прием медицинских средств различного типа. Обычно, в первую очередь, врачи назначают антибиотические препараты для того, чтобы обеззаразить инфекционные образования в организме, а также прием противовоспалительных средств, которые уменьшат болевые ощущения. Обязательным требованием при лечение является постельный режим.
Народные методы применяют в качестве обогрева пораженных зон разогревающими смесями из натуральных ингредиентов. Чаще всего используют лопух. Способ приготовления очень легкий – пять листиков ошпарить кипятком и наложить на область хребта, где чувствуете сильные болезненные ощущения. Еще одним домашним рецептом считается смешивание сала с хвощем полевым. Однородную массу необходимо втирать. Лечение народными методами намного легче, но или помогут они вылечить и симптомы, и непосредственно сам миозит может наверняка сказать только лечащий врач.

Существует ряд популярных домашних и медикаментозных способов вылечивания недуга мышц. Лечение проводится с помощью компрессов. На область хребта нужно ставить смочившиеся ранее в растворе марлевую ткань. Итак, рецепт таков: яичный желток и скипидарная мазь. Хорошенько перемешать и наложить. Компоненты должны выглядеть будто густая сметана – только в этом случае вы сможете быть уверенными, что средство готово. Все симптомы болей мышц пройдут моментально уже в первую ночь.
Мышцы грудной клетки разделены на структуры пояса верхних конечностей и аутохтонные (собственные) элементы. Каждая из них выполняет определенную функцию, нарушение которой отображается на состоянии организма человека. Знание анатомии грудных мышц и функций необходимо для лечения и профилактики ряда заболеваний, а также в спорте для выбора различных статических и динамических упражнений.
Виды и строение
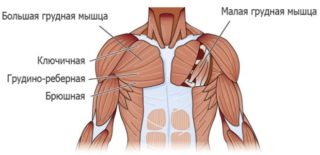
Группа мышц груди, которые прикрепляются к верхней конечности, включают следующие структуры:
- большая грудная;
- малая грудная;
- подключичная;
- передняя зубчатая.
К собственным или аутохтонным мускулам груди относятся наружные или внешние и внутренние межреберные, подреберные мышцы, поперечная мышца. Структуры принимают непосредственное участие в акте дыхания, они могут увеличивать грудную клетку в объеме. При этом расправляются легкие и альвеолы заполняются воздухом. Компоненты пояса верхней конечности участвуют в движении плеча, а также опосредованно помогают в акте дыхания, в частности при нарушении прохождения воздуха через дыхательные пути.
Иннервация и управление мускулатурой осуществляется за счет нервов, которые образованы корешками грудного отдела спинного мозга. Она может зависеть от функционального состояния центральной нервной системы.
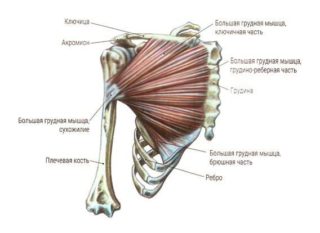
Наиболее крупная структура грудной клетки, которая покрывает спереди значительную площадь, верх и середину передней поверхности. Она принимает участие в образовании передней стенки подмышки, создает рельефный рисунок, в большей степени может выпирать у мужчин. У девушки в период полового созревания мускул участвует в формировании бюста и оказывает влияние на рельеф, объем и форму молочной железы. Название на латинском языке – musculus pectoralis major. Сухожильные пучки берут начало от нижнего края внутренней части ключицы, от среднего края грудины и хрящевых частей ребер. Мышечные волокна переплетаются между собой, а затем посредством крупного соединительнотканного сухожилия прикрепляются к гребню большой головки плечевой кости.
Мускул играет роль в приведении руки, поэтому также относится к структурам плечевого пояса.
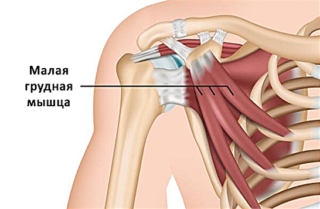
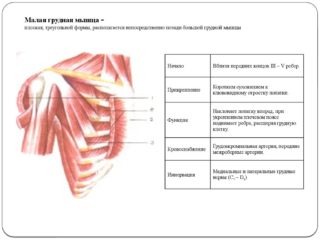
Латинское название структуры – musculus pectoralis minor. Она располагается под большой грудной мышцей, соединительнотканная фасция служит границей между ними. Берет начало в виде 3 соединительнотканных зубцов от II-V ребер и прикрепляется сухожилием к клювовидному отростку лопатки. Структура имеет треугольную форму.
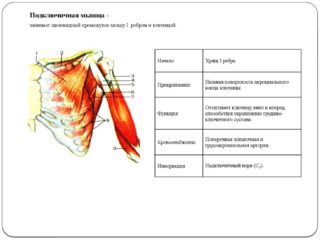
Мusculus subclaims находится под ключицей и соединяется короткими сухожилиями с I и II ребром. Так как структура берет начало от нижнего края ключицы, она получила соответствующее название и описание.
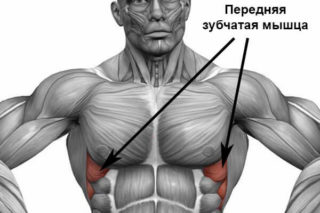
Мusculus serratus anterior располагается переднебоковой области грудной клетки. Она берет начало в виде зубцов от VII-IX ребер и сухожильной соединительнотканной дуги между I и II ребром, проходит назад и внутрь. Прикрепляется сухожилием к позвоночному краю и нижнему углу лопатки.
Собственные компоненты грудной клетки, которые имеют название на латинском языке – мusculi intercostales externi. Берут начало сухожильными отростками от низа ребер. Мышечные волокна направляются косо вниз и одновременно вперед, после чего в виде соединительнотканных сухожилий прикрепляются к верхним краям ребер, которые расположены ниже.
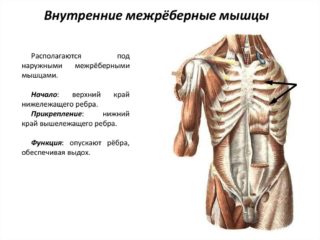
Мusculi intercostales interni берут начало от верха ребер. Волокна проходят косо вверх и вперед, после чего прикрепляются к нижним краям ребер, которые расположены выше. Волокна продолжаются спереди только до угла ребер, они не занимают межреберное пространство на всем протяжении. Сзади пространство между ребрами занимает соединительнотканная внутренняя межреберная перепонка.
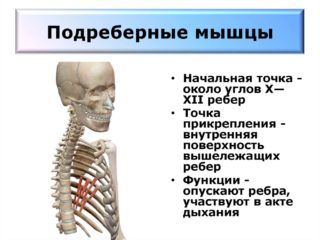
Мusculi subcostales находятся на внутренней поверхности стенки грудной клетки. Они имеют такое же начало, прикрепление и направление волокон, что и внутренние межреберные мускулы, а также расположены близко к ним. В отличие от них волокна не заполняют только межреберье, они могут перебрасываться и крепиться через одно ребро. В нижней части грудной клетки имеют расположение подреберные мускулы с большим объемом.
Мusculus transversus thoracis располагается на задней поверхности хрящевых отростков, образованных III-VI ребрами. Мышечные волокна берут начало от мечевидного отростка и нижней части тела грудины, они направляются вбок и вверх, где сухожильными зубцами прикрепляются к II-IV ребрам в месте крепления хрящевой части к кости.
Функции мышц ГК
Собственные мускулы грудной клетки принимают непосредственное участие в акте дыхания. Биомеханика структур, прикрепляющихся к лопатке или плечу, включает движения верхней конечности. Несмотря на наличие общности функций, каждый компонент отвечает за определенные движения во время сокращения волокон:
- Большая грудная мышца – опускает поднятую руку, может подтягивать плечо внутрь. В горизонтальном положении при помощи дельтовидной мышцы верхней конечности помогает располагать ее в сагиттальном направлении. В случае фиксации верхней конечности, которую нужно зажимать, при сокращении способствует увеличению объема грудной клетки и выполнению вдоха.
- Малая грудная мышца – осуществляет движения всего плечевого пояса вперед и вниз. При зафиксированной и обездвиженной лопатке может быть расширение межреберных промежутков, что облегчает выполнение вдоха.
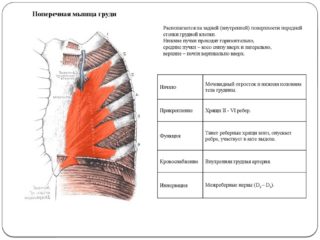
Мusculus sternocleidomastoideus при двустороннем сокращении принимает участие в удержании головы вертикально. Поэтому некоторые врачи могут ее называть кивательная мышца. При одностороннем сокращении волокон происходит подъем и поворот головы в противоположную сторону.
Грудные мускулы относятся к дополнительным дыхательным структурам. При бронхиальной астме или других причинах нарушения прохождения воздуха по дыхательным путям вследствие дисфункции и спазма бронхов человек принимает вынужденную позу. Он садится с упором на руки, вследствие чего происходит фиксация пояса верхних конечностей, а сокращение дополнительных дыхательных структур облегчает выполнение вдоха.
Мускулы плечевого пояса на фоне фиксации лопатки и руки помогают осуществлять вдох. Это очень важно при инспираторной (тяжело вдохнуть) или экспираторной (тяжело выдохнуть) одышке.
Изучением функций и состояния мускул занимается область теоретической и практической медицины – кинезиология. При помощи ряда объективных диагностических исследований удается установить развитие патологии.
Факторы мышечного роста
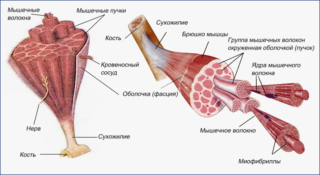
Мускул включает особые клетки миоциты, которые представляют собой волокна. После воздействия нервного импульса они сокращаются, вследствие чего длина уменьшается. Это происходит благодаря особому взаимодействию белков миозина и актина. В целом происходит укорочение с последующим утолщением, структура становится твердой. После прекращения воздействия нервного импульса происходит расслабление, а волокна начинают растягиваться.
После закладки и формирования мускулатуры, включая грудную клетку и пояс верхних конечностей, в период внутриутробного развития начинается рост. Дальнейшее дозревание происходит у новорожденного ребенка наиболее активно в первые несколько месяцев. В различные периоды жизни интенсивность роста мышечной массы отличается, на что оказывает влияние несколько факторов:

- Наследственные особенности роста мышечной массы, которые реализуются на генетическом уровне.
- Воздействие биологически активных соединений – мужской половой гормон тестостерон воздействует на специфические рецепторы мышечных клеток и стимулирует их рост. Это заметно, когда парень подросток проходит созревание, сопровождающееся появлением вторичных половых признаков и увеличением мышечной массы.
- Васкуляризация – большое количество сосудов, обеспечивающее достаточное кровоснабжение тканей.
- Диета – человеку необходимо рационально питаться. Пища должна состоять из разнообразных продуктов с поступлением достаточного количества животных полноценных белков с пищей. В желудочно-кишечном тракте они расщепляются до аминокислот, которые являются структурным материалом для синтеза компонентов мышечной ткани.
- Систематические физические нагрузки – мышечная работа стимулирует увеличение сечения волокон. Процесс называется гипертрофия тканей, такой тип роста может существовать в любом возрасте человека.
Стимуляция роста мускул грудной клетки осуществляется для коррекции осанки, увеличения силы. Она имеет важное значение у спортсменов, а также у людей, которые занимаются бодибилдингом с целью накачать мускулы. В женском организме большая и малая грудная мышца способствуют увеличению объема бюста и тонуса груди.
Достаточный тонус скелетной мускулатуры у женщин и мужчин необходим для профилактики проблем с другими компонентами опорно-двигательной системы, в частности суставов, связочного аппарата, костей, фасций.

Для усиления роста нужно тренироваться. Чтобы укреплять связки, необходима растяжка. Разработаны отдельные гимнастические комплексы, позволяющие качать мускулы. Их можно делать систематически в тренажерном зале или домашних условиях. Перед тренировками дома желательна консультация с врачом или специалистом по физической культуре. Для каждой группы мускулов предусмотрен самый эффективный тренажер, от эспандера до сложных устройств по типу кроссовера. Чтобы прокачивать мышцы груди, нужны гантели, брусья, можно применять отжимание от пола, подтягивание на турнике.
С целью удобства упражнения для прокачки внесены в специальную таблицу с описанием характеристики действия, нагрузки, риска растяжения сухожилий, количества подходов и общей длительности занятий. Перед тренировкой и после нее рекомендуется делать массаж, что уменьшит разрывы отдельных волокон, последующую припухлость района воспаления. Ткани после нагрузок будут меньше опухать у тренированных людей.
Синдром гипертрофии поперечнополосатой скелетной мускулатуры может иметь патологическое происхождение при нарушении гормонального фона организма человека. При этом часто при надавливании появляется боль, что свидетельствует о возможном развитии заболевания или перенесенной травмы. В таком случае необходимо сделать ряд объективных исследований для определения заболевания. В норме после хорошей тренировки мускулы болеть не должны за исключением случаев после выраженных физических нагрузок.
Если поднимать тяжести, превышающие физиологические возможности, происходит скопление молочной кислоты и микроразрывы волокон, что сопровождается болевыми ощущениями, опухолью тканей. Припухать может после неправильных тренировок, что также сопровождается асимметрией грудной клетки. Чтобы отличать развитие патологического процесса, врач назначает дополнительное объективное обследование, включающее визуализацию тканей при помощи различных методик.
Миозит мышц грудной клетки — воспалительный процесс в мышцах груди, при котором возникают болезненные уплотнения (представляют собой очаги воспаления) и боли. Грудная клетка — это анатомическое образование, которое состоит из грудины, ребер, позвоночника, а также связанных с ними мышц. Миозит — воспалительный процесс, который по определению затрагивает мышечную ткань. Хотя, в некоторых случаях он может распространяться и в другие места, например, на плевру — пленку из соединительной ткани, выстилающую грудную клетку изнутри.
Почему возникает миозит грудных мышц?
К воспалительному процессу могут приводить разные заболевания. Основные причины:
- Инфекции, среди которых лидируют грипп и ОРВИ. В данном случае миозит рассматривают как осложнение инфекционного заболевания.
- Паразитозы. Паразиты, которые живут в организме, также могут стать причиной грудного миозита. Но это случается редко.
- Отравления некоторыми веществами. Еще одна достаточно редкая причина.
- Особенности профессии. Некоторые люди вынуждены подолгу находиться в позах, которые способствуют повреждению грудных мышц и развитию в них воспаления. К этой категории относятся скрипачи, пианисты, водители.
- Травмы мышц. Распространенные причины: механические травмы, частые судороги.
- Бактериальная инфекция. Вызывает самую тяжелую форму миозита, когда в мышечной ткани возникает очаг гнойного воспаления. Это проявляется сильными болями, повышением температуры, ухудшением состояния, недомоганием. Инфекция может перекинуться на плевру, легкие, другие органы. Заболевание может развиваться после ранений, несоблюдения правил асептики и антисептики во время медицинских процедур.
Когда беспокоят боли в груди — сложно сразу понять, в чем их причина. Часто в первую очередь подозрение падает не на миозит грудных мышц, а на проблемы с сердцем, позвоночником, межреберную невралгию. Опытный врач сможет разобраться, почему возникли симптомы, и назначит правильное лечение.
Какие бывают формы грудного миозита?
Миозит грудного отдела может протекать в острой или хронической форме. При острой форме заболевания беспокоят довольно сильные боли в груди. Если не лечиться, со временем течение патологии приобретает хронический характер. Боль становится не такой сильной, и человек зачастую вообще перестает её замечать. Обострение происходит во время простуды, долгого пребывания в неудобной позе, смены погоды.
Миозит грудной клетки может возникать слева или справа, или с двух сторон. При левосторонней локализации он может имитировать болезни сердца.
Также существуют две специфические хронические формы заболевания, при которых поражаются разные группы мышц: полимиозит и дерматомиозит.
Лечение миозита грудной клетки
Врач-невролог назначает лечение болезни индивидуально для каждого пациента.
В первую очередь нужно выявить и устранить причину. Если виноваты вирусы — как правило, специфического противовирусного лечения не требуется. Проводят стандартные мероприятия при простуде, через некоторое время происходит выздоровление. С бактериями борются при помощи антибиотиков, с паразитами — при помощи противопаразитарных средств. При хронической травматизации рекомендуют покой, затем — правильную организацию труда и отдыха.
Общие принципы лечения разных форм миозита грудной клетки:
- При острой форме болезни нужно обеспечить покой. Поврежденные мышцы необходимо держать в тепле, обычно грудную клетку оборачивают шерстяной тканью.
- Для облегчения болей применяют обезболивающие препараты из группы нестероидных противовоспалительных средств: такие как диклофенак, ибупрофен.
- При некоторых формах миозита хорошим эффектом обладает финалгон и другие разогревающие мази.
- При повышении температуры применяют жаропонижающие препараты.
- Также применяют физиотерапию, массаж, лечебную физкультуру.
При гнойной форме заболевания нередко приходится прибегать к хирургическому лечению: гнойник вскрывают и очищают.
Межреберная невралгия – это поражение межреберных нервов, сопровождающееся интенсивным болевым синдромом. Сама по себе патология не представляет опасности для жизни, однако под симптомами межреберной невралгии могут маскироваться серьезные заболевания, к которым относятся, в первую очередь, сердечно-сосудистые патологии, в частности инфаркт миокарда. В некоторых случаях межреберная невралгия указывает на наличие других болезней, например, новообразований спинного мозга или органов грудной клетки, плеврита.
Межреберные нервы содержат как чувствительные и двигательные, так и симпатические волокна. В организме человека насчитывается 12 пар нервов межреберной области, каждый из которых проходит ниже края соответствующего ребра в межреберном промежутке в составе сосудисто-нервного пучка. Межреберные нервы осуществляют иннервацию кожи и мышц брюшины, реберной и диафрагмальной частей плевры, передней брюшной стенки, молочной железы, грудной клетки. Невралгия возникает при сдавливании корешков межреберных нервов в месте их выхода из позвоночника, как правило, в результате мышечного спазма.
Межреберная невралгия встречается одинаково часто у мужчин и женщин. Подверженность заболеванию увеличивается с возрастом.
Синонимы: невралгия межреберных нервов, грудной радикулит.
Причины межреберной невралгии и факторы риска
Наиболее частыми причинами невралгии межреберных нервов являются:
- остеохондроз, спондилит, болезнь Бехтерева и другие заболевания грудного отдела позвоночника;
- опухоли грудного отдела спинного мозга;
- чрезмерная физическая нагрузка;
- резкое неудачное движение;
- травма грудной клетки;
- вынужденное неудобное положение тела;
- общее переохлаждение организма, переохлаждение грудной клетки и спины;
- патологии верхнего отдела желудочно-кишечного тракта;
- герпетическая инфекция.
У женщин межреберная невралгия может быть вызвана ношением тесного нижнего белья, а также недостаточным весом. У детей и подростков межреберная невралгия может возникать в период интенсивного роста костного скелета.
В качестве способствующих факторов выступают:
- нарушения обмена веществ (сахарный диабет);
- возрастные изменения сосудов;
- иммунодефицит;
- заболевания нервной системы;
- инфекционно-воспалительные заболевания;
- интоксикация организма;
- неудобное рабочее место.
Формы заболевания
Выделяют две основные формы межреберной невралгии:
- корешковая – обусловлена раздражением корешков спинного мозга и сопровождается болью в грудном отделе, может маскироваться под сердечную патологию;
- рефлекторную – возникает из-за напряжения мышц в межреберных промежутках.
Межреберная невралгия встречается одинаково часто у мужчин и женщин. Подверженность заболеванию увеличивается с возрастом.
В зависимости от локализации межреберную невралгию классифицируют на одностороннюю и двустороннюю. Последняя часто возникает на фоне иммунодефицита, лучевой болезни, при герпетической инфекции и ряде других заболеваний.
Симптомы межреберной невралгии
Основным симптомом межреберной невралгии является приступообразная пронизывающая боль, которая может быть стреляющей, жгучей, колющей, напоминать удар электрического тока. Боль усиливается при смехе, кашле, глубоком дыхании, поворотах туловища, подъеме верхних конечностей. Кроме того, болевые ощущения нарастают при пальпации пораженной области, могут становиться невыносимыми для пациента. Пациент принимает вынужденное положение тела (анталгические позы) чтобы снизить или прекратить болевые ощущения. Боль длительная, часто сохраняющаяся и днем и ночью, хотя интенсивность ее может меняться.
Боль может иметь разную локализацию. У женщин на фоне гормональных изменений в климактерическом и/или постклимактерическом периоде болевые ощущения нередко отмечаются в области проекции сердца, боль может иррадиировать в молочную железу. У мужчин чаще боль локализуется на уровне нижних ребер, в левой стороне грудной клетки. В зависимости от места поражения боль может отдавать в область сердца, лопатку, эпигастрий. При локализации боли по ходу одного-двух межреберных нервов она может приобретать опоясывающий характер.
Характерным признаком межреберной невралгии является то, что болевые ощущения не уменьшаются по ночам. На ранних стадиях заболевания болевой синдром в грудной клетке может быть менее интенсивным, проявляться в виде покалывания, но с прогрессированием патологии нарастать. Боль при межреберной невралгии может быть как односторонней, так и двусторонней. В течение первых нескольких дней от момента возникновения патологического состояния приступы межреберной невралгии могут повлечь за собой нарушения сна (вплоть до бессонницы) и ухудшение общего состояния пациента.
У детей межреберная невралгия проявляется сильной болью в пораженной области и сопровождается судорогами, нарушением сна, повышенной возбудимостью, расстройством речи.
В клинической картине заболевания могут присутствовать:
- мышечные спазмы в пораженном участке;
- онемением пораженного участка;
- повышенное потоотделение (гипергидроз);
- бледность или покраснение кожных покровов;
- ощущение ползающих мурашек;
- одышка (по причине неполного дыхания во время приступов боли); и пр.
Признаками межреберной невралгии, которая обусловлена герпетической вирусной инфекцией, являются высыпание на коже и кожный зуд, возникающий еще до появления сыпи. Кожные высыпания представляют собой розовые пятна, которые трансформируются в везикулы и подсыхают. Сыпь локализуется на коже межреберья. На месте элементов сыпи в период реконвалесценции наблюдается временная гиперпигментация кожи.
Диагностика межреберной невралгии
Первичная диагностика межреберной невралгии проводится на основании жалоб и сбора анамнеза, а также объективного осмотра пациента. Зачастую полученных данных оказывается достаточно для диагностики заболевания. В сложных диагностических случаях, а также с целью дифференциальной диагностики с другими патологиями, имеющими схожие проявления, проводят дополнительное обследование, в которое, в зависимости от показаний, входят:
- магниторезонансная и компьютерная томография (для исключения новообразований, грыжи);
- рентгенологическое обследование грудной клетки и позвоночника в прямой, боковой и косой проекциях;
- электронейрография (при подозрениях на последствия травм);
- электрокардиография (для исключения заболеваний сердечно-сосудистой системы);
- ультразвуковое исследование;
- контрастная дискография;
- гастроскопия (для исключения патологий желудочно-кишечного тракта);
- общий и биохимический анализ крови;
- общий анализ мочи;
- серологический анализ крови; и т. д.
Информативность компьютерной томографии повышается при совместном проведении с рентгенконтрастным обследованием ликворопроводящих путей спинного мозга (миелографией).
В некоторых случаях межреберная невралгия указывает на наличие других болезней, например, новообразований спинного мозга или органов грудной клетки, плеврита.
Выявить патологию на ранней стадии, а также проводить мониторинг эффективности лечения можно при помощи электроспондилографии. Метод позволяет оценить состояние позвоночника и определить степень поражения.
Необходима дифференциальная диагностика межреберной невралгии с другими заболеваниями:
- сердечно-сосудистые патологии (стенокардия, ишемическая болезнь сердца, инфаркт миокарда);
- межпозвонковая грыжа;
- грудной радикулит;
- плеврит;
- рак легкого и другие новообразования грудной клетки;
- заболевания желудочно-кишечного тракта (гастрит, острый панкреатит, язвенная болезнь желудка);
- атипичная пневмония;
- почечная колика; и др.
Лечение межреберной невралгии
Пациентам с межреберной невралгией показан постельный режим продолжительностью от нескольких дней до нескольких недель.
Острый болевой синдром, сопровождающий межреберную невралгию, купируют парентеральным введением анальгетиков. Если этого недостаточно, прибегают к новокаиновой блокаде межреберных нервов. После того, как интенсивность боли снизится, пациента переводят на парентеральный прием обезболивающих препаратов.
Лечение межреберной невралгии комплексное. При повышенном мышечном тонусе применяют миорелаксанты центрального действия. Отек в пораженной области устраняют при помощи диуретических препаратов, а также венотоников. С целью улучшения функций задействованного в патологическом процессе нерва показано парентеральное применение аскорбиновой кислоты и витаминов группы В. По показаниям применяются нестероидные противовоспалительные средства (пациентам с изжогой, гастритом или язвенной болезнью их назначение дополняют препаратами из группы органотропных желудочно-кишечных средств), успокоительные препараты, антидепрессанты, витаминные комплексы.
В случае развития межреберной невралгии на фоне герпетической инфекции назначают противовирусные препараты, антигистаминные средства. Лечение дополняется местным применением противогерпетических препаратов в форме мази.
У женщин межреберная невралгия может быть вызвана ношением тесного нижнего белья, а также недостаточным весом. У детей и подростков межреберная невралгия может возникать в период интенсивного роста костного скелета.
В качестве дополнения основного лечения межреберной невралгии в зоне локализации боли могут применяться горчичники, компрессы, противовоспалительные препараты в форме гелей и мазей. Положительной стороной применения лекарственных средств местного действия при межреберной невралгии является то, что данные препараты не проходят через печень, следовательно, их концентрация не уменьшается.
Необходимо исключить нагрузки на организм, стресс, алкоголь.
После стихания острых симптомов с целью ускорения ремиссии и профилактики рецидивов назначается физиотерапия. Терапевтический эффект обеспечивают следующие методы:
- ультрафиолетовое облучение грудной клетки;
- УВЧ-терапия;
- электрофорез лекарственных средств;
- дарсонвализация;
- грязелечение, парафинотерапия.
В случае возникновения межреберной невралгии по причине смещения позвонков или остеохондроза может проводиться щадящая мануальная терапия или вытяжение позвоночного столба. При межреберной невралгии, развившейся на фоне патологий позвоночника, основное лечение рекомендовано дополнять лечебной физкультурой, включающей комплекс восстанавливающих упражнений.
При межреберной невралгии, вызванной новообразованием, лечение проводится в онкологическом отделении.
Возможные осложнения и последствия
При отсутствии адекватного лечения межреберная невралгия может иметь осложнения:
- нарушения кровообращения с последующим развитием патологий мышц и внутренних органов;
- сколиоз;
- хронический болевой синдром;
- обострения хронических заболеваний пищеварительной системы;
- повышение артериального давления, гипертонический криз;
- транзиторная ишемическая атака, инсульт;
- приступ стенокардии на фоне интенсивной боли; и др.
Прогноз
При своевременной терапии прогноз заболевания благоприятный. В случае межреберной невралгии, вызванной герпетической инфекцией, нередки рецидивы.
Профилактика
Специфической профилактики невралгии межреберных нервов не разработано, предупредить развитие патологии помогут общеукрепляющие меры. Рекомендованы:
- здоровый образ жизни, включающий регулярные умеренные физические нагрузки и рациональное сбалансированное питание;
- закаливание организма;
- своевременное лечение заболеваний позвоночника, травм грудной клетки, патологий внутренних органов;
- меры, способствующие предотвращению искривления позвоночника или лечение уже имеющегося искривления;
- избегание переохлаждения организма;
- работать в удобных условиях, при длительном вынужденном положении тела делать перерывы на небольшую разминку.
Видео с YouTube по теме статьи:
Читайте также:






