Метастазы в мягких тканях грудной клетки
- Новости
- Статьи
- Словарь
- Онкологические центры
- Фотогалерея
- Вопрос-ответ

Рак молочной железы (РМЖ) – одно из самых распространенных онкологических заболеваний у женщин. Он занимает четвертое место по распространенности в мире. При этом заболеваемость РМЖ неуклонно растет, и ежегодно в мире выявляют 1,3миллиона вновь заболевших. В Российской Федерации каждый год диагностируется более 50 тыс. новых случаев РМЖ, под наблюдением в настоящее время находятся около 500 тыс. женщин с диагнозом РМЖ на различных стадиях болезни; за 6 лет прирост заболеваемости РМЖ составил 11,5%.
При локальных формах РМЖ у 10%-20% больных развиваются метастазы в отдаленные органы и ткани в течение 2-3 лет после радикальной операции. У больных с более распространенным заболеванием (T2-3N1-2M0) у 30-40% метастазы диагностируются в сроки 5-10 и более лет. Первично диссеминированный РМЖ, то есть обнаруженный уже с отдаленными метастазами, диагностируется в 10% случаев.
Наиболее часто РМЖ метастазирует лимфагенно, то есть в лимфатические узлы. После лимфатических узлов, РМЖ чаще всего метастазирует в кости, легкие, печень.
В процессе исследований выяснилось, что РМЖ имеет особенную предрасположенность к появлению метастазов в кости. По данным авторов, у 70% пациенток, в анамнезе у которых было комбинированное лечение РМЖ, с течением времени будут выявлены метастазы в кости.
Многие исследователи отмечают, что частота развития костной диссеминации зависит от стадии заболевания на момент диагностики. Чем больше опухоль, тем больше вероятность развития метастазов. То же можно сказать и о регионарных л/узлах и степени злокачественности опухоли.
Основные формы метастазов в кости: остеолитические, остеобластические и смешанные. Приблизительно 48% метастазов в кости при РМЖ носят только остеолитический характер, 13% – чисто остеобластический характер, а смешанный – 38%.
Наиболее часто поражаются поясничный и грудной отделы позвоночника (59 и 57% случаев соответственно). Далее по частоте идут кости таза (49%), ребра (30%), бедренные кости (24%), кости черепа (20%), шейный отдел позвоночника (17%) и плечевые кости (13%).
По некоторым данным, изолированное метастатическое поражение костной системы при РМЖ встречается у 17-37% пациенток с диссеминированным РМЖ, и в большинстве случаев поражение костей носит множественный характер. Солитарное поражение костной системы встречается в 20-40% случаев при поражении только костной системы.
Костные метастазы – наиболее частая причина болевого синдрома у больных РМЖ. У 90% пациенток болевой синдром являлся первым признаком прогрессирования основного заболевания.
Риск развития патологического перелома при метастатическом опухолевом поражении кости зависит от степени разрушения опухолью кортикального слоя кости. Перелом становится вероятным при разрушении кортикального слоя кости более чем на 50%.
Гиперкальциемия, индуцированная опухолью, – наиболее частое угрожающее жизни больного нарушение метаболизма, возникающее при распространенных формах злокачественных новообразований. Частота возникновения гиперкальциемии, по данным различных авторов, наблюдается у 20-30% больных с метастазами в кости. РМЖ является одной из наиболее частых патологий, приводящих к гиперкальциемии.
Основными проявлениями гиперкальциемии вне зависимости от ее причины являются неврологические симптомы в виде угнетения сознания и нарушение функции почек, в первую очередь концентрационной функции.
Синдром компрессии спинного мозга развивается у 10% больных с метастатическими формами РМЖ. Это состояние относится к категории неотложных, так как промедление в лечении может повлечь за собой необратимые изменения нервных структур.
Синдром сдавления спинного мозга возникает в основном вследствие экстрадуральных метастазов (95%) и обычно за счет поражения позвонков: грудных (70%), пояснично-крестцовах (20%) и шейных (10%).
Характерные неврологические симптомы компрессионного синдрома включают в себя вертебралгию, радикулопатию, стволовые нарушения.
Для вертебралгии вследствие сдавления спинного мозга характерна болезненность при давлении на остистые отростки пораженных позвонков и при постукивании по ним (их перкуссии).
Радикулопатия возникает вследствие сдавления нервного корешка опухолевой тканью или костным отломков при патологическом переломе. Для нее характерны специфические, стреляющие, достаточно интенсивные боли с дистальным распространением по ходу пораженного корешка. Часто радикулопатия сопровождается ощущениями онемения, покалывания, жжения. Подобные парестезии обычно более выражены в дистальных отделах конечностей, а боли — в проксимальных. Они сочетаются со снижением чувствительности области в зоне ее иннервации пораженным корешком. Гипестезии относят к симптомам выпадения наряду с утратой рефлексов, слабостью мышц, их гипо или атрофиями.
Стволовые нарушения включают в себя болевой синдром в области поражения, чувствительные нарушения ниже пораженного дерматома, двигательные нарушения (мышечная слабость, парез или плегия ниже уровня компрессии, нарушение функции тазовых органов (по типу задержки или недержания). Также может присутствовать гиперрефлексия.
К ранним (в том числе предшествующим – за несколько недель и месяцев) симптомам компрессии относится болевой синдром, который наблюдается более чем у 90% больных. Далее клиника проявляется в мышечной слабости, которая может сопровождаться также нарушениями чувствительности. Поздние симптомы включают в себя автономную дисфункцию, нарушение функции тазовых органов, нарушение движения (парезы, параличи).
При появлении у пациентки, страдающей РМЖ, вышеуказанных симптомов и патологических состояний, рекомендовано выполнение комплексного обследования, позволяющего не только установить признаки прогрессирования основного заболевания, но и принять решение о возможности проведения локального лечения различного объема. Помимо общих обследований, назначаемых онкологом – маммологом (УЗИ и маммография молочных желез, регионарных лимфоузлов, брюшной полости, рентгенография легких и т.д.), оно включает в себя рентгенографию костей, радиоизотопное исследование костной системы, компьютерную томографию, МРТ, ПЭТ.
Чрескожная биопсия является последней ступенью в диагностике отдаленного метастатического поражения. Благодаря этой манипуляции верифицируется наличие поражения и оценивается гистологический статус опухоли, что, безусловно, влияет на выбор тактики дальнейшего лечения.
Лечение при диссеминированной стадии болезни является паллиативным и направлено на улучшение качества жизни и увеличение ее продолжительности. Основой лечения костных метастазов является применение системного лечения. Но одновременное с ним использование различных видов локального лечения позволяет осуществлять профилактику осложнений костного метастазирования, значительно уменьшают симптомы, обусловленные наличием костных метастазов, поддерживают хорошее качество жизни пациентов в течение длительного периода.
Метастазы РМЖ являются наиболее прогностически благоприятными для применения дистанционной лучевой терапии. Это хорошо переносимая и эффективная методика лечения болевого синдрома и уменьшения неврологического дефицита. По данным авторов, ЛТ дает уменьшение болевого синдрома у 50-80% пациентов, приводит к прекращению приема анальгетиков в 20-50% случаев
Хирургическое лечение метастатического поражения позвоночника изначально носит паллиативный характер, основной целью которого является уменьшение или предотвращение появления неврологического дефицита и болевого синдрома.
В настоящее время широкое клиническое использование получили малоинвазивные вмешательства. Основными преимуществами малоинвазивных манипуляций являются: небольшая операционная травма, более короткий восстановительный период, меньшая стоимость проводимого лечения.
Большинство малоинвазивных манипуляций могут быть выполнены под местной анестезией, амбулаторно, что дает значительные преимущества в лечении больных с диссеминированным процессом и ведет к меньшим экономическим затратам на лечение, так как не учитывается койко-день.
По данным литературы, клиническая эффективность чрескожной вертебро - и кифопластики в виде уменьшения болевого синдрома идентичны и составляют от 78 до 96%.
При патологических переломах и клинической картине нестабильности позвоночника также возможно выполнение чрескожной стабилизации позвоночника. Основными преимуществами данной методики являются минимальная травматизация тканей, сохранение межпозвонковых суставов, возможность восстановления поясничного лордоза при патологических переломах, значительное уменьшение времени операции и объема кровопотери, то есть малая травматичность. Данная процедура позволяет значительно уменьшить болевой синдром, активизировать пациента уже на вторые сутки после операции и начать планируемую терапию в более ранние сроки по сравнению с открытыми операциями. При этом уровень стабильности позвоночника после чрескожной стабилизации равнозначен открытым стабилизирующим операциям.
В 1980-е годы подавляющим большинством авторов предпочитались задние декомпрессивные операции в связи с меньшим объемом вмешательства, уровнем хирургической техники и возможностью стабилизации позвоночника в основном задними стабилизирующими системами. Сообщения о передней декомпрессии спинного мозга имелись только у нескольких авторов.
В настоящее время в основе хирургического лечения лежат два вида оперативных вмешательств: декомпрессивные операции, декомпрессивно-стабилизирующие операции.
Декомпрессивные операции являются паллиативными, преследующим, как правило, симптоматическую и диагностическую цель. Суть данной операции – удаление дужек пораженных позвонков и видимого мягкотканого компонента опухоли, вследствие чего достигается декомпрессия спинного мозга. После подобных операций рекомендована наружная стабилизация корсетами, в зависимости от уровня и объема операции.
В настоящее время международным стандартом является выполнение стабилизирующего этапа операции после декомпрессивной, то есть декомпрессивно-стабилизирующих операций.
Ранее считалось, что проведение стабилизирующего этапа значительно удлиняет время операции и увеличивает ее травматичность, в связи с чем этот этап не проводился у диссеминированных пациентов. Совершенствование хирургических технологий сделало стабилизацию позвоночника после декомпрессии спинного мозга золотым стандартом онковертебрологии. Стабилизация позвоночника металлоконструкцией способствует эффективному восстановлению его опороспособности, коррекции нестабильности и деформации позвоночника при патологическом переломе и позволяет рано активизировать больного для проведения дальнейшей полноценной терапии. По данным литературы, наличие металлической или титановой конструкции, фиксирующей позвоночник, не является противопоказанием для проведения ЛТ.
Улучшение комплексной терапии диссеминированного РМЖ привело к увеличению продолжительности жизни пациенток, что делает актуальным вопрос об адекватном по объему и эффективности локальному лечению.
Выбор тактики локального лечения в настоящее время является спорным вопросом. РМЖ высокочувствителен к ЛТ, которая позволяет контролировать как неврологический дефицит, так и болевой синдром с малым количеством осложнений. Остается открытым вопрос о выборе тактики хирургического лечения.
Существующие прогностические шкалы не позволяют достоверно судить об онкологическом прогнозе и ожидаемой продолжительности жизни пациенток с метастазами РМЖ в позвоночник. Эти шкалы не учитывают морфологические и биологические свойства РМЖ. Существующая же шкала прогноза диссеминированного РМЖ, предложенная CECOG не может применяться для определения тактики локального лечения, так как в ней учитывается только онкологический прогноз, но не рассматривается ортопедический и неврологический прогнозы.
Причины метастазирования
Метастазы при раке молочной железы (РМЖ) появляются на поздних стадиях. Они возникают, когда новообразование достигает довольно больших размеров и посылает в кровеносное русло дочерние клетки. Последние вначале распространяются по системе лимфатических сосудов. Спустя некоторое время они попадают в разные органы, где прорастают, перерождаясь в новые карциномы, клеточный состав которых будет соответствовать материнской опухоли.
Прогноз при метастатическом обсеменении нескольких органов ухудшается вследствие нарастающей полиорганной недостаточности. При этом развивается декомпенсация желудочно-кишечного тракта, дыхательной, выделительной и сердечно-сосудистой систем.
Первичная опухоль при кожных метастазах
Особенности метастазирования и оседания опухолевых клеток на коже зависят от нескольких факторов:
- пол человека;
- возраст;
- локализация первичного онкоочага.
Кожные метастазы у женщин нередко развиваются на фоне следующих состояний:
- рак груди, или РМЖ — частая причина поражения дермы среди представительниц прекрасного пола, возраст при этом не имеет особого значения — 50%;
- рак тонкого и толстого кишечника — 35%;
- рак яичников — 10%;
- меланома — 5%.
Кожные метастазы у мужчин могут возникнуть в следующих случаях:
- рак легких — 35%;
- рак желудка и толстой кишки — 25%;
- рак полости рта и гортани — 15%;
- рак почек — 10%;
- лимфома — 10%;
- меланома — 5%.
По статистике, кожные метастазы чаще встречаются у лиц среднего и пожилого возраста. Специалисты уверены, что это связано с высокими защитными функциями эпидермиса в молодости. Именно по этой причине многие злокачественные клетки гибнут, достигая верхних слоев эпителия.
Симптомы патологии
Метастазирование рака молочной железы происходит преимущественно в лимфоузлы. Когда клетки карциномы достигают регионарного лимфатического узла, он начинает увеличиваться в размерах, но это не сопровождается болезненными ощущениями. Кожные метастазы также не болят. Часто их даже трудно отличить от обычных родинок. Реже злокачественная опухоль дает метастазы в головной мозг или в почки. Причиной тому является их особое кровоснабжение. Еще более редко кусочки маммарной карциномы можно обнаружить в печени или в надпочечнике.
Метастазы в костях при раке молочной железы встречаются довольно часто. Клетки карциномы по кровеносным и лимфатическим сосудам попадают в позвонки. В этом месте начинает ослабевать опорная функция позвоночного столба. Кальций вымывается из костей и возникают патологические переломы. Они именуются таковыми вследствие того, что причинами их редко выступает внешняя механическая травма. Пациенту достаточно просто принять неудобное положение или резко повернуться. Метастазирование происходит также в череп, трубчатые кости верхних и нижних конечностей.
Метастазы на коже при раке молочной железы очень часто путают с родимыми пятнами. Они могут появляться постепенно и замирать в росте. Но от родинок эти структуры отличаются цветом и формой. Метастатические очаги имеют подрытые края, неровный ободок. Часто вокруг них появляется воспалительный ореол. Кожаная локализация дочерних карцином характерна для передней поверхности туловища человека.
Как развивается
Опухоль рака характеризуется развитием первичным (развитие происходит из тканей молочной железы) и вторичным (наблюдаются метастазы, которые заносятся из соседних органов). Появление метастазирования характерно для последнего этапа болезни, несет угрозу жизни.
Клетки рака распространяются двумя способами:
- Лимфатический путь – злокачественные клетки растекаются по сосудам лимфы, поражая отдалённый лимфатический узел.
- Гематогенный путь – распространение происходит по кровотоку. Сначала поражению подвергаются внутренние органы, затем рак метастазирует в кости и головной мозг.
Раковые новообразования имеют отличительную структуру. Для опухолей характерна рыхлость, что позволяет клеткам отделяться от узла и попадать в биологическое вещество, которое их разносит по сосудам. Они распространяются по организму, накапливаясь в костных тканях, органах. Происходит образование метастазов.
Влияют на метастазирование такие факторы:
- процессы иммунные и биохимические;
- присутствие вирусных инфекций;
- продолжительные стрессовые ситуации, перенапряжения;
- авитаминоз;
- атеросклероз сосудов кровяной системы.
Симптомы развивающегося рака:
- снижение массы тела;
- отсутствие желания кушать;
- ощущение слабости, быстрая утомляемость;
- ухудшение качества сна, головные боли;
- повышенная температура.
Эти проявления считаются малыми признаками метастазирования. При поражении органов и костей проявляются специфические симптомы.
Диагностика болезни
Метастатический рак молочной железы можно диагностировать с помощью таких физикальных, лабораторных и инструментальных методик обследования:
- Общий осмотр пациента. Обращают внимание на характер кожных покровов, наличие на них новых высыпаний. Пациента опрашивают, не возникали ли у него за последнее время родинки.
- Пальпация. Этот метод является очень информативным, поскольку позволяет выявить уплотнения, узелки, прощупать новообразования внутренних органов.
- Перкуссия и аускультация грудной клетки. С помощью этих физикальных методик доктор устанавливает степень декомпенсации дыхательной и сердечно-сосудистой систем.
- Общий анализ крови и мочи. Применяют для оценки общего состояния организма.
- Биохимический анализ крови. Обращают внимание на количество общего белка, билирубина, мочевины, креатинина, глюкозы, электролитов, печеночных трансаминаз и других показателей.
- Коагулограмма. Это обязательный лабораторный метод, который применяют перед оперативным вмешательством.
- Маммография. Этим термином обозначают рентгенологическую методику исследования грудной железы.
- Электрокардиография.
- Рентген легких. Его выполняют с целью обнаружения легочных очагов.
- Тонкоигольчатая биопсия с дальнейшим цитологическим исследованием.
- Ультразвук органов брюшной полости.
- Компьютерная или магнитно-резонансная томография.
Дальнейшие прогнозы
Без метастазов протекание заболевания проходит вначале развития узла. Для увеличения продолжительности жизни и её качества важны следующие показатели:
- метастазы не затрагивают лёгкие, печень, головной мозг;
- метастазирования идут в трёх органах;
- метастатическое образование имеет клетки с гормональными рецептарами;
- опухоль реагирует на гормоны и химиотерапию;
- не все способы лечения применялись.
Прогноз продолжительности жизни при метастатическом раке грудной железы зависит от места образования метастазов. Повреждение головного мозга, печени и лёгких даёт шанс на жизнь до пяти лет. Возможность увеличить этот срок обеспечит курс гормонов, химиотерапии и индивидуальная выносливость организма женщины.
Ранняя диагностика способствует тому, чтобы приостановить заболевание после рака. Выживаемость зависит от стадии развития болезни, на четвёртой составляет не более 22%. Но даже на этом этапе можно улучшить состояние больного и перевести злокачественный процесс в хронический вид.
Препараты
Выделяется две основные категории химиопрепаратов:
- С цитостатическим воздействием (подавляют процессы деления клеток и клональную пролиферацию, вызывают апоптоз клеток, утративших способность к размножению).
- С цитотоксическим воздействием (нарушают функционирование клеточных органелл и вызывают гибель клеток, способствуют развитию некроза опухоли).
Препараты при онкологии для химиотерапии могут воздействовать на белковые молекулы, связывающиеся с нуклеиновыми кислотами или отвечающие за формирование клетки. Некоторые из них нарушают или замедляют процессы репликации генов, прочие — способствуют формированию токсичных свободных радикалов или оказывают антиметаболическое действие.
Каждый препарат имеет определенный принцип действия, что является основой клинической классификации средств для проведения химиотерапии. При раке груди могут назначаться определенные схемы лечения, включающие индивидуально подобранную комбинацию разных лекарств.
Химиопрепараты не обладают избирательностью своего влияния, они негативно отражаются на жизнедеятельности всех клеток организма. Однако антинеопластические цитостатики максимально влияют только на активно делящиеся клетки. Итак, возможно ли полное излечение при РМЖ 2 стадии? Об этом далее.
Терапевтические мероприятия
Для терапии метастатического рака груди применяют современные методы лечения. Метастатические злокачественные очаги нередко дают хороший ответ на лечение, хотя терапия на последней стадии онкологии является паллиативной, направленная на продление жизни больного. Врачи перед лечением назначают повторное диагностирование заболевания для определения стадии его развития. При выборе терапии необходимо выявить чувствительность опухоли на эстроген и прогестерон. Если не удается выяснить гормональный статус новообразования, для выбора между гормональной и химиотерапией учитывают месторасположение метастазов, возраст пациента. По статистике 20% пациентов после проведения операции в сочетании с лучевой и химиотерапией имеют региональные рецидивы, то есть метастазирование в ближайшие лимфатические узлы. В 9% случаев наблюдается развитие отдаленных метастазов.
Хирургическое вмешательство проводят в том случае, когда наблюдаются позвоночные метастазы, что провоцируют развитие компрессии спинного мозга, а также при метастазах легкого и при наличии спонтанных переломов. Лучевая терапия используется для снижения проявления симптоматики патологии при ее метастазировании в кости, органы ЦНС, бронхи и легкие. Также данное лечение проводится после операции на позвоночнике или голове.
Системную терапию применяют для облегчения течения заболевания при метастазировании опухоли в кости. В этом случае назначаются бифосфонаты. Если у женщины наблюдается менопауза, ей назначают гормональную терапию. В этом случае также проводят удаление яичников с использованием лучевой терапии. Также этот метод лечения используется при вовлечении в патологический процесс костей, мягких тканей. Гормональная терапия проводится также при метастазировании новообразования во внутренние органы, лимфатические узлы, органы ЦНС. Но в этом случае данный метод лечения не должен быть единственным. Гормонотерапия должна проводиться на протяжении шести месяцев, если ее заканчивают раньше срока, то обязательно назначают прием цитостатических препаратов.
На последних стадиях патологии медики нередко назначают радиохирургию, при которой используется гемма-нож, способствующий разрушению метастатических узлов. Сегодня этот метод применяется очень часто, он дает возможность получить большую точность воздействия и исключить развитие ожогов здоровых тканей.
Нередко рак лечится при помощи иммунотерапии. Используемые медикаментозные препараты создают в организме пациента противораковый иммунитет. При использовании этой техники терапии результаты лечения рака груди с метастазами сильно улучшились.
Обратите внимание! Метастатический рак представляет собой заболевание, при котором любое лечение является паллиативным, направленным на продление и улучшение качества жизни пациента.
Отличие метастатической опухоли от первичной
По гистологическому строению кожные метастазы напоминают первичную опухоль, но они обладают несколько иным влиянием на организм. Сам факт развития метастатического рака считается следствием прогрессирования онкозаболевания и отсутствия каких-либо ресурсов иммунной системы. Это значит, что она больше не может сопротивляться онкологии и человека ожидает наиболее негативный прогноз.
Метастазы, в отличие от первичной опухоли, опасны быстрым ростом и распространением, нарушением работы жизненно важных органов, серьезными проблемами с самочувствием и летальным исходом. Кстати, смерть человека при онкологическом диагнозе наступает именно в стадии метастазирования, когда любые попытки лечения практически не приносят ожидаемого результата.
Народные способы лечения с помощью весёлки обыкновенной
Вместе с классической врачебной терапией рекомендуется использование народных средств, которые не проходили научных исследований, но, как утверждают люди, испробовавшие на себе их чудодейственную силу, являются достаточно эффективными в лечении злокачественной опухоли. Некоторые могут отрицать лечебные свойства народных методов, но какой пациентке не хочется полностью вылечиться от такого страшного заболевания, как рак?
Рак мягких тканей – это недоброкачественное образование в соединительных тканях человека. Также медицина определяет болезнь как саркому. Появляется в любом месте, разрастаясь и приводя к страшным процессам. Поражает все типы тканей: жировые участки, мышечные волокна, ткани вокруг суставов, нервные группы и лимфатические. Эти клеточные группы в организме встречаются почти везде, что приводит к возможности начала негативного процесса в любом органе.
Разновидности
Саркома мягких тканей относится к диагнозам с большим риском летальности, так как способна давать метастазы в короткий срок и создавать новые локализации болезни в лёгких, печени и других органах. Опухоль мягкой ткани при пальпации плотная, мягкая и желеобразная, без капсулы, единичная и реже даёт более одного образования. Фибросаркома упругая при пальпации, липосаркома либо ангиосаркома – пластичная, миксома – желеобразная.
Саркомы делят по запущенности процессов:
- Низкая злокачественность определяется ограниченностью образования и слабым кровотоком, содержит мало перерождающихся клеток, небольшой участок погибших тканей (омертвевших) и достаточное количество опорных тканей для поражённого органа.
- Высокая злокачественность характерна для образований неопределённой, размытой локализации, с повышенным числом аномальных клеток, кровоток активен, клетки размножаются, имеются участки омертвения тканей, соединительной ткани, поддерживающей орган, не много. В этой ситуации патологический процесс протекает быстро.
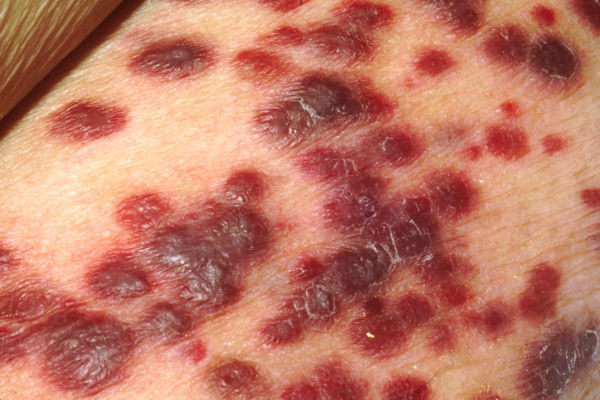
Выделяют ещё саркому Капоши. Состояние, когда недоброкачественное образование обнаруживается в сосудах, по которым течёт лимфа либо образуется из кровеносных сосудов, в толще наружного слоя кожи. Вид делят на типы:
- идиопатический тип;
- ятрогенный тип;
- СПИД-ассоциированный тип;
- африканский тип.
Международная классификация болезней
Международная классификация болезней (код по МКБ-10 у болезни С49) выделяет большое число мягкотканых сарком:
- жировой ткани;
- фибропластические (миофибробластические);
- фиброгистиоцитарные;
- гладкомышечные;
- перицитарные (периваскулярные);
- скелетной мускулатуры;
- сосудистые;
- костно-хрящевые;
- опухоли нервов и другие.
Всемирная система классификации создана для изучения и классификации по группам онкологию мягких тканей нижней части туловища, верхней, головы, шеи и других мест.
- 1А – низкая степень опасности. Относят опухоли меньше 5 сантиметров, когда лимфатическая система не затронута.
- 1В – тоже считается малой степенью опасности, без перемен в лимфатической системе, но размер участка уже больше 5 сантиметров.
- 2А – средний уровень. Размер опухоли не больше 5 см, лимфатическая система не изменена, метастазов в других местах не обнаружено.
- 3А – высокая степень злокачественности, характеристики процесса сходны с 2А.
- 3В – высокая степень злокачественности, лимфатическая система в порядке, метастазы в других частях органа не обнаружены, но размер опухоли за пределами 5 см.
- 4 – степень заболевания, когда лимфатическая система не функционирует нормально. Присутствуют отдалённые участки развития процесса. Одно либо сразу два качества имеют место. Размеры образования и степень злокачественности не учитываются при постановке 4 степени.
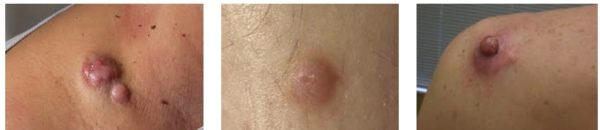
Известно множество видов опухолей мягких тканей, не все из них станут злокачественными.
Липомы – опухоли из жировых клеток, являются доброкачественными. Чаще обнаруживаются под кожными покровами. Доброкачественными определяются также липобластомы и гиберномы.
Липосаркомы относят к злокачественным образованиям. Встречаются в большинстве случаев на верхних участках конечностей, а у людей на шестом десятке – в забрюшинном отделе. Для части из них характерна низкая скорость развития, а для некоторых – наоборот.
Мышцы бывают гладкие и поперечно-полосатые. Во внутренних органах расположены гладкие мышцы. В желудке, кишках, кровеносных сосудах сокращаются без влияния человека. Другой вид мышечной ткани, наоборот, меняет состояние от действий наших конечностей. Там мышцы и расположены: в руках, ногах.
- Лейомиома – незлокачественное образование, чаще встречается у представительниц слабого пола.
- Лейомиосаркома – недоброкачественное образование гладких мышц. Встречается в забрюшинном отделе и внутренних органах.
- Рабдомиома – доброкачественное образование в поперечно-полосатых мышечных волокнах.
- Рабдомиосаркома – недоброкачественное образование. Встречается в конечностях, реже – на голове, шее, во внутренних органах малого таза.Ппоражает орган зрения – глаза. Нередко диагностируется у пациентов детского возраста.
Нейрофибромы, невромы и шванномы относятся к незлокачественным перерождениям в клетках. Последние и нейрофибросаркомы встречаются недоброкачественные.
Уплотнения появляются и в суставах, кровеносных и лимфатических системах. Часть из них не несет смертельной угрозы больному, иные же опасны и требуют внимательного подхода в лечении. Помимо этого образования встречаются в сухожилиях, связках, а также разной степени опасности.
Ангиосаркомы образуются из кровеносных (гемангиосаркомы) и лимфатических (лимфангиосаркомы) артерий.
Ангиосаркома – наиболее частое образование из диагностируемых онкологий глаза.
Карцинома – злокачественный процесс, вовлекающий элементы эпителия разных органов (кожные покровы, слизистая).
Статистика постановки диагноза
Саркома мягких тканей встречается в пределах процента поставленных диагнозов у лиц старше 18 лет. Для младшего возраста упомянутые цифры, к сожалению, больше – до 6,5%. Заболевание вошло в пятерку по распространённости недоброкачественных образований. Особое свойство – активное размножение клеток, быстрое появление метастазов. Случается, после хорошо проведённого лечения случаются рецидивы. Часто подобная картина фиксируется у лиц до 18 лет.
50% случаев приходится на саркому мягких тканей конечностей: ноги (у пожилых людей часто поражаются пятки), руки и бедра; меньше 40% – остальных частей тел. Каждая десятая – в верхней части туловища. Редко – в органах ЖКТ. Выделяют десятки типов рака мягких тканей. У больных старше 18 лет в сорока процентах случается гистиоцитома, липосаркома.
У пациентов младшего возраста страшные изменения встречаются чаще всего в скелетной мускулатуре.
Источники, провоцирующие саркому
Обстоятельства, приводящие к заболеванию, различны, до конца не выявлены. Замечено, что ионизирующие и ультрафиолетовые лучи становятся серьёзным источником для старта опасного процесса. Появление рака мягких тканей встречается у людей, чей организм подвергался воздействию химии или облучения. Причины саркомы:
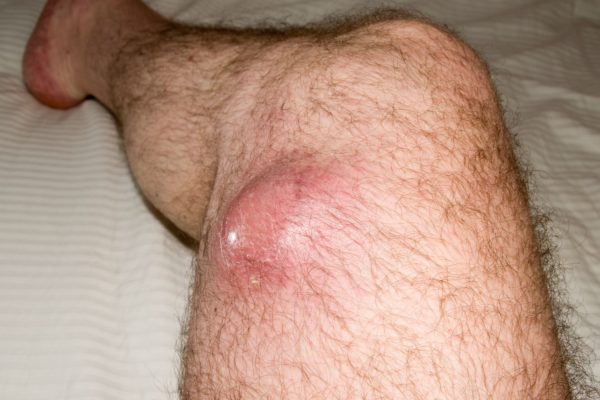
- Наличие шрамов после операций, травм или других обстоятельств, которые привели к нарушению целостности кожного покрова не только на поверхности, но и в глубине.
- Влияние вирусов.
- Наследственность.
- Генетические нарушения.
- Многократный контакт с канцерогенами.
- Ослабленный иммунитет.
- ВИЧ.
Диагностика и прогноз
Этап развития болезни определяется исходя из места появления зачатка опухоли, при этом учитывается скорость развития. Необходима информация о размерах образования, наличии метастазов и их месте локализации. Важно определиться с этапом негативного развития. Зная стадию, подбирают схему дальнейших мероприятий.
В онкологии мягких тканей шеи, туловища, конечностей (бедра, руки, ноги, голени) стараются определить размеры начального образования. Делают УЗИ, рентген, проводят обследования методом МРТ и КТ. Самым информативным будет биопсия, через прокол в теле берётся образец для исследования его на злокачественность.
Тяжело узнать этап наличия метастазов и состояния лимфатической системы. Приходится обращаться к множеству способов обследования. Учитывается место начала патологического процесса и состояние нуждающегося в лечении.
Постановка диагноза
Заболевание характеризуется повышенным летальным исходом. Человек редко серьёзно относится к образованию на теле необычных участков, откладывая визит к специалисту. Саркома мягких тканей развивается почти без симптомов, часто обнаруживается неожиданно. Визуально процесс заметен уже на поздних стадиях развития болезни. Участок, поражённый онкологией, выпирает над остальной поверхностью, кожа становится красного цвета и вплоть до появления язв.
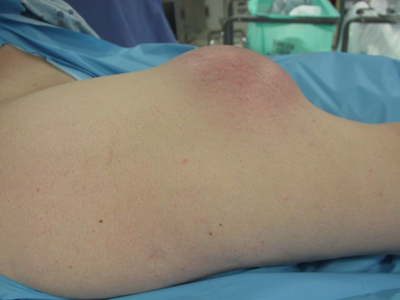
Постановка диагноза упрощается, когда процесс начинается в области конечностей и значительно растёт за небольшой срок, становясь заметной. Болевые ощущения добавляются редко.
При протекании патологического процесса в области живота присутствуют признаки, присущие и для других нарушений. Болевые ощущения отмечают в 30-35%. Когда новообразование сдавливает желудок или кишки, возникает кровотечение. При увеличении очага до серьёзной величины легко почувствовать при пальпации.
Лишь в 50% случаев удаётся выявить заболевание на ранних стадиях, так как симптомы у больных саркомами мягких тканей появляются лишь при достижении опухолью значительных размеров.
- Рентген грудной клетки позволяет выявить наличие злокачественного образования в лёгких.
- Исследование ультразвуком (УЗИ) даёт информацию о состоянии внутренних органов и образований.
- Компьютерная томография (КТ) выполняется для изучения размеров распространения процесса, определения негативных процессов в печени иди иных органах.
- Метод магнитно-резонансной томографии (МРТ) помогает получить более подробную информацию об образовании и состоянии внутренних органов, чем компьютерная томография. Крайне информативен способ при диагностике процессов в головном и спинном мозге.
- Позитронная эмиссионная томография (ПЭТ) даёт возможность подробнее изучить локализацию перерождения клеток. Для обследования вводится в организм радиоактивная глюкоза, которая является основным питанием онкологического образования.
- Метод биопсии. Процедура заключается в заборе участка с наличием опухолевого процесса. Процедура проводится одним из двух способов. Пункционный – забор материала путём прокола специальной иглой и извлечение небольшого кусочка материала. Часто это обследование проводится с дополнительным привлечением ультразвукового оборудования, которое помогает увидеть подозрительный участок. Инцизионный – отбор участка, на котором идёт процесс. Этот способ из-за сильной болезненности проводится под наркозом или эпидуральной анестезией, но позволяет сделать точное заключение. Метод даёт информацию о стадии процесса, типе заболевания и серьёзности ситуации. Можно подобрать результативную терапию в индивидуальном порядке. Когда очаг находится в кости, именно её потребуется подвергать лечению.
- Микроскоп. Среди многообразия методов диагностики изучение поражённой ткани под микроскопом считается самым информативным способом постановки диагноза рака мягких тканей. В момент обследования определяется тип онкологии и уровень злокачественности.

Первая стадия: низкая злокачественность и отсутствие метастазов.
Вторая стадия: увеличение в размерах до 5 см.
Третья стадия: дальнейший рост размеров свыше 5 см и образование метастазов.
Четвёртая стадия: многочисленные метастазы вне поражённого органа.
Под влиянием агрессивных обстоятельств начинается мутация на клеточном уровне и неконтролируемое увеличение образований. Место локализации растёт, в процесс вовлекаются близлежащие ткани и в них запускаются разрушающие механизмы. Анализ показывает, что имеет место образование псевдокапсулы, которая, на самом деле, не определяет границы распространения патологических изменений. Изредка отмечается ряд локализаций опухоли. Саркома передаётся по кровеносной системе, через кровь распространяются метастазы. Нередко очаг располагается в органах дыхательного аппарата.
Особенности развития заболевания
Медицина заметила, что при изучении онкологии мягких тканей, определении характеристик, при объяснении происходящего, в большом числе прецедентов хорошие результаты оперативного вмешательства не гарантируют 100% излечения. Саркома мягких тканей обладает способностью к повторному образованию.
Рак мягких тканей представляет собой различные виды образований, но для них есть общие симптомы:
- Чувство усталости, потери сил, быстрая утомляемость.
- Значительная и быстрая потеря веса.
- По мере роста опухоли саркома становится заметна даже без диагностики.
- Редко, но возможно появление болевых ощущений. При этом образование сдавливает нервные окончания.
- Изменение кожного покрова над очагом до красного и даже появление язв.
- При повышенном значении злокачественности присутствуют признаки интоксикации: высокая температура, снижение аппетита, повышенное потоотделение и упадок сил.

В начале образования участка с мутирующими клетками больного ничто не тревожит. Далее идёт рост образования, возможно обнаружение псевдокапсулы. Часто повреждение кожных покровов на заметную глубину связывается с началом патологического процесса. Изредка возможны болевые ощущения.
Определяется место появления опухоли и её размеров. Виды и формы у разных больных отличаются, границы размыты. При пальпации чувствуется уплотнение и пластичность очага. По мере развития структура становится мягче, так как происходит разрушение тканей. Чаще всего, область слабо или совсем не подвижна, связывается с костной системой. В зависимости от места очага нарушается функционирование конечности.
Порой симптом даёт информацию о патологическом течении процесса. Но известны нестандартные признаки. Большое значение имеет место очага и его размер, возможность развития мутирующих структур и перехода на здоровые участки. К сожалению, почти 90% пациентов идут к доктору, когда болезнь уже развилась. Самые хорошие перспективы при предельно раннем начале борьбы с саркомой. Для уменьшения опасности негативного диагноза при первых подозрениях стоит сдать все необходимые анализы и пройти необходимые процедуры для своевременного определения диагноза или опровержения.
Это заболевание известно каждому онкологу. Относится к появлению опухолей в костном скелете, поражается кость. Самые распространённые места поражения – ноги и руки. В 1921 году Юинг описал этот диагноз, считающийся одной из самых опасных форм. Больше 40% случаев протекает в присутствии метастазов. Частый возраст обнаружения – 5 лет и мало случаев после 30. 10-15 лет – возраст, когда риски этого диагноза тоже велики. Считается, что мальчики болеют чаще.
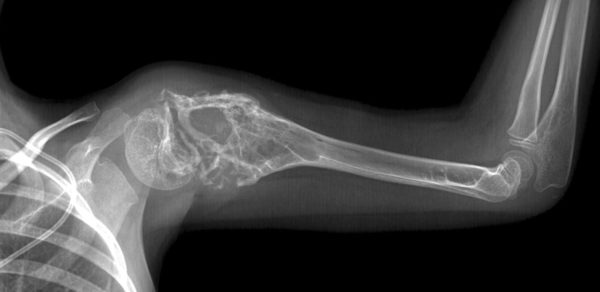
Лечение
При предположении на онкологию мягких тканей следует в короткие сроки обратиться к профильному специалисту. При обнаружении патологического процесса сдаются анализы для определения размеров и месторасположения уплотнения. Делают УЗИ, КТ, МРТ, рентген.
Большой опасностью рака мягких тканей считается возможность рецидива через некоторое время после оперативного вмешательства. Методы борьбы с последствиями выбираются под каждый конкретный случай.
При лечении заболевания используется комплексный подход. Необходимо использовать все возможные варианты для излечения. Самый частый метод – оперативное вмешательство по извлечению патогенного участка. При наличии очага на конечностях или туловище удаление происходит с затрагиванием непоражённых недугом тканей. При расположении опухоли в животе оперативное вмешательство не всегда осуществимо в силу близости органов, ответственных за жизнеспособность больного.
На заре лечения саркомы проводились ампутации конечностей в половине всех случаев. К подобному прибегают не чаще, чем в 5% диагнозов. Стараются сберечь конечность, добавив облучение. Динамика выживания остаётся на высоком уровне.
Ампутирование поражённых участков имеет смысл и место при поражении основных нервов и артерий.
Также не прибегают к этому способу при наличии метастазов в органах, расположенных вдали от очага болезни. В описанной ситуации прибегают к введению в организм человека противоопухолевых химиотерапевтических агентов (препаратов). Это даёт возможность уменьшить габариты образования и даёт перспективы оперативного вмешательства в дальнейшем. Такая же последовательность действий рекомендована при повышенной злокачественности опухоли, при высоком риске образования метастазов.
Лечение ионизирующей радиацией наружным способом и брахитерапия используются при лечении рака мягких тканей. Ввод радиоактивных компонентов в сам очаг проводят совместно или изолированно с радиотерапией. Если самочувствие пациента не позволяет провести оперативное вмешательство, начальным этапом терапии будет облучение.
После хирургического воздействия радиотерапию применяют для удаления сохранившейся после операции части, при невозможности полного удаления сразу. Облучение используют та же для уменьшения проявления болезни.
Введение в организм онкобольного химических препаратов противоопухолевого действия используют как основную и дополнительную терапию, определяемую локализацией образования.
Действия после завершения терапии
Когда терапия завершена, пациент будет оставаться под контролем лечащего доктора. При потребности проходить осмотры.
Для положительного результата лечения правильный шаг – перемена жизненного уклада. Необходимо расставание с разрушительными зависимостями, такими как курение и употребление спиртного. Полезная пища станет залогом долгой и здоровой жизни.
Читайте также:


