Костная мозоль ребра на флюорографии
библиографическое описание:
Рентгенологическая диагностика давности переломов ребер — 2011.
код для вставки на форум:
Стадии развития мозоли
- соединительнотканная;
- остеоидная;
- костная.
В место перелома пролиферирует соединительная ткань (в течение 7-10 дней). Образуется гематома (форменные элементы крови, плазма, фибрин и мигрирующие сюда с первых часов травмы фибробласты). Источником грануляционной ткани является периост, и, в меньшей степени, эндост.
Рентгенологически соединительнотканная мозоль не определяется.[1][2]
На начальных стадиях рентгенологически остеоидная мозоль не определяется. Первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно, или несколькими днями раньше, концы отломков несколько притупляются, контуры корковых отломков в области мозоли становятся неровными и смазанными. [1][2]
Остеоидная ткань переходит в костную за счет обогащения апатитами.
В начальной фазе своего формирования костная мозоль имеет рыхлое строение, велика.
В фазе обратного развития начальная костная мозоль перестраивается, уменьшается в размерах, приобретает нормальную (или близкую к ней) архитектонику.[1][2]
Срок выраженного клинического сращения переломов ребер 3 нед. Они достаточно условны, так как костная репарация зависит от ряда условий. Процесс перестройки костной структуры продолжается около года. Линия перелома исчезает в периоде между 4-м и 8-м месяцами.[2]
По данным С.Я.Фрейдлина [4], основанным на исследовании 128936 человек, средняя длительность нетрудоспособности при переломах ребер составляет 23.9 суток (21.6 сут. — у межчин, 32.4 сут. — у женщин).
«. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: возраста, места перелома в различных костях и в различных частях одной и той же кости, от вида и степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих мышц, от способа лечения/ от осложнения течения регенеративного процесса, например, инфекцией или каким-нибудь общим заболеванием и т. д. Наиболее сильна восстановительная деятельность надкостницы в длинных трубчатых костях на местах прикрепления мышц и сухожилий, т. е. соответственно буграм, отросткам, шероховатостям. Здесь надкостница особенно толста, богата сосудами и нервами, функционально активна. По этой же причине наиболее неблагоприятно заживление переломов на границе средней и дистальной третей голени и предплечья.
У взрослых первые очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются; тень мозоли становится более интенсивной и принимает зернистый характер. Затем, при полном обызвествлений ее, костная мозоль приобретает характер гомогенной тени. Это полное обызвествление, так называемая костная консолидация, наступает на 3-4-6-8-м месяце перелома, т. е. колеблется в очень широких пределах.
В течение первого года костная мозоль продолжает моделироваться; по структуре она еще не имеет слоистого строения; ясная продольная исчерченность появляется только через 1/2-2 года.
«При свежем переломе на тщательно выполненных рентгенограммах на краях изображения костных отломков нередко удается различить выступающие зубчики. На 10-20-й день у взрослых и на 6—10-й день у детей вследствие остеокластического рассасывания костных концов эти зубчики сглаживаются и перестают различаться на снимках. При этом образуется зона рассасывания, в результате чего линия перелома, которая до сего времени могла быть недостаточно хорошо видна, а порой даже и совершенно не различима, начинает четко определяться. На 3—4-й неделе в поврежденной кости появляются признаки пятнистого или равномерного остеопороза.
Пятнистый остеопороз рентгенологически характеризуется расположенными на фоне неизмененного или несколько более светлого рисунка кости светлыми участками округлой, овальной или многоугольной формы с нечеткими контурами. Кортикальный слой при данном виде остеопороза обычно неизменен, и лишь иногда его внутренние слои представляются несколько разрыхленными. При равномерном или диффузном остеопорозе кость на снимке приобретает прозрачный, гомогенный, как бы стеклянный вид. Кортикальный ее слой истончен, но на прозрачном фоне кости его тень выступает более подчеркнуто.
Установление давности повреждения кости / Саенко А.В., Осипенкова Т.К., Пиголкин Ю.П. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №1. — С. 102-103.
Диагностика давности закрытой травмы грудной клетки с переломами ребер / Меркулова В.Г., Толпежников В.Ф., Волксоне В.Я. // Матер. II Всеросс. съезда судебных медиков : тезисы докладов. — Иркутск-М., 1987. — №. — С. 97-99.
Особенности повреждения надкостницы от действия механических повреждающих факторов / Ширяева Ю.Н., Журихина С.И., Макаров И.Ю. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 210-213.
Да, те, кто недоедает, имеют большую предрасположенность к данному заболеванию, но пресыщенная жизнь богатых и успешных также делает их уязвимыми к этой заразе. Социальное положении не убережет от туберкулеза и чтобы им заболеть не обязательно быть бездомным или же бывшим заключенным.
Чтобы как-то уберечь себя от этого, нужно ежегодно проходить флюорографию. Имея на руках заключения рентгенолога, мы видим загадочные надписи в карте и не можем расшифровать, что это значит. Отдельные слова еще как-то можно прочитать, но их значение все же находится за гранью понимания обычного человека. Далее пойдет речь о том, как разобраться в заключении флюорографа и не паниковать.
Флюорография. Общая информация
Рентгеновские излучения, лежат в основе любого флюорографа. Они проходят через всего человека и останавливаются на легочной пленке. На сегодняшний день это самый дешевый способ выявить болезнь в грудной клетке.
О чем говорят результаты флюорографии?
Изменение плотности органов в грудной клетке говорит о многом. Соединительная ткань в легких развивается и в зависимости от того, как это происходит и в каком месте локализуется, все это классифицируется и имеет свои названия. Соединительная ткань очень прочна. Если человек страдает астмой или гипертонией, то на снимках будет заметны утолщенные стенок сосудов или бронхов. Полости в легких имеют свой характерный вид, особенно если в них есть жидкость. Округлые тени с жидкостью имеют разное положение. Плевральная полость и синусы плевры довольно часто страдают от жидкости также. Локальные уплотнения легких, также очень быстро обнаруживаются опытным специалистом.
Флюорография выявляет изменения следующего типа:
Итак, какие же самые распространенные диагнозы отечественных флюрографов?
Вам поставили печать в медицинскую карточку и отпустили без лишних слов, значит можно с уверенностью сказать, что вы здоровы. Если вдруг что-то не так, то по законодательству вас должен оповестить медработник о том, что нужно дополнительное обследование.
Расширенные/уплотненные корни
Совокупность структур, расположенных в воротах легких, обычно называют корнями легких. Из корня формируются и бронхиальные артерии, и лимфатические узлы, и сосуды, и тд. В большинстве случаев такое явление, как уплотнение и расширение корней легких идет в паре и встречается очень часто. Конечно же, бывает изолированное уплотнение без расширения, но в этом случае данный диагноз говорит о хроническом процессе и наблюдается большое количество соединительной ткани в структурах корней легких.
Уплотнение и расширение корней происходит за счет отечности крупных сосудов и бронхов или же когда увеличиваются лимфатические узлы. Эти процессы могут иметь как изолированный, так и одновременный характер и являются результатом пневмонии или острого бронхита. Этот диагноз присутствует и при других заболеваниях, но они сопровождаются очагами, полостями распада и тд. В таком случае корни легких уплотняются за счет увеличения локальных групп лимфоузлов. На обзорном снимке (1:1), достаточно трудно отличить лимфоузлы от других структурных элементов легких.
Корни тяжисты
Если же у человека есть какие-то жалобы, то лучше всего обратиться к терапевту. Несмотря на то, что хронические болезни позволяют вести обычный образ жизни, это вовсе не означает, что нужно забыть об этом неприятном нюансе. Хронические болезни пусть и не приводят к быстрой смерти, но становятся причиной прогнозированных и уже смертельных болезней в будущем.
Легочный/сосудистый рисунок усилился
Ни одна флюорография не обойдется без легочного рисунка. Состоит легочный рисунок из теней сосудов, артерий и вен, поэтому неудивительно, что многие вместо термина легочный рисунок используют термин сосудистый. Довольно распространенный диагноз, говорящий об усилении легочного рисунка, он образуется за счет того, что некоторые участки в легких более интенсивно снабжаются кровью. Острое воспаление любого происхождения ведет к усилению легочного рисунка и это может говорить и об обычном бронхите, и о пневмоните, а это уже горит о раке. При пневмонии очень часто назначают повторный снимок, чтобы выяснить не пневмонит ли это, ведь на снимках эти два заболевания очень похожи. Усиленный легочный рисунок тоже говорит о проблемах с сердцем, но такое заболевание обычно не проходит без симптомов. В целом можно сказать, что усиление легочного рисунка говорит о бронхитах, пневмониях и тд., но оно исчезает уже через несколько недель, после того, как болезнь была побеждена.
НИЖЕ ПРЕДСТАВЛЕНЫ ЛУЧШИЕ СПЕЦИАЛИСТЫ ВАШЕГО РЕГИОНЫ

Фиброзная ткань на флюорограмме - это следствие перенесенных легочных болезней. Она замещает свободное пространство в организме. Например, у человека было проникающее ранение в грудь или же было произведено оперативное вмешательство, эта ткань выполняет роль соединительной и в целом фиброз является более положительным, чем негативным диагнозом и является результатом того, что некоторая часть легочной ткани была утрачена.
Очаговые ткани
Плевроапикальные наслоения, спайки
Обычно спайки не нуждаются в каком-то лечении или вмешательстве. Они возникают после воспаления и изолируют участок воспаления от здоровой ткани. В отдельных случаях спайки могут вызывать боль и в этом случае без врачебной помощи не обойтись. Если утолщается плевра верхушки легких, то это должно насторожить, ведь очень часто это происходит вследствие туберкулезной инфекции, но об этом может судить исключительно врач.
Запаян/свободен синус
В складках плевры образуются синусы и когда все хорошо, они свободные. Жидкость в этих образования однозначно должна насторожить. Запаянный синус свидетельствует о спайках. Запаянный синус говорит о бывших травмах, минувшем плеврите и тд. Если отсутствуют другие симптомы в целом, то это не опасно.
Аномалия диафрагмы
Причин, которые ведут за собой изменение диафрагмы, большое количество и это очень частая находка флюорографа. Только если эта аномалия совмещает в себе еще несколько изменений, тогда можно говорить о какой-то болезни, поэтому врач назначает дополнительные обследования. Точный диагноз на основе аномалии диафрагмы невозможен.
Смещение или расширение тени средостения
Если давление увеличивается с одной стороны, то это на флюорограмме говорит о смешанном средостении. Этот диагноз означает асимметричное наличие жидкости или воздуха в плевральной полости или же о больших новообразованиях в тканях легких. Данный диагноз уже серьезен, ведь это может стать причиной грубого смещения сердца и вмешательство специалистов очень важно в этом случае.
P. S. Несмотря на то, что флюорография в наших обычных больницах не лишена недостатков, она все же способна выявить туберкулез или рак легких. Проходить ее стоит в любом случае. В нашей стране эпидемиологические условия для туберкулез просто прекрасные. Группа риска - это наше нормальное состояние. Проходя ежегодную флюорографию, мы тем самым уберегаем себя от смертельных болезней, ведь выявленная вовремя болезнь значительно увеличивает шансы человека на выживание.
Нарушение целостности любой ткани в организме человека запускает процесс регенерации. Костная мозоль после перелома, которая формируется у многих пострадавших, свидетельствует о начале срастания кости. Образование нароста не является патологическим, но для некоторых больных такое явление при переломе может быть опасным, повлечь развитие осложнений. 
Что такое костная мозоль и почему она образуется
Специалисты используют особую классификацию для определения вида таких образований:
- наружная, или периостальная, мозоль,
- внутренняя — ее тело располагается во внутреннем пространстве кости,
- интермедиарная — ее наличие подтверждает факт, что обломки костей у пациента срослись,
- параоссальный нарост — возникает при повреждении со смещением или осложненных формах, например, при вколоченном переломе.
Если сращивание происходило с отклонениями, у пациента наблюдается утолщение и разрастание ткани в месте повреждения. Его видно на рентгеновском снимке, такая мозоль может заметно выступать на поверхности тела. Костный нарост причиняет дискомфорт человеку, сдавливает окружающие ткани, нарушает кровообращение в них, способствует развитию воспалительных реакций.
Диагностика патологии
Определить начало неправильного образования костной мозоли помогают основные признаки. Симптомы заметны специалисту визуально и определяются методами аппаратной диагностики. Некоторые признаки ощущают пациенты.

Клиническая картина:
- Сформированная на месте травмы опухоль сохраняется долго, иногда больше месяца.
- В области повреждения ощущается дискомфорт, болезненность.
- В зависимости от места расположения и вида сломанной кости ухудшается подвижность. Снижается амплитуда движений конечностей, если сломана лодыжка либо лучевая кость, или определенной области тела, например, плечевого пояса, ключицы, шейки бедра и прочих.
- Костные изменения могут быть заметны при визуальном осмотре или прощупываться, иметь вид бугра, выступающего над кожей (например, в месте, где сломана челюсть или ребро).
Особенности формирования костной мозоли, замещение обычного процесса срастания патологическим можно увидеть на рентгеновском снимке. По нему нетрудно определить, когда случилась травма.
" alt="">
Если изображение на рентгене выглядит как область с расплывчатыми очертаниями, напоминает по структуре облако, значит, срастание кости, формирование мозоли проходит с отклонениями, требует назначения дополнительных лечебных процедур.
Терапия
Большинству пациентов лечение костных мозолей, которые образовались в процессе сращивания переломов, не требуется. Убрать нарост необходимо, если он:
- вызывает боль,
- мешает выполнять движения,
- не эстетично выглядит.
Радикальным методом лечения является хирургическое вмешательство. Вескими показаниями к удалению нароста врачи считают:
- значительные размеры костных новообразований,
- сохранение припухлостей тканей дольше 1—1,5 месяца,
- развитие воспалительного процесса, яркими признаками которого становится повышение температуры тела, покраснения, резкая локализованная боль в травмированной зоне.

Операция проводится в условиях стационара, где больной остается на протяжении всей реабилитации. Несмотря на терапевтические цели вмешательства, оно может повлечь негативные последствия:
- дополнительное повреждение тканей,
- инфицирование,
- возобновление воспалительных процессов,
- продление восстановительного периода.
Другой вид лечения после травмы костей – физиотерапия. Методы подбирают для каждого пациента индивидуально.
Терапия обычно длится от 2 до 5 месяцев. С ее помощью безопасно и безболезненно избавиться от костной мозоли может даже ребенок или пожилой человек.
Врач может назначить один из видов лечения или составить комбинированный график процедур.
Как избежать патологических образований при восстановлении
Соблюдение основных принципов восстановительного периода, рекомендованных пациенту хирургом — залог успешного выздоровления после переломов.
- Неукоснительное выполнение всех рекомендаций и назначений медиков.
- Фиксация поврежденной кости в неподвижном положении на установленный врачом срок. Нельзя самостоятельно снимать гипс или фиксировать кость дольше периода, согласованного с хирургом.
![]()
- Отказ от повышенных физических нагрузок, особенно если они каким-либо образом отражаются на состоянии поврежденной области тела.
- Переход на питание, способствующее регенерации костей. Для повышения скорости восстановительных процессов больному назначают витаминно-минеральные комплексы.
- Посещение физиотерапевтических процедур.
Профилактика
Для профилактики осложнений, возникающих при любых видах переломов, главное — своевременно обратиться в медицинское учреждение.
Даже слабый ушиб может быть причиной перелома или трещины кости. Только врач может грамотно оказать помощь, провести диагностические процедуры, антибактериальную обработку и правильно зафиксировать поврежденную часть тела. 
Чтобы избежать осложнений после появления костной мозоли, нужно соблюдать правила восстановительного периода, обязательно посещать физиопроцедуры и выполнять рекомендации доктора.
Во время лечения и восстановления недопустимо подвергать организм сильной физической нагрузке. Врач запрещает посещением бани или сауны, солярия.
Флюорографическое выявление и диагностика заболеваний мягких тканей и костного скелета грудной стенки. Патологические состояния и заболевания мягких тканей грудной стенки могут быть впервые обнаружены медицинскими работниками при проверочной флюорографии, хотя пациенту при расположении на наружной поверхности грудной стенки они давно известны. К таким изменениям относится гинекомастия (значительное увеличение молочной железы у мужчины), аномалии развития большой грудной мышцы, различные доброкачественные опухоли кожи и подкожной клетчатки. Хорошо заметные при осмотре пациента, эти изменения должны быть зафиксированы рентгенолаборантом на талоне или индивидуальной учетной карте. Иначе обнаружение на флюорограмме неясной патологической тени может привести к бессмысленным повторным многопроекционным флюорографическим обследованиям.
Действительно случайной находкой при флюорографии являются опухоли и другие изменения, расположенные в толще грудной стенки и на ее внутренней поверхности. В мягких тканях грудной стенки иногда обнаруживают кальцинации, нередко у детей и подростков в типичном месте - под лопаткой. Зто - кальцинированная гематома после произведенной профилактической прививки. Ее иногда принимают за внутрилегочную кальцинацию, и, если эта находка совпадает с положительными туберкулиновыми пробами, ребенку неправильно ставят диагноз первичного туберкулезного комплекса в фазе кальцинации. Высококачественная флюорограмма в боковой проекции иногда в этих случаях может разрешить все сомнения.
В мягких тканях грудной стенки могут быть обнаружены и посттравматические кальцинированные гематомы (чаще у спортсменов).
Описаны редчайшие случаи обнаружения на флюорограммах множественных кальцинированных личинок паразитарных глистов во всех мышцах -и в том числе в мышцах грудной стенки.
Значительно более частыми находками являются всевозможные аномалии, последствия травм, а также опухоли и кисты ребер, изменения ключиц. У нижней поверхности грудного конца ключицы нередко можно увидеть различной формы вдавления или даже кольцевидные просветления, напоминающие отверстия. Это - не имеющий никакого значения вариант развития ключицы, так называемая ромбовидная ямка. Происхождение ее объясняют по-разному. В области грудинно-ключичных сочленений нередко встречаются дополнительные косточки, также не имеющие патологического значения. Случается, что их (особенно на не очень резкой флюорограмме) принимают за внутрилегочные патологические образования. Интересной находкой может быть почти полное отсутствие ключиц при врожденном заболевании - черепно-ключичном дизостозе. Это заболевание может встретиться у нескольких членов одной семьи и проявляется не только недоразвитием ключиц, но и своеобразными изменениями черепа, а также лонного сочленения. Поэтому, обнаружив отсутствие или недоразвитие ключиц, рентгенолог немедленно назначает обзорную флюорографию черепа в двух стандартных проекциях.
Из многочисленных заболеваний и патологических состояний ребер при флюорографии выявляют варианты развития (шейные ребра, костные перемычки между ребрами, раздвоенные ребра), состояния после операций и травм. Недоумение иногда вызывает изолированный перелом 1 ребра, когда в месте перелома длительное время остается Я-образная полоска просветления. Не слишком редкой находкой являются доброкачественные опухоли ребер, которые также в связи с недостаточной резкостью флюорограмм иногда принимают за внутрилегочные образования. Более серьезной находкой являются опухоли внутренней поверхности грудной стенки, исходящие из плевры (в том числе очень злокачественные - мезотелиомы) и из межреберных нервов - нейрофибромы. Их не просто дифференцировать между собой и с инкапсулированным пристеночным плевритом. Помогает и в этих случаях сопоставление флюорограмм из архива с произведенными при выявлении. При злокачественных опухолях на месте их возникновения изменений на архивных флюорограммах не видно, а при доброкачественных обнаруживают пропуск патологии или медленный рост опухоли. Из образований, локализующихся на внутренней поверхности грудной стенки, чаще встречаются нейрогенные опухоли, протекающие совершенно бессимптомно. На флюорограмме обычно в верхнем отделе грудной клетки видно полуовальное образование, широким основанием примыкающее к грудной стенке, а выпуклостью обращенное в сторону легкого.
При проверочной флюорографии у подростков большое значение имеет раннее выявление сколиоза (бокового искривления) позвоночника, позволяющее своевременно принять меры к исправлению осанки. У людей старших возрастов получают отчетливое отображение, особенно на боковых флюорограммах, дегенеративно-дистрофические и другие изменения грудных позвонков (туберкулез, метастазы рака и другие заболевания). При получении на флюорограмме признаков, вызывающих подозрение на деструкцию позвонков, необходимо для уточнения диагноза применить все возможные рентгенологические методики, в то время как при изменениях дегенеративно-дистрофического характера можно ограничиться флюорографией.
Для изучения изменений грудной стенки применяют те же методики и те же технические условия, что и при флюорографии легких, в том числе прицельные флюорограммы узким пучком излучения с прямым увеличением изображения.
Диагностическая флюорография других отделов костного скелета. Диагностическими флюорографическими исследованиями костного скелета в нашей стране начали заниматься еще в довоенные годы. Но только с развитием современной 70-миллиметровой флюорографии были получены флюорографические изображения скелета, не уступающие по своему качеству стандартным рентгенограммам. На флюорограммах четко определяются различного рода травматические повреждения костей, а также состояние костных отломков после их репозиции, появление костной мозоли. Эти изменения видны и при наложенных гипсовых повязках. На флюорограммах получается хорошее отображение костной структуры всех костей, за исключением мелких костей стопы и кисти, где структура видна хуже, чем на рентгенограммах. Отчетливо видны костные разрастания по краям суставных поверхностей, уплотнение замыкательных пластинок и кистовидные просветления при дегенеративно-дистрофических процессах. Хуже видны разрежения - остеопороз и мелкие очаги деструкции.
Флюорография костей и суставов применяется как проверочное исследование для выявления кифосколиозов грудного отдела позвоночника попутно с исследованием органов грудной полости. Для обнаружения профессиональной патологии: выбрационной болезни у шахтеров, формовщиков сборного железобетона, обрубщиков, шлифовальщиков и полировщиков металла, проходчиков на строительстве подземных сооружений (метрополитена), бурильщиков горно-рудных предприятий, клепальщиков и др.; для выявления костных изменений, обусловленных длительным воздействием холода и влажной средой, а также токсикохимическими поражениями костного скелета веществами бензольного ряда, фторидами, свинцом, ртутью, висмутом, бериллием, кадмием и их соединениями.
Таким образом, проверочная флюорография костного скелета производится лишь у ограниченного числа людей, по строго определенным показаниям и по своей организации скорее приближается к диагностической. То же самое можно сказать о флюорографии костей в условиях массовой травмы (война, катастрофа), когда, согласно теоретическим расчетам и имеющемуся практическому опыту, можно провести флюорографическое обследование травмированных участков тела у 500 - 510 раненых при круглосуточной работе.
В обычных условиях флюорография костей и суставов применяется для замены стандартной рентгенографии при диагностических обследованиях заведомо больных людей как при травмах, так и при общей патологии скелета. Диагностическая флюорография костей дает большой экономический эффект, так как в настоящее время в поликлиниках около 70
рентгенограмм производят для исследования костного скелета.
Анализ рентгенодиагностической работы поликлиник показал, что у 40 - 60% больных исследование скелета производится по поводу дегенеративно-дистрофических процессов (т. е. процессов перерождения тканей, связанных с расстройством их питания), у 35 - 45% в связи с травмой и только у 10 - 12% - по поводу различных заболеваний костей и суставов. При этом у 6 - 12% пациентов, получивших травму, обнаруживаются повреждения скелета и они нуждаются в дальнейшем динамическом флюорографическом наблюдении.
Так как на обычных стационарных флюорографах съемка производится в положении стоя, укладки имеют некоторые особенности. Тазобедренный сустав. Флюорограмма производится в задней проекции. Больной устанавливается на скамейке спиной к экрану; стопы поворачиваются кнутри на 10 - 15°. Точка, расположенная на 1 см ниже границы наружной и средней трети кожной сгибательной складки, должна находиться в центре экрана. При исследовании пациентов в возрасте до 30 лет защита половых желез просвинцованной резиной обязательна.
Коленный сустав. Флюорограммы производят в 2 проекциях задней и наружной боковой - узким центральным пучком излучения с прямым увеличением изображения. В центре экрана должна находиться верхушка надколенника. Костные разрастания могут быть обнаружены по краям всех костей, образующих сустав. Кистовидная перестройка как самостоятельное проявление заболевания встречается очень редко.
Флюорограммы голеностопных суставов и стопы на стационарных флюорографах, как правило, не производят - больного нужно поднимать слишком высоко.
Плечевой сустав является весьма подходящим объектом для флюорографического исследования. Применяется обычная правильная задняя укладка. Рука вытянута вдоль туловища, кисть обращена ладонью вперед. Головка плечевой кости - в центре экрана. Узкий пучок излучения и прямое увеличение изображения.
Локтевой сустав снимают в задней проекции с той же укладкой, как при съемке плечевого сустава с прямым увеличением, но центральный пучок излучения направляется через локтевую ямку. Для получения боковой проекции рука сгибается в локтевом суставе почти под прямым углом, ладонь прижимается к боковой части живота. Центральный пучок лучей направляется на локтевой сгиб.
Лучезапястный сустав, запястья и суставы кисти на флюорограммах с прямым увеличением изображения получаются хуже, чем на стандартных рентгенограммах в связи с незначительной геометрической нерезкостью, несколько смазывающей костную структуру. Однако для выявления дегенеративно-дистрофических изменений при выбрационной болезни и в других случаях флюорография может полностью заменить стандартную рентгенографию. На флюорограммах бывают хорошо видны краевые костные разрастания в области 1 пястно-запястного сустава и кистовидная перестройка во всех сочленяющих костях. Дегенеративно-дистрофическое поражение лучезапястного сустава и запястья с кистовидной перестройкой сочленяющихся костей возникает преимущественно у людей, занимающихся физическим трудом с постоянной нагрузкой на кисти рук. Нередко в этой области возникает и асептический некроз костей запястья - полулунной и ладьевидной. Дегенеративно-дистрофические поражения мелких суставов кисти (деформирующий артроз и кистовидная перестройка сочленяющихся костей) также хорошо видны на флюорограммах.
Для съемки лучезапястного сустава сжатую в кулак кисть ладонной поверхностью прижимают к приспособлению для прямого увеличения так, чтобы центральный луч был направлен на сустав. Затем производят флюорограммы еще в 3 проекциях - боковой и 2 косых. Съемка флюорограмм лучезапястного сустава и кистей в положении стоя производится следующим образом: пациент поднимает ладонь до уровня виска и устанавливает ее по указанию рентгенолаборанта в нужной проекции.
У 2 - 3% пациентов наблюдаются множественные дегенеративно-дистрофические поражения различных суставов. Их выявляют при одномоментном флюорографическом диагностическом исследовании верхних и нижних конечностей по поводу предъявляемых пациентом жалоб или наличия некоторых системных заболеваний. Множественные поражения чаще проявляются в виде деформирующего артроза.
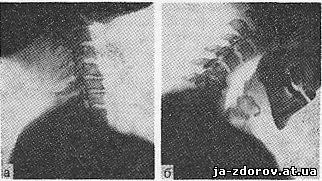
30. Флюорограммы шейных позвонков.
а - в строго боковом положении; б - с наклоном головы вперед.
Флюорографическое исследование грудных позвонков в боковой проекции не отличается от боковой флюорограммы органов грудной полости, а в прямой проекции снимок делается с той же укладкой, что и при исследовании грудной полости, но с большей экспозицией. При исследовании поясничных позвонков производят обзорную флюорограмму брюшной полости; боковые флюорограммы получаются удовлетворительными только у очень худых людей. Наибольшее практическое значение имеет флюорографическое исследование шейных позвонков (рис. 30), во-первых, потому, что их качество и информативность почти не уступают стандартным рентгенограммам; во-вторых, потому, что для исследования этих позвонков нужно сделать минимум 4 снимка, поэтому флюорография дает ощутимую экономию пленки; в-третьих, в настоящее время большое внимание клиницисты обращают на малейшие дегенеративно-дистрофические изменения шейных позвонков, связывая их с мучительными проявлениями так называемого шейного радикулита. Укладки, такие же, как при стандартной рентгенографии. В боковой проекции производят 3 флюорограммы: с выпрямленной шеей, при полных сгибании и разгибании. В задней проекции снимают одну флюорограмму, на которой получаются средние и нижние шейные позвонки, а при необходимости - и еще одну флюорограмму с открытым ртом и центрацией пучка излучения на верхние передние зубы (резцы). Это - общеизвестная укладка для получения изображения 1 и 2 шейных позвонков. Применение прямого увеличения желательно.
При травмах мозгового черепа применение флюорографии не может быть рекомендовано. Из повреждений лицевого черепа хорошо доступны флюорографии переломы нижней челюсти. Для исследования зубов флюорография себя не оправдывает, проще и во всяком случае немного дороже сделать снимок по давно отработанной и вполне оправдавшей себя методике.
Читайте также:



