Косолапость у грудных детей

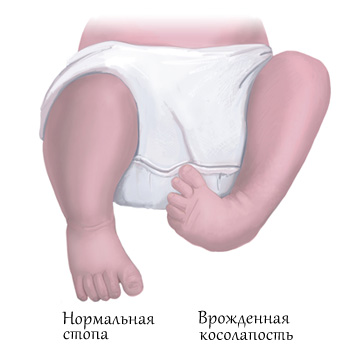
Косолапость — серьезная патология развития стоп, при которой наблюдается ограничение их подвижности. Встречается у каждого 10 новорожденного из 1000, чаще наблюдается у мальчиков, поражает как одну ногу, так и обе.
Рассмотрим, почему развивается врожденная деформация стоп у детей, как она проявляется и какие терапевтические мероприятия помогут ее устранить.
Основные причины
Врачам не удалось установить, что именно вызывает это нарушение опорно-двигательного аппарата у новорожденного. Но они выяснили, что развивается оно в конце первого триместра, когда происходит формирование у плода мышц и связок. Ученые полагают, что врожденная косолапость связана с генетической аномалией, произошедшей во время первичной закладки эмбриона, либо воздействия какого-то внешнего фактора.
Итак, возможными причинами врожденной косолапости у младенца являются:
- постоянное чрезмерное давление стенок матки на конечности плода при ее узости, наличии маловодия при беременности, новообразования, а также тазовом предлежании;
- многоплодная беременность (чаще врожденная косолапость развивается у близнецов);
- тератогенное воздействие (курение, даже пассивное, употребление спиртного, наркотиков, лекарственных препаратов, частые стрессы, инфекционные заболевания, электромагнитные излучения), нарушающее развитие плода;
- генетическая предрасположенность (вероятность появления косолапости значительно повышается, если у ближайших родственников имелась подобная патология);
- сращение защитной оболочки (амниона) с конечностями эмбриона;
- проживание в районах с плохой экологией, работа на вредном производстве;
- недостаток в организме будущей матери витаминов и минералов.
Чем позже будет начата терапия врожденной косолапости у ребенка, тем труднее впоследствии будет происходить ее коррекция.
Классификация
Симптомы косолапости зависят от ее выраженности:
- Легкая форма. Наблюдается ограничение движения голеностопного сустава. Легко корректируется без операции.
- Средняя. Подвижность снижена. Но при коррекции положения ступни присутствует сопротивление.
- Тяжелая форма. Выраженная деформация голеностопного сустава, стопы, полная ограниченность в движении.
Характерные признаки
Патологию врач может заметить во время планового УЗИ на 14-16 неделе беременности. Однако подтвердить или опровергнуть диагноз можно только после рождения ребенка.
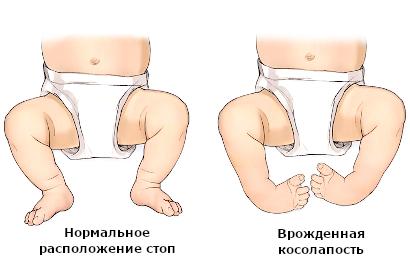
Характеризуется косолапость у грудничка следующими признаками:
- подошва согнута, на ней наблюдается глубокая поперечная складка;
- пальцы подогнуты внутрь;
- пятка поднята кверху, ее ось смещена от голеностопа;
- стопа развернута внутрь, обычно меньше и толще по размеру, чем нормальная;
- при тяжелой форме стопы у ребенка недоразвиты.
Диагностика
Диагноз ставится врачом по результатам внешнего осмотра новорожденного. Дополнительные методы обследования (УЗИ, КТ, рентген в двух проекциях) назначаются для выявления степени тяжести деформации стоп, а также назначения последующего лечения — консервативного или хирургического.
При необходимости может быть назначено более детальное обследование и консультация с другими врачами (например, с невропатологом).
Последствия врожденной косолапости

При игнорировании проблемы родителями и отсутствия квалифицированного лечения этого дефекта опорно-двигательного аппарата у ребенка в будущемразвиваются различные осложнения:
- атрофия мышц нижних конечностей;
- огрубление, повреждение кожи на стопах;
- искривление позвоночника;
- нарушение функции коленных суставов;
- не сможет ходить без костылей.
Лечение у детей
Оно подбирается в зависимости от степени тяжести и возраста малыша. Чем раньше будет начата терапия, тем больше шансов исправить врожденную косолапость. Важно понимать, что деформация не лечится быстро, возможно на ее исправление уйдут месяцы или даже годы. Лечение непростое и требует индивидуального подхода.
Коррекция начинается в первый месяц жизни новорожденного. Как правило, косолапость легкой и средней степеней лечится консервативными методами:
- проведение лечебного массажа, ЛФК, физиотерапии;
- бинтование, гипсование;
- ношение брейсов, ортопедической обуви.
Тяжелую косолапость возможно исправить только хирургическим путем. Малышу будет проведена операция в области сухожильно-связочного аппарата. Детям после 6 лет ее делают на костях и суставах стоп.
При врожденной косолапости любой степени тяжести ребенку до полного выздоровления показано ношение специальной обуви (брейсов, ортопедической) и регулярное наблюдение врачом. В большинстве случаев (95%) своевременное лечение и выполнение всех предписаний ортопеда позволяют полностью избавится от подобного нарушения.
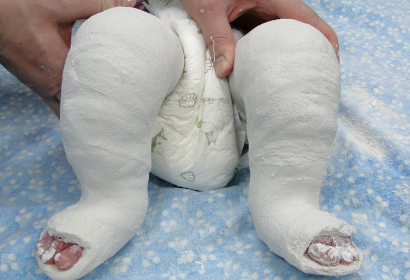
Известный ортопед Игнасио Понсети в 1950 г. в лечении врожденной косолапости применил метод гипсования, состоящий из 3 этапов. Эффект его заключается в эластичности связок ребенка, обусловленной большим содержанием коллагена и мягкостью сухожилий. Детские связки могут растягиваться в нужном направлении без какого-либо дискомфорта и боли, а новый коллаген образуется в течение недели. Все это позволяет проводить необходимые растяжения.
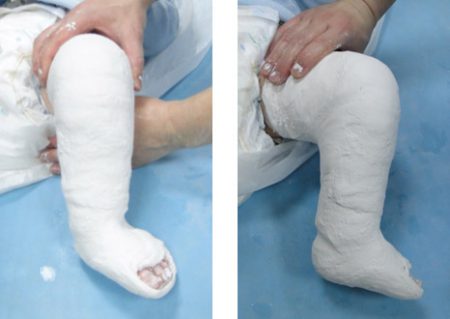
Лечение врожденной косолапости у ребенка по методу Понсети начинается в возрасте 7-14 дней. Чем раньше оно будет начато, тем эффективнее деформируется и корректируется стопа. В среднем смена гипсовых повязок происходит 6-7 раз. Ее проводят раз в неделю. Гипсовая повязка накладывается до середины бедра с фиксацией коленного сустава. При этом пальцы ног оставляют открытыми, чтобы контролировать кровоснабжение. Длительность лечения зависит от сложности случая и составляет 4-8 недель.
К сожалению, полной коррекции гипсованием не добиться, необходимо проведение второго этапа лечения — тенотомии ахиллового сухожилия.
При врожденной косолапости у малыша ахиллово сухожилие значительно укорочено, поэтому требуется его удлинение хирургическим путем. Операция проводится под местной анестезией. Редко может потребоваться наркоз. Врач делает небольшой разрез (5 мм), пересекает связки и фиксирует концы сухожилия. Затем накладывает гипсовую повязку на 3-4 недели.

Третий этап лечения косолапости заключается в закреплении полученного результата. Для этого показано ношение специальных брейсов (ботинки, расположенные на планке для отведения стоп в правильное положение). Такая обувь подбирается и заказывается индивидуально. Носить ее необходимо круглосуточно на протяжении 3 месяцев. Допускается снимать брейсы только на время купания или переодевания ребенка. Затем их надевают только во время сна до возраста 2-5 лет.
Эффективность такого лечения достигает 95%. Он является самым безопасным, безболезненным и применяется при любой степени тяжести врожденной косолапости. Но возможны рецидивы патологии. Чаще такое происходит по причине несоблюдения предписаний врача и неправильного ношения брейсов.
При неудачном консервативном лечении или позднем обращении (в возрасте 1-2 лет) показано хирургическое вмешательство со сложным и длительным периодом восстановления.
Профилактика
Снизить риск развития врожденной косолапости у малыша помогут:
- регулярное проведение УЗИ во время беременности для отслеживания развития плода;
- отказ будущей матери от курения, спиртных напитков;
- выявление и своевременное лечение болезней у беременной;
- регулярное посещение гинеколога и выполнение всех его назначений;
- питаться сбалансировано, включать в рацион продукты, богатые кальцием;
- принимать витаминные комплексы для беременных;
- меньше нервничать, больше отдыхать и гулять на свежем воздухе.
Врожденная косолапость у ребенка — серьезная патология, требующая скорого и квалифицированного лечения. Длительность терапии может достигать от полугода до нескольких лет. Родителям требуется набраться терпения и верить в положительных исход. При правильно проведенной коррекции деформации стоп, в дальнейшем ребенок сможет нормально ходить, носить обычную обувь и даже заниматься спортом.
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
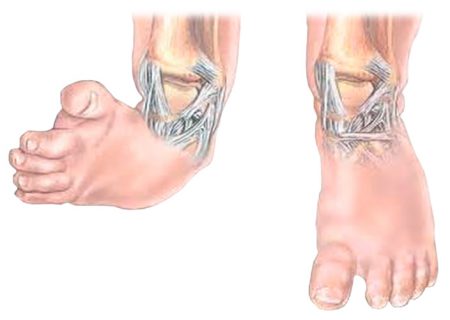
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
Косолапость у новорожденных – это патология, связанная с неправильным положением стопы, вызывающим нарушения подвижности суставов. При своевременном лечении поддается исправлению.

Как проявляется косолапость у новорожденного
Недуг выражается во врожденной, приобретенной форме косолапости. Врожденная косолапость — распространенная патология, диагностируется сразу после рождения малыша. У взрослых встречается из-за некачественного или полного отсутствия лечения в раннем возрасте. Деформация бывает односторонней, двухсторонней. Главной отличительной чертой является степень косолапия. Встречаются такие формы тяжести заболевания:
- Легкая — обусловлена гибкостью голеностопного сустава. Незначительное искривление стопы внутрь возможно исправить при помощи консервативных методов.
- Средняя форма обусловлена затрудненностью движений. Консервативные методы не являются действенными.
- Тяжелая форма с ярковыраженной патологией. Консервативные методы не приносят результата.
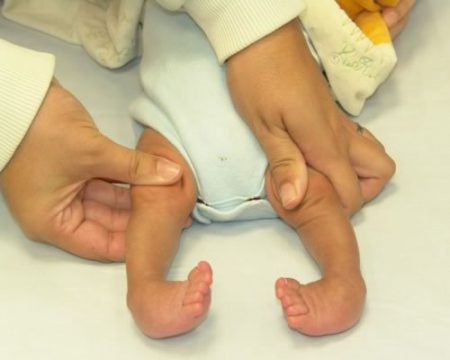
Врожденная деформация визуально заметна. Диагностируют в больнице. Приобретенную патологию выявляют по симптомам:
- носок наклонен вниз при становлении ноги во время ходьбы;
- ступни малыша значительно меньше в размере, не соответствует возрасту;
- наружная поверхность ступни повернута внутрь;
- полное развертывание стопы при сложной форме. Она выглядит развернутой вверх;
- голеностопный сустав малоподвижный;
- пяточная ось смещена внутрь, голеностопная — наружу.

Причины появления и диагностика
Возникновение заболевания связывают с наследственным фактором, нарушениями в процессе формирования плода. Влияют внешние обстоятельства, воздействующие на плод. Основные причины косолапости:
- наследственный фактор;
- перенесенные вирусные или инфекционные заболевания в период беременности;
- применение препаратов, вызывающих эмбриональные нарушения развития плода (тератогенный эффект);
- последствия плохой усвояемости кальция вызывают недоразвитие всего скелета.
В первом триместре беременности начинается формирование костного строения ребенка. Выявить проблему можно при прохождении ультразвукового исследования. Причиной патологии является наследственность или нарушения правильного формирования стопы. Болезнь вызывает волнения у родителей еще не появившегося младенца.
Косолапость проявляется по внешним признакам при рождении или в первые месяцы жизни. Для выяснения причин недуга, новорожденного следует показать врачу. При осмотре специалист проверит строение суставов, их подвижность. Уточняют форму, сложность недуга при помощи разностороннего рентгена конечностей. УЗИ применяют для определения состояния соединительных тканей. По коду МКБ – 10, врожденная деформация стопы обозначается Q66.

Методы устранения косолапости у грудничка
Лечение заболевания потребует от родственников много времени, сил. Запастись терпением, оказывайте содействие выздоровлению.
Виды терапии по исправлению стопы:
- Консервативная терапия предназначена для лечения нарушений с момента рождения. Включает такие методы:
- Лечебная гимнастика позволяет постепенно исправить деформацию. По завершении — ноги фиксируют эластичным бинтом. Врач обязан научить родителей правильности выполнения всех домашних упражнений.
- Гипсование конечностей помогает зафиксировать ноги грудничка в правильном положении, удерживать до полного исправления патологии.
- Использовать ортопедическую обувь строго по назначению ортопеда. Должна полностью соответствовать физиологическим характеристикам малыша. Для правильной фиксации, равномерного распределения нагрузки на ступню применяется антиварусная обувь. Главной особенностью изделия является отсутствие супинатора, наличие шнуровки или липучек с застежками. Обязательные элементы, помогающие правильно зафиксировать конечность. Наличие жесткого профиля на подошве для хорошего сцепления с поверхностью.
- ЛФК с выполнением комплекса корректирующих упражнений.
- Лечебный массаж является обязательной составляющей всего комплекса по исправлению деформации. Помогает расслабить мышцы, придать эластичность. Для эффективного, непрерывного курса родственникам нужно научиться выполнять массаж в домашних условиях.
- Метод Понсети помогает исправить деформацию в 90% случаях, если начать лечение до 9-месячного возраста. Методика включает три последовательных этапа: на первом этапе происходит гипсование, состоящее из шести сменных перевязок. Второй этап предусматривает подкожное рассечение ахиллова сухожилия с последующим наложением гипсовой повязки на 1-1,5 месяца для сращения сухожилия. Так производится удлинение ахилла. Третий этап предусматривает использование ортопедических изделий для поддержания эффекта. Для закрепления положительного результата назначается ЛФК, лечебный массаж, физические упражнения. Комаровский считает метод наилучшим видом терапии врожденной косолапости.
- Хирургическое вмешательство.
Реабилитационная программа состоит из ЛФК с физическими нагрузками, массажа, физиотерапевтических процедур: электрофорез, магнитотерапия, лазеротерапия.
Прогноз лечения
Если косолапие при рождении лечить своевременно, приложить к этому силы, через пять лет от патологии не останется ни следа. Ребенок сможет заниматься всеми видами спорта. После терапии ступни обретают гибкость, силу. Внешние признаки исчезнут. Важно диагностировать врожденную косолапость, принять меры по ее устранению.
Возможные последствия и осложнения
Не следует запускать лечение. Патология сама не проходит, добавляются другие повреждения опорно-двигательного аппарата. Если игнорировать проблему, столкнетесь с негативными последствиями косолапости у новорожденных:
- сколиоз;
- плоскостопие;
- больная нога выглядит короче здоровой, появляется хромота;
- мышечное усыхание;
- подвывихи костей стоп;
- повреждение коленных суставов;
- на местах где ребенок опирается при ходьбе, огрубевает кожа.
При появлении первых симптомов недуга не следует заниматься самолечением, приобретать корректирующую обувь, делать неправильный массаж. Врач правильно поставит диагноз, назначит верное лечение.
Врожденная косолапость, известная среди специалистов как эквиноварусная деформация стопы – достаточно часто встречающийся вид ортопедической патологии. По статистике, она обнаруживается у 1 – 3 детей из тысячи новорожденных. Статистика также утверждает, что у мальчиков он встречается в полтора раза чаще, чем у девочек, но объяснений этому факту пока не найдено. Известно другое – формирование скелета плода, в том числе и костного аппарата стопы, происходит в первом триместре беременности, а значит, именно в это время в организме матери вступают в действие некие отрицательные факторы, играющие негативную роль в возникновении врожденной косолапости у детей.

Причины косолапости
У врожденной косолапости имеется собственный код по МКБ 10 (десятому варианту международной классификации болезней, созданной медиками для удобства постановки диагнозов и систематизации данных) – Q66. В данную группу входят также другие врожденные патологии стопы. Специалисты относят к числу причин подобной аномалии и наследственную предрасположенность. Известны случаи, когда она время от времени встречается в разных поколениях у представителей одного рода. Но гораздо чаще развитие такой деформации ножки у младенца становится следствием воздействия внешних факторов. Среди них выделяют следующие:
- Сращение околоплодных вод (амниона) с нижней конечностью;
- Нажим амниона на стопу ребенка;
- Передавливание детской стопы, обмотавшейся вокруг нее пуповиной;
- Воздействие на стопу маточной мускулатуры при дефиците околоплодных вод и снижении их защитной функции;
- Давление на детскую стопу опухолевого новообразования в матке;
- Наличие у новорожденного ребенка патологий, вызванных нарушением функций спинномозговых нервов;
- Перенесенные матерью в первом триместре беременности инфекции, в том числе токсоплазмоз.
Эмоциональное состояние женщины также имеет значение – опасны длительные хронические стрессы. Многолетние наблюдения доказывают, что число детей, появляющихся на свет с врожденным косолапием, резко увеличивается в военные и послевоенные годы, когда психологический дискомфорт неизбежен.
Но четкой связи между этими причинами и косолапостью у новорожденных не выявлено. Женщина может пережить во время беременности болезни и стрессы, и родить здорового ребенка.

Диагностика и симптоматика косолапости
Современные диагностические методики позволяют медикам определить наличие косолапости у ребенка задолго до его рождения. Выявить косолапость плода на УЗИ (ультразвуковом исследовании) беременной для опытного специалиста не составляет большого труда. После появления ребенка с этой патологией на свет косолапость диагностируется практически сразу же. Заболеванию свойственны следующие симптомы:
- Сгибание стопы в подошве;
- Поворот внутрь подошвенной части с опорой на наружный край стопы;
- Приведение переднего отдела стопы.
Степень их выраженности может быть различной. Она зависит от степени тяжести заболевания, классифицируемой по трем группам:
- Легкая – ограничения движения в голеностопном суставе нет, положение стопы исправляется незначительным нажимом руки;
- Средняя – движения голеностопа заметно ограничены, при попытке исправить положение стопы чувствуется пружинистая податливость в сочетании с некоторым сопротивлением;
- Тяжелая – наблюдается выраженная деформация стопы и голеностопного сустава, не поддающаяся коррекции при мануальном воздействии.
Также существует определение косолапости в зависимости от предполагаемой этиологии (причины ее возникновения). Для врожденной косолапости их три:
- Типичная. Точную причину возникновения этого вида патологии определить пока не удается. Характеризуется дисплазией (неправильным развитием, недоразвитием) голеностопного сустава и нарушением анатомического строения и расположения мышц и связок. При этой форме одномоментная коррекция не представляется возможной даже в первые дни после рождения ребенка – необходимо длительное поэтапное лечение косолапости у новорожденного;
- Позиционная – вызвана укорочением мышц и связок без повреждения костно-суставной части. Является следствием нарушений эмбриональной стадии развития плода. Лечение этой формы менее сложное и позволяет добиться полного выздоровления без остаточных явлений;
- Вторичная – возникает вследствие различных врожденных патологий нервно-мышечной системы. Клиническая картина и способы лечения, а также его результаты, находятся в прямой зависимости от первичного заболевания;
Тяжелая форма недуга имеет четкие признаки, по которым врожденную косолапость на фото способен определить даже не специалист. Но для уточнения диагноза необходимы дополнительные исследования, которые проводятся в обязательном порядке. Костный и мышечно-связочный аппарат стопы ребенка исследуется при помощи УЗИ, компьютерной томографии и рентгеноскопического метода.
На основании полученных данных принимается решение о том, какие именно методики лечения необходимо применить. Неукоснительное исполнение рекомендаций специалистов в большинстве случаев позволяет справиться с проблемой в раннем детстве, закончив лечение до достижения малышом возраста пяти-шести лет.

Лечение косолапости
Родителей часто пугает диагноз. Они считают, что полностью исправить аномалию стопы невозможно. Но такое мнение – ошибочно. Существует несколько способов лечения врожденной косолапости, результативность которых весьма высока. Поэтому в большинстве случаев у них есть все шансы вылечить своего малыша.
В начальной стадии процесса лечения применяются консервативные методики, дающие высокие результаты при легкой и средней степенях косолапости:
- Самый первый из них – тугое бинтование стопы, которой предварительно вручную придается анатомически правильное положение. Методику начинают применять сразу после выписки из роддома и окончательного заживления пупочной ранки. При легкой степени деформации она позволяет добиться восстановления нормальной позиции стоп через 2-3 месяца после рождения ребенка;
- Наиболее распространенный способ коррекции средней формы детской косолапости – метод Понсети, названный так по имени американского врача, впервые применившего его в середине прошлого века. Метод заключается в поэтапном гипсовании ножек на протяжении 4-6 недель, со сменой гипсовой повязки, накладываемой до верхней трети бедра, через каждые 7 дней. После этого до 3-4-летнего возраста ребенку необходимо носить специальный фиксатор – брейс, удерживающий стопу в правильном положении;
- Для лечения тяжелой формы, включающей суставную деформацию, порой приходится прибегать к хирургическому вмешательству на связках и мышцах, иногда и на суставах стопы. После операции также накладывается гипсовая повязка.
Перечисленные способы лечения дополняются физиотерапией (парафиновые, озокеритные и грязевые аппликации), массажем и лечебной гимнастикой, а также обязательным ношением ортопедической обуви до 5-6 лет.
Комплексный подход к лечению патологии стопы гарантирует радикальное исправление аномалии в 90% случаев. Но даже если полного выздоровления добиться не удается, после всех указанных манипуляций состояние ребенка улучшается настолько, что, вырастая, он способен вести полноценный активный образ жизни с минимумом ограничений.
Читайте также:


