К какому врачу идти с искривлением ребер
Неровная грудная клетка (деформация грудной клетки) означает, что стороны грудной клетки не симметричны. У человека с неровной грудной клеткой могут быть проблемы с дыханием, осанкой и самооценкой. Неровная грудная клетка может являться признаком различных заболеваний.
Деформация грудной клетки — причины
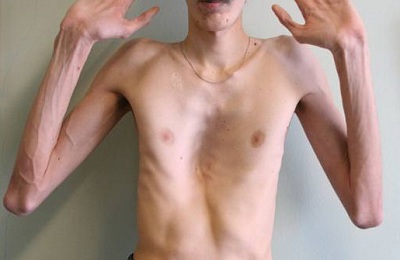
Синдром Поланда — это расстройство, когда ребенок рождается с отсутствующими или недоразвитыми мышцами на одной стороне тела. Синдром обычно встречается на правой стороне тела и чаще у мальчиков, чем у девочек. Младенец, рождённый с синдромом Поланда, может иметь недоразвитую грудную клетку, что приводит к ее асимметрии.
Человек с синдромом Поланда может иметь следующие симптомы:
- отсутствующие грудные мышцы
- необычно короткие или перепончатые пальцы
- отсутствие волос в подмышечных впадинах
- недоразвитая кожа и жировая ткань на пораженной стороне
- недоразвитая ткань соска
- недоразвитые кости плеча или руки
Подросток в период полового созревания может заметить однобокий рост как первый признак синдрома Поланда.
Пациенты с малыми признаками синдрома не нуждаются в лечении. Однако в тяжелых случаях синдрома Поланда может потребоваться реконструктивная операция.
Хирургическое вмешательство включает реконструкцию отсутствующих грудных мышц с использованием существующих мышц. Хирург может использовать реберный трансплантат для замены отсутствующих ребер.
Пациенту, которому требуется операция, должен подождать, пока не достигнет половой зрелости. Раннее хирургическое вмешательство может привести к усилению асимметрии грудной клетки.
Женщины с синдромом Поланда должны подождать, пока грудь полностью не разовьется, прежде чем проводить реконструктивную операцию. Это гарантирует, что восстановленная грудь будет симметрична другой.
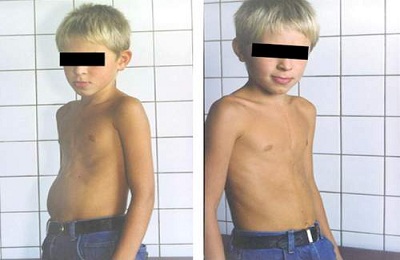
Сколиоз — это состояние, которое проявляется искривлением позвоночника. Сколиоз может поражать любую сторону тела и создает видимость неровной грудной клетки. Хотя у человека любого возраста может развиться сколиоз, чаще всего он встречается у женщин и у детей с 11 лет.
- наклоненные плечи с одной выраженной лопаткой
- неровная спина
- ребра более выпуклые с одной стороны чем с другой
- перекошенность таза
- нарушения функции спинного мозга, вызывающие онемение, слабость и потерю координации движений
Лечение сколиоза может зависеть от следующих факторов:
- возраст человека
- стадия развития
- тяжесть искривления позвоночника
Дети со сколиозом должны будет посещать врача каждые 4-6 месяцев . Врач будет наблюдать за развитием сколиоза. Иногда сколиоз у ребенка улучшается или проходит сам по себе.
Другие виды лечения включают в себя:
Если сколиоз усиливается, врач может рекомендовать ношение корректирующего корсета. При ношении его в течение 16 часов в день потребность в хирургическом вмешательстве может уменьшиться. Корректирующий корсет надевается под одежду, и человек может снять его, когда принимает душ.
Гипсовая повязка включает в себя покрытие груди человека гипсом. Каждые 6 месяцев медицинский работник будет менять гипс. Хотя гипсовая повязка хорошо выравнивает позвоночник, она может быть неудобной.
Если искривление позвоночника прогрессирует, то может потребоваться хирургическое вмешательство.
Массаж, пилатес и йога могут помочь при болях у человека со сколиозом.
Однако эти методы не могут предотвратить обострение сколиоза.
Шейные ребра — это нефункционирующие ребра, чаще встречающиеся как парное образование у VII шейного позвонка. Большинство шейных ребер остаются незамеченными на протяжении всей жизни человека. Однако они могут появиться в виде твердой шишки возле ключицы. Шейные ребра могут встречаться с любой стороны тела , но чаще с левой стороны. В редких случаях шейные ребра могут сжимать окружающие кровеносные сосуды, вызывая онемение и покалывание в руке. Кроме рентгенологических методов исследования, шейные ребра можно обнаружить при помощи ультразвукового исследования .
Хотя человек с шейными ребрами обычно не испытывает никаких симптомов, в случае возникновения осложнений проводят операции по удалению ребра.
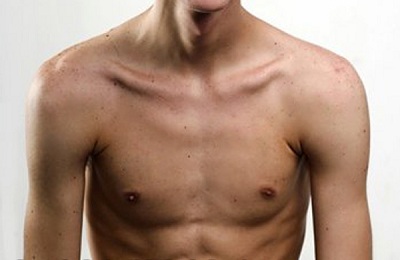
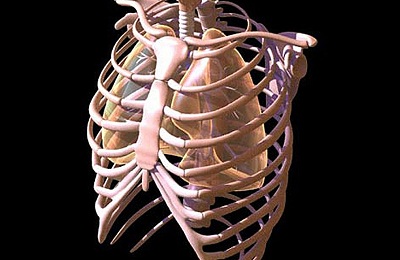
Воронкообразная грудная клетка — это состояние, при котором грудная клетка изменяет свою форму, объем и размеры, что проявляется уменьшением грудино-позвоночного расстояния и уплощением самой грудной клетки.
Врачам трудно диагностировать воронкообразную деформацию с рождения, поскольку симптомы обычно проявляются только в раннем детстве или подростковом возрасте.
Люди с воронкообразной деформацией могут испытывать следующие симптомы:
- одышка при физической нагрузке
- боль в груди
- слабость
- тахикардия, при которой сердце бьется более 100 раз в минуту
- хрипы во время тренировки
- астма или инфекции верхних дыхательных путей
- обморок или головокружение
- неприятное ощущение в желудке
Воронкообразная деформация чаще встречается у мужчин , чем у женщин.
Противовоспалительные препараты, лечебная физкультура и иглоукалывание могут помочь в лечении болей у пациента с воронкообразной деформацией. Но предпочтительно провести корректирующую операцию в подростковом возрасте. Согласно обзору 2017 года , хирургическое вмешательство может улучшить сердечно-легочную функцию, повысить самооценку и уменьшить сопутствующие симптомы.
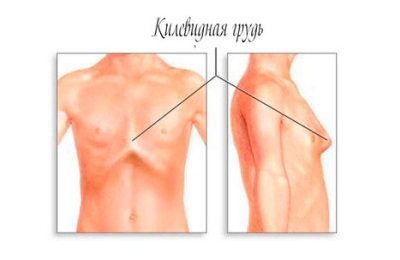
Килевидная деформация грудной клетки, или килевидная грудная клетка, характеризуется выпячиванием вперед грудины. Это состояние может придать грудной клетке неровный вид.
Мальчики в четыре раза чаще имеют килевидную грудную клетку, чем девочки.
Килевидная деформация грудной клетки может проявляться с обеих сторон, но более вероятно , что появится с правой стороны. Люди с килевидной грудной клеткой не имеют симптомы, хотя могут иногда испытывать:
- одышку
- ненормально быстрое дыхание при физической нагрузке
- пониженную выносливость
Корректирующие брекеты — это вариант лечения килевидной грудной клетки. Однако человеку нужно будет носить брекеты по 14-24 часа в сутки. Кроме того, они становятся менее эффективными после того, как человеку исполняется 19 лет.
Учитывая, что килевидная грудная клетка зачастую не вызывает никаких симптомов, хирургическое вмешательство обычно носит косметический характер. Некоторые люди занимаются бодибилдингом, чтобы свести к минимуму выпячивание грудины.
Заключение
Несколько различных состояний могут вызвать неровные грудной клетки. Тем не менее, эти состояния обычно поддаются лечению. Как правило, человек с деформациями грудной клетки не испытывает неблагоприятных побочных эффектов.

Приглашаем подписаться на наш канал в Яндекс Дзен
Деформация грудной клетки — врожденное или приобретенное искривление грудины и прилегающих к ней ребер. При развитии этой патологии грудная полость значительно уменьшается в размерах, что приводит к нарушению работоспособности внутренних органов. Возникает дискомфорт и болезненность со стороны сердца, затрудняется дыхание, развиваются проблемы психологического характера.
Что вызывает деформацию грудной клетки?
К причинам деформации грудной клетки относят нарушения внутриутробного развития плода, перенесенные ребенком заболевания или травмы. Врожденные деформации связаны с генетическими отклонениями, приводящими к непропорциональному формированию скелета во внутриутробном периоде.
Приобретенные деформации — следствие рахита, сколиоза и других заболеваний костной системы либо травмирования.
Факторы риска
Факторами, способствующими возникновению патологии, являются:
- негативные воздействия во время закладки и развития хрящевой и костной ткани груди;
- наследственная предрасположенность;
- загрязненная окружающая среда.
Симптомы и клиническая картина при деформации грудной клетки
Проявления деформации грудной клетки зависят от возраста ребенка и вызвавшей ее причины. У грудничков наблюдается западение ребер и грудины во время вдоха, плача или крика. Видимые признаки деформации грудной клетки в этом возрасте практически отсутствуют.
В период до 5 лет западение становится заметным при осмотре, наблюдается частая заболеваемость ОРВИ, чрезмерная усталость при умеренной двигательной активности.
Наиболее выраженные изменения наблюдаются у подростков: края ребер слегка приподняты, имеет место кифоз, живот выступает вперед, дыхательная функция нарушена.
Симптомы деформации грудной клетки:
- внешне заметные патологические изменения грудины и ребер;
- сердечно-сосудистые расстройства;
- затрудненное дыхание;
- сниженный вес;
- повышенное АД;
- чрезмерное потоотделение.
Методы диагностики
Первичная диагностика деформации грудной клетки включает осмотр пациента с применением пальпации, перкуссии и аускультации.
Для получения полной клинической картины применяются дополнительные методы обследования:
- рентгенография и КТ (позволяют оценить структуру грудины и состояние внутренних органов);
- ЭКГ, МРТ сердца (для определения тяжести нарушений);
- лабораторные анализы (при деформации грудной клетки назначаются общие анализы крови и мочи).
Какой врач лечит деформацию грудной клетки у детей?
Деформацию грудной клетки у детей лечит врач-педиатр совместно с торакальным хирургом и травматологом-ортопедом.
Для принятия решения, как лечить деформацию грудной клетки, вызванную нарушениями работы жизненно важных органов, требуется обследование у кардиолога и пульмонолога.
Схема лечения
План лечения деформации грудной клетки формируется с учетом вида и степени искривления, а также возраста ребенка. Основные способы терапии: массаж, ЛФК, физиотерапия и оперативное вмешательство.
Кроме того, назначаются медикаментозные средства для снятия симптоматики, возникшей в результате повреждения внутренних органов.
К детям до 1 года применяют метод вытяжения стенки грудины с помощью вакуума.
Основные методы лечения и противопоказания
Лечение деформации грудной клетки проводится с использованием следующих методов:
- лечебная гимнастика для укрепления мышечного корсета;
- массаж;
- плавание;
- применение ортезов и компрессионных систем;
- хирургическая коррекция.
Назначения делаются с учетом противопоказаний, среди которых:
- серьезные заболевания сердца;
- повышенная чувствительность к определенным лекарственным средствам.
Возможные осложнения
Осложнения при деформации грудной клетки выражаются в нарушении дыхательной функции и развитии сердечно-сосудистых патологий. У подростков возникают психоэмоциональные расстройства из-за выраженного косметического недостатка.
Меры профилактики
Профилактика деформации грудной клетки включает:
- контроль за состоянием здоровья беременной женщины;
- своевременное обращение к специалистам для проведения адекватного лечения при непропорциональном росте, патологиях позвоночного столба, авитаминозе.
Дата публикации: 13.06.2018
Дата проверки статьи: 29.11.2019
Деформации грудной клетки — это патологические изменения формы, строения и структуры костно-мышечного аппарата верхней части тела. Грудина выполняет защитную функцию для внутренних органов в области груди, поэтому любые повреждения целостности негативно сказываются на общем здоровье. Болезнь может быть врождённой и приобретённой, не зависит от возраста — встречается у детей и взрослых. Различают несколько разновидностей каждого типа дефекта. Возникает вследствие травм, аномалий развития, хронических заболеваний и врождённых отклонений. Изменения грудной клетки вызывают нарушения в работе сердечно-сосудистой, дыхательной, пищеварительной систем.
- Причины деформаций грудной клетки
- Симптомы деформации грудной клетки
- Стадии развития деформации грудной клетки
- Разновидности
- Методы диагностики
- К какому врачу обратиться
- Лечение деформации грудной клетки
- Осложнения
- Профилактика
Причины деформаций грудной клетки
- Генетическая предрасположенность;
- травмы и повреждения плода в утробе;
- наследственные аномалии развития ребёнка;
- хронические болезни органов дыхания;
- хронические патологии сердца и сосудов;
- острые инфекционные заболевания;
- травмирования и операции на груди;
- слабость костей и хрящей;
- сколиоз;
- рахит.
Симптомы деформации грудной клетки
Разные типы дегенераций проявляются с определёнными признаками. Основные симптомы заболевания:
- вогнутая или впалая форма грудной клетки;
- наличие глубокой впадины в области рёбер;
- расстройства работы сердца и лёгких;
- сильно выраженное искривление позвоночника;
- асимметрия плеч и лопаток;
- непропорциональные формы тела;
- склонность к инфекционным болезням;
- затруднения дыхания и глотания;
- повышенное потоотделение;
- выпирающий живот;
- быстрая утомляемость;
- бледность кожи;
- одышка.
Стадии развития деформации грудной клетки
Степень деформации отличается внешним проявлением, характером внутренних нарушений, методом лечения и последствиями. Различают несколько стадий развития патологии:
- Первая. Начальная степень болезни, смещения органов не выявляют, но начинают прогрессировать расстройства в организме.
- Вторая. Объём деформированной области увеличивается, начинается смещение сердца и лёгких, поражение сосудистых и нервных волокон.
- Третья. Выраженная дегенерация тела с тяжёлыми осложнениями и угрозой жизни пациента.
Разновидности
Всего существует два основных класса патологии — врождённые и приобретённые. Каждый класс также имеет несколько разновидностей.
- Воронкообразная деформация грудной клетки. Впалая форма, при которой рёбра, хрящи и окологрудные кости создают своеобразную воронку. Возникает из-за аномалий костно-хрящевых и соединительных тканей. Выражается в сильном искривлении позвоночного столба смещении внутренних органов, нарушении давления.
- Килевидная деформация грудной клетки. Нездоровое разрастание рёберных костей и хрящей вперёд и вверх, что визуально делает грудь аномально большой. Сильной нагрузки на позвоночник нет, но наблюдаются проблемы с дыханием и сердцебиением.
- Плоская деформация грудной клетки. Отличается неравномерным развитием передней верхней части тела. Как правило, с возрастом объём грудины увеличивается незначительно, что приводит к косметическому дефекту и нарушению работы некоторых органов.
- Эмфизематозные. Возникает на фоне эмфиземы лёгких. Выражается в стремительном увеличении объёма грудины, что мешает больному дышать, спать, глотать пищу.
- Паралитические. Развивается вследствие плеврита и других хронических заболеваний органов дыхания. Характерный признак — уменьшение грудного объёма сзади, спереди или сбоку, возможно с нескольких сторон одновременно. Сопровождается искривлением позвоночника и асимметрией плечевого пояса.
- Ладьевидные. Появляется из-за образования полостей в стволе спинного мозга на фоне расстройств центральной нервной системы. Дефект выглядит, как углубление в центре или вверху области рёбер.
- Кифосколиотические. Самая тяжёлая стадия практически неизлечима. Возникает из-за патологий опорно-двигательного аппарата или нарушений метаболизма в позвоночных тканях.
Методы диагностики
Диагностировать проблему опорно-двигательного аппарата (конкретно грудного отдела позвоночника) можно различными способами:
Рентгенография. Позволяет изучить формы протекания, степень развития, состояние и структуру твёрдых тканей.
Компьютерная томография. Исследует не только костно-хрящевую систему, но также мягкие ткани, внутренние органы и окологрудные элементы.
Магнитно-резонансная томография. Предоставляет самые точные и подробные сведения о состоянии грудной клетки на клеточном уровне, выявляет скрытые патологии, помогает определить причину болезни.
Дополнительно врач может назначить проведение УЗИ, ЭКГ, эхоКГ, спирографии, допплерографии и других методов инструментальной диагностики для выявления нарушений в работе систем организма (дыхательной, сердечно-сосудистой).
Чтобы пройти обследование, можно обратиться в сеть клиник ЦМРТ:







К какому врачу обратиться
Диагностикой и лечением деформации грудной клетки занимаются хирурги и травматологи. В зависимости от сопутствующих заболеваний назначают консультацию у невролога и других специалистов.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Лечение деформации грудной клетки
Большинство форм заболевания не поддаётся полному выздоровлению, но с помощью эффективного курса лечения возможно ослабить симптомы и наладить процессы жизнедеятельности в организме. Какие методики применяют в современной медицине:
- ношение ортезов (бандажи, корсеты, лонгеты, поддерживающие изделия, гипсовые повязки);
- профилактическая дыхательная гимнастика;
- плавание в бассейне;
- лечебный массаж;
- мануальная терапия;
- лечебная физкультура;
- иглоукалывание;
- рефлексотерапия;
- магнитотерапия;
- витаминизированные уколы;
- электрофорез;
- озонотерапия;
- грязелечение.
В запущенных случаях применяют хирургическую операцию по исправлению формы костно-хрящевого аппарата. Пройти лечение можно в сети клиник ЦМРТ по следующим методам:
Главное предназначение грудной клетки – защита органов, которые находятся внутри нее, от внешних воздействий. С изменениями грудины сталкиваются многие дети и даже взрослые люди. Такая патология влияет на работу органов, которые находятся в зоне этого костно-мышечного каркаса.
- Причины появления изменений и их виды
- Врожденные патологии
Нормальная форма грудины и отклонения
Грудная клетка – это щит, который закрывает собой внутренние органы. К таким относятся сердце и легкие, а также крупные стволы сосудов. Все эти элементы организма должны быть закрыты и защищены.
Нормальная форма грудной клетки – неправильный конус. У нее должно быть четыре стороны.
Формы груди разделяют на несколько подвидов. Они зависят от конституции человека. Типы грудной клетки разделяются на:
- Нормостенические – коническая грудная клетка. Диаметр переднезадних сторон должен быть меньше бокового. Этим нормостеническая форма грудной клетки отличается от других видов. Промежутки между ребрами почти незаметны. Плечи находятся под углом 90 градусов по отношению к шее. Развитыми являются мышцы околоплечной зоны. Все показатели такой грудной клетки в норме,
![]()
Гиперстенические. Особенность – цилиндрическая форма. Боковой и переднезадний размеры почти равны. Показатели размеров в этом случае будут больше, чем норма. Гиперстеническая грудная клетка предполагает прямые и широкие плечи, горизонтально расположенные ребра, с узкими промежутками. Цилиндрическая грудная клетка довольно широкая, мускулатура также достаточно развита.- Астенические. Астеник имеет плоскую, узкую и немного удлиненную грудину. Переднезадний и боковой размеры будут меньше, чем в любом из описанных видов. Ключицы, ямки над и под ними хорошо выделяются. Астеническая грудная клетка отличается очень большими межреберными промежутками. Плечи обычно опущены, а мышечная система слабая.
В ходе деформации грудной клетки меняется ее форма, что оказывает негативное влияние на работу внутренних органов – сердца, легких.
В медицине различают врожденную и приобретенную деформации.
Приобретенная деформация – это искривление формы грудной клетки вследствие каких-то заболеваний, к примеру, болезней дыхательных органов, рахита, костного туберкулеза. Деформировать грудину могут ожоги в области груди и различные повреждения.
Приобретенные деформации разделяют на такие виды:
- Эмифизематозные – возникают как следствие воспалительных процессов в легких и дыхательных путях, эмфиземы. В данном случае передняя часть груди увеличивается в размерах.
- Паралитические – предпосылкой к такому изменению являются болезни легких и плевры. Паралитическая грудная клетка отличается уменьшенными параметрами.
- Ладьевидные – в верхней и средней частях груди появляются углубления в виде ладьи. Ладьевидная грудная клетка появляется из-за воспалительных процессов в спинном мозге.
- Кифосколиотические – наблюдаются в случаях изменений в строении позвоночника (формируется асимметрия грудной клетки, или же появляется кривой позвоночник).
Основные причины подобных изменений:
![]()
атрофировавшаяся костная ткань,- изменение костей в связи с возрастом,
- надрыв межпозвоночных дисков,
- переломы позвоночника,
- новообразования (опухоли),
- повреждения,
- остеопороз,
- деформация структуры позвоночника и позвонков.
Врожденная деформация грудной клетки является наиболее частым и опасным явлением. Среди изменений в этом случае выделяют несколько видов деформаций:
Воронкообразная. Нетипичные реберные хрящи или диафрагма могут дать деформирующий эффект. Этот вид характеризуется вдавленной к позвоночнику центральной частью груди. Таким образом получается воронка. Наибольшего развития подобная патология достигает к трехлетию ребенка. Если на ранних стадиях ее можно лечить с помощью гимнастики, то на поздних применяют только хирургическое вмешательство.
В мире используют более 20 видов операций для коррекции такого типа деформации.
Килевидная, или куриная. В этой ситуации разрастаются реберные хрящи. Это становится причиной выдвижения грудины вперед.
По форме такая деформация грудной клетки у ребенка напоминает киль. Если из-за этого нарушается работа внутренних органов (сердца и легких), то в возрасте 5 лет допускается оперативное лечение – торакопластика. На начальных этапах деформация грудной клетки предполагает упражнения, занятий плаванием, и использование физиотерапии. Может возникать в результате рахита.
Влияние на развитие грудной клетки оказывают такие факторы:
Дисплазия и риски деформации
В данный момент медицина пришла к выводу, что патологические формы грудной клетки являются следствием нарушений в строении белка коллагена. Это и становится причиной дисплазии соединительной ткани и как результат, появляется деформация грудной клетки у детей. Подобные изменения – это внешнее выражение дисплазии. Но существуют и другие опасности, связанные с этим явлением.
Следующим, после груди, в зоне риска оказывается сердце. Для предотвращения негативных последствий назначают обследование у кардиолога. С появлением самых первых признаков дисплазии следует обратиться за помощью к врачам. Только узконаправленный специалист назначит эффективное лечение.
И только он знает, как исправить это негативное явление. Обычно терапия такого недуга занимает много времени. Проводится как медикаментозное лечение, так и хирургическое вмешательство. С помощью лекарственных препаратов предотвращают рецидивы.
Деформация – это аномалия развития грудной клетки. Существует ряд опасных последствий подобных изменений. Они касаются органов, которые находятся в каркасе:
- Дыхательные. Впалая грудь может привести к проблемам с легкими и дыханием. Зачастую легкие уменьшаются и сморщиваются.
- Сердечно-сосудистые. Сильно деформированный грудной отдел приводит к сдавливанию сердца, провоцирует его смещение. Также подвергаются изменениям и крупные кровеносные сосуды. В большинстве случаев наблюдаются частое сердцебиение, нарушается кровоток.
Такие негативные стороны деформации грудной клетки влияют и на общее развитие детей и подростков. Они становится менее активным, снижается физическое здоровье, требуется хирургическое исправление патологии. Большинство операций проводят после 7 лет. Но после хирургического вмешательства могут возникнуть осложнения. Наиболее распространенными считаются:
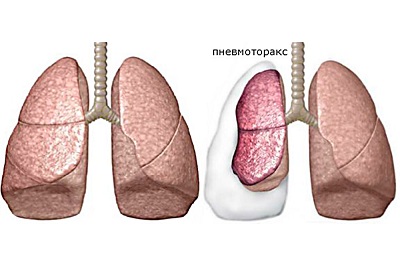
- гемоторакс – в плевральной полости (в легких) начинает скапливаться кровь,
- процессы нагноения кожи на месте раны,
![]()
пневмоторакс – легкие наполняются воздухом (в плевре),- травмы под кожей способствуют появлению гематом,
- пневмония – часто возникает после операций на груди,
- сепсис – инфицирование, которое распространяется через кровоток,
- парез кишечника – появляется из-за нарушений водно-электролитного баланса,
- воспаление сердечной мышцы.
Ко всем подобным последствиям деформации необходимо быть готовым.
Потому что в большинстве случаев патологическое развитие грудной клетки – не просто косметический дефект, а серьезное заболевание.
Методы лечения и профилактики
В зависимости от типа деформации специалист выбирает тот или иной комплекс методов лечения. На выбор влияет еще и степень тяжести болезни:
Однако такое лечение помогает не всем. Для этого способа подойдут только кости, которые способны двигаться. Если же они устойчивы и слабо поддаются внешнему влиянию, применяется хирургические методы. Наиболее частый метод Насса, или как его еще называют, стернохондопластика.
Рекомендуется делать подобную операцию детям, которые достигли 6-летнего возраста. Ребенку делают два разреза в груди и в них вставляют металлические пластины. Под их воздействием и происходит исправление формы грудины и контроль ее дальнейшего роста. В среднем подобную конструкцию устанавливают на 3-4 года. После того как пластины достанут, грудина будет держать форму самостоятельно.
Килевидная деформация. Если такая форма стала результатом изменения рахитических изменений, то для исправления дефекта нужно лечить рахит. Для маленьких детей эффективным будет прием витамина D, однако если рахит спровоцировал необратимые изменения, то потребуется более серьезное вмешательство. Это же относится и к врожденной килевидной деформации грудной клетки.
Для лечения такого вида изменений широко используют специальные корсеты, лечебную гимнастику. Но результативность этих действий ничем не подтверждена. Чаще всего такая деформация грудной клетки предполагает операцию, в частности торакопластику. Поскольку подобная деформация не оказывает негативного влияния на внутренние органы, то единственная причина исправления формы груди – эстетическая.
Существует два вида хирургического вмешательства – малоинвазивный метод и операция с открытым доступом. Чаще используют первый тип. Избежать операции можно. Для этого дефект маскируют. Женщинам устанавливают импланты в груди, а мужчинам рекомендуют специальный метод накачки мышц.
Плоская грудина. Плоская грудная клетка подвергается исправлению только при помощи консервативных методик, т.е. безоперационных. Специалист назначает плавание, физические нагрузки и дыхательную гимнастику. Таким образом достигается коррекция формы через наращивание мышц и постоянно регулируется дыхательный процесс в легких. Визуально дефекты достаточно хорошо видны и после лечения.
К способам профилактики изменений формы груди относят:
- Спортивный образ жизни. Эффективными будут упражнения для расширения грудной клетки. Постоянная тренировка предотвратит деформацию.
- Отсутствие хронических болезней органов системы дыхания. Для этого нужно не затягивать с проведением исследования при заболеваниях органов дыхания в остром периоде.
- Исключение повреждений груди.
- Профилактика рахита.

Такие действия помогут сформировать правильный костно-мышечный корсет у ребенка, подростка или взрослого.
Многих беспокоит вопрос, берут ли в армию, если деформирована грудная клетка. В большинстве случаев деформация не является предлогом для освобождения от несения воинской службы. К примеру, килевидные изменения не несут в себе опасности для здоровья и не влияют на общее развитие.
Не берут в армию, если деформация нарушает функционирование органов дыхания. Для определения степени воздействия этого фактора проводится исследование функций внешнего дыхания. Брать направление следует у терапевта.
Деформация грудной клетки у детей требует лечения. Если даже это сложное заболевание и не вредит здоровью, то портит внешний вид человека и влияет на его психологическое состояние. Поэтому, в любом случае, следует проводить лечение.
Читайте также: