Что такое узкие межреберные промежутки
В зависимости от конституционального типа у здоровых людей различают нормостеническую, астеническую и гиперстеническую формы грудной клетки(рис. 20).
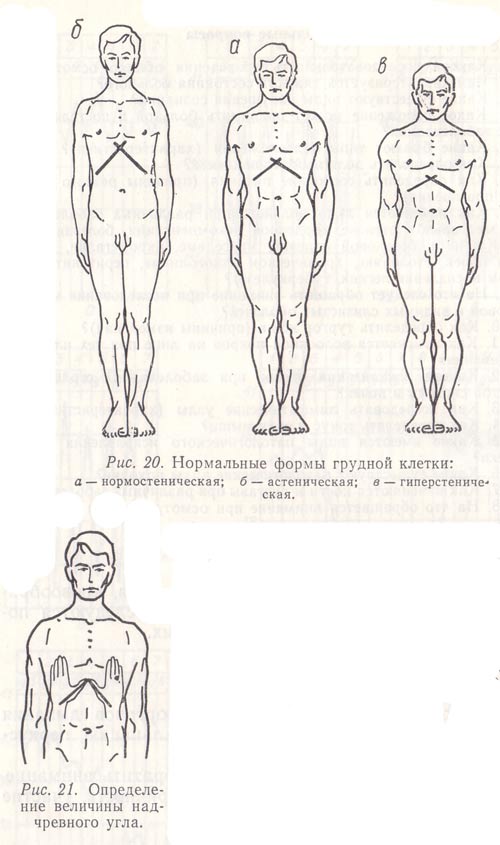
Рис. 20. Нормальные формы грудной клетки:
а — нормостеническая;
б — астеническая;
в — гиперстеничеекая.
Рис. 21. Определение величины надчревного угла.
Нормостеническая (коническая) грудная клетка напоминает усеченный конус с основанием, обращенным вверх (область плечевого пояса). Передне-задний диаметр ее меньше бокового, над- и подключичные ямки выражены слабо, ребра по боковым поверхностям направлены умеренно косо, межреберные промежутки выражены нерезко, плечи располагаются под прямым углом к шее. Мышцы плечевого пояса хорошо развиты. Надчревный угол (между реберными дугами) составляет 90°, лопатки контурируются нерезко. Для определения величины надчревного угла ладонные поверхности больших пальцев плотно прижимают к реберным дугам, а концы их упирают в мечевидный отросток (рис. 21).
Астеническая грудная клетка плоская, узкая, удлиненная (передне-задний и боковой размеры уменьшены). На ней отчетливо видны над- и подключичные ямки, хорошо выделяются ключицы, межреберные промежутки широкие, ребра по боковым поверхностям имеют более вертикальное направление. Надчревный угол меньше 90°. Плечи опущены, мышцы плечевого пояса слабо развиты, лопатки отстают от спины.
Гиперстеническая грудная клетка широкая, напоминает цилиндр. Ее передне-задний размер приблизительно равен боковому, а абсолютные величины диаметров больше диаметров нормостенической грудной клетки. Над- и подключичные ямки слабо выражены или не видны, плечи прямые, широкие. Межреберные промежутки узкие, слабо выражены. Ребра располагаются почти горизонтально. Надчревный угол тупой, лопатки плотно прилегают к грудной клетке, мускулатура ее развита хорошо.
При патологических изменениях легких и плевры либо при первичных изменениях самой грудной клетки нормальная форма ее может искажаться различным образом.
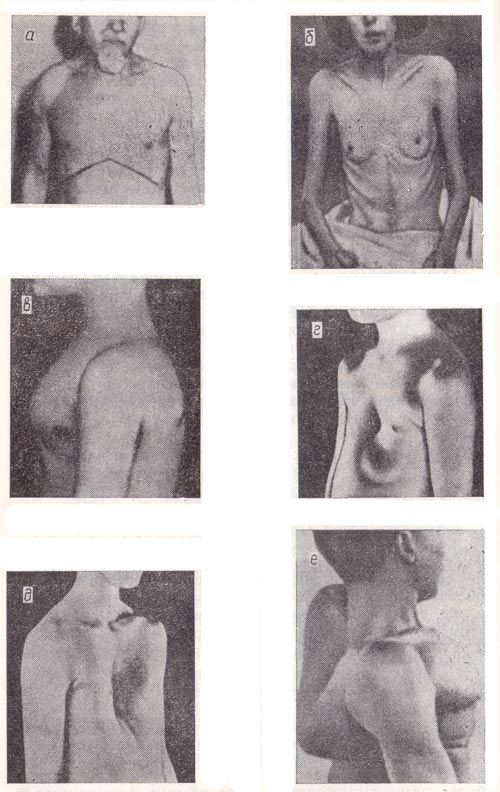
Рис. 22. Патологические формы грудной клетки:
а — эмфизематозная;
б — паралитическая (по А. А. Шелагурову, 1975);
в — рахитическая;
г — воронкообразная;
д — ладьевидная;
е — кифосколиотическая.
Эмфизематозная грудная клетка (рис. 22, а) имеет те же черты, что и гиперстеническая, но более резко выраженные. У нее еще более увеличен передне-задний диаметр, выступают надключичные ямки, ребра идут горизонтально. Такая форма грудной клетки развивается у лиц, страдающих хронической эмфиземой легких. При этом легкие незначительно спадаются во время выдоха и размеры дыхательной экскурсии грудной клетки уменьшаются. Если хронический процесс в легких сопровождается частым сильным кашлем, при котором воздух вытесняется в верхние их отделы, особенно расширяется верхняя половина грудной клетки, и она приобретает бочкообразную форму.
Паралитическая грудная клетка (рис. 22, б) характеризуется теми же чертами, что и астеническая, только более резко выраженными. Она обычно формируется у лиц, длительно страдающих заболеваниями легких и плевры с развитием в них фиброзной ткани, что приводит к их сморщиванию и уменьшению общей массы легких. В отличие от астенической грудной клетки паралитическая часто бывает асимметричной, так как у нее западение межреберных промежутков, над- или подключичных ямок обычно неодинаково с обеих сторон. Во время дыхания лопатки смещаются асинхронно.
Ладьевидная грудная клетка (рис. 22, д) отличается тем, что в верхней и средней частях грудины имеется углубление, напоминающее по форме углубление лодки. В ряде случаев такая грудная клетка встречается при заболевании спинного мозга — сирингомиелии.
Кифосколиотическая грудная клетка (рис. 22, е) бывает при искривлении позвоночника в результате патологического процесса в нем (при туберкулезе позвоночника, ревматоидном артрите и др.).
Легочные очаги или полости распада при рентгеноскопии или на рентгенограмме проицируются спереди и сзади на совершенно различные отрезки ребер. Например, если каверна располагается на уровне II ребра спереди, то по отношению к задним отрезкам ребер это будет соответствовать V или VI ребру.
Ребра не везде имеют одинаковую форму. Спереди и отчасти сбоку они более широкие и плоские, по направлению кзади они становятся несколько уже и форма их изменяется, приближаясь к трехгранной. Сзади к грудной стенке прилежит лопатка, положение которой не во всех случаях одинаково и зависит от формы грудной стенки. Большинство авторов считает, что в норме верхний край лопатки лежит на уровне II ребра, а нижний угол — на уровне VIII ребра.
Повидимому, это положение вариирует. По Брезике, нижний угол лопатки доходит до VII—VIII ребра. Отчасти это подтверждается тем, что после верхней торакопластики с резекцией 7 ребер нижний отдел лопатки в некоторых случаях хорошо западает за VIII ребро и не причиняет больному никаких неприятных ощущений. В других случаях нижний угол лопатки упирается в VIII ребро и больные жалуются на постоянные боли, ввиду чего приходится в конце концов дополнительно резецировать VIII ребро или нижний отдел лопатки.
Лопатка очень затрудняет производство верхней торакопластики, особенно тогда, когда по плану операции необходимо резецировать большие отрезки ребер. Затруднения заключаются также в том, что наиболее тяжелые нагноительные процессы после торакопластики разыгрываются именно под лопаткой, борьба же с этими нагноениями бывает иногда чрезвычайно трудной.
Межреберные промежутки сзади более узкие, чем спереди, и выполнены наружными и внутренними межреберными мышцами. Наружные межреберные мышцы начинаются у места сочленения ребер е поперечными отростками позвонков и заканчиваются у места перехода ребер в реберные хрящи; дальше они заменяются межкостными связками (lig. intercostalia externi), представляющими собой блестящие сухожильные пучки. Наружные межреберные мышцы берут начало от нижнего края вышележащего ребра и прикрепляются к верхнему краю нижележащего ребра, имея направление сверху вниз и сзади наперед.
Внутренние межреберные мышцы начинаются возле угла ребра и доходят до латерального края грудины. Они берут начало от внутреннего края вышележащего ребра и прикрепляются к верхнему краю нижележащего ребра, имея направление сверху вниз и спереди назад. Такое расположение внутренних межреберных мышц имеет практическое значение: в задних отделах, начиная от позвоночника до угла ребер, межреберные сосуды и нервы покрыты только эндоторакальной фасцией и париетальной плеврой и легко могут быть повреждены при пережигании сращений непосредственно у грудной стенки.
В промежутке между наружной и внутренней межреберной мышцей по нижнему краю каждого ребра идет бороздка (sulcus costalis), в которой заложены межреберные сосуды и нерв. Кровоток в межреберных артериях осуществляется из трех источников: 1) truncus costo-cervicalis, который дает ветвь (a. intercostalis suprema) для двух верхних межреберных промежутков; 2) грудная аорта, из которой выходят 9 пар задних межреберных артерий (аа. intercostales posteriores); 3) a. mammaria interna, от которой отходят передние межреберные артерии (аа. intercostales anteriores) — по две для каждого межреберного промежутка.
Задние и передние межреберные артерии широко анастомозируют между собой. Задние межреберные артерии, начиная от позвоночника, располагаются на внутренней поверхности ребер в sulcus costalis. Спереди от аксиллярной линии межреберные артерии вступают в межреберные проме жутки. Таким образом, дорзально от аксиллярной линии межреберные артерии защищены ребрами, а вентрально от аксиллярной линии они ребрами не защищены, так как лежат у нижнего края ребра. Практическое значение такого положения межреберных артерий заключается в том, что при необходимости производить прокол вентрально от аксиллярной линии следует направлять троакар косо к верхнему краю нижележащего ребра.
Главное предназначение грудной клетки – защита органов, которые находятся внутри нее, от внешних воздействий. С изменениями грудины сталкиваются многие дети и даже взрослые люди. Такая патология влияет на работу органов, которые находятся в зоне этого костно-мышечного каркаса.
- Причины появления изменений и их виды
- Врожденные патологии
Нормальная форма грудины и отклонения
Грудная клетка – это щит, который закрывает собой внутренние органы. К таким относятся сердце и легкие, а также крупные стволы сосудов. Все эти элементы организма должны быть закрыты и защищены.
Нормальная форма грудной клетки – неправильный конус. У нее должно быть четыре стороны.
Формы груди разделяют на несколько подвидов. Они зависят от конституции человека. Типы грудной клетки разделяются на:
- Нормостенические – коническая грудная клетка. Диаметр переднезадних сторон должен быть меньше бокового. Этим нормостеническая форма грудной клетки отличается от других видов. Промежутки между ребрами почти незаметны. Плечи находятся под углом 90 градусов по отношению к шее. Развитыми являются мышцы околоплечной зоны. Все показатели такой грудной клетки в норме,
![]()
Гиперстенические. Особенность – цилиндрическая форма. Боковой и переднезадний размеры почти равны. Показатели размеров в этом случае будут больше, чем норма. Гиперстеническая грудная клетка предполагает прямые и широкие плечи, горизонтально расположенные ребра, с узкими промежутками. Цилиндрическая грудная клетка довольно широкая, мускулатура также достаточно развита.- Астенические. Астеник имеет плоскую, узкую и немного удлиненную грудину. Переднезадний и боковой размеры будут меньше, чем в любом из описанных видов. Ключицы, ямки над и под ними хорошо выделяются. Астеническая грудная клетка отличается очень большими межреберными промежутками. Плечи обычно опущены, а мышечная система слабая.
В ходе деформации грудной клетки меняется ее форма, что оказывает негативное влияние на работу внутренних органов – сердца, легких.
В медицине различают врожденную и приобретенную деформации.
Приобретенная деформация – это искривление формы грудной клетки вследствие каких-то заболеваний, к примеру, болезней дыхательных органов, рахита, костного туберкулеза. Деформировать грудину могут ожоги в области груди и различные повреждения.
Приобретенные деформации разделяют на такие виды:
- Эмифизематозные – возникают как следствие воспалительных процессов в легких и дыхательных путях, эмфиземы. В данном случае передняя часть груди увеличивается в размерах.
- Паралитические – предпосылкой к такому изменению являются болезни легких и плевры. Паралитическая грудная клетка отличается уменьшенными параметрами.
- Ладьевидные – в верхней и средней частях груди появляются углубления в виде ладьи. Ладьевидная грудная клетка появляется из-за воспалительных процессов в спинном мозге.
- Кифосколиотические – наблюдаются в случаях изменений в строении позвоночника (формируется асимметрия грудной клетки, или же появляется кривой позвоночник).
Основные причины подобных изменений:
![]()
атрофировавшаяся костная ткань,- изменение костей в связи с возрастом,
- надрыв межпозвоночных дисков,
- переломы позвоночника,
- новообразования (опухоли),
- повреждения,
- остеопороз,
- деформация структуры позвоночника и позвонков.
Врожденная деформация грудной клетки является наиболее частым и опасным явлением. Среди изменений в этом случае выделяют несколько видов деформаций:
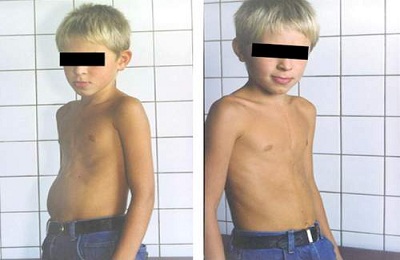
Воронкообразная. Нетипичные реберные хрящи или диафрагма могут дать деформирующий эффект. Этот вид характеризуется вдавленной к позвоночнику центральной частью груди. Таким образом получается воронка. Наибольшего развития подобная патология достигает к трехлетию ребенка. Если на ранних стадиях ее можно лечить с помощью гимнастики, то на поздних применяют только хирургическое вмешательство.
В мире используют более 20 видов операций для коррекции такого типа деформации.
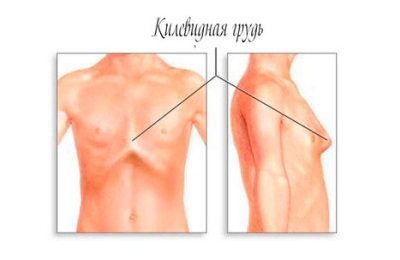
Килевидная, или куриная. В этой ситуации разрастаются реберные хрящи. Это становится причиной выдвижения грудины вперед.
По форме такая деформация грудной клетки у ребенка напоминает киль. Если из-за этого нарушается работа внутренних органов (сердца и легких), то в возрасте 5 лет допускается оперативное лечение – торакопластика. На начальных этапах деформация грудной клетки предполагает упражнения, занятий плаванием, и использование физиотерапии. Может возникать в результате рахита.
Влияние на развитие грудной клетки оказывают такие факторы:
Дисплазия и риски деформации
В данный момент медицина пришла к выводу, что патологические формы грудной клетки являются следствием нарушений в строении белка коллагена. Это и становится причиной дисплазии соединительной ткани и как результат, появляется деформация грудной клетки у детей. Подобные изменения – это внешнее выражение дисплазии. Но существуют и другие опасности, связанные с этим явлением.
Следующим, после груди, в зоне риска оказывается сердце. Для предотвращения негативных последствий назначают обследование у кардиолога. С появлением самых первых признаков дисплазии следует обратиться за помощью к врачам. Только узконаправленный специалист назначит эффективное лечение.
И только он знает, как исправить это негативное явление. Обычно терапия такого недуга занимает много времени. Проводится как медикаментозное лечение, так и хирургическое вмешательство. С помощью лекарственных препаратов предотвращают рецидивы.
Деформация – это аномалия развития грудной клетки. Существует ряд опасных последствий подобных изменений. Они касаются органов, которые находятся в каркасе:
- Дыхательные. Впалая грудь может привести к проблемам с легкими и дыханием. Зачастую легкие уменьшаются и сморщиваются.
- Сердечно-сосудистые. Сильно деформированный грудной отдел приводит к сдавливанию сердца, провоцирует его смещение. Также подвергаются изменениям и крупные кровеносные сосуды. В большинстве случаев наблюдаются частое сердцебиение, нарушается кровоток.
Такие негативные стороны деформации грудной клетки влияют и на общее развитие детей и подростков. Они становится менее активным, снижается физическое здоровье, требуется хирургическое исправление патологии. Большинство операций проводят после 7 лет. Но после хирургического вмешательства могут возникнуть осложнения. Наиболее распространенными считаются:
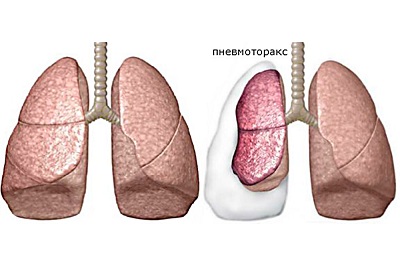
- гемоторакс – в плевральной полости (в легких) начинает скапливаться кровь,
- процессы нагноения кожи на месте раны,
![]()
пневмоторакс – легкие наполняются воздухом (в плевре),- травмы под кожей способствуют появлению гематом,
- пневмония – часто возникает после операций на груди,
- сепсис – инфицирование, которое распространяется через кровоток,
- парез кишечника – появляется из-за нарушений водно-электролитного баланса,
- воспаление сердечной мышцы.
Ко всем подобным последствиям деформации необходимо быть готовым.
Потому что в большинстве случаев патологическое развитие грудной клетки – не просто косметический дефект, а серьезное заболевание.
Методы лечения и профилактики
В зависимости от типа деформации специалист выбирает тот или иной комплекс методов лечения. На выбор влияет еще и степень тяжести болезни:
Однако такое лечение помогает не всем. Для этого способа подойдут только кости, которые способны двигаться. Если же они устойчивы и слабо поддаются внешнему влиянию, применяется хирургические методы. Наиболее частый метод Насса, или как его еще называют, стернохондопластика.
Рекомендуется делать подобную операцию детям, которые достигли 6-летнего возраста. Ребенку делают два разреза в груди и в них вставляют металлические пластины. Под их воздействием и происходит исправление формы грудины и контроль ее дальнейшего роста. В среднем подобную конструкцию устанавливают на 3-4 года. После того как пластины достанут, грудина будет держать форму самостоятельно.
Килевидная деформация. Если такая форма стала результатом изменения рахитических изменений, то для исправления дефекта нужно лечить рахит. Для маленьких детей эффективным будет прием витамина D, однако если рахит спровоцировал необратимые изменения, то потребуется более серьезное вмешательство. Это же относится и к врожденной килевидной деформации грудной клетки.
Для лечения такого вида изменений широко используют специальные корсеты, лечебную гимнастику. Но результативность этих действий ничем не подтверждена. Чаще всего такая деформация грудной клетки предполагает операцию, в частности торакопластику. Поскольку подобная деформация не оказывает негативного влияния на внутренние органы, то единственная причина исправления формы груди – эстетическая.
Существует два вида хирургического вмешательства – малоинвазивный метод и операция с открытым доступом. Чаще используют первый тип. Избежать операции можно. Для этого дефект маскируют. Женщинам устанавливают импланты в груди, а мужчинам рекомендуют специальный метод накачки мышц.
Плоская грудина. Плоская грудная клетка подвергается исправлению только при помощи консервативных методик, т.е. безоперационных. Специалист назначает плавание, физические нагрузки и дыхательную гимнастику. Таким образом достигается коррекция формы через наращивание мышц и постоянно регулируется дыхательный процесс в легких. Визуально дефекты достаточно хорошо видны и после лечения.
К способам профилактики изменений формы груди относят:
- Спортивный образ жизни. Эффективными будут упражнения для расширения грудной клетки. Постоянная тренировка предотвратит деформацию.
- Отсутствие хронических болезней органов системы дыхания. Для этого нужно не затягивать с проведением исследования при заболеваниях органов дыхания в остром периоде.
- Исключение повреждений груди.
- Профилактика рахита.

Такие действия помогут сформировать правильный костно-мышечный корсет у ребенка, подростка или взрослого.
Многих беспокоит вопрос, берут ли в армию, если деформирована грудная клетка. В большинстве случаев деформация не является предлогом для освобождения от несения воинской службы. К примеру, килевидные изменения не несут в себе опасности для здоровья и не влияют на общее развитие.
Не берут в армию, если деформация нарушает функционирование органов дыхания. Для определения степени воздействия этого фактора проводится исследование функций внешнего дыхания. Брать направление следует у терапевта.
Деформация грудной клетки у детей требует лечения. Если даже это сложное заболевание и не вредит здоровью, то портит внешний вид человека и влияет на его психологическое состояние. Поэтому, в любом случае, следует проводить лечение.
Определение вида и формы грудной клетки в норме или при патологии помогает врачам распознать особенности дыхания, понять процессы, происходящие в организме пациента. Нередко после посещения хирурга пациенты получают заключения, с которыми сложно разобраться без медицинских знаний. Понимание особенностей того или иного вида грудины поможет узнать, что происходит со здоровьем.
Какие признаки используют для определения типа грудины
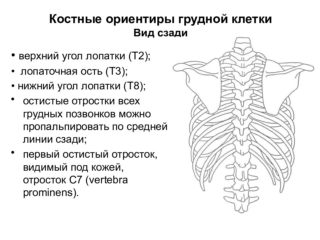
Чтобы понять, не является ли грудная клетка патологически измененной, врач проводит полное визуальное и тактильное обследование. Для этого требуется хорошее освещение. Прощупывается грудь спереди, по бокам, сзади:
- выясняется направленность реберной дуги по бокам грудной клетки (ГК);
- определяется градус надчревного угла;
- оценивается состояние углублений под или над ключицами;
- определяется уровень угла соединения рукояти грудины с телом;
- оценивается степень прилегания лопаточных костных элементов к клетке;
- определяется симметричность и состояние промежутков между ребрами;
- оцениваются параметры задней, передней и боковой части клетки.
В ходе такого осмотра опытный хирург или терапевт способен выявить, форма грудной клетки нормальная или присутствует патология.
Классификация нормальных ГК
При определении типа грудной клетки используют принятую классификацию, предполагающую деление на 3 основные типа.
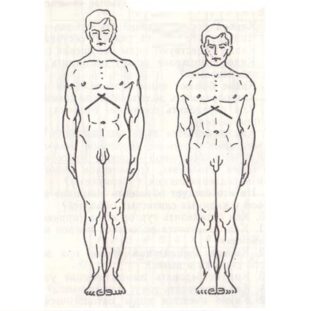
Иначе – коническая форма грудной клетки, узкая сверху и расширяется книзу. Поперечный диаметр у такой ГК будет больше, чем передне-задний, а ключичные ямки будут незаметны, как и межреберные промежутки или лопатки.
Главным отличием конической грудной клетки от других нормальных видов будет мощный, укрепленный мышечный состав плечевого пояса. Гораздо лучше, чем у других типов ГК. Между реберными дугами угол наклона будет составлять почти 90 градусов.
При измерении надчревного угла устанавливают большие пальцы на мечевидный отросток, ладони по реберным дугам. Подобный тип клетки характерен для мужчин и женщин не слишком низкого и высокого роста.
Гиперстеников называют людьми с широкой грудной клеткой. Среди других названий – цилиндрическая грудная клетка. Это широкая, хорошо развитая грудина с почти одинаковым размером в передне-заднем и поперечном диаметре.
Ребра у гиперстеников расположены почти под перпендикулярным углом, а межреберные промежутки неразличимы, как и ямки в области ключичной кости. Надчревный угол при осмотре характеризуется тупым уклоном. Мускулатура плечевого пояса у обладателей гиперстенической ГК хорошо развита. Цилиндрическая форма груди обычно встречается у совсем низких, но коренастых людей.
Широкая ГК – хорошая предпосылка для тяжелоатлетов, пловцов, борцов. Как и другой нормальный тип, не располагает к каким-либо слабостям или нарушениям.
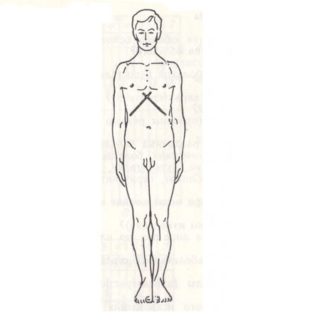
Узкая и длинная грудная клетка также может считаться вариантом нормы. Среди других ее характеристик:
- более вертикальное расположение ребер;
- четкие промежутки между ребрами;
- сильная выраженность надключичных или подключичных ямок;
- сильно очерченные лопатки;
- мышечная масса плечевого пояса слабая.
Если у человека астеническая грудная клетка, он будет сильно уязвим к ударам и ушибам плечевого пояса. Нередко у людей случается вывих или перелом. Астеническая ГК встречается в основном у людей с высоким ростом.
Патологические разновидности ГК
Форма грудной клетки может сильно меняться с возрастом. Если у детей она узкая и укороченная, имеет форму усеченной пирамиды, а также сжата по бокам, то к 6-7 годам она уже существенно изменяется. Увеличивается угол наклона ребер, она раздается вширь и ввысь.
У детей школьного возраста ГК становится более круглой, но наклон ребер все еще меньше, чем у взрослого человека. Влияет на это состояние более слабое и неглубокое дыхание. Существенные изменения начинаются в 12 лет у мальчиков и в 11 – у девочек. К 18 годам клетка уже почти полностью сформирована, начинает меняться грудной отдел.
Повлиять на развитие грудной клетки и определить ее форму могут физические упражнения, которыми занимается ребенок. Также на это влияет то, как он сидит и держит спину во время занятий. Умеренные нагрузки благоприятно влияют на развитие объема и ширины ГК.
Опасность патологического изменения грудной клетки заключается в том, что органы внутри нее будут сжаты. Это повлияет на их функциональность и может вызвать заболевания сердца, легких, аорты и других крупных сосудов.
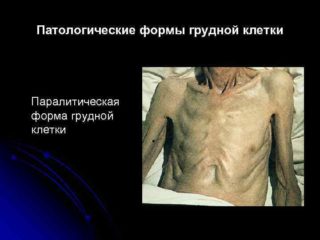
Эта форма характерна для людей с заболеваниями легочной системы. Клиническими особенностями паралитической клетки становятся:
- уменьшение естественного объема легких;
- изменение физиологических или анатомических особенностей тканей дыхательного органа;
- торс становится асимметричным, четко очерчиваются все контуры и промежутки.
Этот вариант ГК сильно похож на следующий, который развивается по мере прогрессирования основной болезни.
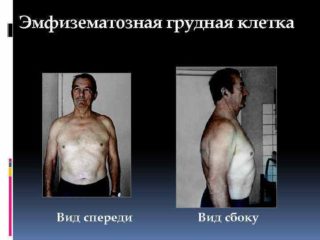
Обладает всеми чертами паралитического строения, но они становятся более выраженными, а передне-задний диаметр увеличивается. Ключичные и подключичные ямки очень отчетливые, создается ощущение, что человек становится, как скелет – одни кости и кожа.
Ребра при эмфизематозной ГК расположены строго горизонтально, параллельно полу. Причиной патологического анатомического строения становится эмфизема легких. При появлении сильного хронического кашля верхняя половина грудной клетки расширяется и становится бочкообразной.
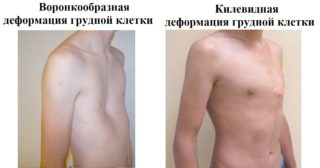
При этом заболевании грудь сбоку выглядит, как очень острая и выпуклая вперед. Единственной причиной такого нарушения считается рахит, которым человек переболел в детском возрасте. Других предпосылок для формирования куриной ГК нет.
При подобном анатомическом нарушении мечевидный отросток уходит назад вместе с частью грудины. В результате в полости образуется словно ямка, создающая сильно выраженный косметический дефект. В подавляющем большинстве случаев воронкообразная патология наблюдается уже с первых минут рождения ребенка и связана с генетическими нарушениями и аномалиями развития.
В XX веке были проведены исследования, которые доказали, что регулярные занятия плаванием с детского возраста существенно влияют на деформацию и уменьшают ее. Если к 18 годам дефект остается сильным, его устраняют хирургическим путем.
Отличается от воронкообразной формы увеличенными размерами вдавливания, расположенного вверху и посередине грудины. Внешне оно напоминает лодку. Наиболее распространенная причина такого состояния – болезни спинного мозга – сирингомиелия.
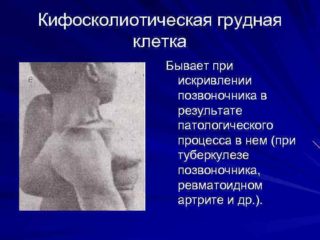
Нарушение сопровождается такими признаками и факторами:
- искривление позвоночника назад и в сторону, причиной которого становится туберкулез костей;
- при длительном течении существенно ухудшается работа сердца и легких;
- наблюдается у школьников, которые нарушают осанку и неправильно сидят за столом.
Другие деформации клетки возможны при легких и средних степенях искривления позвоночника, развивающегося на фоне различных травм. Спровоцировать деформацию может спондилоартрит и прочие инфекционные или дегенеративные процессы в костной системе.
Патологические виды грудной клетки обнаруживаются очень часто в раннем детском возрасте и по мере взросления ребенка. Однако у взрослых такое нарушение тоже может присутствовать, если оно вызвано длительной приобретенной болезнью. Серьезные деформации ГК могут вызывать проблемы с дыханием и заболевания дыхательной системы и других органов, включая костный мозг.
Диагностическое значение определения типа ГК заключается в понимании процессов, которые могли послужить причиной заболевания. Также помогает оценить потенциальную опасность для других органов.
Читайте также: