Что такое межреберный плеврит
Плеврит — одно из распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит может быть как самостоятельным заболеванием, так и осложнением других болезней, в частности онкологических.
Что такое плеврит, и когда он возникает
Плеврит — это воспаление плевры, представляющей из себя ткань, выстилающую грудную клетку изнутри (париетальная плевра) и легкое снаружи (висцеральная плевра). Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между листками) скапливается гной. Такое состояние называется эмпиемой.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и рака матки, хотя опухоли в легких и самой плевре также могут быть причиной этого осложнения. Плеврит при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне злоупотребления алкоголем), тромбоэмболии легочной артерии, инфаркта миокарда, ревматоидного артрита, заболеваний почек, печени и других органов.
Плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибковые возбудители. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Это интересно!
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл). Жидкость распределена между висцеральным и париетальным листками плевры и обеспечивает их скольжение относительно друг друга. Жидкость поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по устьям и лимфатическим сосудам. Накопление жидкости в плевральной полости происходит при нарушении этого процесса — избыточном поступлении или медленном выведении [1] .
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Интересный факт
Плеврит и сегодня очень опасное заболевание, которое ежегодно диагностируется более чем у миллиона человек [2] . А в прошлые века оно не оставляло больному человеку почти никаких шансов. Историки полагают, что именно эта болезнь стала причиной смерти французской королевы Екатерины Медичи, правившей в XVI веке.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышение температуры;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40°С);
- бледностью кожных покровов: кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — при котором дышать немного легче;
- сильным кашлем и одышкой;
- болью в грудной клетке при дыхании;
- слабостью, головной болью, ломотой в мышцах и суставах.
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинают скапливаться плевральная жидкость и гной.
Включает в себя комплекс лабораторных и инструментальных исследований и проводится под контролем пульмонолога и торакального хирурга, имеющих опыт лечения подобных пациентов.
Диагностика начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местной анестезией.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным инструментом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. Параллельно с антибиотиками выписывают противовоспалительные и обезболивающие препараты.
Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят пункцию и/или дренирование плевральной полости.
Пункция плевры выполняется после исключения у пациента нарушений свертывающей системы крови. Выполняется разметка точки пункции при рентгенологическом или ультразвуковом исследовании. Как правило, процедура проводится в положении сидя, при котором жидкость опускается в нижние отделы грудной полости, отодвигая легкое от грудной стенки, что снижает риск его повреждения. Тонкой иглой производится послойное введение анестетика в ткани грудной стенки, после чего игла вводится в плевральную полость. Пункция всегда выполняется по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов, проходящих вдоль нижнего края.
Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более литра жидкости, иначе есть риск резкого смещения внутренних органов.
Частое повторение такой операции небезопасно. При необходимости неоднократных пункций целесообразно дренирование плевральной полости силиконовым или пластиковым термопластичным дренажем. Если прогнозируются дренирование или повторные пункции в течение длительного времени (недели, месяцы), необходима установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость. Еще одно преимущество плеврального порта — возможность проводить лекарственную терапию, вводя препараты в пораженную область прямо через это устройство. Сегодня интраплевральная порт-система — один из самых современных и малотравматичных методов решения проблемы скопления плевральной жидкости.
Вне зависимости от этиологии, плеврит представляет собой очень серьезное заболевание, лечение которого требует комплексного подхода. Не может не радовать тот факт, что в настоящее время проведение операций в торакальной хирургии через большие разрезы все больше вытесняется современными малоинвазивными (малотравматичными) методиками, которые позволяют избежать серьезных травм мышц, сосудов и нервов грудной стенки, неизбежных при выполнении открытых операций.
Этот вопрос мы адресовали представителю многопрофильного медицинского центра для взрослых и детей. Рассказывает главный внештатный специалист Европейского медицинского центра, торакальный хирург г. Москвы, кандидат медицинских наук Евгений Тарабрин:
«Сложные или затяжные, резистентные к терапии плевриты требуют тщательного обследования, включая диагностические торакоскопические операции. Поэтому при выборе лечебного учреждения основное внимание следует обратить на техническую оснащенность клиники и уровень квалификации врачей. Современные методы обследования и диагностики, передовое техническое оснащение, высокотехнологичное оборудование обеспечат эффективность лечения и позволят сократить сроки пребывания в стационаре.
Хотелось бы проиллюстрировать свои слова на примере работы Европейского медицинского центра (ЕМС) — многопрофильной московской клиники с 30-летней историей. Госпиталь на ул. Щепкина, 35, обладает достаточно совершенными диагностическими и лечебными возможностями лечения плеврита, среди которых:
- ультразвуковое исследование плевральной полости;
- торакоцентез под контролем ультразвукового исследования;
- компьютерно-томографическая ангиография одной анатомической области;
- торакоскопия;
- пункция плевральной полости под контролем ультразвукового исследования;
- исследование плевральной жидкости (цитологическое, биохимическое, исследование физических свойств);
- внутриплевральное введение лекарственных препаратов;
- дренирование плевральной полости с использованием видеоэндоскопических технологий;
- удаление дренажа из плевральной полости;
- облитерация плевральной полости;
- комбинированная операция удаления новообразования легкого и коррекция плевральной полости: торакомиопластика, транспозиция диафрагмы;
- интраоперационная внутриплевральная гипертермическая химиотерапия.
В ЕМС мы не только проводим консервативное лечение плеврита, но и выполняем все основные виды оперативных вмешательств на органах грудной полости. Приоритет отдается малоинвазивным хирургическим воздействиям, при которых используется современное видеоэндоскопическое (торакоскопическое, лапароскопическое) оборудование и роботизированная хирургическая система.
При наличии показаний выполняются и открытые хирургические операции. В каждом из случаев решение о методах лечения принимается на междисциплинарных консилиумах с участием пульмонологов, врачей общей практики, торакальных хирургов, специалистов по лучевой диагностике, патоморфологов. Это позволяет выбирать оптимальную тактику лечения.
Важно отметить, что в EMC трудятся высококвалифицированные врачи с опытом работы в профильных клиниках Германии, Бельгии и США, в том числе врачи редких специальностей. Мы осуществляем лечение плеврита в полном соответствии с европейскими и американскими стандартами, что подтверждается наличием у клиники международной аккредитации JCI.
Помимо лечения больных с доброкачественными заболеваниями легких, важным направлением деятельности торакальных хирургов является хирургическая онкология. Это хирургическое лечение рака легкого, опухолей средостения, опухолей диафрагмы и вилочковой железы, а также метастазов опухолей других органов в легкие.
- медицинскую деятельность на основании лицензии ЛО-77-01-019876, выданной Департаментом здравоохранения города Москвы 10 апреля 2020 года;
- высокотехнологичную медицинскую деятельность на основании лицензии ФС-99-01-009514, выданной Федеральной службой по надзору в сфере здравоохранения 25 апреля 2018 года.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.
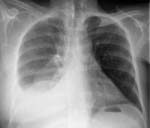
Плеврит – различные в этиологическом отношении воспалительные поражения серозной оболочки, окружающей легкие. Плеврит сопровождается болями в грудной клетке, одышкой, кашлем, слабостью, повышением температуры, аускультативными феноменами (шумом трения плевры, ослаблением дыхания). Диагностика плеврита осуществляется с помощью рентгенографии (-скопии) грудной клетки, УЗИ плевральной полости, плевральной пункции, диагностической торакоскопии. Лечение может включать консервативную терапию (антибиотики, НПВС, ЛФК, физиотерапию), проведение серии лечебных пункций или дренирования плевральной полости, хирургическую тактику (плевродез, плеврэктомию).
МКБ-10

- Причины плеврита
- Патогенез
- Классификация
- Симптомы плевритов
- Сухой плеврит
- Экссудативный плеврит
- Осложнения
- Диагностика
- Лечение плеврита
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины плеврита
Зачастую плеврит не является самостоятельной патологией, а сопровождает ряд заболеваний легких и других органов. По причинам возникновения плевриты делятся на инфекционные и неинфекционные (асептические).
Причинами плевритов инфекционной этиологии служат:
- бактериальные инфекции (стафилококк, пневмококк, грамотрицательная флора и др.);
- грибковые инфекции (кандидоз, бластомикоз, кокцидиоидоз);
- вирусные, паразитарные (амебиаз, эхинококкоз), микоплазменные инфекции;
- туберкулезная инфекция (выявляется у 20% пациентов с плевритом);
- сифилис, сыпной и брюшной тифы, бруцеллез, туляремия;
- хирургические вмешательства и травмы грудной клетки;
Плевриты неинфекционной этиологии вызывают:
- злокачественные опухоли плевры (мезотелиома плевры), метастазы в плевру при раке легкого, раке молочной железы, лимфомы, опухоли яичников и др. (у 25% пациентов с плевритом);
- диффузные поражения соединительной ткани (системная красная волчанка, ревматоидный артрит, склеродермия, ревматизм, системный васкулит и др.);
- ТЭЛА, инфаркт легкого, инфаркт миокарда;
- прочие причины (геморрагические диатезы, лейкозы, панкреатит и т. д.).
Патогенез
Механизм развития плевритов различной этиологии имеет свою специфику. Возбудители инфекционных плевритов непосредственно воздействуют на плевральную полость, проникая в нее различными путями. Контактный, лимфогенный или гематогенный пути проникновения возможны из субплеврально расположенных источников инфекции (при абсцессе, пневмонии, бронхоэктатической болезни, нагноившейся кисте, туберкулезе). Прямое попадание микроорганизмов в плевральную полость происходит при нарушении целостности грудной клетки (при ранениях, травмах, оперативных вмешательствах).
Плевриты могут развиваться в результате повышения проницаемости лимфатических и кровеносных сосудов при системных васкулитах, опухолевых процессах, остром панкреатите; нарушения оттока лимфы; снижения общей и местной реактивности организма.
Незначительное количество экссудата может обратно всасываться плеврой, оставляя на ее поверхности фибриновый слой. Так происходит формирование сухого (фибринозного) плеврита. Если образование и накопление выпота в плевральной полости превышает скорость и возможность его оттока, то развивается экссудативный плеврит.
Острая фаза плевритов характеризуется воспалительным отеком и клеточной инфильтрацией листков плевры, скоплением экссудата в плевральной полости. При рассасывании жидкой части экссудата на поверхности плевры могут образовываться шварты - фибринозные плевральные наложения, ведущие к частичному или полному плевросклерозу (облитерации плевральной полости).
Классификация
Наиболее часто в клинической практике используется классификация плевритов, предложенная в 1984 г. профессором СПбГМУ Н.В. Путовым.
По этиологии:
- инфекционные (по инфекционному возбудителю – пневмококковый, стафилококковый, туберкулезный и др. плевриты)
- неинфекционные (с обозначением заболевания, приводящего к развитию плеврита – рак легкого, ревматизм и т. д.)
- идиопатические (неясной этиологии)
По наличию и характеру экссудата:
- экссудативные (плевриты с серозным, серозно-фибринозным, гнойным, гнилостным, геморрагическим, холестериновым, эозинофильным, хилезным, смешанным выпотом)
- фибринозные (сухие)
По течению воспаления:
- острые
- подострые
- хронические
По локализации выпота:
- диффузные
- осумкованные или ограниченные (пристеночный, верхушечный, диафрагмальный, костодиафрагмальный, междолевой, парамедиастинальный).
Симптомы плевритов
Как правило, являясь вторичным процессом, осложнением или синдромом других заболеваний, симптомы плеврита могу превалировать, маскируя основную патологию. Клиника сухого плеврита характеризуется колющими болями в грудной клетке, усиливающимися при кашле, дыхании и движении. Пациент вынужден принимать положение, лежа на больном боку, для ограничения подвижности грудной клетки. Дыхание поверхностное, щадящее, пораженная половина грудной клетки заметно отстает при дыхательных движениях. Характерным симптомом сухого плеврита является выслушиваемый при аускультации шум трения плевры, ослабленное дыхание в зоне фибринозных плевральных наложений. Температура тела иногда повышается до субфебрильных значений, течение плеврита может сопровождаться ознобами, ночным потом, слабостью.
Диафрагмальные сухие плевриты имеют специфическую клинику: боли в подреберье, грудной клетке и брюшной полости, метеоризм, икота, напряжение мышц брюшного пресса.
Развитие фибринозного плеврита зависит от основного заболевания. У ряда пациентов проявления сухого плеврита проходят спустя 2-3 недели, однако, возможны рецидивы. При туберкулезе течение плеврита длительное, нередко сопровождающееся выпотеванием экссудата в плевральную полость.
Начало плевральной экссудации сопровождает тупая боль в пораженном боку, рефлекторно возникающий мучительный сухой кашель, отставание соответствующей половины грудной клетки в дыхании, шум трения плевры. По мере скапливания экссудата боль сменяется ощущением тяжести в боку, нарастающей одышкой, умеренным цианозом, сглаживанием межреберных промежутков. Для экссудативного плеврита характерна общая симптоматика: слабость, фебрильная температура тела (при эмпиеме плевры – с ознобами), потеря аппетита, потливость. При осумкованном парамедиастинальном плеврите наблюдается дисфагия, осиплость голоса, отеки лица и шеи. При серозном плеврите, вызванном бронхогенной формой рака, нередко наблюдается кровохарканье. Плевриты, вызванные системной красной волчанкой, часто сочетаются с перикардитами, поражениями почек и суставов. Метастатические плевриты характеризуются медленным накоплением экссудата и протекают малосимптомно.
Большое количество экссудата ведет к смещению средостения в противоположную сторону, нарушениям со стороны внешнего дыхания и сердечно-сосудистой системы (значительному уменьшению глубины дыхания, его учащению, развитию компенсаторной тахикардии, снижению АД).
Осложнения
Исход плеврита во многом зависит от его этиологии. В случаях упорного течения плеврита в дальнейшем не исключено развитие спаечного процесса в полости плевры, заращение междолевых щелей и плевральных полостей, образование массивных шварт, утолщение плевральных листков, развитие плевросклероза и дыхательной недостаточности, ограничение подвижности купола диафрагмы.
Диагностика
Наряду с клиническими проявлениями экссудативного плеврита при осмотре пациента выявляется асимметрия грудной клетки, выбухание межреберных промежутков на соответствующей половине грудной клетки, отставание пораженной стороны при дыхании. Перкуторный звук над экссудатом притуплен, бронхофония и голосовое дрожание ослаблены, дыхание слабое или не выслушивается. Верхняя граница выпота определяется перкуторно, при рентгенографии легких или при помощи УЗИ плевральной полости.

При проведении плевральной пункции получают жидкость, характер и объем которой зависит от причины плеврита. Цитологическое и бактериологическое исследование плеврального экссудата позволяет выяснить этиологию плеврита. Плевральный выпот характеризуется относительной плотностью выше 1018-1020, многообразием клеточных элементов, положительной реакцией Ривольта.
В крови определяются повышение СОЭ, нейтрофильный лейкоцитоз, увеличение значений серомукоидов, сиаловых кислот, фибрина. Для уточнения причины плеврита проводится торакоскопия с биопсией плевры.
Лечение плеврита
Лечебные мероприятия при плеврите направлены на устранение этиологического фактора и облегчение симптоматики. При плевритах, вызванных пневмонией, назначается антибиотикотерапия. Ревматические плевриты лечатся нестероидными противовоспалительными препаратами, глюкокортикостероидами. При туберкулезных плевритах лечение проводится фтизиатром и заключается в специфической терапии рифампицином, изониазидом и стрептомицином на протяжении нескольких месяцев.
С симптоматической целью показано назначение анальгетиков, мочегонных, сердечно-сосудистых средств, после рассасывания выпота - физиотерапии и лечебной физкультуры.
При экссудативном плеврите с большим количеством выпота прибегают к его эвакуации путем проведения плевральной пункции (торакоцентеза) или дренирования. Одномоментно рекомендуется эвакуировать не более 1-1,5 л экссудата во избежание сердечно-сосудистых осложнений (вследствие резкого расправления легкого и обратного смещения средостения). При гнойных плевритах проводится промывание плевральной полости антисептическими растворами. По показаниям внутриплеврально вводятся антибиотики, ферменты, гидрокортизон и т. д.
В лечении сухого плеврита помимо этиологического лечения пациентам показан покой. Для облегчения болевого синдрома назначаются горчичники, банки, согревающие компрессы и тугое бинтование грудной клетки. С целью подавления кашля назначают прием кодеина, этилморфина гидрохлорида. В лечении сухого плеврита эффективны противовоспалительные средства: ацетилсалициловая кислота, ибупрофен и др. После нормализации самочувствия и показателей крови пациенту с сухим плевритом назначают дыхательную гимнастику для профилактики сращений в полости плевры.
С целью лечения рецидивирующих экссудативных плевритов проводят плевродез (введение в плевральную полость талька или химиопрепаратов для склеивания листков плевры). Для лечения хронического гнойного плеврита прибегают к хирургическому вмешательству – плеврэктомии с декорткацией легкого. При развитии плеврита в результате неоперабельного поражения плевры или легкого злокачественной опухолью по показаниям проводят паллиативную плеврэктомию.
Прогноз и профилактика
Малое количество экссудата может рассасываться самостоятельно. Прекращение экссудации после устранения основного заболевания происходит в течение 2-4 недель. После эвакуации жидкости (в случае инфекционных плевритов, в т. ч. туберкулезной этиологии) возможно упорное течение с повторным скоплением выпота в полости плевры. Плевриты, вызванные онкологическими причинами, имеют прогрессирующее течение и неблагоприятный исход. Неблагоприятным течением отличается гнойный плеврит.
Пациенты, перенесшие плеврит, находятся на диспансерном наблюдении на протяжении 2-3 лет. Рекомендуется исключение профессиональных вредностей, витаминизированное и высококалорийное питание, исключение простудного фактора и переохлаждений.
В профилактике плевритов ведущая роль принадлежит предупреждению и лечению основных заболеваний, приводящих к их развитию: острой пневмонии, туберкулеза, ревматизма, а также повышению сопротивляемости организма по отношению к различным инфекциям.
Из всех заболеваний органов дыхания, наиболее тяжелыми являются воспаления нижних дыхательных путей, а из них опасной формой воспаления является плеврит.
В этой статье мы рассмотрим, что это такое, расскажем о симптомах и лечении плеврита легких.
Можно ли лечить и как лечить воспаление плевры народными средствами.
- Что такое плеврит
- Классификация (виды болезни)
- Причины возникновения
- Симптомы плеврита легких
- Осложнения
- Диагностика
- Лечение плеврита
- Хирургическая операция (торакоцентез)
- Физиотерапевтические процедуры
- Лечение плеврита легких народными средствами
- Профилактика
- Прогноз
Что такое плеврит
Плеврит легких — это воспалительный процесс в плевральной оболочке, приводящий к накоплению жидкостного содержимого (экссудата или фибрина) в полости плевры.
Возникает как патологическое состояние, после различных инфекционных заболеваний легких или прилежащих к ним образований. Очень редко возникает как самостоятельное заболевание.
Плевра представляет собой мембранную оболочку, которая окружает поверхность легких. Она состоит из пары лепестков, которые выстилают диафрагму, средостение и внутреннюю поверхности грудной полости.
У здоровых людей в плевральной полости содержится смазка в виде серозной жидкости, она способствует скольжению легких при дыхании. Остатки жидкости всасываются лимфатическими и кровеносными сосудами.
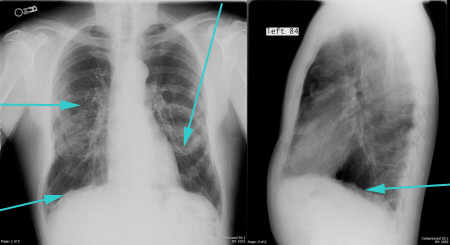
При начавшемся воспалительном или инфекционном процессе происходит отек, расширение сосудов, нарушается их проницаемость.
Через двое суток от начала воспаления наступает тромбоз сосудов. Плевра отекает, начинается клеточная инфильтрация. Затем появляется экссудат.
В зависимости от вида воспаления, он может быть гнойным, серозным, фибринозным, геморрагическим. После лечения экссудат может рассасываться, с последующим формированием спаечного процесса. Экссудат гнойного характера не рассасывается, устраняется только хирургическим путем.
Плеврит легких чаще выявляется у пожилых мужчин в возрасте 60-70 лет.
Классификация (виды болезни)
Все плевриты по этиологии разделяются на:
- Инфекционные. Возбудителем могут быть стафилококки, стрептококки, микоплазмы, грибки, род условно-патогенных бактерий (клебсиеллы), микобактерии туберкулеза.
- Неинфекционные (асептические). Развитию способствуют онкологические заболевания, аутоиммунные патологии (красная волчанка, Базедова болезнь), болезни желудочно-кишечного тракта, инфаркт миокарда, травмирование грудной полости.
По клинике воспаления плевриты легких делят на:
- сухой плеврит (невыпотной);
- экссудативный (выпотной);
- туберкулезный.
По составу содержимого экссудативный плеврит бывает:
- Серозно-фибринозный — воспалительный процесс, характеризующийся накоплением серозного содержимого. На плевральной поверхности образуется фибрин.
- Геморрагический — воспаление плевры, проявляющееся скоплением кровяного экссудата в ее полости.
- Гнойный. Проявляется образованием гнойного содержимого в плевральной полости. Может быть осумкованным или разлитым. При осумкованной форме гной находится в ограниченном пространстве. Разливной гнойный плеврит начинается после прорыва гноя в полость плевры.
Если плеврит легких начинается во время пневмонии, он называется парапневмоническим, если после перенесенной пневмонии — метапневмоническим.
Парапневмонический плеврит начинается остро, при наличии пневмонии. Беспокоит влажный кашель, одышка, болезненность в груди при дыхании. Количество экссудата небольшое.
Метапневмонический возникает чаще у ослабленных лежачих больных. Начинается после пневмонии, тяжело поддается лечению и в большинстве случаев осложняется эмпиемой плевры (пиоторакс, гнойный плеврит).
Причины возникновения
Инфекции нижних дыхательных путей часто способствуют развитию плеврита легких. Из первичного очага при туберкулезе легких, пневмонии, абсцессе, патогенные организмы по кровеносному руслу или лимфе попадают в плевральную полость и вызывают ее воспаление.
Инфицирование плевры может произойти во время внутриполостной операции или при травме грудной клетки.
Сопутствующие болезни неинфекционного происхождения также могут стать причиной развития плеврита. При онкологических заболеваниях выделяются метастазы, при попадании в плевру, они способствуют выделению экссудата. Инфаркт миокарда очень часто осложняется выпотным плевритом.
При тяжелых нарушениях иммунной системы (ревматоидный артрит, геморрагический васкулит, красная волчанка) развивает экссудативный плеврит. При таких поражениях бывает двусторонний.
У пожилых мужчин плеврит может начаться из-за воспаления поджелудочной железы. При остром панкреатите, ферменты оказывают токсическое действие на плевральную оболочку, вызывая образование фибрина.
Симптомы плеврита легких

Симптоматика плеврита зависит от формы воспаления и его стадии.
Главным симптомом сухого плеврита является кашель, который вызывает боль в груди. Если больной ложится на больной бок, неприятные ощущения уменьшаются. Наблюдается гипертермия до субфебрильных цифр, сухой кашель, общая слабость. При дыхании отмечается отставание грудной клетки в дыхании с патологической стороны.
Экссудативный плеврит развивается остро, появляется лихорадка, потливость, симптомы интоксикации. Отмечается быстрое нарастание одышки, чувство тяжести в груди. Больному тяжело лежать, он занимает вынужденное сидячее положение.
Симптомы серозно-фибринозного плеврита. Характеризуется скоплением серозного экссудата. Сначала развивается бессимптомно, затем появляется болезненное дыхание, сухой непродуктивный кашель, гипертермия,
Симптомом геморрагического плеврита является чувство сдавления в грудной клетке, сильная интоксикация, бледность кожных покровов, кашель с прожилками крови.
Гнойный плеврит характеризует стойкое повышение температуры до 39-40 С, боль при дыхании, одышка, слабость, потливость.
Туберкулезный плеврит характеризуется скачками субфебрильной температуры, одышкой, сухим кашлем, болью в мышцах. Часто переходит в эмпиему легких.
Осложнения
При своевременном выявлении причины заболевания и правильном лечении болезнь заканчивается полным выздоровлением.
В отдельных случаях развиваются такие осложнения:
- Спаечный процесс в легких. Представляет собой рубцовые образования в соединительной ткани плевры. Чаще формируются после экссудативного плеврита. При множественных спайках нарушается дыхательная система легких.
- Формирование плевральных шварт. Характеризуются фибринозными наслоениями на поверхности плевры. Возникают как после выпотного плеврита, так и после сухого. Чаще локализуются в верхних отделах легких. Пациентов с этим осложнением беспокоит одышка, тяжесть в груди при физической нагрузке.
- Пневмосклероз. Процесс, при котором происходит замена ткани легких на грубую соединительную ткань. На участках пневмосклероза легочная ткань теряет свою эластичность и не выполняет газообменную функцию.
- Эмпиема плевры. Опасное осложнение плеврита, приводящее к гангрене легкого. Характеризуется высокой температурой тела до 40 С, нестерпимой болью в груди. Развивается сердечная и дыхательная недостаточность. Что чаще всего приводит к смертельному исходу.
- Дыхательная недостаточность. Гнойное воспаление или обширное воспаление плевры может вызвать дыхательную недостаточность.
Диагностика
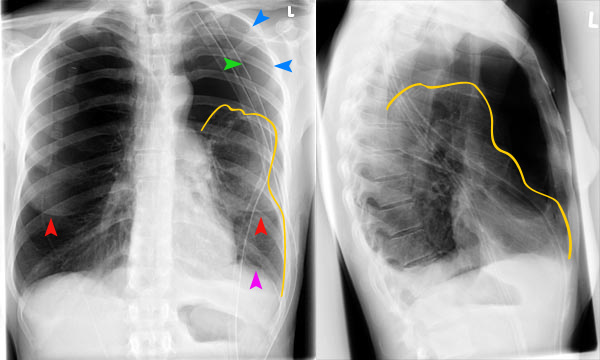
Диагностические мероприятия включают:
- осмотр и опрос больного;
- клиническое обследование;
- рентгенологическое исследование и компьютерная томография;
- ультразвуковое исследование;
- общий анализ крови;
- плевральная пункция.
При осмотре больного с плевритом легких видна асимметрия грудной клетки, больная часть отстает в акте дыхания. При большом скоплении выпота может наблюдаться синюшность кожных покровов, так как нарушается кровоснабжение в шейных венах из-за сдавления. Больная сторона грудной клетки выглядит объемней.
При перкуссии отмечается ослабление перкуторного звука, причем верхняя граница представляет собой косую линию-Дамуазо, которая хороша видна на рентгенографии. При выслушивании легких фонендоскопом отчетливо слышен шум трения плевры, он похож на скрип снега. Дыхание в местах скопления жидкости резко ослаблено.
На рентгенографии симптомы выпотного плеврита легких отображаются как интенсивное однородное затемнение в нижних долях органа. Высокое стояние диафрагмы наблюдается при небольшом скоплении жидкости. Средостение смещено к здоровому легкому. При выполнении снимка в латеропозиции (больной ложится на бок) происходит горизонтальное смещение экссудата.
Не выпотной плеврит легких на снимке проявляется интенсивными тенями неоднородной структуры, синусы не определяются. Подвижность плевры резко ограничена.
В общем анализе крови при плеврите происходит сдвиг лейкоцитарной формулы влево, повышение уровня лейкоцитов, увеличение СОЭ. Эозинофилия и моноцитоз характерны для туберкулезного плеврита.
Биохимический анализ крови показывает наличие фибриногена и высокий уровень сиаловых кислот.
Основным информативным методом диагностики является торакоцентез (плевральная пункция). Пациенту делается прокол плевральной полости под местной анестезией с целью забора жидкости. Исследование экссудата помогает определить форму плеврита и инфекционного возбудителя болезни.
При туберкулезном, травматическом плеврите в экссудате видны эритроциты. Цвет может варьироваться от розового до насыщено-красного.
При гнойном процессе экссудат мутный серого или серо-зеленого цвета, при начавшейся гангрене может иметь зловонный запах. Если экссудат прозрачный и без запаха диагностируется серозный плеврит.
На ультразвуковом исследовании отмечается повышенная эхогенность в месте скопления жидкости, утолщение плевры.
Лечение плеврита
Главный принцип в лечении плеврита – это выявление и терапия основного заболевания. Больным плевритом легких необходимо сбалансированное питание с высоким содержанием витаминов. Показан строгий постельный режим.
Оперативное вмешательство при плеврите у взрослых необходима при гнойном воспалении.
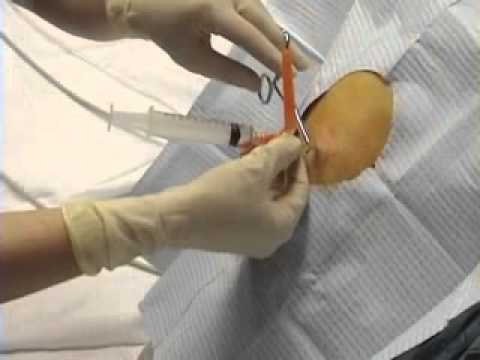
Торакоцентез — является мерой неотложной помощи. При большом количестве выпота проводят плевральную пункцию, для освобождения полости от жидкости.
Процедура проходит в несколько этапов.
За один раз удаляют не более 1 литра экссудата. Выкачивание большого количества экссудата может привести к острой сердечной недостаточности и резкому расправлению легкого.
При необходимости в полость вводят антибактериальные препараты. После окончания процедуры проводят тугое бинтование грудной клетки для предупреждения коллапса.
Медикаментозное лечение
- Антибактериальная терапия. Плеврит легких инфекционной этиологии лечится антибиотиками. Обычно применяются амоксиклав, цефтриаксон, цефотаксим, сумамед. В терапии туберкулезного плеврита применяется рифампицин, изониазид.
- Кортикостероидная терапия. Лечение плеврита при аутоиммунных патологиях заключается в использовании гормональных препаратов. Применяется преднизолон.
Также в терапии плеврита используются симптоматические средства:
- Противокашлевые препараты. Больных плевритом беспокоит сухой мучительный кашель. Поэтому им назначаются средства, угнетающие кашлевой рефлекс-кодеин, синекод.
- Мочегонные препараты. Для выведения лишней жидкости из организма необходимо применение мочегонных средств — фуросемид.
- Нестероидные противовоспалительные средства. Для устранения болевого синдрома и снятия воспаления применяют лекарства — бутадион, ибупрофен, анальгин.
- Сердечные гликозиды. Для улучшения сократительной функции миокарда — коргликон.
- Бронходилататоры. Для расширения бронхов назначают эуфиллин, беродуал. Расслабляют мускулатуру бронхов, улучшают функцию дыхательных мышц.
- Инфузионная терапия. При сильной интоксикации используют внутривенно раствор Рингера.
Эффективны в лечении плеврита физиотерапевтические процедуры. С их помощью быстрее происходит эвакуация выпота, а также рассасываются спайки.
Из физиотерапевтических процедур применяется:
- электрофорез с хлоридом кальция;
- прогревание;
- различные компрессы.
Если плеврит вызван метастазированием опухоли, проводится химиотерапия.
Лечение плеврита должно проходить в условиях стационара под наблюдением специалистов. Терапия длительная от 2 до 4 недель.
Сочетание традиционной медицины и лечение плеврита народными средствами поможет более эффективно и быстро справиться с этим заболеванием.
Лечение плеврита народными средствами заключается в облегчении его симптомов.
Народные рецепты на основе аниса помогают устранить кашель, обладают бронхорасширяющим действием:
- 1 ч. ложку плодов аниса заварить 1 стаканом кипятка. Оставить настаиваться в течение 20 минут. Пить по ¼ стакана 4 раза в день за 30 минут до еды.
Отхаркивающее средство на основе редьки и меда:
- черную редьку среднего размера натереть на мелкой терке, отжать сок. Столовую ложку сока черной редьки смешать с 1 столовой ложкой меда. Употреблять по 2 ст. ложки за 15-20 минут до еды, 3-4 раза в день.
Народные рецепты с медом обладают противовоспалительным и иммуностимулирующим действием.

Муколитическое средство при плеврите:
- взять 2 ст. ложки сливочного масла, 2 вареных куриных желтка, 1 ч. л муки, 2 ч. ложки меда. Смешать все ингредиенты и принимать по чайной ложке 5 раз в день.
Хороший эффект дает лечение народными средствами в виде компрессов и растирок:
- растирка с камфорой. Камфорное масло 50 мл смешать с 5 мл масла эвкалипта. Растирать грудную клетку 2 раза в день;
- компресс согревающий с животным жиром. 250 г барсучьего жира (можно заменить свиным) смешать с 4 листьями алоэ. Алоэ следует измельчить. Добавить к ингредиентам 4 ст. ложки меда, все смешать. Вылепить лепешку и завернуть в марлевую ткань. Прикладывать к грудной клетке 3 раза в день.
В домашних условиях плеврит можно вылечить с помощью луковых ингаляций. В этом овоще содержатся фитонциды, которые способствуют очищению и укреплению дыхательной системы.
- луковицу почистить, нарезать на мелкие части. Положить их на марлевую салфетку, свернуть ее. Дышать над луковым мешочком 3-4 раза в день.
Лечение народными средствами плеврита можно начинать только после консультации с врачом. Народные рецепты являются вспомогательной терапией в лечении плеврита, поэтому должны применяться вместе с современными лекарственными препаратами. Лечение плеврита в домашних условиях возможно только на стадии выздоровления.
Профилактика
Профилактические мероприятия основываются на своевременном выявлении и лечении заболеваний, вызывающих воспаление.
Чтобы снизить вероятность заболевания необходимо соблюдать правила:
- Укрепление иммунитета. В сезон подъема заболеваемости принимайте комплексные витамины.
- Отказ от вредных привычек. Курение вредит легким и способствует развитию в них патологических процессов.
- Не занимайтесь самолечением. При появлении даже не сильного кашля следует обследоваться у врача.
- Заниматься спортом. Физическая активность повышает сопротивляемость организма.
- Вовремя лечить вирусные заболевания. Очень часто позднее лечение ОРВИ приводит к развитию осложнений, в том числе и к плевриту.
- Проходить профилактическое обследование. 1 раз в год необходимо проходить флюорографию. Она поможет выявить различные патологии на ранних стадиях.
- Прогулки на свежем воздухе. Укрепляют дыхательную систему, способствуют ее очищению.
Прогноз
При адекватном лечении сухие плевриты имеют благоприятный прогноз. Но могут остаться пожизненные изменения в плевре – спайки, пневмофиброз, шварты.
Неблагоприятный прогноз имеет гнойный плеврит легких. Тяжело поддается лечению. Имеет вероятность прорыва гнойного содержимого в грудную клетку, что может привести к сепсису.
Туберкулезный плеврит имеет способность неоднократно повторяться, поэтому больные должны находиться под тщательным медицинским контролем в течение 2 месяцев.
Плеврит легких при наличии онкологии также заканчивается неблагоприятно. Метастазы разрушают плевру, приводя к сильной интоксикации и развитию дыхательной недостаточности.
Читайте также:


