Что помогает при грудном радикулите
Радикулит – это острое воспаление в области корешков спинного мозга, формирующееся в результате раздражения или сдавливания. Типичными проявлениями радикулита у беременных будут боли в спине по ходу нерва. Радикулит может возникать в области любых корешков, но чаще всего затрагивается пояснично-крестцовая зона, а которую ложится наибольшая нагрузка при вынашивании плода.
Сложностью подобного заболевания будет нарушение двигательной активности будущей мамы, изменения тела и многочисленные ограничения в применении медикаментов, которыми традиционно лечится радикулит.
Причины
Радикулит — это воспаление нервных корешков, расположенных между позвоночными дисками. Часто этому заболеванию подвержены корящие мамы. Это сказываются длительные ношения на руках ребёнка.
Появлению радикулита способствуют следующие факторы:
- межпозвоночные грыжи;
- заболевания позвоночника;
- инфекционные заболевания;
- нарушенный обмен веществ;
- регулярные нагрузки на позвоночник;
- малоподвижный образ жизни;
- неправильная осанка.
Не так давно учёные выяснили, что еще одной причиной радикулита может стать стресс. Те, кто регулярно подвергаются воздействию стрессовых ситуаций, чаще остальных страдают данным заболеванием.
Симптомы
Первым признаком радикулита является резкая боль. От того, в каком месте локализуется заболевание, зависит и место боли.
Шейный радикулит, симптомы:
- резкая боль в области шеи (поворот головы также вызывает боль);
- головокружение;головные боли;
- ухудшение слуха;
- неровная походка.
Для грудного радикулита характерны боли в области грудной клетки.
Пояснично-крестцовый радикулит распознается по резким болям в области спины, как в состоянии покоя, так и во время движения/поворотов/наклонов.
Диагностировать радикулит у кормящей мамы может врач-невропатолог. Он уже после пальпации поставит предварительный диагноз, который необходимо будет подтвердить следующими исследованиями:
- МРТ (магнитно-резонансная томография);
- КТ (компьютерная томография);
- ЭМГ (исследование, которое показывает электрическую активность мышц в состоянии покоя и во время сокращения).
Вышеуказанные исследования позволяют не только подтвердить диагноз, но еще и показать компрессию корешков и насколько они повреждены.
Также врач-невропатолог может назначить кормящей маме неврологическое обследование, которое должно показать, насколько активны и чувствительны её рефлексы.
Рентген кормящим мамам не назначается.
Осложнения
На первый взгляд может показаться, что радикулит — это не тяжёлое заболевание, сопровождающееся болями в спине. Это мнение ошибочно, так как в случае игнорирования заболевания или притупления боли обезболивающими препаратами, последствия могут быть необратимыми. В первую очередь страдает весь опорно-двигательный аппарат.
Если вовремя начать лечение, можно избежать следующих последствий:
- появления протрузий, затем грыжи;
- выпадения грыжи диска;
- паралича конечностей;
- нарушения работы всех внутренних органов.
Любое заболевание требует своевременного лечения. Если у вас вдруг появились боли в спине, найдите время посетить врача и пройти обследование. Это облегчит лечение и избавит от многих проблем в будущем.
Лечение
Всё, что должна сделать кормящая мама, если подозревает у себя наличие радикулита — как можно быстрее обратиться к невропатологу. Заниматься самолечением в данном случае не стоит. Кроме того, не рекомендуется снимать боль обезболивающими препаратами, так как большинство из них имеют противопоказание — лактацию.
Облегчить своё состояние до врачебного приёма можно следующим способом:
- лечь на спину;
- подложить нежёсткую подушку под поясницу;
- ноги согнуть в коленях;
- подложить ещё одну подушку под голени (ноги должны быть расслаблены и свисать с подушки).
В такой позе необходимо лежать до тех пор, пока боль не отступит. Если всё сделать правильно и лежать неподвижно, вскоре состояние улучшится.
Для лечения радикулита кормящей маме врач может назначить применение мазей. Это могут быть средства для обезболивания, согревания и улучшения кровообращения. Мази могут использоваться как по отдельности, так и в комплексе. При выборе средства специалисты рекомендуют отдавать предпочтение тем, в составе которых присутствует пчелиный яд.
Кормящей маме для лечения заболевания назначается также комплекс упражнений из лечебной физкультуры. Реже (из-за запрещенности в период кормления грудью) применяются уколы .
Профилактика
Для предотвращения развития радикулита кормящей маме необходимо в первую очередь правильно питаться. Нужно полностью исключить острую, жареную и жирную пищу. Допускается приготовление еды на пару.
Для профилактики радикулита нужно позаботиться о достаточном количестве витамина B12 в организме. Часто именно его нехватка способствует развитию заболевания.
Также в комплекс профилактических мер входят:
- нахождение в комфортной температуре (категорически нельзя переохлаждаться);
- сон на твердом матрасе (слишком мягкая кровать деформирует позвоночник);
- динамические и умеренные нагрузки на позвоночник (следует избегать статической нагрузки);
- повышение своей стрессоустойчивости;
- регулярные физические упражнения для укрепления позвоночника;
- прием витаминов для наполнения тканей полезными минералами.
Принимать витамины в период лактации необходимо только после согласования с врачом!
Грудной радикулит – это воспалительные явления в нервных корешках, которые выходят из спинномозгового пространства в грудном отделе позвоночного столба. Опасность этой патологии в том, что симптомы грудного радикулита могут напоминать симптомы сердечных заболеваний, в частности, ишемии, либо нарушения в работе других внутренних органов, к примеру, легких.
Поэтому без высококвалифицированных специалистов больной человек может перепутать заболевания и лечиться совсем неправильно, принимая сердечные препараты, а в это время прогрессирование радикулита только нарастает и быстро переходит в хроническую стадию.
Особенности патологии
Заболевание относится к группе неврологических нарушений. Основной симптом радикулита грудного отдела позвоночника – болезненные ощущения – постоянные или приступами. Некоторые специалисты отождествляют болезнь с межреберной невралгией, поскольку болевые ощущения как будто “опоясывают” человека.
Боль возникает в позвоночнике и с помощью нервных окончаний переходит на переднюю часть грудного отдела, затрагивая близко располагающиеся органы. При этом боль может появиться при резких поворотах, физической нагрузке, кашле, чихании, вдыхании воздуха, а также на поверхности кожи могут обозначиться точки, сверхчувствительные к прикасанию. Даже обычное одевание одежды может причинить дискомфорт и боль.
Но бывает полностью противоположная картина, когда на поверхности кожи в районе нервного окончания пропадает чувствительность и возникает нарушение мышечной работы. Также может появиться сыпь.

Основные причины появления заболевания
Патология может возникнуть из-за множества причин, к которым можно отнести врожденные и приобретенные болезни позвоночника, частые воспаления, переохлаждения.
Какие патологии могут стать причиной развития радикулита:
- Сколиоз (стойкая деформация позвоночника), кифоз (деформация грудного отдела позвоночного столба в прямой проекции кзади);
- Острый спондилит (воспаление позвоночного столба);
- Миозит (воспаление мышечной группы в грудном отделе);
- ОРВИ, особенно не леченые формы, которые при благоприятных условиях могут добраться до позвонков и спинномозговой жидкости;
- Хронические патологии (заболевание Бехтерева, межпозвонковые грыжи, ревматоидный артрит, остеохондроз);
- Травмы позвоночника;
- Метастазы злокачественных опухолей в грудной области, а также доброкачественные опухоли.

Также существуют факторы, которые могут способствовать развитию патологии:
- Избыточный вес;
- Нарушение функции щитовидной железы;
- Сахарный диабет;
- Долгое нахождение в холодных условиях;
- Малоподвижный, сидячий образ жизни;
- Повышенные физические нагрузки;
- Резкое скручивание тела.
Симптомы радикулита грудного отдела
Рассмотрим основные симптомы грудного радикулита, которые требуют обязательного обследования и назначения адекватного лечения:
- Постоянные и сильные болезненные приступы в грудной области, часто – между лопатками, которые усиливаются при любой физической активности (вдох/выдох, кашель, перевороты на кровати);
- Болевой синдром может отступить, если подобрать комфортную позу, при которой мышцы будут расслабленны, как правило, это – нахождение на спине, голова слегка приподнята, ноги согнуты;
- Болевые ощущения режущие, очень редко – ноющие, могут усиливаться ночью;
- Могут появиться жгучие боли в районе сердца совершенно неожиданно, но обязательно будут сопровождаться болями в позвоночном столбе. Наклоны вперед, назад, влево, вправо весьма болезненны;
- Учащение пульса с повышенным давлением;
- Может возникнуть одышка, кашель, жжение в желудке, нарушение всей системы ЖКТ;
- Болевой синдром между ребрами;
- Уменьшение подвижности грудной части.

Рассмотрим симптоматику по локализации недуга:
- Если патология сконцентрировано между 5-9 парами ребер, то можно наблюдать признаки “острого живота”, так как нервные корешки этого отдела взаимосвязаны с бронхами, пищеводом, желудком, двенадцатиперстной кишкой, желчным пузырем. При этом можно обнаружить напряжение брюшного пресса, изжогу, тошноту;
- Если задеты нервные корешки в районе 4 пары ребер, то может возникнуть дисфагия – патология глотания. У человека возникает ощущение кома в горле;
- Нарушения в районе 3-4 пары ребер сопровождается болезненными ощущениями в грудине, которые можно перепутать с патологиями сердца. Может произойти онемение верхних конечностей и учащение сердцебиения. При этом ЭКГ даст хорошие результаты.
Как диагностировать патологию
Первоочередное обращение необходимо осуществить к терапевту. Он соберет анамнез, выслушает жалобы, изучит вашу симптоматику, проведет прощупывание грудного отдела и сможет поставить предварительный диагноз.
Во время визуального осмотра грудного отдела врач прощупает точки выхода нервных окончаний и определит локализацию болезни. При прослушивании легких врач должен исключить патологию дыхательной системы (бронхит, пневмония).
Прослушивание сердечного ритма позволяет исключить нарушения в сердечной системе, так как симптоматика радикулита очень похожа на стенокардию, инфаркт и аритмию.
Следующим этапом назначается лабораторная и инструментальная диагностика:
- Общеклинический анализ крови помогает выявить воспалительные явления (увеличение СОЭ и лейкоцитов);
- Рентгенограмма. Дает возможность определить признаки остеохондроза, артроза, последствия травм;
- КТ, МРТ помогают определить место локализации воспаления, степень патологического изменения нервного корешка, обнаружить межпозвонковую грыжу, помогает провести оценку сужения спинномозгового канала, размер, объем опухолевых образований;
- Электромиография. Также обнаруживается воспаление в пораженном нервном окончании.

Разновидности грудного радикулита
Исходя из причин развития недуга, специалисты определили две разновидности патологии:
- Первичный радикулит. Причина развития – вирусы или бактерии. Отличительные особенности этого вида – острое протекание болезни в течение 1-2 недель. При устранении первопричины (ОРВИ, грипп) симптоматика уменьшается. Боль острая и режущая в районе грудной части, можно на поверхности кожи обнаружить точки, которые вызывают наибольший дискомфорт при касании;
- Вторичный радикулит. Причина – патологии позвоночника. Этот тип наиболее опасен, так как вызывается сдавливанием нервного корешка, и это сдавливание по нервным каналам передается другим нервным окончаниям, в итоге нервная система получает необходимые питательные вещества в недостаточном количестве. В результате происходит истощение нервной системы, и в дальнейшем для возникновения острого периода достаточно будет минимального переохлаждения или единовременного подъема тяжести.

Как лечить грудной радикулит
Радикулит, хоть и не относится к опасным для жизни человека заболеваниям, но может привести изменению образа жизни, к ограничению движений и бесконечной боли. Грудной радикулит считается осложнением более тяжелых поражений позвоночника.
По этой причине и лечение болезни зависит от определения истинного источника развития патологии и предполагает сочетание лекарств, ЛФК, физиотерапии.

Основные методы лечения грудного радикулита
Сюда относятся противовоспалительные препараты из нестероидной группы (Ибупрофен, Диклофенак, Индометацин, Нимесулид и т.д.), которые помогают устранить болезненные ощущения, миорелаксанты, позволяющие снизить спазмы мышечной системы, витамины группы В, укрепляющие нервную систему, блокады с лидокаином и, при необходимости, гормональными средствами. Можно применять, но только не в острый период, разогревающие мази.
Некоторые формы радикулита могут лечиться с помощью иглоукалывания, рефлексотерапии, массажа, мануальной терапии.
Оказывает достаточно результативное действие. Упражнения помогают восстановить прежние функции мышечного аппарата, который поддерживает позвоночный столб, также восстанавливается биомеханика позвоночника. В результате регулярных упражнений нагрузка на позвонки распределяется равномерно, сдавливание проходит, и болевые ощущения тоже отступают.
Только следует учесть, что упражнения подбираются лечащим специалистом в индивидуальном порядке, с учетом состояния пациента, стадии развития патологии, распространенности недуга по нервным корешкам. Занятия проводятся только после отступления острого периода.
При этом большое количество упражнений выполняется в позиции лежа на животе или спине. Движения должны быть плавными, без резких поворотов. Если вы чувствуете даже небольшой дискомфорт, то лучше завершить занятия.
Каждое упражнение нужно повторять примерно до 10 раз. Нагрузку следует увеличивать постепенно, но в обязательном порядке, иначе не получится укрепить мышцы.
- Одну руку расположить на грудь, вторую – на живот. Сделать вдох, задержать дыхание, затем медленно выдохнуть;
- Руки вытянуть вдоль тела в положении лежа. Вдохнуть и вытянуть руки вверх, отвести их за голову, затем сделать выдох и вернуться в исходную позу;
- Лежа на спине, согнуть ноги в коленях и обнять их руками, поднимите ноги в этом положении к животу, попробуйте дотянуться до коленей лбом;
- Также лежа на спине, развести руки в разные стороны, ноги согнуть в коленях и поворачивать их в разные стороны вместе с туловищем, стараться руки и плечи сохранять неизменными;
- Лягте на живот, руки вдоль тела, попеременно поднимайте нижнюю часть тела, затем – верхнюю.
- Сидя на стуле, вытягивать ноги вперед поочередно.

Дают возможность снизить употребление лекарственных препаратов.
- Ультразвук. Силу воздействия ультразвука можно сравнить с силой влияния массажных мероприятий. Проходит безболезненно. Снимает воспаление, отечность тканей и органов, уменьшает болевой синдром, восстанавливает нормальную циркуляцию крови и своевременное поступление кислорода и питательных веществ к тканям;
- Магнитотерапия. Помогает снять спазмы мышц, воспалительные явления и отек;
- Электрические токи. Проходит стимуляция на клеточном уровне;
- Лазеротерапия. Противопоказания – онкозаболевание, туберкулез и т.д. Часто выбирается в первую очередь в сравнении с медикаментозным типом лечения;
- Электрофорез. Введение лекарственных средств в нужный отдел позвоночника чрескожно;
- УВЧ. Устраняют воспалительные процессы, отечность, восстанавливают кровоток, уменьшают болезненные проявления. Этот метод не используется, если имеются гнойничковые поражения кожи.

Применяется, если консервативная терапия не принесла ожидаемых результатов. Хирурги выбирают декомпрессию нервного корешка.
Существуют ли профилактические мероприятия?
Чтобы предупредить развитие заболевания, необходимо соблюдать следующие правила:
- Вовремя пролечивать любые воспалительные процессы;
- Использовать корсетирование при патологиях с позвоночником;
- Обязательно чередовать отдых и труд;
- Спасть на комфортной поверхности, желательно, чтобы она была жесткая;
- Соблюдать правила приема пищи, следить за сбалансированным рационом;
- Заниматься любым видом спорта! На крайний случай – выполнять упражнения на укрепление мышечного корсета;
- Следить за правильной осанкой и лишним весом;
- Уменьшить потребление соли и сахара.
Старайтесь не заниматься самолечением при радикулите грудного отдела позвоночника, так как могут появиться серьезные осложнения, к тому же диагностика самого заболевания достаточно сложная, ее должен проводить только высококлассный специалист.
Грудной радикулит обычно развивается у тех, кто вынужден работать в полусогнутом положении, кто занимается тяжелым физическим трудом, подвергается постоянным сотрясениям или испытывает статические нагрузки, работая долгое время не меняя позы.
.jpg)
Грудной радикулит называют еще межреберной невралгией. Основное проявление этого заболевания — боль, возникающая в боковых отделах грудной клетки и распространяющаяся по межреберным промежуткам. Она может быть постоянной, приступообразной, усиливаться при кашле, резких наклонах или поворотах туловища.
Упражнения при грудном радикулите
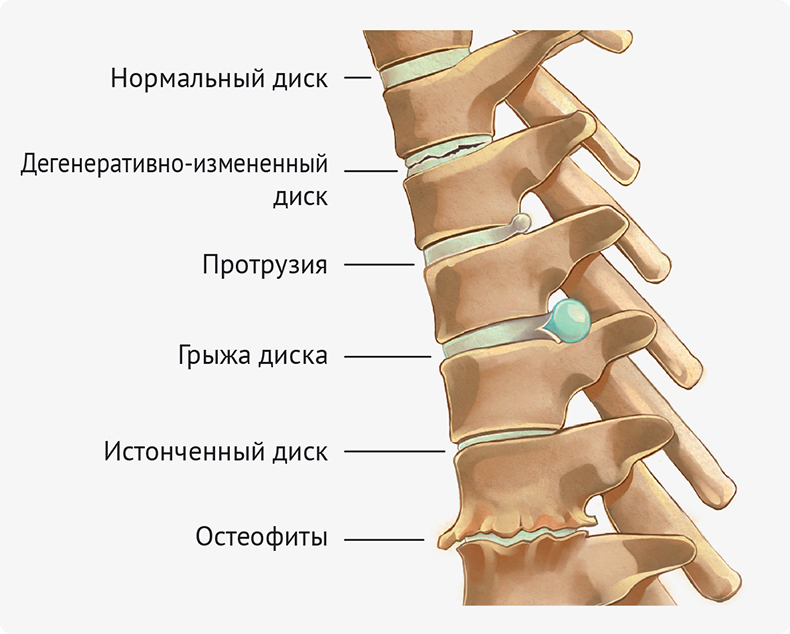
Чаще всего радикулит — это расплата человека за свое вертикальное положение. Чтобы понять, в чем причина заболевания, давайте рассмотрим, как устроен позвоночный столб. Он состоит из позвонков, между телами которых расположены хрящевые пластинки-диски. Природа создала их для того, чтобы амортизировать удары позвонков при физической нагрузке, подъеме тяжестей.
Но с течением времени в хряще происходят дегенеративные изменения. Он усыхает, истончается, и позвонки начинают как бы оседать. Возникает остеохондроз. Так происходит обычно у пожилых людей. У молодых позвонки могут смещаться в результате травмы, нарушения обмена в костной ткани.
А через весь позвоночный столб проходит спинной мозг, от которого отходят так называемые корешки, переходящие в периферические нервы. И вот в результате названных выше нарушений измененные межпозвонковые диски начинают давить на корешки, тогда и возникает боль.
Грудной радикулит обычно развивается у тех, кто вынужден работать в полусогнутом положении, кто занимается тяжелым физическим трудом, подвергается постоянным сотрясениям или испытывает статические нагрузки, работая долгое время не меняя позы.
Боль в грудной клетке может быть симптомом и некоторых других заболеваний, например, плеврита, воспаления легких, болезней сердца. Поэтому прежде всего надо обязательно посоветоваться с врачом, не пытаться самому ставить себе диагноз и тем более самостоятельно лечиться. Последствия могут быть непоправимыми.
Если возникла боль и врач поставил вам диагноз — грудной радикулит, прежде всего важен покой. Попробуйте найти такую позу, когда боль становится минимальной, и постарайтесь сохранять ее. Запомните положение, когда достигается максимальное облегчение.
Многие думают, что причина развития радикулита — переохлаждение. Это не совсем так. В основе лежат нарушения анатомических структур. Но любое неблагоприятное воздействие, в том числе и переохлаждение, только усугубит патологический процесс. При возникновении боли рефлекторно возникает спазм мышц в пораженной области. Снять мышечное напряжение помогает тепло. Шерстяной платок, горчичник, нагретый и предварительно промытый песок в чистом мешочке уменьшают боль.
Огромное значение имеет осанка. Во время работы старайтесь в течение дня вставать, ходить, делать упражнения. Правильная поза за рабочим столом тоже уменьшает нагрузку на позвонки.
Если вы склонны к подобного рода заболеваниям, помните о том, что вам можно, а - чего нельзя. Очень полезно плавать, конечно, не во время приступа. Полезны и вытяжения на турнике (или на палке, укрепленной в квартире над притолокой двери); но не подтягивайтесь, просто повисите 40—60 секунд. Повторите это несколько раз в течение дня.
Разработан также специальный комплекс физических упражнений, которые способствуют предупреждению обострений грудного радикулита. Занимайтесь гимнастикой вне обострений один раз в день - утром или вечером. Двигайтесь медленно, чтобы резкие движения не спровоцировали боль.
1. И. п.— лежа на спине, ноги выпрямлены. Одна рука на животе, другая на груди. Глубоко вдохнуть, почувствовать напряжение мышц. Выдохнуть, расслабившись. Повторить 5—6 раз.
2. И. п.— лежа на спине, ноги выпрямлены, руки вдоль туловища. Согнуть ноги в коленях и, обхватив их руками, подтянуть к животу. Поднять голову, лбом коснуться колен. Повторить 4-5 раз.
3. И. п.— лежа на спине, ноги согнуты в коленях, руки разведены в стороны. Поворачивать туловище вправо и влево. Повторить 4—5 раз в каждую сторону.
4. И. п.— лежа на спине, ноги согнуты в коленях, руками держаться за край дивана или спинку кровати. Медленно поднимать ноги и таз, стараясь достать ступнями кисти рук. Повторить 4-5 раз.
5. И. п.- лежа на животе, ноги выпрямлены, руки вдоль тела. Опираясь на ноги, живот и нижнюю часть грудной клетки, поднять голову и плечи. Повторить 4—5 раз.
6. И. п.— стоя между двумя стульями и держась за их спинки руками, ноги вместе. Приподнявшись на носках, делать вращательные движения тазом сначала в одну, а затем в другую сторону. Повторить 4—5 раз в каждую сторону.
.jpg)
Главное проявление грудного радикулита - боль. Она возникает в задне-боковых отделах грудной клетки, распространяется по межреберным промежуткам, где проходят межреберные нервы. Поэтому грудной радикулит называют еще и межреберной невралгией.
При этом заболевании, особенно на ранних стадиях, отмечается повышенная чувствительность кожи: даже прикосновение одежды, одеяла вызывает неприятные ощущения. Боль бывает приступообразной или постоянной, усиливается при кашле, чихании, резких поворотах туловища, наклонах, во время физической работы.
Обращаю внимание на то, что боль в грудной клетке, а также по ходу межреберных нервов характерна и для других заболеваний: плеврита, воспаления легких, болезней сердца, даже инфаркта миокарда. Вот почему, если появилась боль в области грудной клетки, не ставьте себе сами диагноз. Не пытайтесь снять боль, например, с помощью перцового пластыря или болеутоляющих лекарств, а обратитесь к врачу. Слишком опасными могут быть последствия самолечения!
Давайте разберемся, почему возникает боль при грудном радикулите. Одна из главных причин этого заболевания - остеохондроз грудного отдела позвоночника. При этом происходят дегенеративные изменения в межпозвоночных дисках-хрящах, расположенных между позвонками. Они играют роль своеобразных амортизаторов.
Сначала страдает центральная часть диска-студенистое ядро, а затем и окружающее его фиброзное кольцо. Через трещины, появляющиеся в фиброзном кольце, участки студенистого ядра выпячиваются и образуются грыжи диска. Если такие выпячивания в области грудного отдела позвоночника сдавливают корешки нервов, идущих от спинного мозга возникает острая боль, характерная для грудного радикулита.
Остеохондроз грудного отдела позвоночника чаще развивается у людей, работающих в вынужденном полусогнутом положении, занимающихся тяжелым физическим трудом, у тех, кто подвергается постоянным сотрясениям, а именно у водителей транспорта, грузчиков, у швей-мотористок, проходчиков, бурильщиков. Немалую роль в возникновении грудного радикулита играет и переохлаждение.
Лечение врач обычно назначает индивидуально. Некоторым хорошо помогают мази, содержащие яды пчел и змей. Но ими нельзя пользоваться страдающим сахарным диабетом, болезнями печени, почек, а также беременным.
Специалисты разработали комплекс физических упражнений, способствующих предупреждению обострения грудного радикулита. Их надо выполнять вне периода обострения, когда нет боли, один раз в день-утром или вечером. Утром их можно включить в комплекс утренней зарядки. Упражнения старайтесь делать медленно, так как резкие повороты, наклоны, прогибы могут спровоцировать появление боли.
1. И. п. - лежа на спине (на полу, на коврике), одна кисть на животе, другая на груди (для контроля за движениями грудной клетки). Глубоко вдохнуть, расправив грудную клетку и почувствовав напряжение мышц; на выдохе расслабиться. Повторить 5-6 раз.
2. И. п. - лежа на спине, ноги вытянуты. Согнув ноги в коленях и обхватив их руками, подтянуть к животу, поднять голову и постараться лбом коснуться колен. Повторить 4-5 раз.
3. И. п. - лежа на спине с согнутыми в коленях ногами, руки разведены в стороны. Поворачиваться туловищем попеременно влево и вправо. Повторить 4-6 раз в каждую сторону.
4. И. п. - стоя между двумя стульями и держась за их спинки руками, ноги вместе. Приподнявшись на носках, делать вращательные движения тазом сначала в одну, затем в другую сторону. Повторить 4-5 раз в каждую сторону.
5. И. п. - лежа на спине с согнутыми в коленях ногами, руками, вытянутыми вверх, держаться за край дивана или спинку кровати. Медленно поднимать ноги и таз как можно выше и ближе к голове. Повторить 4-5 раз.
6. И. п. - лежа на животе, руки вдоль тела. Опираясь на ноги, живот и нижнюю часть грудной клетки, стараться поднять голову и плечи. Повторить 4-5 раз.опубликовано econet.ru.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Заболевания позвоночного столба относятся к одним из наиболее распространенных среди скелетной патологии. Не секрет, что каждый день человек испытывает различные нагрузки. Большая их доля приходится именно на позвоночник. Это связано с его эволюционной ролью, поскольку при ходьбе, а тем более беге, необходимо постоянно амортизировать движения. А если и профессиональная деятельность человека сопряжена с повышенными нагрузками, то позвоночник будет страдать еще сильнее.
Грудной радикулит нельзя отнести к редким болезням. Хотя по распространенности он и уступает поражению поясничного отдела, но у лиц трудоспособного возраста заболевание становится частой причиной ограничения двигательной активности.
Вопреки расхожему мнению, это патология далеко не старческого возраста – ей подвержены в основном мужчины возрастом от 45 до 65 лет. Чтобы определить, почему беспокоит грудной радикулит, нужно в первую очередь разобраться в его причинах.
К заболеваниям позвоночника нужно относиться со всей серьезностью, поскольку они могут привести к существенному снижению качества жизни.
Причины
Радикулит – это поражение спинномозгового корешка воспалительной природы. В грудном отделе насчитывается 12 позвонков, между которыми проходят нервные волокна. В свою очередь, позвоночный столб удерживается мышцами и связками. Воспаление корешка может возникать в ответ на местные патологические процессы или заболевания всего организма.
Поэтому нужно учитывать все факторы, которые способны спровоцировать грудной радикулит. В большинстве случаев причиной заболевания становятся такие состояния:
- Спондилиты.
- Остеохондроз.
- Межпозвонковые грыжи.
- Деформации позвоночника (сколиоз, кифоз, лордоз).
- Болезнь Бехтерева.
- Миозиты.
- Травмы позвоночника (вывихи, переломы).
- Респираторные вирусные инфекции.
- Ожирение.
- Сахарный диабет.
- Переохлаждение.
- Длительная работа в неудобных позах.
Учитывая разнообразие факторов развития радикулита, следует особое внимание уделить диагностическому процессу. Ведь известно, что излечиться от болезни можно лишь устранив ее причину. Поэтому необходимо довериться врачу, который проведет всестороннее обследование.
Поставить предварительный диагноз помогает клиническое обследование пациента, которое включает оценку жалоб, осмотр и объективное исследование.
Симптомы

Когда говорят о радикулите, то всегда представляют себе боли в спине. Это и на самом деле так, поскольку этот симптом является центральным в клинической картине заболевания. Но для его оценки потребуется дополнительная детализация, поскольку существует большое число заболеваний с подобными признаками.
Кроме того, нельзя забывать, что нервные волокна, выходящие из спинного мозга в грудном отделе, иннервируют не только поверхностные структуры тела (кожу, мышцы), но и внутренние органы: бронхи, плевру, сердце, диафрагму, часть кишечника. Поэтому воспаление корешков будет закономерно приводить к изменению их функции.
Обобщив всю информацию, полученную при клиническом обследовании пациента, можно выделить наиболее распространенные симптомы радикулита грудного отдела позвоночника:
- Резкие колющие, стреляющие или жгучие боли в спине, между лопаток с иррадиацией в межреберья, шею или поясницу.
- Усиление при любой нагрузке: поворотах, наклонах, глубоком дыхании, кашле или чихании.
- Онемение и покалывание кожи груди.
- Учащенное сердцебиение.
- Повышение артериального давления.
- Одышка.
- Кашель.
- Вздутие живота.
- Запоры.
При объективном осмотре можно заметить болезненность околопозвоночных точек грудного отдела при пальпации, там же отмечается напряжение мышц, характерны положительные симптомы натяжения. Выраженность и характер проявлений зависит от распространенности патологии и ее стадии. Как правило, развитие радикулита проходит в два этапа:
- Неврологический – когда присутствуют симптомы раздражения нервов: боль, мышечный спазм, повышение чувствительности и рефлексов.
- Невротический – когда преобладают симптомы выпадения функции: снижение чувствительности и рефлексов, уменьшение боли, возрастание мышечной слабости.
Как видим, клиническая симптоматика грудного радикулита довольно разнообразна. По некоторым проявлениям трудно сказать о патологии позвоночника. С учетом того, что похожие симптомы могут наблюдаться и при заболеваниях внутренних органов, исключительно важное значение приобретает дифференциальная диагностика с патологией сердечно-сосудистой, дыхательной и пищеварительной систем.
Клиническая картина радикулита состоит из довольно ярких признаков. Они помогут установить правильный диагноз.
Диагностика
После предварительного заключения врача общей практики выполняются уточняющие исследования, проводятся консультации смежных специалистов, что позволяет поставить заключительный клинический диагноз. Чтобы установить локальные и общие изменения в организме при грудном радикулите, нужно провести некоторые дополнительные исследования с помощью лабораторных и инструментальных методов. К ним относят:
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови.
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- ЭКГ.
- Электромиография.
Большое значение отводится не только визуализирующим методам, наглядно демонстрирующим локальные изменения в позвоночнике, но и тем, которые помогают исключить патологию внутренних органов. После установления точного диагноза пора приступать к лечению радикулита грудного отдела позвоночника.
Лечение
Как и любая патология позвоночника, грудной радикулит нуждается в комплексной терапии. Лечение заключается в использовании консервативных и оперативных методов. Выбор необходимых средств определяется степенью развития патологии и ее происхождением, а также особенностями организма пациента и сопутствующими заболеваниями.

Лечение радикулита базируется на применении медикаментов. Правильно подобранная схема терапии позволяет избавиться от боли, снять воспаление и ликвидировать неприятные симптомы болезни. Это можно сделать в течение небольшого промежутка времени, поскольку препараты обладают высокой эффективностью. Для лечения можно использовать следующие лекарственные средства:
- Противовоспалительные и обезболивающие (Мовалис, Диклоберл, Нимесил).
- Миорелаксанты (Мидокалм, Толперил).
- Витамины группы В (Нейрорубин, Мильгамма).
- Хондропротекторы (Терафлекс).
- Улучшающие кровообращение (Трентал).
- Противоотечные (L-лизина эсцинат).
- Глюкокортикоиды (Дексаметазон).
Кроме того, в качестве поддерживающей терапии можно использовать лекарственные формы для местного применения: мазь, гель, пластырь с противовоспалительными средствами.
Медикаментозное лечение должно проходить под наблюдением врача и в соответствии с его рекомендациями.
В комплексе лечения используют и физические средства воздействия на патологический процесс. Совместно с лекарственными препаратами они позволяют достичь более выраженного эффекта при обострении болезни, что минимизирует временные затраты. Следует рассмотреть возможность применения следующих методик:
- Электрофорез с препаратами (новокаин, гидрокортизон).
- УВЧ-терапия.
- Лазерное лечение.
- Магнитотерапия.
- Бальнеотерапия.
Как и другие методы лечения, указанные процедуры должны назначаться в соответствии с показаниями. Целесообразность тех или иных методов определяется физиотерапевтом совместно с травматологом.

Восстановить мышечную силу, укрепить позвоночник, стабилизировать и разгрузить его позволяют упражнения лечебной гимнастики. Этот метод дает возможность сохранять и поднимать уровень двигательной активности, преодолевая болезнь. Сначала лечение проводится под контролем врача ЛФК, чтобы избежать ошибок, а далее пациент может выполнять гимнастику и самостоятельно. Рекомендуют выполнять такие упражнения:
- Лежа на спине, при вдохе завести руки за голову и потянуться, а на выдохе расположить их вдоль тела.
- Лежа на спине, согнуть ноги в коленях, подтянув к животу и стараясь дотронуться к ним лбом.
- Лежа на спине, развести руки в стороны, а ноги согнуть в коленных суставах. Делать наклоны нижними конечностями к полу, сохраняя при этом положение рук.
- Лежа на животе с вытянутыми вдоль тела руками, поднимать голову и пояс верхних конечностей.
- Сидя на стуле со спинкой, завести руки за голову, на вдохе разгибаться назад, после чего согнуться вперед при выдохе.
- Стоя охватить кистью одной руки запястье другой и поднять их над головой. Проводить наклоны в стороны, чтобы ощущать некоторое натяжение мышц спины на противоположной стороне.
Все упражнения выполняются в медленном темпе, плавно, постепенно наращивая их интенсивность. Занятия должны проводиться регулярно.
Если консервативные методы не оказали должного эффекта и сохраняются признаки болезни, то приходится выполнять хирургическое вмешательство. Когда есть локальные причины поражения нервного корешка, то их нужно устранить с помощью операции. Могут применять такие методики:
- Из открытого доступа.
- Эндоскопические.
- Микрохирургические.
В последнее время во всем мире отдают предпочтение мини-инвазивным операциям, при которых используются небольшие надрезы и травматизация тканей незначительная. Это сокращает сроки реабилитации и риск нежелательных явлений.
При грудном радикулите нужно своевременно обратиться к врачу, чтобы остановить заболевание на раннем этапе. Адекватное лечение восстановит двигательную активность и привычный ритм жизни.
Читайте также:


