Что делать если замучил грудной остеохондроз
Остеохондроз — пожалуй, один из самых неприятных и распространенных недугов. Значительная часть современного человечества желает избавиться от этого заболевания и его осложнений. Сегодня мы поговорим о способах лечения остеохондроза, рефлексотерапии и массаже при остеохондрозе, а также расскажем, что необходимо, а чего категорически нельзя делать при остеохондрозе.
Способы лечения остеохондроза
Массаж — один из самых распространенных методов лечения остеохондроза: значительно снижает боль, улучшает кровообращение и оказывает общеукрепляющее действие.
Следующей важной составляющей лечения остеохондроза является лечебная физкультура, когда пациент выполняет специально подобранные для него упражнения, направленные на разработку пораженных суставов и укрепление мышечного корсета. В результате наблюдается положительная динамика: улучшается кровообращение и, как следствие, значительно снижается болевой синдром.
Физиотерапия при остеохондрозе назначается после завершения стадии обострения болезни. Это своего рода восстанавливающие процедуры, кратность и продолжительность которых определяется индивидуально для каждого пациента. Физиотерапия значительно ускоряет период восстановления, не имеет побочных эффектов и является катализатором для действия введенных препаратов.
Другим вспомогательным методом при лечении остеохондроза является рефлексотерапия, а точнее ее разновидность — иглоукалывание, или акупунктура. В основе этого метода — опыт традиционной китайской медицины. Процедура заключается во введении игл в спазмированные или атрофированные мышцы. В отличие от массажа, при данном способе лечения нет необходимости продавливать слой мышц. Это особенно актуально при обострении остеохондроза или повышенной болезненности. Иглоукалывание улучшает циркуляцию крови, снимает спазмы, подавляет воспалительные процессы, укрепляет иммунитет. Для усиления терапевтического эффекта может применяться еще один метод, пришедший к нам из Древнего Китая, — моксотерапия. Прогревание травяными компрессами способствует восстановлению суставных хрящей и межпозвоночных дисков, а также направлено на оздоровление организма в целом.
Основной задачей массажа при остеохондрозе является воздействие на мышцы. Дело в том, что именно наши мышцы с сухожилиями и отражают состояние сустава. Когда мышцы, окружающие сустав, атрофированы, плохо развиты или спазмированы, в них нарушается циркуляция крови, что впоследствии приводит к отечностям и образованию кисты. Это, в свою очередь, ведет к блокированию кровотока и остеохондрозу. Массаж расслабляет мышцы, снимая спазмы, улучшает кровообращение и обменные процессы, стимулирует восстановление мышечных и эластических элементов и, как следствие, возвращает движение в пораженном отделе позвоночника. Для большего результата массаж необходимо сочетать с легкими физическими упражнениями: обычно их выполняют во время процедуры или непосредственно после нее. Главное здесь — не перегрузить мышцы и суставы, поскольку сам массаж уже является определенной нагрузкой для организма. Предпочтение стоит отдать упражнениям на растяжку.
Как правило, процедура массажа при остеохондрозе безболезненна. Если же массаж доставляет нестерпимую боль, значит, его делают неправильно: это может привести к излишнему напряжению в мышцах и даже травмам, сводя к нулю положительный эффект от лечения.
Противопоказаниями к массажу при остеохондрозе являются:
- лихорадочные состояния разной этиологии;
- обострение воспалительных заболеваний кожи и подкожной клетчатки, мышц или суставов;
- различные заболевания крови;
- склонность к кровотечениям;
- туберкулез костей и суставов;
- остеомиелит;
- стадии обострения любых хронических заболеваний;
- врожденные и приобретенные пороки сердца;
- сахарный диабет;
- опухоли любой природы.
Как известно, остеохондроз — это болезнь позвоночника, к которой приводят различные нагрузки на спину, сидячий образ жизни, гиподинамия, избыточный вес и различные травмы спины. Поэтому для того, чтобы избежать осложнения болезни, необходимо исключить факторы, травмирующие и нагружающие позвоночник, а также укрепить мышечный каркас спины.
Так, рекомендуется больше двигаться, например делать утреннюю зарядку, регулярно выполнять специальные комплексы упражнений лечебной гимнастики, не сидеть в одном положении более 30 минут. Хороший результат может дать небольшой прогрев тела в сауне с последующим длительным хождением в воде. Гидростатическое давление снижает осевую нагрузку на позвоночник, увеличивая двигательную активность. В воде улучшается циркуляция крови в ногах за счет разницы давления, к тому же при движении возникает эффект гидромассажа.
Важно не использовать слишком мягкую мебель, особенно для сна. Лучше приобрести ортопедический матрас, который повторяет естественные изгибы позвоночника и предотвращает нагрузку на мышцы спины.
Необходимо также стараться носить только удобную обувь и следить за осанкой. Желательно полностью исключить подъем тяжестей и любую другую нагрузку на спину. Ни в коем случае не провоцируйте хруст в суставах, в особенности — в области шеи и поясницы, хотя иногда это может приносить легкое краткосрочное чувство облегчения. Дело в том, что трение поврежденных суставных поверхностей приводит к их дальнейшему разрушению и прогрессированию остеохондроза. Кроме того, важно правильно и сбалансировано питаться и следить за своим весом.
Мигрени, потеря слуха и зрения, вегетативная дисфункция, обострение болезней мочеполовой системы, межпозвонковые грыжи — вот неполный список осложнений, которыми чреват остеохондроз. Чтобы избежать этих неприятных последствий, не затягивайте с визитом к врачу.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
В современных условиях от остеохондроза нередко страдают и молодые люди. Виной тому малоподвижный образ жизни, ведь даже свободное время мы часто проводим за компьютером — конечно же, сидя. Остеохондроз может доставить массу неприятных ощущений и заметно снизить качество жизни. К счастью, болезнь поддается симптоматическому лечению: сегодня для этого существует множество терапевтических решений.
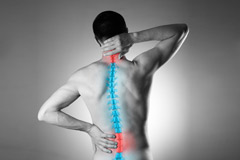




Симптомы и причины остеохондроза
Остеохондроз — это дегенеративное поражение межпозвоночных дисков и прилегающей костной ткани. Он бывает шейным, грудным и поясничным — все зависит от участка позвоночника, в котором начались патологические изменения. При остеохондрозе страдает в первую очередь межпозвоночный диск. Из-за нарушения обменных процессов он деформируется и теряет упругость, а это приводит к тому, что уменьшается расстояние между позвонками и защемляются нервы, отходящие от спинного мозга. Результат — сильная боль, ограничение подвижности, быстрая утомляемость, изменение осанки, которое приводит к еще большему ухудшению ситуации.
Основная причина развития остеохондроза — несбалансированная и чрезмерная нагрузка на позвоночник, которая возникает, например, при наличии лишнего веса, при сидячей работе, иной необходимости подолгу находиться в неудобном положении. Остеохондроз может быть вызван плоскостопием или ежедневным ношением обуви на слишком высоком каблуке, сном на неудобном матрасе, а также слабостью мышечного корсета. Беременные женщины также находятся в группе риска.
Однако не всегда остеохондроз — результат прямой нагрузки на позвонки. Нередко это заболевание бывает вызвано нарушением обменных процессов, хронической интоксикацией, гормональными и аутоиммунными заболеваниями, дефицитом некоторых витаминов (в частности, D, C и витаминов группы В), травмами и, наконец, возрастными изменениями.
Симптомы остеохондроза во многом зависят от локализации источника заболевания. При остеохондрозе шейного отдела позвоночника болезнь начинается с боли в шее и руках, головных болей и онемения пальцев. При остеохондрозе грудного отдела характерны следующие проявления: острая боль в спине, покалывание в груди, затрудненный вдох. Остеохондроз поясничного отдела сопровождается болью в нижней части спины и ногах, онемением ступней, наблюдаются также расстройства мочеполовой сферы — нарушения мочеиспускания, половая дисфункция у мужчин, неполадки в работе яичников у женщин.
С точки зрения традиционной китайской медицины, перечень проявлений заболевания дополняется следующими симптомами:
- боль, отдающая в ягодицы или ноги;
- тяжесть мышц и их скованность;
- ощущение холода в спине;
- ночное потоотделение;
- жар в ладонях и ступнях;
- шум в ушах;
- боль внизу живота;
- холод в конечностях и нехватка энергии;
- острая боль, локализующаяся в каком-либо одном месте;
- повышение температуры тела;
- отечность в конечностях.
Пульс при этом может быть разным: от глубокого, нитевидного и медленного, до вибрирующего и частого. Симптомы, как и характер пульса, могут зависеть от первопричины заболевания.
Чаще всего люди замечают первые признаки остеохондроза примерно в 25 лет, но долгое время игнорируют их. Поэтому обычно к врачам обращаются пациенты в возрасте 30–35 лет, и у многих из них остеохондроз уже находится в запущенной форме.
Курс лечения остеохондроза должен делиться на несколько этапов, причем каждый из них преследует конкретные цели.
Первый шаг — устранение болевых ощущений. Возможно, вам порекомендуют носить специальный корсет, который будет поддерживать спину и шею в физиологически правильном положении. Назначаются болеутоляющие медикаменты и различные процедуры: как из арсенала физиотерапии, так и те, что относятся к традиционной медицине, например иглорефлексотерапия, которая давно признана официально и входит в Номенклатуру медицинских услуг, утвержденную Минздравом РФ.
Второй этап лечения остеохондроза — восстановление межпозвоночных дисков и профилактика дистрофических изменений. Как правило, показаны лечебная физкультура, массаж, мануальная терапия, иглорефлексотерапия, коррекция рациона, физиотерапевтические процедуры, направленные на улучшение кровообращения и нормализацию обменных процессов.
Врач-невролог может назначить болеутоляющие и противовоспалительные средства. При необходимости прибегают к блокаде новокаином или к более серьезному лечению, направленному на снятие спазма. Однако источник заболевания, оставшийся в организме, через некоторое время приводит к возвращению болезни.
При остеохондрозе грудного отдела позвоночника пациенту придется также пересмотреть свои привычки: чтобы лечение принесло желаемые результаты, необходимо дозировать нагрузки, чередуя прогулки с отдыхом, иногда желательно какое-то время ходить с тростью. Медикаментозное лечение заключается в приеме нестероидных противовоспалительных препаратов, хондропротекторов, релаксантов, витаминов группы В и глюкокортикостероидов.
Помимо классического медицинского массажа, для лечения этого вида остеохондроза применяют точечный массаж, иглорефлексотерапию, а также гирудотерапию, лечебную физкультуру и фитотерапию. Все эти процедуры могут быть проведены как в обычной поликлинике, так и в лицензированном центре восточной медицины.
Шейный остеохондроз крайне распространен, причем даже среди молодых — иногда его диагностируют даже у школьников и студентов, которые проводят слишком много времени за учебниками и компьютером. Этот тип остеохондроза опасен тем, что может привести к таким осложнениям, как ухудшение зрения или повышение внутричерепного давления, которое проявляется сильными головными болями.
Для лечения остеохондроза шейного отдела позвоночника применяют нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, курс инъекций витаминов группы В.
Также может быть назначен массаж воротниковой зоны, воздействие ультразвуком и электрофорез. Крайне важно вести подвижный образ жизни, выработать правильную осанку, приучить себя делать перерывы в работе и выполнять небольшую разминку в середине рабочего дня.
Из средств традиционной (в том числе восточной) медицины при лечении этого типа остеохондроза широко используются: иглорефлексотерапия, точечный массаж и травяные сборы — фитотерапевтические средства улучшают метаболизм и работу мелких сосудов, снимают воспаления, что благотворно сказывается на состоянии здоровья в целом и опорно-двигательного аппарата в частности.
Во время лечения остеохондроза поясничного отдела позвоночника большую роль играет привычка дозировать нагрузки: не следует проводить слишком много времени на ногах и сидя, необходимо чаще отдыхать в положении лежа. Кроме того, какое-то время придется носить корсет для улучшения осанки.
Как и при шейном остеохондрозе, при поясничном назначаются нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, витамины группы В, нередко — глюкокортикостероиды, ферменты, а также мази, улучшающие кровообращение и снимающие боль.
Показан массаж, воздействие лечебной грязью и электрофорез c обезболивающими препаратами, иглорефлексотерапия, прогревание, в том числе и горячими камнями — это популярная в последние годы стоунтерапия.
Особого внимания заслуживает подход к лечению различных видов остеохондроза, практикуемый в традиционной китайской медицине. С позиции тысячелетнего опыта китайских врачей, ключевой метод лечения остеохондроза — акупунктура, называемая также иглоукалыванием или иглорефлексотерапией. Первым делом доктор ТКМ определяет для каждого пациента приоритетные сверхчувствительные (акупунктурные) точки. Именно на них он воздействует тончайшими иглами. Это запускает ответную реакцию организма, способствующую восстановлению пораженных хрящей и костей и возвращению подвижности суставов.
После проведенной терапии для закрепления лечебного эффекта и поддержания организма в форме рекомендуется в будущем повторять курсы акупунктуры с определенной периодичностью, но уже с профилактической целью.
На технику постановки игл и длительность сеанса иглоукалывания влияют диагноз и состояние пациента. Как правило, сеансы акупунктуры переносятся хорошо всеми пациентами, хотя ощущения от процедуры у пациентов отличаются. Для некоторых введение иголочек проходит незаметно, у кого-то может появиться ощущение зуда, легкого давления, а кто-то и вовсе засыпает.
Нельзя сказать, что возникновение остеохондроза происходит из-за какого-то одного фактора — чаще всего причиной развития болезни становится в целом неправильный образ жизни. Поэтому и лечение должно быть комплексным. Диета с высоким содержанием витаминов, предполагающая в том числе отказ от жирной еды, алкоголя и курения, точно рассчитанные физические нагрузки в сочетании с терапевтическими и медикаментозными методами позволяют добиться лучшего результата, чем при простом приеме таблеток.
Какое именно количество сеансов будет назначено тому или иному пациенту, врач решает индивидуально, заботясь в первую очередь о достижении наибольшей эффективности лечения. В некоторых случаях достаточно одного курса из десяти сеансов, иногда его необходимо повторить для закрепления полученного результата. Мы дорожим репутацией нашей клиники и избегаем гипердиагностики и назначения лишних процедур, а работающие у нас врачи являются профессионалами высокого уровня, которые непосредственно заинтересованы в скорейшем решении проблемы обратившегося пациента.
*Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
- Грудные позвонки прочно зафиксированы, так как соединены с ребрами, а через них – с грудиной, образуют единую конструкцию – грудную клетку. Этот отдел позвоночника обладает меньшей подвижностью по сравнению с поясничным или шейным.
- В грудном отделе позвоночник имеет физиологический изгиб – кифоз. Это дуга, вершина которой обращена назад. Позвоночник изогнут вперед, поэтому наиболее высокие механические нагрузки приходятся на передние и боковые части позвонков, дегенеративный процесс преимущественно развивается в передней части.
- Остеофиты – костные разрастания на телах позвонков – при грудном остеохондрозе преимущественно находятся в передней части, за счет этого симптомы заболевания выражены слабо, могут долгое время отсутствовать.
Что происходит в позвонках при остеохондрозе грудного отдела позвоночника?
При остеохондрозе данного отдела позвоночного столба дегенеративный процесс начинается с межпозвонкового диска. В нем происходят изменения на биохимическом уровне, за счет этого диск на некоторое время разбухает, затем его высота уменьшается. Он перестает нормально справляться со своей функцией.
Затем в периферической части межпозвонкового диска – фиброзном кольце – возникают надрывы, трещины. Это предрасполагает к последующему развитию межпозвонковой грыжи.
Дегенеративный процесс развивается и в межпозвоночных, позвоночно-реберных суставах (спондилоартроз). Это приводит к сужению межпозвоночных отверстий, через которые выходят корешки спинного мозга, защемлению, раздражению и нарушению функции последних.
Из-за нарушения функций межпозвоночных дисков возрастает нагрузка на позвонки. Включается компенсаторный механизм – по краям тел позвонков возникают костные разрастания – остеофиты. Это состояние называется спондилезом.
Лечение остеохондроза грудного отдела позвоночника по современным стандартам
Заболевание протекает в виде чередующихся обострений, когда ярко проявляются все симптомы, и ремиссий – периодов улучшения состояния.
Во время обострения остеохондроза применяют вытяжение позвоночника. Пациента укладывают на кровать с приподнятым изголовьем и фиксируют специальными кольцами за подмышки, таким образом, вытяжение происходит за счет веса собственного тела. Также может применяться подводное вытяжение. Пациент находится в вертикальном положении в бассейне, на его шее закреплен специальный поплавок, а к ногам подвешен груз определенного веса.
С болевым синдромом при грудном остеохондрозе борются при помощи обезболивающих и противовоспалительных препаратов. Врач может применить паравертебральную блокаду, когда в область пораженных нервных корешков вводят раствор анестетика. По показаниям назначают седативные средства, которые помогают снять стресс и нервное напряжение, вызванные заболеванием.
Из физиотерапевтических процедур назначают лечение ультразвуком, электрофорез с новокаином, диадинамические токи, УВЧ-терапию. Для разгрузки позвоночника невролог может назначить ношение корсета.
Во время ремиссии лечение грудного остеохондроза предусматривает массаж, лечебную физкультуру, физиотерапию, санаторно-курортное лечение.
Необходимость в хирургическом лечении при остеохондрозе грудного отдела возникает очень редко.
Основной симптом остеохондроза грудного отдела позвоночника – боль. Она характеризуется некоторыми особенностями:
Помимо болей, при грудном остеохондрозе могут возникать и другие симптомы, обусловленные сдавлением нервных корешков.
Другие симптомы остеохондроза грудного отдела
Боль приводит к спазму кровеносных сосудов. Это проявляется в виде зябкости в ногах, шелушения кожи, повышенной ломкости ногтей.
Симптомы заболевания могут имитировать нарушения со стороны внутренних органов. Если дегенеративный процесс поражает верхнюю часть грудного отдела позвоночника, может возникнуть так называемый псевдокардиальный синдром. Возникает резкая боль в груди, иногда она отдает под лопатку, в руку челюсть. Человек пугается, замирает, боится пошевелиться, глубоко вдохнуть, так как это усиливает болевые ощущения. В таких случаях нужно проводить дифференциальную диагностику между остеохондрозом и стенокардией.
Иногда болевые ощущения возникают под ложечкой, под правым ребром – в этом случае проявления заболевания напоминают патологии желудка, печени, желчного пузыря.
Иногда возникают нарушения со стороны пищеварительных органов, расстройства мочеиспускания, в половой сфере.
Чем вызваны симптомы остеохондроза грудного отдела позвоночника?
Проявления заболевания обусловлены рядом патологических процессов, происходящих в позвоночном столбе:
- Уменьшение высоты межпозвонкового диска: как следствие, уменьшается диаметр межпозвоночного отверстия, в котором проходят нервные корешки.
- Сдавление нервных корешков патологически измененными межпозвоночными суставами.
- Сдавление корешков остеофитами – костными выростами на позвонках.
- Формирование межпозвонковых грыж – в грудном отделе позвоночника они встречаются намного реже, чем в поясничном, шейном.
Эффективное лечение симптомов грудного остеохондроза
Однако самолечение – это лишь временное уменьшение симптомов, а если проводить его неправильно, то проблему можно только усугубить. Во время обострения остеохондроза грудного отдела противопоказана гимнастика, массаж. Мышцы позвоночника, напротив, в это время нужно постараться максимально разгрузить.
Опытный врач-невролог правильно оценит ваше состояние, назначит лечение, которое поможет. Далеко не всегда симптомы, описанные в этой статье, свидетельствуют о грудном остеохондрозе, зачастую бывает необходима грамотная дифференциальная диагностика.
Оставьте свой номер телефона
Причины грудного остеохондроза до конца не изучены, и вообще, это заболевание вызывает у многих врачей большое количество вопросов. Некоторые даже утверждают, что такой болезни на самом деле не существует, а её проявления вызваны, как правило, совсем другими патологиями. Кстати, в англоязычной медицине этим термином обозначают совсем другие болезни.
Возможные причины шейно-грудного остеохондроза
В настоящее время считается, что заболевание может быть вызвано одной из следующих причин, либо их сочетанием:
- Аутоиммунные нарушения в организме. Иммунитет начинает работать неправильно и атаковать собственную соединительную ткань, связки, хрящи организма.
- Перенесенные травмы. Например, подвывих или компрессионный перелом позвонка в грудном отделе повышает риск возникновения остеохондроза в будущем.
- Возраст. В позвоночнике многих людей старше 40 лет происходят дегенеративные изменения. Но далеко не у всех они приводят к заболеванию.
- Постоянное травмирование позвоночника. Чаще всего это происходит у людей, которые постоянно работают сидя или стоя в одной и той же позе, совершают однотипные движения.
- Врожденные пороки развития позвонков. Из-за них нарушается работа позвоночного столба, нагрузки на позвонки и межпозвоночные диски распределяются неправильно. Это способствует развитию дегенеративного процесса.
Какие причины могут привести к обострению остеохондроза грудного отдела позвоночника?
Заболевание протекает волнообразно – возникает обострение, симптомы остеохондроза становятся ярко выраженными, затем они стихают – наступает ремиссия. Факторы, способные провоцировать очередное обострение:
- Более чем в половине случаев это происходит после резких движений, длительного пребывания в однообразной позе (статические нагрузки на позвоночник), интенсивных физических нагрузок, поднятия тяжестей.
- Переохлаждение – как общее, так и непосредственно грудного отдела позвоночника.
- Нервное перенапряжение, стресс.
- Травмы позвоночника – острые (ушиб), хронические (при длительных и интенсивных нагрузках на позвоночный столб).
- Различные инфекции.
Иногда (в 15-20% случаев) обострение грудного остеохондроза происходит без видимых причин.
Какие заболевания могут стать причиной симптомов, напоминающих грудной остеохондроз?
Диагностика остеохондроза грудного отдела в кабинете врача: что происходит во время посещения невролога?
Первичный прием начнется с того, что доктор задаст вам некоторые вопросы:
- Какие симптомы вас беспокоят? Как давно они возникли? Как часто происходят обострения?
- Какой характер имеет боль? Отдает ли она в руку, шею, под лопатку? На что больше всего похожи ощущения?
- После чего обычно усиливаются боли? После чего вам становится лучше?
- Были ли у вас прежде травмы, другие проблемы с позвоночником? Вы уже проходили лечение? Какое?
- Есть ли у вас проблемы с сердечно-сосудистой системой, желудком, печенью, желчным пузырем?
Далее будет проведен неврологический осмотр. Врач нажмет на некоторые точки на спине в районе грудного отдела позвоночника, чтобы определить возникновение боли. Затем вас направят на обследование.
Какие методы диагностики применяются при остеохондрозе грудного отдела позвоночника?
При грудном остеохондрозе врач назначает обследование, которое может включать следующие методы диагностики:
Чем сложна диагностика остеохондроза в грудном отделе позвоночного столба?
Основное проявление грудного остеохондроза – боль в спине, в грудной клетке. Этот симптом может встречаться при массе разных заболеваний. Причем, далеко не всегда они бывают связаны с позвоночником.
Например, боль при миофасциальном болевом синдроме – результат хронического спазма мышц спины. Нередко заболевание приходится дифференцировать с патологиями сердца, желудка, печени, других внутренних органов.
Диагностика остеохондроза грудного отдела позвоночника всегда требует от врача внимательного подхода, важно не пропустить другие возможные патологии.
Позвоночник, точнее, спинной мозг играет роль распределителя нервных сигналов в организме, потому любые нарушения в нем приводят к неприятным ощущениям в самых разных частях тела. Примером служит боль в грудине при остеохондрозе. Что с этим делать и как не спутать данный симптом с сердечным заболеванием — об этом сейчас поговорим.
Механизм остеохондроза
Но наросты (хондрофиты), во-первых, в отличие от полноценного хряща, обладают хаотичной структурой, а во-вторых, формируются вне зон разрушения, обычно по краю. Далее хондрофиты кальцинируются и превращаются в костные мозоли (остеофиты). Это явление и называют остеохондрозом.
При движениях, а впоследствии и в покое, остеофиты сдавливают нервные волокна и корешки, иннервирующие органы и мышцы (корешковый синдром). Это и приводит к различным нарушениям и неприятным ощущениям в органах.
Попутно происходит выпячивание межпозвонкового диска с последующей грыжей.
Болевой синдром при остеохондрозе
При остеохондрозе грудного отдела позвоночника, в отличие от расположенных ниже, боль на ранних стадиях не появляется. Больной ощущает ее уже после появления протрузии или грыжи.
Характеризуются болевые ощущения следующим образом:
- Появляются при кашле и чихании, попытках глубоко вдохнуть, повернуться, наклониться или поднять руки;
- Ощущаются как сдавливание или резь в сердце, легких или гортани с последующим распространением на желудок, печень и подреберье (боль при грудном остеохондрозе у женщин может ощущаться в области молочных желез);
- При боковой грыже проявляются с одной стороны, при срединной — с обеих.
![]()
При данной патологии выделяют два вида болевых ощущений:
- Дорсаго: появляются резко и носят интенсивный характер. Проходят столь же быстро — в течение получаса. Обычно такие приступы возникают при изменении положения после длительного прибывания в одной позе. Например, при вставании со стула после работы за столом. Наклоны, попытки вращать руками и другие движения приводят к усилению болевых ощущений.
- Дорсалгия: тупая боль, ощущаемая в течение длительного времени (до нескольких недель) при резких движениях туловищем, попытках глубоко вдохнуть, подъеме с кровати после ночного отдыха. После небольшой прогулки обычно все проходит. Со временем интенсивность ощущений может расти.
Самые сильные боли при остеохондрозе грудного отдела позвоночника возникают в ребрах (межреберная невралгия). Сильнее ощущаются только почечные колики.
Прочие симптомы
Кроме боли при грудном остеохондрозе возможны следующие проявления:
- Нарушение рефлекторной деятельности и тугоподвижность мышц ниже грудины;
- Снижение температуры кожи ног, при этом она становится бледнее;
- Онемение кожи в области пораженных остеохондрозом позвонков;
- Одышка, кашель.
Дифференцирование болезни
Остеохондроз грудного отдела по характеру болевых ощущений легко перепутать с заболеваниями сердечно-сосудистой системы или легких. Распознать истинную причину помогут специфические признаки.
В отличие от болей при остеохондрозе, эти явления сопровождаются:
- Гипотонией (снижение давления);
- Интенсивным потоотделением;
- Головокружением;
- Поверхностным дыханием.
При стенокардии состояние облегчается нитроглицерином, тогда как при болях от остеохондроза он бесполезен.
Как и при грудном остеохондрозе, в грудной клетке ощущается постоянная боль, усиливающаяся при дыхании. Но есть и отличительные черты:
- Головная боль;
- Кашель с мокротой;
- Повышенная температура;
- Отсутствие четкой локализации.
Как и грудной остеохондроз, сопровождается резкой внезапной болью, усиливающейся при кашле и дыхании. Но при этом:
- Учащается сердцебиение (тахикардия);
- Появляется кашель с кровью;
- Падает давление;
- Наблюдается сильная одышка;
- Верхняя часть туловища приобретает синюшный оттенок.
![]()
Методы диагностики
Определить с полной достоверностью истинную подоплеку болезненных ощущений в грудине может только врач, для чего проводятся такие исследования:
- Флюорография;
- Электрокардиография (ЭКГ);
- Эхокардиография.
Если они не показали патологий в легких и сердечно-сосудистой системе, приступают к обследованию позвоночника.
- Контрастная дискография. В студенистое тело внутри межпозвонкового диска вводится контрастное вещество и затем диск просвечивается рентгенологическими методами. В результате выявляются трещины, протрузии и прочие дефекты.
- Миелография. Иглой вводят контрастное вещество в субарахноидальное пространство (окружает спинной мозг и корешки) и затем методами флюороскопии и рентгеноскопии просвечивают позвоночник.
- Компьютерная и магнитно-резонансная томография. Первая основана на применении рентгеновского излучения, вторая — мощного магнитного поля.
![]()
По результатам КТ и МРТ определяют:
- Стадию остеохондроза;
- Тип защемленного корешка;
- Местоположения зоны разрушения диска.
Если это действительно остеохондроз отдает в грудную клетку, врач в ходе обследования позвоночника может увидеть следующее:
- Высота межпозвоночных дисков уменьшилась;
- Диски повреждены (протрузия или грыжа);
- На хрящевой ткани образовались остеофиты (костяные мозоли);
- Корешки и и другие ткани воспалены;
- Позвоночник искривлен (кифоз, лордоз или сколиоз);
- В редких случаях — компрессионная миелопатия (сдавливания нервных волокон и сосудов спинного мозга, не характерное для грудного остеохондроза).
![]()
Лечение
Откладывать лечение грудного остеохондроза нельзя, поскольку данная патология может приводить к осложнениям в работе органов грудной клетки вплоть до воспаления сердечной мышцы и бронхиальной астмы.
Процесс лечения ориентирован на такие результаты:
- Купирование болевого синдрома. От этого зависит скорость выздоровления, ведь боль не только угнетающе действует на психику, но и провоцирует ряд нежелательных физиологических процессов;
- Декомпрессия (уменьшение давления) нервных волокон и сосудов;
- Возобновление функции поврежденных нервных волокон;
- Снятие воспаления;
- Нормализация микроциркуляции и обменных процессов в зоне патологии.
- Глюкокортикоиды. Данная разновидность гормонов среди всех медикаментов обладает наиболее выраженным противовоспалительным и обезболивающим эффектом. Но применяют ее лишь при неэффективности НПВП, так как имеют место и негативное воздействие на организм. Так, гормональные мази допускается применять не более 10-ти дней подряд;
![]()
- Если наружное применение эффекта не дает, ставят глюкокортикоидную блокаду (инъекция препарата в полость сустава). Таких уколов можно делать не более 3-х за всю жизн;
- Хондропротекторы. Основу этих медикаментов составляет хрящевая ткань. Поскольку она поступает в готовом виде, организм не теряет время и энергию на ее синтез и восстановление хрящей происходит быстрее;
- Анальгетики. Если обезболивающего эффекта НПВП недостаточно, применяют Кетанов и ему подобные препараты. В особо сложных случаях ставят новокаиновую блокаду;
- Миорелаксанты. Препараты для снятия спазма в мышцах, вызываемого сильной болью. Обращаем внимание: миорелаксанты и спазмолитики — не одно и то же;
- Согревающие мази. Улучшают обмен веществ за счет нормализации кровообращения в зоне повреждения. Также благодаря этому снимается скованность в мышцах;
- Сосудорасширяющие;
- Препараты для ускорения метаболизма (Глюкофаж и др.);
- Нестероидные противовоспалительные препараты (НПВП): не только снимают воспаление и отечность, но и ослабляют болевые ощущения.
![]()
В сравнении со стероидными препаратами НПВП в меньшей степени оказывают негативное воздействие на организм. При этом они делятся на две группы:
- Общего действия;
- Селективные.
Вторая группа (Нимесулид и пр.) не вредит кишечнику, тогда как первую не рекомендуется принимать больным с язвой, гастритом и прочими заболеваниями ЖКТ.
Также НПВП делятся на пероральные и наружные — мази, кремы и пр. По возможности назначают вторую разновидность: в виде растирок НПВП полностью безвредны и могут применяться неограниченно долго.
В сочетании с медикаментозной применяется физиотерапия:
- Лазерная терапия;
- Ударно-волновая;
- Ультрафиолетовая;
- Грязи;
- Иглоукалывание.
![]()
В результате снимается мышечный спазм, улучшается микроциркуляция и ослабляется давление на корешки.
Улучшению кровоснабжения и восстановлению функций мышц способствует массаж. Но к его применению имеются противопоказания:
- Сильный болевой синдром;
- Свежая травма позвоночника;
- Беременность;
- Высокое давление;
- Обострение хронических болезней.
Проработать позвоночник, улучшив тем самым питание тканей, и укрепить поддерживающие его в правильном положении мышцы помогут упражнения специальной лечебной гимнастики. Их подбирает врач с учетом локализации и тяжести заболевания. Эффект усиливается при выполнении в теплой воде.
Также при грудном остеохондрозе рекомендуются занятия плаванием.
Диета при грудном остеохондрозе
Схему питания подбирают с учетом следующих задач, призванных нормализовать массу тела и насытить организм необходимыми элементами.
У склонных к полноте больных нагрузка на позвоночник увеличена и это усугубляет воздействие всех нежелательных факторов. Чтобы определить, относится ли пациент к данной группе, подсчитывают индекс массы тела: ИМТ = В / (Р*Р), где:
- В — вес в килограммах;
- Р — рост в метрах.
При нормальном весе ИМТ лежит в пределах 18,5 – 24,9 кг/м2.
При избыточном весе рекомендуется:
- Подбирать объем пищи так, чтобы калорий с ней поступало меньше, чем расходует организм;
- Есть 4 – 5 раз в день небольшими порциями.
Это вещество способствует скорейшему восстановлению хрящевой ткани. Желатин имеется в
- Холодце;
- Фруктовом и молочном желе;
- Заливной рыбе.
![]()
Можно на ночь замочить 5 граммов желатина в 100 мл холодной воды, а утром, добавив такое же количество жидкости, нагреть смесь до полного растворения крупинок и выпить за полчаса до завтрака. Курс лечения – 1-3 месяца.
Обратите внимание: лечение желатином противопоказано при тромбозах, наличии камней в желчном пузыре и почках, атеросклерозе и заболеваниях ЖКТ. В любом случае требуется консультация лечащего врача.
Достигается за счет потребления таких продуктов:
- Фрукты;
- Овощи;
- Молочные продукты.
Структура хрящевой ткани рассчитана на насыщение водой — она занимает 90% всего объема. Также влага требуется для продуцирования синовиальной жидкости, играющей роль смазки. При недостаточном потреблении воды, что характерно для большинства современных граждан, межпозвоночные диски не смогут полноценно выполнять свою функцию.
Норма водопотребления для взрослого человека составляет 1,5 – 2 л/сутки. Рекомендуется пить воду равномерно, делая один глоток примерно каждые 15 мин.: это оптимальный режим поступления влаги и к тому же он, в отличие от питья залпами, не приводит к перегрузке сердечно-сосудистой системы.
К таковым относят:
- Соленые и сладкие блюда;
- Продукты с высоким содержанием жира;
- Копчения;
- Кофе и чай;
- Алкоголь.
![]()
Профилактика
Избежать развития остеохондроза помогут следующие меры:
Позвоночник — основа здоровья, потому соблюдение всех перечисленных рекомендаций важно для всего организма в целом. Если же болей в грудной клетке или спине избежать все же не удалось, необходимо незамедлительно обратиться к врачу: чем раньше будет начато лечение, тем больше шансов полностью восстановиться.
Читайте также:















