Боль при вставании с постели под ребрами
МКБ-10: M79.2 Neuralgia and neuritis, unspecified (невралгия и неврит, неуточненные)
Межреберная невралгия – это заболевание, которое возникает при ущемлении или раздражении межреберного нерва, проявляется острой, пронзающей болью в грудной клетке. Во время приступа больному трудно сделать вдох, он замирает, боль напоминает удар током, похожа на сердечный приступ. При диагностике важно проведение функциональных тестов и магнитно-резонансного сканирования грудного отдела.
Клиника доктора Игнатьева проводит диагностику и лечение межреберной невралгии. Прием производится по предварительной записи.
- Симптомы межреберной невралгии
- Причины межреберной невралгии
- Анатомия
- Лечение невралгии межреберного нерва
Болеют межреберной невралгией, как взрослые, так и дети. У мужчин боль чаще возникает слева на нижних ребрах, у женщин – в области сердца. Детям характерно возникновение болей при интенсивном росте, когда скелет быстро растет. Наиболее часто заболевание возникает у плавцов и при сидящей работе.
Симптомы межреберной невралгии
Симптомы межреберной невралгии весьма размыты, в одних случаях возникает резкая, стреляющая боль в груди, в других – боль постоянная и не позволяет нормально дышать, наклоняться.
Диагностика подвижности плечевого сустава при межреберной невралгии
Проекция позвонков на пояснично-грудном отделе
- Пронзающая боль в грудной клетке, вдоль ребер (ноющая боль характерна для торакалгии);
- Во время приступа больной замирает, движения вызывают усиление боли, больно сделать вдох;
- Приступ длится от нескольких секунд до нескольких минут;
- Приступы боли в области сердца с определенной периодичностью, без лечения становятся чаще;
- Межреберной невралгии предшествует заболевание позвоночника.
Боль обычно возникает с одной стороны. Если больной чувствует боль слева, то первым делом связывает ее с сердцем (некоронарогенная, вертеброгенная кардиалгия). Прием нитроглицерина не уменьшает приступ.
Дисфункция реберно-позвонковых суставов: а-норма; б,в – варианты патологии.
Вопреки всеобщему убеждению, что остеохондроз вызывает межреберную невралгию, на практике это оказывается не так. На фоне снижения высоты межпозвоночных дисков и их выпячивания, повышается риск рефлекторных реакций, которые и способствуют резкому ущемлению. Со временем формируются триггерные пункты, которые вызывают хроническую боль.
Второй по частоте причиной межреберной невралгии выступает дисфункция реберно-позвонковых суставов.
Прежде, чем приступать к любому виду лечения, важно установить основное заболевание, сама по себе межреберная невралгия может являться лишь одним из многих симптомов более серьезных заболеваний. В большинстве случаев причиной боли является полисегментарный остеохондроз грудного отдела, сколиоз, смещения позвонков (спондилез), дисфункция реберно-позвоночных суставов, рефлекторные реакции, миофасциальные болевые синдромы, опухолевые заболевания и другие.
Положение человека при приступе
За обычной болью может скрываться межпозвоночная грыжа грудного отела, протрузия, кифотическая деформация, сколиоз, заболевания легких, сердца или органов ЖКТ. Первым делом нужно исключить другие заболевания, провести полную диагностику (МРТ ГОП, рентген, ЭКГ и т.д.). Истинная невралгия практически всегда возникает на фоне грудного остеохондроза.
Как жалуются пациенты при межреберной невралгии:
- В последнее время возникает простреливающая боль в области левой груди, как сердце хватает;
- Током пронзает все тело, нельзя ничего сделать, очень сильная боль и чувство страха;
- Без причины появилась невыносимая боль как током, невозможно разогнутся, сделать вдох;
- Сидя на работе, сильно схватило в ребрах и долго не проходило;
- Мучает ноющая боль в области лопатки, нельзя сделать полный вдох грудной клеткой;
- Болят ребра справа/слева, усиливается при движениях.
К сожалению, как показывает статистика, современная медицина практически бесполезна при данной патологии, предлагая в качестве основного лечения витаминотерапию, обезболивающие, противовоспалительные (в последнее время уже доказали их безосновательное назначение) препараты – основная причина не устраняется, теряется время. В тоже время при традиционном лечении период медикаментозной реабилитации длится месяцами, годами, результат может быть непостоянным или отсутствовать вообще.
В 98% случаев можно решить проблему, пройдя курс комплексного лечения позвоночника с использованием мягких техник мануальной терапии, кинезиологии, рефлексотерапии и других методов. В тоже время, при непосредственном воздействии на позвоночник – результат ощутим уже через несколько визитов к врачу.
От позвоночника отходит множество тоненьких нервных пучков, часть которых проходят между ребрами – эти нервы называются межреберными.
Сверху и снизу к ребрам крепятся мышцы, которые отвечают за вдох и выдох, между ними находится тонкий межреберный нерв. Во время приступа, болевые импульсы идут по нервным волокнам к спинному и головному мозгу, а человек ощущает боль.
В результате смещений позвонков, остеохондроза, сколиоза, из-за травмы или резкого сокращения межреберных мышц, межпозвоночный нерв может рефлекторно ущемиться.
Возникающая сильная боль, как правило, имеющая стреляющий или тянущий характер, часто распространяется по всей грудной клетке.
Поскольку боль не может длиться вечно, возникает атрофия нервного корешка, уходят болевые ощущения, но уменьшается объем дыхания, возникает чувство тяжести и поверхностное дыхание. Со временем, лечение запущенных межреберных невралгий более трудоемкое, требует немалых усилий.
Приемы по устранению межреберной невралгии. Клиника Доктора Игнатьева
Специальными приемами и техниками врач устраняет ущемление нерва, устраняет смещения в позвоночнике, которые мешают нормальному функционированию, и помогает восстановить нормальную работу опорно-двигательного аппарата. Преимущественно это техники постизометрической релаксации, мягкотканные техники, релиз. В случае обнаружения дисфункции ребер, применяются манипуляционные техники.
В Киеве есть все условия для диагностики и проведения лечения межреберной невралгии.
Записаться на консультацию в Клинику Доктора Игнатьева можно по тел.: (044) 227-32-51, +38 067 920-46-47
Читайте также: Часто задаваемые вопросы!
- Торакалгия – причина болей в грудном отделе позвоночника.
- Симптомы грудного остеохондроза.
- Межпозвоночные грыжи приводят к болям в спине.
Дискомфорт в области грудной клетки может говорить о разных болезнях, с тяжелыми последствиями или временным недомоганием. Если болят рёбра, важно найти первоначальную причину и устраниться её. Давайте разберёмся в этом вопросе.
Боль в рёбрах может свидетельствовать о развитии разных заболеваний
Причины болей в рёбрах
Болевые ощущения с одной или с обеих сторон грудной клетки могут иметь разный характер (ноющий, резкий, кратковременный, приступообразный, длительный). Спровоцировать подобные ощущения способны как заболевания внутренних органов, так и травмы различной степени и давности.
| Провоцирующие факторы | Как могут проявляться |
| Травмирование рёбер (ушибы, переломы) | Боль интенсивная или ноющая (в зависимости от тяжести повреждения). Обычно к травмированному месту больно дотронуться, приступы возникают даже при лёгком нажатии. После удара может образоваться шишка, которая рассасывается в течение 5–7 дней (за это время исчезает и дискомфорт). Пульсирующие приступы характерны для переломов (их можно определить пальпацией) |
| Невралгия межрёберная – результат протрузий или межпозвонковых грыж. | Болевые ощущения между рёбрами имеют простреливающий характер. Дискомфорт может увеличиваться при вдохе, а также в момент смены позы тела |
| Стенокардия | Боль давящего и сжимающего характера ощущается в грудной клетке изнутри. Неприятные чувства прослеживаются в рёбрах слева, отдавая в шею и левую руку. При этом меняется сердечный ритм и появляется чувство страха, тошнота, одышка, головокружение |
| Лишай опоясывающий | Острая боль может появиться как справа, так и слева грудной клетки |
| Патологии дыхательной системы (бронхит, пневмония) | Неприятная симптоматика возникает при кашле, вдохах и выдохах. Характер ощущений приступообразный, резкий |
| Заболевания пищеварительной системы | О желчнокаменной болезни и закупорке желчевыводящих путей свидетельствуют ноющие боли с правой стороны, а об увеличении селезёнки – дискомфорт с левой стороны |
| Синдром Титце или рёберный хондрит | Боль распространяется на всю грудную клетку и может сопровождаться припухлостью мягких тканей (правый или левый бок выпирает больше), у человека поднимается температурой. Дискомфорт резко и одновременно появляется с двух сторон рёбер |
| Плеврит | Симптомы появляются посередине или сбоку грудной клетки при глубоком вдохе, при кашле и резких движениях |
| Онкологические новообразования в рёбрах | Боли носят постоянный характер и могут быть ноющими, колющими, тянущими, возникая с правой или левой стороны (в зависимости от локализации опухоли). Иногда прощупывается уплотнение, похожее на шишку или шарик |
| Уплотнения в молочной железе | Дискомфорт имеет односторонний характер и возникает в левом или правом боку. Если киста расположена в молочной железе, может болеть не только в рёбрах, но и под грудью или в её середине |
| Повышенный мышечный тонус в грудном отделе позвоночника | Приступы обычно возникают при резких движениях, глубоких вдохах и наклонах туловища в стороны |
| Остеохондроз | Чаще всего боль имеет острый колющий характер и возникает с левой стороны ребра, под молочной железой, что напоминает сердечный дискомфорт. В начале заболевания изредка щёлкает в районе рёбер. Неприятная симптоматика усиливается при больших физических нагрузках, длительном нахождении в одной позе, при переохлаждении или резких движениях тела |
| Остеопороз рёбер (хрупкость костной ткани в результате нехватки кальция) | Приступы возникают спереди, сзади или сбоку грудной клетки и постепенно усиливаются по мере увеличения деструкции (разрушения) костной ткани |
| При беременности | С увеличением массы и размеров плода матка растягивается и может давить на рёбра, чем вызывает дискомфорт в грудной клетке и под молочными железами. Боли наблюдаются в рёбрах справа или слева и носят кратковременный характер |
От чего болят рёбра у взрослых невозможно определить только по болевому симптому. При неприятных ощущениях важно прийти к специалисту и обследоваться.
К какому врачу обратиться, если болят рёбра?
Если появились неприятные ощущения в левом и правом боку при надавливании, физических нагрузках или в состоянии покоя, нужно обратиться к терапевту. Врач проведёт осмотр с помощью пальпации грудной клетки, проанализирует жалобы пациента и при необходимости назначит консультацию узкопрофильных специалистов:
- травматолога;
- невропатолога;
- пульмонолога;
- кардиолога;
- хирург;
- ортопед.
Врачи назначат необходимые анализы и инструментальное обследование, что позволит выявить причину болевых ощущений и подобрать адекватную терапию.
Диагностика болей в рёбрах
Кроме пальпации при осмотре, врач может назначить ряд необходимых исследований:
- общий и биохимический анализ крови, исследование мочи, мокроты;
- электрокардиография;
- компьютерная и магниторезонансная томография;
- изучение сосудов средостения (допплерография).
Комплексная диагностика позволяет точно выявить источник болевых ощущений и подобрать правильную терапию.

Для выявления причин боли в ребрах нужно сделать электрокардиографию
Что делать с болью?
Появление боли в области рёбер не должно игнорироваться. Важно не оставлять больного одного и обратиться в больницу.
Если у человека резко заболело в области груди и ухудшилось общее состояние нужно принять соответствующие меры:
Своевременное оказание помощи даёт возможность уменьшить болевой синдром и избежать возможных осложнений.

Если возник приступ стенокардии — примите валидол
В зависимости от выявленной причины болевых ощущений в рёбрах врач может назначить несколько групп препаратов:
- нестероидные противовоспалительные вещества – Цитрамон, Ибупрофен, Диклофенак, Кофицил;
- анальгетики (обезболивающие препараты) – Парацетамол, Анальгин, Баралгин;
- лекарства местно-раздражающего действия – Апизатрон, Аналгос, Финалгон;
- сердечные препараты (в случае стенокардии) – Нитроглицерин, Валидол, Корвалол, Валокордин.

Цитрамон — эффективное противовоспалительное средство
При онкологических опухолях специалисты предлагают химиотерапию или хирургическое вмешательство исходя из локализации новообразования и его стадии.
Медикаменты подбирает исключительно врач, принимая во внимание вид заболевания и особенности его течения.
Рёбра могут болеть по многим причинам. Это и проблемы с опорно-двигательным аппаратом, и травмы, и чрезмерные физические нагрузки, и патологические процессы в органах грудной клетки (сердце, лёгкие, бронхи). Разобраться в источнике дискомфорта поможет специалист после комплексной диагностики. Важно не заниматься самолечением и вовремя обращаться к врачу. В противном случае, возможны тяжёлые осложнения в виде усугубления болезни.
Если у человека возникла боль под ребрами спереди, это может быть вызвано многими причинами. Подобные боли возникают как при некоторых болезнях, так и у совершенно здоровых людей. Список органов, расположенных под ребрами справа и слева, довольно большой. Поэтому стоит разобраться в характере болей.
Возможные причины проявления болевых симптомов под ребрами
У подростков такие боли могут быть нормой, и свидетельствуют о росте организма. Они возникают часто при ходьбе в быстром темпе, беге.
Иногда болит под ребрами при беременности. Также во время приема некоторых препаратов (особенно гормональных) возникают подобные симптомы. Во время ПМС тоже может возникать такая боль.
Когда неприятное ощущение возникает кратковременно или держится менее получаса, можно не волноваться. Беспокойство должны вызывать длительные болевые ощущения. Если они колющие, продолжающееся более часа, усиливающиеся при движениях, надо насторожиться и обратиться к врачу.
Если ощущения острые, нестерпимые, можно предположить разрыв внутренних органов. Неприятные ощущения, усиливающаяся при движениях, свидетельствует о возможных опухолях.
Тупая боль говорит о хронической патологии печени, панкреатите. Если ощущения смешанные (тупые, а при движениях – острые), они могут иметь причину неврологического характера.
Следует ознакомиться с некоторыми заболеваниями внутренних органов, чтобы разобраться в характере и причине возникновения неприятных ощущений.
Цирроз печени – серьезное заболевание, при котором здоровые клетки печени заменяются соединительными тканями. Тогда орган не справляется со своей функцией – очищением крови и выработкой ее нормального объема. Начинает страдать весь организм.
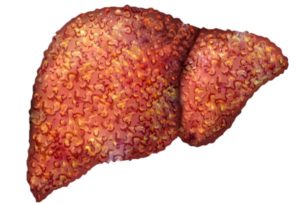
Заболевание может возникнуть в следующих случаях:
- как осложнение вирусного гепатита;
- при иммунодефиците;
- в случае плохой наследственности;
- при отравлении;
- при длительном употреблении некоторых лекарств.
Заболевание проявляется не сразу. Симптомы могут иногда совсем отсутствовать. И только после смерти при вскрытии обнаруживается у человека цирроз печени.
- периодически возникающая тупая боль справа под ребрами;
- горечь во рту, преимущественно утром, после пробуждения;
- резкое похудание;
- повышенная раздражительность;
- сонливость, слабость;
- пожелтение кожи и склер глаз;
- расстройство пищеварения, метеоризм.
Боли бывают нарастающие при циррозе, вынуждающие искать удобную позу тела для того, чтобы облегчить неприятные ощущения. Справа под ребром ощущается тяжесть.
Лечение назначается врачом индивидуально. При своевременном обращении к доктору, прогноз благоприятный. Если следовать предписаниям врача, не нарушать диету, отказаться от вредных привычек, можно прожить с циррозом больше пяти лет.
Это воспалительное заболевание печени. Передается половым путем, а также при переливании крови, операциях, татуировках и так далее.
Заболевание проявляется следующими симптомами:
- высокая температура;
- боль под ребрами справа;
- светлый кал;
- темная моча;
- лихорадка;
- боли в мышцах;
- сыпь на коже.
При этом недуге болит спереди справа под ребрами, потому что печень увеличилась и давит на другие органы. Ощущения распирающие, ноющие. Некоторые даже думают, что это — рак. Но на самом деле онкологии нет.
Болезнь вначале похожа на грипп: резко поднимается температура, начинается озноб, острые ощущения в мышцах. Но последующее изменение цвета кала и мочи помогает правильно определить диагноз.
Лечит гепатит инфекционист. При осмотре печень бывает увеличена, болезненна, выступает из- под ребра. Назначается обследование (исследование крови на билирубин, АЛТ, АСТ, антитела к вирусу гепатита). Если диагноз подтверждается, подбирается индивидуальная терапия. Обычно это: интерфероны, иммуномодуляторы. Рекомендуется особая диета. Она исключает все жареное, острое, копченое, жирное. Алкогольные напитки категорически запрещены.
Конкретного лекарства от гепатита пока не найдено. Но медицина продвигается вперед, и можно надеяться на скорое изобретение панацеи от этого заболевания.
Прогноз благоприятный при соблюдении диеты и предписаний врача. Если гепатит не лечить, он может перейти в цирроз и рак.
Камни в почках образуются по разным причинам. К основным можно выделить:
- плохая (жесткая) вода;
- неправильное питание;
- малоподвижный образ жизни;
- наследственность.
Недуг иногда протекает бессимптомно, пока камни растут. Когда они начинают шевелиться, человек чувствует сильные боли. Болит справа под ребрами спереди (если камни в правой почке) и сзади со спины. Камни начинают образовываться чаще в правой почке. Самый тяжелый период в этой болезни – это отхождение камней.
Врачи уверяют, что боли при мочекаменной болезни – самые сильные (после родовой).
- боли в спине и под ребрами, отдающие иногда в пах;
- частое и болезненное мочеиспускание;
- сильная жажда;
- повышенное давление;
- слабость;
- тошнота.
Когда почечная колика проходит, человек чувствует себя вполне здоровым. Но после выхода камня возможно воспаление почки и мочеточников. В этом случае назначаются антибактериальные и противовоспалительные лекарства.
Обследование состоит из ультразвукового исследования почек и мочевого пузыря, анализов мочи и крови, рентгена. Учитывается размер камней. Большие камни дробят с помощью ультразвука. При мелких конкрементах назначаются специальные препараты, способствующие измельчению камней и их выхода. Полезны в этом случае травы, народные средства.
Прогноз благоприятный при условии частого обследования и выполнений рекомендаций врача.
Это воспалительное заболевание желчного пузыря. При нем возникают болевые ощущения под ребрами. Ощущения усиливаются после еды, особенно при переедании, после стрессовых ситуаций. Характер – приступообразный. Иногда она отдает под лопатку, в плечо.
- сильная рвота с желчью;
- горечь во рту;
- метеоризм;
- слабость;
- повышенная потливость;
- тахикардия;
- повышенная температура.
Возникает недуг по многим причинам. Среди них:
- неправильное питание;
- малоподвижный образ жизни;
- стрессы;
- прием КОК;
- наследственность.
Подтверждается диагноз при помощи обследования, в которое входит:
- УЗИ органов брюшной полости (делается натощак);
- рентген;
- анализы крови (общий, биохимический, на сахар);
- анализы желчи;
- зондирование.
После подтверждения диагноза назначается лечение. В него входят: антибиотики, спазмолитики, желчегонные. Хорошо помогают снизить воспаление и улучшить состав желчи лекарственные травы (кукурузные рыльца, пижма, шиповник и др.)
Лечит холецистит гастроэнтеролог. Прогноз благоприятный, если удастся избежать осложнений (разрыв желчного пузыря, перитонит). При них может наступить летальный исход. Поэтому важно своевременно обратиться к врачу. В некоторых случаях желчный удаляют.
Это воспалительное заболевание почечных лоханок. Вызывают его следующие факторы:
- камни в почках;
- инфекции мочевых путей;
- тонзиллит;
- кариозные зубы;
- переохлаждение;
- несвоевременное опорожнение мочевого пузыря;
- гинекологические проблемы.
Если воспалена правая почка, то боль будет справа в спине и одновременно под правым ребром. Боли тянущего характера. Кроме этого есть другие проявления заболевания:
- высокая температура (при остром) и субфебрильная (при хроническом);
- слабость;
- частое мочеиспускание;
- жажда;
- озноб;
- ночная потливость.
Обследование состоит из анализа мочи (общий, по Нечипоренко, на бакпосев), УЗИ почек, рентгена, биохимического анализа крови.
Лечение назначает терапевт или нефролог. В него входят:
- антибактериальные препараты;
- нитрофураны;
- мочегонные средства;
- спазмолитики;
- анальгетики.
Хорошо помогают лекарственные травы и народные средства. При хроническом пиелонефрите надо регулярно проходить обследование. При соблюдении всех правил прогноз хороший.
Язва 12-перстной кишки возникает по разным причинам:
- острая пища;
- стрессы;
- вредные привычки;
- наследственность;
- прием некоторых препаратов.
Отличительные признаки заболевания:
- боли справа под ребром;
- изжога;
- кислая отрыжка;
- запоры.
Боли бывают приступообразные, усиливаются по ночам. После принятия пищи проходят.
Лечение состоит из препаратов, снижающих кислотность желудочного сока, антибиотиков, спазмолитиков.
Такие повреждения возникают при травмах. Если есть небольшая трещина в ребре, то боль будет беспокоить не сильно. При переломах ребра резкое ощущение возникает сразу, а затем может ослабевать. Если сломано правое ребро то при вдохе боль усиливается.
Другие возможные причины возникновения болевых спазмов
Болеть справа под ребром может также при:
- пневмонии;
- раке легкого;
- плеврите;
- невралгии;
- остеохондрозе;
- опоясывающем лишае.
Диагноз установить может только доктор. Поэтому при любых видах боли непременно надо обратиться к врачу.
Срочно обращаться за медицинской помощью следует в таких случаях:
- если боль под ребрами длится дольше получаса;
- острая, внезапная;
- усиливается при движении;
- если боль мешает дышать, спать.
Обезболивающие лучше не принимать до осмотра врача, так как они могут исказить картину недуга.

Боль и жжение под ребрами с обеих сторон – распространенные симптомы, которые свидетельствуют о заболеваниях печени, поджелудочной железы, желчного пузыря и желчевыводящих путей.
Нередко эти признаки основные, поскольку превалируют по выраженности. Имеется и дополнительная симптоматика в виде вздутия живота, тошноты, рвоты, горечи в ротовой полости, ухудшении аппетита, слабости, подавленности и эмоциональной нестабильности.
Если болит правый и левый бок одновременно, требуется комплексная диагностика, так как таким способом проявляется множество заболеваний гепатобилиарной системы. Только точный диагноз позволяет составить эффективную терапевтическую стратегию, помочь пациенту.
Почему болит под ребрами с обеих сторон спереди – главная этиология возникновения, какие патологии печени проявляются этими признаками – подробно в статье.
Причины боли под ребрами с двух сторон
Возникновение под ребрами неприятных ощущений доставляет массу беспокойства. Чаще всего боль ноющая, имеет свойство иррадиировать в плечо, спину и др. части тела. Клиника соответствует различным болезням ЖКТ, селезенки, печени, поджелудочной железы, желчного пузыря и его протоков.
Если болит слева, при этом отдает слегка вправо, то причина – увеличение селезенки. И спровоцировать изменение размеров могут болезни как гемолитическая форма анемии, острые инфекционные патологии, аутоиммунные расстройства, септические состояния.
Дискомфорт или чувство жжения в подреберье с обеих сторон – признаки, которые появляются на фоне острых и хронических патологий. Единственное отличие заключается в выраженности, поскольку при остром течении патологического процесса болевой синдром сильнее.
Неприятные ощущения под ребрами имеют причины:
- Травмирование селезенки, печени или др. органов гепатобилиарного тракта.
- Формирование забрюшинной гематомы.
- Гастрологический вид инфаркта миокарда – наблюдается боль с обеих сторон ребер, при этом больно дышать.
- Патологии дыхательной, мочевыводящей системы.
- Остеохондроз.
- Неврологические расстройства и пр.
Большую помощь в процессе диагностики окажут симптомы, которые сопровождают болевой синдром, – кашель, давящее чувство в груди, лихорадочное состояние, увеличение температуры тела, тошнота, нарушение работы пищеварения и др.
Опасные заболевания печени
При острых состояниях болевые ощущения проявляются неожиданно, симптом имеет свойство нарастать, поэтому в большинстве случаев требуется экстренная помощь медиков для предупреждения осложнений, спасения жизни пациента.
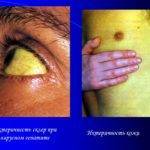
Острый гепатит вирусного происхождения – воспалительное поражение печеночных тканей, которое проявляется рядом признаков печеночно-клеточной недостаточности, интоксикации, что приводит к сильному ухудшению самочувствия.
Во время инкубационного периода – с момента попадания вирусного агента в тело и до появления первой клиники проходит разное время, так как все обусловлено количеством возбудителей, проникших в организм.
При острой форме болезни наблюдается тупая/острая боль справа в области проекции печени, может отдавать в спину. Болевой синдром базируется на гепатомегалии – увеличении внутренней железы в размере. Сама по себе печень болеть не может, однако при сильном растении оболочки боль проявляется.
- До желтушного периода – в правом боку только дискомфорт, тяжесть. Признаки чаще всего возникают после употребления алкоголя, пищи, физической активности. В некоторых случаях растет температура тела, проявляется насморк. Характерные признаки – изменение окраса урины, кала.
- Во время желтушной стадии кожа, слизистые становятся желтоватого оттенка. Печень и селезенка увеличиваются в размерах, имеется клиника интоксикации. На этом этапе болевой синдром более яркий.
- По завершению желтушного периода кожа постепенно приходит в норму, однако ферментативная активность все равно завышена.
На фоне клинических проявлений нужно пройти обследование, поскольку болезнь имеет свойство трансформироваться в хроническое течение, чреватое развитием циррозного поражения, гепатоцеллюлярной карциномы.
Это острый зоонозный инфекционный недуг, спровоцированный проникновением в организм бактерии, которая относится к семейству лептоспир.
- Лихорадочное состояние, озноб – симптомы возникают внезапно. Температура тела повышается до 39-40 градусов.
- Боль в правом и/или левом боку, поскольку лептоспиры поражают не только печень, но другие органы, распространяясь по кровеносной системе.
- Гиперемия, отечность лица, усиление сосудистого рисунка глаз.
- Не исключены другие проявления инфекционного процесса. У ребенка лептоспироз схож с клиникой герпеса – появляются высыпания на губах, слизистых оболочках.
- Полиморфная сыть – возникает через несколько суток после увеличения температуры и болевого синдрома.
Лептоспироз может поражать одновременно печень и легкие, вследствие чего формируется бронхит, который сопровождается появлением кашля, отделением мокроты с прожилками крови.

Тяжелая инфекционная болезнь, проявляющаяся общей интоксикацией, поражением ЦНС и мочевыделительной системы.
Причиной выступает патологическая активность грамотрицательных анаэробов семейства Legionella.
Чаще всего заболевание протекает по типу пневмонии.
- Боль в правом боку из-за увеличения печени и неприятные ощущения под ребрами слева, поскольку изменяется размер селезенки в большую сторону.
- Диспепсические расстройства – тошнота, иногда рвота, снижение аппетита.
- Озноб, повышенное потоотделение, головная боль.
- Когда интоксикация затрагивает ЦНС, у пациентов наблюдаются галлюцинации, нарушается сознание.
Через 3-4 дня с момента начала болезни проявляется кашель – сначала непродуктивный, после выделяется мокрота с примесью гнойных масс (иногда с кровью). Заболевание опасное, поскольку отсутствие квалифицированной помощи приводит к развитию инфекционно-токсического шока, и летальность в таком случае до 20%.
Воспалительный процесс в желчном пузыре, обусловленный нарушением отхождения желчи вследствие блокады путей отхода.
Главный симптом – острый болевой синдром в области проекции печени, верхней части живота. В некоторых случаях боль отдает под правую лопатку, левую половину тела. К дополнительным признакам относят тошноту, рвоту с желчью, повышение температуры до уровня субфебрилитета.
Чаще всего приступ боли формируется в ночное время – спустя несколько часов после засыпания, когда пациент находится в покое.
Характер боли при обострении ЖКБ:
- Боль резкая, острая, локализуется в правом подреберье, распространяется на эпигастральную область. Иногда иррадиирует в грудной отдел, шею, правое плечо, между лопаток.
- Болезненные ощущения нарастают волнами, после становятся постоянными, распирающими.
- Болевой приступ продолжается от 2 до 6 часов, может спровоцировать шок.
Дополнительные симптомы – тошнота, рвота, потливость, учащенное либо замедленное биение пульса, бледность и липкость кожных покровов, повышение температуры до 38 градусов.
Относительно редкая хроническая патология желчных каналов, которая сопровождается расстройством отхождения желчи, застоем и повреждением печеночных клеток, что приводит к нарушению функциональности органа.
Болевой синдром при остром холангите проявляется при дисфункции печени и появлении рубцов в желчных каналах. Боль локализуется чаще в животе посередине, может отдавать вправо или влево. Изменяется цвет кожи – становится слегка желтоватого окраса, как и белки глаз. Растет температура тела.

Травмирование селезенки и печени – это тяжелое и трудно диагностируемое абдоминальное повреждение. Причины различны – ДТП, падение с высоты, сдавливание туловища, удар в живот твердым предметом и пр.
Резко выраженный болевой синдром в первые часы после травмирования для изолированных травм печени не характерен – его наличие может говорить о проблемах и с другими органами, например, селезенкой.
Клиника обусловлена видом травмы, степенью поражения печени. На фоне закрытого травмирования симптоматика нарастает постепенно:
- В районе травмы немеет кожа.
- Проявляется боль в правом боку, может болеть сзади спина.
- Болевой синдром усиливается во время движения, поэтому больные для облегчения своего состояния стараются лежать.
- Снижение показателей артериального давления.
- Замедление пульса.
На фоне внутреннего кровоизлияния вследствие разрыва печени проявляется увеличение температуры, гепатомегалия, пожелтение кожного покрова, болевой синдром, не имеющий четкой локализации.
Хронические болезни печени у человека
Хронические печеночные патологии под воздействием факторов – неправильное питание, нарушение рекомендаций врача, беременность и пр. имеют свойство обостряться, что приводит к появлению характерной клиники.
Это воспаление в печени, которое приводит к фиброзным преобразованиям и некротических изменениям в клетках и тканях, при этом отсутствует нарушение структуры долек. Признаки болезни обусловлены степенью поражения железы, типом гепатита.
При прогрессирующей болезни выявляются симптомы:
- Повышенное газообразование.
- Ухудшение аппетита.
- Нарушение сна.
- Головная боль.
- Снижение массы тела.
- Желтуха.
- Периодическая боль в правом боку.
- Болевой синдром слева, поскольку увеличивается селезенка.
- Кожный зуд.
На фоне пальпации доктор диагностирует диффузную гепатомегалию либо увеличение только одной доли, повышенную плотность печени.

Ожирение печени – самостоятельный синдром либо вторичный, вследствие которого в печеночных тканях накапливаются липидные соединения.
По статистике, болезнь чаще всего диагностируют у женщин, имеющих ожирение. В 60-70% картин симптоматика отсутствует.
Явные симптомы прогрессирования болезни:
- Дискомфорт в брюшной полости.
- Ноющая боль в правом боку (выражена слабо).
- Гепатомегалия, при касании правого бока – больно.
В некоторых случаях ожирение печени сопровождается диспепсическими расстройствами, желтушностью.
Цирроз – болезнь, при которой перерождаются полноценные печеночные ткани в фиброзные соединительные структуры. Выраженность клиники базируется на степени поражения железы, активности цирротических процессов. На начальной стадии проявления минимальны, боли нет.
Со временем появляется дискомфорт под ребрами, нарушается пищеварение, увеличивается температура до уровня субфебрилитета. При прогрессировании болевой синдром усиливается, отдает в разные участки живота, спины; наблюдается желтуха, характерные признаки – покраснение ладоней, преобразование ногтевых пластин, сосудистые звездочки на теле.
Новообразования доброкачественной (кисты, гемангиомы) и злокачественной природы (первичный, вторичный рак) в печени на начальных стадиях не проявляются симптомами. По мере увеличения опухоли растягивается капсула, что приводит к болевому синдрому.
Он может быть разный – боль тупая, ноющая, распирающая, острая. Локализация правый бок, иррадиация – в желудок, в правую сторону под ребрами, в спину, лопатку и плечо. Болевые ощущения вначале проявляются периодически, со временем выявляются постоянно.
Это функциональное нарушение моторики желчного пузыря и его каналов, процессов отхождения желчи. При гипертонически-гиперкинетическом течении наблюдается острый болевой синдром справа, который отдает в спину и правую лопатку.
На фоне гипокинетически-гипотонической дискинезии больные жалуются на постоянную, неинтенсивную, тупую и ноющую боль в области проекции печени, ощущения распирания и растяжения в этой области.
Читайте также:


