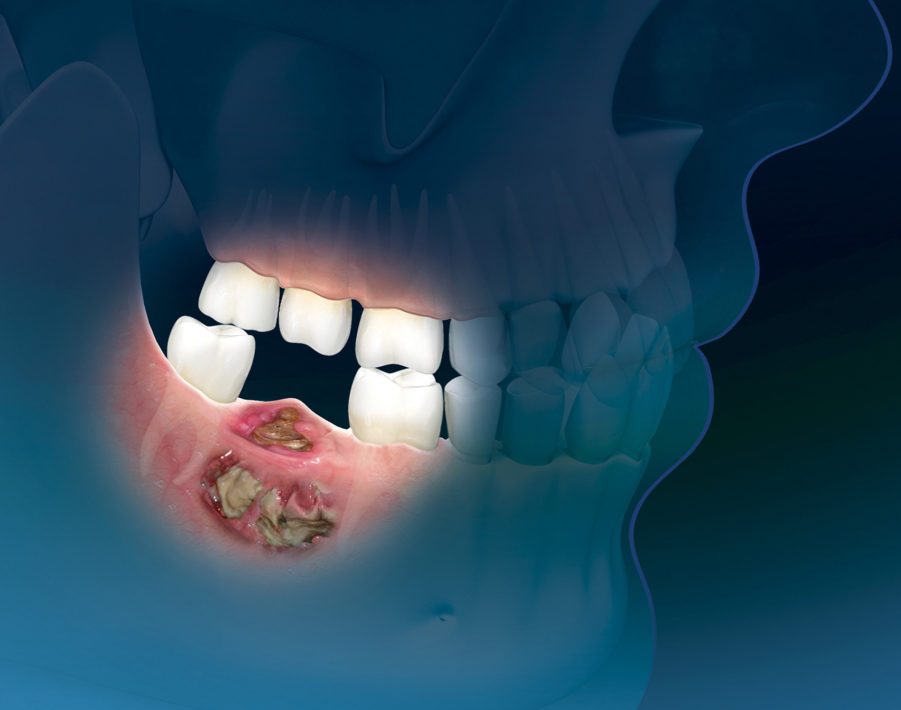
Умеренно дифференцированный плоскоклеточный рак челюсти
Заболевание развивается, когда опухоль локализуется на слизистой оболочке альвеолярного отростка или мягких тканях дна полости рта c переходом на кость.
Эпидемиология
Частота поражения мягких тканей дна полости рта составляет 20% и слизистой альвеолярного отростка нижней челюсти 4% от всех злокачественных новообразований полости рта. Мужчины болеют в 5-7 раз чаще чем женщины. Большинство случаев встречается в возрасте 50-70 лет.
Факторы риска
Курение повышает риск заболеть раком полости рта в несколько раз. Причем в равной степени, опасно курение сигарет, сигар и трубок. Степень риска зависит от стажа курения, возраста курильщика и количества выкуриваемых сигарет. Повышает риск употребление крепких алкогольных напитков.
Большую роль играет неудовлетворительная гигиена полости рта. Кариозные зубы и плохо изготовленные протезы травмируют слизистую оболочку полости рта, что повышает вероятность развития предрака и рака полости рта.
К факторам риска также относят такие предраковые заболевания, как болезнь Боуэна, эритроплазия Кейра, язвенная лейкоплакия, паппилломатоз.
Классификация МКБ – 10:
С03.1 – нижний альвеолярный отросток и десна
С04 – дно полости рта


Клиническая картина
Часто больные обращаются к врачу, когда опухоль уже достигает больших размеров, отмечается распад новообразования, зловонный запах изо рта, кровотечение. Их также могут беспокоить припухлости или язвы во рту, расшатывание и выпадение зубов, кровоточивость слизистой оболочки полости рта. Позднее присоединяются жалобы на затрудненное открывание рта, трудность или невозможность приема пищи, обилие слюны, похудание.
Диагностика
- Тщательный клинический и инструментальный осмотр полости рта, пальпация.
- Соскоб, мазки с эрозированных или язвенных поверхностей для цитологического исследования.
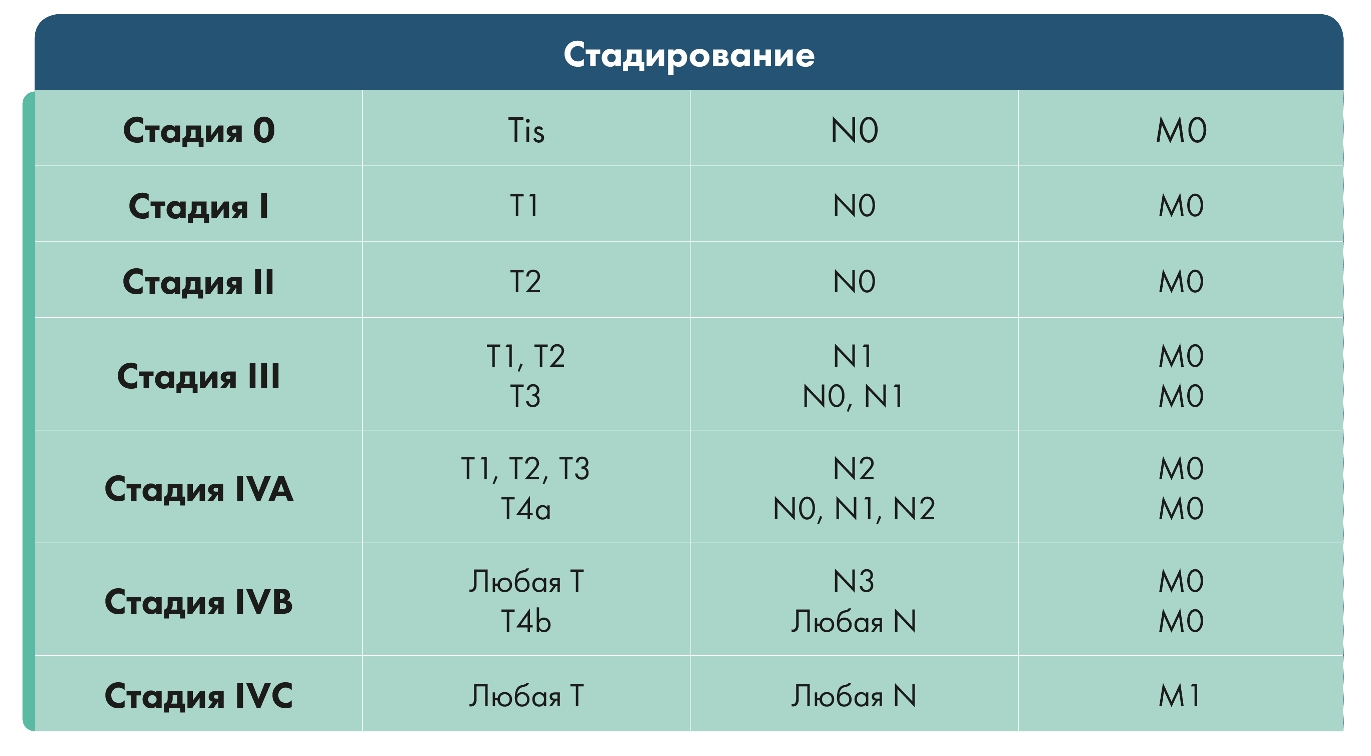
- Цитологическое исследование пунктата неизъязвленных опухолей и увеличенных лимфоузлов (рис. 1).
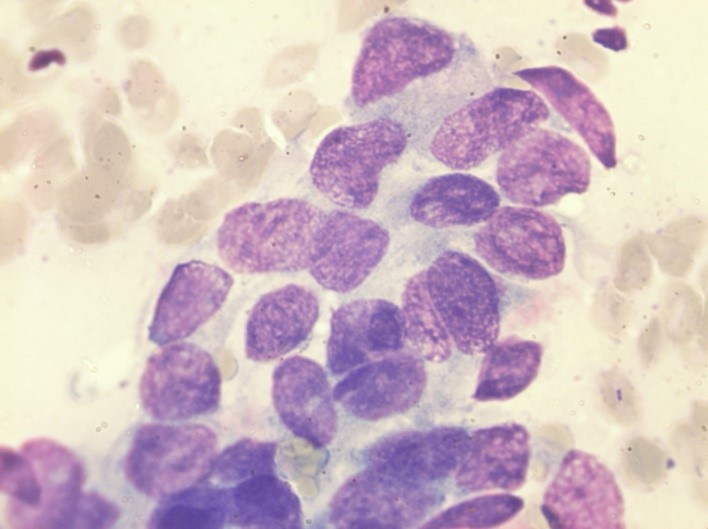
Рис.1 Цитологическое исследование
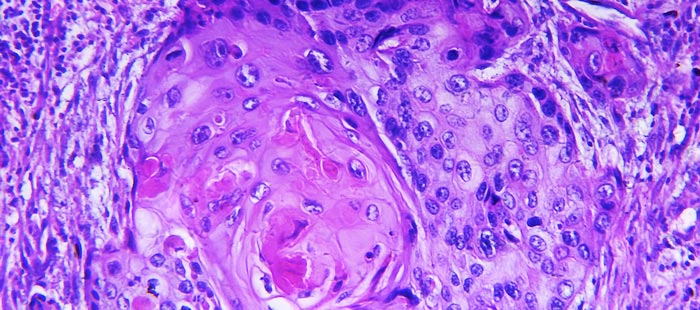
- Биопсия опухоли, гистологическое исследование (рис.2).
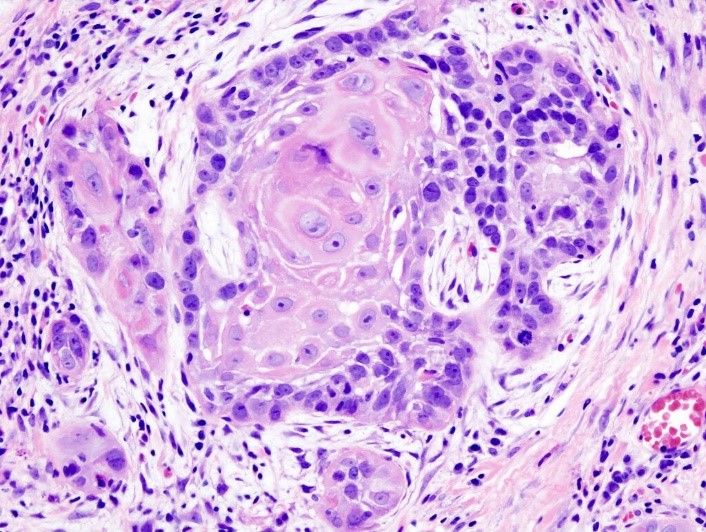
Рис.2 Гистологическое исследование. Плоскоклеточный рак
- рентгенологическое исследование нижней челюсти.
- УЗИ первичной опухоли при локализации процесса на дне полости рта.
- УЗИ области шеи – для выявления субклиничеких метастазов.
- КТ, МРТ с контрастным усилением или без (по показаниям) (рис.3.).
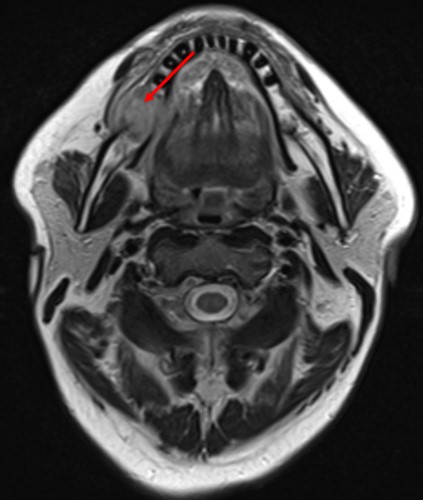
Рис.3 МРТ с внутривенным контрастированием
Тактика лечения
При T1–T2, N0 рекомендуется выполнение оперативного вмешательства с/без шейной лимфодиссекцией (в зависимости от толщины опухоли по данным УЗВТ) или в случае отказа пациента от оперативного вмешательства рекомендована лучевая терапия.
При T3N0, T1-3, N1-3, T4a любое N рекомендуется оперативное лечение с одно- или двухсторонней шейной лимфодиссекцией с последующей лучевой терапией.
Виды реконструкции нижней челюсти:
- пластика кожно-мышечным лоскутом с использованием кивательной мышцы;
- пластика торакодорзальным лоскуктом;
- ромбовидный шейный-лицевой кожно-мышечный лоскут;
- кожно-мышечный лоскут на коротких мышцах шеи;
- кожно-мышечный лоскут на большой подкожной мышцы шеи;
- пластика малоберцовой кости с микрососудистого анастомоза;
- пластика подвздошной костью;
- пластика участком ребра с микрососудистого анастамоза.
Лучевая терапия проводится по радикальной программе.
- PF + Cet: Цисплатин + 5-фторурацил + цетуксимаб
- DС + Cet: Доцетаксел + цисплатин + цетуксимаб
- Pacli+Carbo+Cet: Паклитаксел + карбоплатин AUC + цетуксимаб
- Pacli+Carbo+Cet: Паклитаксел + карбоплатин AUC 2,0 + цетуксимаб
- PF :Цисплатин + 5-фторурацил. Карбоплатин AUC-5 + 5-фторурацил
- Pacli+Carbo: Паклитаксел + карбоплатин AUC-5–6. Паклитаксел + карбоплатин AUC-2
- DС: Доцетаксел + цисплатин
- Ниволумаб
- Пембролизумаб
В первый год физикальный осмотр и сбор жалоб рекомендуется проводить каждые 1-3 месяца, во второй год – каждые 2-6 месяцев, спустя 3-5 лет – 1 раз в 4-8 месяцев. Через 5 лет с момента операции обследования проводятся ежегодно или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен.
Список литературы по теме:
- Ганцев Ш.Х. онкология – М, 2012 г – С.204-205.
- Опухоли головы и шеи: рук/ А.И. Пачес.- 5-е изд., доп. И перераб.-М.: Практическая медицина , 2013. -478 с.
- Клинические рекомендации Злокачественные новообразования полости рта. 2020г. – 62 с.
- WHO Classification of Head and Neck Tumours-International Agency for Research on Cancer. 2017. – 347 с.
- Shah. Head and Neck Surgery and Oncology 5 ed (2020) – 859 с.

Авторская публикация:
Косачев В.А.
Ординатор отделения опухолей головы и шеи
НМИЦ онкологии им Н.Н. Петрова

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Плоскоклеточный рак, или плоскоклеточная карцинома – это гистологический тип злокачественных опухолей, такой диагноз устанавливают по результатам биопсии после исследования образца опухолевой ткани под микроскопом. Новообразование формируется из плоских клеток эпидермиса, которые выглядят как чешуйки. Оно может возникать на коже, в полости рта, в гортани, трахее, бронхах, пищеводе, на половых органах, в прямой кишке.
В Европейской онкологической клинике диагностикой и лечением плоскоклеточного рака занимаются врачи экспертного уровня, за плечами которых обширный опыт работы в ведущих онкологических центрах Москвы. С пациентом работает команда, в которую входят онкологи, дерматоонкологи, хирурги, химиотерапевты, радиотерапевты и другие специалисты. Мы применяем инновационные методы лечения, препараты последних поколений, проводим противоопухолевую терапию в соответствии с ведущими международными рекомендациями. Европейская онкологическая клиника – первый российский частный онкологический центр, в котором можно получить эффективное паллиативное лечение на поздних стадиях, даже в случаях, когда от пациента отказались в других клиниках.
- Причины возникновения плоскоклеточного рака
- Какие бывают виды плоскоклеточного рака?
- Виды диагностики заболевания
- Лечение плоскоклеточного рака
- Прогноз выживаемости при плоскоклеточном раке
- Профилактика
Причины возникновения плоскоклеточного рака
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию – каждый из них лишь в определенной степени повышает вероятность.
Какие бывают виды плоскоклеточного рака?
Злокачественные новообразования данного гистологического типа встречаются на разных частях тела. В зависимости от локализации, могут несколько различаться их свойства, подходы к диагностике и лечению, прогноз для пациента.
Злокачественные опухоли кожи представлены плоскоклеточным раком примерно в 20% случаев. Намного чаще пациенты страдают базальноклеточным раком, который происходит из клеток, находящихся в нижнем слое эпидермиса.
Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным. Он с большей вероятностью прорастет в глубокие слои кожи, будет распространяться в организме с образованием отдаленных метастазов. Тем не менее, это происходит довольно редко. Чаще всего опухоль удается обнаружить и удалить на ранней стадии.
Как правило, плоскоклеточный рак возникает на коже лица, ушей, шеи, тыльной стороне рук, реже – в области половых органов. Нередко новообразование развивается там, где находятся шрамы и хронические повреждения.
Злокачественные опухоли губ составляют не более 1–3% от всех онкологических заболеваний. В большинстве случаев (95%) они представлены плоскоклеточным раком, который бывает двух типов:
- Плоскоклеточный ороговевающий рак ведет себя не так агрессивно, медленно растет, редко образует отдаленные метастазы.
- Плоскоклеточный неороговевающий рак растет быстро, раньше приводит к изъязвлению и чаще метастазирует.
Исследования показывают, что у мужчин этот тип рака встречается в 3–13 раз чаще, чем у женщин. Вероятно, это связано с тем, что представители мужского пола чаще подвергаются воздействию солнечных лучей на рабочем месте, среди них более распространено курение, употребление алкоголя.
Раком ротовой полости называют злокачественные опухоли, которые возникают на слизистой оболочке губ, щек, десен, передних двух третей языка, неба, дна ротовой полости (находится под языком). В 90% случаев они представлены плоскоклеточным раком, из них 5% – плоскоклеточный ороговевающий рак, который менее агрессивен, реже прорастает в окружающие ткани, распространяется в лимфатические узлы и метастазирует.
Слизистая оболочка пищевода выстлана многослойным плоским эпителием, и из него может развиваться плоскоклеточный рак. Чаще всего такие опухоли находятся в шейном отделе пищевода и верхних двух третях грудного отдела. В нижней трети органа чаще встречаются аденокарциномы – злокачественные опухоли из железистых клеток.

Плоскоклеточный рак – наиболее распространенный тип злокачественных опухолей в трахее. Обычно он возникает в нижней части трахеи, довольно быстро растет, прорастает ее стенку, приводит к изъязвлениям и кровотечению. Это редкий тип рака, его основной причиной является курение.
Наиболее распространенным раком легкого является немелкоклеточный рак – он встречается в 80% случаев и в 30% случаев представлен плоскоклеточной карциномой. Нередко эти опухоли находятся в бронхах.
Шейка матки состоит из двух частей. Экзоцервикс находится снаружи, во влагалище, это то, что видит гинеколог во время осмотра. Эндоцервикс – канал шейки матки, он соединяет матку с влагалищем. В норме экзоцервикс выстлан плоским эпителием, а эндоцервикс – железистым. Место, где они встречаются, называется зоной трансформации.
Плоскоклеточным раком представлены 90% злокачественных опухолей шейки матки. Чаще всего новообразование возникает в области зоны трансформации. Раки, которые развиваются из железистых клеток эндоцервикса, называются аденокарциномами.
В редких случаях в шейке матки встречается железисто-плоскоклеточный рак.
Вульвой называют наружные женские половые органы: преддверие влагалища, большие и малые половые губы, клитор. Большинство типов рака, которые развиваются в этой области, представлены плоскоклеточным раком (70–90%). Они делятся на две группы:
- Большая группа – опухоли, происхождение которых неизвестно. Чаще всего их диагностируют у женщин старшего возраста.
- Меньшая группа – злокачественные опухоли, вызванные вирусом папилломы человека.
В большинстве случаев злокачественные опухоли прямой кишки представлены аденокарциномами – железистым раком. Плоскоклеточный рак в этом органе встречается очень редко и составляет от 10 до 25 случаев на каждые 100 тысяч случаев колоректального рака.
Плоскоклеточный рак составляет 90% от всех злокачественных новообразований анального канала – узкого прохода, который соединяет прямую кишку с анусом.
У человека есть четыре вида миндалин: небные (при их воспалении развивается тонзиллит), трубные (находятся в глотке возле отверстий слуховых труб), язычная (позади языка) и глоточная (у детей из-за нее бывают аденоиды). Чаще всего злокачественные опухоли развиваются в небных миндалинах. В большинстве случаев это плоскоклеточный рак. Его сложно диагностировать, поэтому зачастую он выявляется на поздних стадиях.
Виды диагностики заболевания
Врач-онколог назначает пациенту те или иные виды диагностики, в зависимости от того, в каком органе находится злокачественная опухоль:
Место локализации рака
Методы диагностики
Во всех случаях, когда обнаружено патологическое образование, проводят биопсию – исследование, во время которого получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического и цитологического исследования. Биопсия – самый точный метод диагностики рака. Она помогает не только достоверно установить диагноз, но и определить гистологический тип новообразования.Для того чтобы проверить степень распространения рака в организме и уточнить стадию, врач может назначить дополнительные исследования:
- компьютерную томографию, МРТ;
- рентгенографию грудной клетки, костей;
- ПЭТ-сканирование;
- УЗИ и эндоскопические исследования органов, в которые мог прорасти рак.
Лечение плоскоклеточного рака
Лечение зависит от локализации, стадии рака, общего состояния пациента, наличия у него сопутствующих заболеваний и других факторов.
Ионизирующее излучение повреждает опухолевые и другие быстро размножающиеся клетки. Этот вид лечения плоскоклеточного рака может быть назначен до или после операции, либо на поздних стадиях в паллиативных целях.
Радикальные операции возможны, если нет метастазов, и не произошло сильное прорастание рака в окружающие ткани. В одних случаях таким пациентам показано только хирургическое лечение, в других его дополняют противоопухолевыми препаратами, лучевой терапией – это помогает снизить риск рецидива.
При запущенном плоскоклеточном раке может быть выполнено паллиативное хирургическое вмешательство, направленное на ликвидацию симптомов, восстановление проходимости и функции пораженного органа.
Химиотерапия при плоскоклеточном раке может быть адъювантной (после операции), неоадъювантной (до хирургического вмешательства) или применяется в качестве самостоятельного метода лечения на поздних стадиях.
Если опухоль обладает определенными молекулярно-генетическими характеристиками, назначают таргетную терапию. Таргетные препараты прицельно воздействуют на молекулы, которые помогают раку расти и поддерживать свою жизнедеятельность.
Лечение при плоскоклеточном раке и любых других злокачественных новообразованиях должно быть направлено не только на борьбу с самой опухолью, но и на купирование симптомов, улучшение состояния пациента. В Европейской онкологической клинике пациент может получить все виды симптоматической терапии при раке:
- Купирование болевого синдрома в соответствии с трехступенчатой схемой ВОЗ.
- Восстановление проходимости пищевода, кишечника, дыхательных путей.
- Устранение кровотечений, при необходимости – переливание крови.
- Купирование тошноты.
- Устранение сдавления опухолью внутренних органов, нервов, сосудов.
- Лечение экстренных состояний в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.
- Контроль и коррекция нутритивного статуса.
- Поддерживающая терапия помогает комфортно перенести курс химиотерапии, предотвратить и купировать побочные эффекты.

Прогноз выживаемости при плоскоклеточном раке
Прогноз зависит от того, в каком месте начался рост рака, на какой стадии установлен диагноз и начато лечение. Например, зачастую выживаемость при раке кожи и красной каймы губ стремится к 100%, потому что такие опухоли, как правило, удается обнаружить достаточно рано, и они не очень агрессивны. Если появились отдаленные метастазы, шансы на ремиссию становятся крайне низкими. Но таким пациентам все еще можно помочь: затормозить прогрессирование плоскоклеточного рака, продлить жизнь, улучшить общее состояние, купировать мучительные симптомы.
Профилактика
Основные меры профилактики плоскоклеточного рака:
- Отказ от курения и употребления алкоголя.
- Защита от воздействия на кожу ультрафиолетовых лучей – важнейшая мера профилактики рака кожи. Не стоит посещать солярии, ходить на пляж с 10.00 до 16.00 часов, когда наиболее высока солнечная активность. Защититься помогает одежда с длинными рукавами и штанинами, шляпа с широкими полями, солнцезащитные очки.
- Предотвращение заражения ВПЧ, приводящими к развитию рака: нужно избегать беспорядочных половых связей, использовать презервативы. В настоящее время существует вакцина против папилломавирусной инфекции. Прививать рекомендуется всех подростков до начала половой жизни.
Плоскоклеточный рак полости рта – самый распространённый тип злокачественного поражения такой локализации. Это не отдельный недуг, а несколько разновидностей опухолевых структур, зарождающихся в одном месте, на слизистой, покрывающей ротовую полость, но имеющих свои особенности течения и характерные черты. Любая опухоль полости рта должна быть своевременно диагностирована, т. к. при позднем выявлении она несёт серьёзную угрозу психическому и физическому здоровью, а также жизни больного.
Как развивается плоскоклеточный рак полости рта?
Эта форма онкопатологии развивается в 95% клинических случаев зарождения злокачественных опухолей такой локализации. Плоскоклеточный рак слизистой полости рта может появиться в любом из её отделов, однако в большинстве случаев поражает дёсны, мягкое нёбо, нижнюю губу, дно ротовой полости и вентральную поверхность языка.
Механизм развития этого недуга заключается в следующем:
- эпителиальные клетки слизистой полости рта под воздействием негативных процессов начинают перерождаться, теряя свои естественные гистологические признаки;
- мутация клеточных элементов приводит к нарушению структуры ДНК и генной мутации, вследствие чего перерождённые клетки теряют способность к естественному отмиранию после завершения жизненного цикла и начинают бесконтрольно делиться.
В результате патологического процесса происходит замещение здоровых тканей слизистой оболочки патогенным плоскоклеточным эпителием, что первоначально приводит к дисплазии (промежуточному состоянию между раковой опухолью и негативными, но не являющимися необратимыми, изменениями эпителиального слоя).
Причины возникновения
Вопросы о том, почему появляется плоскоклеточный рак полости рта, на сегодняшний день остаются без ответа, т. к. окончательной теории зарождения раковых опухолей учёные до сих пор не смогли разработать. Однако все специалисты, занимающиеся онкологической практикой, придерживаются единого мнения о негативных факторах, способных спровоцировать развитие злокачественных новообразований такой локализации. Самые частые причины плоскоклеточного рака полости рта кроются в наличии в анамнезе человека предраковых заболеваний верхних дыхательных путей.
К патологическим процессам, способствующим развитию плоскоклеточной опухоли, относятся болезнь Боуэна, папилломатоз, лейкоплакия. Однако не у всех пациентов, страдающих от перечисленных недугов, непременно развивается онкологический процесс, так же как и у полностью здорового человека могут диагностировать злокачественное новообразование. Связано это с негативными эндогенными и экзогенными факторами под влиянием которых происходит мутация клеток или ускоряется процесс малигнизации.

Основные факторы, способствующие появлению неоплазий:
- наследственная предрасположенность;
- длительный стаж курения и злоупотребление алкоголем;
- работа на вредном производстве и проживание в местности с плохой экологией;
- механические, химические и термические повреждения слизистого эпителия, выстилающего рот.
Стоит знать! Наукой не доказано, что все вышеперечисленные негативные факторы это неоспоримые причины плоскоклеточного рака полости рта, но как отмечает многолетняя статистика, они повышают процент зарождения патологического процесса и ускоряют его прогрессирование.
Виды и классификация
Плоскоклеточный рак слизистой полости рта при постановке диагноза и подборе наиболее оптимального терапевтического курса принято классифицировать по гистологическим и морфологическим признакам, а также месту локализации. В первую очередь для определения характеристик опухолевой структуры выявляют её степень дифференцировки, т. е. зрелости клеток, составляющих её структуру.
В зависимости от этого критерия выделяют следующие виды онкологических поражений:
- Высокодифференцированный плоскоклеточный ороговевающий рак полости рта. Данный тип онкопоражения диагностируется чаще всего и характеризуется достаточно медленным развитием и ростом. Основными отличительными признаками патологического процесса являются хорошо дифференцированные клетки, практически не отличающиеся по своему гистологическому строению от здоровых. Высокодифференцированный плоскоклеточный рак полости рта визуально представлен ограниченными клеточными элементами с блестящим сероватым поверхностным слоем.
- Умеренно дифференцированный плоскоклеточный рак дна полости рта. Патология представлена клетками, подвергшимися мутации, поэтому её агрессивность более высокая. Такие опухоли сопровождаются специфической симптоматикой, способны распространять метастазы и инвазировать близлежащие ткани, вследствие чего они проще выявляются, но вместе с тем сложнее поддаются лечению.
- Низкодифференцированный плоскоклеточный рак дна полости рта, неороговевающая форма. Данная разновидность опухолевой структуры представлена скоплением клеток, в которых полностью отсутствует дифференцировка. Недифференцированная опухоль имеет большое сходство с саркомами, быстро прогрессирует и отличается повышенной злокачественностью.
Стоит знать! Чем выше дифференцировка клеточных элементов, входящих в состав очага неоплазии, тем медленнее прогрессирует злокачественный процесс, что повышает шансы пациентов на полное выздоровление. Классифицируются злокачественные опухоли полости рта и по месту локализации.
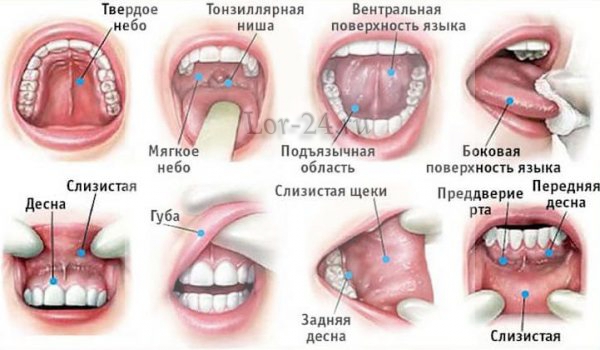
Возможная локализация рака в ротовой полости
По этому критерию выделяют следующие новообразования:
- дна ротовой полости. Повреждению подвергается подъязычная часть, в особенности слюнные железы;
- нёбного эпителия. Злокачественные очаги локализуются на мягких участках нёба и причиняют острые боли, появляющиеся обычно во время еды;
- передних дужек нёба. Патологический процесс отличается высокой агрессивностью и начинает рано распространять отдалённые метастазы;
- слизистой щёк. Чаще всего данные опухолевые структуры располагаются на уровне уголков губ и напоминают сначала небольшие, а затем достаточно крупные язвочки, причиняющие выраженный дискомфорт и болезненность;
- альвеолярных отростков верхней и нижней челюстей. В злокачественный процесс вовлекаются зубы, что приводит к раннему появлению негативной симптоматики в виде не купируемых обезболивающими средствами острых зубных болей.
Это интересно! Самой излюбленной локализацией плоскоклеточных злокачественных новообразований ротовой полости является язык – его поражение диагностируется более чем в 50% случаев. Новообразования такой локализации отличаются повышенной опасностью, т. к. склонны к быстрому росту и активному метастазированию. Только ранняя диагностика и своевременное начало лечения патологического процесса могут дать шансы на выздоровление или достижение максимально длительной ремиссии.
Стадии развития
Плоскоклеточный рак полости рта развивается не одномоментно, а последовательно проходя через несколько этапов, каждый последующий из которых характеризуется усилением агрессии злокачественного процесса и отягощением клинической симптоматики.
В клинической практике при назначении курса терапии используют 4 основные стадии плоскоклеточного рака полости рта:
- I стадия. Опухолевая структура, зародившаяся на слизистой, имеет небольшие размеры, до 2 см в диаметре, не инвазирует близлежащие ткани и не прорастает в регионарные лимфоузлы.
- II стадия. Аномальный очаг разрастается до 4-5 см, мутировавшие клетки прорастают в соседние отделы ротовой полости, однако метастазирование на данном этапе отсутствует.
- III стадия. Первичная опухолевая структура разрастается до гигантских размеров и полностью поражает несколько отделов ротовой полости. Появляются множественные метастазы в регионарных лимфоузлах, возможно начало метастазирования в отдалённые органы.
- IV стадия. Гигантская опухоль занимает всю ротовую полость и активно прорастает в близлежащие ткани шеи, лица, мозга, а также с кровотоком метастазирует во множественные отдалённые органы и костные структуры.
Стоит знать! Чем выше у стадии плоскоклеточного рака полости рта числовой индекс, тем ярче выражена клиническая симптоматика, сложнее выбор лечебного курса и хуже прогноз на выздоровление.
Симптомы и признаки в зависимости от локализации онкоопухоли
На этапе зарождения и первоначального развития раковая опухоль данной локализации не сопровождается какой-либо клинической симптоматикой. Единственные признаки плоскоклеточного рака полости рта на начальной стадии – это появление на слизистой щёк, языка или нёба белых и/или красных пятнышек непонятного происхождения с гладкой поверхностью.
На этапе активизации опухолевого процесса появляются следующие симптомы плоскоклеточного рака полости рта, которые имеют непосредственную зависимость от места расположения злокачественного образования:
- поражение языка приводит к его выраженной отёчности и онемению;
- аномальный очаг на нёбе вызывает выраженную болезненность при глотании;
- злокачественные структуры, расположившиеся на дёснах, сопровождаются их кровоточивостью и расшатыванием зубов;
- повреждение злокачественным процессом щёк выражается в появлении на их эпителиальном слое язв и внешней отёчности.
Боль в ротовой полости различной локализации
При переходе патологического процесса на заключительный этап развития появляются ярко выраженные специфические симптомы плоскоклеточного рака полости рта, приносящие физические и психологические мучения больному:
- сильные боли во рту, не купируемые приёмом обезболивающих препаратов;
- появление в ротовой полости незаживающих язв;
- изменение форм шеи, лица, языка;
- выпадение зубов.
Эти внешние признаки плоскоклеточного рака полости рта не всегда свидетельствуют о том, что у человека произошло зарождение раковой опухоли, однако они всегда указывают на серьёзное неблагополучие в организме, поэтому при их появлении необходимо в экстренном порядке посетить врача.
Диагностика
Ранняя диагностика плоскоклеточного рака полости рта повышает шансы пациентов на выздоровление или достижение максимально длительной ремиссии.
Обычно для выявления этого недуга проводятся следующие диагностические исследования:
- анализы крови, общеклинический, биохимический и на онкомаркеры;
- биопсия, гистологическое исследование тканей с аномальных участков слизистой.
Для исключения или подтверждения процесса метастазирования, а также оценки распространённости опухолевой структуры применяются инструментальные диагностические методики – ПЭТ, КТ, МРТ, УЗИ, эндоскопия, рентгенография грудной клетки.
Лечение плоскоклеточного рака полости рта
Терапевтические мероприятия, позволяющие провести высоко результативную борьбу с этой опасной патологией, могут быть только комплексными. Курс лечения имеет непосредственную зависимость от стадии и характера опухоли и включает одну или несколько терапевтических методик: хирургическое вмешательство, облучение и химиотерапия.
Для хирургического удаления опухолей такой локализации применяют различные виды операций. Их назначение проводится с учётом места локализации опухолевой структуры, стадии развития онкопроцесса и необходимости выполнения последующих реконструктивных вмешательств, позволяющих восстановить утраченные функции.
Обычно удаление плоскоклеточного рака полости рта выполняют следующим образом:
- Подвижная челюстная опухоль (не проросшая в корни зубов) резецируется без одномоментного иссечения костных структур. В случае выявления изменений в зубах аномальный участок вырезают с частью челюсти. На последних этапах болезни возможно полное её удаление.
- Рак губы удаляется чаще всего послойно (микрографический метод), при этом каждый слой исследуется под микроскопом. Такая разновидность оперативного вмешательства позволяет максимально сохранить здоровые тканевые структуры губ.
- Злокачественная опухоль языка резецируется частично или полностью. В последнем случае проводится радикальная операция глоссэктомия, после которой, спустя некоторое время, выполняется восстановительная пластика.
Если плоскоклеточный рак полости рта частично распространился на шейные лимфоузлы, их также резецируют.
Противоопухолевое медикаментозное лечение может проводиться как до операции, с целью уменьшения размеров материнского злокачественного очага, так и после выполненной резекции для уничтожения возможно сохранившихся на операционном поле или в кровотоке аномальных клеточных элементов. В некоторых случаях химиотерапия может сочетаться с облучением. Чаще всего для химиотерапевтического лечения онкоопухоли такой локализации используют 5-фторурацил, Цисплатин, Карбоплатин, Блеомицин, Метотрексат. Эти препараты могут применяться как в комплексе (схема подбирается врачом каждому пациенту в индивидуальном порядке, в зависимости от характера опухолевого процесса) или по отдельности.
Облучение очага неоплазии может быть назначено как основной метод лечения в случае выявления злокачественного процесса на ранних стадиях, когда опухоль имеет небольшие размеры, или проводиться в комплексе с химиотерапией и операцией при активном развитии онкопроцесса. Целью лучевой терапии при этой разновидности злокачественного процесса является разрушение аномальных клеток до и после хирургического вмешательства и устранение сопровождающей недуг негативной симптоматики, восстановление глотательного рефлекса, прекращение кровотечений, устранение болезненности.
Чаще всего при новообразованиях такой локализации используется дистанционное (наружное) облучение. Длительность такого курса составляет от 5 до 7 недель, в зависимости от состояния пациента, а процедуры проводятся 5 раз в неделю. Двухдневый интервал между недельными циклами необходим для восстановления пациента. Брахитерапию (контактное воздействие радиационных лучей), считающуюся при лечении онкоопухолей наиболее продуктивным терапевтическим методом, при этой патологии применяют редко, т. к. прямое воздействие радиации может нанести серьёзный вред слизистому эпителию.
Реабилитация после прохождения лечения
Восстановительные процедуры, проводимые после того, как был удалён плоскоклеточный рак слизистой полости рта, преследуют цель вернуть пациента к привычному для него образу жизни.
Для этого применяют различные тактики:
- пластические операции по восстановлению удалённых участков;
- косметическое устранение наружных кожных дефектов;
- работа с психологом для нормализации эмоционального состояния.
Питание и диеты
Опухоль полости рта любой локализации требует обязательной коррекции питания. Диета при этом заболевании предусматривает полное щажение слизистой, т. е. вся пища, употребляемая больным, должна иметь мягкую структуру (слизистые супы, жидкие каши, овощные пюре) и комнатную температуру. Также категорически не рекомендуется включать в рацион острые, солёные и кислые блюда.
Прогноз жизни
Вопросы о том, сколько можно прожить с онкологией такой локализации и каковы шансы на выздоровление, задаются специалистам очень часто. Как комментируют врачи, прогноз жизни при плоскоклеточном раке полости рта зависит от многих факторов, в основном от стадии его развития и степени злокачественности.
В многолетних статистических данных отмечены следующие проценты 5-летнего выживания при опухолях рта разной локализации:
- поражение языка без вовлечения в патологический процесс лимфоузлов – более чем 50% случаев;
- повреждена полость дна рта без отдалённых метастаз – 65% случаев;
- онкопоражение нижней губы – практически 90%;
- патология мягкого нёба – 68 случаев.
Если плоскоклеточный рак слизистой полости рта пророс в лимфоузлы, прогнозы на продление жизни пациента резко сокращаются, а при распространении вторичных очагов в отдалённые органы, сводятся к нулю.
Профилактика
Специальных мероприятий по предупреждению развития этого недуга не существует, профилактика плоскоклеточного рака полости рта проводится посредством соблюдения правил здорового образа жизни:
- отказ от курения и употребления крепких спиртных напитков;
- збегание длительного нахождения под прямыми солнечными лучами;
- употребление в пищу продуктов, богатых антиоксидантами и клетчаткой.
Обязательным профилактическим мероприятием считается регулярная гигиена и санация ротовой полости.
Информативное видео: Где локализуется рак ротовой полости?
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Читайте также:


