У овцы опухло под челюстью

Актиномикоз крупного рогатого скота (Actinomycosis bovum) – хроническое инфекционное заболевание животных и человека, вызываемое лучистым грибком и характеризующаяся образованием гранулематозных очагов в различных органах и тканях и формированием абсцессов и свищей.
При отсутствии лечения и пониженной резистентности организма возможно развитие генерализованной формы актиномикоза с поражением почек, печени, легких, мозга и т.д.
Этиология. Основным возбудителем актиномикоза является лучистый грибок Actinomyces bovis. В отдельных случаях выделяют и другие виды актиномицетов. В гранулематозных тканях и экссудатах Actinomyces bovis обнаруживается в виде мелких серых зерен, называемых друзами, размеры которых, в зависимости возраста колоний, варьирует от 20 до 320µ; средний размер друз 60 — 80µ. Друзы имеют серый или желтоватый цвет. В мазках и средах из поражений А.bovis имеет вид плотных масс, состоящих из скоплений спутанных и ветвящихся волокон или мицеальных грамположительных нитей, колбовидно утолщенных на периферии. Друзы при актиномикозных поражениях наблюдаются не всегда. При исследовании гноя из не вскрывшихся актиномиком выделяют также пиогенную бактериальную флору (протей, стафило- и стрептококки, сенную палочку). Многие исследователи относят актиномикоз к полимикробным заболеваниям, которые вызываются ассоциацией грибов – актиномицетов с пиогенной микрофлорой. А.bovis хорошо растет на мясных средах с добавлением 1% сыворотки крови и на агаре Сабуро при 37°С в аэробных и анаэробных условиях. Оптимальная рН среды 7,3 -7,6. Актиномицеты во внешней среде сохраняют жизнеспособность 1-2 года, устойчивы к высушиванию и низким температурам. Нагревание до 75°С убивают актиномицеты в течение 5 минут, 3%-ный раствор формалина – через 5-7 минут.
Эпизоотологические данные. При актиномикозе преобладает экзогенный путь заражения, при котором возбудитель проникает в организм через травмы ротовой полости, повреждения кожи, кастрационные раны или каналы сосков вымени, верхние дыхательные пути, нижний отдел кишечника. Возможно заражение эндогенным путем патогенными актиномицетами, населяющими ротовую полость и пищеварительный тракт здоровых животных. Однако в обоих случаях непременное условие заражения – наличие у животных травмы, служащей воротами инфекции. Заболевание регистрируется в течение всего года, однако в стойловый период количество больных животных увеличивается. Отмечены случаи массовых вспышек актиномикоза в виде энзоотий при введении в рацион крупного рогатого скота сухих грубых кормов, обсемененных грибковой микрофлорой, а также осенью при выпасах на стерне, когда может быть повреждена слизистая оболочка ротовой полости. В отдельных стадах актиномикозом может быть поражено от 2 до 105 поголовья.
Актиномикозом болеют крупный рогатый скот, яки, свиньи, лошади, реже кролики, собаки, кошки, олени, медведи, слоны во всех странах мира.
Источник заражения — разные объекты внешней среды, корм, вода, загрязненные патогенными актиномицетами. Из первичного очага поражения они распространяются по подкожной и соединительной ткани; возможно и гематогенное рассеивание возбудителя.
Клинические признаки. Актиномикоз — хроническое заболевание. Длительность инкубационного периода от нескольких недель до года. Клиническая картина актиномикоза у крупного рогатого скота определяется местом локализации процесса, степенью вирулентности возбудителя и резистентностью организма животного.
Общий клинический признак актиномикоза для всех животных – образование актиномикомы, представляющей из себя медленно увеличивающуюся плотную безболезненную холодную опухоль. Актиномикозные поражения у крупного рогатого скота локализуются в области головы, поражается нижняя (чаще) и верхняя челюсти, межчелюстное пространство, подчелюстные лимфатические узлы и костная ткань.
При актиномикозе кожи головы, шеи и межчелюстного пространства у животного появляются увеличивающиеся плотные, прочно сросшиеся с кожей опухоли, которые вскрываются как наружу через кожу, так и в полость глотки. Из образовавшихся свищей выделяется сливкообразный желтоватый гной, содержащий желтовато – серые, величиной с просяное зерно крупинки – друзы грибка. В последствие гной становится кровянисто-слизистым с примесью отторгающихся тканей. Отверстие свища периодически затягивается и вновь вскрывается. При визуальном осмотре в отверстие раны выступает кровоточащая грануляционная ткань, имеющая вид цветной капусты. Актиномикомы в области глотки и гортани вызывают у пораженного животного нарушение акта глотания и дыхания. В результате затруднения захватывания, пережевывания и проглатывания корма больные животные начинают худать. Температура тела у больного животного обычно нормальная и может повышаться при вторичной инфекции или генерализации актиномикозного процесса. Актиномикоз челюстных костей сопровождается изменением конфигурации головы. При поражении носовых костей, небо становится выпуклым, у животного затрудняется жевание. На верхней и нижней челюстях образуются неподвижные болезненные утолщения, пораженные части челюстей увеличиваются в 2-3раза. Актиномикозный процесс может распространиться на окружающие мягкие ткани, образуя при этом фистулы на деснах, небе, из которых вытекает фунгозная масса желтовато – красного цвета. У больных животных начинают расшатываться и выпадать зубы. При поражении лимфатических узлов образуются инкапсулированные абсцессы. У отдельных животных образовавшиеся актиномикозные опухоли начинают постепенно уменьшаться, и больное животное выздоравливает, в то же время нередко под влиянием факторов ослабляющих резистентность организма, на том же месте вновь развивается актиномикома.
При поражение вымени, актиномикозный процесс развивается в паренхиме, чаще задних долей вымени, и сопровождается некрозом кожи. Сначала в молочной железе обнаруживаются бугорки, в центре которых находятся абсцессы, которые в дальнейшем вскрываются с образованием незаживающих свищей.
Диагноз на актиномикоз ветспециалисты ставят на основании клинических признаков болезни (хроническая инфекция с кожными свищами) и данных лабораторных исследований.
Лабораторная диагностика состоит из микроскопии патологического материала (гноя, гранулематозной ткани). Выделение А.Bovis в гное, гранулематозной ткани является решающим в диагностике актиномикоза. Иногда проводят гистологическое исследование. Для микроскопического исследования из патологического материала берут подозрительные комочки, промывают их физиологическим раствором или водой, помещают в 10%-ный раствор щелочи, переносят на предметное стекло в каплю 50%-ного водного раствора глицерина, покрывают покровным стеклом и исследуют. Выделение чистых культур А.bovis весьма затруднительно.
Из –за отсутствия строгой специфичности серологические и аллергические методы исследования не нашли должного применения в ветеринарной практике.
Дифференциальный диагноз. Актиномикоз следует отличать от актинобациллеза, поскольку обе болезни в общих чертах протекают сходно. Однако при актиномикозе чаще поражаются кости (возбудитель А. bovis), а при актинобациллезе – мягкие ткани (Pr. lignieresi). Актиномикозный гной- зернистый, содержит друзы, различимые макроскопически. А. bovis — грамположительный, в средах имеет вид кокковых или нитчатых форм. Pr. Lignieresi – грамотрицательный, в срезах — короткие палочки.
При поражении языка актиномикоз необходимо дифференцировать от ящура по эпизоотологическим данным.
Актиномикоз межчелюстного пространства и лимфатических узлов напоминает по клинике туберкулез лимфатических узлов. Но при туберкулезе не происходит самопроизвольного абсцедирования; больные туберкулезом положительно реагируют при проведении туберкулинизации.
Иммунитет. У больных актиномикозом образуются специфические антитела, выявляемые в серологических реакциях, и развивается гиперчувствительность, определяемая кожными пробами. Однако возможность формирования иммунитета против актиномикоза не установлена.
Лечение. В начальной стадии болезни хорошие результаты получают при использовании йодистых соединений внутрь и для инъекций в актиномикомы. Однако у выздоровевших животных возможны рецидивы болезни. Эффективны внутривенные вливания водных растворов йода с йодистым калием (йода 1,0, йодистого калия 2,0, дистиллированной воды 500,0).
При лечении актиномикоза широко применяется антибиотикотерапия. Рекомендуется ежедневно в течение 4-6 дней вводить в актиномикому окситетрациклин в дозе 200тыс. ЕД телятам в возрасте до года и 400тыс. ЕД животным старше года. Для обкалывания актиномиком используют также полимиксин (900 ЕД антибиотика растворяют в 20 мл 0,5%-ного раствора новокаина), один раз в 10 дней.
Одновременно с лечением антибиотиками внутривенно инъецируют йодистый калий (100мл 10%-ного раствора на введение). Имеются сообщения о лечение актиномикоза ультразвуком. Наиболее эффективны хирургические методы лечение – иссечение актиномикомы вместе с капсулой. Для повышения эффективности хирургического лечения актиномикозных гранулем у крупного рогатого скота необходимо предварительно провести интенсивный курс антибиотикотерапии, состоящей из местного обкалывания антибиотиками и внутриартериального их введения.
При ветеринарно – санитарной экспертизе пораженные лимфатические узлы головы удаляют, а голову используют без ограничений. В случае поражения костей и мышц голову утилизируют. При генерализованном процессе в техническую утилизацию направляют тушу с внутренними органами.
Для дезинфекции животноводческих помещений применяют 2-3%-ные растворы едкой щелочи или свежегашеной извести.
Профилактика. В районах, стационарно неблагополучных по актиномикозу не следует выпасать животных на низких, заболоченных, сырых пастбищах. По возможности необходимо сменить пастбище, улучшить условия кормления и содержания. Грубые корма (сено, солому, мякину) перед скармливанием необходимо запаривать. Больных актиномикозом животных необходимо изолировать.
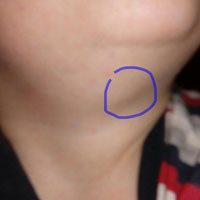
Опухоль под подбородком – что это может быть? Учитывая, что никаких уплотнений в этой части тела у здорового человека быть не может, вопрос правильный и логичный. Появление такого узелка, особенно если он ощутимый и болезненный, должно насторожить, хотя оно далеко не всегда говорит о наличии онкологии.
Болезненный узелок на шее под подбородком – в чем причина?
Если болит под подбородком справа, то причина этого в большинстве случаев кроется в воспалении лимфатических узлов. Это структуры, которые расположены по обе стороны шеи. Они являются частью иммунной системы, и продуцируют элементы, направленные на борьбу с воспалительными процессами.
Болезненный отек под подбородком может являться признаком лимфаденита. В большинстве случаев это вторичная патология, которая развивается на фоне:
- гриппа, ОРВИ,
- бактериальных патологий,
- вирусной инфекции,
- микозов и т. д.
Но в некоторых случаях припухлость под подбородком, сопутствующая лимфадениту, образуется по причине проникновения инфекции сквозь кожные покровы, либо через слизистые. Неосложненный лимфаденит сопровождается только припухлостью лимфоузла и его болезненностью. Это самая легкая форма патологии, которая хорошо поддается лечению медикаментозными препаратами.
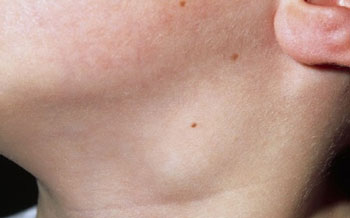
Однако шарик под кожей на подбородке может осложниться нагноением лимфатического узла. В этом случае не только терапия будет более трудной, но и последствия – более серьезными. Для такого лимфаденита характерно проявление:
- общей интоксикации организма,
- покраснением кожных покровов в области локализации больного лимфоузла под подбородком,
- усилением боли при осуществлении движений головой, или при нажатии на опухоль.
Важно! Если болит подбородок снизу при нажатии, это является весомым основанием для обращения к врачу. Нельзя надеяться на то, что боли пройдут сами. При лимфадените состояние будет только ухудшаться, а если имеет место нагноение, то этот процесс может закончиться очень плачевно.
Шишка на нижней челюсти может быть признаком образования внутренних прыщей. Их причиной служат гормональные нарушения и заболевания пищеварительного тракта. Такие образования способны поражать лицо, плечи, руки, а не только шею. Их отличительной особенностью является то, что они возникают не на поверхности кожных покровов, а в глубоких слоях дермы. Они причиняют сильную боль, а выдавить их самостоятельно подчас бывает нереально. Да и делать этого не стоит, поскольку такой шарик под подбородком, при проникновении инфекции, может перерасти в гнойное новообразование.
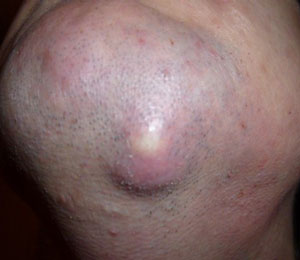
Гнойная шишка под подбородком – что это может быть? Если имеет место:
- боль,
- общая интоксикация организма,
- цефалгия,
- ухудшение самочувствия,
- повышение температуры тела,
а само образование имеет гнойный стержень, то это, скорее всего, созревший фурункул. На ранней стадии такой подкожный прыщ, который выглядит, как шишка на подбородке, довольно плотный на ощупь, гиперемированный, но не менее болезненный. Фурункулез должен обязательно поддаваться лечению, иначе дальнейшее расплавление тканей приведет к сепсису.
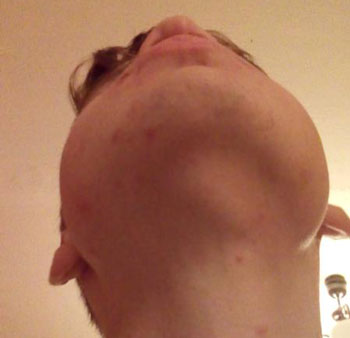
Что находится под подбородком посередине, внутри? В этой области расположена гортань и щитовидная железа. При травмах этой зоны шеи может образоваться болезненное уплотнение, сформированное из мягких тканей. Оно отечное, гиперемированное. Иногда такие травмы сопровождаются появлением синяка.
Безболезненные шишки под подбородком
Безболезненная шишка под челюстью справа – что это, и почему она появляется? Существует несколько причин образования таких уплотнений, которые подробно рассмотрены ниже.
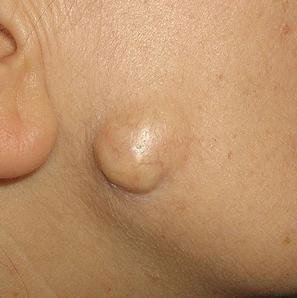
Атерома – уплотнение под подбородком, которое не причиняет боли, но вызывает эстетический дискомфорт. Это образование, которое наполнено подкожным салом, каплями пота и частичками эпидермиса. Оно образуется постепенно, но растет стабильно.
Примечание. Если атерома под подбородком посередине болит при нажатии, это означает, что произошло присоединение вторичной инфекции, и она воспалилась. В этом случае она будет красной, кожа на ней станет лосниться. Невоспаленная атерома белая, и, как уже отмечалось, никогда не болит при нажатии.
Липома, или жировик – шишка на шее, которая может локализоваться под челюстью слева, справа или в любом другом участке. Такое уплотнение доброкачественное, и формируется из жировых тканей, расположенных в подкожном пространстве. Жировики способны расти, хотя этот процесс и занимает довольно много времени. Пока липома не увеличилась до размеров, при которых она будет вызывать явный физический дискомфорт, от нее нужно избавиться.
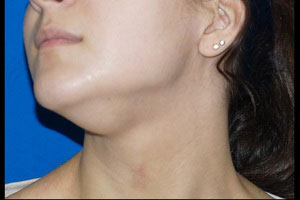
Узловым зобом называется воспалительное поражение щитовидной железы, вследствие которого в ее тканях начинают формироваться узлы – единичные или многочисленные. Это довольно серьезная болезнь, отсутствие лечения которой может обернуться трансформацией в раковую опухоль.
Поначалу заболевание совершенно никак не проявляется, поэтому выявить узелки можно только во время УЗИ, МРТ или сцинтиграфии. Но если человек заметил, что у него опухло под подбородком, это означает, что патология перешла на поздние стадии своего развития. В этом случае зоб будет сопровождаться:
- осиплостью голоса,
- болью в горле, которая не сопровождается покраснением его слизистых оболочек,
- чувством давления и дискомфорта в гортани,
- беспричинным сухим кашлем.
Также отметим, что при узловой форме зоба уплотнение будет находиться не сразу под подбородком, а немного ниже – в зоне расположения щитовидной железы, справа или слева.
Шишка на челюсти возле подбородка под кожей может оказаться фибромой – доброкачественной опухолью, сформированной из фиброзных тканей. Она не болит, но может причинять серьезный дискомфорт.
Самым опасным новообразованием, которое может поразить лимфоузлы на подбородке, является рак. Это грозная болезнь, которая протекает часто бессимптомно, поэтому выявляется обычно уже на поздних стадиях своего прогрессирования. Также подобное уплотнение может оказаться признаком метастазирования злокачественных опухолей из других органов в лимфатические узлы. Такое уплотнение не сопровождается болью, поэтому самостоятельно заподозрить рак пациент не сможет.
Особенности диагностики и терапии
Что делать в случае, когда появилась шишка на подбородке под кожей? Прежде всего, необходимо отбросить мысли о применении самостоятельных мер для лечения такой опухоли. Следует обратиться за помощью к врачу – эндокринологу, хирургу, онкологу – для постановки точного диагноза.
Верификация диагноза базируется на проведении:
- подробного опроса пациента,
- осмотра и, при необходимости, пальпации уплотнения,
- УЗИ,
- КТ,
- МРТ,
- общих анализов крови и мочи,
- сцинтиграфии,
- анализа венозной крови на гормоны щитовидной железы.
Если в ходе вышеперечисленных диагностических процедур было установлено, что опухла шея под подбородком по причине наличия новообразования, пациенту назначается биопсия. Только после этого врач может переходить к разработке схемы лечения.
Как лечить шишку под подбородком, которая болит при надавливании? Однозначного ответа на этот вопрос нет, поскольку все зависит от конкретного диагноза. Так, если у вас диагностировали:
- атерому,
- фиброму,
- фурункулез,
- узловой зоб, находящийся на последних стадиях развития,
- раковую опухоль,
то лечение будет только хирургическим. Хотя для удаления фибромы врач вполне может назначить проведение лазерной коагуляции, электрокоагуляции или радиоволнового разрушения новообразования.
При лимфадените, который не осложнился образованием гнойника, могут применяться медикаментозные пероральные препараты (противовирусные средства, антибиотики, антимикотики, НПВП, обезболивающие и жаропонижающие), компрессы, мази. Также довольно распространенной и эффективной лечебной методикой является физиотерапия. Но прежде чем делать какие-либо назначения, врач должен выяснить причину, по которой у больного возникло воспаление лимфатических узлов, иначе лечения будет неэффективным, или даже может причинить вред здоровью.
Бугорки на коже КРС, поражение нижней челюсти и образование свищей. Постепенно у животного выпадают зубы, а из-за проблем в глотке затрудняется прием пищи. В результате происходит истощение. Эти и другие признаки характерны для актиномикоза. Поскольку он встречается на всех континентах и странах, стоит разобраться в происхождении заболевания и методах лечения.
- Древняя инфекция
- Откуда берется болезнь?
- Локализация грибка
- Выявление и лечение
- Симптомы развития заболевания
- Лабораторный анализ
- Оперативное лечение
- Способы избежать заражения
Древняя инфекция
Первые упоминания об инфекции появились в 70-х годах девятнадцатого века. Итальянец по имени Ривольта обнаружил грибок, посчитав его возбудителем заболевания КРС. Через некоторое время этот же гриб встретили немецкие ученые. Он был найден в челюсти животного, страдавшего от появления опухоли.
Хотя есть сведения о том, что его следы имели место быть гораздо раньше, в третичном периоде. У носорога, жившего в те времена, специалисты обнаружили характерные для актиномикоза перемены в челюсти.
Таким образом инфекция получила конкретное описание почти сто пятьдесят лет назад. За это время она прошагала по всему миру, поражая человека, крупный рогатый скот, свиней, коз и лошадей. Актиномикозом называют хроническое инфекционное заболевание из группы микозов. Воспаление в виде опухолей появляется в тканях и органах.
Откуда берется болезнь?
Заболеть актиномикозом можно в любое время года.
Но преимущественно заражение происходит в период нахождения крупного рогатого скота в стойле, когда в пищу идут сухие корма. Чтобы получить заболевание, достаточно потреблять грубую траву, растения, пораженные грибком.
Чаще он оседает на отростках колосьев злаковых культур, на мышином ячмене. Попасть в организм скота грибок может следующими способами:
- слизистая оболочка;
- кожные покровы.
После возникновения возбудителя инфекции в полости рта или других областях начинается воспалительный процесс.
Ему способствует наличие травм, порезов во рту, царапины на вымени, любые другие повреждения кожи. Далее на теле образуются узелки или гранулемы. Они ведут к поражению тканей, внутренних органов и всего организма.
Локализация грибка
У особей крупного рогатого скота можно заметить особенность поражения определенных участков тела:
- нижняя челюсть;
- кости;
- лимфоузлы.
Нередко гранулемы появляются на конечностях или вымени. Хотя эти случаи считаются более редкими. Через некоторое время уплотнения превращаются в свищи. Из данных отверстий течет желтого цвета гной. Вскоре он краснеет из-за крови. Вытекающая жидкость содержит также частички разлагающейся ткани.
Если воспаление началось во рту, то поражается глотка. Животному становится трудно поглощать корм. Без медицинского вмешательства, оно худеет.
Выявление и лечение
Если владелец КРС сомневается в том, лечить или нет актиномикоз, то ответ следует однозначный. Лечить!
Размещение узелков на тех или иных участках тела объясняет появление соответствующих симптомов:
- голова. Ее форма незаметно меняется. Уплотнения быстро срастаются с кожным покровом. На этих местах появляются гнойные дырочки;
- ротовая полость. Зубы шатаются и даже выпадают, а язык сильно распухает, даже вываливается наружу из-за язвочек;
- лимфоузлы. На них также образуются нарывы. Очень быстро из полостей начинает выливаться гной. Они могут пройти сами, но при ослаблении иммунитета рискуют вернуться;
- вымя. Здесь ткани могут омертветь, а из-за чувствительности и нежности ткани образовавшиеся свищи практически не заживают.
Если процесс слишком запущен, то у особи поднимается температура тела. По этим симптомам эксперт без труда определит, что у животного актиномикоз.
Сначала приглашенный ветеринар изучает пораженную область на теле у коров или быков. При этом обязательной процедурой является взятие анализов. Ясность в картину может внести исследование гноя из свища, мочи и срез гранулем. Обнаружение грибка актиномицета станет решающим в постановке диагноза.
Стоит отметить, что обнаружить данный грибок весьма непросто. Свою лепту в усложнение вынесения вердикта является и инкубационный период. Он может длиться от нескольких недель до года.
Часто специалистам приходиться прибегать к дополнительным гистологическим исследованиям. Схожие с некоторыми вирусами и заразами признаки могут запутать медиков. К примеру, при ящуре также поражается язык. Именно поэтому к процессу выявления заболевания нужно отнестись со всей ответственностью.
К сожалению, против актиномикоза не формируется иммунитет.
Актиномикоз нижней челюсти у коровы
При всей серьезности развития заболевания и симптоматике, способы лечения медицине известны. Тем более речь идет об инфекции, появившейся много лет назад. Пошаговые инструкции, которые следует применять при помощи специалиста, могут привести к благоприятному повороту:
- йодистый натрий или калий. Соединения применяют для инъекций и внутреннего прокапывания. В таком случае берут дистиллированную воду, йодистый калий и йод. Но их эффект ощутим при раннем выявлении болезни. В противном случае йод нужно сочетаться с другими препаратами и мерами;
- антибиотики. Каждый день в течение недели животному вводят окситетрациклин. Доза в двести тысяч ЕД используется для особей до одного года. Более старшим быкам и коровам назначают дозу в четыреста тысяч единиц. В самых тяжелых вариантах прибегают к бензилпенициллину сроком до шести недель ежесуточно. После него дают употребить феноксиметилпенициллин или амоксициллин вплоть до одного года;
- разрез. Хирургическое вмешательство необходимо для прочищения гнойников. Но без применения антибиотиков вероятно возвращение болезни. Поэтому ветеринары настаивают сначала на антибиотикотерапии, а потом на операции. Место обкалывают лекарствами;
- дезинфекция. Поскольку речь идет об инфекции, стоит позаботиться об очищении помещения, где содержалось зараженное животное. Раствор из едкой трехпроцентной щелочи и свежегашеной извести поможет провести дезинфекцию.
ВАЖНО! Прием антибиотиков следует продолжать даже после исчезновения симптомов. Так больше шансов исключить риск возвращения заразы. В любом случае специалист определяет способ лечения, потому что у животного может быть аллергия на препарат, либо он может оказаться слишком слабым. В любом случае без назначения лечения и попустительства хозяев крупного рогатого скота выздоровление наступает очень редко.
Способы избежать заражения
Слежение владельцев животных за их питанием и местами выпаса значительно снижает риск заражения актиномикозом. Чтобы не пришлось лечить КРС, необходимо соблюдать правила выгула.
Особенно они касаются неблагополучных в плане распространения инфекции территориях:
Собранный в таких местностях корм нужно заранее обработать. Так, грубую сухую траву можно запарить. Внимательно наблюдать за состоянием животных в стаде. При появлении малейших подозрений на актиномикоз, особь следует отделить от всех остальных.
ВАЖНО! Даже если болезнь отступила, не исключать рецидив. А значит следить за коровами нужно постоянно. Чем раньше удалось вмешаться в течение инфекции, тем больше успехов в скором освобождении от нее.
YouTube responded with an error: API key expired. Please renew the API key.
Список используемой литературы:
- Животноводство - Википедия
- Животноводство // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Животноводство // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.

Без лечения
Возбудителем блютанга является РНК-содержащий вирус, относящийся к семейству Reoviridae роду Orbivirus. Животным он передается через укусы мокрецов (мелких кровососущих насекомых), некоторых видов клещей и комаров, а также птицы. Установлена и вертикальная передача вируса от матери к плоду. Заражение самок возможно через контаминированную (смешанную) сперму самцов-производителей.
Болезнь регистрируется в летний период в виде спорадических случаев и эпизоотий с охватом значительного поголовья (до 60–90 %) восприимчивых животных. Ее течение отягощают: неполноценное кормление, большая скученность скота в помещениях, хронические инфекции, гельминтозы и, как ни странно, солнечное облучение.
Клинически блютанг характеризуется внезапным или постепенным повышением температуры тела (до 40,5–42 °С). Через 1–2 дня появляются гиперемия (переполнение кровью) слизистых оболочек ротовой и носовой полостей, слюнотечение, истечение из носовой полости серозного или гнойного экссудата, впоследствии засыхающего с образованием корочки. У овец развиваются отеки в области ушей, губ, иногда языка, межчелюстной области, распространяющиеся на шею и грудь. Губы становятся болезненными, нижняя сильно отвисает. На слизистой оболочке ротовой полости появляются кровоизлияния, кровоточащие эрозии, язвы; вследствие некроза ткани изо рта исходит ихорозный (гнилостный) запах. Опухший и воспаленный язык приобретает багровый или грязно-синий цвет и высовывается из ротовой полости. На задних конечностях наблюдаются болезненные при надавливании покраснения и отек кожи венчика. Животные хромают, передвигаются с трудом, походка связанная. Иногда отмечается отслоение рогового слоя башмака с его последующим отторжением.
Нередко у больных животных искривляется шея, выпадает шерсть, в тяжелых случаях появляется кровавый понос. Отсутствие аппетита, специфические мышечные поражения приводят к резкому истощению, слабости и гибели. При осложнении условно-патогенной микрофлорой могут появляться кератиты (воспаления роговицы глаза) и кератоконъюнктивиты (заразные конъюнктивиты). У молодняка может развиваться пневмония, которая, как правило, заканчивается гибелью.
Эффективных средств лечения при блютанге нет — животных подвергают убою. Для профилактики болезни за рубежом разработаны моно- и поливалентные живые и инактивированные вакцины. При необходимости указанные биопрепараты могут быть закуплены для применения на территории Беларуси.
Чтобы исключить распространение болезни в республике, необходимо постараться не ввозить на ее территорию овец и коз из неблагополучных по блютангу регионов, а в отношении животных, которые по тем или иным причинам попали к нам, проводить серологические исследования на блютанг сыворотки их крови.
Ждем вакцину?
Возникновение болезни Найроби обусловлено РНК-содержащим вирусом семейства Bunyaviridae рода Nairovirus. Основным возбудителем инфекции и распространителем являются клещи Rhipicephalus appendiculatus, поражающие животных на всех стадиях своего развития, в основном во время пастьбы. Летающие насекомые этот вирус не переносят. Не наблюдается и его контактная передача, т. е. допустимо совместное содержание (при отсутствии переносчиков) больных и здоровых животных. Клещи других видов — Rhipicephalus bursa, Ambluomma variegatum — передают вирус овцам только на стадиях нимфы (личиночной формы) и имаго (половозрелой формы).
Клиническое проявление болезни Найроби начинается внезапной лихорадкой, достигающей максимума на 2–3-е сутки. Причем температура тела у больных животных повышается до 41,0–41,5 °С. Затем она резко снижается до нормы. В этот период у овец отмечаются: вялость, депрессия, угнетенное и затрудненное дыхание, учащенный пульс, снижение или потеря аппетита, катарально-гнойные истечения из носа, непроизвольное выделение водянистых фекалий с примесью слизи и крови. Иногда температура снова поднимается до прежних значений и держится до 3–7 дней. В этих случаях овцы теряют упитанность. У беременных животных нередко наступают аборты. У переболевших баранов-производителей развивается бесплодие.
Специфических средств лечения не разработано. С лечебной целью больным овцам назначают симптоматические средства. Для создания у животных активного иммунитета в зарубежных странах применяют живую вакцину из штамма, ослабленного путем многократного заражения белых мышей. Вопрос о целесообразности ее закупки в нашей стране должен решаться с учетом эпизоотической ситуации, т. е. в случае возникновения болезни.
Профилактика болезни Найроби сводится к уничтожению клещей-переносчиков на пастбищах и непосредственно на животных. В неблагополучных районах рекомендуется регулярно, с 3–7-дневным интервалом, купать овец в дезинфицирующем растворе. Не допускается ввоз восприимчивых животных в районы, неблагополучные по данной болезни, а также вывод овец из этих зон в места, свободные от болезни.
Вся надежда на профилактику
Заражение здоровых овец вирусом Шмалленберг происходит вертикальным путем от матери к плоду, а также при укусах мокрецов того же рода Culicoides. Считается, что его распространение связано с естественным передвижением кровососущих насекомых из неблагополучных по этой болезни регионов, однако все варианты его передачи точно не установлены. Не исключается возможность заражения при проведении ветеринарно-профилактических и диагностических мероприятий (вакцинации, инъекции, взятие крови, соскобов и т. д.). Доминирующая роль мокрецов, комаров и других жалящих насекомых исключается распространением вируса в зимнее время года.
Болезнь характеризуется истощением и быстрой утомляемостью взрослых животных, желудочно-кишечными расстройствами, снижением аппетита, наличием лихорадки, диареи, повышением температуры тела и снижением продуктивности, поражением репродуктивных органов, абортами во вторую половину беременности, преждевременными родами, появлением молодняка с пороками развития и мертворожденного в результате заражения матерей до или в период суягности. Также наблюдается рождение молодняка с врожденными дефектами суставов, гидроцефалией, скручиванием шеи, замещением мозговой ткани кистозными образованиями, сращиванием и скручиванием конечностей.
У новорожденных козлят и ягнят отмечаются: слепота, водянка грудной и брюшной полостей, параличи, отеки в подкожной клетчатке, патология нижней челюсти. Такое потомство, как правило, погибает сразу после рождения; процент падежа в стадах, зараженных вирусом, варьируется от 20 до 50 %.
Специфических средств лечения животных нет. С целью создания у животных активного иммунитета ведется разработка инактивированных (созданных на основе убитых микроорганизмов) вакцин, на что, впрочем, по мнению ученых, потребуется несколько лет.
Система мер по профилактике болезни, вызванной вирусом Шмалленберг, предусматривает проведение общих профилактических мероприятий, включающих, прежде всего, постоянное клиническое обследование животных, тщательное соблюдение карантинных мер при их покупке, соблюдение правил утилизации трупов и др. Особое внимание уделяют сбалансированному кормлению овец с обязательным включением в рационы макро- и микроэлементов, а также борьбе с насекомыми. В обязательную программу входят и наблюдения за состоянием здоровья фермеров, ветеринарных врачей и обслуживающего персонала, соблюдение стандартных мер по биобезопасности на животноводческих объектах при зооантропонозных болезнях.
Возвращаются, чтобы убить
Из категории так называемых возвращающихся отечественных инфекционных болезней наибольшую проблему для овцеводства (с учетом скорости их развития) представляют брадзот и инфекционная анаэробная энтеротоксемия (инфекция, характеризующаяся поражением нервной системы).
Возбудителем брадзота является Сlostridium septicum. Преимущественно болеют наиболее упитанные и менее подвижные животные в возрасте до двух лет, хотя к заболеванию восприимчивы все овцы независимо от возраста и пола. В стойловый период чаще страдает молодняк, в пастбищный — взрослые овцы.
Животные заражаются алиментарно. Возникновению болезни способствуют резкие изменения качества корма, поедание большого количества молодой сочной травы, замерзших, засоренных, заплесневевших кормов, травмирование желудочно-кишечного тракта грубыми кормами, пастьба по замерзшим пастбищам, белковая и минеральная недостаточность, инвазия гельминтами, переохлаждение или перегрев организма.
Брадзот протекает сверхостро и остро: инкубационный период составляет всего лишь несколько часов. При сверхостром течении гибель сопровождается кратковременными возбуждениями и судорогами вследствие быстроразвивающейся токсемии. Чаще всего ветеринарные специалисты даже не успевают приступить к лечению таких животных.
При остром течении болезнь длится от нескольких часов до одних суток. Отмечают выделение изо рта пенистой кровянистой слюны, кровенаполнение (гиперемия) сосудов конъюнктивы, диарею с примесью крови, тимпанию. Заметны отеки в области подчелюстного пространства, шеи и подгрудка. В отдельных случаях имеют место нервные явления. После периода возбуждения животное падает и лежит с вытянутыми конечностями и запрокинутой головой. Гибель наступает через 2–12 ч при сильной одышке и нарастающей общей слабости.
В случае более длительного течения болезни рекомендуется использовать средства этиотропной (направленной на устранение причины возникновения заболевания), симптоматической и антитоксической терапии. Специфических средств лечения не разработано. Для проведения специфической профилактики в Беларуси зарегистрированы и разрешены к применению поливалентный анатоксин и поливалентная гидроокисьалюминиевая вакцина. Иммунизацию животных следует проводить в соответствии с требованиями инструкции по применению конкретного биологического препарата.
Для предупреждения болезни необходимо правильно пасти, кормить и содержать животных. Не допускаются их резкий перевод с сухих пастбищ на пастбища с обильным травостоем, особенно в утренние часы и после дождей, и поение из грязных, стоячих водоемов. Запрещается скармливать овцам мерзлый, заплесневелый и загрязненный землей корм.
Возникновение инфекционной анаэробной энтеротоксемии связано с попаданием в организм здоровых овец возбудителя Clostridium perfringens, преимущественно типов С и Д. Клостридии типа С вызывают энтеротоксемию с характерными изменениями в кишечнике, возбудитель типа Д обуславливает поражение нервной системы и почек. Возникновению болезни способствуют различные факторы, нарушающие моторную и секреторную функции желудочно-кишечного тракта, а также ранее перенесенные болезни (эшерихиоз, сальмонеллез, гастроэнтерит и др.).
Для инфекционной анаэробной энтеротоксемии характерна выраженная сезонность: болезнь отмечается преимущественно в пастбищный дождливый период года при поедании животными большого количества сочных, богатых белком трав. Инкубационный период — всего несколько часов. Болезнь также протекает сверхостро и остро, реже подостро.
При остром течении температура тела повышается до 41 °С и более, теряется и извращается аппетит, наблюдаются понос с прожилками крови и слизи, шаткая походка, скачкообразные движения, парезы конечностей, судороги, подергивание век, изо рта выделяется пенистая жидкость, голова запрокидывается назад. В моче отмечается кровь. Гибель наступает через 1–2 суток.
При подостром течении симптомы такие же, как и при остром, но выражены в меньшей степени. Суягные овцы нередко абортируют. Большинство животных гибнет на 10–12-й день.
При сверхостром течении болезни лечение малоэффективно, при остром и подостром применяют бивалентную гипериммунную сыворотку против анаэробной дизентерии ягнят и инфекционной энтеротоксемии овец в сочетании с антибиотиками и симптоматическими средствами.
Для создания у животных активного иммунитета используют те же биологические препараты, что и при брадзоте. Для профилактики болезни соблюдают нормы содержания животных, обеспечивают их кормами высокого качества, устраняют и предупреждают предрасполагающие факторы, проводят комплекс профилактических мероприятий.
Читайте также:


