Сегментарная остеотомия верхней челюсти по типу ле фор
Форма лица во многом определяется структурой верхней и нижней челюсти. Существует множество врожденных и приобретенных проблем, которые могут исказить внешний вид человека. Бывает чересчур узкая или широкая верхняя челюсть, слишком длинная или короткая, выдающаяся вперед. Чтобы исправить эти изъяны и подарить человеку желанный внешний вид, проводят операцию остеотомии верхней челюсти.
Коротко об операции
Остеотомия - это вид операционного вмешательства, выполняемый врачом-стоматологом. Чаще всего ее назначают при серьезных патологиях прикуса, врожденном нарушении формирования челюсти, после неблагополучной коррекции расщелины неба ("волчьей пасти"). Возможна остеотомия и верхней, и нижней челюсти. Операция на нижней челюсти часто проводится после ее травматического перелома.

Виды вмешательств на верхней челюсти
Выделяют два основных типа остеотомии: общую и сегментарную.
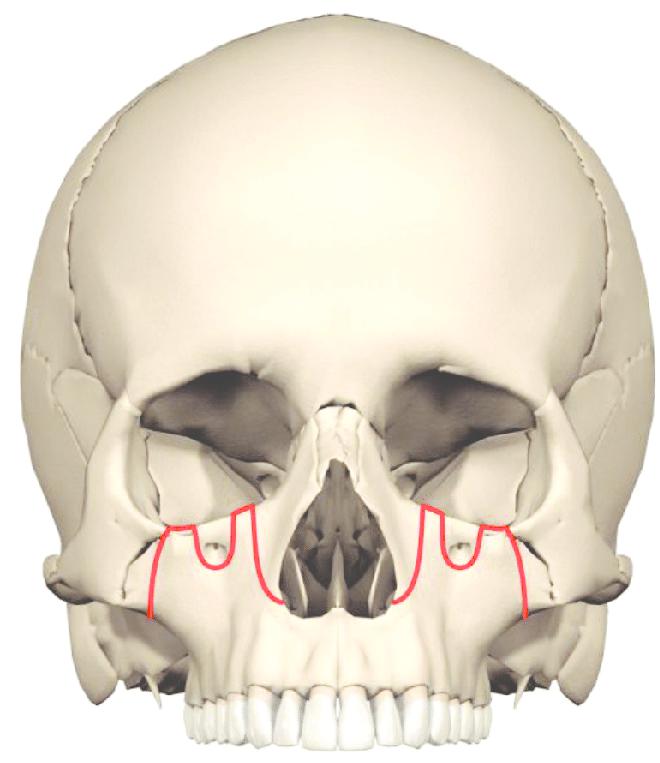
Общая, в свою очередь, подразделяется еще на три подтипа. Они получили свое название по фамилии автора, который их придумал: остеотомия верхней челюсти по Ле Фор 1, 2, 3.
Отдельно выделяют три подтипа сегментарных операций:
- Предчелюстная остеотомия.
- Задняя остеотомия верхней челюсти.
- Операция на нижнем лабиальном сегменте.
Каждый из видов сегментарной остеотомии верхней челюсти имеет свои особенности. Первый вид заключается в перемещении резцовой кости, второй способ - в изменении размещения задних альвеолярных сегментов, а операция на нижнем сегменте - в репозиции нижних передних зубов.
Показания к операции
Остеотомия верхней челюсти проводится в следующих случаях:
- при выраженном нарушении прикуса и несмыкании зубных рядов, которое не устраняется ношением брекетов или другими ортодонтическими способами;
- патологическом росте костей верхней челюсти;
- сильно выраженном нарушении пропорций лица, которое доставляет человеку неудобства с эстетической стороны.
Но операция проводится не только с целью сделать лицо более красивым. Иногда эти дефекты могут способствовать развитию тяжелых состояний, угрожающих жизни:
- нарушению дыхания;
- заболеваний суставов челюстей;
- воспалительных процессов в желудочно-кишечном тракте.
Остеотомия способна предотвратить развитие этих последствий и даже спасти жизнь больному.
Противопоказания к операции
Иногда одного желания пациента недостаточно для проведения вмешательства. Наличие некоторых состояний полностью исключает возможность остеотомии верхней челюсти:
- несовершеннолетие, так как у детей и подростков продолжает формироваться костная ткань;
- пародонтоз в активной стадии или запущенное хроническое течение;
- нарушение свертываемости крови;
- системные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит и прочие);
- наличие сахарного диабета;
- неподготовленный зубной ряд.

Подготовка к операции
Если врач решил сделать пациенту остеотомию верхней челюсти, в первую очередь он назначает рентгенографическое обследование зубного ряда. Обсуждение операционного вмешательства должно проводиться комплексно челюстно-лицевым хирургом и ортодонтом. Они детально анализируют рентгеновский снимок и принимают окончательное решение по поводу операции.
Сама по себе остеотомия не способна изменить неправильное расположение зубов. Она лишь исправляет деформацию костной ткани. Поэтому часто перед операцией пациенту необходимо пройти ортодонтическое лечение - ношение брекетов. Иногда прибегают к помощи хирургической стоматологии: установке зубных протезов, удалению зубов.
Перед началом операции пациент еще раз посещает ортодонта. Если назначались брекет-системы, врач изменит их расположение, чтобы можно было сделать остеотомию.
Только после выравнивания зубного ряда и консультации с ортодонтом пациент еще раз идет к челюстно-лицевому хирургу. Если результаты выравнивания устраивают хирурга, он обсуждает с пациентом план остеотомии верхней челюсти.
Ход операции
Остеотомия проводится под общим наркозом. Анестетическое вещество вводится через трубку в трахею. Больной погружается в глубокий сон и абсолютно ничего не чувствует. Все этапы операции делаются на внутренней части лица, поэтому никаких дефектов на коже не останется.
Сначала разрезаются слизистая оболочка десны и надкостница над местом прикрепления верхних зубов. Таким образом хирург получает доступ к кости.
На кости с двух сторон ставятся пометки для распилов. Специальной хирургической пилой разрезается кость верхней челюсти. Чаще всего распилы проводятся по методике остеотомии верхней челюсти по Ле Фор.
Полученный фрагмент перемещается в новое место. Он фиксируется за счет винтов и пластин. Все элементы крепления изготовлены из титана, который полностью безопасен для организма.
Иногда пациенты нуждаются в костном трансплантате. Обычно берут участок бедренной кости. Это делается в то же время, что и операция на челюсти, когда пациент находится под общим наркозом.
Порой возникает необходимость в проведении шинирования. Эта процедура представляет собой объединение нескольких зубов. Такой метод способствует закреплению зубного ряда при помощи специального оборудования. Это временная процедура. Через определенное время после операции нити удаляют.
Длительность операционного вмешательства составляет около двух часов.

Осложнения
Чаще всего остеотомия верхней челюсти проходит благополучно, без каких-либо нежелательных реакций. Но иногда они имеют место, поэтому и пациент, и доктор должен знать о возможных осложнениях. К основным проблемам относятся:
- Носовое кровотечение. Незначительное вытекание крови из носа нормально и не нуждается в дополнительных мерах. Но если наблюдается большое количество крови во время и после операции, необходимо зажать носовые ходы минимум на 10 минут.
- Онемение верхней губы после операции. Это, скорее, не осложнение, а побочная реакция на анестезию. Неприятное ощущение может держаться неделями.
- Проникновение микроорганизмов. Возникает при нарушении стерилизации винтов и пластин, недостаточной обработке операционного поля.
- Обострения хронических легочных заболеваний. Встречается у больных бронхиальной астмой и курильщиков с большим стажем.
- Неверный прикус. Изменение прикуса возможно после операции. Иногда возникает необходимость провести повторное ортодонтическое лечение.
- Слишком медленное сращение костной ткани.
Реабилитационный период
Во время операции пациент ничего не чувствует. Но после хирургического вмешательства его могут беспокоить незначительные боли в области верхней челюсти. Поэтому врач выписывает ему обезболивающие препараты.
Пока пациент находится в стационаре, ему внутривенно вводят антибиотики. Это необходимая мера профилактики инфекционных осложнений.
После операции пациент столкнется с некоторыми неудобствами:
- нарушением носового дыхания, из-за чего ему придется дышать ртом;
- дискомфортом из-за отека;
- трудностями открывания рта из-за гематом над губой;
- болью в горле и проблемами с глотанием из-за наркозной трубки.
Отек лица снижается при помощи холодных компрессов и приподнятого положения головы во время сна.
Первые два дня после операции пациент может кушать только жидкую пищу. Через несколько дней рацион расширяется до еды мягкой консистенции. Только через несколько недель возможно обычное питание.
Полная работоспособность возвращается к человеку спустя три-четыре недели после операции.

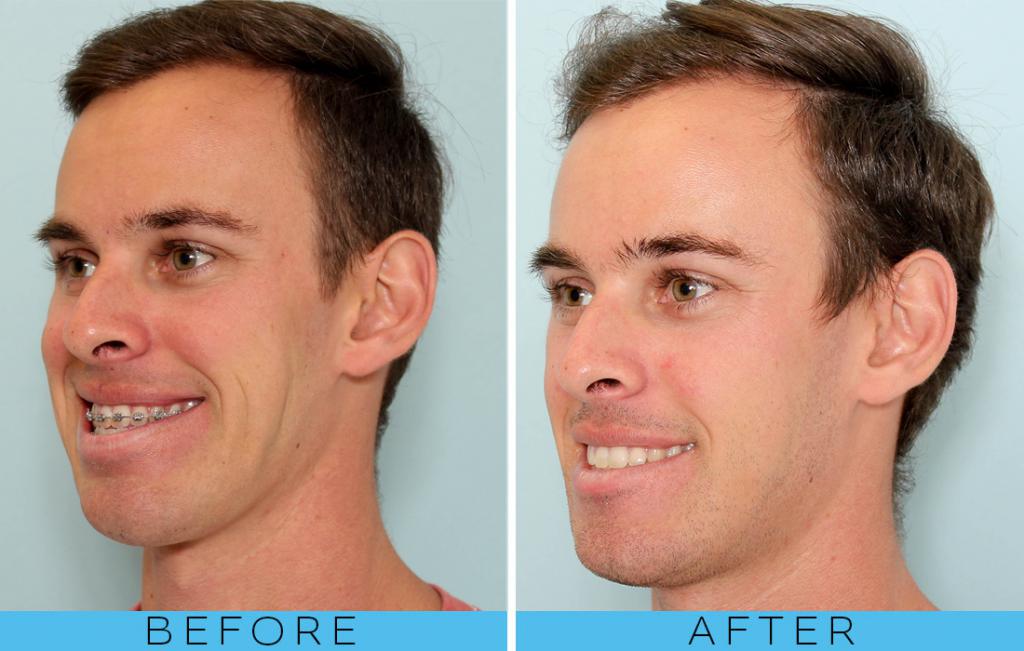
В первый месяц пациенту придется столкнуться с некоторыми трудностями, однако, это все стоит того. Остеотомия верхней челюсти дает прекрасные результаты. Она действительно меняет жизни людей. Изменения на фото до и после остеотомии верхней челюсти видны невооруженным взглядом.
Отзывы об операции
Остеотомия имеет достаточно высокую стоимость. Цена зависит от квалификации врача, статуса медицинского учреждения, методики операционного вмешательства. Стоимость начинается от 80 - 100 тысяч рублей и достигает 300 тысяч и более.

Но даже несмотря на высокие цены, большинство отзывов об остеотомии верхней челюсти положительны. Однако больных беспокоит сильный отек после операции. Многие не смотрят в зеркало еще месяц после вмешательства.
Пациенты утверждают, что отношение к операции и своему внешнему виду во многом определяется скоростью заживления ран и спадения отека. Чем положительнее настрой, тем быстрее выздоровление.
Но конечный результат поражает едва ли не всех. Те, кто прошел через остеотомию верхней челюсти, говорят, что все эти неудобства точно стоят того.
Двухсторонний синус-лифтинг и костная пластика блоками по типу вкладок для реконструкции верхней челюсти при тяжелой степени атрофии: новый подход к сэндвич-методике с использованием костных скребков и пьезохирургических инструментов
АВТОРЫ: Марио Фернандо, Муноз-Гуэрра, Луис Наваль-Джиас, Aннa Капоте-Морено
Резюме.
В статье рассмотрен новый подход к сэндвич-методике с использованием костных скребков и пьезохирургических инструментов.
Ключевые слова: остеотомия, синус-лифтинг, костная пластика, Ле Фор I, пьезохирургические инструменты, Piezosurgery®.
Значительная атрофия альвеолярного отростка при полной адентии на верхней челюсти с прогрессирующей пневматизацией верхнечелюстного синуса создает определенные трудности для дентальной имплантации. В силу ограниченной высоты и ширины альвеолярного отростка, а также низкого качества кости поставить имплантаты в оптимальном положении достаточно проблематично. Остеотомия по Ле Фор I и костные блоки по типу вкладок представляют собой один из наиболее успешных вариантов лечения и реабилитации пациентов с атрофией верхней челюсти и соотношением по III классу (обратным соотношением челюстей). В данной статье описаны преимущества модифицированной сендвич-методики с использованием костных скребков и пьезохирургического аппарата Piezosurgery® (Mectron, Carasco, Италия) для деликатного отслаивания мембраны верхнечелюстного синуса и дна полости носа. Сама методика предполагает одноэтапный подход с фиксацией кортикально-губчатых блоков, через которые устанавливаются имплантаты. В случае выраженной атрофии альвеолярного отростка верхней челюсти методика позволяет получить желаемый объем кости, установить имплантаты в оптимальном положении и устранить несоответствие в сагиттальной плоскости между верхним и нижним альвеолярными базисами.
Лечение с использованием дентальных имплантатов полностью изменило подход к челюстно-лицевой хирургии и восстановлению отсутствующих зубов. Однако идеальное с точки зрения протезирования позиционирование имплантатов часто невозможно из-за недостаточного объема или качества кости. По этой причине пациентам со значительной атрофией альвеолярного отростка верхней челюсти, которым планируется установка имплантатов, показана пластика костными блоками.
В литературе описано несколько методик с использованием аутогенной кости: костные блоки по типу накладки, синус-лифтинг и костные блоки по типу вкладок после остеотомии по Ле Фор I.
При выраженной атрофии альвеолярного отростка часто наблюдается несоответствие между базисами верхней и нижней челюстей в сагиттальном направлении с формированием тенденции к скелетной форме III класса и снижением высоты нижней части лица, что еще больше осложняет реабилитацию таких пациентов с помощью дентальных имплантатов. Остеотомия по Ле Фор I в сочетании с аутогенными костными блоками по типу вкладок позволяет переместить верхнюю челюсть вперед или вниз, устранить несоответствие в вертикальной и сагиттальной плоскостях. В свою очередь костная пластика блоками по типу вкладок, синус-лифтинг и поднятие дна полости носа обеспечивают достаточную высоту и ширину альвеолярной кости для установки имплантатов необходимой длины.
Остеотомия Ле Фор I была впервые предложена Bell и соавт. в 1977 году для реконструкции альвеолярного контура верхней челюсти при сильной атрофии перед протезированием. В 1989 году Sailer описал костную пластику в сочетании с остеотомией по Ле Фор I и одномоментной постановкой внутрикостных имплантатов. Существуют различные варианты данной техники, как, например, сэндвич-методика с установкой блока из гребня подвздошной кости в форме подковы и манипуляции, направленные на сохранение целостности слизистой верхнечелюстной пазухи. В настоящей статье подчеркивается важность осторожного отслаивания и сохранения слизистой гайморовой пазухи (мембраны Шнайдера) благодаря использованию в ходе операции пьезохирургических инструментов.
Показания к сендвич-методике — двухсторонняя пневматизация верхнечелюстных пазух, определяемая с помощью ОПТГ (рис. 1) или конусно-лучевой компьютерной томографии (рис. 2), когда нижняя граница синуса близко расположена к вершине атрофированного альвеолярного отростка.
Операция проводится двумя хирургическими бригадами: один челюстно-лицевой хирург работает в полости рта и проводит реконструкцию альвеолярного отростка, второй специалист выполняет забор аутотрансплантата с переднего края гребня подвздошной кости.
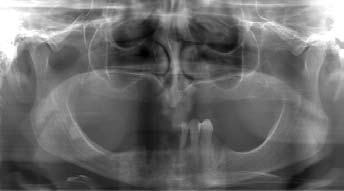
Рис. 1. ОПТГ перед реконструкцией верхней челюсти
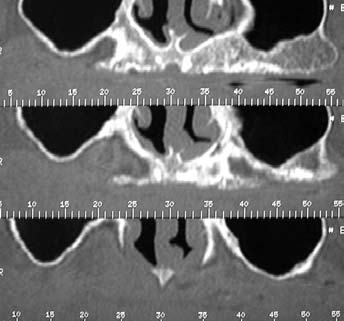
Рис. 2. Измерение высоты кости (мм) от вершины альвеолярного отростка до дна верхнечелюстной пазухи по срезам конусно-лучевой компьютерной томографии
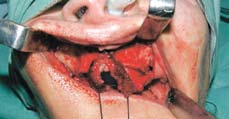
Рис. 3. Внутриротовой доступ к верхней челюсти для выполнения остеотомии
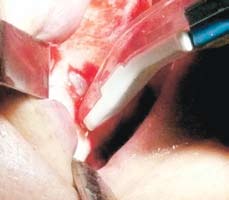
Рис. 4. Формирование окна в верхнечелюстную пазуху при помощи изогнутого костного скребка
Сначала выполняют разрез по преддверию полости рта от первого правого до первого левого моляра, откидывают полнослойный слизисто-надкостничный лоскут. Формируют прямой доступ к переднелатеральной стенке верхней челюсти и нижней части грушевидной апертуры. Обнажение альвеолярного гребня выполняют с вестибулярной и небной сторон (рис. 3). Для формирования окна в области передней стенки верхнечелюстного синуса используют угловой костный скребок Safescraper с коллектором костной стружки (Zimmer Dental Iberica, Barcelona, Испания) согласно методике, описанной нашей группой. Прямой наконечник и вращающиеся инструменты (фрезы) при этом не используются (рис. 4). После создания доступа начинают осторожно отслаивать мембрану ультразвуковой насадкой EL1 с латеральной стенки, а затем дна и нижней стенки синуса с помощью насадок EL2 и EL3 для аппаратов Piezosurgery® (Mectron, Carasco, Италия), и далее смещают вверх приблизительно на 2 см (рис. 5). После синус-лифтинга переходят к отслаиванию слизистой носовой полости с нижней и латеральных стенок грушевидного отверстия.
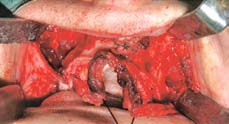
Рис. 5. Двухсторонний синус-лифтинг перед остеотомией верхней челюсти
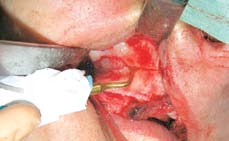
.
Рис. 6. Использование пьезохирургической насадки ОТ7 для остеотомии по Ле Фор I
С целью сохранения мягких тканей остеотомия по Ле Фор I проводится пьезохирургическими инструментами (рис. 6). Особое внимание обращают на то, чтобы сохранить слизистую пазухи и носа интактными. Разрез проводят ультразвуковой насадкой ОТ7 для аппаратов Piezosurgery® (Mectron, Carasco, Италия) от края грушевидного отверстия до крыловидных отростков. Для мобилизации верхней челюсти используют маленькое костное долото. Остеотомию в области соединения крыловидных отростков и бугров верхней челюсти выполняют при помощи изогнутого костного долота. Для завершения остеотомии по Ле Фор I используют инструмент Turvey (рис. 7).
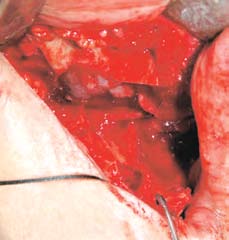
Рис. 7. Мобилизация верхней челюсти. Сохранение мебраны гайморовой пазухи интактной защищает костные блоки и мплантаты
от контаминации
Аутогенный костный блок с переднего края гребня подвздошной кости разделяют на 2 фрагмента и адаптируют ко дну и латеральной стенке мобилизованной верхней челюсти. Кортикальная поверхность аутотрансплантатов при этом должна быть ориентирована краниально. Фиксацию верхней челюсти и костных блоков в новом положении согласно хирургическому плану выполняют при помощи 2 мм титановых мини-пластин. Пространство между блоками по типу вкладок и альвеолярным отростком плотно заполняют костной стружкой (рис. 8). Применение данной методики обеспечивает установку шести имплантатов в боковых отделах верхней челюсти (рис. 9, 10). При необходимости также проводят костную пластику в области переднего отдела верхней челюсти и дна полости носа. Количество имплантатов зависит от дизайна ортопедической конструкции (несъемный, гибридный или условно-съемный с опорой на имплантаты протез) и условий, достигнутых после реконструкции верхней челюсти. По нашему мнению, данная методика позволяет выполнить установку имплантатов и реконструкцию верхней челюсти одноэтапно. Перед фиксацией костных блоков проводят кортикотомию реципиентного ложа верхней челюсти. Мобилизацию слизисто-надкостничного лоскута перед ушиванием выполняют при помощи послабляющих разрезов надкостницы. Это обеспечивает ушивание раны без натяжения.
Рекомендации в постоперационном периоде: включают мягкую диету в течение четырех недель, тщательную гигиену полости рта с использованием ополаскивателя, содержащего 0,2% р-р хлоргексидина биглюконата. Через пять месяцев фиксируют абатменты и переходят к ортопедическому этапу. После операции и до временных реставраций пациентам запрещается пользоваться съемными протезами.
Значительная атрофия альвеолярного отростка представляет собой трудную задачу с точки зрения ортопедической реабилитации пациентов. С целью улучшения условий для имплантации и последующего протезирования было предложено несколько методик. Синус-лифтинг в сочетании с костными блоками по типу накладок позволяет устранить костные дефекты, но часто этого бывает недостаточно для коррекции ретрузии верхней челюсти и увеличенного межальвеолярного расстояния. Серьезная степень атрофии при длительной полной адентии верхней челюсти сопровождается сильным дефицитом объема кости, характеризуется трехмерной резорбцией и, как следствие, неблагоприятным соотношением базисов верхней и нижней челюстей в вертикальной, трансверзальной и сагиттальной плоскостях.
Классическая методика остеотомии верхней челюсти по Ле Фор I, впервые описанная Bell и соавт., обеспечивает предсказуемые результаты при значительной атрофии верхней челюсти, соотношении челюстей по III классу и благоприятной анатомии небного свода. Создание необходимого объёма кости в результате данного вмешательства позволяет оптимально позиционировать имплантаты, обеспечивает более естественный и гармоничный контур мягких тканей, что в свою очередь улучшает окончательный эстетический результат протезирования. Более того, после сендвич-методики возможно установить имплантаты достаточной длины для обеспечения дополнительной фиксации костных блоков на всю величину объема.
Стандартными показаниями к остеотомии по Ле Фор I и костным блокам по типу накладок являются выраженная резорбция альвеолярного отростка верхней челюсти (IV класс по классификации Cawood и Howell) в сочетании с обратным соотношением челюстей в сагиттальной плоскости, дефицитом объема кости для установки имплантатов. Сама концепция операции была впервые предложена Sailer, при этом автор рекомендовал одноэтапный подход с использованием кортикально-губчатых блоков, через которые устанавливались имплантаты. Оптимальные сроки установки имплантатов до сих являются предметом обсуждений. Cawood и соавт., а также Nystrom и соавт. указывали на недостатки одноэтапного подхода. А именно, сложный контроль за ангуляцией и параллельностью установки имплантатов, высокий риск утраты трансплантата из-за расхождения краев раны (несостоятельности швов в период заживления) или недостаточной васкуляризации блоков. По данным Chiapasco и соавт., успех имплантации на верхней челюсти после реконструкции (Ле Фор I + костные блоки) был значительно ниже, чем имплантации на верхней челюсти при полной адентии без предварительной костной пластики. Авторы высказали предположение, что ишемия после остеотомии может способствовать резорбции остаточного альвеолярного отростка после мобилизации верхней челюсти. Таким образом, вопрос о проведении имплантации одномоментно с остеотомией по Ле Фор I и костными блоками или только вторым этапом после консолидации верхней челюсти и приживления костных блоков до сих пор остается открытым. В качестве преимуществ двухэтапного подхода указывают:
1) более удобное и точное позиционирование имплантатов благодаря использованию хирургического шаблона (имплантаты устанавливают в оптимальном с точки зрения протезирования положении);
2) снижение рисков отторжения имплантатов из-за продолжительного периода ишемии верхней челюсти после остеотомии.
При этом не стоит забывать о преимуществах одномоментного подхода — одно хирургическое вмешательство позволяет решить многие задачи, что, несомненно, уменьшает дискомфорт пациента. Кроме того, одноэтапный подход более выгоден финансово для пациентов и сопровождается более быстой реабилитацией, что также уменьшает степень атрофии костных блоков. При двухэтапном подходе существует серьезный риск резорбции аутотрансплантатов еще до самой имплантации. В подтверждение нашей концепции одномоментного проведения костной пластики и постановки имплантатов, Yerit и соавт. не обнаружили статистически достоверной разницы между частотой несостоятельности имплантатов при одно- и двухэтапном подходе.
У пациентов с минимальным количеством кости альвеолярного отростка верхней челюсти материалом выбора для костной пластики является аутогенная кость. Расщепленные блоки с теменной кости обеспечивают хорошее качество регенерата, но время операции удлиняется, так как в этом случае работа двумя хирургическими бригадами невозможна. Передняя ость подвздошной кости является достаточно безопасным донорским участком и при этом позволяет забрать желаемое количество как губчатой, так и кортикальной кости для последующей установки имплантатов. Следуя этапам представленной методики, можно также фиксировать костный блок с подвздошной кости в области переднего отдела верхней челюсти, что позволит установить 8-9 имплантатов. Как правило, ушить мягкие ткани без натяжения не представляет трудностей. Мы не рекомендуем пациентам пользоваться временными протезами на период заживления, так как это повышает риск утраты всего объема регенерата. Ранее сообщалось о случаях декубитальной язвы.
Harle и Ewers проводили экспериментальную остеотомию верхней челюсти с использованием костных аутотрансплантатов подковообразной формы через внутриносовой доступ. Watzinger и соавт. в клинических условиях мобилизивали только дно гайморовой пазухи и альвеолярный отросток без перемещений небного свода. Дополнительный фактор риска при таком подходе – васкуляризация регенерата хуже, чем при классической остеотомии по Ле Фор I. Дополнительный небный доступ при использовании блоков подковообразной формы также увеличивает риск расхождения краев раны и обнажения костного аутотрансплантата по типу вкладки. В случае длительной полной адентии и серьезной степени резорбции альвеолярного отростка одним из осложнений в ходе операции может быть перелом верхней челюсти, по данным Li and Stephens. По мнению авторов статьи, подобные осложения чаще встречаются при использовании блоков подковообразной формы, и их можно избежать при выполнении классической методики.
Мы также считаем, что сохранение мебраны Шнайдера интактной вполне обосновано. Согласно методике, описанной Sailer, избежать контаминации костных блоков и титановых винтов содержимым гайморовой пазухи достаточно сложно. По этой причине ряд авторов считает сохранение целостности мембраны гайморовой пазухи ключевым фактором в уменьшении риска инфицирования и резорбции аутотрансплантатов. Тем не менее в литературе встречаются сообщения о 100% успехе костной пластики, несмотря на полное удаление слизистой верхнечелюстной пазухи. Stoelinga и соавт. доказали, что даже небольшие фрагменты эпителия слизистой, оставленные во время операции, имеют потенциал к формированию кисты. Наша методика позволяет избежать контаминации кости и имплантатов. Использование костных скребков для антростомии во время синус-лифтинга было описано нашей группой недавно. Классический подход предполагает использование прямого наконечника и вращающихся фрез для создания окна в верхнечелюстную пазуху. Однако при этом есть высокий риск перфорации мембраны, что, как правило, приводит к прерыванию операции. Более того, во время ирригации костная стружка вымывается раствором и не может быть далее использована. Наша методика не требует непрерывной ирригации, следовательно, улучшает визуализацию мембраны во время выполнения различных манипуляций.
Пьезохирургические инструменты, созданные в 1988 году, работают с модулированной ультразвуковой частотой, обеспечивая точный и безопасный разрез костной ткани. Ультразвуковые частоты удаляют только минерализованное твердое вещество, что позволяет провести точные, тонкие и гладкие распилы во время операции. В 2011 году Mectron выпустила новый ультразвуковой аппарат Piezosurgery® Touch с сенсорным управлением, улучшенной эргономикой и непревзойденным дизайном, вращающейся LED-подсветкой, увеличенной мощностью наконечника до 25 Вт и модулированной частотой до 37 Кгц. В арсенале аппарата на данный момент имеются около 60 насадок для различных клинических случаев. Пьезохирургические насадки используют во время различных хирургических вмешательств, как, например, остеотомия по Ле Фор I, забор блоков и стружки с теменной кости и подбородка, билатеральная сагиттальная сплит-остеотомия нижней челюсти, хирургические доступы в орбитальной зоне или в области основания черепа, подготовка ложа под имплантат, удаление зубов (анкилозных, ретенированных), латерализация нерва, открытый и закрытый синус-лифтинг, удаление имплантатов, ретроградное препарирование каналов зубов, цистэктомия, дистракционный остеогенез, вертикальная и горизонтальная кортикотомия. С помощью пьезохирургических насадок можно провести очень точный бескровный распил, избегая повреждения мягких тканей. В случае синус-лифтинга новая методика позволила уменьшить частоту перфораций мембраны Шнайдера с 30% (стандартный подход) до 7%. При сендвич-методике из-за тонкой и хрупкой структуры верхней челюсти существует высокий риск ее перелома. Таким образом, применение ультразвуковых пьезохирургических инструментов имеет большое количество преимуществ по сравнению с обычными фрезами, одним из главных является очень точный гладкий бескровный распил костной ткани, эффект кавитации, что сводит к минимуму риск различных осложнений.
Остеотомия по Ле Фор I в сочетании с двухсторонним синус-лифтингом и костными блоками по типу вкладок является предсказуемой хирургической методикой для реконструкции верхней челюсти перед протезированием. В случае выраженной атрофии альвеолярного отростка возможна одномоментная установка имплантатов. Однако в силу относительно высокой травматичности и технической сложности показания к данной методике ограничиваются тяжелой степенью атрофии верхней челюсти в сочетании с полной адентией, обратным взаимоотношением челюстей и увеличенным межальвеолярным расстоянием.
В других случаях следует использовать более простые техники, как, например, аутогенные костные блоки по типу накладок, вкладок (во время синус-лифтинга) или направленную регенерацию тканей.
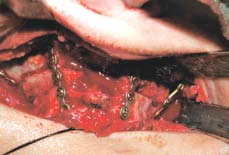
Рис. 8. Верхняя челюсть и костные блоки зафиксированы титановыми мини-пластинами 2,0 мм
Некоторые патологии прикуса невозможно исправить без хирургического вмешательства. Иногда только посредством проведения операции можно добиться гармоничного внешнего вида лица и нормального функционирования зубочелюстной системы. В современной практике достаточно распространена остеотомия нижней челюсти. Чуть реже выполняется она на верхнюю челюсть. Сегодня мы расскажем вам, что представляет собой эта процедура, продемонстрируем на фото результаты до и после хирургических операций.
Коротко об операции
Осложнения остеотомии челюсти
Тяжелые последствия радикального вмешательства по исправлению аномалий прикуса наблюдаются крайне редко. Большинство осложнений остеотомии считаются традиционными для челюстно-лицевых операций.
Виды вмешательств на верхней челюсти
Выделяют два основных типа остеотомии: общую и сегментарную.
Общая, в свою очередь, подразделяется еще на три подтипа. Они получили свое название по фамилии автора, который их придумал: остеотомия верхней челюсти по Ле Фор 1, 2, 3.
Отдельно выделяют три подтипа сегментарных операций:
- Предчелюстная остеотомия.
- Задняя остеотомия верхней челюсти.
- Операция на нижнем лабиальном сегменте.
Каждый из видов сегментарной остеотомии верхней челюсти имеет свои особенности. Первый вид заключается в перемещении резцовой кости, второй способ — в изменении размещения задних альвеолярных сегментов, а операция на нижнем сегменте — в репозиции нижних передних зубов.
Что такое остеотомия?
Остеотомия – разновидность операции, которая выполняется на одну из челюстей, а иногда и на обе одновременно. Ее назначают при тяжелых патологиях прикуса, аномальном развитии челюстей, для ликвидации последствий неудачного хирургического лечения врожденных расщелин неба. На нижнюю челюсть операцию часто проводят при переломах и смещениях. Выделяют фрагментарную или полную остеотомию.
Перечисленные дефекты не только отрицательно сказываются на внешности человека и становятся источником психологических проблем, но и провоцируют развитие заболеваний. Они могут стать причиной нарушения дыхательной функции, заболеваний челюстных суставов, проблем с пищеварительной системой. Именно поэтому вовремя проведенная остеотомия значительно улучшает качество жизни человека.
Показания к операции
Остеотомия верхней челюсти проводится в следующих случаях:
- при выраженном нарушении прикуса и несмыкании зубных рядов, которое не устраняется ношением брекетов или другими ортодонтическими способами;
- патологическом росте костей верхней челюсти;
- сильно выраженном нарушении пропорций лица, которое доставляет человеку неудобства с эстетической стороны.
Но операция проводится не только с целью сделать лицо более красивым. Иногда эти дефекты могут способствовать развитию тяжелых состояний, угрожающих жизни:
- нарушению дыхания;
- заболеваний суставов челюстей;
- воспалительных процессов в желудочно-кишечном тракте.
Остеотомия способна предотвратить развитие этих последствий и даже спасти жизнь больному.
Эффект от операции
Через некоторое время после проведения остеотомии, когда реабилитационный период остается позади, люди отмечают положительный эффект операции.
- Облегчается откусывание и пережевывание пищи, что хорошо сказывается на функциях желудочно-кишечного тракта.
- Снижается износ зубов и их разрушение в результате неправильного прикуса.
- Устраняются эстетические дефекты внешности – нормализуется прикус, достигается гармоничное соотношение нижней и верхней челюстей, скрываются недостатки улыбки. Все это сказывается на повышении самооценки и появлении уверенности в себе.
- Снижается риск развития заболеваний височно-нижнечелюстного сустава в результате снижения нагрузок на него.
- Если дефект образовался в результате перенесенных травм, то остеотомия поможет вернуть лицу привлекательный внешний вид.
Высокая эффективность делает остеотомию достаточно распространенной и востребованной операцией. Результаты остеотомии челюсти вы можете увидеть на фото.
Противопоказания к операции
Иногда одного желания пациента недостаточно для проведения вмешательства. Наличие некоторых состояний полностью исключает возможность остеотомии верхней челюсти:
- несовершеннолетие, так как у детей и подростков продолжает формироваться костная ткань;
- пародонтоз в активной стадии или запущенное хроническое течение;
- нарушение свертываемости крови;
- системные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит и прочие);
- наличие сахарного диабета;
- неподготовленный зубной ряд.
Противопоказания
В некоторых случаях проведение остеотомии может быть противопоказано. Она никогда не проводится лицам, не достигшим совершеннолетия, по причине продолжающегося формирования костной ткани. Также в проведении операции может быть отказано по следующим причинам:
- неподготовленные зубные ряды;
- инфекционные заболевания;
- нарушение свертываемости крови;
- сахарный диабет.
Нужно отдавать себе отчет, что первостепенно операция направлена на корректировку положения челюсти с устранением скелетных деформаций. Неправильное расположение зубов она не меняет. Поэтому перед хирургическим вмешательством может проводиться выравнивание зубов брекет-системами, их удаление, протезирование, пластическая коррекция боковых тяжей.
Подготовка к операции
Если врач решил сделать пациенту остеотомию верхней челюсти, в первую очередь он назначает рентгенографическое обследование зубного ряда. Обсуждение операционного вмешательства должно проводиться комплексно челюстно-лицевым хирургом и ортодонтом. Они детально анализируют рентгеновский снимок и принимают окончательное решение по поводу операции.
Сама по себе остеотомия не способна изменить неправильное расположение зубов. Она лишь исправляет деформацию костной ткани. Поэтому часто перед операцией пациенту необходимо пройти ортодонтическое лечение — ношение брекетов. Иногда прибегают к помощи хирургической стоматологии: установке зубных протезов, удалению зубов.
Перед началом операции пациент еще раз посещает ортодонта. Если назначались брекет-системы, врач изменит их расположение, чтобы можно было сделать остеотомию.
Только после выравнивания зубного ряда и консультации с ортодонтом пациент еще раз идет к челюстно-лицевому хирургу. Если результаты выравнивания устраивают хирурга, он обсуждает с пациентом план остеотомии верхней челюсти.
Предоперационная подготовка пациента
Вертикальная или горизонтальная остеотомия челюстей проводится пациентам только после тщательного изучения анамнеза болезни. Врач также изучает результаты анализов крови.
В стоматологии существуют следующие рекомендации пациентам перед остеотомией челюсти:
- радикальное вмешательство не осуществляется пациентам, перенесшим вирусное поражение за 2 недели до плановой операции;
- малейшие признаки недомогания больного являются причиной для отсрочки радикального вмешательства;
- человеку за 20 часов до остеотомии запрещено принимать пищу, алкоголь и фармацевтические средства;
- ротовая полость пациента должна быть просанированной и лишена съемных зубных протезов и ортодонтических аппаратов.
Цена хирургического вмешательства по исправлению прикуса колеблется в зависимости от сложности операции, локализации патологии, распространенности челюстно-лицевой аномалии и квалификации хирурга-стоматолога.
Ход операции
Остеотомия проводится под общим наркозом. Анестетическое вещество вводится через трубку в трахею. Больной погружается в глубокий сон и абсолютно ничего не чувствует. Все этапы операции делаются на внутренней части лица, поэтому никаких дефектов на коже не останется.
Сначала разрезаются слизистая оболочка десны и надкостница над местом прикрепления верхних зубов. Таким образом хирург получает доступ к кости.
На кости с двух сторон ставятся пометки для распилов. Специальной хирургической пилой разрезается кость верхней челюсти. Чаще всего распилы проводятся по методике остеотомии верхней челюсти по Ле Фор.
Полученный фрагмент перемещается в новое место. Он фиксируется за счет винтов и пластин. Все элементы крепления изготовлены из титана, который полностью безопасен для организма.
Иногда пациенты нуждаются в костном трансплантате. Обычно берут участок бедренной кости. Это делается в то же время, что и операция на челюсти, когда пациент находится под общим наркозом.
Порой возникает необходимость в проведении шинирования. Эта процедура представляет собой объединение нескольких зубов. Такой метод способствует закреплению зубного ряда при помощи специального оборудования. Это временная процедура. Через определенное время после операции нити удаляют.
Длительность операционного вмешательства составляет около двух часов.
Ортогнатическая хирургия. Остеотомия верхней и нижней челюсти. Гениопластика.
В XXI веке современная ортодонтия обладает огромными возможностями для решения проблем аномалий прикуса, которые связаны с неправильным расположением скелетной структуры верхней и нижней челюстей. Неправильный прикус может быть как врожденным, так и приобретенным вследствие полученных травм.
К 16-20 годам человека, такая челюстная аномалия становится более выраженной, что создает определенный дискомфорт, как психологический, так и эстетический. Люди становятся неуверенными в себе, идет снижение собственной оценки. Но это не только вопрос эстетики, подобная патология способствует развитию целого ряда заболеваний суставов, потери зубов, нарушение дыхательной функции и т.д. Все проблемы, связанные с устранением подобной дисгармонии лица, возвращением нормальной окклюзии ( прикуса) и лицевой эстетики, способна решить ортогнатическая хирургия.
В ФГБУ НКЦ оториноларингологии ФМБА России ортогнатические операции выполняют сотрудники научно-клинического отдела челюстно-лицевой хирургии. В нашем Центре работают одни из лучших специалистов России в области ортогнатической хирургии – к.м.н. Сенюк А.Н., Ляшев И.Н., Мохирев М.А. Назарян Д.Н., которые применяют не только самые современные мировые методики, но и пользуются своими собственными разработками.
Ортогнатические операции выполняют при остеотомии верхней челюсти, когда проводятся внутриротовые костные разрезы над зубами и ниже обеих глазниц, позволяющие переместить верхнюю челюсть, включая небо и верхний ряд зубов. Такое перемещение позиционируют при помощи заранее изготовленной специальной шины, которая будет надежно гарантировать ее правильное положение нижней челюсти по отношению к мягким тканям.
Остеотомия нижней челюсти предусматривает костные разрезы за коренными зубами вдоль челюсти вниз, чтобы нижняя челюсть могла двигаться как единое целое. В результате такой манипуляции нижняя челюсть, с помощью титановой пластины, плавно перемещается на новое место.
Операция гениопластики направлена на выравнивание срединной линии лица пациента, при которой производят отсечение подбородочной части нижней челюсти с перемещением ее в правильном, гармоничном направлении.
Все ортогнатические операции проводятся методом внутриротового доступа и не имеют наружных разрезов и шрамов. Такие операции, во избежании рецидивов, связанных с продолжением роста челюстей, можно проводить пациентам старше 18 лет, так как считается, что к этому возрасту завершается рост челюстей человека. Ортогнатические операции проводятся под общим наркозом и в зависимости от планирования лечения, требующего коррекции, могут длиться от одного до шести часов.
В нашем Центре, с помощью специально изготовленных пластинок из титана, специалисты фиксируют все отделяемые части челюсти. После операции возможны следующие временные симптомы – послеоперационный отек, синяки в области губ и щеки, затруднение общения в первую неделю после операции, ограниченная гигиена полости рта, онемение оперируемой области, ощущение заложенности носа. Для того, чтобы свести к минимуму риски и осложнения после операции, пациент должен выполнять рекомендации врача в восстановительном периоде. После операции пациентам рекомендована полужидкая пища, особых ограничений по питанию не существует.
Благодаря Сенюку Андрею Николаевичу в России ортогнатическая операция стала проводиться полностью с применением внутриротовых доступов, с применением предварительного предоперационного планирования таким образом, что достигается точно спланированный заранее результат, совпадающий с конечным и в плане эстетики и прикуса. Именно он организовал первую в России международную конференцию поортофациальной хирургии.
Многолетний опыт в ортогнатической хирургии и глубокое знание проблемы позволят нашим высококвалифицированным специалистам творить чудеса, как отмечают сами пациенты), возвращать пациентам уверенность в себе, вести полноценный образ жизни. Хирургическая бригада отдела, во главе с д.м.н., профессором Караяном А.С., для каждого пациента разрабатывает индивидуальную программу лечения, а внимание и тепло со стороны лечащего персонала гарантировано всем!
Читайте также:


