Протезирование полная атрофия верхней челюсти
- Причины атрофии челюстной кости и возможные методы протезирования при такой патологии
- Атрофия кости – что это такое
- Какие слои кости подвергаются атрофии
- Причины атрофических процессов
- Характерные симптомы
- Возможные последствия
- Как остановить процесс
- Варианты восстановления зубного ряда
- Имплантация с немедленной нагрузкой
Причины атрофии челюстной кости и возможные методы протезирования при такой патологии
Одной из самых частых причин отказа в классической имплантации является нехватка костной ткани. После потери зубов следует как можно быстрее приступить к их восстановлению. Если в ближайшие месяцы не заняться данным вопросом, начнет стремительно развиваться атрофия костной ткани – серьезная проблема функционального характера.
Атрофия кости – что это такое
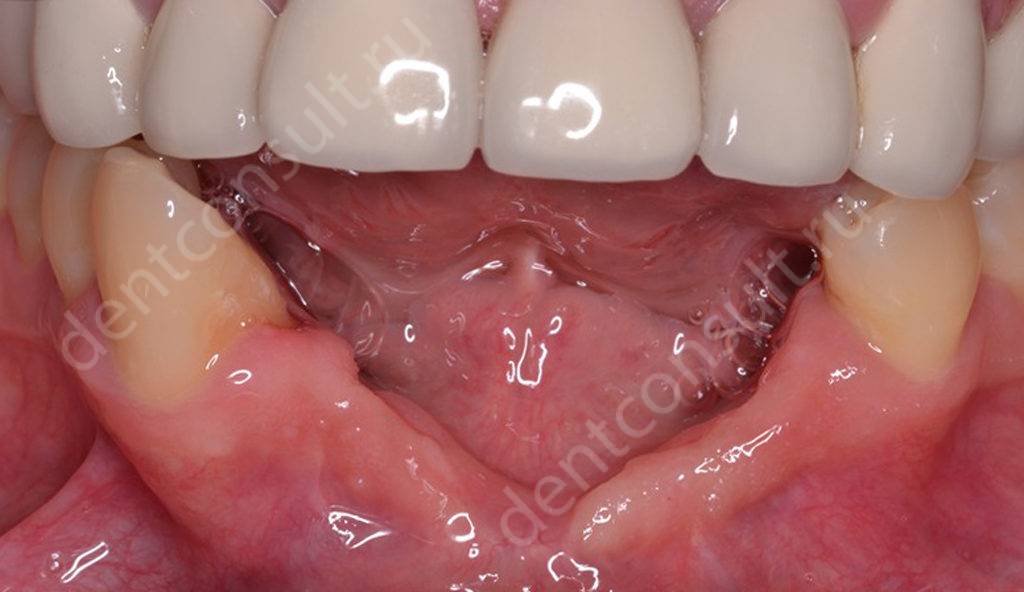
Данный процесс предполагает истончение челюстной кости во всех направлениях, которое развивается на фоне отсутствия зубов в течение длительного времени. Обычно атрофия возникает уже спустя несколько месяцев, а через год она может стать серьезным препятствием для проведения имплантации. Именно по этой причине специалисты настоятельно рекомендуют не откладывать в долгий ящик решение проблемы частичной или полной адентии.
Таким образом, вид и степень атрофии зависят от того, как долго человек проходил без зубов, а также от возраста и индивидуальных особенностей организма. Объемы костной ткани идут на убыль, так как возникают определенные проблемы в обменных процессах на клеточном уровне. Это прямое следствие нарушений в кровоснабжении капилляров, а главная причина тому заключается в отсутствии необходимой нагрузки, которая до потери зубов передавалась на их корни во время жевания.
Фото – атрофия костной ткани челюсти
Какие слои кости подвергаются атрофии
Челюстная кость состоит из несколько отделов. В центральной части располагается губчатый слой, в котором находятся корни зубов. Именно здесь сконцентрированы капилляры, поэтому этот отдел отличается пористостью и более всего подвержен атрофическим процессам. Дальше под ним находится базальный слой, который состоит в основном из костных перегородок и лишен такого количества капилляров. Данный отдел более прочный и устойчивый в отношении атрофии.
Выше описанные слои покрывает своеобразная оболочка – кортикальная пластина. Она отличается плотностью и устойчивостью к атрофическим процессам. Если говорить о верхней челюсти, то сразу за базовым слоем следует скуловая кость и силовые черепные линии. Прямо над костью челюсти располагаются носовые пазухи, защищенные тонкой мембраной – при неправильно подобранном размере и типе импланта она может травмироваться. На нижней челюсти под альвеолярными отростками находится челюстная кость, которая характеризуется очень высокой плотностью, а потому значительно реже подвергается истончению 1 , а следом идут нервные окончания. Как и носовые пазухи, их можно повредить при выборе неподходящей модели имплантатов.
Причины атрофических процессов
Если в полости рта есть все зубы, то во время пережевывания пищи нагрузка передается правильно и равномерно. При этом распределение давления происходит по всей длине альвеолярного гребня. Такой механизм работы челюстной системы позволяет поддерживать обменные процессы в клетках костной ткани и сохранять ее объем. Дефицит кости чаще всего становится следствием следующих факторов:
- потеря зубов без их оперативного восстановления: отсутствие корня означает, что кость теряет необходимую нагрузку, а это влечет за собой возникновение нарушений в ее функционировании,
- воспалительные процессы, затрагивающие ткани, которые окружают зуб,
- образование кист и гнойных воспалений на корнях, воспаление гайморовых пазух,
- аномалии зубочелюстной системы и патологии челюстной кости,
- травмирование челюсти,
- возрастные изменения,
- ослабление связок, которые фиксируют зуб в лунке,
- стоматологические болезни, которые могут привести к потере зубов,
- слишком длительное использование протезов: съемная ортопедическая система не в состоянии передать нужное давление на ту область, где находились зубы.
Характерные симптомы
Зачастую пациенты узнают об атрофии только на приеме у специалиста, непосредственно перед принятием решения об имплантации. К основным симптомам, свидетельствующим о стремительном сокращении объемов кости, относят следующие явления:
- опускание десны,
- деформация лица: асимметричность формы, западение губ и щек,
- изменение положения оставшихся зубов: соседние зубы начинают смещаться, занимая свободную ширину пространства,
- появление окологубных морщинок.
Впрочем, такая симптоматика в основном характерна просто для отсутствия зубов, а атрофия – это лишь сопровождающий процесс.
Возможные последствия
В результате потери зубов возникает множество проблем, в том числе и функциональные нарушения. Получается, что оставшимся зубам приходится брать на себя всю жевательную нагрузку, из-за чего они сами разрушаются стремительными темпами. К тому же зубы смещаются, а некоторые из них начинают шататься из-за отсутствия боковых опор.
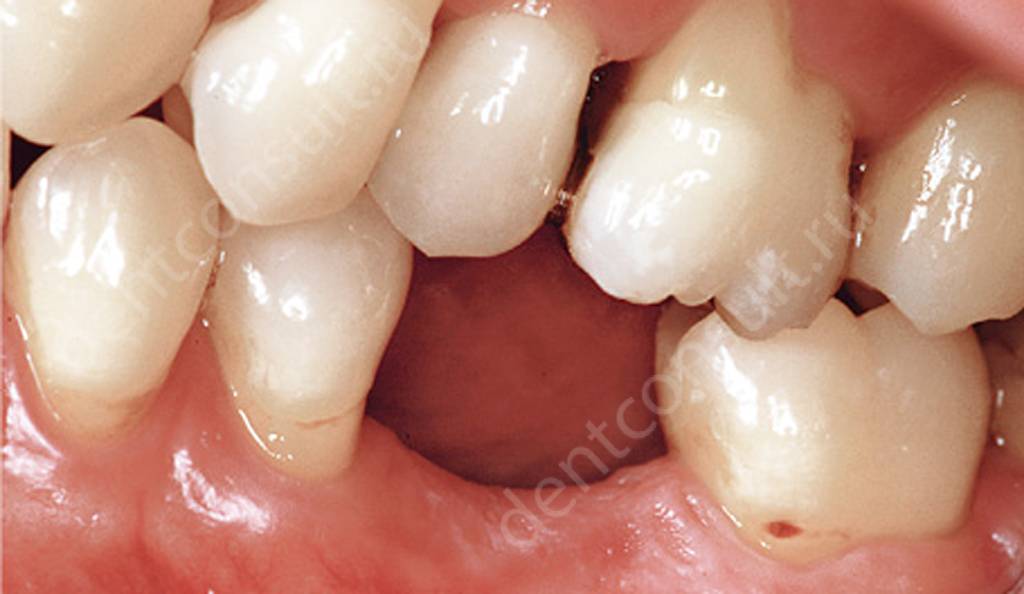
Смещение зубов
Как объясняет Д. Брик, профессор стоматологического отделения медицинской школы при Левенском университете, ссылаясь на собственный практический опыт, потеря зубов чревата выраженными изменениями прикуса и мимики, появлением морщин. Нередко происходит уменьшение нижней челюсти лица, мышцы теряют тонус и становятся дряблыми. Так как из-за отсутствия зубов человек постепенно переходит на более мягкую пищу, возникают определенные проблемы в работе пищеварительного тракта.
Как остановить процесс
Оптимальным вариантом будет недопущение развития атрофии, а это значит, что после утраты зубов важно как можно быстрее заняться решением проблемы. Или хотя бы защитить костную ткань от усадки, что может означать установку специальных барьерных мембран. Своеобразная пленка фиксируется в лунке, и в случае такой необходимости специалист добавляет внутрь небольшое количество искусственной кости. Данная процедура позволяет восполнить дефицит костной ткани и установить импланты без предварительного проведения костной пластики. Данный метод применяется только в тех ситуациях, когда после удаления зуба и корня врач по каким-либо причинам не установил имплантант сразу.
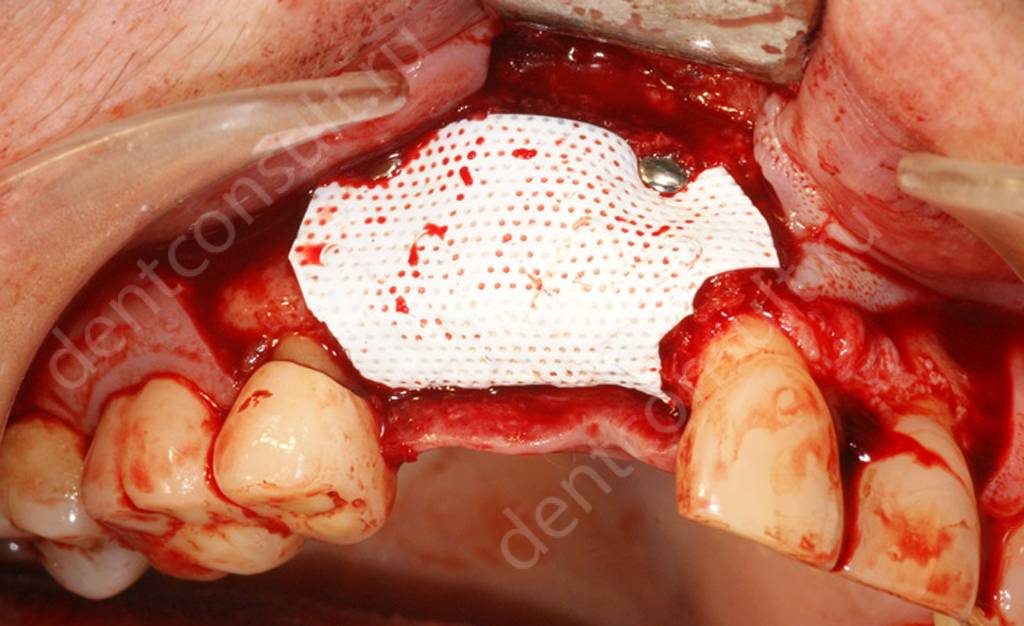
Защитная мембрана
Важно! Съемное протезирование не поможет остановить стремительное сокращение объемов костной ткани. Лучшим выходом из ситуации будет оперативное проведение имплантации.
Варианты восстановления зубного ряда
- синус-лифтинг: процедура проводится только на верхней челюсти. С ее помощью можно немного приподнять или сместить гайморовы пазухи для освобождения места под размещение костной ткани. Данный метод лечения позволяет изменить высоту кости,
Синус-лифтинг
Alina, 48 лет, фрагмент сообщения на тематическом форуме
- костная пластика: в процессе проведения процедуры происходит расщепление челюстной кости и заполнение свободного пространства искусственным материалом,
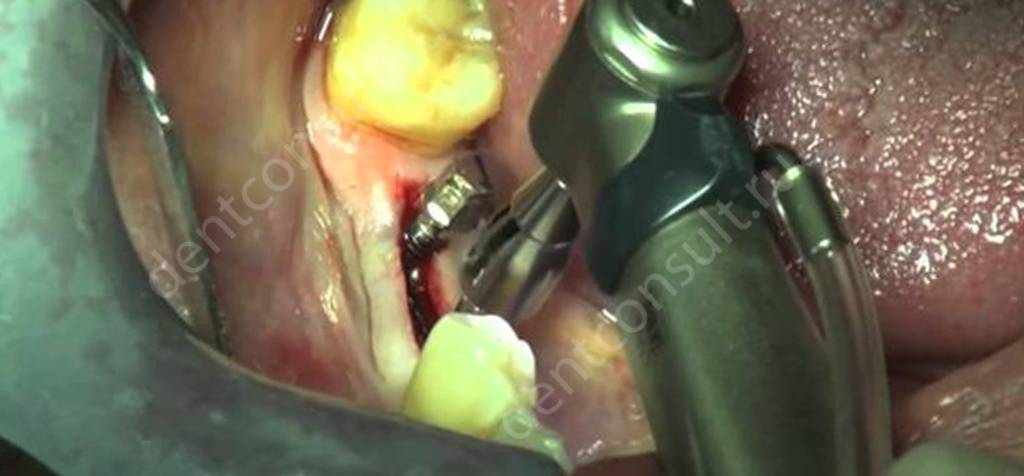
Костная пластика
подсадка костных блоков: в данном случае используется костная ткань пациента, которая обычно берется из нижней челюсти. На десне делается надрез, после чего специалист выпиливает блок необходимого размера, пересаживает его на новое место и фиксирует посредством специальных винтиков. Вокруг блока размещаются костные гранулы, а поверх крепится защитная мембрана.
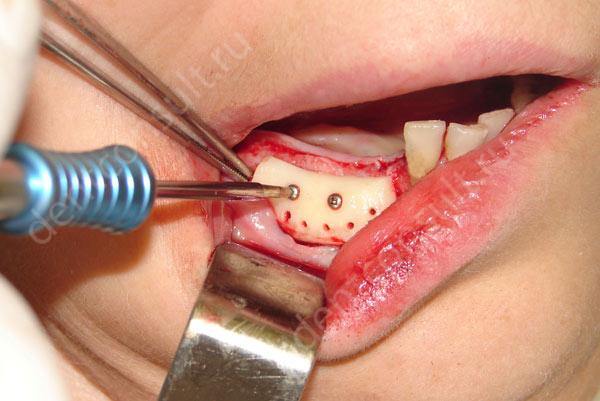
Имплантация костных блоков
Имплантация с немедленной нагрузкой
Современная стоматология предоставляет возможность восстановления зубного ряда при атрофии без проведения предварительного наращивания кости. Для восполнения нескольких или сразу всех зубов применяются методы имплантации с немедленной нагрузкой. В данном случае импланты вживляются в более глубокие слои кости, не подверженные атрофии – в кортикальную оболочку или базальный слой. Они сразу же нагружаются зубным протезом, поэтому за счет жевания кость получает нагрузку, к которой она привыкла – клетки ткани очень быстро восстанавливаются. Поэтому можно смело говорить о том, что это самое выгодное и функционально правильное решение после потери зубов, особенно их большого количества.
Видео-отзыв пациента об имплантации и протезировании на фоне запущенного пародонтита, за 3 дня!
Д. В. Поплавский
Концепция лечения All-on-4® применяется уже около двух десятилетий. За это время проведено лечение нескольких тысяч пациентов с полной и почти полной адентией. По сравнению с традиционными вариантами лечения данная концепция предлагает уникальные преимущества как для пациента, так и для стоматолога.
Согласно анализу ВОЗ, в ближайшие пять лет мировой рынок съемных протезов с опорой на имплантаты будет показывать ежегодный прирост 6 %. Основной фактор такого роста — повышение осведомленности пациентов о различных решениях для восстановления зубного ряда с опорой на имплантаты. Еще одним аспектом является то, что в таких регионах, как Европа и США, количество людей старше 65 лет ежегодно увеличивается и будет лишь продолжать расти.
Решение проблемы
Даже спустя десятилетия после того, как установка дентальных имплантатов стала признанной методикой, способствующей повышению качества жизни, многие из тех, кто нуждается в помощи больше всего, не могут ее получить. Как правило, у таких пациентов наблюдается умеренная или выраженная резорбция кости, поэтому установка имплантатов становится непростой задачей.
Большое значение имеет и финансовая сторона вопроса: стоимость установки имплантатов в количестве, достаточном для восстановления полного зубного ряда, для многих пациентов слишком высока.
Концепция лечения All-on-4® — экономически эффективное решение без применения костной пластики, позволяющее установить пациенту несъемный полный акриловый мостовидный протез в день операции.
- Тотальная реабилитация всего на четырех имплантатах: два вертикальных имплантата во фронтальном отделе и два — под углом до 45º в дистальном.
- Немедленная нагрузка у пациентов, отвечающих определенным критериям.
- Лечение без костной пластики.
- Лечение при полной или частичной адентии
Концепция имплантации All-on-4®
Наклон двух дистальных имплантатов позволяет увеличить площадь контакта кость — имплантат, благодаря чему создается оптимальная опора для протеза даже при минимальном объеме кости. Кроме того, на верхней челюсти благодаря наклону имплантатов достигается их фиксация в кости фронтального отдела более высокого качества. Дизайн имплантатов Nobel Biocare также позволяет осуществлять бикортикальную фиксацию в кортикальной кости стенки синуса и носовой ямки.
Наклон дистальных имплантатов делает возможным их установку в обход важных анатомических структур, в результате чего достигается равномерное распределение имплантатов по альвеолярному гребню, что, в свою очередь, способствует оптимальному распределению нагрузки и позволяет устанавливать постоянные протезы протяженностью до 12 единиц.
Nobel Biocare предлагает прямые и угловые абатменты Multi- U nit (17° и 30°) для всех систем имплантатов Nobel Biocare. Абатменты имеют разную высоту шейки для разной толщины мягких тканей.
Еще одно преимущество концепции лечения All-on-4® — пациентам, удовлетворяющим критериям немедленной нагрузки, может быть установлен цельноакриловый протез с опорой на имплантаты сразу после операции. Постоянные конструкции могут быть как несъемными, так и условно съемными.
Безусловно, эта методика не панацея, лишь вариант эффективного лечения. Как при альтернативных вариантах, она предполагает проведение тщательной подготовки и выполнения имплантации на оригинальных, не аналоговых компонентах:
- Анамнез. Обсуждение и фиксация жалоб и ожиданий пациента. Выявление вредных привычек, включая бруксизм.
- Использование дополнительных методов исследования: ОПТГ, КТ, Nobel Clinician .
- Оценка всей зубочелюстной системы.
В своей клинике мы предлагаем семь диагностических критериев, которые помогут сделать выбор в пользу съемной или несъемной ортопедической конструкции:
- положение режущих краев;
- пространство для протезирования;
- поддержка губ;
- линия улыбки;
- контуры прорезывания;
- поверхность мягких тканей;
- окклюзия.
При полном протезировании с опорой на четыре имплантата точность установки имплантатов играет ключевую роль. В этом может помочь программное обеспечение Nobel Clinician.
Nobel Clinician в сочетании с рентгенологическим шаблоном позволяет осуществлять планирование лечения исходя из ортопедических требований, с учетом как анатомических особенностей пациента, так и особенностей планируемой ортопедической конструкции.
Трехмерная модель анатомии пациента, полученная на основе набора рентгенологических данных и рентгенологического шаблона, дает представление о количестве и качестве доступной кости. Кроме того, она позволяет локализовать анатомически важные образования, такие как альвеолярный нерв и верхнечелюстная пазуха, для безопасного планирования ортопедического лечения.
Благодаря возможности изменения угла наклона срезов можно задать оптимальную позицию наклонных имплантатов в дистальных отделах, что является ключевым параметром в применении концепции All-on-4®.
Концепция лечения All-on-4® — это проверенное временем долгосрочное решение для лечения пациентов с полной адентией, гарантирующее улучшение качества жизни.
Важно правильно оценить степень убыли твердых и мягких тканей, так как хирургический протокол выбирается исходя из количества оставшейся альвеолярной кости. Это, в свою очередь, определяет план ортопедического лечения. Для пациентов с легкой и умеренной степенью резорбции кости концепцию лечения All-on-4® можно рассматривать как один из альтернативных вариантов лечения.
Нижняя челюсть
Хотя при полной адентии нижней челюсти возможен вариант, когда патологические изменения наблюдаются только в тканях зубов, у большинства пациентов присутствует та или иная степень резорбции кости. Варианты хирургического лечения этой группы пациентов включают установку (вертикально или под углом) имплантатов для создания опоры под несъемный мостовидный протез или условно съемный протез с балочной фиксацией.
Концепция All-on-4® в действии
Концепция лечения All-on-4® позволяет по максимуму использовать доступный объем костной ткани и осуществлять немедленную нагрузку. При планировании лечения, включающего откидывание лоскута, могут быть приняты во внимание следующие аспекты:
- Возможность получения первичной стабилизации имплантатов, достаточной для немедленной нагрузки. Имплантаты должны выдерживать усилие фиксации не менее 35 Н/см.
- Если достичь такого усилия фиксации не удается, рекомендуется применять традиционный протокол отсроченной нагрузки с погруженным заживлением перед установкой временной или постоянной конструкции.
- Доступный объем кости: показано при полной адентии верхней челюсти при минимальной ширине кости 5 мм и минимальной высоте кости 10 мм в зоне от клыка до клыка.
- Доступный объем кости: показано при полной адентии нижней челюсти при минимальной ширине кости 5 мм и минимальной высоте кости 8 мм между подбородочными отверстиями.
- Лунки удаленных зубов (при наличии) должны быть тщательно санированы. Рекомендуется устанавливать имплантаты между лунками. Наклон дистальных имплантатов не должен превышать 45° (для уменьшения длины консольных частей).
- Для дистальных имплантатов, установленных под углом, шахты винтов должны находиться на окклюзионной плоскости первого моляра, второго премоляра или первого премоляра.
All-on-4® — клинически проверенная концепция полной реабилитации по минимально инвазивной методике — без костной пластики и с учетом всех нагрузок.
Концепция лечения All-on-4® — это проверенное временем долгосрочное решение для лечения пациентов с полной адентией. В случае успеха лечения наблюдается существенное улучшение качества жизни пациента. Однако результат лечения может быть неудовлетворительным, если не соблюдены основные требования:
1. Задача ортопеда: правильный диагноз и ортопедические соображения.
Чтобы получить хорошие результаты лечения с применением концепции All-on-4®, крайне важно исходить из требуемого ортопедического результата. Где должны располагаться режущие края зубов? Где расположена линия улыбки? Какая поддержка необходима для верхней губы? Все это нужно решить заранее, чтобы определить наиболее подходящий тип реставрации.
2. Задача хирурга: оценка межокклюзионной высоты и редуцирование кости после удаления зубов.
Для достижения высокого эстетического результат очень важно обеспечить достаточно места для посадки протеза. В случае концепции All-on-4® именно хирург несет ответственность за обеспечение ортопедических требований. Правильно поставленный диагноз позволит определить, потребуется ли редуцировать кость во время операции, чтобы перенести переходную линию за границу линии улыбки, а также внести соответствующие изменения в дизайн реставрации.
3. Задача лаборатории: изготовление оптимальной постоянной конструкции и перебазировка протеза.
Работа с грамотной зуботехнической лабораторией — ключевой фактор успеха при работе по концепции All-on-4®. Это относится не только к эстетическим аспектам, но и к таким важнейшим аспектам, как обеспечение гигиенических требований. Например, выпуклая, а не вогнутая внутренняя поверхность протеза поможет пациенту поддерживать гигиену и сохранять здоровое состояние твердых и мягких тканей долгое время после операции. Однако, если будет создано слишком большое пространство для чистки, пациент может нечаянно сплюнуть или свистнуть через зазор между десной и протезом.
4. Совместимость компонентов.
Необходимо также подумать о том, какие компоненты будут использоваться в процессе лечения. Были ли они разработаны для совместного применения и было ли их сочетание протестировано в соответствующих условиях? Крайне важно воспринимать имплантаты, абатменты и конструкцию как единую целостную систему.
Концепция лечения All-on-4® — это гораздо больше, чем установка и протезирование четырех имплантатов. Это клинически проверенная концепция полной реабилитации по минимально инвазивной методике — без костной пластики и с учетом всех возникающих нагрузок. Доказано, что концепция лечения All-on-4® — лучшее в своем классе решение для восстановления полного зубного ряда с установкой имплантатов под углом. Но только в случае использования компонентов Nobel Biocare.
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Имплантология →
- Немедленная реабилитация нижней челюсти с атрофией тяжелой степени при помощи полного протеза с фиксацией на четыре имплантата
Немедленная нагрузка установленных имплантатов протезом полного зубного ряда на верхней и нижней челюстях сегодня становится предсказуемой процедурой, ассоциируемой с высоким уровнем удовлетворенности пациентов касательно эстетики, фонетики и функциональности.
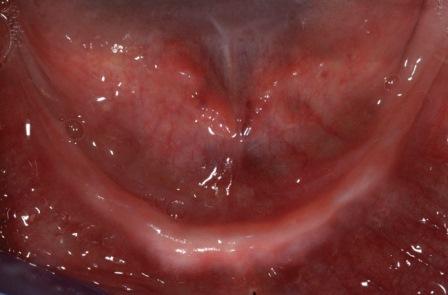
Реабилитация нижней челюсти с тяжелой атрофией при помощи протеза с опорой на имплантаты часто весьма затруднительна по причине плохого качества и недостаточного количества оставшейся костной ткани, особенно у пациентов, долго живших с полным отсутствием зубов. Большинство пациентов, использующие полные съемные протезы, жалуются на прогрессирующую потерю стабильности конструкции при жевании разговоре, поэтому они требуют провести несъемное протезирование. Более того, прогрессирующая убыль костной ткани в боковом сегменте нижней челюсти может привести к постепенному обнажению альвеолярного нерва, что также способствует развитию болевого синдрома при носке протеза. В приведенном клиническом случае постановка имплантатов, даже коротких по длине, может быть расценена как противопоказания из-за опасности повредить нерв. Костная аугментация представляет собой возможное решение для постановки имплантатов в заднем сегменте, но такая форма вмешательства часто принимается пациентами отрицательно.
Комбинирование применение аксиально и наклонно расположенных имплантатов также может служить возможной альтернативой для лечения беззубой челюсти, что отражалось в литературе несколько лет назад. Инклинация имплантата тщательно планируется хирургом для предотвращения травмы важных анатомических структур. В тоже самое время, при подходящей длине имплантатов и правильной оси внедрения достигается высокая стабильность имплантатов, что обеспечивает немедленную реабилитацию.
Весьма удовлетворительным для пациента может считаться лечения фиксированным протезом на небольшом количестве имплантатов.
Цель данной статьи сообщить предварительные выводы клинического исследования немедленной реабилитации нижней челюсти с тяжелой атрофией при помощи фиксированного протеза полного зубного ряда с опорой на четыре имплантата.
Материалы и методы
Клинически исследование было проведено согласно принципам Хельсинской декларации 1975 года в пересмотре 2000. Все пациенты были проинформированы о целях исследования, а возможном альтернативном лечении, после чего получено их письменное согласие. Лечение производилось в двух различных стоматологических клиниках. Все хирургические операции были проведены хирургом с достаточным опытом работы по постановке имплантатов.
Критерии отбора пациентов
Критерии отбора включали пациентов, которые:
1. Достигли 18-летнего возраста любой расы и пола
2. Пациенты с хорошим состоянием общего здоровья, способные подвергнуться хирургическим и восстановительным процедурам (ASA-1/ASA-2).
3. Полное отсутствие зубов на нижней челюсти или с наличием зубов с плохим прогнозом
4. Адекватная высота и толщина кости в интерфораминальном пространстве, позволяющие установить имплантаты по крайней мере длинной 10 мм и 4 мм шириной.
5. Наличие тяжелой атрофии в заднем сегменте нижней челюсти (IV-VI класс по классификации Cawood&Howell), при которой высоты и толщины кости для постановки имплантата недостаточно без предварительной костной аугментации
6. Пациенты, которые проявляют желание провести несъемное протезирование, но отказываются от костной аугментации
7. Все конструкции должны быть установлены с окончательным торком по крайней мере 30 Ncm
Если один из имплантатов не может быть установлен с торком >=30 Ncm, а другие имплантаты выполняют данный условия, то немедленная нагрузка по-прежнему возможна. Если два или более имплантата не достигают требуемой стабильности, то все имплантаты оставляются на 2 месяца для заживления до постановки временной конструкции.
Из исследования исключались пациенты, если отмечалось наличие: острой инфекции в месте имплантации, гематологического заболевания, серьезных проблем с коагуляцией, заболеваний иммунной системы, некомпенсированных диабетов, метаболических заболеваний, поражающих кость, беременность или лактация, тяжелых формы бруксизма или стираемости, иррадиирующих болей головы и шеи последние 60 месяцев, неадекватного уровня гигиены, плохой мотивации участвовать в исследовании.
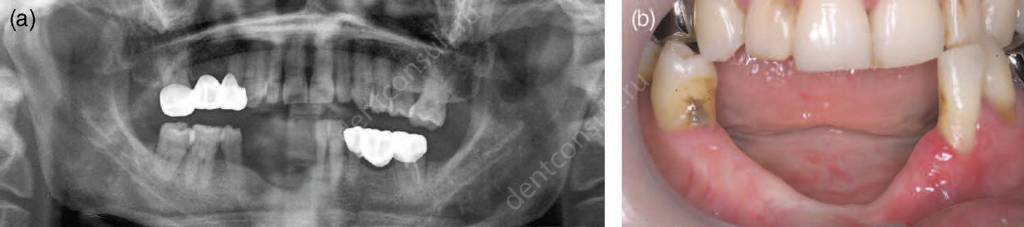
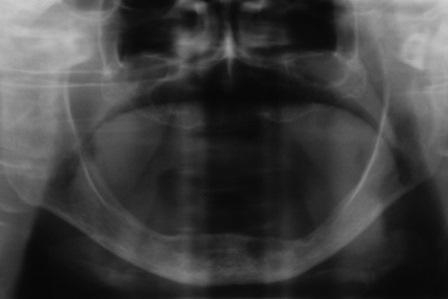
Перед вмешательством выполнены снимки ОПТГ, КТ, а также проведен тщательный клинический осмотр. Все пациенты из исследования будут находиться под мониторингом в течение следующих 5 лет. На фото 1 изображена ортопантомограмма пациента с полностью беззубой нижней челюстью с наличие атрофии в заднем сегменте, которая будет применяться в качестве примера описания техники.
Фото 1: ОПТГ до вмешательства с беззубой нижней челюстью и тяжелой атрофией заднего сегмента. Отмечается близкое расположение нижнего альвеолярного нерва.
Протокол хирургического вмешательства
За три дня до вмешательства и затем в течение 7 дней после пациентам было назначено полоскание полости рта раствором хлоргексидина 0,2% (Curasept, Curaden Healthcare s.r.l., Milan, Italy). Все операции проводились под местной анестезией артикаина с адреналином 1:100 000 (Alfacaina N, Weimer Pharma, Rastat, Germany) и внутривенной седации диазепамом (Valium 5 mg, Roche, Milan, Italy). За час до вмешательства назначено 2 г амоксициллина и клавулановой кислоты (Augmenin, Roche, Milan, Italy) и затем по 1 г дважды в день в течение 7 дней. При болях после операции рекомендовано принимать анальгетики (Naprossene Sodico Synflex Forte), Recordati, Milan, Italy).
Фото 2 демонстрирует клиническую ситуацию вскоре перед началом хирургического этапа. Разрез выполнен с лингвальной стороны гребня для предотвращения повреждения альвеолярного нерва. Размер разреза сохраняется максимально малым, чтобы не допустить крупного кровотечения и уменьшить дискомфорт пациента. После отделения лоскута и идентификации подбородочного отверстия, хирург определяет длину ментального нерва и форму кости атравматичным инструментом.
Фото 2: Фотография нижней челюсти того же пациента до хирургического вмешательства, показывающая сокращенную ширину заднего гребня.
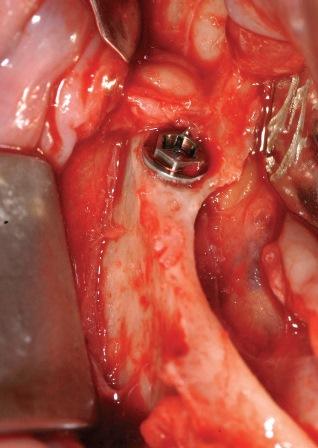
Все зубы с плохим прогнозом были удалены, а лунки тщательно кюретированы. Где необходимо, проведена пластика альвеолярного гребня вращающимися борами и фрезами. Каждому пациенту установлено по четыре интерфораминальных имплантата (Branemark System MKIV или NobelSpeedy Groovy, Nobel Biocare AB, Goteborg, Sweden). Один имплантат установлен в позицию латерального резца, обходя ментальный нерв. Два наиболее дистальных имплантата установлены в первую очередь (Фото 3). Для того чтобы задействовать максимальное количество доступной кости и сократить консольность протеза, место под имплантат препарировано с расположением бора дистально примерно в 30 градусов к окклюзионной плоскости, вблизи альвеолярного нерва.
Фото 3: Фото дистального имплантата под наклоном вскоре после постановки
Два передних имплантата фиксированы аксиально (Фото 4).
Фото 4: Четыре имплантата в полости рта после постановки
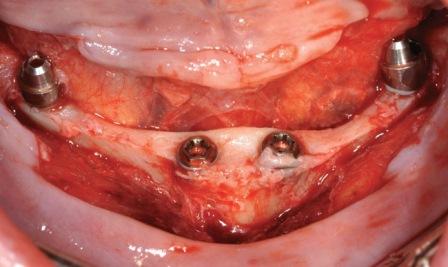
В начале просверливания отверстия клиницист определяет плотность кости. Место под имплантат может быть оставлено слегка недопрепарировано, чтобы избежать прокручивание и достигнуть максимальной стабильности.
Для постановки имплантатов использован контролер торка с лимитом в 50 Ncm (Osseocare, Nobel Biocare AB), а также ручной ключ в случаях неполной посадки имплантата.
К имплантатам были подсоединены абатменты multi-unit (MUA Nobel Biocare AB). На дистальных имплантатах установлены имплантаты с ангуляцией 17-30 градусов по отношению к продольной оси для получения оптимальной ориентации при фиксации протеза, в то время как на передние имплантаты фиксированы прямые абатменты. После позиционирования аналогов, мягкие ткани ушиты 5-0 резорбируемым шовным материалом (Monocryl или Vicryl, Johnson and Johnson Intl, St.Stevens Woluwe, Belgium), а затем изготовлены слепки силиконовой массой из поливинисилоксана (Elite Implant Impression Material, Zhermack, Badia Polesine, Rovigo, Italy). После этого на абатменты надеты заживляющие колпачки.
Через 48 часов после операции пациенту предоставлен акриловый временный протез с 10 зубами с ограниченными центральными и латеральными контактами в интерклыковой зоне. Выполнена ОПТГ для контроля позиции имплантатов и положения протеза.
После оперативного вмешательства пациенты были проинструктированы избегать чистки и любой травмы в зоне операции. Холодная пища рекомендована на первый день и щадящая диета на первую неделю.
Спустя 4-6 месяцев нагрузки, при отсутствии боли и признаков воспаления, пациенты получили постоянные протезы, изготовленные из акрила при использовании системы CAD-CAM Procera (Nobel Biocare AB).
Сбор информации и наблюдение
Все данные по поводу качества и количества костной ткани, характеристик имплантатов, торка, наличие расхождения или фенестрации отмечены в специальной форме в момент операции.
Контрольные осмотры пациентов назначены раз в неделю в течение первого месяца после операции. Во время каждого визита производилась оценка функциональности и степени заживляемости тканей. Уровень гигиены полости определялся каждые три месяца в течение первого года.
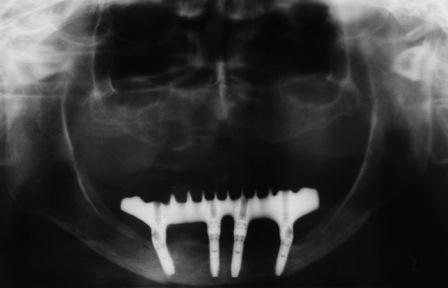
Каждый 6 месяцев первые два года, а затем ежегодно в течение 5 лет, выполнялись ОПТГ и, если возможно, прицельные рентгеновские снимки, для определения уровня кости вокруг имплантата. Фото 5 – ОПТГ, выполненная через 1 год, демонстрирующая стабильность уровня костного гребня.
Фото 5: ОПТГ спустя 1 год, очевидна стабильность уровня костного гребня
На каждом контрольном визите определялся уровень налета и кровоточивости на уровне имплантата. Каждый имплантат оценивался с 4-х плоскостей (мезиальной, дистальной, вестибулярной и лингвальной), в целом 16 оценок для каждого пациента. В любом месте, где налет мог быть выявлен невооруженным взглядом или при помощи зонда, вне зависимости от количества налета, засчитывалось 6,25% (1/16) от общей суммы (100%). Тоже самое производилось при оценке кровоточивости при зондировании.
Также производилась проверка окклюзии и подвижности протеза. Все жалобы касательно протеза тщательно регистрировались.
Удовлетворенность пациентов функцией, эстетикой и фонетикой оценивались при помощи анкет на этапе 6, 12 и 24 месяцев. Ответы базировались на 5 бальной шкале от 1(плохо) до 5 (отлично).
Спустя 1 год протезы сняты, и стабильность каждого имплантата проведена при помощи надавливания двумя инструментами.
Итоговые значения в данном исследовании оценивались следующим образом:
1. Стабильность протеза: протез находится в функции, отсутствует подвижность и боль. Стабильность проверяется надавливанием двумя инструментами.
2. Неудача протезирования: ситуация, когда протез должен быть удален по какой-либо причине
3. Приживаемость имплантата: отсутствие зоны просветления в тканях вокруг имплантата, отсутствие боли и подвижности в зоне имплантации, а также любого патологического процесса, жалоб, невропатий, парестезией
4. Изменение маргинального уровня кости: Каждая рентгенограмма сканирована на 600 dpi (Epson Perfectio Pro, Epson Italia, Cinisello Balsamo MI, Italy), а затем маргинальный уровень кости оценен при помощи аналитических программ (UTHSCSA Image Tool версия 3.00 для Windows, University of Texas Health Science Center in San Antonio, TX, USA) отдельным независимым наблюдателем. Шейка имплантата являлась отсчетом для каждого измерения. Утрата ткани вокруг имплантата подсчитывалась как разница между изначальным уровнем маргинальной кости и уровнем, выявленным на контрольном осмотре. Утрата кости вокруг наклоненных и аксиальных имплантатов сравнивалась при помощи парного t-теста. P=.05 считалось статистически значимым значением.
Результаты
С февраля 2005 по июнь 2007 20 пациентов с атрофией альвеолярного гребня нижней челюсти тяжелой степени (8 мужчин и 12 женщин, средний возраст на момент хирургического вмешательства 60,8+-8,8 лет, интервал 44-77 лет) получили реабилитацию с немедленной нагрузкой протеза полного зубного ряда с опорой на четыре интерфораминальных имплантата. Четыре участника являлись курильщиками и в среднем выкуривали 15 сигарет в день. Зубы-антагонисты представляли собой: съемные протезы (11 случаев), собственные зубы и несъемные протезы (4 случая), протезы с опорой на имплантаты (5 случаев).
Всего установлено 80 имплантатов : 12 Branemark System MKIV и 68 NobelSpeedy Groovy. Все имплантаты имели диаметр 4 мм, в то время как длина варьировала от 11,5 до 15 мм. Тринадцать имплантатов были установлены в свежие лунки удаленных зубов у семи пациентов. Все имплантаты фиксировались при торке по крайней мере 50 Ncm.
Все пациенты получили временный протез через 48 часов после операции. В процессе оперативно вмешательства и изготовления протезов не зафиксировано никаких осложнений.
Процесс мониторинга проводился в период 20-48 месяцев (среднее 30,1+- 8,6 месяцев). На время написания статьи получены данные по 12 пациентам со сроком после вмешательства 2 года. Все пациенты наблюдались на запланированных визитах. Не получено ни одного случая отторжения, что привело к 100% общему уровню приживляемости. Все протезы стабильны и участвовали в функции. Побочных эффектов не выявлено.
Изменение маргинального уровня кости
Изменение маргинального уровня кости вокруг аксиальных и наклоненных имплантатов спустя 1 год функции отмечен у 72 имплантатов 18 пациентов. Двенадцать случаев выявлено благодаря ОПТГ и 6 - на прицельных снимках. Средняя убыль кости составила 0,6 +-0,3 и 0,7+-0,4 мм для аксиальных (n=36) и наклоненных (n=36) имплантатов соответственно. Разница не признана статистически значимой (p>.05).
Другие параметры
Прогрессивное повышение количества налета и кровоточивости наблюдалось в течение первого года. Индекс налета составил 11,8+-4,9% и 8,1+-6,0% на этапе 6 и 12 месяцев соответственно. Индекс кровоточивости в среднем 3,8+-4,1% и 2,0+-2,2% на этапе 6 и 12 месяцев соответственно.
Восемнадцать пациентов участвовали в опросе на удовлетворенность лечением спустя 12 месяцев: эстетика (форма зубов, цвет, облик улыбки) оценена как отлично или очень хорошо 66,7% пациентов, фонетика и жевание признаны как отличные или очень хорошие 77,8 и 88,9% пациентов соответственно. Средняя длина консоли в постоянном протезе составила 15,2+-1,4 мм.
Обсуждение
Данное исследование было проведено с целью выявления оптимальной техники реабилитации пациентов в тяжелой формой атрофии заднего сегмента нижней челюсти. Предварительные итоги лечения этих пациентов показали, что такая техника может иметь прекрасный прогноз, по крайней мере, на короткий срок.
Потеря премоляров и моляров, а также восстановление жевательной функции при помощи полного съемного протеза на протяжении многих лето приводит к тяжелой атрофии альвеолярной кости в ретрофораминальной зоне с постепенным обнажением нижнего альвеолярного нерва. Это может обуславливать болевой синдром и неприятные ощущения при жевании вместе с прогрессирующей убылью доступной кости, что само по себе является неблагоприятным условием для постановки имплантатов согласно стандартному протоколу.
В данной ситуации хирургическое вмешательство с целью постановки имплантатов должно запланировано согласно индивидуальным анатомическим особенностям пациента в заднем сегменте нижней челюсти. Обычная техника разреза посередине гребня может повредить нерв, повышая риск невропатий, парестезий или вызвать анестезию нижней губы и подбородка. Поэтому при работе в опасной близи к нерву, работа скальпелем должна проводиться вдоль язычной стороны гребня, чтобы предотвратить повреждение.
По этим причинам становится важным определить и изолировать место выхода нерва, а также отследить ход нерва диагностическими способами.
Для реабилитации полностью беззубой нижней челюсти, особенно в случаях полной убыли гребня, идеальный подход должен преследовать следующие цели: минимизация количества имплантатов, сокращения длины консоли без снижения функциональности, сокращение времени и стоимости лечения. Последнее может быть достигнуто протокол с немедленной нагрузкой имплантатов. Полный съемный протез может стать весьма экономичным решением для быстрой реабилитации полностью беззубой нижней челюсти. Однако из-за опоры на слизистую в заднем сегменте пациенты могут ощущать боль в результате сдавления ретрофораминальной зоны в процессе жевания.
Анализ опросов пациентов показал высокую удовлетворенность таким методом лечения. Многие из участвовавших пациентов носили съемные протезы долгое время, при этом имели желание провести несъемное протезирование. Для них предложенное лечение оказалось оптимальным решением со стороны функции, времени и общей стоимости.
Состояние полного отсутствия зубов часто негативно влияет на общее здоровье и качество жизни из-за недостаточного жевания, плохой фонетики, боли и неудовлетворенности эстетикой. Терапия имплантатами часто предлагает значительные преимущества у пациентов с беззубыми челюстями. Результаты настоящего исследования находятся в согласии с другими исследованиями, которые ставили задачу оценить качество реабилитации пациентов при протезировании протезом полного зубного ряда с опорой на имплантаты.
Высокие результаты лечения, описанного в данной статье, можно также соотнести с регулярными визитами пациентов для контрольных осмотров. Было отмечено снижение скопления налета и уровня кровоточивости, что отражает должное следование инструкциям по гигиене полости рта. В данном примере роль гигиенистов заключалась не только в тщательной очистке, но и созданию должной мотивации и просвещению.
Заключение
Данный протокол реабилитации с немедленной нагрузкой может считаться как рекомендуемая техника при протезировании нижней челюсти с тяжелой атрофией, приводящая к высоким клиническим результатам и полной удовлетворенности пациентов. Для подтверждения эффективности данной хирургической техники необходима оценка отдаленных результатов.
Авторы:
Roberto Weinstein, MD, DDS
Enrico Agliardi, MD, DDS
Massimo D. Fabbro, BSc, PhD
Davide Romeo, DDS, PhD
Luca Francetti, MD, DDS
Читайте также:


