По узи у плода что то не так с челюстью

Важнейшим маркером генетических синдромов как хромосомного, так и нехромосомного генеза, является микрогнатия. Микрогнатия (нижняя микрогнатия, микрогения) - аномалия развития нижней челюсти, характеризующаяся ее гипоплазией. Диагностика этого состояния при трисомии 18 и триплоидии доходит до 80% [1, 2]. При введении в поисковую систему OMIM термина "micrognatia" можно встретить 447 различных синдромов и ассоциаций, в синдромальное ядро которых входит этот важный генетический маркер. Одна из самых крупных работ в мире по изучению этого маркера принадлежит D. Paladini и соавт. [3], которые описали более 50 случаев микрогнатии в сочетании как с хромосомными [4], так и нехромосомными синдромами и ассоциациями. Степени микрогнатии рассматривались от крайней - агнатии, входящей в состав аутосомно-рецессивного синдрома агнатии, голопрозэнцефалии (отоцефалии) [5, 6]. Отоцефалия - чрезвычайно редкая аномалия, при которой встречаются грубые лицевые дизморфии: недоразвитие или тяжелая гипоплазия нижней челюсти, неправильное положение ушей (рис. 1, 2), которые могут быть объединены и чаще всего располагаются на шее плода [7]. Также крайне выраженная степень микрогнатии может встречаться при окуло-ауриколофронтоназальном синдроме. Он был выделен в самостоятельную нозологическую группу, объединяющую симптомы как фронтоназальной дисплазии, так и синдрома Гольденхара [8, 9].
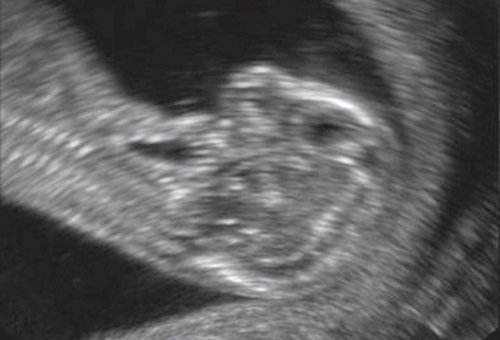
Рис. 1. Профиль плода с синдромом агнатии-голопрозэнцефалии в 12 нед беременности.
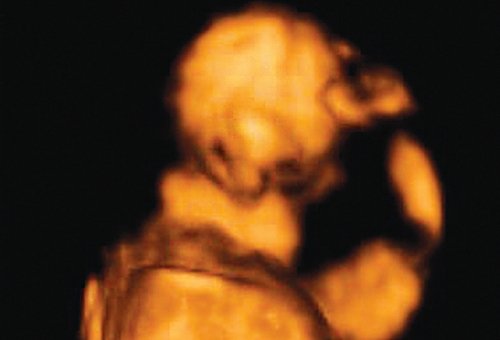
Рис. 2. Фенотип лица плода при синдроме агнатииголопрозэнцефалии в 12 нед беременности.
Гипоплазия нижней челюсти при различных нехромосомных синдромах обычно встречается в сочетании со скелетными дисплазиями и мышечно-скелетными аномалиями: синдром Пьера Робена (рис. 3), Тичера - Коллинза (Франческетти), акрофасциальный дизостоз, цереброкостомандибулярный синдром, ахондрогенез (рис. 4), ателостеогенез, кампомелическая дисплазия, диастрофическая дисплазия (рис. 5), синдром множественных птеригиумов, синдром Пены - Шокейра и др. Наличие микрогнатии характерно для синдрома Карпентера, синдрома Фринса, синдрома Меккеля - Грубера, гидролетального синдрома, синдрома Миллера - Дикера, синдрома Нунан, синдрома Секкеля, Рубинштейна - Тейби и др. Большинство из описанных синдромов имеют аутосомно-рецессивный либо аутосомно-доминантный тип наследования [10, 11].
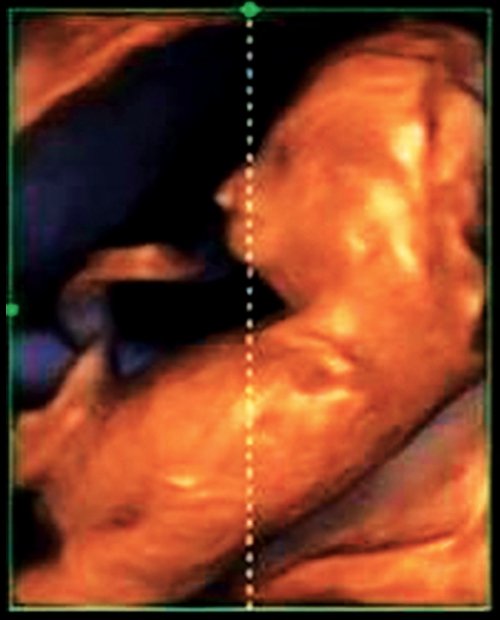
Рис. 3. Микрогнатия у плода при синдроме Пьера Робена в 13 нед беременности.
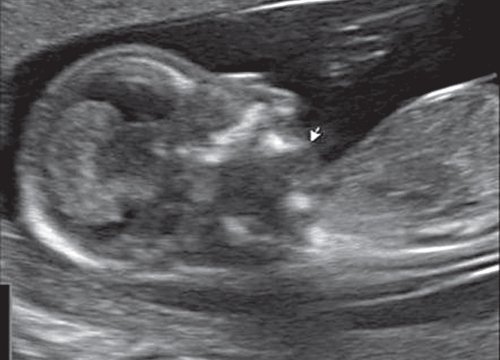
Рис. 4. Микрогнатия у плода с ахондрогенезом в 13 нед беременности.
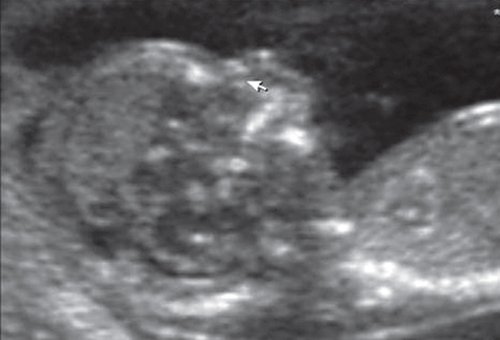
Рис. 5. Микрогнатия у плода с синромом диастрофической дисплазии в 12 нед беременности.
Пренатальная оценка положения и размера нижней челюсти может быть как субъективной, так и объективной. Так, на сегодняшний день известны оценки разных индексов измерения нижней челюсти [3, 6, 12], угла нижней челюсти [13, 14]. Эти измерения сопряжены со значительными погрешностями и в клинической практике применяются не часто, ввиду отсутствия стандартизации изучаемых срезов, трудоемкости и затратности обследования. Учитывая огромную значимость этого маркера, как для диагностики хромосомных, так и нехромосомных синдромов и ассоциаций, поиск новых объективных критериев микрогнатии продолжается 16.
Для качественной оценки особенностей строения нижней челюсти в I триместре беременности специалистами МГО МОНИИАГ совместно с профессором W. Sepulveda (Чили) был изучен и впервые описан новый ультразвуковой признак нижнечелюстной промежуток (mandibular "gap"), визуализируемый при первом скрининговом ("генетическом") ультразвуковом исследовании [18, 19].
Методика базируется на изучении коронарного скана лица плода, так называемого ретроназального треугольника, при котором визуализируется верхняя и нижняя челюсть. Техника получения этого скана чрезвычайно проста и может быть рекомендована для скринингового исследования в 11-14 нед беременности. Эта методика позволяет оценить нижнюю челюсть плода без применения трудоемких оценок, и не сопряжена с математически сложными расчетами коэффициентов, также она существенно не увеличивает время осмотра. Коронарный скан можно оценивать как в режиме 2D, так и в режиме объемной эховизуализации 3D. Методика оценки коронарного скана лица плода в I триместре беременности показана на рисунке 6.
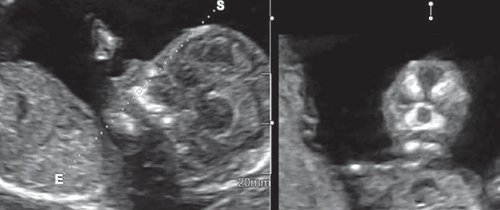
Рис. 6. Методика оценки коронарного скана лица плода в I триместре беременности.
Обе ветви нижней челюсти при сроке 11-14 нед беременности выглядят гиперэхогенными, а в месте слияния имеют характерный гипоэхогенный промежуток, ультразвуковой "разрыв". Этот признак визуализируется при нормальном развитии нижней челюсти (mandibular "gap").
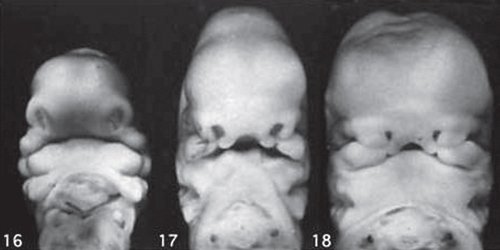
Такие особенности ультразвуковой анатомии связаны с этапами эмбрионального развития костей нижней челюсти, ветви которой начинают развиваться из первой жаберной дуги с 7-й недели эмбрионального развития (рис. 7), и, постепенно приближаясь друг к другу к концу I триместра (на 14-й неделе беременности), образуют синостоз в области подбородка.
Размер этого промежутка уменьшается с увеличением срока беременности. Нижнечелюстной промежуток здорового плода представлен на рисунке 8.
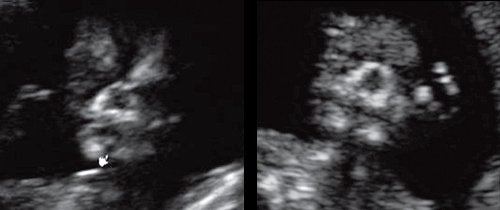
Рис. 8. Нижнечелюстной промежуток в 13 нед беременности при нормальном развитии нижней челюсти.
При патологии нижней челюсти (микрогнатии) в срок 11-14 нед беременности при изучении коронарного скана лица нижнечелюстной "промежуток" отсутствует, нижняя челюсть представлена единой, слившейся костной массой. Отсутствие нижнечелюстного "промежутка" (mandibular "gap") при эхографии в этот срок является маркером гипоплазии нижней челюсти (микрогнатии). Варианты отсутствия нижнечелюстного промежутка при микрогнатии при различных синдромах в срок 11-14 нед беременности представлены на рисунке 9.
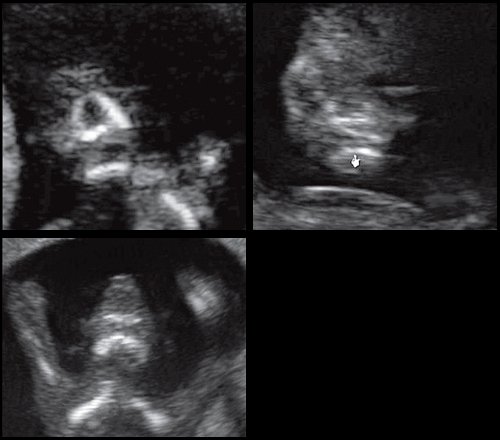
Рис. 9. Отсутствие нижнечелюстного промежутка при микрогнатии, при различных синдромах нехромосомного генеза в 11-14 нед беременности.
Оценка описанного признака при проведении пренатальной эхографии I триместра беременности не только проста в методологии и не требует больших затрат по времени исследования, но и высоко информативна, диагностически точна и специфична.
- Bianchi D.W., Crombleholme T.M., D'Alton M.E. Micrognathia. In Fetology: Diagnosis and Management of the Fetal Patient // McGraw-Hill: New York. 2000. P. 233-238.
- Nicolaides K.H., Salvesen D.R., Snijders R.J.M., Gosden C. Micrognathia fetal facial defects: Associated malformations and chromosomal abnormalities // Fetal Diagn Ther. 1993. V. 8. Р. 1-9.
- Paladini D., Morra T., Teodoro A., Lamberti A., Tremolaterra F., Martinelli P. Objective diagnosis of micrognathia in the fetus: the Jaw Index // Obstet Gynecol. 1999. V. 93. Р. 382-386.
- Dixon A.D., Hoyte D., Rоnning O. Prenatal development of the facial skeleton // In Fundamentals of Craniofacial Growth. CRC Press: Boca Raton. New York. 1997. Р. 59-97.
- Blaas H.G.K., Eriksson A.G., Salvesen K.A. et al. Brains and faces in holoprosencephaly: pre- and postnatal description of 30 cases // Ultrasound Obstet. Gynecol. 2002. V. 19. 1. P. 24-38.
- Paladini D. Fetal micrognathia: almost always anominous finding // Ultrasound Obstet. Gynecol. 2010. V. 35. P. 377-384.
- Cohen M.M.Jr. Perspectives on holoprosencephaly: Part I. Epidemiology, genetics, and syndromology // Teratology. 1989. V. 40. Р. 211-235.
- Carey J.C., Yong S.L. Frontonasal dysplasia and Goldenhar syndrome: the oculo-auriculo-frontonasal syndrome // Paper presented at the Conference on Malformations and Morphogenesis (March of Dimes). Dartmouth College, Hanover, NH, USA. 1981.
- Casey H.D., Braddock S.R., Haskins R.C., Carey J.C., Morales L. Frontonasal malformation and the oculoauriculovertebral spectrum: the oculoauriculofrontonasal syndrome // Cleft Palate Craniofac. J. 1996. V. 33. Р. 519-523.
- Ван Фехт Дж. Ультразвуковые маркеры хромосомных аномалий у плода // Ультразвуковая Диагностика. 1997. 3. С. 37-44.
- Turner G.M., Twining P. The facial profile in the diagnosis of fetal abnormalities // Clin Radiol. 1993. V. 47. Р. 389-395.
- Chitty L.S., Campbell S., Altman D.G. Measurements of the fetal mandible feasibility and construction of a centile chart // Prenat Diagn. 1993. V. 13. Р. 749-756.
- Otto C., Platt L.D. The fetal mandible measurement: an objective determination of fetal jaw size // Ultrasound Obstet Gynecol. 1991. V. 1. Р. 12-17.
- Rotten D., Levaillant J.M., Martinez H., Ducou H., Le Pointe D., Vicaut E. The fetal mandible: a 2D and 3D sonographic approach to the diagnosis of retrognathia and micrognathia // Ultrasound Obstet. Gynecol. 2002. V. 19. Р. 122-130.
- Bronshtein M., Blazer S., Zalel Y., Zimmer E.Z. Ultrasonographic diagnosis of glossoptosis in fetuses with Pierre Robin sequence in early and mid pregnancy // Am. J. Obstet. Gynecol. 2005. V. 193. Р. 1561-1564.
- Chitty L.S., Campbell S., Altman D.G. Measurements of the fetal mandible feasibility and construction of a centile chart // Prenat Diagn. 1993. V.13. Р. 749-756.
- Watson W. J., Katz V.L. Sonographic measurement of the fetal mandible: standards for normal pregnancy // Am J Perinatol. 1993. V. 10. Р. 226-228.
- Sepulveda W., Wong A., Andreeva E., Adzehova N. Absent mandibular gap at retronasal triangle view: a clue to the diagnosis of micrognathia in the first trimester // Ultrasound in obstetrics and gynecology. 2012. V. 39. P. 152-156.
- Sepulveda W., Wong A., Andreeva E. et al. A novel, simple technique for diagnosis of micrognathia in firsttrimester: identification of the receding chin on the retronasal triangle (RNT) view. Oral poster abstracts. 21 World Congress on Obstetrics and Gynecology. LosAngeles // Ultrasound in Obstetrics and Gynecology. 2011. V. 38. P. 64.

Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
УЗИ плода на выявление генетических патологий — это выявление трисомий (дополнительной третьей хромосомы в генетическом наборе плода), приводящих к рождению малыша с серьёзными наследственными заболеваниями и физическими уродствами. Обнаружить пороки плода на УЗИ можно уже на первых этапах развития беременности.
Зачем нужно делать УЗИ для выявления пороков развития плода
На 1000 новорождённых приходится 5-7 младенцев с аномалиями половых (наследственных) или соматических (ненаследственных) клеток. Чаще всего эмбрион с хромосомным нарушением погибает на начальных сроках беременности, когда у женщины возникает выкидыш . С помощью УЗИ можно увидеть различные аномалии и патологии, поэтому ультразвуковое исследование на выявление пороков развития обязательно для каждой беременной женщины.
Когда и почему возникают генетические патологии плода: риски по возрастам
Аномалии развития плода закладываются уже в момент оплодотворения сперматозоидом яйцеклетки. Например, такая патология, как триплоидия (наличие трех хромосомом в ряду цепочки, а не двух, как положено), возникает в случае проникновения в яйцеклетку двух сперматозоидов, каждый из которых оставляет по одной хромосоме. Естественно, с таким набором живой организм не может выжить, поэтому на определённом этапе происходит выкидыш или замершая беременность .
Самопроизвольные выкидыши случаются в 50% аномальных оплодотворений. Так природа защищает человечество от полного вырождения.
В целом хромосомные патологии разделяются на 4 группы:
- Гаметопатия. Патология имеется ещё до зачатия в самом сперматозоиде или яйцеклетке, т.е. это генетическое заболевание — врожденная патология.
- Бластопатия . Аномалии возникают в первую неделю развития зиготы.
- Эмбриопатия . Повреждения эмбрион получает в период от 14 до 75 дней после зачатия.
- Фетопатия . Заключается в формировании патологии развития плода начиная с 75 дня после оплодотворения.
Никто не застрахован от рождения малыша с генетическими отклонениями. Если раньше к группе риска относили матерей старше 35 лет, диабетиков, женщин, имеющих хронические заболевания (почечная недостаточность, проблемы с щитовидкой), то в наши дни больные дети рождаются у молодых матерей в возрасте от 20 до 30 лет.
Данные статистики наводит на мрачные мысли. Так, риск рождения малыша с хромосомными аномалиями у 20-летних женщин составляет 1:1667, а у 35-летних уже 1:192. А на деле это означает, что в 99,5% случаев ребёнок у тридцатипятилетней матери родится здоровым.
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
Нельзя говорить, что УЗИ показывает 100% всех отклонений, но с большой долей вероятности женщина будет знать о состоянии здоровья своего будущего малыша. За всю беременность женщина проходит минимум три УЗИ исследования: в 1, 2 и 3 семестрах. Их называют скрининговые УЗИ .
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалияили водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия — УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
Также в 3 семестре обязательно делают фетометрию плода — измерение размеров с целью выявления аномалий развития.
пороки плода на УЗИ
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ . Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
Как выглядит УЗИ общих патологий плода: фото и расшифровка результатов УЗИ
Генетические патологии бывают как специфические (синдром Дауна, опухоль Вильмса), так и общие, когда внутренний орган развивается неправильно. Для выявления общих аномалий существует анатомическое исследование плода. Оно проводится на 2 семестре начиная с 20 недели беременности. В этот период можно увидеть личико малыша и определить его пол.
При анатомическом УЗИ все органы плода выводятся на экран в разрезе, и на снимке кости будут иметь белый цвет, а мягкие ткани различные оттенки серого. Специалисту хорошо видно строение головного мозга, он также в состоянии увидеть аномалии в развитии. Становится заметной расщепление верхнего нёба, именуемая заячьей губой.
Продольная и поперечная проекция позвоночника подтверждает или опровергает правильное расположение костей, можно убедиться в целостности брюшной стенки. Отсутствие патологий сердца подтверждают одинаковые размеры предсердий и желудочков. О нормальной работе желудка говорит его наполненность околоплодными водами. Почки должны располагаться на своём месте, а моча из них свободно поступать в мочевой пузырь. Врач чётко видит конечности плода, кроме пальчиков ног.
Генетические патологии плода: как они выглядят на УЗИ и прогноз патологии
Патология
Как и когда выявляют
В чём суть патологии
Характерные черты
Психическое и интеллектуальное развитие
Проводится биопсия хориона, увеличенное воротниковое пространство у плода, недоразвитость костей носа, увеличенный
мочевой пузырь, тахикардия у плода
Хромосомы 21-й пары вместо положенных 2 представлены 3 в цепочке
Раскосый монголоидный разрез глаз независимо от расы ребёнка, неразвитая переносица, неглубоко посаженные глаза, полукруглое плоское ухо, укороченный череп, плоский затылок, укороченный нос
Задержка интеллектуального развития, маленький словарный запас, отсутствует абстрактное мышление, нет концентрации внимания, гиперактивность
Маленькая голова на 12 неделе на УЗИ, несимметричные полушарии, лишние пальцы
В 13-й хромосоме присутствует трисомия
Дети рождаются с микроцефалией (неразвитость головного мозга), низкий лоб, скошенные глазные щели, расщелины губы и нёба, помутнение роговицы, дефекты сердца, увеличены почки, аномальные половые органы
Глубокая умственная отсталость, отсутствие мышления и речи
Биопсия хориона, внутриутробное взятие крови из пуповины, на УЗИ видна микроцефалия
В 18-й хромосом есть трисомия
Рождаются в основном девочки (3/4), а плод мужского пола погибает ещё в утробе. Низкий скошенный лоб, маленький рот, недоразвитость глазного яблока, расщелины верхней губы и нёба, узкий слуховой проход, врождённые вывихи, косолапость, тяжёлые аномалии сердца и ЖКТ, недоразвитость мозга
Дети страдают олигофренией (органическим поражением головного мозга), умственной отсталостью, имбецильностью (средней умственной отсталостью), идиотией (отсутствием речи и умственной деятельности)
Рентген костных структур плода, МРТ миокарда
Аномалия, встречающаяся в Х-хромосоме
Встречается чаще у девочек. Укороченная шея со складками, отёчны кисти и ступни, тугоухость. Отвисшая нижняя губа, низкая линия роста волос, недоразвитая нижняя челюсть. Рост во взрослом возрасте не превышает 145 см. Дисплазия суставов. Аномальное развитие зубов. Половой инфантилизм (нет фолликул в яичниках), недоразвитость молочных желез
Страдает речь, внимание. Интеллектуальные способности не нарушены
Скрининг на 12 неделе беременности, биопсия хориона, анализ амниотической жидкости. Настораживает увеличение воротниковой зоны
Вместо двух Х-хромосом встречается три и более
Встречается у девочек и редко у мальчиков. Характерен половой инфантилизм (не развиваются вторичные половые признаки), высокий рост, искривление позвоночника, гиперпигментация кожи
Антисоциальное поведение, агрессия, умственная отсталость у мужчин.
Вместо ХY-хромосом есть лишняя Y-хромосома
Встречается у мальчиков. Вырастают высокого роста от 186 см, тяжёлая массивная нижняя челюсть, выпуклые надбровные дуги, узкие плечи, широкий таз, сутулость, жир на животе
Умственная отсталость, агрессия, эмоциональная неустойчивость
При анализе крови беременной женщины в сыворотке не обнаружено протеина-А плазмы (РАРР-А), которого обычно много
мутациями в гене NIPBL или SMC1A
Тонкие сросшиеся брови, укороченный череп, высокое нёбо, аномально прорезавшиеся зубы, недоразвитые конечности, мраморная кожа, врождённые пороки внутренних органов, отставание в росте
Глубокая умственная отсталость,
УЗИ показывает аномалии черепа у плода, не просматриваются рёберные кости
мутация в гене DHCR7, отвечающий за выработку холестерина
Узкий лоб, опущены веки, косоглазие, деформация черепа, короткий нос, низко расположенные уши, недоразвитые челюсти, аномалии половых органов, сращение пальцев
Повышенная возбудимость, агрессия, понижение мышечного тонуса, нарушения сна, отставание в умственном развитии, аутизм
Отмечается низкая подвижность плода, неправильное положение,
В 15-й хромосоме отсутствует отцовская часть хромосомы
Ожирение при низком росте, плохая координация, слабый мышечный тонус, косоглазие, густая слюна, плохие зубы, бесплодие
Задержка психического развития, речевое отставание, отсутствие навыков общения, слабая мелкая моторика. Половина больных имеет средний уровень интеллекта, умеют читать
При постоянных занятиях ребёнок может научиться читать, считать,запоминает людей. Следует вести борьбу с перееданием
Начиная с 12-й недели наблюдается отставание развития плода в росте и массе
Отсутствуют или мутирует ген UBE3A в 15-й хромосоме
Частый необоснованный смех, мелкий тремор, много ненужных движений, широкий рот, язык вываливается наружу, ходьба на абсолютно прямых ногах
На 4D УЗИ заметна челюстно-лицевая аномалия
трихоринофаланговый синдром, заключающийся в нарушении 8-й хромосомы
Длинный нос грушевидной формы, недоразвитость нижней челюсти, очень оттопыренные уши, неравномерность конечностей, искривление позвоночника
Задержка психического развития, умственная отсталость различной степени, отсутствие речи
На УЗИ заметно аномальное строение черепа, лицевые диспропорции
Патология в 17-й хромосоме, вызывающая разглаживание мозговых извилин. Вызывается интоксикацией плода альдегидами при злоупотреблении матерью алкоголя
Дизморфия (алкогольный синдром), пороки сердца, почек, судороги
Лиссэнцефалия (гладкость извилин больших полушарий), недоразвитость головного мозга, умственная отсталость
В некоторых случаях на УЗИ выявляются различные пороки органов у малыша, особенно сердца (тетрада Фалло)
Заболевание иммунной системы, нарушение участка 22-й хромосомы
Гипоплазия тимуса (недоразвитость органа, отвечающего за выработку иммунных клеток), деформация лица и черепа, порок сердца. Отсутствуют паращитовидные железы, отвечающие за обмен кальция и фосфора
Атрофия коры головного мозга и мозжечка, задержка умственного развития, сложности с моторикой и речью
Лечение иммуностимуляторами,пересадка тимус, кальциевосполняемая терапия. Дети редко доживают до 10 лет, умирают от последствий иммунодефицита
На УЗИ видны диспропорции в развитии скелета, эластичность суставов
Генетическое заболевание, вызванное отсутствием звена в 7-й хромосоме
Повышенная чувствительность к звуку, импульсивность, навязчивая общительность, эмоциональная неустойчивость, тревожность, экспрессивная речь
На УЗИ заметны аномально непропорциональные конечности, превышение массы тела, патология почек
Генетическое заболевание, вызванное отсутствием звена в 11-й хромосоме
Бурный рост в раннем возрасте, аномально большие внутренние органы, склонность к раковым опухолям. У ребёнка пупочная грыжа, аномально большой язык, микроцефалия (недоразвитость мозга).
Эмоциональное и психическое развитие в некоторых случаях не отстаёт от нормы. Иногда встречается выраженная умственная отсталость
На УЗИ видны ярко выраженная асимметрия черт лица
Генетическая мутация в 5-й хромосоме, вызывающая нарушение костных структур
У ребёнка практически нет лица, ярко выраженное физическое уродство
Абсолютно нормальное психо-эмоциональное развитие
Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
К фактором, способствующим рождению детей с генетическими аномалиями, относятся:
Как предотвратить пороки плода и где сделать УЗИ плода в СПБ
Предотвратить большинство проблем с вынашиванием и патологиями плода, можно заранее планируя беременность. Проходя обследование при планировании оба партнера сдают анализы, четко показывающие вероятность генетических отклонений. Также проводится спектр тестов на инфекции, способные вызвать уродства у малыша ( ТОРЧ-комплекс ) и другие исследования.
Приглашаем пройти УЗИ на патологии плода в Санкт-Петербурге в клинике Диана. У нас установлен новейший УЗИ аппарат с доплером. Обследование проводится в 3-Д и 4-Д фоматах. На руки выдается диск с записью.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter

- Даунизм
- Ультразвук в перинатальный период
- Дополнительные анализы
- Объективные результаты
- Видео по теме
Современная программа наблюдения беременности предусматривает трехкратный обязательный скрининг женщины в перинатальный период. Основной задачей комплексного обследования является контроль над качеством женского и детского здоровья, а так же выявление возможных врожденных пороков и аномалий развития.
Такие геномные патологии, как синдром Эдвардса, синдром Тернера, синдром Дауна на УЗИ диагностируются с точностью до 91%. Это позволяет женщине принять решение о прерывании или сохранении беременности. Признаки тяжелых генетических поражений плода, определяются при первом или втором скрининге, когда еще сохраняется возможность аборта (до 22-х недель). В дальнейшем, при отказе женщины рожать заведомо больного ребенка, гинеколог может предложить только искусственные роды. Такая процедура является небезопасной, болезненной и может серьезно травмировать психику.
Даунизм
Даунизм не имеет гендерной и этнической принадлежности и не поддается лечению. В процессе взросления ребенка с синдромом Дауна, можно корректировать его поведение с помощью специальных развивающих программ, но избавиться от геномного синдрома нельзя. Возникновения даунизма обусловлено внутриутробным хромосомным сбоем. Полный набор хромосом здорового организма составляет 46 штук.
Факторы, определяющие риск рождения ребенка с мутированной хромосомой:
- наследственные генетические отклонения (заболевание не передается по наследству напрямую, но если у мамы имеются генетические болезни, шансы, что родиться даун велики);
- возраст будущей мамы. У женщин 35+ риск возрастает в пять раз, по сравнению с 25-летними барышнями. К 45-и годам эта цифра составляет 50;
- сильное радиационное облучение (фактор основательно не изучен);
- неблагоприятный акушерско-гинекологический анамнез (многочисленные выкидыши и замершие беременности).
В случае многоплодной беременности болезнь поражает обоих однояйцевых близнецов и только одного, если дети разнояйцовые. При хромосомной мутации угроза самопроизвольного прерывания беременности и рождения мертвого ребенка возрастает в несколько раз.
Ультразвук в перинатальный период
Исследование беременной женщины посредством ультразвука – один из обязательных моментов перинатального скрининга. Если процесс вынашивания ребенка проходит без особенностей, УЗИ проводят по одному разу в каждом триместре. При осложненной беременности, доктор назначает дополнительные УЗ-процедуры. Ультразвуковые волны являются безопасным для малыша и мамы, поэтому ограничений по кратности сеансов исследование не имеет.
Сканирование может производиться несколькими способами:
- 2-D УЗИ – черно-белый снимок, декодировать плоское изображение может только медицинский специалист (врач-узист);
- 3-D УЗИ – данные, полученные с датчика, обрабатываются компьютерной программой, на монитор проецируется трехмерное изображение эмбриона;
- 4-D-метод – на экране отображается ребенок в трехмерной проекции, при этом можно наблюдать за его движениями в утробе.
В последних двух вариантах процедура занимает более длительный промежуток времени. По желанию родителей доктор может распечатать фото малыша. В целях предупреждения серьезных проблем со здоровьем матери и ребенка, игнорировать ультразвуковое исследование в перинатальный период категорически запрещается.
При первом УЗИ, проводимом с 10 по 14 неделю, врач оценивает фетометрию (общий размера ребенка), его положение в утробе и характер протекания беременности. Для идентификации даунизма используются определенные маркеры (нормативные показатели), с которыми сравнивается реальная картинка исследования.
К основным определяющим маркерам относятся:
- ТВП (размер воротникового пространства по толщине). Нормативный показатель количества жидкости под кожей эмбриона в области шеи не должен превышать 2,7 мм. При синдроме Дауна ТВП заметно увеличена;
- размер верхней челюсти. На УЗИ хорошо видно укороченную верхнюю челюсть малыша, что является характерным признаком даунизма;
- анатомическое строение внешней части ушей. Недоразвитые ушные раковины являются основанием для подозрения геномной аномалии;
- ЧСС (ритмичность или частота сердечных сокращений);
- отсутствие основной носовой кости. Дауны, как правило, имеют приплюснутую форму лица. Данный признак указывает на наличие патологии.
Для ребенка в первом триместре нормальными считаются следующие показатели:
| возраст | удары/минута |
| 5 недель | 100 |
| 10 недель | 170 |
| 14 недель | 155 |
Тахикардия (учащение чсс) не принадлежит к числу основных признаков синдрома, но может быть косвенным. Опытный врач не оставит этот показатель без внимания. По медицинским данным, точность определения синдрома Дауна на первичном обследовании, составляет около 90%.
Определение даунизма во втором триместре беременности осуществляется по следующим показателям:
- гипоплазия (недоразвитость) носовых костей. Нос не виден на экране монитора, поскольку его размер не превышает 2,5–3 мм;
- порок сердца. Дети с аутосомным синдромом страдают сердечными патологиями более, чем в половине случаев;
- несоответствие норме размеров бедренных, подвздошных и плечевых костей по длине. На изображении данные показатели значительно занижены.
Кроме того, врач может увидеть нарушение функциональности и размеров других внутренних органов. Для генетической аномалии характерны изменения: мозговых структур (гипоплазия мозжечка, лобных долей), мочевого пузыря (увеличение органа в размере).
Можно ли по УЗИ определить синдром Дауна со 100% достоверностью? Да, можно, но только в третьем триместре, когда визуальные признаки приобретают абсолютный характер. Решение прервать беременность посредством искусственных родов или родить нездорового ребенка, остается за родителями. Врач может только давать советы, но не настаивать на какой-либо позиции.
Дополнительные анализы
Для подтверждения или опровержения предположительной патологии в первой половине срока, помимо УЗИ плода, женщина сдает анализ крови на гормональную биохимию и проходит инвазивное тестирование состояния околоплодных вод и плаценты.
Синдрома Дауна определяют по сравнительным результатам следующих показателей крови:
Инвазивное тестирование является более информативным. Если УЗИ показало наличие синдрома, необходимо пройти следующие тесты:
- биопсия внешней плодной оболочки (хориона). Небольшой фрагмент временного органа исследуется при первом скрининге;
- плацентарная биопсия. Оценка клеток плаценты на сроке от 14 до 20 недель;
- амниоцентез. Пункционная биопсия амниотических (околоплодных) вод, проводимая после 18-й недели беременности;
- кордоцентез (пункция сосудов пуповины). Производится через переднюю брюшную стенку под контролем ультразвука. Проведение возможно только во второй половине срока.
Забор биопата производится в условиях стационара, поскольку процедура связана с определенным риском для плода. Она не проводятся без согласия женщины. Анализ осуществляется в генетической лаборатории.
Объективные результаты
Проведенная по всем правилам диагностика достоверно устанавливает наличие у ребенка хромосомной мутации. Результаты обследования оцениваются только в комплексе. Положительное значение относительно генной патологии должны иметь: прямые и косвенные признаки УЗ-исследования, анализы на гормоны, результаты биопсии. Согласно статистическим данным, на 700–800 новорожденных приходится всего один малыш с хромосомной аномалией Дауна. В 85% случаев родители принимают решение об аборте или отказываются от ребенка в родильном доме.
Читайте также:


