Пластины для фиксации челюстей
Биодеградируемые импланты INION для челюстно-лицевой хирургии: описание
С момента их появления в 2001 году, ИНИОН CPS имплантанты (биодеградируемые пластины и винты для челюстно-лицевой хирургии) успешно использовались в более, чем 45 000 операций растущим количеством врачей.
ИНИОН биодеградируемые сополимеры, использующиеся в биодеградируемых системах фиксации для ЧЛХ ИНИОН CPS состоят из L-лактида, D,L-лактида, полигликолида и TMC (Триметиленкарбоната). Доля каждого полимера изменяется в соответствии с предполагаемым применением конкретного имплантата (биодеградируемые имплантанты для детей или взрослых, для черепа, нижней и верхней челюсти), так, чтобы прочность, пластичность и характеристики деградации лучше всего подходили клиническим требованиям. Доля полимеров в составе сополимеров также отличается в пластинах, винтах и сетках.

Биодеградируемые пластины Inion для челюстно-лицевой хирургии обладают инновационным дизайном и легко обрабатываются. Пластина становится пластичной после обработки в водяной бане ИНИОН Thermo (55° C) в течение 10-15 секунд для легкой адаптации на кости. Её также можно повторно нагревать до трех раз для дальнейшего придания контура. При необходимости, биодеградируемую пластину можно легко обрезать ножницами.

Биодеградируемые винты для крепления пластин обеспечивают максимальную фиксацию в кортикальной кости благодаря оптимальной резьбе. Монокортикальные винты упакованы в удобный диспенсер (5 + 1 запасной винт 1,5 / 2,0 мм), а бикортикальные винты (2,0 / 2,5 / 2,8) - в простой в использовании диспенсер. Универсальная рабочая часть отвертки подходит для биодеградируемых винтов ИНИОН CPS всех размеров.
Основные характеристики винтов:
- Оптимизированное соотношение сила/материал;
- Автокомпресссия (дополнительная компрессия) благодаря увеличению винта в диаметре и сокращению в длине на 1-2% в течение 1 недели после установки.
Система фиксации для черепно-лицевой хирургии ИНИОН CPS разрабатывалась таким образом, чтобы обеспечить всё многообразие решений для черепно-челюстно-лицевой хирургии:
- Каждый продукт был специально разработан, чтобы учесть биомеханические требования каждой области лицевой части скелета.
- Выбор определенного полимера, процесс производства и варианты дизайна материалов обеспечивают каждому из них оптимальную силу, гибкость и свойства резорбции для удовлетворения специфических клинических требований.
- ИНИОН CPS является единственной биодеградируемой челюстно-лицевой системой, которую можно применять во всех областях лицевого скелета, и включает в себя целый ряд биодеградируемых пластин, винтов и сеток для применения у детей и взрослых.
На данный момент компания Inion выпускает 4 биодеградируемые системы фиксации для челюстно-лицевой хирургии:

Для операций на черепно-лицевом скелете у детей (аналогично использованию титана 1,0 - 1,2 мм). Прочность сохраняется минимум 6 недель

Для фиксации костей черепа и средней зоны лица (аналогично использованию титана 1,0 - 1,2 мм). Прочность сохраняется минимум 9 недель

Для фиксации костей средней зоны лица и ортогнатической зоны (аналогично использованию титана 1,5 - 1,7 мм). Прочность сохраняется минимум 9 недель

Для фиксации нижней челюсти (аналогично использованию титана в 2,0 - 2,4 мм). Прочность сохраняется минимум 9 недель (** в сочетании с соответствующей фиксацией верхней и нижней челюсти)
СКАЧАТЬ Каталог Inion CPS
Преимущества биодеградируемых пластин и винтов для челюстно-лицевой хирургии Inion
- ИНИОН CPS ® импланты являются биодеградируемыми. Не используется металлический имплантант, который остается в теле, что снижает риск миграции импланта и электромагнитные наводки;
- ИНИОН CPS ® Baby детские имплантаты снижают риск закрытия зон роста у детей;
- Прогнозируемый процесс деградации обеспечивает постепенное перенесение нагрузки на кость, что помогает регенерации кости;
- Пациенты не высказывают озабоченность по поводу стабильности имплантатов, пальпаторной и температурной чувствительности;
- Биодеградируемые имплантанты, в отличие от металлических, не создают помех на послеоперационных снимках (Рентген, КТ, МРТ), которые могут быть необходимы в будущем для диагностики;
- Имплантаты поставляются стерильными и в индивидуальной упаковке, что решает вопрос их стерилизации, и уменьшает риск возникновения перекрестной инфекции;
- Легкое и точное придание анатомического контура пластине после простого нагревания в водяной бане ИНИОН Thermo;
- Биодеградируемые винты обладают эффектом автокомпрессии, в течение 1 недели после устновки они увеличиваются в диаметре и сокращаются в длине на 1-2%;
- Из всех доступных биодеградируемых систем только системы Inion сопоставимы с титавыми пластинами и винтами в своей области применения;
- Быстрые и простые в использовании;
- Нет необходимости проводить повторную операцию по удалению импланта, что снижает травматичность лечения пациента и стоимость операции для пациента;
- В отличие от других биодеградируемых имплантов, подходит для всех областей ЧЛХ (челюстно-лицевой хирургии), в том числе:
- Педиатрические черепно-лицевые травмы и реконструкция;
- Переломы и реконструктивные операции на черепе;
- Ортогнатическая хирургия и травмы средней части лица и верхней челюсти;
- Переломы и остеотомии нижней челюсти **.
** в сочетании с соответствующей фиксацией верхней и нижней челюсти
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Анализ послеоперационных осложнений и эффективности 3D минипластин для фиксации отломков нижней челюсти
Последние десятилетия особенно актуальным вопросом является изобретение способа фиксации фрагментов при переломах, который позволит кратчайшую реабилитацию пациентов, и максимально быстрое возвращение функциональной полноценности поврежденного органа.
Хирургическое лечение переломов нижней челюсти заключается в получении внутриротового или внеротового доступа к отломкам, прямой остеосинтез проволокой, шурупами с квадратной головкой и пластинами.
В течение долго времени разрабатывались различные методики остеосинтеза с помощью пластин АО, минипластин, резорбируемых пластин и винтов. Применение минипластин, устанавливаемых внутриротовым доступом, получило широкое распространение в лечении переломов нижней челюсти. Безосколочные симфизальные и парасимфизальные переломы, а также мыщелковые переломы могут быть лечены с использованием двух минипластин.
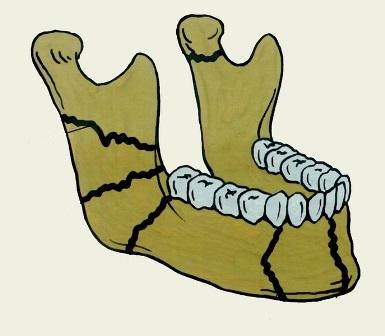
В последнее время были разработаны модификации минипластин, титановых 3D систем, которые позволяют получить весьма удовлетворительные результаты при полужесткой фиксации с меньшей компрессией тканей.
3D минипластины, впервые представленные Mustafa Farmand в 1992 году, имеют четкие преимущества в создании трехмерной системы стабилизирования отломков и остеосинтеза.
Новая разработанная система 3D пластин обладает преимуществами и по отношению к обычным минипластинам. Система 3D минипластин использует пластины и винты меньших размеров, чем в стандартной технике. Кроме того, в клинических ситуациях, когда для остеосинтеза требуется 2 обычные пластины – достаточно применение всего одной 3D пластины. Таким образом, используется меньшее количество инородного материала, что сокращает время операции и в целом стоимость лечения.
Материалы и методы
Было проведено исследование с привлечением пациентов кафедры челюстно-лицевой хирургии исследовательского центра Moradabad, поступивших с диагнозом перелом нижней челюсти в период с 2009 по 2011.
Отобрано 40 пациентов без особенностей в истории болезни. Лечение осуществлялось открытой репозицией и фиксацией отломков титановыми 3D минипластинами.
Представленное исследование проводилось с целью выявления эффективности и послеоперационных осложнений при использовании 3D минипластин. Все пациенты были разделены на следующие группы: (а) безосколочные, неинфицированные переломы нижней челюсти в области симфиза, парасимфиза, тела и угла и (b) переломы с показаниями для открытой репозиции. Критерии для исключения: осколочные, инфицированные переломы нижней челюсти, пациенты детского возраста (младше 12 лет) и старческого возраста с беззубыми челюстями.
Метод исследования
Перед началом исследования было получено письменное согласие всех участников. Составлены детальные истории болезни, процесс лечения проводился под наблюдением одного хирурга. Проведены все стандартные клинические, радиологические и гематологические исследования с занесением результатов в истории болезни. Перед оперативным вмешательством осуществлена профгигиена полости рта и наложение кламерной проволоки ERICH ARCH BAR.
Процесс лечения
Титановая 3D 2.0 мм минипластина
В исследовании использовалась титановая 3D пластина прямоугольной или квадратной формы с 4-мя отверстиями производства AO или Orthomax. Для остеосинтеза переломов в области симфиза, парасимфиза, тела, а также угла нижней челюсти применялась всего одна указанная пластина, фиксация которой проводилась 6,0 мм и 8,0 мм шурупами. В области парасифиза и тела 3D пластина размещалась выше уровня нижнечелюстного канала. Сначала фиксировали шурупы по нижнему краю, затем- по верхнему. В зависимости от индивидуальных случаев использовалась как местная, так и общая анестезия (Фото 1 и 2). После получения адекватного доступа к отломкам провели санацию и кюретаж раневой поверхности. Осуществили репозицию отломков и челюсти зафиксировали. На поверхность наложили 3D минипластину так, чтобы ее горизонтальная боковина располагалась перпендикулярно линии перелома, а вертикальная боковина - параллельно (Фото 3 и 4). После завершения данной процедуры иммобилизация с челюстей снята, кроме зоны перелома, и проверено окклюзионное соотношение (Фото 5). Фиксированные отломки пропальпированы на предмет правильной репозиции и фиксации. В послеоперационном периоде иммобилизацию челюстей не использовали ни у одного из пациентов. После достижения гемостаза, разрез ушит. Всем пациентам назначены антибиотики и анальгетики на 7 дней и щадящая диета на 30 дней. Поддерживание гигиены полости рта рекомендовано 0,2% раствором хлоргексидина.
Фото 1. Окклюзия до операции
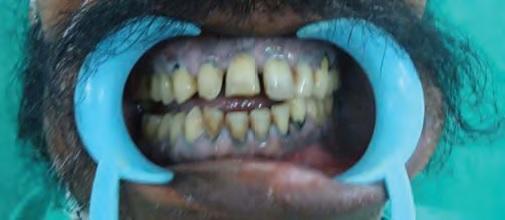
Фото 2. ОПГ до операции
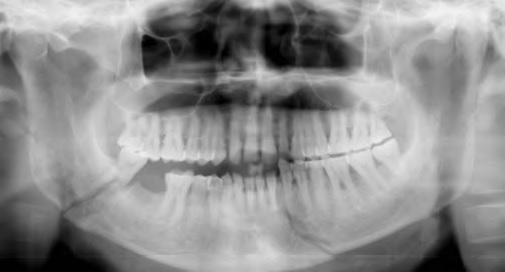
Фото 3. Титановые минипластины в парасимфизальной области
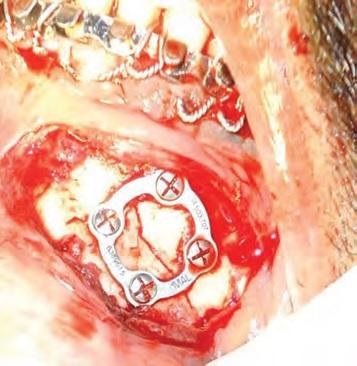
Фото 4. Титановые минипластины в области угла нижней челюсти
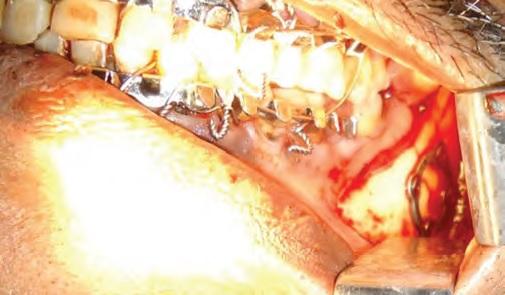
Фото 5. Окклюзия после операции
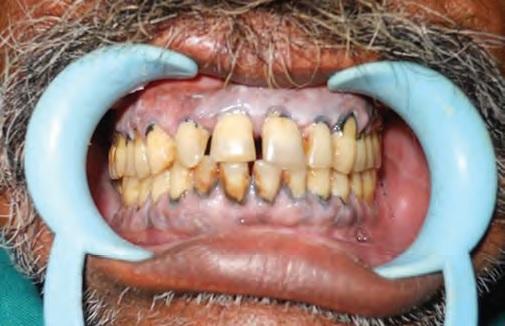
Фото 6. ОПГ после операции (8-я неделя)
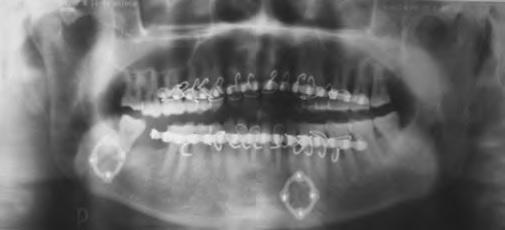
Фото 7. ОПГ после операции (12-я неделя)
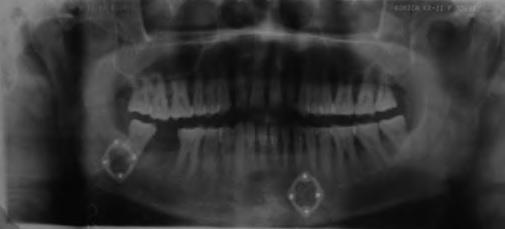
Изначально все пациенты находились под внимательным наблюдением каждую неделю в течение месяца, затем осмотрены на 8-й и 12-й неделях после операции. Все наблюдения и показатели регистрировались в истории болезни. Ортопантомограмма выполнена насколько это было возможно ранее после вмешательства, а также на 8-й и 12-й неделях выздоровления (Фото 7). Дополнительное рентгенологическое исследование назначалось по наличию показаний.
Оценка наблюдений
Производилась оценка исходя из локализации, типа и количества отломков, наличия зуба в линии перелома, времени, прошедшего с момента получения травмы, длительности оперативного вмешательства, подвижности после фиксации, до и послеоперационного соотношения челюстей, адекватной репозиции на рентгеновских снимках и каких-либо послеоперационных осложнений.
Критерии
Во время операции.
Адекватность фиксации отломков: адекватность фиксации отломков проверялась сразу же после проведения фиксации путем клинических манипуляций в трех направлениях. В случаях адекватной фиксации лечение заканчивалось, в случаях же неадекватной фиксации – вмешательство продолжалось.
а) Рентгенологическое исследование:
Рентгеновские снимки выполнялись в течение нескольких часов после операции, а затем на 8-й и 12-й неделях восстановительного периода, так как, считается, что заживление перелома происходит в среднем с течение 3 месяцев.
Оценка в течение 12 недель
1.Инфекция: инфицирование раны регистрировалось при соответствующих результатах БАК посева.
2.Расхождение краев раны: проведение осмотра
3.Нарушенная окклюзия: осмотр и жалобы пациента
4.Парестезия: осмотр и жалобы пациента
5.Состояние пластины: осмотр и рентгенологическое обследование
6.Стабильность 3D пластины: выявление в ходе клинического наблюдения
Все обнаруженные осложнения фиксировались в истории болезни. Указанные выше параметры оценивались у каждого отдельного пациента, а в конце восстановительного периода сравнивались между группами.
Статистический анализ был осуществлен с помощью программного обеспечения SPSS version 15.0. Полученные результаты представлены в % и средних значений со стандартным отклонением. Применены следующие статистические формулы: для получения средней величины все отдельно взятые наблюдения были сложены и затем разделены на количество человек. Сумма обозначалась знаком 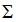
, индивидуальные наблюдения X, число обследований n и средняя X
Критерий Хи-квадрат: (формула), где
O = наблюдаемая частота и E = ожидаемая частота
Сужение челюстной дуги приводит к некорректному размещению зубов и их скученности. Это является не только эстетическим дефектом. Если своевременно не произвести коррекцию, разовьются дальнейшие осложнения – нарушение работы зубочелюстного аппарата и деформация прикуса. В современной ортодонтии применяются устройства для исправления узкой верхней и нижней челюсти. С их помощью возможно за короткий период времени устранить патологию.
Когда показано расширение челюстей?
В некоторых случаях расширение челюсти – это единственная возможность корректировки неправильного прикуса. В зависимости от функциональности ортодонтических конструкций, данную методику применяют для взрослых и детей. Ее воспроизведение показано при наличии определенных патологий:
- перекрестный прикус – непропорциональность ширины в боковых сегментах (расхождение с общей линией зубного ряда на конкретном участке),
- мезиальная окклюзия (с изменением 3 степени по Энглю),
- сжатие границ и апикального основания челюстной дуги,
- микрогнатия (рудиментарная верхняя или нижняя часть),
- протрузия резцов,
- значительное сужение зубного ряда.
Особенности узкой челюсти
При недоразвитии одной из частей прикуса, наблюдается формирование микрогнатии (узкая челюсть). Деформации подвергается верхняя или нижняя челюсть. Внешне патологию легко рассмотреть, черты лица диспропорциональны (смотрите на фото). Если искажена область сверху, то подбородок западает, нижняя — выставлен вперед. Неровность резцов, прогнатия, отсутствие одного или нескольких элементов зубного ряда – характерные особенности микрогнатии.
Становление недуга происходит под влиянием следующих факторов:
![]()
тяжелые заболевания во время беременности,- аномальное внутриутробное развитие ребенка,
- врожденные патологии плода (дефективность зубочелюстного отдела),
- генетическая склонность,
- травмирование лица,
- несвоевременное выпадение молочных резцов,
- постоянное дыхание ртом,
- длительное и некорректное сосание бутылочки, искусственное вскармливание в период младенчества.
Аппараты для расширения
Стоматологи используют несколько видов аппаратов для расширения челюсти. Устройства абсолютно безопасны и мягко воздействуют на челюсть. Во время их применения происходит увеличение параметров зубной дуги – она расширяется и зубы перемещаются в правильное расположение.
Специальные конструкции изготовлены для решения патологических проблем верхней и нижней челюсти, а именно зауженным зубным рядом (смещение относительно центра небной части). Практически всегда дефект удается исправить без оперативного вмешательства, но есть исключения. Сформированные определенным образом аномалии не поддаются аппаратной корректировке.
Конструкции для расширения челюсти представлены несколькими видами, принцип действия у них схож – оказывают легкое давление на боковые отделы, вследствие чего совершается медленное смещение зубных единиц и разрушение костной ткани.
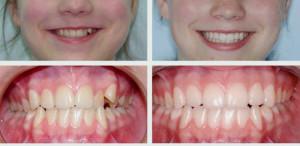
Пластины рассчитаны на исправление сменного прикуса с характерной дефективностью зубного ряда (см. также: пластины на зубы: фото до ношения и после). Устройство снабжено двумя металлическими дугами, обеспечивающими синхронное выравнивание зубов. Активатор размещают в зависимости от вида аномалии. Применение возможно для расширения верхней и нижней челюсти с самого маленького возраста. Производится по индивидуальным челюстным слепкам, что гарантирует эффективное воздействие на боковые полости. Основные критерии указаны в таблице.
Небный расширитель используют в качестве первого этапа терапии, так как конструкция не рассчитана на решение сопутствующих осложнений несоответствия подъема челюстей. Установка возможна при сильном сужении, широко применяется для лечения микрогнатии и микрогении. Устройство предназначено для расширения верхней челюсти.
ИНТЕРЕСНО: анатомия верхней и нижней челюстей человека
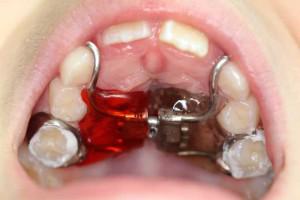
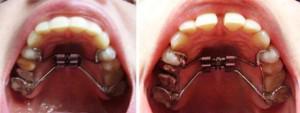
Прибор Дерихсвайлера считается наиболее эффективным из всех вышеописанных аппаратов. Расширение верхней челюсти протекает максимально безболезненно, результативно и в сжатые сроки. Применяется только в период младенческого временного прикуса. Основные характеристики и особенности прибора указаны в таблице:
Дистракторы используют для расширения нижней челюсти с перекрестным типом прикуса.
Конструкция сильно отличается от других ортодонтических аппаратов (см. также: классификация ортодонтических аппаратов по принципу их действия). Основа состоит из плоского туловища, ползуна и самостопорящегося винта. При помощи рычагов с клиновидными окончаниями изделие фиксируется в тканях альвеолярного гребня.
Дистракторы имеют разные конструкции, каждая из них направлена на устранения конкретной проблемы, связанной с сужением зубной дуги. Подходят для терапии пациентов любого возраста.
Оперативное вмешательство
Хирургическое вмешательство показано, когда аппаратное лечение не дает положительных результатов. Метод позволяет качественно расширить узкую зубочелюстную дугу и увеличить ее с помощью специально установленного устройства. В дальнейшем пациент будет периодически его активировать.
Приблизительный срок лечения – 1 месяц, он корректируется в зависимости от степени тяжести и возраста больного. После полного затягивания тканей назначается аппаратное лечение для осуществления последующей коррекции зубного ряда и формирования правильного расположения резцов. С учетом курса реабилитационных процедур общее время лечения составляет 11-12 месяцев.
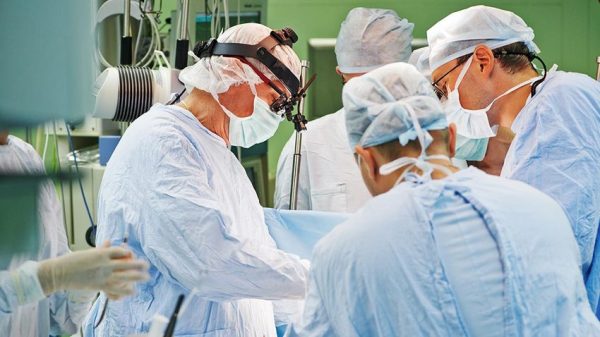
Остеосинтез – один из методов лечения перелома челюсти.
Операция может быть проведена различными способами в зависимости от вида и степени тяжести травмы.
Каждый из методов имеет свою технику проведения с использованием различных видов материала.
Содержание статьи:
Общее представление
Остеосинтез челюсти – метод лечения переломов, сопровождающиеся смещением и без него. Проводится открытым или закрытым способом.
Первый выполняется при помощи разреза мягких тканей для обеспечения доступа к сломанной кости. Все манипуляции при этом проводятся на травмированной кости.
Открытый остеосинтез, который проводится на нижней челюсти, позволяет иммобилизовать отломанные кости между жировой и мышечной тканью.
При закрытом остеосинтезе надломанные кости и их осколки совмещают без рассечения мягких тканей. Но чаще всего хирурги используют не один метод, а сразу несколько. Это обусловлено тем, что каждый перелом индивидуален и требует особого подхода.
Показания

Крепление костных фрагментов при помощи специальных приспособлений используется в случаях тяжелых переломов, когда другие методы неэффективны.
Остеосинтез верхней и нижней челюсти назначается в следующих случаях:
- Наличие недостаточного количества устойчивых моляров на отломках.
- Значительный сдвиг осколков. При этом установить их на место и закрепить без хирургического вмешательства невозможно.
- Наличие перелома челюсти в области за зубами. Чаще всего при данной травме наблюдается смещение отдельных частей костной ткани.
- Травма патологического типа. Возникает на фоне развития воспалительных заболеваний, поражающих костную ткань.
- Мелко или крупнооскольчатые переломы нижней челюсти.
- Установление наличия неправильного расположения ветви и тела челюсти. Мыщелковый отросток при этом должен быть сохранен.
- Необходимость выполнения реконструктивных операций или остеопластики.
Остеосинтез проводится, когда другие методы терапии будут безрезультатны. Процедура по закреплению осколков кости позволят восстановить целостность челюсти и вернуть ее функциональность.
Показания к удалению капюшона зуба мудрости и техника проведения операции.
Заходите сюда, если интересует цель проведения лоскутной операции на десне.
Открытый метод
Открытый метод остеосинтеза выполнятся в случае тяжелых переломов, когда требуется совмещение осколков костей.
При этом специалист выполняет разрезы на мягких тканях. Таким образом, врачу легче собрать все фрагменты и закрепить их в нужном положении.
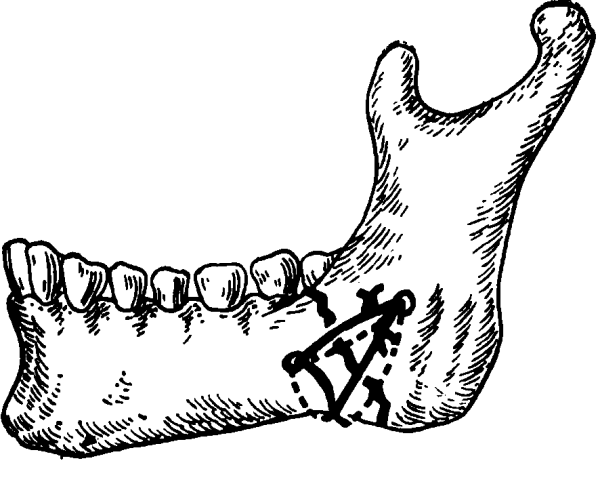
Показанием для выполнения костного шва является перелом скуловой кости, когда выявляется незначительное смещение. Операция не проводится, если наблюдается воспаление в области перелома. Также противопоказаниями к выполнению служит гнойное поражение костной ткани инфекцией.
Костный шов накладывают при помощи специальной металлической проволоки, которую изготавливают из титана или нержавеющей стали.
Также используют капроновую нить. Материалы в исключительных случаях вызывают аллергическую реакцию, что и позволяет широко применять их в стоматологии.
В первую очередь врач делает рассечение кожного покрова в месте травмы. Затем посредством проволоки или нити закрепляет фрагменты кости.
Преимуществом костного шва является не только охранение жевательной функции. Также пациенту можно практически без затруднений осуществлять гигиенические процедуры. Это предотвращает от скопления патологических микроорганизмов в полости рта и развития воспаления.
Мини-пластины из металла применяются практически во всех случаях травмы челюсти, характеризующиеся переломом. Противопоказаниями являются лишь оскольчатые виды травм.
Одним из главных преимуществ метода по установлению надкостных пластин является необходимость выполнения разрезов мягких тканей лишь с одной стороны.
Суть процедуры заключается в наложении и фиксировании надкостных пластин на соединенные края сломанной кости. Но на сегодняшний момент большая часть процедур осуществляется без рассечения мягких тканей с помощью подхода через ротовую полость.
Метод применяется только в случае перелома тела нижней челюсти. В первую очередь врач выполняет разрезы мягких тканей. Затем на передней части поверхности сломанной кости высверливает желоб.
В костную выемку выполняется пакование пластмассы, излишки удаляются с помощью специальной фрезы. Рана зашивается.
Применение быстротвердеющей пластмассы позволяет надежно зафиксировать части сломанной челюсти.
Скобы изготавливаются из сплава никеля и титана, благодаря чему они имеют повышенные показатели прочности и позволяют надежно закрепить части между собой.
Но данный материал при низких температурах без затруднений поддается деформации. Но при возвращении комнатной температуры конструкция приобретает первоначальное положение. Именно это свойство и позволило использовать скобы при переломе угла нижней челюсти.
Во время процедуры металлическую скобу, при помощи химических соединений, охлаждают и фиксируют в предварительно сделанные отверстия в костной ткани. После повышения температуры происходит иммобилизация нижней челюсти.
Клей остеопласт – это эпоксидные смолы с различными наполнителями. В состав входят суперфосфат, сухая плазма крови, порошкообразные металлы другие компоненты.
Материал способен затвердеть за 10 минут при температуре 17—20 градусов.
Клей состоит из базиса и фиксажа. Перед применением они поддаются стерилизации на водяной бане и смешиваются в определенных пропорциях.
При замешивании начинается особая реакция, где температура полученной смеси повышается до 60 градусов. Материал приобретает текучую консистенцию и без затруднений наносится, а поверхность костной ткани.
Перед нанесением врач также выполнят рассечение мягких тканей. На расстоянии 1—1,5 см от края отломанной кости наносятся насечки или желоб. Затем поверхность высушивают при помощи теплого воздуха и обрабатывают специальным раствором.
Клей наносят на костную ткань небольшим слоем. Отломки скрепляют между собой и удерживают на протяжении 10—15 минут.
После затвердения клея, рана ушивается, но окончательное затвердение материала производится, спустя 30—40 минут после нанесения.
При выполнении процедуры важно нанести клей на сухую поверхность. На сегодняшний день, данный метод применяют в редких случаях.
Очаговый способ закрытого типа

Очаговый закрытый остеосинтез используется только в случаях, когда перелом челюсти не сопровождается смещением.
Во время процедуры разрез мягких тканей не выполняется. Операция проводится через полость рта.
В фрагменты кости специалист вводит специальные спицы из сплавов металлов с помощью хирургической дрели или бормашины. Они проникают в челюсть на 2—3 сантиметра.
Метод относится к малоинвазивным операциям. Недостатком применения спиц является дискомфорт для пациента, так как конструкция создает множество неудобств.
Метод окружающего шва применяется в случаях смещения щели перелома в предзаднем направлении. Он проходит через центр каждого осколка кости.
Продолжительность процедуры по восстановлению целостности челюсти при наличии множественных осколков занимает достаточно длительное время.
Но, благодаря надежному соединению, удается провести лечение даже сложных травм.
В каких случаях показано проведение альвеолотомии в области одного или нескольких зубов.
В этой публикации детальное описание проведения пластики соустья.
Ожидаемый результат
В первую очередь остеосинтез проводится для совмещения отломков кости различной величины. Затем они закрепляются при помощи пластин, клея, металлических спиц или скоб. Зубной ряд фиксируется специальными конструкциями.
Процедура позволяет создать все условия для заживления мягких тканей и срастания кости. Таким образом, остеосинтез челюсти помогает восстановить структуру и целостность кости, а также функции челюсти за несколько недель.
Необходимости в операции нет только в случаях, когда результатов можно достичь при помощи консервативных методов.
Игнорировать различные нарушения и изменения костной ткани категорически запрещено. Это приводит не только к развитию болезненных ощущений, но и к утрате жевательных функций.
В видео смотрите процесс проведения остеосинтеза угла нижней челюсти.
Реабилитационный период
Продолжительность реабилитационного периода зависит от времени проведения хирургического вмешательства относительно получения травмы и способа восстановления структуры челюсти. Также важной составляющей является общее состояние пациента.
Риск развития осложнений и сокращение периода восстановления достигается при помощи назначения антибиотиков и общеукрепляющих препаратов.
Для того чтобы сократить период реабилитации врач назначает методы физиотерапевтического воздействия. Они помогают снять отек и воспаление. На второй день после операции проводят УВЧ-терапию. Также назначается магнитотерапия через 4—5 дней после операции.
В период реабилитации пациентам также назначается курс лечебной физкультуры. Упражнения подбирает только специалист на основе состояния пациента и метода операции.
Физкультуры проводят через 4—5 недель после снятия скоб и других конструкций. Упражнения помогают восстановить жевательные функции, речь и мимику.
После остеосинтеза больным также показано соблюдение диеты. Она разрабатывается в зависимости от степени поражения и способа восстановления целостности челюсти. Всю пищу тщательно измельчают до состояния жидкого бульона.
Стоимость процедуры зависит от степени разрушения челюсти, наличия и количества осколков, а также метода восстановления целостности челюсти.
Клиники предлагают данную услугу, стоимость которой составляет от 30 000 до 80 000 рублей. На окончательную цену влияет множество факторов.
В первую очередь она зависит от профессионализма врача. Полную стоимость процедуры можно узнать только в той клинике, где будет проводиться операция.
Отзывы
Остеосинтез челюсти проводится при наличии одного или множественного перелома. Целью операции является восстановления не только целостности челюсти, но и восстановления ее функций.
Существует несколько методов проведения процедуры, о которых вы можете оставить свой отзыв в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:



