Переломы верхней челюсти классификация клиника диагностика лечение
Переломы верхней челюсти составляют от 2 до 5 % переломов костей лица. Для более полного понимания данной темы разберем анатомическое строение верхней челюсти и пограничных костей
Вверхняя челюсть является парной костью, располагается в центре лица и связана с другими костями лицевого и мозгового черепа: скуловой, лобной, носа, решётчатой, клиновидной, слёзной.
Различают четыре поверхности тела верхней челюсти: переднюю, подвисочную, глазничную, носовую. На передней поверхности расположено подглазничное отверстие. На подвисочной имеется бугор верхней челюсти, к которому прикрепляется головка латеральной крыловидной мышцы и имеется 3-4 отверстия, через которые в толщу кости входят задние верхние альвеолярные ветви. На глазничной поверхности имеется нижнеглазничная щель, через которую в глазницу входит нижнеглазничный нерв, проходящий в подглазничном канале и отдающий задние, средние и передние альвеолярные ветви. Носовая поверхность соединена с перпендикулярной пластинкой нёбной кости, нижней носовой раковиной и крючкообразным отростком решетчатой кости. Между нижней и средней раковинами расположено отверстие верхнечелюстной пазухи. Кпереди от него проходит носослёзный канал, открывающийся в полость носа. Кзади от него проходит большой нёбный канал. В области верхней челюсти различают лобный, альвеолярный, нёбный и скуловой отростки. В теле верхней челюсти расположена верхнечелюстная пазуха, она самая крупная из околоносовых пазух.
Таким образом, верхняя челюсть принимает участие в образовании глазницы, полости носа и рта. Стенки верхнечелюстной пазухи тонкие. Тем не менее верхняя челюсть способна противостоять значительным механическим нагрузкам. Связано это с тем, что трабекулы губчатого вещества имеют вертикальный тип строения, а компактное вещество - утолщения в определённых участках, называемых контрофосами.
Выделяют 4 контрофорса: лобно-носовой, скулоальвеолярный, крыловидно-челюстной и нёбный. Они обусловливают устойчивость верхней челюсти к жевательному давлению и её способность противостоять значительным механическим воздействиям.
Клиническая картина и диагностика переломов верхней челюсти
При неогнестрельном переломе верхней челюсти его щель проходит вдоль швов, соединяющих её с другими костями лицевого скелета, а также с костями, образующими основание черепа. Именно вдоль них располагается зона пониженной прочности костной ткани. Этим можно объяснить, почему чаще щель перелома проходит не строго в пределах анатомических границ верхней челюсти, а распространяется на соседние, связанные с ней кости. Поэтому в клинической практике сталкиваются не столько с переломом верхней челюсти, сколько с выламыванием её с участками других костей лица и основания черепа. Это обусловливает разнообразие клинических проявлений, тяжесть течения и различные исходы повреждений верхней челюсти.
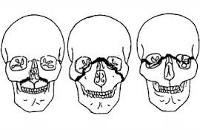
В клинической практике большинство врачей используют классификацию, предложенную Ле Фором в 1901 г., который экспериментально выявил и описал различные типы переломов верхней челюсти.
В соответствии с очерёдностью их описания автор выделил: верхний (Ле Фор I), средний (Ле Фор II) и нижний (Ле Фор III) типы переломов. Согласно этой классификации переломы верхней челюсти являются двусторонними, а щели их проходят симметрично.
Этиология
Тяжёлая механическая травма: дорожно-транспортное происшествие, падение пострадавшего лицом вниз с высоты, падение тяжёлого предмета на лицо (арматура, спортивный снаряд и др.), удар ногой по лицу и др. Эти переломы, как правило, сопровождаются черепно-мозговой травмой.
Отломанная верхняя челюсть может сместиться кзади - по направлению действия приложенной силы; вниз - вследствие собственной тяжести отломка, а также за счёт тяги медиальной крыловидной и собственно жевательной мышцы (при переломе по I и II типам). Вниз она смещается неравномерно: задние отделы челюсти смещаются больше, чем передние, из-за тяги медиальной крыловидной мышцы.
Клиническая картина и диагностика переломов верхней челюсти по типу Ле Фор I (верхний тип)
Щель перелома проходит в зоне соединения лобного отростка верхней челюсти с носовой частью лобной кости в области её решётчатой вырезки. Передний край последней соединяется с носовыми костями, а задний - с передним краем продырявленной пластинки решётчатой кости, которая участвует в образовании основания черепа в области его передней ямки. Задние отделы носовой части лобной кости содержат ячейки, которые соприкасаются с решётчатой костью и образуют крышу её ячеек. Далее щель перелома распространяется по внутренней стенке глазницы до места соединения c верхнеглазничной и нижнеглазничной щелями, затем - по наружной стенке глазницы, направляется вверх и кпереди до её верхненаружного угла. Здесь она проходит вдоль лобно-скулового шва, затем - кзади и вниз по большому крылу клиновидной кости до нижней поверхности тела и верхнего отдела её крыловидного отростка. Также ломается скуловой отросток височной кости и перегородка носа.
Таким образом, при переломе по типу Ле Фор I верхняя челюсть отделяется вместе с другими лицевыми костями от костей мозгового черепа.
Схема перелома верхней челюсти по типу Ле Фор I. Вид спереди
Клиническая картина и диагностика переломов верхней челюсти по типу Ле Фор II (средний тип)
При этом типе щель перелома проходит в месте соединения лобного отростка верхней челюсти с носовой частью лобной кости в области её решетчатой вырезки, по внутренней стенке глазницы до нижнеглазничной щели. Далее распространяется кпереди по нижней стенке глазницы до нижнеглазничного края. Щель перелома пересекает его вдоль скуловерхнечелюстного шва или рядом с ним. Затем идёт вниз и кзади по передней поверхности верхней челюсти, пересекает скулоальвеолярный гребень, проходит по подвисочной поверхности её и распространяется на крыловидный отросток клиновидной кости (иногда на границе его верхней и средней третей). Ломается перегородка носа. Иногда щель перелома проходит по подглазничному каналу и через подглазничное отверстие с повреждением подглазничного нерва.
Схема перелома верхней челюсти по типу Ле Фор II: а - вид спереди; б - вид сбоку
Клиническая картина и диагностика переломов верхней челюсти по типу Ле Фор III (нижний тип)
Щель перелома проходит через край грушевидного отверстия кзади по передней поверхности верхней челюсти несколько выше дна верхнечелюстной пазухи. Далее пересекает скулоальвеолярный гребень, идёт по бугру верхней челюсти и распространяется на нижнюю треть крыловидного отростка клиновидной кости. Иногда щель перелома заканчивается в области бугра.
Схема перелома верхней челюсти по типу Ле Фор III: а - вид спереди; б - вид сбоку
При переломе по нижнему типу ломается перегородка носа в горизонтальной плоскости, отламывается дно носа и верхнечелюстной пазухи. Разрываются нервные стволики, проходящие в костных канальцах стенок верхней челюсти и принимающие участие в образовании верхнего зубного сплетения или отходящие от него, что проявляется нарушением болевой чувствительности в зоне иннервируемых ими тканей. Иногда может быть перелом одной верхней челюсти, тогда щель перелома проходит через твёрдое нёбо в сагиттальной плоскости.
При нижнем типе перелома больные жалуются на боль в области верхней челюсти, усиливающуюся при смыкании зубов или попытке пережёвывания пищи; невозможность откусить пищу передними зубами; онемение всех зубов и слизистой оболочки десны, нередко - слизистой оболочки твёрдого и мягкого нёба (если травмируются нервы, проходящие в крылонёбном канале); неправильное смыкание зубов; затруднённое носовое и ротовое дыхание; ощущение инородного тела в глотке, поперхивание, изредка периодические позывы на рвоту (вследствие смещения мягкого нёба кзади и раздражения маленьким язычком слизистой оболочки задней стенки глотки, нарушения иннервации мягкого нёба).
При осмотре определяется изменение конфигурации лица за счёт посттравматического отёка мягких тканей нижней трети лица (верхняя губа, щёчная и скуловая область), кровоизлияние в ткани приротовой области, иногда подкожная эмфизема. Носогубные складки сглажены. На коже лица могут быть ссадины, кровоподтеки, рвано-ушибленные раны. В случае значительного смещения отломка вниз при вертикальном положении больного удлиняется нижний отдел лица.
При смыкании зубов костная часть перегородки носа имеет тенденцию к перемещению кверху. Определяется кровоизлияние в ткани верхнего свода преддверия рта вдоль всего зубного ряда. Нередко имеется кровоизлияние в верхнем отделе крыловиднонижнечелюстной складки. Прикус нарушен. Чаще он открытый, но может быть прямым, прогеническим (если до травмы был ортогнатическим), что зависит от выраженности и характера смещения отломков. Если отломок не сместился, то прикус не изменяется. При перкуссии зубов перкуторный звук низкий (тупой). Мягкое нёбо смещено кзади, а маленький язычок касается корня языка или задней стенки глотки. При пальпации передней и подвисочной поверхности тела верхней челюсти можно выявить костную ступеньку (выступ) в пределах кровоизлияния, т.е. по всему периметру тела челюсти. Однако при незначительном смещении отломка, когда вдоль щели перелома надкостница не разрывается, а также при выраженном посттравматическом отёке и гематоме пропальпировать ступеньку бывает достаточно сложно. Более чётко этот признак можно выявить даже при незначительном смещении отломка в области скулоальвеолярного гребня, так как профиль его достаточно хорошо контурируется. Симптом нагрузки положительный: надавливание на крючки крыловидных отростков клиновидной кости с обеих сторон, последние моляры или твёрдое нёбо сопровождается болевыми ощущениями по ходу щели перелома. Иногда при этом фронтальный участок отломка опускается вниз. Этот признак имеет большое диагностическое значение, так как он бывает положительным даже при отсутствии чётко определяемых костных выступов в типичных местах.
Для определения патологической подвижности отломка следует пальцами правой руки, захватив альвеолярный отросток во фронтальном отделе, аккуратно сместить предполагаемый отломок вперёд-назад. В зоне предполагаемой щели перелома, там, где пальпируется костный выступ (в области скулоальвеолярных гребней) можно ощутить подвижность отломка.
При покалывании иглой слизистой оболочки десны отмечается отсутствие или снижение болевой чувствительности в пределах всех зубов верхней челюсти. Это связано с травмой передних, средних и задних луночковых ветвей подглазничного нерва, проходящих в толще стенок верхней челюсти.
Перелом верхней челюсти по нижнему типу следует дифференцировать с переломом бокового отдела альвеолярного отростка верхней челюсти. Симптом нагрузки, проведённый по описанной выше методике, при переломе альвеолярного отростка будет отрицательным. Кровоизлияние в верхний свод преддверия рта при этом будет с одной стороны, а подвижность верхней челюсти отсутствует.
На рентгенограмме костей лицевого скелета в передней полуаксиальной проекции в вертикальном положении больного определяется нарушение целости стенок грушевидного отверстия и скулоальвеолярного гребня слева и справа, а также затемнение верхнечелюстных пазух вследствие кровоизлияния в них.
Таблица. Дифференциальная диагностика неогнестрельных переломов верхней челюсти со смещением (М.Б. Швырков, В.В. Афанасьев, В.С. Стародубцев)
Примечание: (+) - признак определяется всегда; (±) - признак может быть иногда; (-) - признак никогда не определяется.
Источник: Хирургическая стоматология : учебник (Афанасьев В. В. и др.); под общ. ред. В. В. Афанасьева. - М. : ГЭОТАР-Медиа, 2010
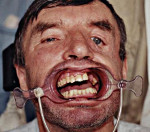
Перелом верхней челюсти – повреждение кости с нарушением ее целостности. При всех типах переломов верхней челюсти возникает отек мягких тканей околоротовой зоны. На коже лица обычно определяются ссадины, рваные раны. Высота лица удлиняется, горизонтальные параметры уплощаются. Локализация костных выступов, кровоизлияний соответствует уровню повреждения. Прикус нарушен. Мягкое небо смещается вниз. Постановка диагноза перелом верхней челюсти базируется на основании жалоб пациента, клинического осмотра, результатов КТ. До оказания специализированной помощи проводится временная иммобилизация. Основным методом лечения является остеосинтез титановыми минипластинами.
- Причины
- Классификация
- Симптомы переломов верхней челюсти
- Диагностика
- Лечение переломов верхней челюсти
- Цены на лечение
Общие сведения
Перелом верхней челюсти – патологическое состояние, возникающие при нарушении анатомической целостности кости. В 1901 году французский врач Rene Le Fort предложил наиболее полную классификацию переломов верхней челюсти. Переломы верхней челюсти составляют около 4% от всего числа повреждений челюстно-лицевой области. В превалирующем большинстве случаев пациентами становятся мужчины. Наиболее часто в стоматологии диагностируются средние переломы верхней челюсти (44%), сопровождающиеся разрывом слизистой и кровотечением. Закрытые переломы встречаются крайне редко. В 15 % случаев наблюдаются не изолированные, а сочетанные повреждения, при которых нарушение целостности определяют и в окружающих тканях.

Причины
Лицевой скелет состоит из 3 парных вертикальных комплексов – скуловерхнечелюстного, носоверхнечелюстного и крыловерхнечелюстного и одной непарной срединной перегородочносошниковой опоры. Между вертикальными линиями в горизонтальном направлении проходят альвеолярный отросток, орбита, надбровные дуги, которые совместно усиливают лицевой скелет. В результате высокоэнергетических повреждений (удар тяжелым предметом в лицо, падение, в случае ДТП) развиваются прогиб и коллапс этих поддерживающих структур, вследствие чего возникает перелом верхней челюсти.
Траектория перемещения отломанных фрагментов при переломе верхней челюсти зависит от травмирующей силы, места крепления жевательных мышц, площади отломка. Кзади поврежденный фрагмент смещается под воздействием кинетической энергии удара, вниз – в результате тяги мышц. Медиальные крыловидные мышцы способствуют неравномерному перемещению отломков в направлении книзу, вследствие чего задние фрагменты смещаются больше передних.
Классификация
Переломы верхней челюсти разделяют на 3 группы:
- Ле Фор 1 – нижний перелом верхней челюсти. Возникает при повреждении верхней губы в момент, когда челюсти разомкнуты. При этом альвеолярный отросток лишается опоры и остается открытым, в результате чего при ударе наблюдается отделение нижней части верхней челюсти от ее тела. Нарушение целостности выявляют и в участке нижних стенок гайморовых синусов.
- Ле Фор 2 – средний перелом верхней челюсти. Основная причина – сильный прямой удар в участок носовых костей при сомкнутых челюстях. Также 2 тип перелома верхней челюсти может возникнуть при отраженном повреждении подбородка, когда травмирующая сила передается на верхнюю челюсть через нижние зубы. При этом происходит отделение массива, включающего верхнечелюстную кость и кости носа.
- Ле Фор 3 – верхний перелом верхней челюсти. Возникает при травмировании участка орбиты или при косом ударе относительно вертикальных анатомических структур лицевого скелета. Поврежденный верхнечелюстно-скуловой комплекс отделяется от костей черепа. У пациентов присутствует характерная неврологическая симптоматика.
Симптомы переломов верхней челюсти
У пациентов с 3 типом перелома верхней челюсти выявляют припухлость верхней губы, нарушение носового дыхания. Основные жалобы сводятся к болезненности в участке травмированной челюсти, нарастании болевого синдрома при смыкании зубов. Если смещения отломка при переломе верхней челюсти нет – фиссурно-бугорковый контакт в норме. В результате перемещения поврежденного дистального участка вниз пациент указывает на наличие стороннего тела в горле. В зависимости от траектории смещения отломка может наблюдаться нарушение смыкания зубов в сагиттальной, трансверзальной или вертикальной плоскостях.
При переломе верхней челюсти по 2 типу кровоизлияние локализуется в тканях вокруг орбиты, в результате чего возникают хемоз, экзофтальм. Горизонтальные параметры лица уплощаются, вертикальные удлиняются. При сжатии зубов усиливается болезненность. При 2 типе перелома верхней челюсти снижается обоняние, появляется слезотечение. Язычок мягкого неба дислоцируется вниз.
Перелом верхней челюсти по типу Ле Фор 1 сочетается с повреждением костей основания черепа. У пациентов наблюдается выраженный отек тканей. Кровью пропитываются конъюнктива, склера, ткани периорбитального участка. Смещение язычка мягкого неба книзу вызывает першение в горле, тошноту. Дислокация кзади верхней челюсти может привести к механической асфиксии вследствие перекрытия дыхательных путей. При повреждении зрительного и глазодвигательного нервов нарушается зрение, может развиться косоглазие.
Диагностика
При внеротовом осмотре пациентов с 3 типом перелома верхней челюсти выявляют нарушение целостности скулоальвеолярных гребней: отек тканей, ссадины, увеличение вертикальных параметров лица. На границе перехода неподвижной слизистой альвеолярного отростка в подвижную, а также на твердом небе диагностируют кровоизлияния. Смещение поврежденных отделов при переломе верхней челюсти приводит к разрыву слизистой. Дислокация заднего фрагмента вниз является причиной удлинения мягкого неба.
В ходе пальпаторного обследования на альвеолярном отростке определяют неровности, западения. При надавливании на крючки крыловидных отростков пациент ощущает болезненность в зоне, соответствующей линии перелома верхней челюсти. Чаще наблюдается дизокклюзия в переднем участке, реже диагностируют патологии прикуса по трансверзали и сагиттали. Касание кончиком зонда слизистой оболочки альвеолярного отростка пациент не ощущает, что говорит о потере болевой чувствительности. На КТ при переломе верхней челюсти 3 типа выявляют участки нарушения целостности в зонах грушевидной апертуры и скулоальвеолярных гребней, снижение прозрачности гайморовых синусов.
При переломе верхней челюсти по 2 типу симптом очков положительный – периорбитальная зона сразу после повреждения пропитывается кровью. Наблюдаются хемоз, экзофтальм, слезотечение. Болевая чувствительность кожи в участках, соответствующих уровню повреждения, снижена. В переднем отделе, как правило, дизокклюзия. В ходе пальпаторного обследования врач-стоматолог определяет подвижность верхнечелюстной кости на границе с глазницей, в участке скулоальвеолярного гребня, а также в области шва, соединяющего лобную кость с верхней челюстью. Эти же изменения удается диагностировать при проведении рентгенографического исследования.
При переломе верхней челюсти по 1 типу наблюдаются диплопия, хемоз, экзофтальм, субконъюнктивальные геморрагии, отек век. Если пациент лежит, выявляют энофтальм. В сидячем положении диплопия усиливается, при смыкании зубов уменьшается. Пальпаторно при верхнем переломе верхней челюсти удается выявить неровность в участках лобноверхнечелюстного, а также скулолобного швов, скуловой дуги. Проба нагрузки положительная. На компьютерной томографии обнаруживают нарушение целостности в участке корня носа, скуловой дуги, лобно-скулового шва, клиновидной кости. Диагностическим тестом, определяющим наличие ринореи, является проба носового платка. После высыхания структура ткани, пропитанной ликвором, остается неизменной. Если платок стал жестким, значит, ликвореи нет, с носовых ходов выделяется серозное содержимое.
Дифференцировать перелом верхней челюсти необходимо с другими повреждениями костей челюстно-лицевого скелета. Все пациенты должны быть обследованы челюстно-лицевым хирургом, а также невропатологом. При повреждении гайморовых пазух, зрительного нерва, костей черепа лечение проводят совместно с нейрохирургом, реаниматологом, офтальмологом, оториноларингологом.
Лечение переломов верхней челюсти
Лечение переломов верхней челюсти состоит из этапов репозиции, фиксации отломков, иммобилизации кости. При транспортировании пациента в специализированное учреждение на лобную кость и подбородок накладывают бинтовые повязки для обеспечения временной фиксации челюстно-лицевого комплекса. Краниофасциальное крепление при переломе верхней челюсти подразумевает использование назубных шин вместе с подковообразной скобой, которую устанавливают в области лобной кости.
При хирургическом способе лечения переломов верхней челюсти производят репозицию поврежденных отломков с их последующей фиксацией к здоровым костям лицевого скелета. Наиболее распространенным способом остеосинтеза является использование проволочных швов и титановых минипластин, соединяющих поврежденные и неподвижные кости челюстно-лицевого участка. При переломах верхней челюсти по 2 и 3 типам титановый винт вводят в скуловую кость, так как именно эта кость является близлежащей опорой для поврежденного отломка.
Доступ производят по переходной складке в проекции перелома верхней челюсти. Отслаивают слизисто-надкостничный лоскут, скелетируя фрагменты кости. Титановые винты вкручивают в скуловую кость и в альвеолярный отросток между большими коренными зубами под углом 90 градусов к линии перелома. После выполнения репозиции отломков винты соединяют между собой с помощью титановой проволоки, концы которой скручивают. После укладки слизисто-надкостничного лоскута рану ушивают.
При переломе верхней челюсти по 3 типу разрез делают по линии наружного края орбиты. Отслаивают лоскут в участке скулового отростка лобной кости, вводят титановый винт. Лигатуру проводят вокруг головки минипластины и под скуловой костью, выводят в преддверье ротовой полости между молярами, где фиксируют к головке второго вкрученного винта. При своевременно начатом лечении перелома верхней челюсти прогноз благоприятный. Формирование костной мозоли происходит в течение 2 месяцев. Посттравматические отеки рассасываются на протяжении 7 дней, субконъюнктивальные геморрагии удерживаются несколько недель. При позднем обращении возникает неправильное сращение отломков. В таком случае нужно проводить репозицию фрагментов кости после возобновления линии перелома верхней челюсти.
Верхняя челюсть – крупная парная кость лицевой части черепа. Она занимает центральное положение на лице и участвует в формировании стенок глазницы, полостей носа и рта. Травмы этой кости встречаются в 5% клинических случаев. Они существенно осложняют жизнь и грозят инвалидностью и опасными осложнениями, в числе которых – менингит, поражение костных тканей.
В медицинской практике принята классификация переломов верхней челюсти по Лефору, названной по имени французского медика начала XX столетия. Этот специалист выделил 3 типа переломов разного характера.
Причины
Обычно с переломом ВЧ сталкиваются лица мужского пола в результате драк, грубого физического воздействия. Травму провоцируют также ДТП, аварии, неудачные падения. К располагающим факторам относят:
- анатомия кости, формирующей челюсть;
- выступающий подбородок;
- езда на мотоцикле и горном велосипеде без шлема, который смягчает удар при падении;
- занятия боксом, вольной, греко-римской борьбой и некоторыми другими видами единоборств;
- недостаточный рацион, употребление алкоголя и другие вредные привычки.
Классификация по Лефору
- Лефор 1. Перелом верхней части ВЧ. Наблюдается при косом ударе относительно вертикальных анатомических структур скелета или травмировании орбиты. При этом происходит отхождение верхнечелюстно-скулового комплекса.
- Лефор 2. Перелом среднего участка ВЧ. Следствие прямого удара в носовую кость при сомкнутой челюсти. Возникает также при отраженном повреждении подбородка. В этом случае ударная мощь передается верхней челюсти через нижние зубы.
- Лефор 3. Перелом нижнего отдела ВЧ. Возможен при поражении верхней губы в тот момент, когда разомкнуты нижние челюсти. Лишаясь опоры, открывается альвеолярный отросток, и при ударе происходит отделение нижней части челюсти от общей кости. Потеря целостности отмечается также в зоне стенок гайморовых пазух.
Симптоматика
По классификации Лефора для каждого типа перелома характерны свои симптомы. Они служат опорой для медиков при постановке окончательного диагноза. Для перелома первого типа свойственно:
- отечность, округление лица;
- ощущение, что в горле находится инородное тело;
- трудности при глотании, открытии рта;
- кровоизлияние в зоне глаз;
- смещение глазных яблок;
- нарушение зрения;
- хруст отломков кости в районе глазниц при пальпации.
При переломе второго типа наблюдается:
Перелом третьего типа (по Лефору) сопровождают такие симптомы:
- сложности при открытии рта, еде, разговоре;
- отечность нижней части лица, губ;
- деформация прикуса;
- сильная боль в зоне носа;
- сглаживание носогубной складки.
Диагностика
Когда характер и последствия травмы челюсти не ясны, важно грамотно оказать первую помощь. Она заключается в таких мероприятиях:
- остановка кровотечения (если патология открытого характера);
- расположение пострадавшего на боку, для предотвращения перекрытия дыхательных путей;
- крепление верхней и нижней челюсти не тугой повязкой;
- охлаждение льдом пораженной зоны;
- транспортировка в стационар.
По показаниям проводятся панорамные рентгеновские снимки (ортопантомография), компьютерная томография пораженной области. Обязателен осмотр стоматологом. Он определяет повреждения слизистой, неба, изменения кости.
Лечение перелома
Лечение переломов верхней челюсти зависит от характера травмы. Подбираются консервативный или оперативный методы. При травме без смещения кость фиксируют повязкой, назначают лекарства. При патологиях со смещением необходима репозиция обломков и контроль правильного сращивания костей. Переломы верхнечелюстной пазухи заживают самостоятельно, без оперативного вмешательства. При травмировании наружных стенок оценивается характер патологии, терапия не всегда только консервативная.
Сколько лечат перелом ВЧ? Средняя продолжительность больничного листа составляет 65 суток. Эта цифра может изменяться в зависимости от типа травмы. При переломе первой степени это около 55 дней, при второй – 65, при третьей – 75. При сочетании травмы с другими переломами костей лица восстановление занимает 120 суток и больше.
При повреждении костей лица назначают препараты с кальцием и витамином Д. Среди них – Остеогенон, Структум, Кальций 3D Никомед. Местно прописывают гели и мази с противовоспалительным эффектом. Среди них – Лиотон, Гепариновая, Вольтарен, Диклак. Для предотвращения воспалений в тканях назначают антибиотикотерапию. Обычно выписывают Цефтриаксон и Ципрофлоксацин в виде инъекций.
Проводится под контролем ортопедов и челюстно-лицевых хирургов. Схема лечения классическая. Она включает:
При травмировании скуловой дуги, верхнечелюстной пазухи, сложных поражениях костей возможно оперативное вмешательство. Отломки устанавливаются на анатомическое место и фиксируются вместе со здоровыми костями черепа. Операция остеосинтеза проходит с использованием проволочных швов и титановых микропластин. Травмированные альвеолярные отростки фиксируются посредством серкляжной проволоки.
Восстановление после лечения
Реабилитационные мероприятия и неукоснительное соблюдение врачебных рекомендаций ускоряют восстановление после переломов ВЧ. Назначаются физиотерапия, медикаментозное лечение и физические упражнения, как показано в таблице.
| Вид терапии | Цель | Особенности |
| Медикаментозная | Снимает болевой синдром, отек, способствует восполнению нужных минералов, формированию костной мозоли | Препараты могут быть в форме таблеток и растворов для инъекций |
| Физиопроцедуры | Ускоряют заживление тканей, нормализуют кровоток и обменные процессы | Магнитотерапия, УВЧ, электрофорез |
| Гимнастика | Укрепляет мышечный аппарат, восстанавливает функции глотания, жевания, речь | Нагрузки необходимы через 4 недели после травмы верхней челюсти. Их объем и интенсивность постепенно нарастают |
| Правильное питание | Обеспечить организм необходимыми витаминами, энергией, не нагружая мышцы лица | Используются протертые, жидкие блюда с температурой 36-50 градусов. Приходится есть через трубочку |
Как быть в каждой конкретной ситуации при переломе ВЧ, знает только специалист. От его опыта и квалификации зависит успех лечения. Важно помнить, что сложные и открытые переломы могут приводить к деформации лица. Черты меняются не в лучшую сторону, и нередко пациентам приходится обращаться к пластическим хирургам.
Что такое перелом верхней челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Горбань Виталия Валерьевича, стоматолога-хирурга со стажем в 8 лет.

Определение болезни. Причины заболевания
Перелом верхней челюсти — это полное или частичное нарушение анатомической целостности верхней челюсти под действием нагрузки, превышающей её прочность.
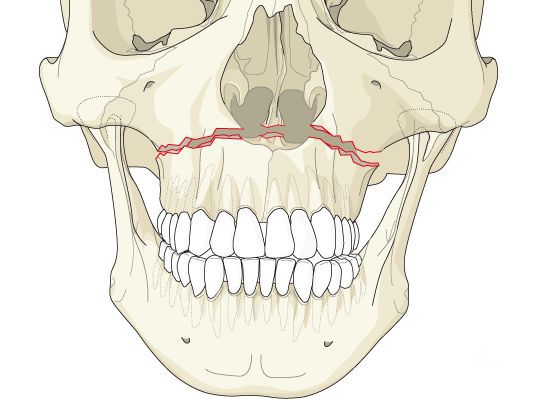
Самая частая причина переломов — влияние травмирующих агентов [1] [2] [3] . На второе место следует поставить хирургические переломы верхней челюсти при проведении операций по нормализации прикуса и изменению пропорций лица [4] [5] [9] [10] [11] .
Переломы верхней челюсти не настолько частая патология, как переломы нижней челюсти. Это связано в тем, что верхняя челюсть не самая "легкодоступная" для ударов часть лица. Так, видный травматолог П.З. Аржанцев приводит данные статистики: травмы верхней челюсти составляют 3,3 % случаев от всех травм челюстно-лицевой области [6] [7] [8] . Чаще всего с этой ситуацией сталкиваются молодые мужчины, ведущие активный образ жизни, и спортсмены, занимающиеся контактными единоборствами.
Одной из самых частых причин локализованных переломов верхней челюсти являются бытовые травмы. Основной причиной сочетанных повреждений являются дорожно-транспортные происшествия и катастрофы. Также перелом верхней челюсти может произойти при огнестрельных ранениях, однако в мирное время такие случаи встречаются довольно редко.
Симптомы перелома верхней челюсти
Симптомы переломов верхней челюсти определяются характеристиками травмы. Например, возможен отёк и гематомы мягких тканей средней трети лица, боль (в покое и при смыкании зубов), подвижность верхней челюсти и/или верхней челюсти и костей средней зоны лица (зависит от уровня перелома), онемение кожи подглазничных областей, слизистой нёба, слизистой альвеолярного отростка, подкожная эмфизема (скопление воздуха), носовые кровотечения и кровотечения из разрывов слизистой полости рта, деформации средней зоны лица различной выраженности.
В более тяжёлых случаях — симптом "очков" (гематомы вокруг глаз), ликворея (истечение цереброспинальной жидкости из отверстий в твёрдой мозговой оболочке, образовавшихся при переломе основания черепа) [3] . Еще один распространённый симптом — нарушение прикуса: те или иные нарушения прикуса наблюдаются в большинстве случаев переломов верхней челюсти.
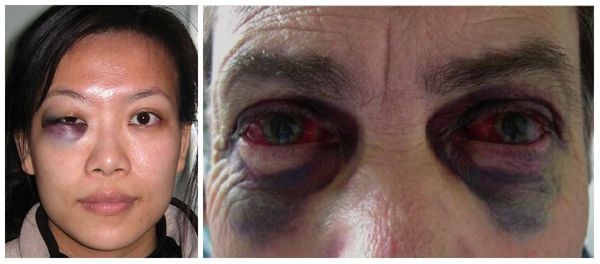
Очень часто перелом верхней челюсти сопровождается сотрясением головного мозга. Основными симптомами сотрясения являются: кратковременный эпизод потери сознания, головная боль, головокружение, тошнота, часто возникает рвота, шум в ушах, появляется потливость, нарушается сон. Жизненно важные функции не нарушаются.
Симптомы переломов прогрессируют в первые минуты и часы после травмы. При сочетании перелома верхней челюсти с переломом основания черепа могут отмечаться нарушения обоняния. Ощущение инородного тела в горле — не самый явный симптом — может возникать при значительном смещении верхней челюсти кзади, в сторону носо- и ротоглотки. При таких дислокациях больные чаще жалуются на нарушение проходимости верхних дыхательных путей.
Патогенез перелома верхней челюсти
Чтобы понимать, как ломается верхняя челюсть следует сначала остановиться на её анатомии. Верхняя челюсть (лат. maxilla) — парная кость, которая у взрослого человека представляет собой единую систему. Она имеет две больших полости (верхнечелюстные пазухи) и участвует в формировании ещё трёх полостей — глазницы и полости носа. По своему строению это ажурная, тонкая структура, находящаяся в передне-средней части черепа.
Она соединена с другими костями лицевого скелета и основания черепа: скуловой, лобной, носовой, слёзной, решётчатой, клиновидной, нёбной.
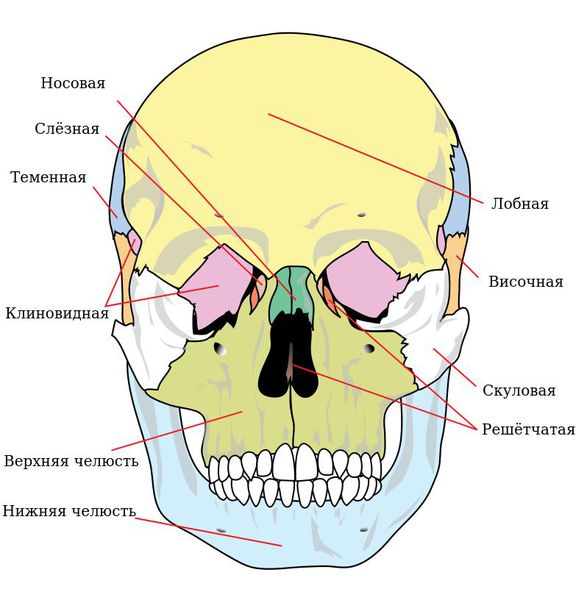
Выделяют так называемые отростки верхней челюсти: скуловой отросток (соединяется со скуловой костью и формирует ширину лица ), лобный отросток (формирует плавность профиля спинки носа и опосредованно участвует в формировании очертаний глазниц), нёбный отросток (формирует твёрдое небо, срастается по средней линии нёбного шва с противоположной верхнечелюстной костью) и альвеолярный отросток (содержит в себе зубы).
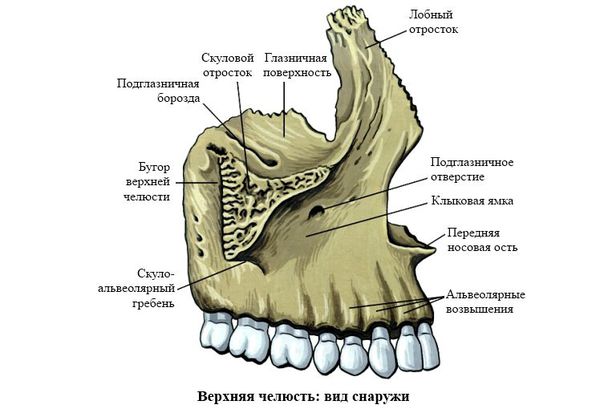
Верхняя челюсть представляет собой достаточно прочную структуру, благодаря местам особой прочности — контрфорсам, которые представляют собой костные утолщения. Различают лобно-носовой, альвеолярно-скуловой, крыловидно-нёбный и нёбный контрфорсы. Забегая вперёд, стоит сказать, что при оперативном лечении переломов верхней челюсти эти "линии" используются для надёжной, ригидной фиксации (остеосинтеза) повреждённых костей.
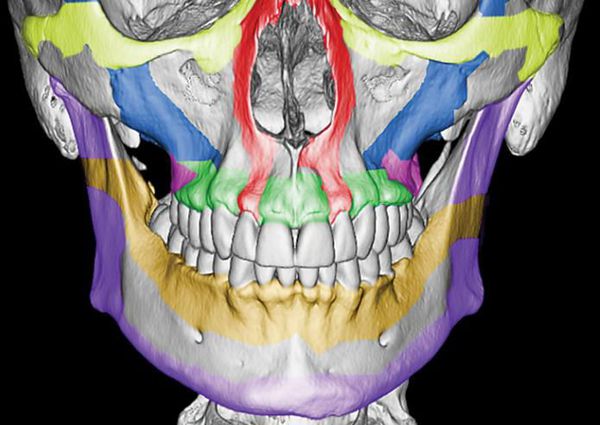
Однако в строении верхней челюсти есть и участки сниженной прочности. Они находятся вдоль швов, соединяющих верхнюю челюсть с другими костями лицевого скелета, а также с костями основания черепа.Таким образом, можно понять, что при чрезмерном механическом воздействии верхняя челюсть чаще всего ломается именно в местах перехода от прочных участков к слабым или просто в слабых местах [4] .
По этой причине линия перелома часто проходит не строго по анатомическим границам верхней челюсти, а смещается на соседние, связанные с ней кости. Это объясняет, почему в практике челюстно-лицевых хирургов встречаются не столько переломы самой верхней челюсти, сколько её "выламывание" с фрагментами других костей лица и основания черепа.
Классификация и стадии развития перелома верхней челюсти
Чаще всего переломы классифицируют по Рене Ле Фору. Этот французский хирург систематизировал и описал формирующиеся повреждения костей средней зоны лица экспериментально: на головы свежих человеческих трупов он оказывал разные по направлению и силе воздействия по типу тупой травмы. Именно так и было обнаружено, что большинство линий переломов проходит по трём типам [1] :
- | тип — нижний, или горизонтальный тип, перелом Герена — Ле Фора. Перелом проходит над альвеолярным отростком и нёбным отростком через боковую и переднюю поверхности верхней челюсти, от крыловидных отростков основной кости к краю грушевидного отверстия.
- || тип — средний, или пирамидальный перелом, суборбитальный перелом. Линия перелома проходит через корень носа, внутреннюю стенку глазницы и далее — через нижнеглазничную щель кпереди по нижней стенке глазницы к месту альвеолярно-скулового контрфорса с переломом крыловидных отростков. Проще говоря, верхняя челюсть единым блоком "отсоединяется" от остальных костей средней зоны лица.
- ||| тип — верхний тип (поперечный, суббазальный, он же черепно-лицевое разъединение). Самый грозный вид перелома верхней челюсти, когда происходит отрыв верхней челюсти вместе со скуловыми костями от мозгового черепа. Как правило сочетается с тяжёлыми повреждениями головного мозга [3] .
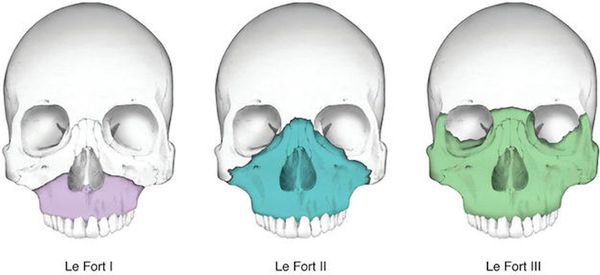
Отличительные признаки каждого типа проявляются по уровню подвижности фрагментов, тяжести состояния больного и данным дополнительных методов исследования (компьютерной томографии).
Помимо классификации Ле Фора существует классификация переломов по Вассмунду, которая отличается лишь отсутствием в линии перелома костей носа. Различают также изолированные переломы отростков, поверхностей и частей верхней челюсти. Однако каждый челюстно-лицевой хирург, занимающийся травматологией, знает, что в жизни всё происходит не совсем так, как написано в книгах. Очень часто верхняя челюсть ломается по другим схемам. Поэтому, готовясь оперировать пациента, хирурги сталкиваются с очень трудоёмкой задачей — им необходимо понять, как собрать этот многооскольчатый "конструктор" с максимальным восстановлением анатомии и функции челюсти через минимальные разрезы с минимальным нарушением кровоснабжения и максимальной стабильностью.
Осложнения перелома верхней челюсти
Все осложнения, связанные с переломами верхней челюсти, можно разделить на ранние и отсроченные.
К ранним осложнениям стоит отнести: кровотечения, развитие подкожной эмфиземы, нарушение прикуса, потерю зубов.
Поздние осложнения переломов более многообразны. Во многом развитие поздних осложнений зависит от характера полученной травмы, уровня перелома и своевременности оказанной помощи. Самыми частыми осложнениями являются:
- формирование посттравматических деформаций средней зоны лица;
- нарушения прикуса;
- несращение переломов челюсти;
- развитие хронических верхнечелюстных синуситов из-за нарушения целостности слизистой пазух и нарушения дренажной функции пазух;
- нарушение носового дыхания;
- формирование стойких невритов (воспаления нервов) подглазничных нервов из-за ущемления рубцово-изменёнными отломками сосудисто-нервных пучков. При этом утрачивается чувствительность кожи подглазничной области, слизистой полости рта и зубов в зоне иннервации подглазничного нерва.
Самым грозным осложнением высокого перелома верхней челюсти сочетанного с переломом черепа является ликворея (истечение ц ереброспинальной жидкости ). Кости основания черепа плотно связаны с твёрдой мозговой оболочкой и при нарушении её целостности требуется серьёзное лечение пациента совместно с нейрохирургами. Истечение ликвора из полости черепа может происходить через слуховые проходы, но чаще — через полость носа [3] .
К редким осложнениям следует отнести развитие менингита (воспаления мозговых оболочек) и других внутричерепных воспалительных осложнений.

Однако самыми частыми осложнениями переломов верхней челюсти являются стойкие нарушения прикуса и асимметрии лица — следствие несвоевременного обращения пациентов к врачу и неправильного сращения отломков. Самый эффективный способ борьбы с осложнениями — при получении травмы и особенно при подозрении на перелом верхней челюсти необходимо своевременно обратиться к челюстно-лицевым хирургам или медработникам других специальностей.
Диагностика перелома верхней челюсти
Правильная постановка диагноза базируется на сборе анамнеза, осмотре и рентгенологической картине.
При осмотре может определяться:
- подвижность фрагментов верхней челюсти или всего верхнечелюстного комплекса;
- "ступеньки" из-за смещения костных фрагментов при прощупывании верхней челюсти через кожу;
- нарушение чувствительности кожи подглазничных областей, зубов и слизистой полости рта;
- кровотечение из носа или полости рта;
- нарушения зрения (двоение в глазах);
- нарушения движения глазного яблока;
- "симптом верхнеглазничной щели" при высоких переломах верхней челюсти в сочетании с нарушением целостности глазницы: отсутствие движений глазного яблока, опущение верхнего века, отсутствие чувствительности верхнего века и кожи лба, расширение зрачка;
- экзофтальм (смещение глазного яблока вперёд );
- звуки "потрескивания" в области линии перелома при смыкании зубов;
- нарушение носового дыхания.
Симптоматика переломов костей средней зоны лица многообразна, поэтому для постановки точного диагноза требуется выполнение рентгенологической диагностики. Самым современным и точным методом является компьютерная томография . С её помощью челюстно-лицевой хирург имеет возможность точно определить локализацию линии разъединения костных фрагментов и тип перелома, выбрать наиболее адекватную и малотравматичную тактику лечения [11] .
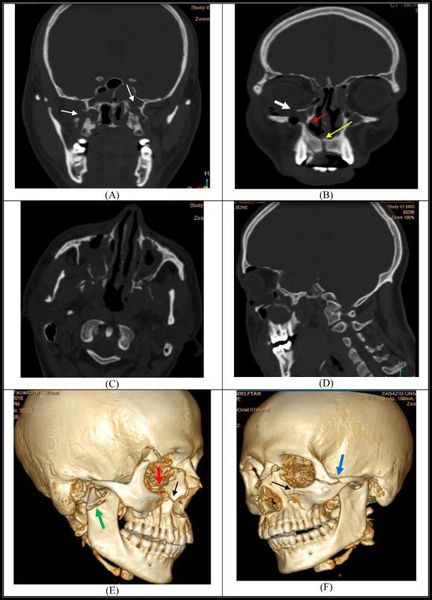
При подозрении на перелом верхней челюсти обязательна консультация невролога, так как в абсолютном большинстве случаев нарушение целостности костей лицевого скелета сопровождается сотрясением головного мозга. При констатации перелома основания черепа пациента обязательно должен осмотреть нейрохирург, офтальмолог, терапевт и иногда лор-специалист. При сочетанных травмах (например при ДТП) привлекаются общие хирурги, травматологи.
Лечение перелома верхней челюсти
При оказании доврачебной помощи пациенту нужно остановить кровотечение, предупредить аспирацию ( проникновение в дыхательные пути) крови и рвотных масс. Если нижняя челюсть не пострадала и имеется достаточное количество зубов на обеих челюстях, необходимо наложить пращевидную повязку, прижав нижнюю челюсть к верхней или выполнить иммобилизацию (обездвиживание) жёсткой подбородочной пращой [4] .
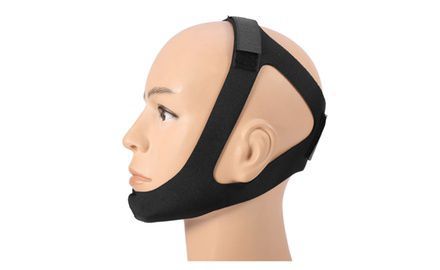
При рисках нарушения дыхания требуется немедленное введение воздуховода для сохранения проводимости дыхательных путей [1] . Кроме того, необходимо провести обезболивание и быструю транспортировку больного в специализированные медучреждения. Самое важное на этом этапе — сохранить жизнь и здоровье пациента.
Существует множество методов нехирургического лечения переломов верхней челюсти, например, разного типа повязки и наружные фиксации, которые в настоящее время практически не применяются.
Самым частым методом ортопедического лечения переломов является двучелюстное шинирование — наложение на зубные ряды шин-скоб с репозицией отломков и фиксацией прикуса в привычном для больного положении. Этот метод консервативен и малотравматичен, но в ряде случаев не позволяет получить хорошей фиксации фрагментов верхней челюсти, особенно при высоких и сложных переломах. В среднем при переломах верхней челюсти требуется обездвиживание и ограничение жевательной нагрузки на срок 4-5 недель.
Самым современным и адекватным методом лечения на данный момент является остеосинтез (фиксация титановыми накостными конструкциями) переломов верхней челюсти. Это хирургическое вмешательство, выполняемое из внутриротовых разрезов. При таком варианте лечения можно точно сопоставить и зафиксировать фрагменты для создания условий их сращения [7] .
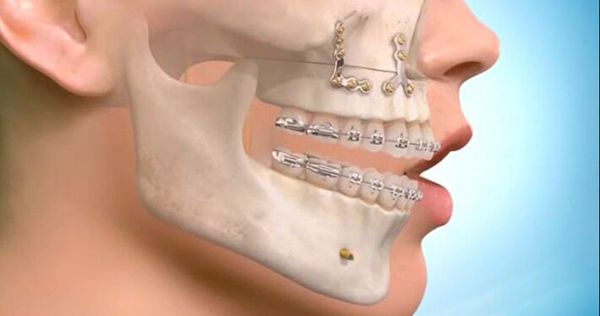
При лечении высоких переломов также используется коронарный доступ, который позволяет создать косметичный и широкий доступ к костям всей средней зоны лица и глазницам [5] . Своевременное выполнение остеосинтеза позволяет предотвратить поздние послеоперационные осложнения, облегчить реабилитацию пациента и ускорить сроки выздоровления.
Переломы с грубыми нарушениями целостности верхней челюсти и значительными смещениями отломков в сторону глотки рекомендуется лечить хирургическими методами. Однозначного мнения относительно других видов переломов нет — тактика диктуется состоянием больного и конкретной клинической ситуацией.
Стоит отметить, что очень важно постоянное ношение межчелюстной фиксации для плотного контакта фрагментов и исключения их подвижности, особенно под действием жевательной нагрузки [9] . Также необходимы качественная гигиена полости рта и наблюдение пациента у челюстно-лицевого хирурга
Восстановление после переломов занимает от четырёх до шести недель, в зависимости от характера перелома, особенностей организма пациента и метода лечения.
Пациенты с переломами верхней челюсти на ранних сроках должны питаться жидкой пищей, на самых поздних сроках — мягкой. Приём жёсткой пищи и активное жевание следует ограничить. Остальные рекомендации даются исходя из общесоматических и неврологических нарушений (постельный режим и т. д.).
Прогноз. Профилактика
Прогноз перелома верхней челюсти — относительно благоприятный. Самыми неприятными из осложнений, бесспорно, являются неврологические. Практически всегда эти осложнения связаны с несвоевременным обращением пациента за медицинской помощью или с отсутствием динамического наблюдения за пациентом.
Правильно подобранное и своевременно оказанное лечение, контроль пациентов в динамике — ключ к минимизации осложнений и благоприятной реабилитации пациентов.
Самая лучшая профилактика любых переломов челюстей — сведение к нулю возможных причин возникновения переломов и своевременность обращения пациента к доктору. Возможные осложнения лечения близки по сути к осложнениям самих переломов.
Рекомендация от хирурга: избегать ударов в область челюсти и пристёгиваться в автомобилях — уже на скорости 40 км/ч ударная сила может привести к перелому верхней челюсти.
Читайте также:


