Перелом челюсти лечение титановыми пластинами
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Анализ послеоперационных осложнений и эффективности 3D минипластин для фиксации отломков нижней челюсти
Последние десятилетия особенно актуальным вопросом является изобретение способа фиксации фрагментов при переломах, который позволит кратчайшую реабилитацию пациентов, и максимально быстрое возвращение функциональной полноценности поврежденного органа.
Хирургическое лечение переломов нижней челюсти заключается в получении внутриротового или внеротового доступа к отломкам, прямой остеосинтез проволокой, шурупами с квадратной головкой и пластинами.
В течение долго времени разрабатывались различные методики остеосинтеза с помощью пластин АО, минипластин, резорбируемых пластин и винтов. Применение минипластин, устанавливаемых внутриротовым доступом, получило широкое распространение в лечении переломов нижней челюсти. Безосколочные симфизальные и парасимфизальные переломы, а также мыщелковые переломы могут быть лечены с использованием двух минипластин.
В последнее время были разработаны модификации минипластин, титановых 3D систем, которые позволяют получить весьма удовлетворительные результаты при полужесткой фиксации с меньшей компрессией тканей.
3D минипластины, впервые представленные Mustafa Farmand в 1992 году, имеют четкие преимущества в создании трехмерной системы стабилизирования отломков и остеосинтеза.
Новая разработанная система 3D пластин обладает преимуществами и по отношению к обычным минипластинам. Система 3D минипластин использует пластины и винты меньших размеров, чем в стандартной технике. Кроме того, в клинических ситуациях, когда для остеосинтеза требуется 2 обычные пластины – достаточно применение всего одной 3D пластины. Таким образом, используется меньшее количество инородного материала, что сокращает время операции и в целом стоимость лечения.
Материалы и методы
Было проведено исследование с привлечением пациентов кафедры челюстно-лицевой хирургии исследовательского центра Moradabad, поступивших с диагнозом перелом нижней челюсти в период с 2009 по 2011.
Отобрано 40 пациентов без особенностей в истории болезни. Лечение осуществлялось открытой репозицией и фиксацией отломков титановыми 3D минипластинами.
Представленное исследование проводилось с целью выявления эффективности и послеоперационных осложнений при использовании 3D минипластин. Все пациенты были разделены на следующие группы: (а) безосколочные, неинфицированные переломы нижней челюсти в области симфиза, парасимфиза, тела и угла и (b) переломы с показаниями для открытой репозиции. Критерии для исключения: осколочные, инфицированные переломы нижней челюсти, пациенты детского возраста (младше 12 лет) и старческого возраста с беззубыми челюстями.
Метод исследования
Перед началом исследования было получено письменное согласие всех участников. Составлены детальные истории болезни, процесс лечения проводился под наблюдением одного хирурга. Проведены все стандартные клинические, радиологические и гематологические исследования с занесением результатов в истории болезни. Перед оперативным вмешательством осуществлена профгигиена полости рта и наложение кламерной проволоки ERICH ARCH BAR.
Процесс лечения
Титановая 3D 2.0 мм минипластина
В исследовании использовалась титановая 3D пластина прямоугольной или квадратной формы с 4-мя отверстиями производства AO или Orthomax. Для остеосинтеза переломов в области симфиза, парасимфиза, тела, а также угла нижней челюсти применялась всего одна указанная пластина, фиксация которой проводилась 6,0 мм и 8,0 мм шурупами. В области парасифиза и тела 3D пластина размещалась выше уровня нижнечелюстного канала. Сначала фиксировали шурупы по нижнему краю, затем- по верхнему. В зависимости от индивидуальных случаев использовалась как местная, так и общая анестезия (Фото 1 и 2). После получения адекватного доступа к отломкам провели санацию и кюретаж раневой поверхности. Осуществили репозицию отломков и челюсти зафиксировали. На поверхность наложили 3D минипластину так, чтобы ее горизонтальная боковина располагалась перпендикулярно линии перелома, а вертикальная боковина - параллельно (Фото 3 и 4). После завершения данной процедуры иммобилизация с челюстей снята, кроме зоны перелома, и проверено окклюзионное соотношение (Фото 5). Фиксированные отломки пропальпированы на предмет правильной репозиции и фиксации. В послеоперационном периоде иммобилизацию челюстей не использовали ни у одного из пациентов. После достижения гемостаза, разрез ушит. Всем пациентам назначены антибиотики и анальгетики на 7 дней и щадящая диета на 30 дней. Поддерживание гигиены полости рта рекомендовано 0,2% раствором хлоргексидина.
Фото 1. Окклюзия до операции
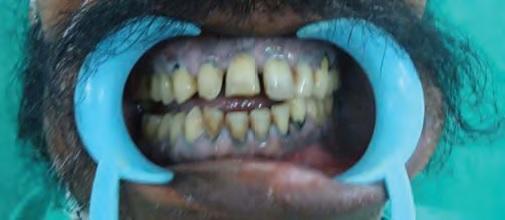
Фото 2. ОПГ до операции
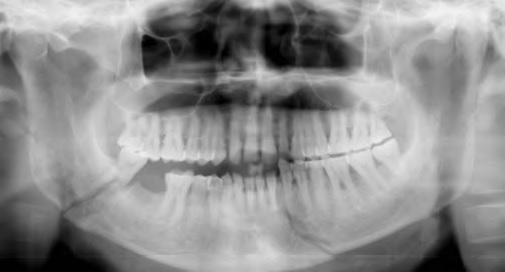
Фото 3. Титановые минипластины в парасимфизальной области
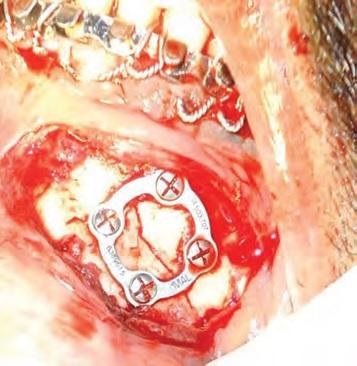
Фото 4. Титановые минипластины в области угла нижней челюсти
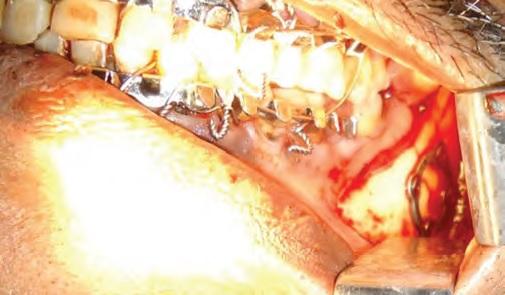
Фото 5. Окклюзия после операции
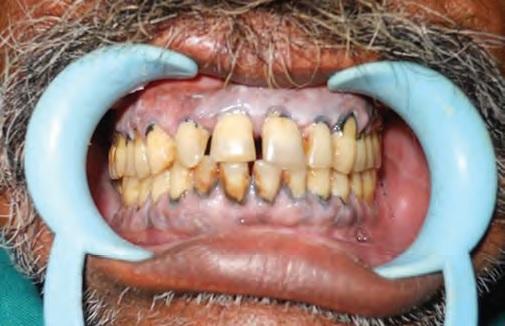
Фото 6. ОПГ после операции (8-я неделя)
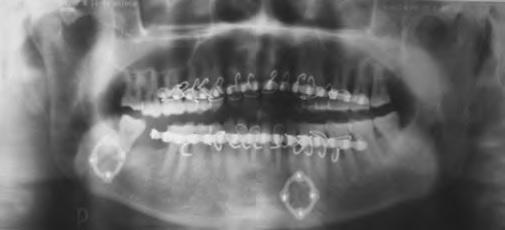
Фото 7. ОПГ после операции (12-я неделя)
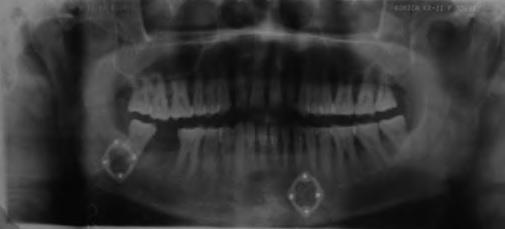
Изначально все пациенты находились под внимательным наблюдением каждую неделю в течение месяца, затем осмотрены на 8-й и 12-й неделях после операции. Все наблюдения и показатели регистрировались в истории болезни. Ортопантомограмма выполнена насколько это было возможно ранее после вмешательства, а также на 8-й и 12-й неделях выздоровления (Фото 7). Дополнительное рентгенологическое исследование назначалось по наличию показаний.
Оценка наблюдений
Производилась оценка исходя из локализации, типа и количества отломков, наличия зуба в линии перелома, времени, прошедшего с момента получения травмы, длительности оперативного вмешательства, подвижности после фиксации, до и послеоперационного соотношения челюстей, адекватной репозиции на рентгеновских снимках и каких-либо послеоперационных осложнений.
Критерии
Во время операции.
Адекватность фиксации отломков: адекватность фиксации отломков проверялась сразу же после проведения фиксации путем клинических манипуляций в трех направлениях. В случаях адекватной фиксации лечение заканчивалось, в случаях же неадекватной фиксации – вмешательство продолжалось.
а) Рентгенологическое исследование:
Рентгеновские снимки выполнялись в течение нескольких часов после операции, а затем на 8-й и 12-й неделях восстановительного периода, так как, считается, что заживление перелома происходит в среднем с течение 3 месяцев.
Оценка в течение 12 недель
1.Инфекция: инфицирование раны регистрировалось при соответствующих результатах БАК посева.
2.Расхождение краев раны: проведение осмотра
3.Нарушенная окклюзия: осмотр и жалобы пациента
4.Парестезия: осмотр и жалобы пациента
5.Состояние пластины: осмотр и рентгенологическое обследование
6.Стабильность 3D пластины: выявление в ходе клинического наблюдения
Все обнаруженные осложнения фиксировались в истории болезни. Указанные выше параметры оценивались у каждого отдельного пациента, а в конце восстановительного периода сравнивались между группами.
Статистический анализ был осуществлен с помощью программного обеспечения SPSS version 15.0. Полученные результаты представлены в % и средних значений со стандартным отклонением. Применены следующие статистические формулы: для получения средней величины все отдельно взятые наблюдения были сложены и затем разделены на количество человек. Сумма обозначалась знаком 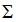
, индивидуальные наблюдения X, число обследований n и средняя X
Критерий Хи-квадрат: (формула), где
O = наблюдаемая частота и E = ожидаемая частота
Перелом челюсти это повреждение челюсти при котором нарушается её целостность. Чаще всего перелом может быть получен в результате бытовой или спортивной травмы.
Жалобы и симптомы при переломах челюстей
Казалось бы, любой перелом одинаково неприятен. Особенно если его последствия оказываются у всех на виду и деформируют лицо. Но все же перелом челюсти опаснее прочих травм, потому что кроме проблем в области эстетики тянет за собой еще несколько терапевтических и психологических.
Не спутать перелом с ушибом позволят очевидные признаки. И это не только и не столько кривая челюсть.
Во-первых, к симптомам перелома относится внушительный отек, который искажает симметрию лица. При переломе он гораздо горячее наощупь, чем кожа вокруг.
Во-вторых, заметный в мягких тканях сгусток крови (при закрытом переломе) или кровь во рту (при открытом).
В-третьих, конечно, болевые ощущения, которые усиливаются при разговоре, изменение прикуса и повышение чувствительности зубов.
Приметы довольно редкого перелома верхней челюсти еще показательнее: это онемение и гематомы под глазами, носовое кровотечение и нарущение обоняния. При этом виде фрактур часть верхней челюсти оторвана от основания черепа, а линия разлома пересекает глазницу и переносицу.
Главное в подобной ситуации – как можно более оперативно начать лечение, чтобы не рисковать осложнениями, среди которых могут возникнуть остеомиелит или околочелюстная флегмона – иными словами, воспаление кости или окружающих тканей.
Классификация челюстных фрактур
Самый распространенный перелом – это перелом нижней челюсти. Гораздо реже встречается перелом верхней челюсти.
Кроме того выделяют полный и неполный переломы, закрытый и открытый. Полным считается тот, при котором произошло смещение отломков, открытым – когда кость задела мягкие ткани лица или слизистые оболочки.
Но даже полный и открытый переломы не сравнятся по опасности с оскольчатым, требующим немедленного хирургического вмешательства. К счастью, такая травма встречается редко: чтобы ее получить, нужно приложение невероятной силы – гораздо более мощной, чем кулак оппонента, волейбольный мяч, вес собственного тела при неудачном падении или столкновение с подушкой безопасности.
Существуют типичные места переломов. Как правило, они находятся в тех местах, где челюстная кость испытывает наибольшую нагрузку, или там, где её прочность ниже. К наиболее распространённым переломам относятся:
- углы нижней челюсти (в области зубов мудрости);
- в проекции ментального отверстия (в области за клыками);
- середина (центр) тела нижней челюсти;
- суставной отросток (в области височно-нижнечелюстного сустава).
Лечение переломов нижней челюсти
Суть операции заключается в сопоставлении отломков и их закреплении. Фиксация обеспечивается титановыми пластинами – это называется остеосинтез. При неосложнённых переломах и своевременном лечении целостность кости и функция нижней челюсти восстанавливаются в течение 3 – 4 недель.
Сочинения по консервативному лечению переломов челюстей, увы, искать нужно в разделе сказок. Исправление переломов – тот случай, когда советы терапевта, лекарства, домашние средства и народная медицина совершенно бессильны.
Во время лечения переломов челюстей со смещением в трансверзальном направлении врач сопоставляет и закрепляет отломки титановыми пластинами. Та же процедура остеосинтеза предстоит и при лечении переломов челюстей со смещением в вертикальном направлении.
– при этом проводится 3D-сканирование участка предполагаемого перелома, проясняется степень его тяжести, количество и смещение отломков. Это позволяет максимально точно определить тактику и эффективность лечения.
Пациентка с диагнозом: перелом мыщелкового отростка нижней челюсти слева, со смещением.

Выполнен остеосинтез нижней челюсти титановыми минипластинами (на фото), после чего наложен внутрикожный шов.



Компьютерная томография до операции со смещенным отломком мыщелкового отростка нижней челюсти (1). Компьютерная томография (2) и вид пациентки после операции (3).
Осложнения при несвоевременном обращении за медицинской помощью
Течение переломов может осложняться как воспалением и разрушением кости челюсти (остеомиелит) и может переходить в гнойное воспаление окружающих тканей (околочелюстная флегмона). Переломы ветви, суставного или височного отростков нижней челюсти могут повлечь за собой стойкие функциональные нарушения.
Нижняя челюсть – единственная подвижная кость головы. Она является непарной и располагается под углом к основанию черепа и верхней челюсти. Это определяет повышенную склонность данной кости к переломам.
А мышцы, которые к ней крепятся, обеспечивая подвижность, также обеспечивают и серьезные смещения обломков при переломе. На нижнюю челюсть приходится почти 70% травм скелета черепа.
Содержание статьи:
Методы терапии
Способ нейтрализации последствий травмы будет зависеть от сопутствующих факторов:
- Вид перелома. Открытые переломы, связанные с дроблением кости и/или затрагивающие другие органы требуют однозначной госпитализации и наложения шины.
- Возможность немедленной транспортировки больного в медучреждение.
- Общее состояние пострадавшего.
- Возможность проведения лечения в условиях поликлиники. В некоторых случаях необходима отправка в стационар (больницу), поскольку на месте отсутствуют препараты или инструменты, врач обладает недостаточной квалификацией.
Выбор метода должен осуществляться исходя из потребностей пациента, с учетом минимальных последствий для его здоровья и сокращения периода реабилитации.
Предлагаем посмотреть небольшое видео, в котором кратко рассказано о видах перелома и особенностях лечения:
Самое главное при переломе нижней челюсти – зафиксировать ее в неподвижном положении до приезда врача.
Для этого используется повязка, которая проходит под подбородком и завязывается на темени, при возможности имеет смысл закрепить ее дополнительно горизонтально, на лбу. В крайнем случае, подойдет шлем мотоциклиста, каска или даже шапка-ушанка.
Если у человека затруднено дыхание, важно перед фиксацией удалить из его рта инородные предметы. Язык необходимо извлечь изо рта. В крайнем случае, его можно проткнуть стерилизованной булавкой, чтобы предотвратить его западание в дыхательные пути.
Если пострадавший находится в шоковом состоянии, ему необходимо постоянно поддерживать сидячее или стоячее положение.
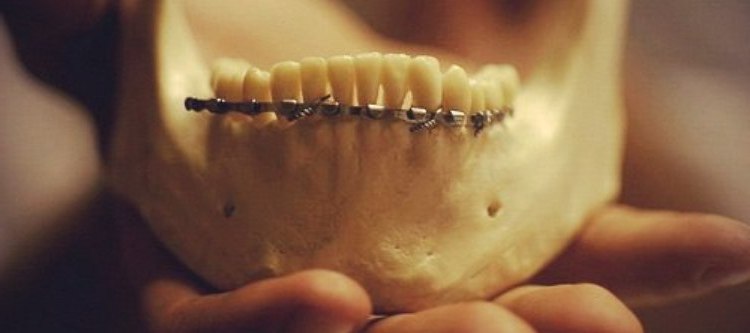
Данный вид лечения сводится к накладыванию шин или протезов. Шинирование может быть назубным, надесневым или смешанным. В зависимости от материала протезы делятся на металлические и пластмассовые.
Шины начали изготовлять в начале прошлого века. С тех пор их конструкция претерпела множество изменений. Но все шины, начиная от самых первых, созданных Тигерштедтом, заканчивая современными моделями, изготовленными по индивидуальному образцу, имеют негативные последствия.
Популярными видами шин являются:
- стандартная ленточная шина Васильева с зацепными петлями, закрепляется бронзоалюминиевой проволокой. Изготавливается из нержавеющей стали, имеет параметры 0,26-0,28 мм. Включена в наборы первой помощи. Хирург придает нужную форму шины вручную;
- пластиковая шина Уразалина. Выглядит как дуга с поперечным сечением в форме эллипса, зацепные крючки расположены по нижнему краю основания, вокруг него с трех сторон имеются сквозные каналы для продевания фиксирующей нити.
Надевается на зубы снаружи и закрепляется как минимум на трех зубах, фиксируется резиновыми кольцами на зацепных крючках; универсальная гнутая проволочная шина Тигерштедта. Изготовлена из алюминия, гнется вручную.
Существует 5 видов: одночелюстная гладкая связующая шина-скоба, одночелюстная связующая с распорочным загибом, с зацепными петлями для межчелюстной фиксации, одночелюстная с наклонной плоскостью, одночелюстная с опорной плоскостью;
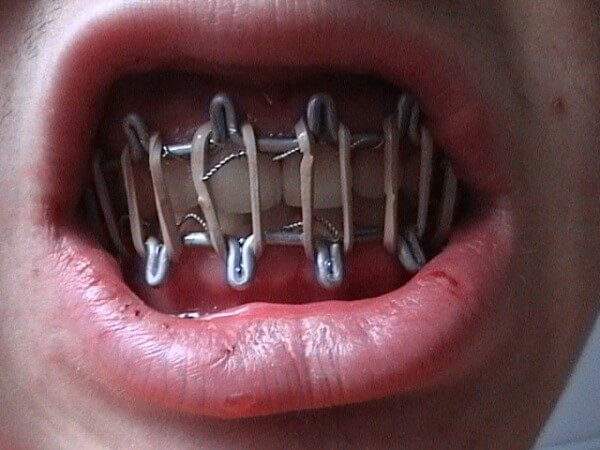
Главными недостатками такого метода лечения можно назвать:
- Травмы слизистой губ.
- Трудности гигиены полости рта.
- Лейкоплакия (эрозия) слизистой в результате возникновения гальванических токов (касается всех металлических шин).
- Возможность аллергии.
- Травмы зубов (вывихи, сломы), нарушение прикуса, которое даже после реабилитации может носить постоянный характер.
По этой причине современные стоматологи и хирурги склонны рассматривать шинирование только как временную меру фиксации кости, отдавая в большинстве случаев предпочтение остеосинтезу челюсти.
Показаниями для оперативного вмешательства являются:
- Отсутствие зубов или их подвижность.
- Поражение мягких тканей.
- Множественные переломы.
Для сращения кости и фиксации обломков применяются шины, штифты, спицы и проволоки особой конструкции. Возможно также нанесение специального клея на кость, позволяющего более полно совместить поверхности и ускорить заживление.
Главным минусом остеосинтеза является высокий риск осложнений (по данным российских ученых представленных за 1997 год – 27%). Чаще всего – это инфицирование полости рта или коррозия металлов, используемых для соединения костей.
Современные технологии и высокий профессионализм специалистов позволяют снизить вероятность такого исхода, можно надеяться, что со временем он будет сведен к минимуму.

Как проводится лечение подчелюстного лимфаденита — читаем наш обзор.
В этой статье перечислены причины запаха ацетона изо рта у взрослого человека.
Суть ортопедического процесса в условиях стационара
При попадании в больницу с переломом нижней челюсти первое, на чем необходимо настоять – это на обезболивании. Далеко не все хирурги считают, что оно обязательно. Задача пациента в данном случае предоставить информацию о препаратах, на которые возможна аллергия, и адекватно оценить свой болевой порог.
Даже незначительная и быстрая на первый взгляд операция может затянуться, если будут обнаружены новые повреждения, незаметные ранее.
После рентгена, позволяющего оценить перелом и спланировать метод лечения, следует удаление всех зубов, расположенных в месте травмы. Во время операции пациент находится в сознании (общий наркоз применяется редко).
Боль и шоковые состояния случаются редко, но нужно подготовиться к необычным ощущениям, виду скальпеля, крови.
Стоимость шинирования составляет от 20 000 рублей, при обращении в государственную больницу процедура осуществляется по полису ОМС.
Специалисты рекомендуют при возможности использовать одночелюстную фиксацию. Это означает, что шина не крепится к верхней челюсти и сломанная кость сохраняет подвижность.
Это позволяет сохранить ее функцию на весь период ношения протеза и раньше начать лечебную восстановительную гимнастику. Сами операции классифицируются в зависимости от места крепления шины.
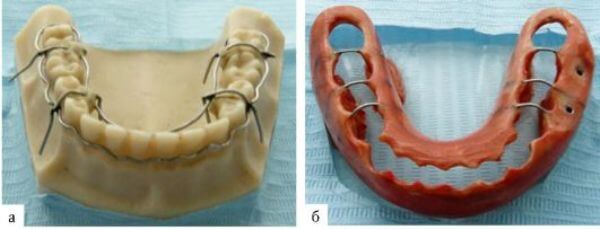
Фото: назубная шина: а — в процессе изготовления; б — полностью готовая
Используются при наличии в челюсти как минимум трех здоровых зубов. Шина в данном случае представляет собой проволоку, при помощи которой челюстная кость приматывается к основаниям зубов. Если в месте перелома их недостаточно или имеет место смещение обломков, дополнительно устанавливается распорка.
Шины могут затрагивать одну или две стороны челюсти. Во втором случае используется более массивная конструкция и жесткая проволока.
При переломе в области зубного ряда или переломе и верхней, и нижней челюсти необходимо применение двухчелюстной шины. За четные зубы крепятся петли или крючья, на которые фиксируются шины.
Петли верхней и нижней челюсти соединяются резиновыми кольцами. Подобная конструкция ограничивает подвижность, питание возможно только через трубочку.
В следующем видео подробно показана подобная процедура:
Такие конструкции применяются при отсутствии здоровых зубов, на которых можно закрепить шину. Чаще всего используют монолитную пластмассовую пластину, в которой делается отверстие для приема жидкой пищи. При незначительных переломах возможно использование съемных протезов пациента.
Если у больного шатаются зубы, шину крепят в отверстия в кости, которые просверливаются в альвеолярной части. Это позволяет избежать удаления и добиться иммобилизации (неподвижности) частей челюсти.
Этапы остеосинтеза
Операция проводится под обязательной местной анестезией. Перед ее проведением за 6 часов необходимо воздерживаться от приема пищи. Операция состоит из следующих этапов:
- После
![]()
действия обезболивающего проводится внутриротовой или внеротовой разрез. - Рану очищают от обломков, сгустков крови, поврежденных мягких тканей.
- Обнажается кость, отслаивается надкостница.
- Обломки кости соединяют при помощи проволоки, спицы или пластины.
- Соединяются мягкие ткани, накладываются швы.
Иногда при недостатке костной ткани или поздней диагностике перелома может понадобиться использование тканей из других костей организма.
Так в Стоматологическом журнале (2004 год) был описан случай, когда у двадцатилетней пациентки после наложения шины по истечении положенного срока не было положительной динамики и началось нагноение. Проблема успешно была решена после операции с использованием тканей подвздошной кости (тазовая область) и курса антибиотиков.
В последнее время в практику входит так называемый устойчивый остеосинтез. Он позволяет закрепить кости с минимальным оперативным вмешательством. Такой остеосинтез проходит без разреза надкостницы.
Метод подходит для ограниченного количества переломов, но уже показал свою эффективность и высокую степень адаптации используемых аппаратов.
Стоимость стандартного остеосинтеза в частных клиниках начинается от 25 000 рублей. При сложных операциях, необычном строении челюсти может понадобиться индивидуальное изготовление соединяющей конструкции. В этом случае цена будет соответственно выше.

Что такое катаральный гингивит и как от него можно избавиться?
В этой публикации описана методика лечения хронического фиброзного периодонтита.
Особенности терапии суставной головки (отростка)
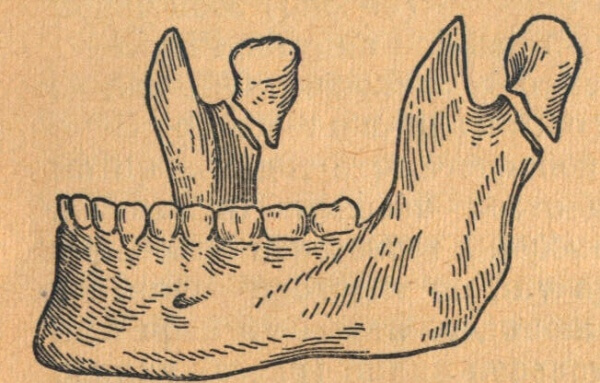
Фото: двусторонний перелом нижней челюсти в области суставных отростков
Такие переломы обычно являются показанием к оперативному вмешательству, особенно если они сопровождаются вывихом головки. Соединение костных обломков может происходить путем извлечения их из раны и последующей фиксацией в составе сложного имплантата.
Другой способ – сращение при помощи острой спицы. Такой метод имеет довольно много противопоказаний и применяется только при массивной челюсти. В противном случае возможен раскол головки.
Альтернативой является аппаратный способ лечения. Он сводится к наружной фиксации обломков кости. Применяется система из крючков-зажимов, стержней и винтов. Она закрепляется на голове пациента.
В области перелома совершается разрез, крючками фиксируется кость. Мягкие ткани послойно зашиваются. Время ношения аппарата может доходить до 1,5-2 месяцев.
Терапия в домашних условиях
Самостоятельно стоит прибегать только к оказанию первой медицинской помощи. При невозможности доставить пострадавшего в больницу, стоит позаботиться о фиксации нижней челюсти, остановке крови при открытой ране, обеззараживании.
При наблюдении признаков инфицирования (жар, лихорадка, опухоль) возможен прием антибиотиков широкого спектра действия. Помимо наложения фиксирующей повязки стоит максимально ограничить подвижность нижней челюсти: не разговаривать, не жевать (питаться жидкой пищей) до посещения врача.
Перелом нижней челюсти хорошо поддается излечению при грамотной и своевременной консультации специалиста. Современный арсенал средств позволяет сохранить привлекательный внешний вид после реабилитации, а также добиться полного восстановления утраченных функций.
Реабилитация
Срок реабилитации зависит от общего состояния организма пациента. В среднем шина накладывается на период от полутора до двух месяцев.
На протяжении всего лечения присутствуют болевые ощущения, это нормально. Процесс снятия шины тоже болезненный.
Чтобы не навредить срастанию костей, нужно следовать указаниям врача. Особые проблемы у пациентов возникают с приемом пищи и соблюдением гигиены полости рта, т.к. челюсть зафиксирована.
Жевательные действия совершать запрещено, даже при употреблении кашеобразной мягкой еды. Больные с шиной на челюсти питаются следующим образом:
- Разрешены только блюда консистенции жидкой сметаны, чтобы можно было сразу глотать. В рот вставляется трубочка и всасывающими движениями больной принимает пищу.
- По возможности, еда не должна попадать на зубы, т.к. их чистка невозможна, а гниение остатков жидкого питания приведет к развитию патогенной микрофлоры, что опасно, особенно при открытом переломе.
- В еде не должно быть семечек и прочих примесей. Например, такие образуются при приготовлении молочного коктейля из киви или клубники.
Есть вероятность подавиться, что приведет, во-первых, к невозможности качественно прокашляться и извлечь инородное тело, во-вторых, к физическому воздействию при кашле на срастающиеся кости и нарушению процесса, увеличению срока реабилитации и осложнениям.
Для восстановления после снятия шины назначается физиотерапия: магнит, УФО, УВЧ.
- Магнит. Прибор воздействует на пораженный участок магнитным полем низкой частоты, которое проникает в глубину тканей до 5 см. Процедура необходима для недопущения развития воспаления и для ускорения регенерации тканей.
- УФО (ультрафиолетовое облучение). Улучшает кровоток в проблемной зоне и клеточный обмен.
- УВЧ. Воздействие на больную область электромагнитного поля делает активными лейкоциты, что способствует повышению местного иммунитета.
Особую роль в восстановлении здоровья играет лечебная гимнастика.
За 2 месяца без движения челюсти, жевательные и глотательные мышцы ослабевают, грамотно подобранные физические упражнения помогут восстановить их нормальное функционирование.
Кроме того, ухудшается работа легких, для предупреждения нежелательных сопутствующих заболеваний, требуется постепенно вводить нормальный ритм дыхания.
Несколько примеров упражнений:
- Поднять руки вверх. Зубы не размыкать. Вдохнуть через рот. Опустить руки.
- Руки на поясе. Поворот головы влево, сопровождающийся вдохом через левый угол рта. Аналогичный поворот вправо.
- Закрыть глаза. Сложить губы в трубочку. Напрячь мышцы рта. Сделать выдох через рот.
Важно! Гимнастику назначает лечащий врач! Делать примерный комплекс может быть опасно или бесполезно.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:



