Осложнения периодонтита в челюсти
Вы просматриваете раздел Осложнения, расположенный в большом разделе Периодонтит.
Киста, свищ и остеомиелит являются наиболее частыми осложнениями периодонтита, также осложнения могут быть вызваны врачебными ошибками. Например, при неправильной механической обработке, или при работе с машинным бором можно перфорировать стенку канала. Перфорация зуба одно из наиболее распространенных осложнений в ходе терапевтического процесса. При перфорации затрудняется последующее пломбирование. При периодонтите зуб может не выдержать герметичного закрытия, введение лишнего материала во время пломбирования является частой врачебной ошибкой. Чтобы избежать осложнений связанных с врачебными ошибками важно выбрать квалифицированного специалиста в этой области ведь периодонтит одно из самых сложных стоматологических заболеваний, следовательно требует определенного профессионального подхода.
Осложнения после лечения периодонтита бывают общими и местными. К общим относят интоксикацию организма и септическое заражение крови. Свищ, кистозное образование, остеомиелит – местные осложнения периодонтита. Осложнения хронического или острого периодонтита часто случаются по вине врача или ряду других причин, в обоих случаях требуется своевременная медицинская помощь.
Какие бывают осложнения после лечения периодонтита? Какие врачебные ошибки допускают стоматологи? Как их исправить? Свищ, киста и остеомиелит – как осложнения периодонтита.
Осложнения при периодонтите
Одно из самых сложных стоматологических заболеваний — периодонтит. Могут возникнуть осложнения при лечении периодонтита или уже после пломбировки. При обработке формалин и другие сильнодействующие препараты раздражают канал. Это выражается в неострой боли. Поэтому в канале оставляют антибиотики или другие медикаменты, снимающие боль. Можно также делать электрофорез с этой целью. Боли стихают и примерно на третье посещение зуб пломбируют.

Врачебные ошибки
- Осложнения хронического периодонтита могут возникнуть при неправильной механической обработке. При обработке бором нельзя прикладывать лишних усилий. Движения совершаются поступательные в двух направлениях. Только при такой работе можно избежать слома инструмента. Если произошло заклинивание, нужно повернуть инструмент в другую сторону. После этого можно продолжать расширять канал.
- При работе машинным бором врач может перфорировать стенку канала. Исправление перфорации требует дорогостоящих материалов. По правилам это делается за счет клиники. Поэтому вначале действуют ручным бором.
- Чтобы не совершались ошибки и осложнения при лечении периодонтита нужна квалификация. Но даже опытные стоматологи иногда попадают в подобные ситуации. Нужно подробно знать параметры работы каждого инструмента. Не стоит ставить обороты прибора на максимум. Это увеличивает вероятность ошибки или слома.
- Чтобы избежать осложнения после лечения периодонтита, следят за состоянием инструмента. Если слом случился, нужно вытащить осколок. Если он выглядывает из канала, то высверливают вокруг. Потом его вытаскивают щипцами. Если кусок застрял в канале, его расширяют специальными инструментами. Иногда это сделать не удается. Тогда проводят электрофорез медикаментов или импреннационную методику.
- Перфорация — еще один вариант осложнения после периодонтита. Только контроль движений способен обезопасить от перфорации. Направление движение иголки должно соответствовать оси зуба. Для контроля процесс, чтобы не возникли осложнения после периодонтита, постоянно отслеживают. Он осуществляется при помощи рентгенограммы в ходе расширения. Вводят корневую иголку и снимают зуб на рентгенограмме вместе с ней. По окончании расширения тоже делают рентгенограмму. Если во время обработки канала становится больно — нужно прекратить работу. После этого проверяется положение инструмента в зубе. Боль иногда возникает, если инструмент коснулся периодонта с последующей перфорацией.
- Перфорация затрудняет последующую пломбировку. Если не заметить перфорацию, возникнет очаг воспаления. Именно такие осложненияпульпитаи периодонтита возникают спустя месяцы после лечебных мер. При исправлении нельзя пломбировку внедрять в периодонт через перфорацию. Ее пломбируют цементом, вводя у корня зуба.
- При периодонтите зуб может не вынести герметичного закрытия. В канале начинает собираться экссудат. Для лечения нужно организовать его отток. Приписываются обезболивающие и назначаются физиопроцедуры.
- Ведение лишнего материала во время пломбирования — частая ошибка. При прощупывании десны пациент испытывает боль по окончании процедур. Может быть больно при жевании. Чтобы исправить положение, врач должен удалить лишнее. Иногда по причине перепломбировки может возникнуть свищ. Лечение довольно болезненное и требует анестезии.
- По истечении длительного срока может обнаружиться недостаточная пломбировка. Делается рентгенограмма, на ее основе выносится решение. Канал можно распломбировать или провести резекцию верха корня. Можно также реплантировать зуб.
Иногда обострения происходят из-за кривых каналов. Лечение их при помощи электрофореза неэффективно. Такие зубы обычно удаляют.

Осложнения после периодонтита
- Интоксикация всего организма.
- Септическое заражение крови.
- Свищ.
- Кистозное образование.
- Остеомиелит.
Первые два из представленных осложнений общие, остальные — местные.
Может быть как внутренним, так и давать дефект лица. Через него выходят гнойные выделения. Наличие свища после лечения говорит о его неэффективности. В некачественно запломбированном зубе размножаются бактерии, провоцируя воспаление. Лечат свищ антибиотиками, антигистаминами. Эффективно местное лечение раствором соли. Лечение долгое и требует тщательного контроля. Врач старается сделать все, чтобы спасти зуб. Если врач действовал правильно, свищ закрывается сам. Иногда приходится применять оперативное вмешательство. При возникновении свища очень важно оперативно обратиться к стоматологу.
Это образование локализуется обычно в верхней части зуба. Киста разрастается очень медленно и вначале не беспокоит. Если ее размеры становятся значительными, происходят осложнения. Может начаться нагноение или происходит перелом челюсти. Диагностировать кисту можно только при помощи рентген-аппарата. Лечение сводится обычно к полному или частичному удалению кисты. Для операции требуется местный анестетик. После удаление нужно послеоперационное лечение.
Это инфекционное заболевание, приводящее к распаду костей челюсти. Для диагностики нужны лабораторные и клинические методы. Это анализ крови, рентген и другие. Лечение только хирургическое — удаление больного зуба. Затем проводится антибактериальная терапия. В хронической форме при остеомиелите могут быть свищи.
Осложнения острого периодонтита или хронического могут быть по естественным причинам. Но часто они случаются по вине врача. В обоих случаях требуется медицинская помощь.

Острая боль, появление флюса, отечность десен, искажение черт лица свидетельствует о серьезных проблемах в ротовой полости. С жалобами на воспаление челюстной кости в кабинет стоматолога обращаются более 25% пациентов. На основании осмотра и пальпации, а также результатов рентгенографии, врач выносит вердикт – периостит челюсти. При этом заболевании требуется незамедлительное лечение, поскольку промедление может быть чревато опасными осложнениями. Как вовремя распознать недуг и чем опасно самолечение?
- Почему возникает
- Симптоматика
- Виды
- Как диагностируют заболевание
- Лечение
- Профилактические меры
Почему возникает

Гнойный периостит челюсти – диагноз достаточно неприятный. Это состояние является следствием вызванного инфекцией воспалительного процесса, очаг которого обычно локализуется в надкостнице – чрезвычайно тонкой соединительной ткани. При инфицировании через поврежденный моляр она утолщается и отслаивается, между ней и костью образуется пространство, которое заполняется гноем или серозной жидкостью. Пациент ощущает сильную боль, организм реагирует на патологию повышением температуры тела до 38-39 градусов, самочувствие постоянно ухудшается.
По каким причинам появляется периостит челюсти:
- проникновение грамположительных бактерий через кариозные зубы;
- попадание инфекции в рану после удаления зубной единицы;
- хронический периодонтит;
- киста;
- альвеолит.
Спровоцировать развитие заболевания могут:
- неправильное питание;
- нерегулярная или недостаточная гигиена ротовой полости;
- вредные привычки;
- герпесная инфекция;
- хронические болезни внутренних органов.
Это важно знать! Запустить воспалительный процесс может даже банальное переохлаждение, эмоциональное перевозбуждение, физическое переутомление, продолжительный стресс.

Как распознать гнойный периостит верхней челюсти? Сразу становится заметной припухлость лица с той стороны, где локализован очаг воспаления. Из-за скопления гноя возникает отечность мягких тканей, она затрагивает нижний край глаза, крылья носа, щеку. Врач стоматолог на осмотре в кресле отмечает:
- наличие больного зуба в ротовой полости пациента с признаками периодонтита или пульпита;
- гиперемию слизистой;
- патологическую подвижность зубной единицы;
- валикообразную опухоль с очагом флюктуации;
- поддесневой абсцесс;
- увеличение поднижнечелюстных узлов.
Острый периостит челюстей способен изменить черты лица, сделать их ассиметричными. Это вызвано односторонним отеком мягких тканей, который обычно поражает околочелюстную область. При возникновении проблемы в области верхних резцов заметно искажение контура верхней губы. Если задеты премоляры и клыки, отечность распространяется на щечную и скуловую область. При периостите нижней челюсти отекает подбородок, губа и часть шеи.
Важно! В осложненной ситуации на десне нередко образуется свищевой ход, через который выходит гной в ротовую полость. Это приносит больному временное облегчение, однако, через короткое время опасное содержимое снова накапливается.
Пациент при остром периостите челюстей ощущает:
- сильную боль, которая отдает в шею, глазницу, ухо, висок;
- слабость;
- нарушение аппетита;
- беспокоит бессонница;
- ограниченность движения челюсти;
- озноб при нормальной или субфебрильной температуре.

В зависимости от течения заболевания периостит бывает острым и хроническим. В свою очередь, они делятся на разные формы:
- серозный характеризуется накоплением серозного экссудата в небольшом количестве и протекает с абсцессом надкостницы и образованием свищей;
- простой хронический периостит челюсти – обратимый процесс образования костной ткани;
- при оссифицирующем в кратчайшие сроки начинается окостенение и гиперостоз.
Стоматологи также классифицируют недуг по способу проникновения инфекции в область надкостницы:
- травматический – возникает из-за механического повреждения;
- гематогенный – инфекция попала через кровеносную систему;
- лимфогенный – возбудитель проникает через лимфотические пути;
- одонтогенный периостит челюсти – причина в больных зубах.
Обратите внимание! Заболевание может быть, как ограниченным, так и диффузным. В первом случае, он поражает область одного зуба, из-за которого и возникло воспаление, во втором – распространяется на всю челюсть. Как диагностируют заболевание
Характерные клинические признаки периостита стоматолог изначально определит визуально. Если он вызван одонтогенной инфекцией, в ротовой полости наблюдается зуб с сильно разрушенной коронковой частью. При перкуссии зубной единицы пациент чувствует сильную боль, в корневых каналах присутствуют продукты распада тканей.
В зависимости от факторов, вызвавших заболевание, врач определит его этиологию:
- травматический;
- воспалительный;
- специфический;
- токсический.
Обязательно проводят рентгенологическое обследование. С его помощью обнаруживают изменения со стороны костной ткани, выявляют гранулирующий или гранулематозный периодонтит, ретинированные зубы, кисты и прочие скрытые под тканями десны осложнения.
Дополнительно в стоматологи могут назначить общий анализ крови. В нем будет отмечено незначительное повышение лейкоцитов, что свойственно для воспалительного процесса, а также скорости оседания эритроцитов. По полученным результатам диагностики периостита челюсти обследований врач составляет план терапевтических мероприятий. Только соблюдение всех рекомендаций позволяет рассчитывать на благоприятный прогноз.

Чем раньше пациент обратился за врачебной помощью, тем лучше. На серозной стадии заболевания его можно вылечить без хирургического вмешательства. Лечение периостита челюсти бывает местным и общим. Если оно начато своевременно, то терапия займет 7-10 дней.
Под местным лечением подразумевается устранение абсцесса. Врач под анестезией осуществляет надрез, очищает ткани от гнойного содержимого, дезинфицирует рану антисептическими средствами. В случае необходимости устанавливается дренажная система.
Для уменьшения отека пациенту назначают процедуры физиотерапии:
- электрофорез с лидазой;
- УВЧ;
- флюктуоризацию;
- лазеротерапию;
- воздействие ультразвуком.
Снять болевые ощущения поможет прием анальгетиков, а также противовоспалительных средств.
Если периостит верхней челюсти был гнойным, стоматолог назначит антибактериальные препараты. Обычно это антибиотики, эффективные против простейших грамположительных и анаэробных бактерий.
Общие терапевтические методы зависят от этиологии заболевания. У взрослых пациентов обычно возникает флюс одонтогенного и травматического характера. В более чем 80% случаев он является последствием незалеченного периодонтита. В этом случае больному предлагают эндодонтическое лечение:
- чистка, дезинфекция, пломбирование зубных каналов;
- восстановление пломбировочным материалом коронки зуба;
- установка протеза при необходимости.
Если зуб разрушен более чем на 50% и его невозможно восстановить культевой вкладкой, штифтом или коронкой, стоматолог удалит единицу, которая уже не представляет функциональной ценности. При диагностировании альвеолита, как причины флюса, проводят очищение лунки, обработку антисептиком и ранозаживляющими мазями.
На заметку! Периостит челюсти имеет по МКБ код 393, он относится к воспалительным патологиям.
В том случае, если на вторые сутки после стоматологического вмешательства пациент не ощущает улучшения, рекомендуется дальнейшее проведение лечебных мероприятий в условиях стационара челюстно-лицевого отделения. Ждать не стоит, иначе воспаление может доставить массу неудобств.

Как предупредить развитие опасного для здоровья и жизни человека флюса?
- Правильный уход за зубами и ротовой полостью.
- Своевременно заниматься лечением стоматологических проблем.
- Корректировать неправильный прикус.
- При первых признаках дискомфорта в области зубов и десен посетить врача.
- Не заниматься самолечением.
Промедление с обращением за врачебной помощью в случае периостита чревато серьезными осложнениями – остеомиелитом и заражением крови из-за распространения гнойного выделяемого по тканям человеческого организма. Современная стоматология предлагает абсолютно безболезненные методы терапии, поэтому медлить с обращением из-за страха перед креслом дантиста не стоит. Вовремя вылеченная болезнь – гарантия здоровья ротовой полости и вашего хорошего самочувствия.
Периодонтит представляет собой воспалительный процесс, который локализуется возле зубного корня. Среди основных симптомов – пульсирующая боль в области пораженного зуба, усиление напряжения при надавливании и во время еды, отечность десны и даже лица, общая слабость, неприятный запах изо рта, вызванный образованием гнойника, в отдельных случаях наблюдается повышение температуры. Периодонтит – это очень неприятное заболевание, которое в 90% всех случаев возникает по причине не вылеченного кариеса и запущенного пульпита.
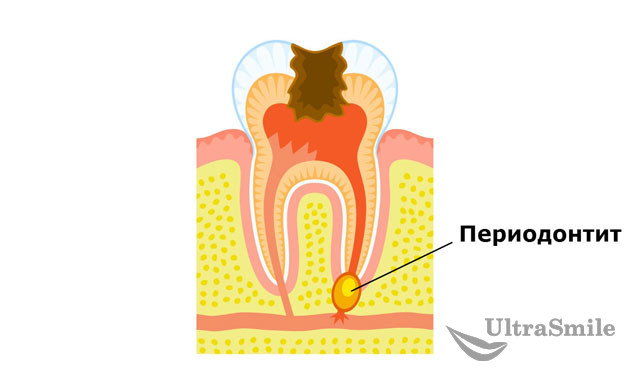
Периодонтит
1. Абсцесс
Представляет собой гнойное воспаление, которое локализуется не только в области зубного корня, но также может распространяться за пределы десневого кармана. Проявляется в виде шишки на слизистой, которая часто имеет белесый цвет. Лечение представляет собой вскрытие абсцесса для выхода гноя. Если пациент затягивает с походом к стоматологу, воспалительный процесс переходит на всю челюсть.

Абсцесс
2. Флегмона
Таким термином в медицине именуется гнойное воспаление, которое распространяется по всем мягким тканям – на область лица, шеи. Флегмона является следствием абсцесса, то есть его более запущенной стадией. Основные симптомы – отечность языка, асимметрия лица, появление налета серо-коричневого цвета на поверхности языка, повышение слюноотделения, затрудненное глотание и дыхание, высокая температура (до 40°).
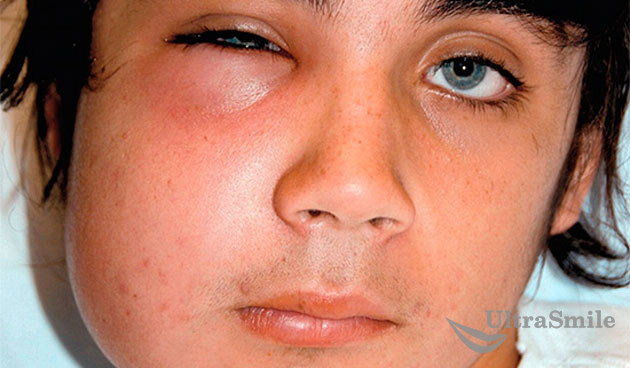
Флегмона
Лечение флегмоны зависит от ее стадии. На ранней можно обойтись консервативными методами – приемом антибиотиков и противовоспалительных препаратов. На более запущенных случаях показаны госпитализация и оперативное вмешательство, в процессе которого дренируют нагноение. При возникновении сложностей с дыханием проводят трахеостомию – введение в трахею специальной трубки для того, чтобы воздух напрямую попадал в легкие, избегая отечную область шеи.
3. Свищ
Свищ – это образование небольшой дырки в десне, через которую наружу выходит гной, скопившийся внутри тканей. Возникает как естественный дренаж после того, как образовался абсцесс или флегмона.

Свищ на десне
При образовании свища острые симптомы исчезают, ведь гной выходит наружу. Такое осложнение сопровождается очень неприятным запахом изо рта и отечностью десны. Однако перед образованием свищей пациента мучают сильные зубные боли, спутниками которых нередко становится повышение температуры.
Если свищ появляется после проведенного лечения периодонтита, это сигнализирует об его неэффективности – то есть гной не был удален до конца, либо скопился повторно. Для борьбы со свищами применяются антигистаминные препараты и антибиотики, различные полоскания.
4. Остеомиелит челюсти
Этот термин используется для определения инфекционного заболевания, следствием которого является разрушение костей челюсти. Симптомы: боль в пораженном участке, припухлость, покраснение в области очага инфекции, повышение температуры тела до 40°. Для постановки диагноза необходимы анализ крови, рентгенологическое исследование, в отдельных случаях применяется костная пункция. Лечение подразумевает обязательное удаление больного зуба, использование антибиотиков и других лекарственных препаратов. Утешает тот факт, что данное осложнение встречается довольно редко.
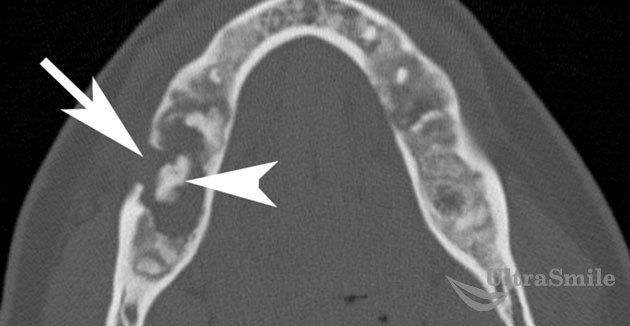
Остеомиелит челюсти
5. Гайморит
Представляет собой воспалительный процесс в слизистых оболочках пазух верхней челюсти. В виде осложнения при периодонтите встречается редко. Чаще всего возникает при близко расположенных пазухах к очагу воспаления. Распространенные симптомы – чувство тяжести в носу, его заложенность, гнойные выделения, общая слабость, потеря обоняния. Лечение заключается в удалении очага воспаления (зачастую вместе с зубом), проколе пазухи с последующим введением лекарственных препаратов, медикаментозной терапии.
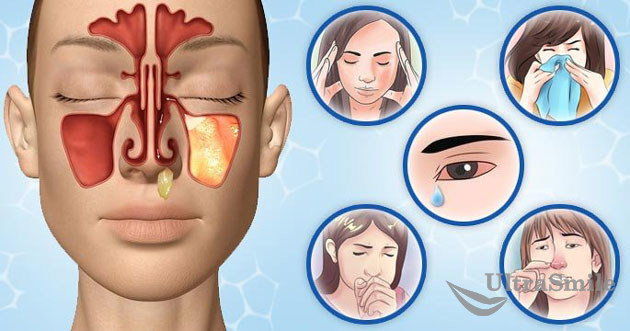
Гайморит
6. Потеря зуба
К такому плачевному последствию приводит увеличение очага инфекции и невозможность проведения консервативного лечения. При распространении воспалительного процесса возникает подвижность зубов, что постепенно приводит к полной потере зуба, а также рассасыванию костной ткани, что затруднит проведение зубной имплантации в будущем.
7. Сепсис
Наиболее сложное и опасное осложнение, которое возникает при отсутствии должного лечения. В этом случае гнойное воспаление распространяется по всему телу вместе с кровотоком. Велика вероятность поражения многих органов – в этом случае симптоматика напрямую зависит от того места, где размещается новый гнойник.
К сожалению, периодонтит, который не был вовремя вылечен, может стать причиной весьма печальных последствий. Они потребуют много сил, приема большого количества лекарственных препаратов и длительного лечения. Поэтому так важно следить за состоянием зубов и вовремя лечить все возникающие проблемы.
Смотрите видео как возникает периодонтит
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Осложнения хронического периодонтита
Осложнения хронического периодонтита могут быть как общими, так и местными.
Общие осложнения. Связаны с возможностью интоксикации организма вследствие всасывания продуктов жизнедеятельности бактерий из одонтогенного очага воспаления. В некоторых случаях происходит перенос бактерий из очага воспаления в отдаленные от челюстей отделы организма.
Местные осложнения. Возможно возникновение свищевых ходов, образование кист.
Одонтогенные свищи. При продуктивной форме хронического периодонтита (гранулирующая форма) вегетирование грануляционной ткани в толщу альвеолярного отростка обычно приводит к проникновению грануляций сначала под надкостницу, а затем под слизистую оболочку с образованием свищевого хода на альвеолярном отростке на уровне проекции верхушки корня зуба. Количество экссудата находится в прямой зависимости от активности воспалительного процесса в периодонте. Постоянное выделение в полость рта экссудата обусловливает плохой запах изо рта и неприятный привкус.
Вегетации грануляций из периодонта больного зуба могут проникнуть в толщу околочелюстных мягких тканей, чаще щеки. В таких случаях грануляционный тяж от кортикальной пластинки челюсти, минуя слизистую оболочку альвеолярного отростка над сводом преддверия рта, проникает в толщу мягких тканей, образуя под упругим кожным покровом лица скопление грануляционной ткани (рис. 51).

Грануляции и гной иногда расплавляют кожу, образуя свищевой ход. Кожа вокруг него обычно бывает синюшной вследствие ее истончения и просвечивания грануляций. Наличие свищевого хода на лице, помимо эстетических недостатков, создает неудобства, связанные с постоянным отделением гноя. Возникающая мацерация кожи вынуждает больных закрывать свищ наклейкой или повязкой.
Для диагностики свищей одонтогенного происхождения необходимо, помимо клинического исследования, произвести рентгенографию области больного зуба для подтверждения диагноза хронического периодонтита. Диагностике может помочь встречающийся иногда грануляционный тяж, идущий от альвеолярного отростка в мягкие ткани и хорошо определяемый при пальпации в области сводов преддверия рта. Такая детализация диагностических приемов необходима в связи с тем, что кожные свищи лица и околочелюстных тканей могут быть следствием других процессов. Воспалительный инфильтрат, нагноившийся лимфаденит могут явиться причиной ошибочного диагноза. Таким образом, дифференциальная диагностика является необходимой для постановки диагноза свища одонтогенного происхождения.
Радикулярные кисты челюсти. Околоверхушечные кисты — опухолевые образования, исходной причиной возникновения которых является воспалительный процесс в периодонте зуба, поэтому их следует рассматривать как дальнейшее развитие хронического воспалительного процесса с участием остатков эмбрионального эпителия, образующего в дальнейшем эпителиальную выстилку оболочки кисты.
При гранулематозной форме периодонта гранулема, образовавшаяся в результате пролиферации грануляционной ткани, приобретает иногда сравнительно быстрый темп роста. На определенном этапе развития гранулемы вследствие дистрофических процессов в центре ее происходит расплавление грануляций. В результате образуется полость, наполненная жидкостью. Рост радикулярной кисты крайне медленный, в связи с чем клиническое проявление ее бывает малозаметным. Обычно многие годы не наблюдается каких-либо признаков роста кисты. При отсутствии субъективных ощущений обнаружение кисты становится возможным только при появлении выпячивания компактной пластинки челюсти или нагноении кисты. В некоторых случаях киста выявляется при рентгенологическом исследовании челюсти, проводимом с другой Целью.
В то же время медленный, но постоянный рост кисты без болезненных ощущений и выраженных клинических симптомов может привести к значительному разрушению челюсти. На верхней челюсти в таких случаях наблюдается прорастание кисты в гайморову пазуху, в полость носа. Распространение кисты на всю толщу нижней челюсти может вызвать спонтанный перелом ее.
Проникновение в кисту вирулентных микробов вызывает нагноение с возможным распространением гноя в окружающие ткани и развитием острых воспалительных процессов. Таким образом, хронический гранулематозный периодонтит может явиться причиной развития радикулярной кисты, которая, расплавляя окружающую ее кость челюсти, склонна вызывать тяжелые осложнения местного и общего порядка.
При отсутствии клинического проявления (выпячивание кости, истончение кортикальной пластинки челюсти) распознавание кист возможно только при рентгенографии челюсти. Рентгенологически радикулярная киста определяется в виде четко ограниченного разрежения костной ткани округлой или овальной формы (рис. 52).

При обнаружении выбухания челюсти пальпацией часто определяется пергаментный хруст за счет истончения компактной пластинки кости. В сомнительных случаях, помимо рентгенологического исследования, следует произвести пункцию для исключения опухолевого процесса.
Прозрачная, несколько опалесцирующая жидкость свидетельствует о кистозной природе новообразования.
Лечение радикулярных кист, как правило, хирургическое (рис. 53).

Обычно окончательный этап подготовки зубов к операции —пломбирование их — производится непосредственно перед операцией или накануне ее.
Цистотомия
Цистотомия показана в тех случаях, когда полное удаление оболочки кисты сопряжено с возможным повреждением прилегающих тканей (предлежащие кисты к слизистой оболочке гайморовой полости, к сосудисто-нервному пучку на нижней челюсти). К цистотомии прибегают также, если невозможно полное удаление оболочки из-за спаек после воспалительного процесса в кисте, а также при больших размерах кисты, когда манипуляции, связанные с удалением оболочки, при значительном истончении кости челюстей могут вызвать перелом. Часто цистотомией ограничиваются при обнаружении гнойного содержимого в полости кисты, поскольку рассчитывать на первичное заживление раны после ее ушивания в таких случаях нельзя.
Операция производится под местным обезболиванием, желательно с предварительной премедикацией. Разрез слизистой оболочки и надкостницы делают по месту наибольшего выбухания кисты в сторону преддверия полости рта длиной, соответствующей размеру поперечника кисты. Предпочтителен овальный разрез, но не исключается трапециевидная форма его. Распатором отслаивают слизисто-надкостничный лоскут. Выбухающую часть компактной пластинки трепанируют и Удаляют кусочками до полного обнажения передней стенки кисты (рис. 54).

При цистотомии переднюю стенку кисты иссекают скальпелем и ножницами; марлевым тампоном эвакуируют кистозную жидкость.
Иногда приходится прибегать к резекции верхушки корня зуба, которую отсекают фиссурным бором и удаляют. Полость кисты промывают раствором перекиси водорода. Оттянутый крючком слизисто-надкостничный лоскут вворачивают в полость кисты с помощью йодо-формного тампона. Тампон меняют через 5—7 сут. К этому времени слизисто-надкостничный лоскут срастается с оставшейся оболочкой кисты. Эпителий слизистого лоскута, вегетируя по поверхности кистозной оболочки, выстилает всю полость, в результате чего оболочка кисты рассасывается. В то же время остеопластический процесс приводит к уплощению костной полости. В результате постоянного роста костной ткани добавочная полость исчезает. В зависимости от размеров кисты этот процесс длится от 2 мес до 1 года.
После 2—3 перевязок с участием врача для смены тампонов больные могут самостоятельно промывать полость теплой водой с помощью резинового баллона для удаления остатков пищи. Через 3—4 нед необходимость заполнения полости марлевым тампоном отпадает.
Цистэктомия
В тех случаях, когда послеоперационный период осложняется нагноительным процессом, необходимо снять швы и последующее лечение вести по методу, применяемому при цистотомии. При отсутствии осложнений костная полость после цистэктомии выполняется вновь образуемой костью.
Читайте также:


