Операции на суставной отросток челюсти

Профессор, доктор медицины Герхард Ундт - всемирно признанный специалист по челюстно-лицевой хирургии, президент Европейской ассоциации по хирургии челюстного сустава. Основное направление деятельности профессора - минимально-инвазивная терапия височно-нижнечелюстного сустава и удаление камней слюнной железы. Артроскопическую хирургию височно-нижнечелюстного сустава проф. Ундт осуществляет на протяжении более чем 20 лет. На данный момент он считается самым авторитетным в мире специалистом в области артроскопической и реконструктивной хирургии височно-нижнечелюстного сустава.
Артроскопия, как метод устранения дисфункции височно-челюстного сустава, применяется в последнюю очередь, когда другие способы лечения оказались неэффективными. При данной патологии пациент испытывает острую боль, которая существенно снижает качество его жизни и приводит к временной нетрудоспособности.
Артроскопия выполняется при наличии следующих изменений в области височно-нижнечелюстного сустава:
- Разрастание соединительной ткани;
- Смещение или неправильное расположение сустава;
- Перфорация кости;
- Наличие костных отломков внутри челюстного сустава.
Кроме артроскопии, при дисфункции челюстного сустава может применяться артропластика (методика открытого хирургического вмешательства с вправлением сочленения) и эндопротезирование (замена частей сочленения искусственными имплантатами).
После проведения артроскопии челюстного сустава достигается:
- Снятие боли в сочленении;
- Устранение структурных изменений;
- Восстановление двигательной активности челюсти.
Дисфункция челюстного сустава – необходимая информация
Височно-челюстное сочленение отвечает за движение нижней челюсти и функцию жевания. При нарушении функциональной деятельности сустава в патологический процесс вовлекаются мышечные группы шеи, лица и плечевого пояса. При этом больные жалуются на головную боль, боль в мышцах, неприятный звук при движении нижней челюстью.
Изнуряющие болевые ощущения беспокоят ограниченное количество пациентов. Более чем 70% лиц переносят патологию с невыраженной клиникой. Причем у большинства больных к дисфункции приводит хронический стресс, поэтому для ее устранения используется расслабление, снятие мышечного напряжения, постоянного спазма и воспаления. Однако если не вовремя начать терапию, то дисфункция может обернуться в хроническую патологию и привести к серьезным последствиям.
Способы оперативного лечения дисфункции
При дисфункции челюстного сустава наиболее оптимальной операцией является артроскопия. Во время вмешательства минимально-инвазивным способом хирург осуществляет промывание сустава, устраняет воспаление и убирает рубцовую ткань, блокирующую двигательную активность сочленения. Артроскопия челюстного сустава является наиболее щадящим способом устранения патологии.
Если проведение артроскопии невозможно, врачи рекомендуют выполнить артроцентез. По сути, вмешательство не относится к операциям, так как вскрытие суставной полости не проводится. Врач вводит в сустав иглу, по которой подается специальная жидкость. Омывание суставной полости дает прекрасные результаты – у 95% пациентов проходит боль. После артроцентеза исчезают нежелательные воспалительные изменения, и состояние пациентов улучшается.
Существует ли альтернатива артроскопии?
Некоторые операции по восстановлению функции челюстного сустава приводят к усилению болей. Анализируя ряд клинических случаев, специалисты сделали вывод, что наиболее эффективным способом очистки суставной полости от рубцовой ткани и воспалительных изменений является артроскопия. Однако в некоторых случаях пациентам помогает терапия, направленная на устранение постоянного спазма в области сочленения. Это лечение включает в себя шинирование, покой в суставе и физиотерапевтическое лечение.
Артроскопия челюстного сустава – за и против операции
Дисфункцию челюстного сустава в первую очередь следует попробовать устранить консервативными мероприятиями: отдых, расслабление мышц челюсти, специальная гимнастика. Большинству пациентов это помогает справиться с патологией. Однако при неэффективности консервативной терапии лучше тут же обратиться к хирургу, иначе запущенный процесс в дальнейшем будет требовать длительного и более серьезного лечения.
Пациентам, которые решились на операцию артроскопия челюстного сустава, следует знать следующую информацию:
- При дисфункции челюстного сустава операция используется в последнюю очередь, когда шинирование и другие методики снятия спазма не принесли желаемого результата;
- Омывание суставной полости с использованием артроцентеза также дает положительный эффект;
- Артроскопия может повлечь ухудшение работы челюстного сустава при неправильном проведении операции (при удалении жизнеспособных тканей);
- Если в суставной полости определяется много соединительнотканных спаек, артроскопия лучше помогает с ними справиться, нежели артроцентез;
- Если у пациента имеются деформации сочленения, то при артроскопии они устраняются;
- Иногда может помочь замена челюстного сустава, но это вмешательство считается экспериментальным и может нанести вред.
Артроскопия челюстного сустава используется в крайнем случае, так как после операции не в 100% случаев восстанавливается функция сочленения, а иногда даже наблюдается ее ухудшение. Однако при серьезных хронических изменениях, которые приводят к нарушению трудоспособности и не устраняются нехирургическими мероприятиями, назначается артроскопия.
Стоит ли решаться на артроскопию челюстного сустава?
| Операцию рекомендуется выполнять, если: | Артроскопию не выполняют в таких случаях: |
| У пациента хроническое течение патологии, приводящее к временной нетрудоспособности; | Острая боль нового характера при неэффективности консервативной терапии в течение нескольких месяцев; |
| Боль препятствует приему пищи; | Большая вероятность ухудшения функции сочленения после артроскопии; |
| Элементы сочленения постоянно смещаются; | Нежелание пациента выполнять операцию; |
| Регистрируется значительное разрушение суставных поверхностей; | Низкая вероятность успешного излечения; |
| Дисфункция развилась после травмы челюсти и не реагирует на терапию; | Возможность разрастания рубцовой ткани в процессе заживления (это, впоследствии, снизит объем движений в сочленении); |
| Имеются хронические заболевания опорно-двигательной системы: остеоартрит, ревматоидный артрит и другие; | Наличие противопоказаний к выполнению операции. |
| Наблюдается частичное или полное обездвиживание челюстного сустава. |
Сравнение видов оперативного лечения дисфункции челюстного сустава
На следующей таблице показано сравнение вариантов оперативного лечения дисфункции челюстного сустава.
Хирургические вмешательства направлены на устранение мышечного спазма и натяжения связок. Не все хирургические методики имеют подтвержденную эффективность, поэтому операции используются только в крайних случаях.
Для устранения болей в височно - нижнечелюстном суставе (далее ВНЧ суставе) на начальных этапах лечения используют ортопедические приспособления размыкающего, ограничивающего и направляющего действия для восстановления функций сустава и артроцентез – пункциональное введение в полость сустава физиологических растворов, обеспечивающих скольжение суставных сочленений без травмы. Но если терапевтическое и ортопедическое лечение не имеет успеха, и человек сталкивается с проблемой невозможности полноценно жить с нарушенными функциями височно - нижнечелюстного сустава, прибегают к хирургическому вмешательству - артроскопии сустава челюсти.
Артроскопия в стоматологии и челюстно - лицевой хирургии является крайней мерой восстановления анатомически правильного функционирования сустава, так как наработки в области такого хирургического вмешательства говорят о том, что не всегда результат является ожидаемым, в некоторых случаях может наблюдаться и ухудшение состояния, нарастание болевых симптомов. Для артроскопии сустава челюсти существуют строгие показания, сутью которых является невозможность восстановить жевательную функцию ВНЧ сустава другими, щадящими методами.
Показаниями к хирургическому лечению височно-нижнечелюстного сустава являются:
- деформация внутрисуставного диска (хряща), функции которого нет возможности восстановить хотя бы частично, а методы размыкания и расширения суставной щели не приносят желаемого эффекта;
- хронический вывих внутрисуставного диска и выход суставной головки из диапазона движения внутри суставного сочленения;
- сращение внутрисуставного диска с головкой нижней челюсти в результате образования фиброзных тяжей как следствия хронической травмы и воспаления тканей;
- разрастание соединительной ткани в результате хронической травмы внутрисуставных сочленений;
- остеоартроз сустава челюсти, как следствие травматической работы сустава.
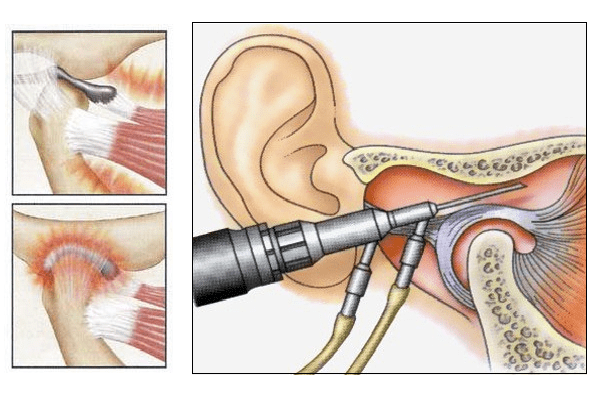
Операция артроскопии сустава челюсти считается малоинвазивным хирургическим вмешательством, процесс заживления тканей, спадания отечности после вмешательства артроскопа проходит в течение одного месяца, но далее требуется проведение механотерапии, закрепляющей новую траекторию движения суставных сочленений, и именно этот период реабилитации, которая затягивается на год, может спровоцировать осложнения.
Развивающиеся осложнения в послеоперационный период артроскопического лечения сопряжены с желанием пациентов как можно быстрее разработать ВНЧ сустав и принудительное размыкающих челюсти на амплитуду, большую, чем планируемые после операции возможности движения сустава. Вынужденная ограниченность в период реабилитации доставляет пациентам неудобства в период приема пищи и при разговоре, что провоцирует их на форсирование событий, и, как следствие, нанесение новых травм тканям височно - нижнечелюстного сустава, что в свою очередь порождает вновь развивающееся воспаление и дает толчок разрастанию новых фиброзных волокон, меняющих положения и двигательные возможности ВНЧ сустава.
Преддверием операции артроскопии височно - нижнечелюстного сустава является исследование условий проведения операционного вмешательства: проводят УЗИ, магнитно - резонансное исследование, в ходе которых уточняют возможности проведения операции и объем выполняемых работ с помощью артроскопа. Для предварительного исследования внутрисуставного пространства ВНЧ сустава проводят гидравлический прессинг - расширяют верхнюю и нижнюю внутрисуставную щель введением пункционально по одному мл анестетика поочередно в верхнюю и нижнюю суставную щель, что позволяет рассмотреть состояние тканей.
Сама артроскопия ВНЧ сустава представляет собой введение в полость сустава артроскопа и надрезание (или соскабливание) фиброзных сращений. Далее проводят лаваж сустава - полость сустава промывается физиологическим раствором с целью очистки от остатков срезанных фиброзных волокон и предотвращения развития воспаления.
При невозможности восстановить полностью внутрисуставные структуры ВНЧ сустава артроскопию сочетают с артропластикой и эндопротезированием, то есть делают полноценые хирургические надрезы, вправляют суставные сочленения, а разрушенные заменяют на имплантаты.
В послеоперационный период пациентам назначают противомикробную терапию и обезболивающие средства.
Хирургическое лечение
Хирургическое лечение проводится при острых гнойных артритах, синовиитах височно-нижнечелюстного сустава, абсцессах и флегмонах мягких тканей, окружающих сустав, деформирующих артрозах, не поддающихся консервативному лечению, фиброзных и костных анкилозах сустава, привычных вывихах, опухолях.
Из существующих видов подхода к суставу наиболее косметичным (хотя технически сложно выполнимым) является разрез по Рауэру. Этот разрез имеет длину 3 см, проходит по нижнему краю скуловой дуги и заканчивается, не доходя до козелка уха 1—1,5 см. Такой же длины разрез проводят от конца первого разреза перпендикулярно вниз, Образованный двумя разрезами треугольный лоскут отпрепаровывают и отводят кнаружи. Отсекают от скуловой кости часть жевательной мышцы, после чего доступ к суставу свободен.
Значительно реже применяют разрез Давидсона. Он начинается у передненижнего отдела наружного слухового прохода, затем проходит вверх по выемке между козелком и завитком уха, продолжается до места прикрепления ушной очковины и слегка поворачивает кпереди на 2 см.
Хрящевой отдел ушной раковины отделяют от кости, перевязывают височную артерию и пересекают ее вместе с ушно-височным нервом, после чего рассекают капсулу сустава. Наиболее широким и более доступным является подчелюстной разрез, который проходит параллельно краю нижней челюсти в 2,5 см от него, окаймляя угол ни ясней челюсти, и заканчивается, не доходя 1 см до уровня мочки уха.
Острые гнойные артриты, развивающиеся вследствие гнойного воспаления среднего уха, остеомиелита ветви нижней челюсти или абсцессов и флегмон мягких тканей, окружающих сустав, характеризуются своеобразием клинической картины и довольно тяжелым состоянием больных. При правильном и своевременном лечении (вскрытие гнойного очага, медикаментозное воздействие) возможен благоприятный исход заболевания. Разрез производят в зависимости от локализации гнойного очага. Если последний расположен в височной области между височной костью и одноименной мышцей, то разрез производят по ходу передних мышечных пучков в косом направлении, почти до верхнезаднего края скуловой дуги. После рассечения кожи и фасции мышцы линию разреза далее углубляют тупым путем до височной кости, в разрез вводят резиновые выпускники. Добавочные разрезы (контрапертуры) могут быть сделаны либо по верхнему краю скуловой дуги, либо в подскуловой области.
Если гнойный очаг расположен в области сустава, то после разреза по Рауэру и вскрытия капсулы осуществляют эвакуацию гнойного экссудата, промывание раны растворами антисептиков и введение в линию разреза выпускников. К располагающемуся еще ниже гнойному очагу проникают через уже образованный разрез тупым путем по направлению книзу, где обнаруживают часть полулунной вырезки между суставным и венечным отростками нижней челюсти. Нередко абсцессы могут вскрываться и самостоятельно через свищ, открывающийся в кожно-хрящевом отделе наружного слухового прохода. Таких больных следует вести совместно с оториноларингологом.
С учетом микрофлоры больным назначают соответствующие антибиотики, проводят дробные переливания крови и плазмы, применяют актинолизат по схеме (при выявленных друзах), блокады 1% раствора тримекаина, назначают йодид калия и общеукрепляющие препараты.
В дальнейшем проводят лечебную гимнастику и физиотерапевтические процедуры. После того как прекращается выделение гноя из разрезов, переходят к облучению ртутно-кварцевой лампой.
Оперативное лечение деформирующих артрозов показано тогда, когда консервативное лечение перестает быть действенным, т. е. при артрозах с постоянным и выраженным болевым синдромом, контрактурой сустава, выраженной деструкцией костной ткани, определяемой рентгенологически, смещением челюсти в здоровую сторону. Применяют моделировку суставных головок, резекцию суставных головок.
Удаление диска (менискэктомия) усиливает деструктивные процессы суставных тканей, поэтому при резекции суставной головки диск по возможности сохраняют.
Моделировку суставных головок производят при наличии небольших костных выступов. Во время операции их срезают и сглаживают фрезой. При более значительных деформациях суставную головку резецируют на уровне шейки суставного отростка. Удаление суставной головки вызывает нарушение прикуса, смещение челюсти в оперированную сторону, а удаление обеих суставных головок приводит к открытому прикусу, поэтому одновременно с резекцией суставных головок применяют их замещение аллотрансплантатом из консервированной нижней челюсти с суставным отростком, реберным костно-хрящевым трансплантатом.
При привычных вывихах и подвывихах, часто сопровождающих артрозы, операции должны быть направлены на ограничение чрезмерных экскурсий суставных головок (ушивание капсулы сустава, увеличение высоты суставного бугорка).
Показанием к ушиванию суставной капсулы является ее растяжение при высоком суставном бугорке. При низком суставном бугорке показано также увеличение его высоты: под основание суставного бугорка вводят пластинку из аутокости в виде клина, трансплантат из консервированного гомохряща, реже гетерохрящ. Некоторые авторы рекомендуют отсечь скуловую дугу у суставного бугорка, а затем фрагмент ее опустить, чтобы он препятствовал чрезмерным экскурсиям суставной головки.
Хирургическим методом лечения фиброзных анкилозов предшествует физио- и механотерапия.
Оперативное лечение костных анкилозов направлено на восстановление подвижности нижней челюсти и исправление формы лица. Применяют остеотомию суставного отростка или верхней трети ветви нижней челюсти, широкое разведение концов кости с выведением нижней челюсти вперед до правильного положения подбородка. Для искусственного образования хорошо подвижного ложного сустава между раздвинутыми концами кости вставляют свободные лоскуты из фасции и жировой клетчатки, массивные лоскуты жировой клетчатки на ножке, пересаженные в виде стебельчатого лоскута по Филатову, колпачки из металла или акриловой пластмассы.
Η. Н. Каспарова, проведя сравнительную оценку методов хирургического лечения анкилоза височно-челюстного сустава пришла к выводу, что лучшей является операция по Лимбергу с вытяжением нижней челюсти в комбинации с ортодонтическими аппаратами функционального действия и миогимнастикой.
Хирургическое лечение анкилоза и микрогении дополняют ортопедическими мероприятиями, восстанавливающими прикус и целостность зубных рядов.
При доброкачественных опухолях производят резекцию соответствующей части челюсти с удалением суставной головки и одновременно с артропластикой сустава и восстановлением возникшего костного дефекта челюсти. Опухоль иссекают в пределах здоровых тканей во избежание рецидива или озлокачествления. Техника операции следующая.
По нижнему краю скуловой дуги, отступя 1,5 см кпереди от козелка уха, рассекают до кости все мягкие ткани. Разрез идет параллельно скуловой дуге, достигая в длину 4,5—5 см Вторым разрезом (длиной до 4 см) книзу от начала первого под прямым углом рассекают только кожу. Отсепарованный кожный треугольный лоскут откидывают книзу и на период операции фиксируют кетгутовым швом к коже щеки, Затем мягкие ткани раздвигают тупым путем до суставной капсулы, которую также рассекают, освобождая доступ к суставному отростку нижней челюсти. Границы резицируемого участка определяют с учетом распространения опухоли и рентгенологической картины. Резекцию суставной головки в пределах здоровых тканей можно выполнять с помощью трепанов, фрез, фиссурных боров, пилы Джигли либо дисковой пилы небольших размеров. После удаления опухоли суставного отростка нижней челюсти полость сустава тщательно освобождают от костных опилок и осколков, промывают растворами антисептиков и после гемостаза и введения в полость сустава антибиотиков послойно ушивают. На шины с зацепными петлями устанавливают межчелюстную резиновую тягу. Послеоперационный уход за больным должен включать в себя целенаправленную медикаментозную терапию, охранительный режим и щадящую диету.
Хорошие результаты дает пластика сустава по Плотникову. Сухожилия мышц отделяют вместе с кортикальной пластинкой для последующей миопластики, капсулу рассекают и берут на лигатуру для дальнейшего ее прикрепления к шейке суставного отростка трансплантата. Для иммобилизации челюстей при наличии зубов накладывают назубные алюминиевые шины с зацепными петлями и межчелюстной фиксацией резиновыми кольцами При отсутствии зубов изготавливают шину Ванкевич. После артропластики все движения нижней челюсти сохраняются, боль и хруст в суставе не определяется. Вокруг трансплантата образуется регенерат, по форме соответствующий трансплантату, монолитно соединенный с костью реципиента.
Преимущество лиофилизированного аллотранспланта из нижней челюсти с суставной головкой заключается в том, что такой трансплантат является высоким биологическим стимулятором костеобразования со стороны ложа реципиента. В условиях первичной костной
пластики он перестраивается от размера дефекта и возраста больного. Рассасываясь, трансплантат одновременно замещается новообразованной костной тканью с сохранением формы, строения и размеров суставной головки. Суставная головка, покрытая хрящом, обеспечивает полноценную функцию В дальнейшем трансплантат из нижней челюсти обеспечивает условия для наложения съемного протеза, что дает хорошие функциональные, анатомические и эстетические результаты.
Особенностью лечения гигром является необходимость вылущивания опухоли тупым путем из окружающих тканей Идущий от суставной сумки тяж-ножку гигромы иссекают, а капсулу наглухо ушивают. Макроскопически гигрома представляет собой полость, содержащую прозрачную жидкость со сгустками фибрина (рисовидные тела).
Лечение остеобластокластом зависит от размера и разновидности опухоли. Экскохлеацию небольших по размерам ячеистых форм опухолей нужно дополнять выскабливанием граничащей с ней здоровой кости. При обширных ячеистых и кистозных остеобластокластомах, а также при литических формах производят резекцию нижней челюсти При удовлетворительном состоянии больного можно резекцию челюсти сочетать с одновременной артропластикойокачественных опухолей проводят предоперационную лучевую телегамматерапию в суммарной дозе 4000—6000 рад на область первичной локализации или на метастатический узел. Хирургическое лечение включает операции на первичном или метастатическом очаге и проводится после снятия явлений пост лучевого радиоэпителиита (спустя 1—1,5 мес). Объем хирургического вмешательства зависит от степени распространения опухоли и ее локализации. Нередко проводят половинную резекцию нижней челюсти с экзартикуляцией Последующий этап хирургического вмешательства, независимо от того, определимы клинически метастазы или нет, осуществляют на лимфатическом аппарате (футлярно-фасциальное его иссечение). При рецидивах злокачественных опухолей проводят повторное комбинированное лечение В далеко зашедших неоперабельных случаях назначают паллиативную лучевую терапию.
Восстановительные пластические операции у больных с удовлетворительными результатами комбинированного лечения проводят не ранее чем через 1—1,5 года после окончания лучевого и хирургического лечения.
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Реконструкция ВНЧС аллопластическим протезом (анализ 4 клинических случаев)
Повреждения анатомических структур височно-нижнечелюстного сустава (ВНЧС) могут возникнуть в результате травмы, неопластического поражения, резорбции или анкилоза, которые, таким образом, аргументируют потребность в хирургическом вмешательстве, направленном на удаление пораженных тканей и реконструкцию сустава. Последняя манипуляция может проводиться с целью улучшения формы и функции нижней челюсти, уменьшения болевых ощущений и восстановления пораженной области, с целью реализации оптимального подхода к реабилитации в диапазоне обоснованных финансовых затрат, а также для профилактики возможных осложнений.
Тотальная реконструкция ВНЧС с использованием аллопластических материалов является вариантом лечения, направленным на восстановление анатомически и патологически скомпрометированных клинических случаев. Для реализации данной процедуры доступны такие хирургические системы как TMJ Concepts (Вентура, Калифорния, США), TMJ Implants (Golden, CO, США) и Biomet (Джексонвиль, Флорида, США). В отличие от индивидуально спроектированного протеза по типу TMJ Concepts, Biomet представляет собой стандартизированную систему, состоящую из двух компонентов: суставной ямки и компонентов нижней челюсти, которые доступны в нескольких размерах. Используя шаблоны, хирурги могут выбирать компоненты подходящего размера прямо во время операции. Стандартные протезы характеризуются более низкой стоимостью, обеспечивая еще и сокращение общего времени лечения, а также являются более универсальными в использовании. В последнее время значительно возросло использование именно аллопластической системы TMJ (Biomet), которая, по данным проведенных клинических исследований, демонстрирует стабильные и удовлетворительные результаты.
В данной статье представлены результаты лечения четырех пациентов, которым провели реконструкцию ВНЧС посредством системы Biomet в случаях травмы, опухоли, резорбции и анкилоза височно-нижнечелюстного сустава.
Клинический случай 1
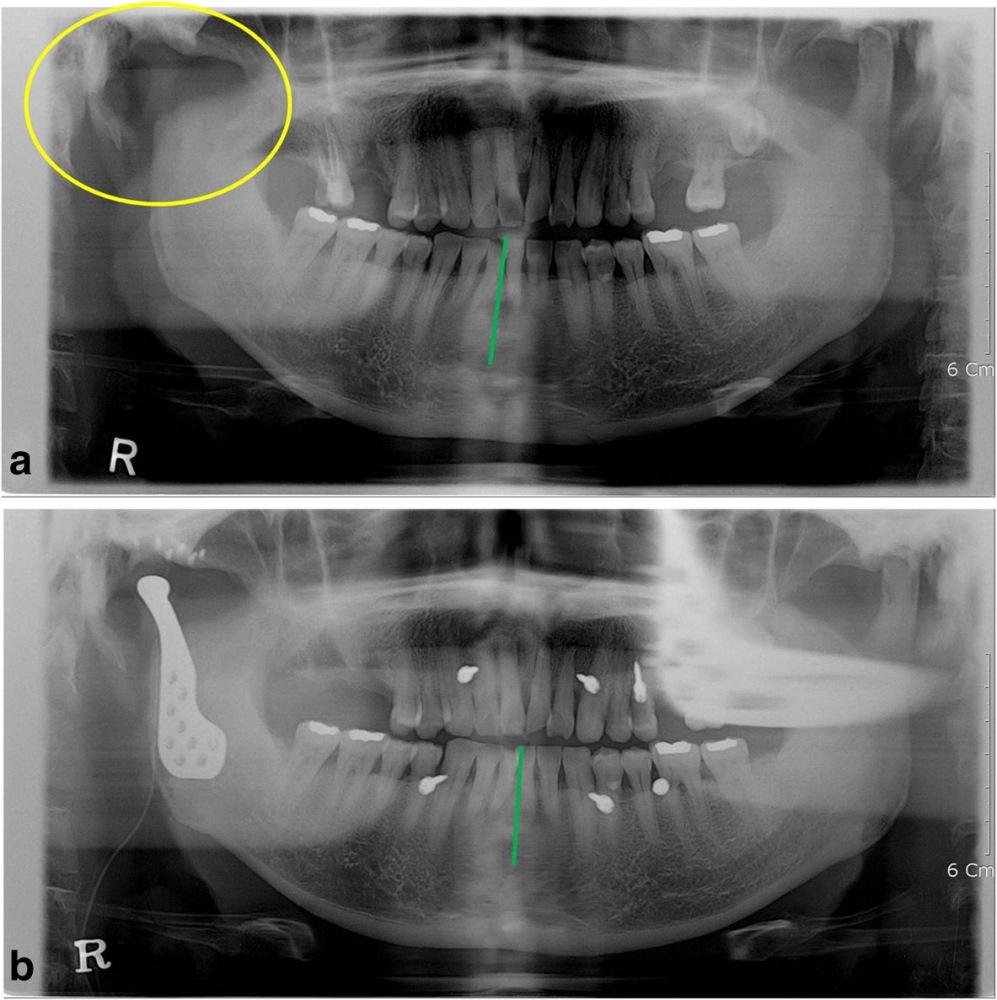
52-летний мужчина обратился за помощью по причине нарушения прикуса после кондилэктомии. Он упал вниз по лестнице и сломал нижнюю челюсть в области шейки суставного отростка. В больнице ему провели открытую редукцию поврежденной области с фиксацией частей сустава. После операции произошло инфицирование области правого ВНЧС, из-за чего пришлось провести удаление суставного отростка. Через месяц после оперативного вмешательства он обратился за помощью в стоматологическую клинику Университета Йонсей. В состояние покоя его нижняя челюсть была смещена вправо, а окклюзионное соотношение челюстей было нарушено вследствие кондилэктомии (фото 1а).
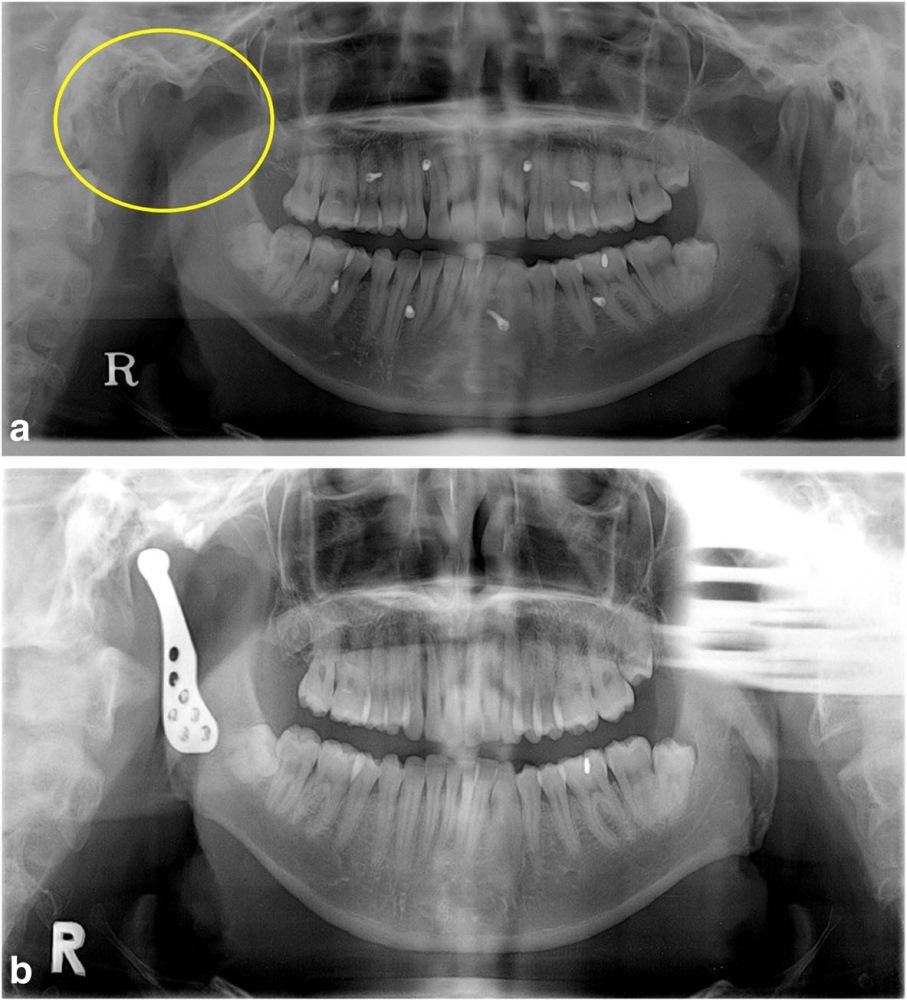
Фото 1.
а) Смещение нижней челюсти вправо (зеленая линия) в результате кондилэктомии (желтый круг).
b) Панорамная рентгенограмма, полученная через 1 день после операции, продемонстрировала восстановление окклюзионного соотношения (зеленая линия). Для стабилизации окклюзии во время операции были использованы межчелюстные фиксационные винты.
Диапазон раскрытия рта был ограничен расстоянием в 30 мм. После назначения пероральных антибиотиков с целью обеспечения инфекционного контроля была запланирована операция по реконструкции правого ВНЧС с использованием суставного протеза. Во время операции хирурги обеспечивали стабилизацию окклюзии путем межчелюстной фиксации для восстановления первоначального соотношения верхней и нижней челюстей. Установку суставного протеза проводили через два разреза: один – в околоушной области, другой – в подчелюстной по Risdon. Панорамная рентгенограмма, полученная через день после операции, подтвердила восстановление нормального окклюзионного соотношения (фото 1b). Через 3 дня пациента выписали без каких-либо осложнений послеоперационных осложнений, обеспечивая наблюдение на протяжении одного года. Протез функционировал достаточно хорошо, а восстановленная окклюзия оставалась стабильной, хотя максимальное открытие полости рта так и не удалось увеличить более чем до 30 мм.
Клинический случай 2
34-летнему мужчине был поставлен диагноз аденоидной кистозной карциномы правого внешнего слухового канала. Ему была проведена операция по удалению карциномы с кондилэктомией правого суставного отростка в отделении отоларингологии (фото 2а). После операции окклюзия стабилизировалась посредством межчелюстных фиксационных винтов и эластичных лент. Ограничений при открытии рта у данного пациента не наблюдалось, однако при открытии рта наблюдалось смещение челюсти в правую сторону. Для поддержки стабильной окклюзии без использования фиксационных межчелюстных винтов через 8 месяцев после первичного вмешательства планировалось провести реконструкцию ВНЧС. После хирургической коррекции сустава межчелюстные винты были удалены, а у пациента было подтверждено стабильное состояние межчелюстного соотношения (фото 2b).
Фото 2.
а) Правый мыщелок был удален (желтый круг) из-за карциномы наружного слухового канала. Для поддержания окклюзии в течение 8 месяцев использовались межчелюстные фиксационные винты и эластичные ленты.
b) Через 1 месяц после реконструкции TMJ фиксационные винты были удалены, а окклюзия оставалась в стабильном состоянии.
Через три месяца в области вмешательства появились болевые ощущения и развилась небольшая припухлость. Несмотря на использование антибиотиков и НПВП, симптомы продолжали сохранятся. Была проведена компьютерная томография (КТ) интересующей области, однако из-за имеющихся артефактов, спровоцированных металлическим протезом, никаких нарушений обнаружить не удалось. Спустя четыре месяца магнитно-резонансная томография (МРТ) помогла диагностировать рецидив опухоли вдоль височной мышцы. В ходе дополнительных операций были удалены и опухоль, и протез, однако у пациента продолжают проявляться рецидивы неопластического поражения в височной области и на участке правого ВНЧС.
Клинический случай 3
53-летняя женщина с ревматоидным артритом руки, запястья и плеча, обратилась за помощью по причине болевых ощущений в обоих ВНЧС. Она страдала от ревматоидного артрита в течение 1 года и принимала противовоспалительные препараты. КТ-диагностика подтвердила ревматоидное поражение обоих ВНЧС (фото 3а). У пациентки отмечалось ограниченное открывание полости рта (максимально до 23 мм), а болевые ощущения усиливались при движениях нижней челюсти. Для облегчения болевых симптомов было начато изготовление шины и проведен артроцентез обоих ВНЧС. Симптомы улучшились, однако у пациентки медленно начал развиваться передний прикус. Вертикальное перекрытие изменилось от начальных -6 мм до 0 мм (фото 3b).
Фото 3.
а) КТ-срезы, демонстрирующие сплющивание суставных головок, нерегулярность суставной поверхности и сужение суставных пространств.
b) Передний открытый прикус, который раздвинулся во время лечения с использованием шины.
с) Закрытие переднего открытого прикуса без прогрессирования нарушения в будущем.
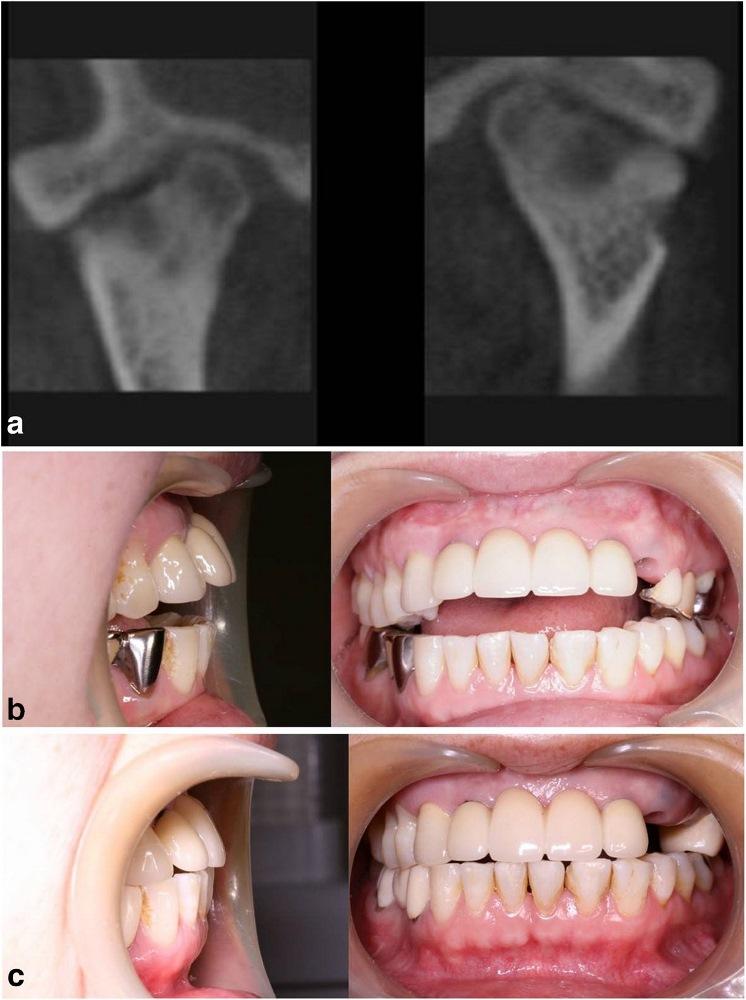
Чтобы предотвратить прогрессирование патологии, была запланирована реконструкция ВНЧС. Во время операции было выполнено заднее перемещение верхней челюсти посредством остеотомии по Le Fort I, поскольку верхние передние зубы пациентки находились в состоянии протрузии. После резекции обоих мыщелков реконструкция ВНЧС с использованием протеза проводилась посредством вращения нижней челюсти против часовой стрелки для закрытия переднего открытого укуса (фото 3с). С момента операции на данный момент прошло уже 2 года, и в данный период не было отмечено никаких признаков воспалительного поражения области вмешательства. Симптомов прогрессирования открытого прикуса также не наблюдалось.
Клинический случай 4
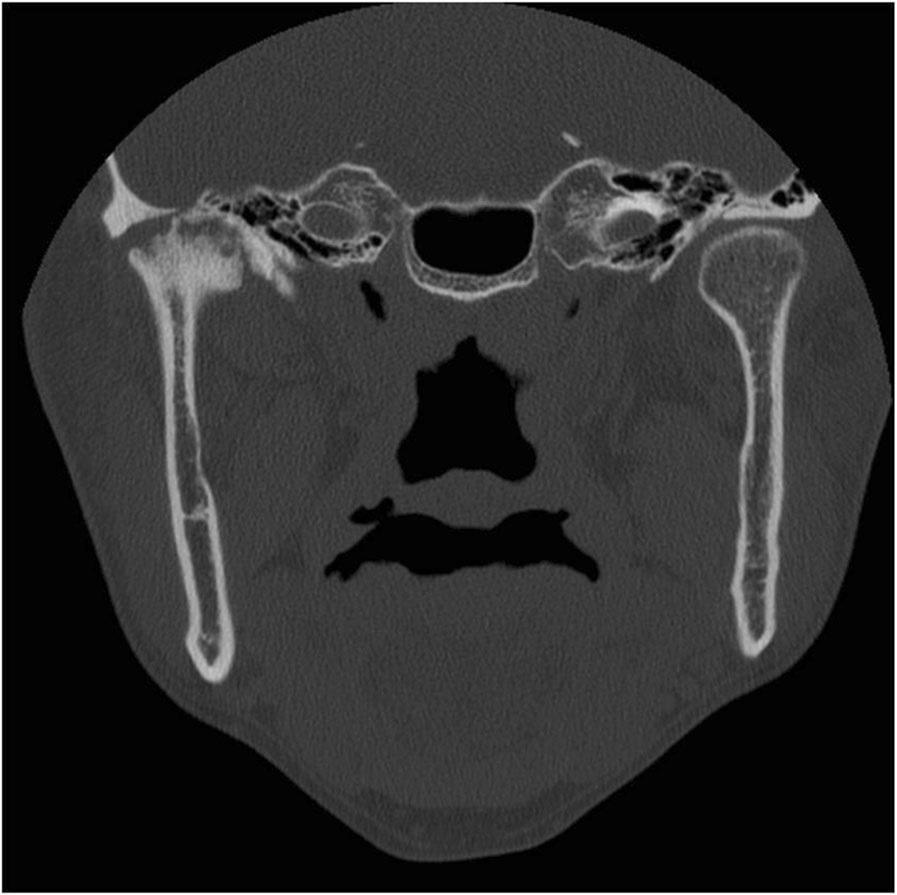
41-летний мужчина, страдающий анкилозирующим спондилитом с 31-летнего возраста, обратился за помощью по причине болевых ощущений в области правого ВНЧС и ограниченного открывания рта (до 25 мм), при котором также наблюдалось отклонение нижней челюсти вправо. В ходе анализа КТ-изображений был заподозрен анкилоз правого ВНЧС, вторичный по отношению к анкилозирующему спондилиту (фото 4).
Фото 4. Корональный КТ-срез, демонстрирующий анкилоз правого ВНЧС.
Для профилактики повторного анкилоза ВНЧС была запланирована реконструкция сустава. Во время операции удалили волокнистую ткань и анкилозированный суставной отросток, обрезали суставную ямку и провели установку протеза. Спустя три месяца после операции открывание рта увеличилось до 36 мм, но челюсть при этом все еще продолжала отклонятся в правую сторону. Ни симптомов воспаления, ни признаков гетеротопического формирования костной ткани в области правого ВНЧС в течение последующего года не отмечалось. Пациент находился под периодическим наблюдением с учетом риска развития анкилоза вокруг установленного протеза, а также вероятности появления патологического очага с левой стороны челюсти из-за анкилозирующего спондилита.
Обсуждение
Реконструкция ВНЧС с использованием аллопластических протезов показана в случаях специфического поражения и при патологиях, которые провоцируют необоротное повреждение суставов. В данной статье представлен анализ четырех случаев реконструкции ВНЧС при различных патологиях.
В клиническом случае 1 пациент перенес травму, и после хирургического вмешательства с целью фиксации элементов зубочелюстного аппарата у него произошло инфицирование области вмешательства. Данный факт стал причиной проведения кондилэктомии. Перед установкой протеза обеспечили необходимое фоновый прием антибиотиков, что помогло снизить риск инфицирования участка операции, а значит – повысило успешность проводимых хирургических процедур. Основной жалобой пациента в данном случае было нарушение прикуса после кондилэктомии. Благодаря реконструкции ВНЧС, удалось восстановить нужное межоклюзионное соотношение, хотя открытие рта так и осталось ограниченным. Возможно, такой исход был спровоцирован инфицированием области вмешательства после первичной кондилэктомии.
В клиническом случае 2 ВНЧС был резецирован по причине карциномы наружного слухового прохода. Хотя реконструктивная хирургия сустава и прошла успешно, пациент продолжал страдать от рецидивов опухоли. Из-за металлических артефактов врачу не удалось провести первичную диагностику рецидива опухоли с помощью КТ.
Аллопластический протез является вариантом восстановления ВНЧС после резекции опухоли в смежных областях, но он не подходит пациентам, которым может понадобиться повторное проведение КТ или МРТ для диагностики дальнейших патологических изменений. Тяжелое воспалительное заболевание суставов является еще одним показателем для восстановления сустава с использованием аллопластических материалов.
В клиническом случае 3 тяжелое воспаление ВНЧС вызвало резорбцию суставов на фоне ревматоидного артрита. Планировалось, что аллопластическая реконструкция ВНЧС прекратит прогрессирование заболевания, которое усугубилось и проявилось в виде переднего открытого прикуса. Проведенные ранее исследования указывают на то, что аллопластическая реконструкция ВНЧС при тяжелых воспалительных заболеваниях суставов демонстрирует весьма успешные и прогнозируемые результаты реабилитации. Ротация нижней челюсти против часовой стрелки считается дестабилизирующим фактором в ортогенетической хирургии, однако, использование протеза помогает достичь стабилизации функции суставов с минимальным риском рецидива. В ходе двухгодичного мониторинга у пациента не отмечалось никаких признаков повторного поражения. Анкилоз ВНЧС также является одним из показаний для проведения реконструкции сустава, особенно у пациентов с рецидивирующим фиброзом и костным анкилозом.
В клиническом случае 4, учитывая наличие фоновой патологии англизирующего спондилоартрита, риск повторного анкилоза ВНЧС после артропластики оставался достаточно высоким. После тотальной реконструкции сустава удалось восстановить прежний диапазон открывания рта, но челюсть пациента при этом продолжала отклонятся в пораженную сторону. В отличие от естественного сустава, который функционирует как в ротационном, так и в трансляционном направлениях, протез может функционировать только по вращательной траектории из-за потери прикрепления боковой крыловидной мышцы.
Несмотря на все преимущества, существуют и определённые ограничения тотальной реконструкции ВНЧС с использованием аллопластических протезов. Во-первых, такие протезы противопоказаны для растущих пациентов. Во-вторых, материалы протеза характеризуются ограниченной износостойкостью, которая влияет на стабильность результатов реабилитации. С другой стороны, по сравнению с аутогенным трансплантатом, аллопластические аналоги обеспечивают немедленное восстановление функции челюсти, снижают риск развития повторного анкилоза, исключают необходимость дополнительного вмешательства в донорском участке, сокращают общее время хирургического вмешательства, а также отлично имитируют нормальную анатомии ВНЧС. В нескольких исследованиях уже сообщалось об успешных результатах реконструкции ВНЧС посредством аллопластических протезов. Mercuri и коллеги сообщили об эффективном долгосрочном исходе лечения 193 пациентов (среднее время наблюдения составляло 11,4 лет), у которых удалось добиться уменьшения болевых ощущений, восстановления функции нижней челюсти и увеличения диапазона открытия полости рта с использованием системы TMJ Concepts. Результаты исследования, проведенного Westermark, в ходе которого было проанализировано 12 пациентов, которым проводилось протезирование сустава с применением системы Biomet, указывали на то, что в 8-летней ретроспективе удалось увеличить не только степень открытия рта у данных пациентов, но и функцию нижней челюсти в целом. Кроме того, последующее трехлетнее исследование Giannakopoulos с участием 288 пациентов, которым реконструкция проводилось той же системой Biomet, продемонстрировало аналогичные успешные результаты реабилитации. Вышеописанные четыре клинических случая продемонстрировали универсальность применения аллопластического протеза в случаях реконструкции ВНЧС при неопластическом поражении, травме, анкилозе или резорбции сустава. При этом в ходе подобных вмешательств пациенты должны быть проинформированы об перспективных ограничениях при движениях нижней челюстью. В случае структурного повреждения ВНЧС опухолью перед планированием реконструкции сустава следует учитывать риск рецидива неопластического поражения. Учитывая характер гетеротопического формирования кости в случаях анкилоза, у подобных пациентов после реконструкции ВНЧС необходимо обеспечить длительный мониторинг после специализированного хирургического вмешательства.
Выводы
Реконструкция ВНЧС посредством аллопластического протеза показана при специфических поражениях и патологиях сустава, которые провоцируют необратимое изменение их структуры. При адекватном планировании хирургического вмешательства и понимании функциональных ограничений суставных протезов, аллопластический аналог ВНЧС является безопасным и эффективным вариантом реабилитации комплексной функции зубочелюстного аппарата.
Авторы: Jung-Hyun Park, Eun Jo, Hoon Cho, Hyung Jun Kim
Читайте также:


