Операции на челюсти в америке
Двухчелюстная операция, гениопластика и ринопластика — именно к этим хирургическим вмешательствам обратилась читательница Cosmo. Почему девушка решилась на это и как выбрала врача, что стоит знать о постоперационном периоде и на какие моменты стоит обратить внимание — узнай из ее личной истории.
Мой путь к подобным изменениям во внешности начался еще в 2010 году, когда я первый раз поставила брекеты. На тот момент об ортогнатических операциях (иными словами, о хирургическом воздействии на челюсть) знали, мне кажется, только самые профессиональные стоматологи-ортодонты, к которым мой ортодонт, к сожалению, не относился. В итоге – минус 2 верхних зуба. Да, зубы стали прямыми, но прикус как был странным, таким и остался. Это только потом я узнала такие слова, как дистальный и мезиальный, но это случилось сильно позже. Об этом расскажу подробнее.
В 2015 году я начала задумываться над тем, что мой профиль, мягко говоря, далек от идеала и сделать ринопластику было бы совсем неплохо. В профиль нос предательски торчал впереди челюсти, и мне это не нравилось. Я стала прикидывать стоимость операции и наткнулась на форум о пластической хирургии, где заметила ветку о гениопластике (то есть костном перемещении подбородка), изучила и подумала, что, возможно, это как раз мой случай. Я зарегистрировалась, написала в поддержку хирургов, чтобы они подсказали, что мне лучше сделать — нос или подбородок. И тут на удивление мне пришли ответы от нескольких хирургов, они единогласно рекомендовали для начала поправить прикус.
Затем я еще пару недель изучала информацию в интернете на тему операций на челюстях. Всем, кто задумывается о подобных вмешательствах, крайне рекомендую изучить страницы ветки про остеотомию. Там есть несколько крайне интересных историй как с хорошим результатом, так и с не самыми удачными вариантами развития событий, которые, к сожалению, также имеют место быть.
Для меня было важно, чтобы ортодонт умел работать с такими, как я. Что я имею в виду? Мой прикус был дистальным: нижняя челюсть меньше верхней и уходит назад. От этого в профиль получаешь эффект скошенного подбородка и так называемое птичье лицо. Мы, дистальщики, почти всегда на фотографиях выдвигаем челюсть вперед, чтобы на фото получалось немного гармоничнее. Мезиальный прикус — нижняя челюсть выдвинута сильно вперед. Яркий пример – Ксения Собчак.
Подобные операции можно делать бесплатно – по квоте, так как это считается аномалией и подходит под статью ВМП (высшая медицинская помощь). Но (!) у топ-хирургов, фамилии которых я указала, очередь на операции по квоте не менее двух лет. У остальных в МГМСУ очередь поменьше, но, к сожалению, найти о них отзывы в интернете довольно проблематично, поэтому я не рискнула обращаться к ним.
У меня все усугублялось проблемами с суставом, которые выявились после МРТ. Я какое-то время на брекеты надевала еще окклюзионную каппу, которая ставит на место сустав.
Кстати, хирург может посоветовать ортодонта, с которым он часто работает в паре, а ортодонт, разумеется, может посоветовать хирурга. Но никто ни на чем не настаивает обычно.
- Шок. Да, ты смотрел видео на YouTube подобных историй, ожидал чего-то подобного, но, конечно, не такого. Лицо все онемело и совсем не двигается. Даже жидкое не знаешь, как пить. Сходить в уборную не то что проблема — проблемище (!).
- Хочется рыдать от того, как тебе плохо после операции. Но, конечно, вариантов нет — уже ничего не исправить, так что ты просто лежишь и терпишь.
- Спать очень тяжело. Мне было еще тяжелее, так как рот почти не открывался, а нос не дышал. Кислорода крайне мало, поэтому спишь по полчаса, просыпаешься – и всё по кругу.
На второй день приезжает хирург и вселяет немного уверенности, что всё будет хорошо. На четвертый день тебя выписывают.
Дом есть дом, в нем автоматически становится лучше. Пьешь горсть таблеток несколько раз в день, что крайне сложно, так как, повторюсь, рот практически не открывается.
Из еды — только жидкое: бульон, йогурт, детские каши до 6 месяцев, разбавленные водой. И мой личный лайфхак – шоколадное молоко, которое делало жизнь чуточку приятнее.
Что касается сна, то первую неделю его практически нет. Те, кто делают подобные операции без ринопластики, с такой проблемой не сталкиваются, так как нос у них дышит.
Первые 10 дней действительно очень тяжело. Потом с каждым днем все лучше и лучше. На пятый день из носа вытаскивают распорки (специальные пластмассовые трубочки), и он начинает дышать. К десятому дню ты уже привыкаешь ничего не есть и приспосабливаешься. Кстати, за месяц восстановления, когда ты ничего не ешь, худеешь примерно на 5-10 кг (в зависимости от начального веса). У меня ушло 6 килограммов, чему я была безмерно рада.
Важно уделить особое внимание физическим ощущениям и моральному состоянию. О физических ощущениях: у тебя полностью онемевшая нижняя часть лица, причем как снаружи, так и внутри. Не день, не два, а несколько месяцев. Челюсть как будто не твоя. Восстановление чувствительности — самый медленный процесс, так как по сути тебе перерезали все нервные окончания.
Каждый день ты должен снимать специальные резинки, которые держат челюсть в одном положении, чистить зубы, пытаться открывать рот, а потом заново их, резинки, надевать. А внутри – раны и нитки после операции. И ты их не чувствуешь, но знаешь, что тебе отрезали и переставили челюсть и что эти раны — места разрезов, а эти нитки — это то, что держит твои десна. И вот снимаешь ты резинки, берешь в руки зубную щетку и пытаешься чистить зубы. В первый раз я чуть в обморок не упала. Буквально.
Следующая стадия — ты пытаешься хотя бы немного, но открыть рот, а он вообще не открывается. От слова совсем. Это странно звучит, да, но это пока ты с этим сам не сталкиваешься.
Восстановление открываемости рта — до 4 месяцев для дистальщиков. У мезиальщиков, насколько я знаю, процесс происходит быстрее. Почему именно, может рассказать хирург. Первые пару месяцев ты вообще не веришь, что когда-либо сможешь открыть рот и откусить бургер. Примерно через месяц врач разрешает есть мягкую пищу – бананы, колбасу и прочее. Это очень странно, когда такие простые вещи, как просто откусить бутерброд, – для тебя целое событие, а вкус колбасы – самое лучшее, что ты когда-либо ел.
Примерно через полгода после операции снимают брекеты. Отеки сошли, брекеты сняты – и ты выглядишь потрясающе. И вот он еще один шок, но только уже очень приятный. Это новая ты, которой всегда мечтала быть, и это правда. Все прежние мысли, негодования, переживания, болезненные и неприятные ощущения исчезли. Осталась только новая классная ты!
Стоит ли это того? Безусловно. Жалею ли я? Ни капельки. Повторила бы, если бы знала, через что придется пройти? Да, да и еще раз да!
Резюмирую, что было сделано: двухчелюстная операция, гениопластика и ринопластика. Подготовка к операции (удаление зубов + брекеты) – около полутора лет. Восстановление после операции – от 3 до 6 месяцев. Примерно через полгода после операции – снятие брекетов. После брекетов могут понадобится онклюзионные накладки (по сути коронки на зубы) на задние зубы для лучшего смыкания зубов (+ 35 тысяч за зуб).
Брекеты, каппы или пластинки отлично справляются с дефектами прикуса у взрослых и детей, и через определенный период ношения делают зубы ровными, а улыбку – привлекательной. Однако бывают ситуации, при которых даже такие эффективные ортодонтические устройства оказываются абсолютно бессильными. Тогда пациенту предлагается хирургическое вмешательство.
Хирургическое исправление прикуса
Многие пациенты боятся даже подумать о проведении операции, но, когда аномалии прикуса не поддаются лечению, только хирургия способна исправить ситуацию: после операции положение челюсти выправляется и она встает на нужное место. Кроме того, улучшается внешняя эстетика лица: изменяется овал, уходит асимметрия черт.
Ортодонтическая операция позволяет не только исправить прикус, но также воздействует и на костные деформации. Для более эффективного результата можно совместить ее с лицевой пластикой, например, одновременно скорректировать нос или подбородок.
Когда требуется хирургическое вмешательство для исправления прикуса?
Хирургическое вмешательство способствует лишь исправлению серьезных патологий прикуса (т.е. позволяет скорректировать расположение и форму челюстей), но не меняет положение зубов. Показанием к операции являются:
- асимметрия челюстей, их неправильное строение или перекрестное положение,
- асимметрия черт лица: чаще всего бывает врожденной, либо возникшей после травмы лица,
- наличие открытого прикуса: верхние и нижние зубы не смыкаются между собой, одна из челюстей сильно выдается вперед или назад, при этом нижняя челюсть чересчур большая или, наоборот, маленькая,
- деформация подбородка,
- исправление ошибок, допущенных в процессе других операций, связанных с некачественной работой врачей, а также с исправлением таких врожденных дефектов, как волчья пасть или заячья губа.
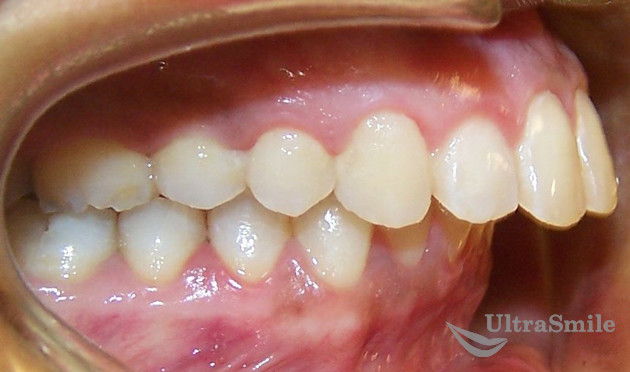
Верхняя челюсть сильно выдается вперед — показание к хирургическому исправлению
Стоит ли бояться операции?
Правила проведения операции по исправлению прикуса ничем не отличаются от общепринятых норм. Перед хирургическим вмешательством пациент проходит серьезную подготовку, в процессе которой сдаются анализы крови, получаются заключения узкопрофильных специалистов, выявляются возможные проблемы и заболевания, определяется общее состояние здоровья. Устанавливается, можно ли использовать наркоз.
Также перед операцией полость рта должна быть тщательно подготовлена: при необходимости назначается предварительное лечение более консервативными ортодонтическими конструкциями – брекетами, удаляются лишние зубы, устраняются воспалительные процессы.
Хирургическое вмешательство с целью исправления прикуса может проводиться по достижении пациентом 18-летнего возраста, то есть только тогда, когда форма челюстей окончательно сформирована. В редких случаях – раньше, если патология мешает нормальному развитию ребенка.
Сама процедура может занять до 4-6 часов. Все манипуляции проводятся на тканях челюсти и, конечно же, выглядят не очень привлекательно: врач может делать разрезы в области подбородка, ломать челюсть, удалять кость или наращивать ее, устанавливать металлические аппараты для увеличения объема тканей, сдвигать челюсти и изменять их расположение. Тем не менее, никаких неэстетичных последствий на лице не останется. Кроме того, операция обязательно проводится под наркозом, поэтому пациент не будет ничего чувствовать.
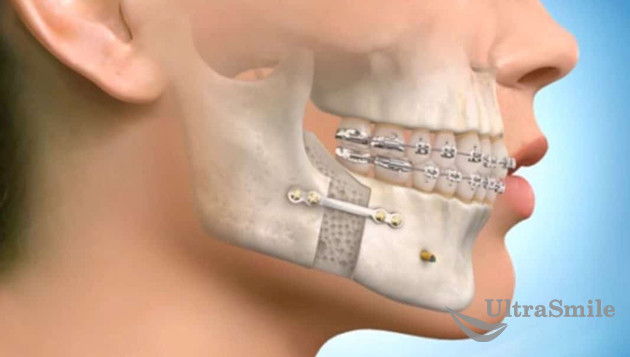
Исправление прикуса хирургически
После операции некоторое время могут беспокоить следующие проявления: отечность лица, болезненность. Эти симптомы вполне нормальны, достаточно легко купируются обезболивающими препаратами и наложением холодных компрессов. Отеки должны пройти через 3-7 дней. Иногда встречаются и более тяжелые осложнения: расходятся швы в области оперирования, воспаляются ткани, нарушается дикция – тогда может потребоваться дополнительная помощь специалистов, например, логопед, поставит все звуки на место.
Чтобы свести к минимуму риски возникновения осложнений, нужно следовать всем рекомендациям врача: принимать назначенные антибиотики, дезинфицировать полость рта антисептиками, не подвергать челюсти излишней нагрузке – лучше всего первое время употреблять мягкие продукты или супы, поменьше разговаривать. Также необходимо носить специальные приспособления на зубах, которые зафиксируют челюсти в нужном положении.
Если реабилитация прошла успешно, пациенту назначаются массаж и гимнастические процедуры для разработки челюстей.
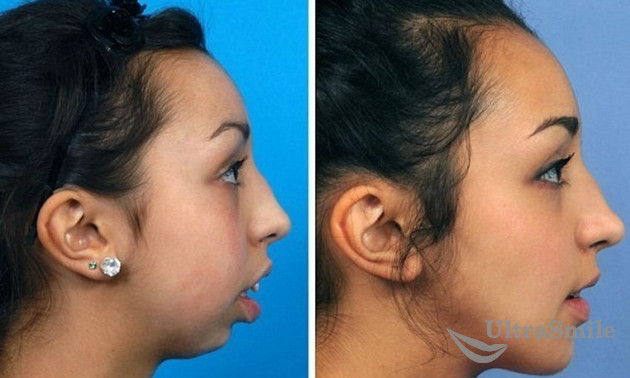
Фото до и после хирургического лечения деформации подбородка
Когда ситуация настолько серьезна, что прикус можно исправить только путем хирургического вмешательства, нужно решаться на операцию. Ведь после нее вы останетесь благодарны доктору не только за красивую улыбку, но и за общее улучшение эстетики лица. После операции вы также почувствуете, как в лучшую сторону изменилось состояние здоровья: пропадают храп и одышка, восстанавливается дикция, улучшается жевательная функция и просто поднимается самооценка.
Смотрите видео по хирургическому исправлению прикуса
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46
Комментарии
[…] Противопоказания для протезирования зубов накладками также одинаковые: бруксизм, сильно разрушенные зубы, отсутствие зубов, занятие опасными видами спорта, недостаточная гигиена, вредные привычки, наличие не вылеченных воспалительных процессов в полости рта, сильные аномалии прикуса. […]
Стоматология. Понятная и Доступная.
О лечении переломов нижней челюсти я уже писал. Тогда я наткнулся на волну непонимания со стороны некоторых из своих коллег - зачем же так все усложнять? Ведь еще Шаргородский в 60-х годах прошлого столетия писал, что 97% переломов нижней челюсти можно вылечить с помощью шин Тигерштедта. То, что бывает с зубами, полостью рта и человеком после двухмесячного шинирования, профессор деликатно умалчивал.
Но, согласитесь, что как с момент изобретения способа шинирования военным врачом Тигерштедтом (1915 г.), так и с середины прошлого века, когда тезисы Шаргородского еще были актуальны, многое, очень многое в медицине изменилось. На первое место выходит самый главный пункт клятвы Гиппотраха "не навреди", ну а методика лечения переломов челюстей межчелюстным связыванием или шинированием, ну никак не отвечает этому требованию.
Именно поэтому лечение переломов челюстей методом накостного остеосинтеза выходит на первый план. И сейчас почти не осталось технических препятствий для проведения этой операции в амбулаторных условиях.
В этой записи я расскажу Вам о данной методике, ее преимуществах и недостатках, о показаниях и противопоказаниях к операции остеосинтеза в амбулаторных условиях, об особенностях ведения пациентов с переломами нижней челюсти и т. д.

Несмотря на свою простоту и хорошие результаты, метод редко используется не то, что в стоматологических поликлиниках, но и в стационарах. Причина этого не только в особенностях советской и постсоветской медицины, задачей которой ставится не здоровье пациентов, а выполнение каких-то непонятных показателей. К сожалению, во многих докторах еще сильно убеждение, что любая операция - это зло, которого нужно избегать любой ценой. Ну а то, что при некоторых заболеваниях консервативное лечение не только неэффективно, но и ведет к непоправимым последствиям, как-то упускается из виду.
Когда Тигерштедт придумывал свои шины, когда Шаргородский, Робустова, Бернадский и сотоварищи писали свои учебники, возможности медицины были весьма ограничены. Еще не существовало высокоэффективных анестетиков и антибиотиков, не было биоинертных материалов и хороших инструментов. Не было методик, которые позволяли бы провести хирургическую операцию с минимальным риском для жизни. Никто не задумывался о качестве жизни пациентов, а получаемый процент осложнений считался вполне приемлемым - ведь все работали на госпредприятиях, где не было проблем с больничными листами и зарплатой.
Разве кто-то не согласится с тем, что времена изменились? Изменились требования пациентов к качеству проводимого лечения, изменилась сама система оказания медицинской помощи, в стоматологии и хирургии появилось все, о чем хирурги шестидесятых могли только мечтать. Люди давно поняли, что время - это деньги, что здоровье - это деньги. Поэтому и стал актуальным вопрос о проведении лечения в кратчайшие сроки и без отрыва от основной деятельности, ибо вряд ли кто-то сейчас захочет сидеть с перевязанным ртом в течение пары месяцев, а потом еще полгода восстанавливать поврежденные зубы и слизистую оболочку десен.
По этой причине лечение переломов челюстей любым из видов шинирования или межчелюстного связывания теряет актуальность.
- При шинировании очень сильно повреждаются зубы, ткани пародонта, что требует после снятия шин длительной и дорогостоящей реабилитации.
- На время шинирования, а это приблизительно полтора-два месяца, человек нетрудоспособен.
- Из-за проблем с питанием на время шинирования возможно обострение желудочно-кишечных заболеваний.
- При черепно-мозговой травме шинирование и особенно межчелюстное лигатурное связывание становится опасным, поскольку создает опасность асфиксии при возможной рвоте или тошноте.
- При проблемах с носовым дыханием шинирование, особенно на длительный период, либо не представляется возможным, либо может привести к серьезным осложнениям.
- Длительное шинирование неприменимо в детском или подростковом возрасте, в период активного роста лицевого скелета.
- При отсутствии части зубов шинирование не обеспечивает надежную репозицию и фиксацию отломков челюстей и не обеспечивает качественной их репозиции.
- В случае переломов со значительным смещением отломков, а также при некоторых локализациях перелома, шинирование не обеспечивает качественной репозиции отломков.
- Шинирование создает серьезную бактериальную нагрузку на полость рта, в результате при открытых переломах нижней челюсти существенно повышается риск развития остеомиелита и других гнойно-воспалительных осложнений.
- Большинство переломов нижней челюсти со смещением отломков НЕВОЗМОЖНО качественно вылечить с помощью шинирования или межчелюстного лигатурного связывания.
Ну а то, что во многих городских больницах и поликлиниках этот метод считается основным в лечении переломов нижней челюсти, говорит только о пофигизме врачей по отношению к своим пациентам.
Кстати, если рассматривать операцию остеосинтеза, то основной довод "против" звучит так:
"Как? Ну это же операция!".
Больше доводов у противников нет.
Не буду рассматривать все методики и способы накостного остеосинтеза, ибо для этого потребуется целая книжка. Разговор пойдет лишь об адаптации метода для работы в амбулаторных условиях, а также о ведении пациентов на всех этапах лечения.
Для начала нужно решить, возможно ли проведение операции в поликлинике, или же нужно обращение в стационар? Критерий отбора довольно простой: можно ли сделать операцию из полости рта?

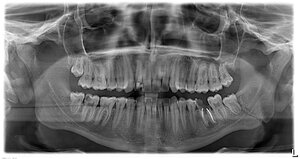
На образцово-показательной ортопантомограмм зеленым пунктиром указана зона, в пределах которой можно сделать операцию остеосинтеза без особых проблем. Красный пунктир - зона определенного риска, лечение перелома этой области уже требует специальных навыков и опыта. В целом же, при наличии нужного оборудования и инструментов (например, эндоскопической техники) можно сделать операцию остеосинтеза на любом участке челюсти, вплоть до мыщелковых отростков. Но, к сожалению, большинству амбулаторных клиник, не только государственных, но и частных, такое оборудование лишь снится в сладких снах.
Важно знать, что все переломы нижней челюсти со смещением в пределах зубного ряда - открытые. Это значит, что инфекция из полости рта легко попадает в область перелома, следовательно риск таких грозных осложнений как остеомиелит, существенно повышается.
Именно поэтому во всех случаях переломов челюсти в пределах зубного ряда со смещением отломков нужно назначать антибактериальную терапию. Забудьте про институтское зомбирование, что наиболее подходящий для этого антибиотик - линкомицин. Типа, остеотропный.
На самом деле, большинство современных антибиотиков широкого спектра действия - остеотропные, поэтому подходят для профилактики гнойно-воспалительных осложнений при переломах нижней челюсти.
Отдельный вопрос, который почему-то до сих пор вызывает много дискуссий - это удаление зубов из линии перелома. Практическое же правило очень простое: если есть сомнения, нужно ли удалять зуб - лучше удалять.
Ни в коем случае нельзя оставлять в линии перелома зубы мудрости, разрушенные кариесом или пораженные периодонтитом зубы, а также многокорневые зубы, зубы с несформированными или поврежденными корнями. Стоит ли говорить о вывихнутых, подвижных или мешающих репозиции отломков зубах?
Удалением зубов лучше всего заниматься перед шинированием.
На некоторое время до операции и после нее потребуется иммобилизация отломков нижней челюсти. Для этого нужны шины Тигерштедта. Их лучше изготовить из кламмерной проволоки (я использую №8), а для фиксации к зубам использовать тонкие ортодонтические лигатуры. "Любимые" всеми докторами шины из толстой алюминиевой или медной проволоки в сочетании с латунными лигатурами - издевательство над пациентами.
Также можно использовать шины Васильева, но с оговоркой, что стоять они должны не дольше двух недель. Хотя и за это время они успевают навредить так, что мало не покажется.
Итак, пациент зашинирован. Готовимся к операции. Обычно назначаю ее через 3-5 дней после установки шин. За это время заживает поврежденная отломками слизистая оболочка полости рта, проходят болезненные и воспалительные явления, которые очень часто сопровождают перелом нижней челюсти. К тому же пациент привыкает к шинам и уже научился правильно за ними ухаживать. Тем не менее, непосредственно перед самой операцией нелишней будет профессиональная гигиена полости рта.
Накостный остеосинтез можно проводить под местной анестезией. Если есть возможность седации - очень-очень хорошо.
Общее обезболивание, то бишь наркоз, требуется лишь в исключительных случаях, такие случаи лучше отдать стационару.
Вот пример из практики:
Молодой парень, 19 лет, очень хорошо встретил новогодние праздники:

В результате диагноз: "Закрытый левосторонний ангулярный перелом нижней челюсти со смещением отломков". Закрытый - потому что несмотря на то, что вроде как перелом находится вне зубного ряда, 38 зуб ретинированный, видимого повреждения слизистой оболочки полости рта нет.
В день обращения произведена репозиция и фиксация отломков шинами Тигерштедта с межчелюстной резиновой тягой. Зуб мудрости из линии перелома решили удалить во время операции накостного остеосинтеза, которая планируется через три дня.
1. Проводниковая и инфильтрационная анестезия в области перелома. Объем анестетика (Убистезин) - 5,1 мл.
2. L-образный разрез в левой ретромолярной области, создани доступа к линии перелома и наружной косой линии, куда планируется установка минипластины.

4. ОБЯЗАТЕЛЬНО удаляется 38 зуб.

5. Примеряется минипластина, подгоняется по размеру и форме, после чего фиксируется четырьмя минивинтами.

При этом важно контролировать прикус (для этого нужны шины и пациент в сознании). Необходимо плотно сопоставить отломки челюсти перед фиксацией, они должны совпадать как конструктор Lego. В некоторых случаях бывает так, что либо прикус не совпадает, либо отломки не совпадают. В этом случае приоритетом все же является прикус.
6. Контролируем степень фиксации отломков. Они должны быть неподвижными:

7. Накладываем швы.

8. После операции фиксируем нижнюю челюсть в прикусе резиновыми тягами.
9. Делаем контрольный снимок:

В послеоперационном периоде назначаем пациенту комплексную противовоспалительную и антибактериальную терапию. Приглашаем на послеоперационный осмотр.
Шины Тигерштедта можно снимать через 7-10 дней. После снятия шин пациент обязательно проходит пародонтологическое лечение, а в данном примере - еще и санацию полости рта.
В течение месяца рекомендуем пациенту исключить из рациона грубую пищу и принимать лечебные дозы витаминов С и D3.
Как видите, накостный остеосинтез вполне осуществим в амбулаторных условиях и не требует чего-то сверхъестественного. На реабилитацию пациента после перелома челюсти в данном случае потребуется максимум 14 дней вместо полутора-двух месяцев хождения с закрытым ртом.
Конечно, лучше челюсть вообще не ломать. Но если это все-таки случилось, было бы неплохо избавиться от навязываемого "Операция - это зло" и принять правильное решение.
Как обычно, жду Ваших комментариев и вопросов.
Медицина в Америке относится к самым дорогим в мире. Однако если учесть средние американские зарплаты, то большинству работающих граждан этой страны она по карману. Напомним, что Соединённые Штаты Америки занимают 5-е в мире место по уровню доходности.

Стоматология в США, как важная часть медицины, также является дорогим удовольствием. В связи с чем, россиянам рекомендуется лечить зубы ещё до приезда в Штаты.
Но если вы переехали в Америку на постоянное место жительства, то со временем у вас всё-таки появится необходимость воспользоваться услугами стоматолога. В США широко распространены медицинские страховки.
- Особенности американской стоматологии
- Цена лечения зубов
- Что делать, если лечение зубов в США для вас дорогое?
- Как сэкономить на лечении зубов?
- Основные процедуры стоматологии в США
- Видео-отзывы русских
- Отзывы пациентов
Особенности американской стоматологии
Особенностью стоматологии в США является то, что для неё требуется отдельная страховка, (её стоимость составляет 40 долларов в месяц). Она начинает действовать не сразу, а только по истечению года с момента её оформления.

Многие страховые брокеры и страховые компании считают медицинскую страховку невыгодной услугой, так как вы можете долгое время, даже годы, оплачивать данную услугу, и понадобится она вам в итоге только через несколько лет (иммигранты периодически отправляются в свою родную страну и лечат там зубы, что тоже выгодно).
Необходимо отметить, что даже если вы приобрели стоматологическую страховку, то она не будет покрывать всю сумму лечения, а только малую её часть, что делает лечение зубов в Америке невыгодным.
При посещении доктора он сделает перерасчёт, и вам придётся доплатить разницу.
Многие иммигранты отказываются от этой услуги, предпочитая при необходимости полностью оплачивать лечение самостоятельно. Это может выйти выгоднее, чем платить ежегодно 480 долларов.

Цена лечения зубов
В США стоматологи требуют плату за осмотр и консультацию. Данная услуга оценивается в 30-60 долларов, точная цена лечения зубов в США зависит от города.
Средняя стоимость пломбы здесь составляет 100 – 500$, и она зависит от конкуренции и города.
Каждый доктор предлагает свои расценки. Если дантист назвал вам цену в 2500 – 3000$ за один зуб, то вам следует поискать другого специалиста. Вполне возможно, что вы сможете найти врача, который сделает работу не хуже и возьмёт за это 500-600$.

Наглядный пример:
В Америке одной нашей соотечественнице необходимо было удалить 2 зуба мудрости. Она отправилась к стоматологу, и он выставил ей счёт – $1300. Затем она отправилась к другому специалисту, он выставил ей счёт на $500. Чистила каналы она уже у 3-го стоматолога, который сделал девушке зуб за $600.
Для тех, кому лечение зубов в Америке обойдётся слишком дорого, есть вариант отправиться в Мексику, на Кубу или в Южную Америку. Некоторые летают в Россию или Украину.
В любом случае, перед тем, как переезжать в США, лучше решить все проблемы со здоровьем и, в частности, с зубами, пока находитесь в своей стране.
Также на всякий случай можно узнать у жителей США в социальных сетях, где они лечатся и к каким докторам обращаются, чтобы подстраховаться на случай неожиданного появления необходимости похода к стоматологу.

Каждый год в Америке выпускаются тысячи студентов стоматологических вузов. Таким вузам постоянно требуются добровольцы, на которых студенты будут практиковаться.
Стоимость такого лечения обходится в разы ниже (в некоторых вузах даже бесплатна), чем в обычной стоматологической клинике.
Основные процедуры стоматологии в США
- Терапевтическая стоматология. Ей уделяется огромное внимание. Среди направлений терапевтической стоматологии в США выделяются гигиена полости рта, отбеливание, депофорез, лечение кариеса, его осложнений, реставрация, а также восстановление зубов.
- Хирургическая стоматология. Включает в себя лечение кист разной сложности, удаление зубов, лазерная хирургия, восстановительные операции на мягких и костных тканях ротовой полости, наращивание костной ткани для последующей имплантации.
- Ортопедическая стоматология. Протезирование зубов в Америке осуществляется при помощи металлокерамики, виниров, конструкций со съёмными замками. Также протезирование предлагает использование драгоценных сплавов.
- Пародонтология. Сюда относятся лечение и восстановление опорного аппарата зуба, а также периодонтальных связок.
- Исправление прикуса (ортодонтия).
- Профилактика и лечение.
- Имплантация зубов.
- Седативная терапия.
Видео-отзывы русских
Первый:
Второй:
Третий:
Отзывы пациентов
Читайте также:


