Консервативные методы лечения переломов челюсти
На основе анализа уже разработанных и имеющихся данных, можно утверждать, что для достижения оптимального результата заживления костной раны при переломе нижней челюсти необходимы ранняя репозиция и фиксация костных фрагментов, восстановление анатомической формы, возобновление в полном объеме функции, обеспечение условий для нормального питания больного и гигиены полости рта, где ведущим звеном в цепи разнообразия всех требований является необходимость восстановления функции поврежденного органа в самые ранние сроки.
В зависимости от локализации перелома и характера смещения отломков при переломах нижней челюсти применяются консервативное, хирургическое и смешанные методы репозиции и фиксации отломков с использованием различных аппаратов, устройств и приспособлений.
По данным различных авторов применение консервативного лечения составляет 87,6-90% случаев, так как ортопедические методы обычно позволяют добиться полного или неполного, но достаточно удовлетворительного сопоставления и закрепления отломков челюстей.
Основные принципы лечения переломов костей в современном понимании включают в себя:
1) точную репозицию костных отломков и созданием между ними контакта на максимально большей площади.
2) жесткую, постоянную и управляемую фиксацию, не ограничивающую функции суставов, мышц.
3) максимальное сохранение кровоснабжения в очаге повреждения.
4) сохранение остеогенных тканей (надкостница, эндост, костный мозг)
5) раннюю и полноценную функциональную терапию
6) при открытых переломах - раннюю и радикальную хирургическую обработку.
Поэтому в настоящее время большинство хирургов-стоматологов выступают за соблюдение строгих, научно обоснованных и предельно индивидуализированных показаний при выборе как консервативного, так и хирургического способов лечения переломов нижней челюсти.
Немаловажное значение на исход лечения переломов нижней челюсти имеет время обращения больного к врачу после травмы и качество оказания медицинской помощи на догоспитальном этапе.
Своевременная иммобилизация поврежденной нижней челюсти не только обеспечивает безболезненную эвакуацию пострадавшего, но и в значительной степени предупреждает развитие воспалительных осложнений (рис. 1).
Рисунок 1. Транспортная иммобилизация нижней челюсти подбородочной пращой Энтина и опорной шапкой.
Наиболее распространенным методом ортопедического лечения является назубное проволочное шинирование, основы которого были заложены еще во время первой мировой войны С. С. Тигерштедтом, использовавшим его для лечения раненых с челюстно-лицевыми повреждениями в полевых условиях.
Гнутые шины из алюминиевой проволоки (сечение 1,5— 1,8мм) бывают гладкими (одночелюстными) и с зацепными петлями для межчелюстного вытяжения и закрепления отломков.
Гладкие шины (одночелюстные) накладывают в тех случаях, когда щель перелома располагается в пределах зубного ряда, смещения отломков нет или оно незначительное и на каждом отломке имеется не менее двух-трех прочно стоящих зубов. При изготовлении такой шины в области отсутствующих зубов следует делать П - образный (распорочный) изгиб для создания более прочной фиксации.
Шины с зацепными петлями применяют при смещении отломков, а также при переломах в области угла и ветви нижней челюсти.
Шины должны точно повторять изгиб зубной дуги и прилегать к коронке каждого зуба.
Зацепная петля длиной около 3— 4мм должна быть изогнута под углом примерно в 45°. Этим достигается хорошее удержание на петлях резиновых колец. При уменьшении угла и близком прилегании зацепной петли к десне могут образоваться пролежни вследствие давления резиновых колец.
Шину крепят к каждому зубу с помощью проволочных лигатур (рис. 2).
Рисунок 2. Виды проволочных шин: 1 - шина- скоба; 2 - с распорочным изгибом; 3 - с зацепными крючками; 4 - с наклонной плоскостью.
Один из первых применил быстротвердеющие пластмассы в челюстно-лицевой травматологии Leon Sazama (1952), который, начиная с 1948г., для уменьшения трудоемкости процесса и крепления, проволочных шин к зубам использовал спофакрил. Наложив несколько лигатур на отдельные зубы, дальнейшее крепление проволочной шины он осуществлял с помощью быстротвердеющей пластмассы, которая, покрывая шину, вдавливается в межзубные промежутки. По мнению автора, предлагаемый метод позволяет улучшить, ускорить и упростить челюстное шинирование.
В настоящее время при лечении переломов нижней челюсти получили распространение стандартные ленточные шины Васильева, пластмассовые шины Уразалина, одночелюстные компрессионно-дистракционные шины (Сагандыков Х.Л., 1990г.) стандартные пластмассовые шины, шины из быстротвердеющих пластмасс и их комбинации (рис. 3, 4).
Рисунок 3. Иммобилизация отломков нижней челюсти шинами Васильева.
Рисунок 4. Одночелюстная компрессионно-дистракционная шина (Сагандыков Х.Л.) с распорочным изгибом.
Как указывалось выше, лечение переломов нижней челюсти чаще всего осуществляется ортопедическим методом, при этом обе шины скрепляют с помощью резиновых колец, накинутых на крючки шин, вследствие чего в полости рта образуются ретенционные пункты: металлическая назубная лигатура, шины с крючками и резиновые кольца. Проведенные исследования сравнительной характеристики круглых и ленточных шин показало, что шины Тигерштедта и шины Васильева почти в равной степени вызывают ухудшение гигиенического состояния полости рта, о чем свидетельствовали изменения различных сравниваемых параметров.
Поэтому в последние два десятилетия постоянно велись поиски более совершенных способов назубного шинирования - это использование проволочных шин расположенных с язычной поверхности, применение компрессионной шины скобы, различные модификации проволочных шин (рис. 5).
Рисунок 5. Одночелюстная компрессионно-дистракционная шина с крючками.
Все это свидетельствует о прогрессивном развитии в этом направлении. Однако до настоящего времени в арсенале хирургов - стоматологов отсутствует высокоэффективный способ фиксации костных фрагментов, который отвечал бы, если не всем, то большинству предъявляемых требований. Однако проволочные шины не применимы при повреждениях беззубой челюсти, малоэффективны при малом количестве зубов и переломах с локализацией вне зубного ряда. Назубные шины не могут быть использованы при заболеваниях слизистой оболочки полости рта и альвеолярного отростка.
Среди всех повреждений костей черепа лицевые кости страдают чаще всего, а из них перелом челюсти занимает первое место. Эти травмы называются челюстно-лицевыми, 92% из их числа приходится на перелом нижней челюсти, 35% составляют переломы верхней челюсти.
Опасность этих повреждений состоит в том, что они могут нанести серьезный вред здоровью. Верхняя челюсть является стенкой гайморовой пазухи, к обеим челюстям прикрепляются жевательные и мимические мышцы лица. Вблизи костей проходят важные сосудисто-нервные пучки, а вены в области верхней челюсти через венозные сплетения сообщаются с венами мозга. Повреждение перечисленных структур может привести к тяжелым осложнениям.
Согласно МКБ-10 (международной классификации болезней) челюстно-лицевая травма относится к повреждениям костей черепа и имеет код S02 с подпунктами S02.4 для верхней, S02.6 для нижней челюсти и S02.7 для обеих костей.
Причины переломов

В зависимости от причины возникновения различают 2 вида переломов челюстей:
- травматические;
- патологические.
Повреждение челюстных костей может быть результатом воздействия прямого механизма, когда кость ломается непосредственно в месте удара, и непрямого, когда, например, в месте удара в область дуги нижней челюсти повреждения не происходит, а ломается ее угол или суставной отдел, где кость более тонкая.
Чаще всего это происходит при спортивных и автодорожных травмах, а также при падении, во время драк в быту и авариях на производстве. Реже встречаются огнестрельные переломы.
Эти повреждения возникают в костях с ослабленной структурой, например, при опухолях, метастазах, остеомиелите, остеопорозе. Достаточно воздействия небольшой силы или сдавления, или резкого жевательного движения, чтобы возник перелом.
Классификация
Чтобы систематизировать большое разнообразие переломов челюстных костей, применяется их классификация по различным признакам:
По контакту перелома с внешней средой:
- Закрытый, когда повреждена только кость, но ни кожные покровы лица, ни слизистая оболочка губ и рта не повреждены.
- Открытый, как правило, возникающий в нижней челюсти, когда линия перелома проходит через зубную альвеолу и сообщается с полостью рта – альвеолярный перелом. Сюда относится огнестрельный перелом.
- Верхнечелюстной, по Лефору выделяют 3 вида: Лефор-1 – верхний или суббазальный с повреждением верхнего отдела глазницы и скуловой дуги, Лефор-2 – средний или суборбитальный с повреждением основания носа, нижней стенки орбиты и Лефор-3 – нижний, с линией перелома на стенке гайморовой пазухи и повреждением альвеолярного отростка. Также выделяют часто возникающий перелом Герена – продольный отрыв альвеолярного отростка.
- Нижнечелюстной – в области тела (центральный, боковой и ангулярный – угловой, в области угла), вертикальной ветви, в том числе внутрисуставные – суставного и венечного отростка.
По степени тяжести:
- Односторонний или двусторонний.
- Одной или обеих челюстей (комбинированный).
- Неосложненный и осложненный.
По характеру смещения отломков:
- Без смещения, сюда же относятся трещины.
- Со смещением, когда между отломками есть дефект.
- Оскольчатый, когда имеется множество костных фрагментов.
По давности травмы:
- Свежий, когда после травмы прошло несколько суток.
- Застарелый – с формированием костной мозоли.
Симптомы
Клинические признаки переломов челюстей существенно различаются.
Симптоматика повреждения верхней челюсти включает локальную боль , выраженный отек лица – сильно опухает щека, появляются кровоподтеки в области век, кровотечение из носа . Может быть западение скулы при верхней локализации. При осмотре полости рта отмечается нарушение, асимметрия зубного ряда, нарушение прикуса. Такие травмы чаще всего сочетаются с сотрясением головного мозга и могут сопровождаться потерей сознания, головной болью, тошнотой, рвотой.
Симптомы при травме нижней челюсти проявляются резкой болью , часто отдающей в висок, затылок, невозможностью открыть рот, видимой деформацией и асимметрией челюсти. При пальпации и движениях кость в месте перелома хрустит. Если поломана вертикальная ветвь, характерен сдвиг челюсти в сторону от срединной линии за счет сокращения мышц.
В большинстве случаев повреждения костей нижней челюсти открытые , сопровождаются разрывом кожи и слизистой нижней губы, альвеолярного ряда, нередко при этом выбиваются зубы. Если перелом без смещения и нет видимой деформации, то его легко определить при нерезком надавливании на дугу челюсти, при этом боль в месте повреждения резко усиливается.
Следует помнить, что переломы как верхней, так и нижней челюсти нередко сочетаются не только с сотрясением мозга, но и с повреждением его оболочек, основания. Об этом свидетельствует истечение крови и ликвора из носа и ушей.
Диагностика
Обязательным методом диагностики после осмотра повреждения является рентгенография костей лица , снимок делают во фронтальной и в сагиттальной (боковой проекции). В банальных случаях на рентгенограмме хорошо виден дефект кости или щель перелома. В сложных случаях рентгенологический метод не дает полной информации о характере травмы. Назначают компьютерную томографию (КТ).
Это обследование выполняется с минимальной лучевой нагрузкой, которая составляет всего 10-30% от облучения во время обычного рентген-снимка. Поэтому его можно без опаски делать беременным женщинам и детям.
Первая помощь
Пострадавшего обязательно нужно доставить в больницу – травматологическое отделение, вызвав скорую помощь, потому что никогда нельзя исключить травму головного мозга, которая может проявиться не сразу, а несколько позже, и тяжелыми симптомами. Если состояние удовлетворительное, можно транспортировать в ближайшую больницу.
На догоспитальном этапе необходимо оказать первую неотложную помощь – произвести иммобилизацию . При переломе верхней челюсти берут широкий бинт или косынку и вертикально, не очень туго фиксируют, огибая бинтом с подбородка через темя, слегка сближая обе челюсти до смыкания. На область зубов желательно положить небольшую пластинку из фанеры, линейки, осторожно прибинтовать ее к голове. Больного лучше транспортировать в положении лежа, а если есть рвота – повернуть голову набок.
Если имеется кровотечение или нарастает гематома, на рану нужно положить валик из стерильной марли или просто чистой ткани, сверху положить холод .
Когда больной без сознания или часто рвет, смыкать зубы при накладывании повязки нельзя, это может привести к асфиксии при западении языка или рвоте.
Если пострадавший в состоянии глотать, можно дать ему анальгетик , если нет – сделать внутримышечную инъекцию анальгина, баралгина или другого обезболивающего средства.
Методы лечения
Лечение переломов челюсти может быть 2-х видов — консервативным или хирургическим. Консервативный метод применяется реже, потому что он менее эффективен, а большинство челюстных травм сопровождаются смещением отломков. Показаниями к безоперационному лечению являются:
- переломы без смещения, трещины кости;
- возможность сопоставления и фиксации шинированием;
- тяжелое состояние больного, когда операция представляет опасность для жизни.
В остальных случаях методом выбора является операция открытой репозиции и наложения остеосинтеза – соединения костей одним из методов.
Безоперационный метод включает:
- закрытое сопоставление отломков и наложение шины;
- физиотерапевтические процедуры;
- медикаментозная терапия.
Выполняется под местным обезболиванием, при необходимости делается рентген-контроль. Сопоставленные отломки челюсти фиксируются с помощью зубных шин, которые бывают различными, наиболее часто применяются:
- шина Вебера — изготавливается в зуботехнической лаборатории индивидуально по изготовленному слепку зубов и альвеолярного отростка, для верхней челюсти конструкция включает вваренные в нее трубки, которые предназначены для наружной фиксации в околоушной области;
- ортопедический аппарат Збаржа – модифицированная шина с выходящими из полости рта изогнутыми стержнями, которые крепятся к повязке на голове;
- шунтирование проволочная шина Тигерштедта – готовится индивидуально из неокисляющейся металлической проволоки, позволяет надежно фиксировать, когда нет дефекта зубов, наиболее удобна для шинирования переломов нижней челюсти.
Для ускорения консолидации перелома назначаются УВЧ-терапия, ионофорез с кальцием, пелоидином, магнитотерапия, ультрафиолетовая и лазерная светотерапия.
В начальном периоде назначаются анальгетики, противовоспалительные средства и обязательно антибиотики широкого спектра действия, если перелом открытый. В дальнейшем подключают препараты кальция, фосфора, витаминно-минеральные комплексы, иммуностимуляторы.
Оперативное лечение переломов челюсти – это остеосинтез или соединение отломков, он показан в следующих случаях:
- при значительных смещениях отломков;
- при отсутствии устойчивых зубов для наложения шины;
- когда имеется интерпозиция мягких тканей (ущемление между отломками);
- если дефект кости большой и требуется пластика (замещение);
- в случае оскольчатых и раздробленных переломов;
- при патологических переломах.
Остеосинтез может быть 2-х видов:
- открытый;
- закрытый.
Операция заключается в разрезе с обнажением места перелома , удалении осколков и устранения ущемления тканей, сопоставлении и фиксации костных отломков. Применяются различные методы фиксации: наложение костного шва из специальной проволоки, соединение титановой пластиной, скобами, спицами Киршнера.
Наименее травматичные способы – склеивание резиноподобными быстротвердеющими пластмассами, специальным эпоксидным клеем остеопласт. Нередко эти методы комбинируют, в зависимости от ситуации.
При этой методике место перелома не обнажают , а фиксацию делают на расстоянии от него в случаях небольшого смещения, которое можно вправить руками без вскрытия места перелома. Применяют различные методы: окружающий стягивающий шов по Блэку, различные его модификации, фиксация специальными крючками, спицами Киршнера, а также внеочаговыми дистракционными аппаратами, позволяющими регулировать сближение отломков. Эти аппараты могут быть статическими или динамическими, позволяющими совершать движения челюстью, если перелом не расположен в области челюстного сустава.
Реабилитационные мероприятия
Реабилитация при переломах челюсти проводится комплексно и начинается уже с первых дней после травмы. Она включает профилактику инфекции кости, щадящую диету, уход за полостью рта, физиотерапию, в дальнейшем подключается лечебная физкультура и массаж.
Для предупреждения развития воспаления кости назначается антибиотикотерапия , потому что большинство переломов являются потенциально инфицированными. Микроорганизмы легко попадают из полости рта и могут вызвать остеомиелит.
Большую роль играет правильное питание . До формирования костной мозоли жевательные движения могут навредить, вызвать смещение и замедлить заживление кости. Поэтому пища должна быть только жидкая или полужидкая, измельченная блендером, а принимают ее через трубочку. В стационаре больных с тяжелыми переломами челюстей кормят через зонд, который вводится через носовой ход. Пища также должна быть не раздражающей, не соленой и не слишком жирной, обычно назначают стол №1.
Очень важен уход за полостью рта : не менее 2-х раз в день нужно делать полоскания антисептическим раствором – фурацилина, этакридина, марганцевокислого калия. Это нужно, чтобы не развивалась во рту патогенная флора, которая может стать источником инфицирования челюсти.
Физиотерапия улучшает кровообращение, стимулирует репаративные свойства кости. Выбор процедур зависит от метода фиксации. Если имеются металлические конструкции в кости, то показаны лишь УФО и магнитотерапия. После снятия шины и удаления металлических пластин, шурупов, скоб могут быть назначены любые процедуры.
Если перелом хорошо срастается, назначают специальную гимнастику , чтобы разрабатывать челюстной сустав, а также жевательные и мимические мышцы.
После удаления шины начинается следующий этап –увеличивают нагрузку в комплексе ЛФК, его дополняют массажем, но на время врач может порекомендовать временно носить защитный лицевой ортез.
Сколько времени заживает перелом челюсти – зависит от его характера, локализации, возраста больного. Средний срок образования костной мозоли составляет 30-35 дней, а полное восстановление может длиться до 1,5-2 месяцев.
После открытого остеосинтеза кость может заживать медленнее из-за повреждения тканей и нарушения микроциркуляции.
Постоперационные осложнения и возможные последствия перелома
При челюстных переломах осложнения возникают в 10-30% случаев. После операции остеосинтеза нередко развивается воспаление кости – остеомиелит . Такой осложненный перелом требует повторных операций и длительного лечения. Также может быть повреждение ветви лицевого нерва.
Среди других осложнений – неправильно сросшийся или несросшийся перелом с образованием ложного сустава, воспаление носовой гайморовой пазухи. Довольно часто развиваются последствия в виде лицевого неврита с постоянным чувством онемения щеки, губ, подбородка, могут быть и выраженные явления неврита или пареза лицевого нерва. Может пострадать и нижнечелюстной сустав, если вблизи него была травмирована ветвь челюсти, развивается посттравматический артроз с нарушением жевательной функции, затруднением речи.
Сломанная верхняя или нижняя челюсть – не просто косметический дефект, как считают многие. Это – серьезная травма, которая может привести к осложнениям, и она нуждается в своевременном и профессиональном лечении.
Лечение переломов челюстей - характеристика консервативного и оперативного методов лечения. Лечение какой-либо травмы необходимо начинать с оказания первой помощи. При переломах верхней челюсти необходимо восстановить выступание и высоту лица и воссоздать дотравматическую окклюзию. ерелом нижней челюсти зачастую является стабильным, поэтому лечение осуществляется с помощью фиксации вместе верхних зубов и нижних. Различные варианты остеосинтеза лицевых костей титановыми мини-пластинами. При переломе верхней челюсти фрагменты ее смещаются вниз, нарушая привычное соотношение зубов верхней и нижней челюсти и несколько удлиняя лицо.
ОКАЗАНИЕ ПОМОЩИ ПРИ ПЕРЕЛОМАХ ВЕРХНЕЙ И НИЖНЕЙ ЧЕЛЮСТЕЙ
Квалифицированная помощь оказывается до поступления в специализированный стационар.
При оказании квалифицированной хирургической помощи врач-хирург должен:
1) произвести обезболивание места перелома;
2) обколоть рану антибиотиками, ввести антибиотики внутрь;
3) осуществить простейшую транспортную иммобилизацию, например, наложить стандартную транспортную повязку;
4) убедиться в отсутствии кровотечения из раны, асфиксии или ее угрозы при транспортировке;
5) провести противостолбнячные мероприятия согласно инструкции;
6) обеспечить правильную транспортировку в специализированное лечебное учреждение в сопровождении медицинского персонала (определить вид транспорта, положение больного) ;
7) четко указать в сопровождающих документах все, что сделано больному.
Направлению в специализированное отделение подлежат больные со сложными и осложненными травмами лица при необходимости проведения первичной пластики мягких тканей и применения новейших методов лечения переломов костей лица, включая первичную костную пластику.
Временная (транспортная) иммобилизация переломов нижней и верхней челюсти. Она осуществляется вне специализированного лечебного учреждения или на месте происшествия средними медицинскими работниками, врачами других специальностей, иногда в порядке взаимопомощи.
Для временной иммобилизации используют:
1) Круговую бинтовую теменно-подбородочную повязку
2) Стандартную транспортную повязку
3) Мягкую подбородочную пращу Померанцевой-Урбанской
4) Межчелюстное лигатурное скрепление
Круговая бинтовая теменно-подбородочная повязка.
Круговые туры бинта, проходя через подбородок нижней челюсти и теменные кости, не позволяют отломкам смещаться во время транспортировки пострадавшего. Для этой цели можно использовать сетчатый эластический бинт.
Стандартная транспортная повязка.
Стандартная транспортная повязка состоит из жесткой подбородочной пращи и опорной шапочки (безразмерной). Последняя имеет 3 пары петель для фиксации резиновых колец, которые плотно прижимают пращу к подбородочной области. Под петлями расположены матерчатые карманы для ватных вкладышей, позволяющие отвести резиновые кольца от отечных мягких тканей лица и предупредить их травму. Шапочку накладывают таким образом, чтобы она плотно охватывала затылочный бугор, а лямки ее были завязаны на лбу. Жесткую подбородочную пращу выполняют ватно-марлевым вкладышем так, чтобы он перекрывал края пращи по всему ее периметру. Это предотвращает непосредственное соприкосновение жесткой конструкции с отечными мягкими тканями, а также может служить защитной повязкой при повреждении кожных покровов подбородочной области. В зависимости от количества пар резиновых колец, используемых в повязке, праща может удерживать отломки без давления или оказывать давление на них. При переломах нижней челюсти за зубным рядом или при переломе верхней челюсти стандартную повязку можно наложить с использованием 3 пар резиновых колец (как давящую)
При переломах нижней челюсти в пределах зубного ряда ее следует накладывать лишь для поддержания отломков. Чрезмерное давление на сместившиеся отломки приведет к еще большему их смещению с опасностью развития асфиксии. Однако такой дифференциальный подход возможен лишь в специализированном отделении, где есть хирург-стоматолог. Неспециалистам следует рекомендовать накладывать стандартную транспортную повязку как поддерживающую.
Мягкая подбородочная праща Померанцевой-Урбанской.
Подбородочная часть ее изготовлена из нескольких слоев холста или бязи. Промежуточная представлена двумя широкими резинками (галантерейными) , которые переходят в периферический отдел повязки, выполненный из того же материала, что и подбородочная часть. Последний имеет шнуровку, позволяющую регулировать степень натяжения резиновых полосок пращи. Эта повязка удобна для больных, проста в применении и обеспечивает хорошую фиксацию отломков
МЕЖЗУБНОЕ И МЕЖЧЕЛЮСТНОЕ ЛИГАТУРНОЕ СВЯЗЫВАНИЕ:
Требования к использованию метода:
1) на каждом отломке не менее двух рядом стоящих устойчивых зубов и двух зубов-антагонистов;
2) в повязку не следует включать, зубы, стоящие в линии перелома, с признаками периодонтита и пульпита, имеющие патологическую подвижность.
Противопоказания к наложению межчелюстного лигатурного скрепления:
1) сотрясение головного мозга;
2) возможность кровотечения в полости рта;
3) опасность возникновения рвоты;
4) транспортировка больного водным иди воздушным транспортом.
Среди многих разновидностей межчелюстного лигатурного скрепления чаще других применяют: простое, восьмеркой, по Айви.
а) простое лигатурное связывание.
При простом межчелюстном лигатурном скреплении конец лигатурной проволоки длиной 5-6 см проводят в межзубный промежуток, охватывают с язычной стороны один из включаемых в повязку зубов и возвращают его через другой межзубный промежуток в преддверие рта. На вестибулярной стороне оба конца проволоки скручивают между собой. Скрученная проволока плотно охватывает шейку зуба. Вторую лигатуру точно так же фиксируют на соседнем зубе. Затем эти две проволоки скручивают между собой, объединяя два зуба в одну повязку. Аналогичную повязку накладывают на зубы второго отломка, затем на зубы-антагонисты. Репонировав отломки, доводят их до соприкосновения с зубами верхней челюсти и фиксируют в этом положении, скручивая проволоку, отходящую от зубов нижней и верхней челюстей, между собой на каждой стороне поочередно. Концы проволоки срезают ножницами для резания металла, подгибают так, чтобы они не травмировали слизистую оболочку щеки и десны.
б) лигатурное связывание восьмеркой.
При скреплении в виде восьмерки оба конца лигатурной проволоки длиной 6-8 см проводят в межзубные промежутки с вестибулярной стороны на оральную так, чтобы проволока охватывала сразу два включаемых в повязку зуба. Затем оба конца проволоки возвращают на вестибулярную сторону, проводя их через промежуток между зубами, включаемыми в повязку. При этом один конец пропускают над проволокой, охватывающей зубы с вестибулярной стороны, а второй - под ней. На вестибулярной поверхности концы проволоки скручивают между собой. Затем такую же повязку накладывают на зубы второго отломка и зубы-антагонисты. Как и в предыдущем случае, проволоку, фиксированную на зубах верхней и нижней челюстей, скручивают между собой. Излишки ее обрезают ножницами.
в) лигатурное связывание по Айви
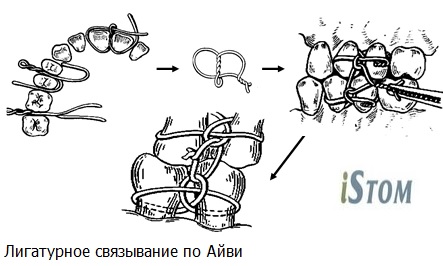
Этот метод имеет некоторые преимущества перед простым: он менее травматичен, позволяет осмотреть полость рта, не снимая всей конструкции, а лишь срезав соединяющие зубы лигатуры.
ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ФИКСАЦИИ ОТЛОМКОВ НИЖНЕЙ ЧЕЛЮСТИ
Этапы оказания помощи:
1) хирургическая обработка костной раны (если в этом имеется необходимость) ;
2) вправление и закрепление отломков челюсти;
3) назначение диетического и медикаментозного лечения.
Показания к удалению зубов из линии перелома:
1) перелом корня;
2) вывих и подвывих зуба;
3) гангрена пульпы и периапикальные инфекционные очаги;
4) зубы, вклинившиеся в щель перелома и препятствующие сопоставлению отломков;
5) резко подвижные и вывихнутые зубы;
6) зубы, не поддающиеся консервативному лечению;
7) наличие обширного повреждения лунки зуба с дефектами слизистой оболочки.
Выделяют три группы шин:
1) назубные (шина опирается только на зубы) ;
Назубные шины.
В 1915-1916 г. г. С. С. Тигерштедтом разработана система шинирования с помощью назубных алюминиевых проволочных шин.
Инструменты и материалы, необходимые для шинирования.
1) крампонные щипцы;
3) коронковые ножницы;
4) напильник для металла со средней насечкой;
5) анатомический пинцет;
6) стоматологический пинцет;
8) алюминиевая проволока;
9) лигатурная бронзо-алюминиевая проволока;
10) резиновые кольца, нарезанные из дренажной трубки диаметром 5 мм.
Правила наложения проволочных шин.
1) точечный контакт с каждым из зубов;
2) зацепные крючки располагаются соответственно коронке зуба, а не в межзубном промежутке;
3) крючков должно быть не менее 5-6;
4) расстояние между крючками 10-15 мм, их длина 3,5-4 мм;
5) зацепные крючки изгибают под углом 35-40 градусов к горизонтальной плоскости шины;
6) шинирование должно быть проведено по всей длине зубного ряда;
7) лигатурной проволокой должен быть фиксирован каждый зуб;
8) локализация шины в области шеек зубов;
Виды шин:
1. Гладкая одночелюстная шина – скоба.
Показана при одиночных переломах в линии зубного ряда и незначительной подвижности и смещении отломков.
2. Шина с распорочным изгибом – применяется при отсутствии зубов в линии перелома для предупреждения захождения отломков.
3. Шина с наклонной плоскостью – применяется при переломе в области шейки суставного отростка для предупреждения боковых смещений нижней челюсти.
4. Двучелюстная шина с зацепными петлями и межчелюстной резиновой тягой.
Показана в следующих случаях:
1) линия перелома находится за пределами зубной дуги;
2) значительное смещение отломков;
3) переломы верхней челюсти;
4) переломы двух челюстей одновременно;
5) двойные, двусторонние, тройные переломы.
Недостатки гнутых проволочных шин:
1) трудность и длительность их изгибания;
2) травмирование зацепными петлями слизистой оболочки губ и щек;
3) сложность гигиенического содержания полости рта;
4) препятствие правильному смыканию зубных рядов при наличии глубокого прикуса;
4) невозможность заготовки шин впрок.
Шина В. С. Васильева (1967) - стандартная назубная ленточная шина из нержавеющей стали с готовыми зацепными крючками
Зубодесневые шины - шина Вебера, шина Ванкевич.
Опираются на зубы и слизистую альвеолярного отростка.
Десневые шины - шина Порта.
Опираются только на слизистую оболочку альвеолярного отростка. Используются при полном отсутствии зубов. Представляет собой две базисные пластинки, соединенные между собой. В центре – отверстие для приема пищи. Дополняется пращевидной повязкой.
ОСТЕОСИНТЕЗ.
Показания к проведению остеосинтеза:
1) недостаточное количество или полное отсутствие зубов;
2) подвижность зубов;
3) переломы за пределами зубного ряда при наличии смещения отломков;
4) смещение отломков с интерпозицией мягких тканей;
5) множественные переломы;
6) комбинированные поражения;
7) больные с психическими заболеваниями;
8) крупнооскольчатые переломы нижней челюсти;
9) дефекты костной ткани.
Остеосинтез при переломах нижней челюсти должен быть применен в тех случаях, когда в силу местных или общих причин нельзя обойтись только ортопедическими мероприятиями (назубные шины, лабораторные аппараты и шины) .
Все оперативные методы (остеосинтез) можно разделить на 2 группы:
1) методы прямого остеосинтеза, при котором фиксирующие приспособления непосредственно соединяют концы отломков: проходят через плоскость перелома внутри кости, накладываются на поверхность кости или частично внедряются в кость
2) методы непрямого остеосинтеза, когда фиксирующие конструкции накладываются на кость или внедряются в нее на некотором расстоянии от места перелома, а закрепление производится вне костной раны
I. Методы прямого остеосинтеза.
1. Внутрикостные:
а) штифты и стержни;
б) внутрикостные спицы;
в) внутрикостные винты.
2. Накостные:
б) круговые лигатуры без надесневых шин (непосредственно вокруг кости) ;
в) полумуфты и желобки, охватывающие край челюсти.
3. Внутрикостно-накостные:
б) накостные пластинки на шурупах;
в) костный шов в сочетании с накостными спицами или пластинками;
г) внутрикостно-накостные шины типа тавровой балки;
е) химический остеосинтез с помощью быстротвердеющих пластмасс.
ж) остеосинтез материалами с памятью формы
II. Методы непрямого остеосинтеза.
1. Внутрикостные:
а) спицы Киршнера (по Delay) ;
б) штифтовые внеротовые аппараты;
в) штифтовые внеротовые аппараты с компрессионным устройством.
2. Накостные:
б) круговые лигатуры с надесневыми шинами и протезами (по Black) ;
в) клеммовые внеротовые аппараты (зажимы) ;
г) клеммовые внеротовые аппараты с компрессионным устройством.
При прямых методах остеосинтеза производится обнажение отломков. Фиксирующее приспособление полностью закрыто мягкими тканями.
Техника операции при различных способах закрепления отломков одна и та же. Обезболивание: интубационный наркоз. Кожу лица обрабатывают спиртом. Производят разрез длиной 5-8 см параллельно нижнему краю челюсти, отступив от него на 1 - 1,5 см. Послойно рассекают кожу, подкожно-жировую клетчатку до поверхностной фасции шеи, затем небольшим разрезом рассекают поверхностную фасцию и часть подкожной мышцы.
В образовавшееся отверстие вводят кровоостанавливающий зажим Пеана, которым осуществляют отслоение подкожной мышцы от поверхностного листка собственной Фасции шеи. В жировой клетчатке между m. platysma и поверхностным листком собственной фасции шеи выделяют, и перевязывает лицевую артерию и переднюю лицевую вену. В этом пространстве проходит краевая ветвь лицевого нерва, которая опускается в виде петли ниже края челюсти. Поэтому клетчатку, расположению над поверхностным листком собственной фасции шеи, отодвигают вверх, затем скальпелем рассекают надкостницу и обнажают место перелома. Производят тщательную ревизию костной раны, удаляют нежизнеспособные мягкие ткани и костные осколки, иссекают ущемленные мягкие ткани, производят декомпрессию сосудисто-нервного пучка. Отломки репонируют и закрепляют одним из приведенных выше способов. Послойно накладывают швы на мышцы, подкожную клетчатку и кожу. На 24-48 ч в ране оставляют выпускник.
Отломки закрепляют проволокой при линейных и крупнооскольчатых переломах в области тела, угла и ветви челюсти при отсутствии значительной тяги мышц и дефекта кости. На каждом отломке просверливают шаровидным бором 1-2 отверстия, отступив от края челюсти на 0,5 см и не ближе 1 см от щели излома. При просверливании отверстия бором следует предотвратить возможность перегревания кости путем ее охлаждения растворами антисептиков. Через отверстия проводят проволоку сечением 0,6-0,8 мм. После сопоставления отломков под контролем прикуса концы проволоки подтягивают и закручивают по часовой стрелке. Излишки проволоки откусывают, а концы пригибают к кости
Методы непрямого остеосинтеза
При непрямых методах остеосинтеза обнажение отломков не производится, фиксирующее приспособление выходит наружу.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ВЕРХНЕЙ ЧЕЛЮСТИ
Тактика лечения определяется совместно хирургом-стоматологом, нейрохирургом, анестезиологом-реаниматологом, отоларингологом, окулистом.
Репозиция и окончательная фиксация костных отломков верхней челюсти производится только после устранения симптомов черепно-мозговой травмы, угрозы возникновения кровотечения или рвоты.
Окончательная иммобилизация.
1. Двучелюстные шины с зацепными петлями и межчелюстной резиновой тягой. Необходима дополнительная фиксация пращевидной повязкой.
2. Аппарат Збаржа
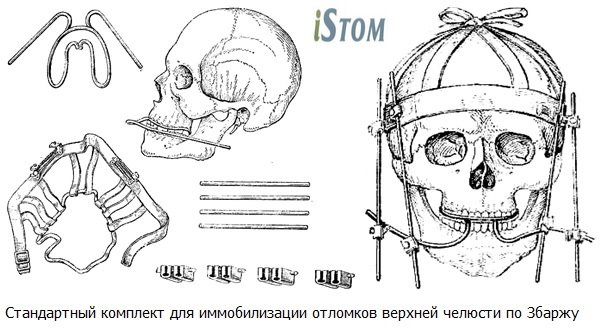
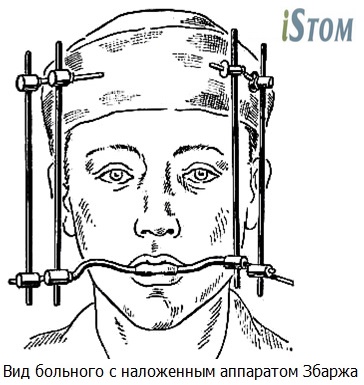
а) стальной внутриротовой проволочной шины в виде двойной незамкнутой дуги;
б) стандартной шапочки;
в) внеротовых стержней, которые идут от дуги к стандартной шапочке.
Оперативные методы лечения.
1. Подвешивание верхней челюсти к орбитальному краю лобной кости по Фальтину-Адамсу
1) по нижнему типу верхняя челюсть фиксируется к нижнему краю глазницы или к краю грушевидного отверстия;
2) по среднему типу - к скуловой дуге;
3) по верхнему типу – к скуловому отростку лобной кости;
Этапы операции:
1) На верхнюю челюсть накладывают проволочную шину с двумя зацепными петлями, обращенными вниз.
2) Обнажают неповрежденный участок верхненаружного края орбиты, в котором проделывают отверстие. Через него проводят тонкую проволоку или полиамидную нить.
3) Оба конца лигатуры при помощи длинной иглы проводят через толщу мягких тканей, так чтобы они вышли в преддверие полости рта на уровне первого моляра.
4) После репозиции отломка в правильное положение лигатуру фиксируют за крючок назубной шины.
Такую операцию проводят с обеих сторон. При необходимости коррекции прикуса накладывают шину с зацепными петлями на нижнюю челюсть и межчелюстную резиновую тягу или теменно-подбородочную пращу.
4. Остеосинтез переломов верхней челюсти титановыми мини-пластинами.
При переломе по нижнему типу проводят остеосинтез в области скуло-альвеолярного гребня и по краю грушевидного отверстия через внутриротовые разрезы
При переломе по среднему типу накладывают мини-пластины по скуло-альвеолярному гребню, а также по нижнему краю орбиты и в области переносицы.
При переломе по верхнему типу показан остеосинтез в области переносицы, верхненаружного угла глазницы и скуловой дуги.
Для профилактики травматического верхнечелюстного синусита проводится ревизия верхнечелюстной пазухи, накладывается соустье с нижним носовым ходом, проводится закрытие дефекта местными тканями для разобщения полости рта с пазухой.
Читайте также:


