Хирургическое лечение при атрофии челюсти
Атрофия альвеолярного отростка. Что это такое?
Мало кто знает, что объем костной ткани не является константой, и может меняться так же, как объем ткани мышечной или жировой. И так же, как мышечная, костная ткань чувствительна к имеющейся нагрузке и атрофируется при бездействии. Так, при потере зуба челюстная кость или альвеолярный отросток претерпевает атрофию, убыль костной ткани. Однако, в отличие от мышечной, костная атрофия альвеолярных отростков – процесс необратимый.
Отсутствие своевременной помощи при утрате одного или нескольких зубов чревато развитием атрофии десны, деформацией уздечки, нарушением прикуса, дикции и речи, прогрессированием асимметрии лица. При запущенном процессе происходит смещение всего зубного ряда и повреждение здоровых зубов.
Чем дольше отсутствует зуб или зубы, тем заметнее уменьшается количество костной ткани, и тем сложнее будет исправить создавшуюся проблему. NKclinic берется за хирургическое лечение атрофии альвеолярного отростка любой степени тяжести и выраженности. Для наших опытных специалистов, ведущих челюстно-лицевых хирургов нет невыполнимых задач. Однако, мы, тем не менее, не рекомендуем вам затягивать с лечением. В данном вопросе время не на вашей стороне.
Как выглядит процесс атрофии альвеолярного отростка?
После удаления зуба соответствующий участок челюстной кости подвергается перестройке: дно лунки заполняется новообразованной костной тканью, а ее свободные края атрофируются. После заживления костной раны процесс атрофии продолжается, что обычно связано с бездеятельностью альвеолярного отростка.
Темпы и степень атрофии у разных людей не одинаковы. Они зависят, в частности, и от причины потери зуба. Например, пародонтоз, вызвавший утрату зуба, усугубляет и атрофические процессы.
Вопреки распространенному мнению, протезирование не останавливает атрофию, а стимулирует ее. Дело в том, что физиологичным для кости воздействием служит растяжение крепящихся к ней сухожилий и периодонта, но не сжатие под воздействием съемной конструкции. Более того, неправильное протезирование, при котором жевательная нагрузка распределяется неравномерно, стимулирует убыль костной массы.
Почему возникает атрофия альвеолярного отростка?
Причины можно разделить на воспалительные и невоспалительные.
К первой группе относятся, например, шеечный кариес, гингивит и пародонтит. Вторая группа охватывает широкий спектр заболеваний и внешних факторов, приводящих к утрате одного или нескольких зубов. В их числе процессы, как локальные (пародонтоз, позднее протезирование, нарушения прикуса и неорганичная нагрузка на зубы, травма), так и системные (остеопороз, в том числе сенильный, сахарный диабет и другие болезни, непосредственно влияющие на состояние костной ткани и кровоснабжение челюстно-лицевой области).
Функциональная и эстетическая реабилитация зубного ряда на верхней и нижней челюсти справа


Фото интрооральное до


Межкортикальная остеотомия фиксация пластинами


Анфас через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Зона имплантациии через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Зона имплантациии через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Зона имплантациии через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился


Анфас через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Зона имплантациии через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Зона имплантациии через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Зона имплантациии через 6 месяцев. Произведена мягкотканая пластика. Объем прикрепленной слизистой увеличился

Состояние полости рта на момент протезирования коронок на имплантатах

Состояние полости рта на момент протезирования коронок на имплантатах

Состояние полости рта на момент протезирования коронок на имплантатах
Специалисты:
Описание:
Как проявляется атрофия альвеолярного отростка?
Симптоматика и внешние проявления атрофии челюстной кости весьма индивидуальны, и во многом зависят от причин, вызвавших потерю зуба. Имеющиеся заболевания зубов и десен, а также болезни общего профиля накладывают свой отпечаток на клиническую картину.
В большинстве же случаев специалист при осмотре обратит внимание на некоторую асимметрию лица, сухость слизистой рта и истощение слизистой оболочки, уплощение нёба, уменьшение диаметра костного ложа.
Восстановление костной и мягких тканей в области давно утраченного зуба


Исходная клиническая ситуация: атрофия и недостаток уровня десны (убыль костной ткани по высоте)

До выполнения манипуляции для восполнения дефицита биологической ширины. Через 1,5 мес. после первого этапа

Исходная клиническая ситуация в проекции :невозможно установить в имеющийся объем костной ткани достаточной длины и диаметра имплантат

Произведен забор костного блока с угла нижней челюсти, забор аутокостной стружкис целью наращивания костной ткани (аутотрансплантация)

Костная стружка для наращивания кости

Фиксация костного блока и аугментация (заполнение объема между костным блоком и нативной костью)

Через 5 месяцев произведен разрез по переходной складке, полная остеоинтеграция

Получен необходимый результат для установки имплантата в правильную ортопедическую позицию, одномоментно произведена пластика мягких тканей для создания биологической ширины для будущей коронки на имплантате (уровень прикрепленной, неподвижной слизистой)

Забор свободного слизисто десневого трансплантата. Деэпетелизированный трансплантат


Через 1,5 мес выполнена вторая манипуляция для восполнения дефицита биологической ширины, наложены швы

Фото до начала этапа ортопедического лечения

Фото внутриротовое перед началом ортопедического лечения

фото шахты имплантата позволяет оценить биологическую ширину, полученную путем 2-х мягкотканных пластик; уровень прикрепленной десны, объем и поддержание контуров выхода коронки на имплантате

Фиксация изготовленных виниров в зону улыбки

Методы хирургического лечения атрофии альвеолярного отростка в NKclinic
Стратегия лечения определяется персонально для каждого пациента. При выборе ее учитываются сопутствующие патологии, как челюстно-лицевой области, так и системного характера, тщательно изучаются данные, полученные в результате компьютерной диагностики.В первую очередь наши специалисты принимают во внимание давность потери зуба и выраженность атрофии.На начальных этапах – в первые 2-3 года после утраты зуба – наблюдается атрофия по толщине.В таких случаях хирурги выбирают одну из следующих операций:
- Направленная костная регенерация (НКР). Объем кости увеличивается с помощью костной стружки, как собственной, так и искусственной. Она прижимается к атрофированному альвеолярному отростку биологически инертной мембраной с титановыми пинами или титановой сеткой, или костными блоками, взятыми с нижней челюсти.
- Наращивание костной массы костными блоками. Фрагмент кости, забранный с нижней челюсти, фиксируется к пораженной зоне титановыми винтами.
- Аугментационная имплантация. Комплексная операция представляет собой одномоментную пластику с имплантацией. Доктор Назарян Д. Н., основатель и ведущий специалист NKclinic , впервые описал этот метод в 2010 году. Ранее имплантация проводилась не ранее, чем через 4 месяца после костной пластики. Сегодня же, если возможна первичная фиксация имплантатов и костного материала, мы следуем именно этой тактике. Период полного заживления в таком случае сокращается на 6 месяцев!
Через 4-5 лет после утраты зуба, ношения бюгельных протезов или системных болезней, поражающих костную ткань, возникает уже атрофия альвеолярного отростка по высоте.Проблема такого рода решается с помощью:
- Костных блоков, которые также пересаживаются с нижней челюсти или с теменной зоны. NKclinic первой в нашей стране применила технику теменного костного трансплантата.Единственным противопоказанием для данной техники является близкое расположение нижнечелюстного нерва (менее 2 мм костной ткани).
- Вертикальной остеотомии. Костный фрагмент альвеолярного отростка со слизистой оболочкой распиливается, поднимается и фиксируется на новом месте.
Синус-лифтинг – коротко о методе
При имплантации в области боковых участков верхней челюсти в подавляющем большинстве случаев требуется поднятие уровня костной ткани.Верхняя челюсть является органом воздухоносным. В ней находятся гайморовы пазухи, выстланные реснитчатым эпителием, ответственным за очищение вдыхаемого нами воздуха. Операция синус-лифтинга предусматривает аккуратное приподнимание слизистой кюретами и проведение костной подсадки. По факту, синус-лифтинг является версией НКР для верхней челюсти в проекции гайморовых пазух.Успех костной пластики при атрофии альвеолярного отростка зависит от выполнения пациентом рекомендаций врачей, четкого соблюдения послеоперационного режима, отсутствия курения, и конечно, от опыта и квалификации оперирующего хирурга!
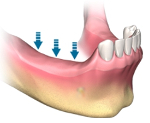
Атрофия костной ткани челюсти – это прогрессирующий патологический процесс, который характеризуется убылью ткани челюстных костей. Характеризуется уменьшением размера альвеолярного гребня и челюсти в целом, увеличением объема верхнечелюстных пазух. Внешне атрофия проявляется уменьшением нижней трети лица, сопровождается физиологическими, морфологическими, функциональными и эстетическими нарушениями. Диагностируется с помощью клинического осмотра, рентгенографии, КТ, МРТ челюстей. Лечение заключается в восстановлении объема кости хирургическими методами.
МКБ-10
- Причины атрофии костной ткани челюсти
- Патогенез
- Классификация
- Симптомы атрофии костной ткани челюсти
- Осложнения
- Диагностика
- Лечение атрофии костной ткани челюсти
- Прогноз и профилактика
- Цены на лечение
Общие сведения
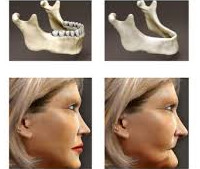
Атрофия челюсти – хронический необратимый процесс резорбции костной ткани. Патологический процесс поражает людей любого возраста после утраты зубов (в 95% случаев - после хирургического удаления). Чаще встречается у лиц старше 50 лет. Скорость убыли кости сугубо индивидуальна и неодинакова в разных отделах челюсти. На протяжении года после экстракции зуба происходит уменьшение объема кости на 25%. При недостаточном объеме кости невозможно провести восстановление утраченных зубов путем протезирования и установки имплантов. Человек сталкивается с недостаточной фиксацией и стабилизацией протезов, эстетическим дефектом.

Причины атрофии костной ткани челюсти
Основной причиной резорбции кости нижней или верхней челюсти является потеря зубов. При этом запуск атрофических процессов и этапы их протекания не зависят от причины утраты зуба (травма, болезни зубов, удаление по медицинским показаниям). Существует ряд факторов, которые способствуют прогрессированию патологического процесса:
- Хронические стоматологические заболевания. Хронический периодонтит, периостит, пародонтоз, остеомиелит, околокорневые кисты и гранулемы сопровождаются воспалительными процессами в тканях челюстей и провоцируют резорбцию альвеолярного отростка. Переломы, ушибы, механические повреждения зубов и альвеолярного отростка нарушают процессы остеогенеза.
- Врожденные анатомические аномалии. Недоразвитие челюстей является составляющей некоторых врожденных пороков челюстно-лицевой области: расщелины губы, альвеолярного отростка и неба, дизостозов, синдрома Робена. Некоторые лица склонны к атрофии из-за генетической предрасположенности.
- Онкологические заболевания. Причиной костной резорбции могут служить различные опухоли челюстей: рак, одонтогенная саркома, остеома, хондрома, фиброма, гемангиома, амелобластома, одонтома, миксома, амелобластическая фиброма, цементома. Удаление новообразований приводит к возникновению дефекта кости, что также вызывает атрофические изменения.
- Заболевания организма. У лиц старше 40-50 лет наблюдается остеопороз – нарушение метаболизма в костной ткани. Заболевание сопровождается прогрессирующей потерей микроэлементов, преобладанием процессов резорбции, нарушением структуры костей, снижением их плотности и массы. Основную роль в развитии патологии играют нарушения обмена кальция, фосфора, витамина D, а также недостаток фтора, магния, брома, кремния и витаминов. Также пусковыми факторами атрофии могут являться заболевания сердечно-сосудистой, эндокринной, пищеварительной, нервной систем.
Патогенез
При снижении или отсутствии функциональной нагрузки на челюсть, связанной с удалением зуба, в кости запускаются атрофические процессы. Во время пережевывания пищи давление через корни зубов передается на челюсть, что способствует поддержанию ее работоспособности и нормальной структуры. Кость образуется и рассасывается в зависимости от нагрузки. При ее отсутствии снижается активность остеобластов, и процесс резорбции преобладает над процессом остеогенеза. Первые признаки атрофии появляются уже через 3 недели после утраты зуба, в этой области наблюдается снижение плотности трабекулярной сети кости. В первый год отсутствия функциональной нагрузки происходят необратимые изменения тканей.
Классификация
В стоматологии различают горизонтальную резорбцию (возникает по ширине альвеолярного отростка) и вертикальную (возникает при снижении высоты гребня). Процесс убыли кости может носить равномерный характер распределения по челюсти либо неравномерный. Неравномерная атрофия челюстей бывает нескольких видов:
- 1 тип – незначительная степень. Альвеолярный отросток челюсти хорошо выражен, атрофические процессы минимальны. Хирургические вмешательства не показаны. Необходимо протезирование для профилактики прогрессирования костной резорбции.
- 2 тип – средняя степень. Без подготовки челюсти установка имплантатов невозможна. Ортопедические протезы плохо фиксируются в полости рта. Показана предварительная остеопластика и наращивание объемов кости.
- 3 тип – грубая атрофия. Альвеолярный отросток значительно атрофирован. Ортопедическое лечение невозможно без наращивания объема костной ткани. Для восстановления зубов и функции полости рта необходимо проведение остеозамещающих операций.
Симптомы атрофии костной ткани челюсти
Основной признак атрофии - это изменение внешнего вида челюсти. Альвеолярный гребень значительно уменьшается в размерах. При полной адентии обеих челюстей наблюдается старческая прогения. За счет атрофии укорачивается нижняя треть лица, изменяется его внешний вид. Губы западают в ротовую полость, вокруг рта образуются морщины. Возникают нарушения прикуса, соседние зубы наклоняются в сторону отсутствующих. Наблюдается феномен Попова-Годона – противоположные зубы выдвигаются на место утраченного антагониста. Отмечается нарушение функций жевания и речи, ухудшение эстетики лица. Человек с атрофией челюсти выглядит старше своего паспортного возраста.
Осложнения
Основным и самым серьезным осложнением является невозможность провести качественное восстановление зубов. Из-за недостаточного размера альвеолярного отростка нельзя осуществить лечение методом протезирования или имплантации, поскольку отмечается недостаточная фиксация и стабилизация ортопедических конструкций. Длительное прогрессирование атрофии вызывает болевые ощущения вследствие сдавления подбородочных нервов. Результатом нарушения жевательной функции являются заболевания пищеварительного тракта. Повышается риск патологических переломов челюсти в участках истончения.
Диагностика
Для диагностики атрофии костной ткани челюсти применяют как основные, так и дополнительные методы исследования. Чтобы правильно провести лечение, необходимо определить степень атрофии и ее точную локализацию на каждом участке челюсти с помощью современных методов диагностики. Используются следующие способы распознавания патологии:
- Наружный и внутриротовой осмотр. Визуально оценивается внешний вид лица, клиническая ситуация в полости рта, количество отсутствующих зубов. Путем осмотра и пальпации определяется форма и структура альвеолярных отростков, устанавливается вид резорбции, делаются выводы о степени нарушения функций.
- Рентгенография. Для определения вида и выраженности атрофии после удаления единичного зуба используется прицельный снимок. На ортопантомографии визуализируется верхняя и нижняя челюсти, состояние зубов и корней, височно-нижнечелюстных суставов. Наблюдается увеличение пневматизации верхнечелюстной пазухи – увеличение ее объема. Вследствие резорбции наблюдается уменьшение расстояния до нижнечелюстного канала и нерва на 7-8 мм. По цефалограмме в боковой проекции отслеживают степень резорбции с вестибулярной, окклюзионной и язычной стороны альвеолярного отростка.
- МРТ и КТ челюстей. Являются наиболее точными и детальными исследованиями с высокой степенью информативности. На томограммах визуализируются все структуры полости рта, что дает возможность специалистам правильно оценить степень выраженности атрофии в каждом отделе челюсти, грамотно провести оперативное вмешательство и зубопротезирование.
Лечение атрофии костной ткани челюсти
Увеличение объема костной ткани челюсти является одной из самых сложных задач в стоматологии. Для устранения атрофии применяются различные методики хирургических вмешательств. Реконструкцию проводят с использованием биологического и искусственного костного материала. В каждой клинической ситуации стоматолог-хирург индивидуально подбирает методику и вид материала. Применяются следующие методы лечения:
- Расщепление альвеолярного гребня. Операция межкортикальной остеотомии показана при наличии тонкого или узкого альвеолярного гребня. Заключается в продольной остеотомии: специальные инструменты вводят между кортикальными пластинками гребня и расширяют его альвеолярную часть. Пространство между пластинками заполняют остеозамещающим материалом. Метод отличается эффективностью, простотой проведения, быстрым заживлением, хорошей эстетикой.
- Сэндвич-пластика. Применяется для лечения вертикальной атрофии, как в боковых, так и передних отделах челюстей. Операция заключается в проведении одного горизонтального или двух вертикальных распилов в области между подбородочными отверстиями и имплантации костного материала. Преимуществом вмешательства является предсказуемость результатов, отсутствие смещения или резорбции костного материала.
- Дистракционный остеогенез. Метод показан при врожденных и приобретенных дефектах челюсти. Цель вмешательства - активизация процесса образования костной ткани. Для этого проводится остеотомия с установкой дистрактора, его активирование и удаление после наращивания кости.
- Трансплантация костных блоков. Операция предполагает увеличение объема челюсти путем трансплантации кости. Вмешательство проводится при всех видах атрофии. Аутотрансплантаты вводят в необходимый участок, фиксируют с помощью винтов или титановой сетки и покрывают защитной мембраной.
- Синус-лифтинг. Пластика дна гайморовой пазухи показана при атрофии верхней челюсти в боковом участке. Суть операции состоит в наращивании кости необходимой величины для установки имплантатов. Хирургическое вмешательство очень популярное, эффективное и дает возможность осуществить различные методики имплантации.
Прогноз и профилактика
При своевременном лечении атрофии кости прогноз благоприятный: после остеопластики в большинстве случаев удается провести успешное протезирование. В случае возникновения патологических переломов челюстей требуется длительное и сложное лечение. Профилактика атрофии костной ткани челюсти заключается в своевременном стоматологическом лечении, посещении стоматолога 2 раза в год с целью осмотра. Восстанавливать дефекты методом протезирования и имплантации необходимо в течение 6 месяцев после потери зубов. К мерам общей профилактики относится санация органов полости рта, лечение хронических заболеваний зубов и организма в целом, укрепление иммунной системы, отказ от вредных привычек.
Атрофия альвеолярного отростка верхней челюсти и части является естественным процессом, который возникает вследствие потери зубов.
Чаще всего в течение нескольких недель после удаления зубов наблюдается потеря костной ткани. Сгусток крови, который образуется в лунке после удаления зуба, зачастую заполняет ее полностью. Возможна его потеря в результате выталкивания языком, а также инфицирование с последующим развитием нагноения.
Типы дефектов альвеолярного отростка и выбор лечения
Различают три топографические формы атрофии альвеолярного отростка:
единичная (потеря костной ткани в пределах одного зуба);
сегментарная (в пределах нескольких отсутствующих зубов);
полная (альвеолярного отростка челюсти в целом).
Seibert (1983) разделил дефекты костной ткани альвеолярного отростка на три класса:
Класс I. Дефицит костной ткани в щечно-язычной плоскости при нормальной толщине костного края в апикально-коронковой плоскости.
Класс II. Дефицит костной ткани в апикально-коронковой плоскости при нормальной толщине костного края в щечно-язычной плоскости.
Класс III. Сочетание щечно-языкового и апикально-коронкового дефицита ткани, приводящее к потере нормальной толщины и ширины костного края.
Evers и соавторы (2010) предложили новую классификацию методов увеличения объема костной ткани, которая зависит от степени ее васкуляризации:
I класс — свободные костные трансплантаты с микроанастомозом;
II класс — метод дистракционного остеогенеза;
III класс — использование лоскута на питающей ножке;
IV класс — морфогенетические индукционные трансплантаты костной ткани;
V класс — неваскуляризованные костные трансплантаты.
Nicolas Caplanis в 2009 году предложил новую классификацию костных дефектов, которая позволяет провести качественную клиническую оценку дефекта сразу после удаления корня зуба и определиться с рекомендациями дальнейшей ортопедической реабилитации с использованием дентальной имплантации.
В классификации Caplanis различают 4 типа дефектов:
тип 1 характеризуется как чистая лунка удаленного однокорневого зуба с непораженными стенками лунки;
тип 2 относится к незначительному разрушению гребня альвеолярного отростка и потерей костной ткани перегородок не более 2 мм;
тип 3 характеризуется потерей мягких тканей и кости от 3 до 5 мм, сопровождающейся разрушением одной или двух костных стенок лунки;
тип 4 сопровождается травмированием мягких тканей с потерей более 5 мм.
Успех или неудача ортопедического лечения во многом зависит от объема альвеолярного отростка. Дефицит ширины обуславливает сложность проведения дентальной имплантации или приводит к невозможности ее проведения без дополнительных мероприятий.
Адаптация пациента к ортопедическим конструкциям при значительно выраженной атрофии челюстей вследствие их неудовлетворительной фиксации связана с серьезными проблемами, а иногда может и вообще не происходить.
Еще до недавнего времени таким пациентам неоднократно проводилось ортопедическое лечение, и иногда весь этот цикл оказывался безуспешным. Но в настоящее время в таких случаях рекомендуется реконструкция атрофированного альвеолярного отростка.
Показания к хирургическим вмешательствам по поводу увеличения объема кости:
подготовка ротовой полости к ортопедическому лечению;
адаптация атрофированного альвеолярного гребня к ортопедической конструкции;
планирование последующего проведения дентальной имплантации;
замещение дефектов костной ткани, которые образовались после удаления доброкачественных новообразований или ретенированных зубов;
поднятие дна верхнечелюстного синуса;
травмы костей лицевого черепа у больных с остеомиелитом нижней челюсти;
переломы костей средней и верхней зоны лица;
посттравматические деформации костей лицевого скелета.
Методы увеличения объема костной ткани
Горизонтальное и / или вертикальное увеличение альвеолярного отростка может выполняться непосредственно после удаления зуба или по истечении определенного времени.
Для каждой методики хирургического лечения используются разные техники и материалы, отдельно и в сочетании. Конечной целью лечения является восстановление функционального и эстетического зубного ряда с учетом особенностей клинического случая.
Операция поднятия гайморовой пазухи (sinus lift elevation, синус-лифтинг) делает возможным ортопедическое лечение с использованием внутрикостных имплантатов в боковой области верхней челюсти.
Процедуру синус-лифтинга впервые выполнил в 1975 году доктор Hilt Tatum, а первое всестороннее научное описание метода было осуществлено Boyne и James 1980 году.
Ямуркова Н.Ф. и соавторы (2015)в исследованиях отмечают, что объемная реконструкция разработанными методами хирургического лечения выраженной атрофии альвеолярного отростка верхней челюсти обеспечивает создание достаточных параметров для установки дентальных имплантатов и ортопедического восстановления жевательной функции.
Среди этих методов авторы выделяют пластику аутотрансплантатом Г-образной формы, реконструкцию дефектов местными костными тканями (метод сэндвич-пластики, метод скользящего костного фрагмента, метод межкортикальной остеотомии и расщепления костных тканей в зоне дефекта).
Указанными авторами доказана эффективность использования в клинической практике трех разработанных методик пластического закрытия мембраны Шнайдера, которые используются во время операции открытого синус-лифта.
Использование данных методик позволяет изолировать дефекты слизистой оболочки верхнечелюстной синуса и продолжить вертикальную аугментацию.
Размыслов А. В. в своем исследовании (2011) указал, что использование остеопластических материалов в стоматологической практике усиливает остеогенез и позволяет создать костный матрикс новой костной ткани оптимальной плотности в сроки от 6 до 12 месяцев.
При увеличении размеров альвеолярного отростка аутогенным костным трансплантатом тенденция к восстановлению отмечалась в период от 3 до 6 месяцев.
Увеличение альвеолярного отростка верхней челюсти (синус-лифтинг) с комплексным использованием остеопластических материалов, резорбируемых мембран и аутогенных костных опилок, характеризуется ранним и значительным повышением плотности образованной костной ткани.
В других работах Козлова Л. (2015) предлагает при атрофии альвеолярных отростков челюстей со снижением плотности костной ткани комплексную антиостеопоротическую терапию бисфосфонатами в сочетании с препаратами кальция и витамина D3, что способствует нормализации архитектуры трабекулярной кости.
Для прогнозирования эффективности ортопедического лечения пациентов с частичной и полной адентией используется клинико-диагностический алгоритм, который включает:
изучение микроархитектоники костной ткани по данным конусно-лучевой компьютерной томографии;
выявление кристаллизации слюны пациента для оценки возможных системных нарушений костного ремоделирования;
денситометрическое определение минеральной плотности костной ткани.
Meltzer (1979) впервые опубликовал клинический отчет об использовании исключительно лоскутов мягких тканей для эстетической коррекции при вертикальных краевых дефектах. Метод выполняется путем формирования свободного десневого лоскута, с помощью которого достигается увеличение толщины мягких тканей альвеолярного отростка.
Garber и Rosenberg (1981) разработали технику коррекции дефицита костной ткани в горизонтальной плоскости благодаря использованию соединительнотканного трансплантата и его установке под поверхность эпителия, что, в свою очередь, обеспечивает стабилизацию и увеличение объема альвеолярного гребня.
В 1985 Allen и соавторы, анализируя результаты ранних исследований, разрабатывают усовершенствованную хирургическую методику при локальных краевых дефектах. Она заключается в формировании слизисто-надкостничного лоскута с помощью двух вертикальных разрезов, которые соединены между собой горизонтальным.
Далее лоскут отделяется от костной ткани, и образованная полость заполняется одним из алломатериалов из гидроксиапатита или на основе графита. После этого полость ушивают.
Щерчков С.В. (2013) для повышения эффективности имплантологического лечения пациентов с атрофией альвеолярного отростка предложил модификацию метода аутокостной пластики по типу винирной техники — сквозная остеоперфорация аутотрансплантата и реципиентного участка.
Указанная модификация с отсроченной установкой дентальных имплантатов позволяет проводить ортопедическое лечение в сроки до 8 месяцев, а методика показана при ширине кости не менее 3 мм и толщине кортикального слоя не более 1,5 мм.
При одномоментной установке дентальных имплантатов ортопедическое лечение возможно проводить через 5 месяцев, при этом важным условием является ширина кости более 3,5 мм и толщина кортикального слоя не более 1 мм.
Г.А. Илизаровым в конце 1960-х годов был разработан метод дистракционного остеогенеза. Первые попытки использовать этот принцип для вертикальной дистракции кости в челюстно-лицевой хирургии были осуществлены около 15 лет назад.
При дистракционном остеогенезе не требуется получения костного трансплантата, ушивания донорской участка, проведения дополнительной операции для коррекции слизисто-десневого прикрепления, поэтому этот метод ассоциируется с меньшими послеоперационными осложнениями по сравнению с другими регенеративными вмешательствами.
Однако при использовании данного метода в долгосрочных исследованиях после вертикальной дистракции костной мозоли наблюдалась костная резорбция. Еще одним минусом является возможность проведения исключительно вертикальной регенерации.
При одновременном проведении увеличения высоты и ширины костного гребня требуется дополнительная трансплантация костного блока или направленная костная регенерация.
При данной методике мобилизованный костный фрагмент фиксируют в нужном положении пластинами для остеосинтеза, а промежутки заполняют аутогенной костной стружкой. Такой метод не нуждается в установке внелуночных дистракторов.
Однако относительно плотная слизистая оболочка неба ограничивает возможности данной методики. Данный метод позволяет увеличить высоту альвеолярного отростка максимум на 5 мм, при этом минимально увеличивая ширину кости.
Герасименко А.В. и соавторы (2013) предложили методику аугментации альвеолярного отростка путем поднадкостничного инъекционного введения остеопластических материалов.
При этой методике проводится забор крови из вены пациента, после чего плазму крови обогащают тромбоцитами, получая таким образом обогащенную тромбоцитами плазму.
Последнюю при помощи инъекционной иглы вводят поднадкостнично с вестибулярной стороны в проекции зуба, инфильтрируя участок деформации альвеолярного отростка.
Для усиления результата через 10-15 минут в ткани этого же участка поднадкостнично вводят суспензию порошкообразного костного материала в изотоническом растворе натрия хлорида.
В литературе описан метод аугментации альвеолярного отростка в сложных анатомических условиях в области жевательных зубов верхней челюсти, предложенный Аветиковым Д.С. и соавторами (2014).
Он заключается в заборе с использованием пьезоскальпеля костного аутоблока нужной формы и объема с передней поверхности тела верхней челюсти. Затем костный фрагмент фиксируется винтами к вестибулярной поверхности альвеолярного отростка верхней челюсти, а межкостные промежутки заполняются аутологичной и ксеногенной костной стружкой и стабилизируются коллагеновой мембраной.
Исследователь Маланчук В.А. (2002) предложил альтернативный метод лечения.
После удаления зуба выполняется отслоение слизисто-надкостничного лоскута альвеолярного отростка с вестибулярной стороны с мобилизацией вестибулярного слизисто-надкостничного лоскута. Стоматологическим бором дополнительно удаляется кортикальный слой боковых стенок и вершины лунки зуба с раскрытием костно-мозговых пространств, оставляя в лунке стружку кортикального слоя с ее ушиванием.
Открытый и закрытый синус-лифтинг
Процедуру закрытого синус-лифтинга проводят путем отсепарирования надкостницы, после чего формируют пилотный канал в области отсутствующего зуба, не перфорируя фрезой дно полости. Далее осторожно продолжают препарирование с использованием фрезы с нанесенными метками глубины, до ощущения контакта с дном полости.
После этого формируют ложе для дентального имплантата. Последний этап заключается в перфорации дна околоносовых пазух, оставляя слизистую оболочку верхнечелюстной пазухи интактной. Наконец, выполняют мобилизацию и поднятие оболочки и через сформированное костное ложе вводят резорбируемую мембрану и костный материал, измеряют длину соответствующего имплантата и устанавливают его.
Процедуру открытого синус-лифта рекомендуют проводить, когда высота остаточной кости составляет до 3-4 мм. Конфигурация разреза зависит от ортопедического планирования.
Если планируется изготовление несъемной мостовидной конструкции, разрез нужно сместить от центра альвеолярного отростка на 2 мм в небную сторону. Если в дальнейшем планируется съемная конструкция, то разрез проводят по центру альвеолярного отростка.
Далее проводится отсепарирование слизисто-надкостничного лоскута. После обнажения латеральной костной стенки наносят угловые точки, соединяя их между собой алмазным бором формируют костное окно. Через окно проводят мобилизацию и подъем слизистой оболочки верхнечелюстной пазухи и вносят костный материал, после чего рану ушивают.
Техника двойного окна относится к методам открытого синус-лифта.
Показанием к использованию данной техники является увеличение верхнечелюстной синуса, которое обычно происходит при длительном отсутствии зубов. Созданная при данном методе костная перегородка между двумя окнами своим расположением соответствует скулоальвеолярному гребню.
При технике двойного окна слизистую верхнечелюстной синуса можно мобилизовать как из медиального, так и из дистального окна, после чего вводят костный материал.
Поднятие дна полости носа применяют перед установкой дентальных имплантатов, при недостаточности костной ткани во фронтальном участке верхней челюсти либо с целью предотвращения ее перфорации.
Слизистая оболочка дна полости носа более толстая, в отличие от слизистой оболочки верхнечелюстной пазухи, и отличается более крепкой фиксацией к кости.
Данная процедура осуществляется через сформированный костный канал для установки дентального имплантата. Слизистую оболочку дна носовой полости можно отсепарировать, защитив от перфорации в процессе формирования ложа для имплантата.
Касиянчук М.В. (2009) предложил метод проведения комбинированного синус-лифтингу, предполагающий трепанацию, препарирование, лифт и отслаивание.
При этом трепанацию проводят щелевидно по альвеолярному гребню. Препарирование проводят отдельно по вестибулярной и небной стенке. Лифт выполняют открытым способом, отслоение мембраны Шнайдера от костных стенок — закрытым способом, после чего осуществляется выполнение остеотропным материалом и мембраной.
Сенников А.Н. и соавторы (2009) при проведении синус-лифта предлагают препарирование переднелатеральной стенки гайморовой пазухи взаимно пересекающимися линиями, которые соединяются по периметру окна с образованием перфорационного отверстия.
Глубину распилов определяют визуально, при появлении прилегающей к костной ткани слизистой оболочки гайморовой пазухи, а отслаивание слизисто-надкостничного лоскута осуществляют только по периферии данного проема.
Исследования Кекух Е.О. (2013) сосредоточены на использовании эндоскопического синус-лифтинга, который позволяет уменьшить операционную травму мягких и костных тканей, и уменьшить сроки реабилитации пациентов после проведенной операции
Эндоскопический синус-лифтинг устраняет многие недостатки, присущие традиционной процедуре на верхнечелюстной пазухе, предотвратить рубцовые изменения слизистой оболочки, сократить кровопотерю и сохранить местную микроциркуляцию крови.
Этот метод включает восстановление целостности слизистой оболочки ротовой полости с одномоментным устранением дефекта костной ткани альвеолярного отростка и созданием необходимого объема костной ткани для последующей реабилитации больных с использованием отсроченной дентальной имплантации.
Современные клинические, эндоскопические и рентгенологические методы исследования, а также анализы отдаленных результатов хирургического лечения пациентов по этому методу доказывают эффективность эндоскопического синус-лифтинга.
Выводы по лечению атрофии альвеолярного отростка
Приведенный обзор литературы позволяет сделать следующие выводы:
Полученные в результате системного ретроспективного анализа данные не обеспечивают адекватной доказательной базы для выявления четких преимуществ одной методики хирургического лечения атрофии альвеолярного отростка верхней челюсти над альтернативными методиками.
Каждую из вышеупомянутых техник следует выбирать в соответствии с анатомическими особенностями пациента. Объем хирургических вмешательств зависит от степени выраженности атрофии костной ткани челюстей. Особенно важно получение результатов исследований в сочетании с сопутствующими заболеваниями.
Для получения достоверных результатов нужно проведение проспективных клинических исследований, в особенности для среди пациенток постменопаузального периода, на которых приходится значительная часть известных анатомических и функциональных нарушений.
Учет результатов исследований в будущем может позволить корректировать процесс восстановление кости при хирургическом лечении атрофии альвеолярного отростка и существенно повысить его прогнозируемость.
Читайте также:


