Гематогенный остеомиелит челюсти это
Самая основная причина развития заболевания – невылеченные зубы
Существует несколько разновидностей остеомиелита челюсти. Но чаще всего возникает тот, который представлен на фото. Его название – одонтогенный остеомиелит. Наиболее распространенная локализация – нижняя челюсть. При одонтогенный форме инфекция проникает в кость через твердые и мягкие ткани пародонта и через разрушенные зубы. Причем, как через те зубы, которые еще можно вылечить, но человек запустил этот процесс и не посетил стоматолога вовремя. Так и через гнилые и даже депульпированные единицы, которые уже нечувствительны, являются нежизнеспособными и не подлежат восстановлению, т.е. когда показано их удаление.
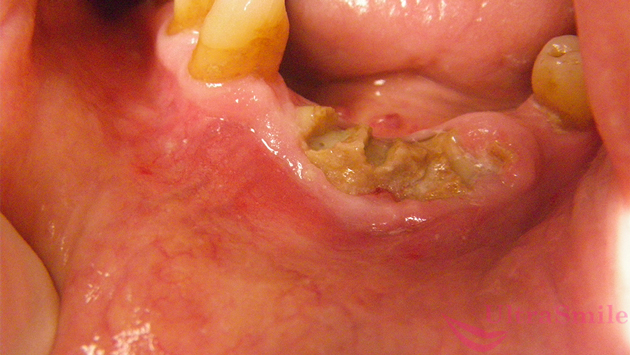
На фото изображен одонтогенный остеомиелит
Разрушенные зубы – это врата для инфекции, которая может проникнуть сначала в более глубокие ткани челюстной системы, а потом и распространиться по всему организму.
Остеомиелит может возникнуть, когда его совсем не ждешь…
Еще одна форма остеомиелита – травматический. Он возникает как осложнение после перелома челюсти, удар, падение, повреждение слизистой оболочки носа или рта.
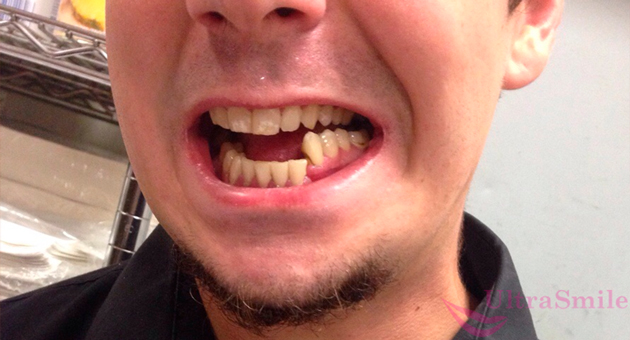
Перелом челюсти может стать причиной проблемы
B/N, отзыв со стоматологического портала gidpozubam.ru
Гематогенный остеомиелит чаще встречается у детей, и очень опасен
Гематогенная форма патологии чаще всего диагностируется у детей. Причинами заноса инфекции в кровь могут выступать пупочная инфекция, отит, поражения и гнойнички на коже. Заболевание очень опасно своими последствиями для малышей, причем, чем меньше ребенок, тем больше последствий, а развиться оно может уже на 2-8-й неделе жизни.
Такое заболевание, как остеомиелит, требует дифференциальной диагностики от периостита и периодонтита, челюстной кисты и рака челюсти.
Гематогенный остеомиелит челюсти способен поражать сразу несколько костей лицевого скелета. Также заболевание может давать свои плоды даже спустя время после излечения от него. Проявляется в гипоплазии эмали постоянных зубов, нарушении срока их прорезывания или же вообще отсутствия прорезывания и полной адентии вследствие гибели зачатков постоянных единиц. Ребенок может обрести комплекс проблем, связанный с задержкой роста челюстного скелета, патологии прикуса, анкилоз ВЧНС (ограничение функциональности и подвижности челюсти), деформации лица.
Заболевание приходится очень долго лечить
- острая: характеризуется болями во всем теле, повышением температуры до 39-40 градусов, ознобом, обширным отеком мягких тканей, подвижностью одного или нескольких зубов, расположенных в зоне воспалительного процесса, ухудшением показателей крови, выделением гноя из-под десны. Эта стадия может протекать до 10-12 дней подряд и лечится она только в стационарных условиях,
- подострая: характерные признаки острого течения патологии идут на спад, состояние пациента улучшается, но дает о себе знать деструкция костной ткани в области воспаления, и состояние общего недомогания сопровождает пациента еще около месяца,
- хроническая: это самая длительная по времени и последняя стадия развития заболевания, которая может занять от 6 месяцев до нескольких лет. При наблюдении пациента в хронической стадии всегда отмечаются визуальные изменения формы лица, их асимметрия, т.е. внешне лицо выглядит непривлекательно, а человек нередко нуждается в пластике. При осмотре полости рта выявляются свищевые ходы, через которые идет гнойное отделяемое. При хроническом деструктивном остеомиелите пациента могут ждать новые неприятности, например, может переломиться челюсть. Также в этот период времени начинают отделяться отмершие участки костной ткани.
Врачи подмечают, что в последние годы растет число форм заболевания, которое протекает без острой стадии. Поэтому те люди, которые не проходят профилактических осмотров у стоматологов, имеют все риски не сразу заметить патологии и не начать своевременного лечения
Комплекс лечебных мероприятий для того, чтобы избавиться от остеомиелита челюсти, также никому не покажется простым и приятным: удаление пораженных зубов, шинирование расшатавшихся, хирургическое вскрытие, удаление и дренирование гнойников, флегмон и абсцессов, антибиотикотерапия и физиопроцедуры. Далее в хронической стадии, когда состояние пациента стабилизировано и устойчиво, обязательно проводится хирургическое удаление отмерших участков кости при помощи такой процедуры, как секвестрэктомия. Далее требуется провести восстановление дефектов челюсти и отсутствующих зубов.
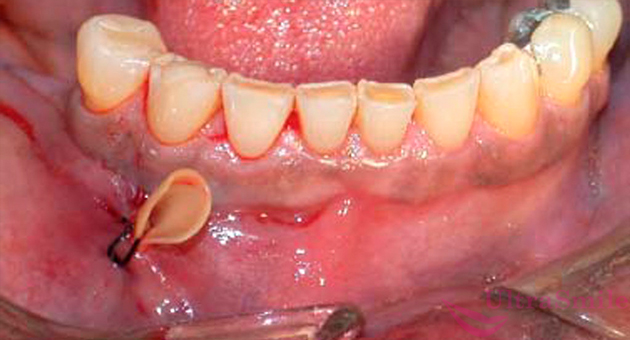
На фото показан установленный дренаж
Заболевание имеет серьезные осложнения
Прежде всего после остеомиелита на лице появляются серьезные косметические дефекты, которые порой сложно исправить без пластических операций. Также нарушается функциональность челюстно-лицевого аппарата, человек теряет зубы. Но все перечисленное – лишь отдаленные последствия, осознание которых настигнет пациента только после завершения лечебного курса и стабилизации общего состояния здоровья.
Остеомиелит верхней челюсти нередко осложняется гнойным гайморитом и гнойными выделениями из носа, а также тромбофлебитом лицевой вены. Нижней – симптомом Венсана (потеря чувствительности нижнечелюстного и подбородочного нерва вследствие распространения на тройничную ветвь нерва).
Во время лечения заболевание может осложняться интоксикацией организма, флегмоной, развитием абсцесса, тризмом и переломом челюсти, образованием ложных суставов, флебитом вен, лимфаденитом, остеопорозом. В 28% случаев происходит нарушение функции почек и сердца.
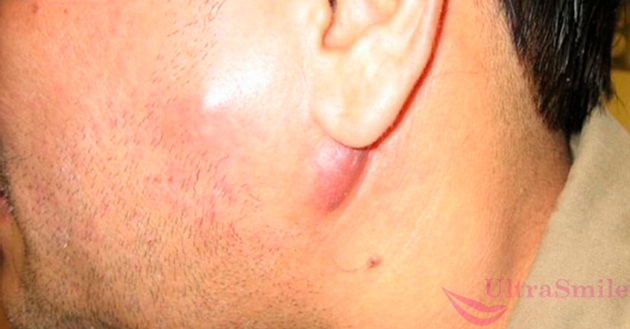
На фото показан подчелюстной лимфаденит
При неблагоприятном течении заболевания, при несвоевременном обращении к врачу, у человека может развиться менингит, легочная недостаточность, септический шок, абсцесс мозга и сепсис, приводящие к летальному исходу. При этом летальный исход по данным некоторых исследователей случается в 10% случаев у взрослых и в 30% случаев у детей, если вовремя не начато было лечение.
Профилактика остеомиелита – это совсем не сложно
Страшное заболевание, согласны с этим? Но самое главное, чтобы с ним никогда не сталкиваться, стоматологи и хирурги советуют придерживаться простых правил: вовремя лечить кариес и пульпит, удалять разрушенные зубы, которые уже нельзя восстановить, проходить профилактические осмотры и санацию полости рта. Также нужно поддерживать высокий уровень иммунитета и своевременно реагировать на сигналы организма, не запускать ОРВИ и ОРЗ, избегать ситуаций, связанных с травмами челюстно-лицевой области. Как считаете – это сложно? Ответы ждем в комментариях!
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Гематогенный остеомиелит – это инфекционное заболевание челюстей, при котором сначала поражается костный мозг, а затем и все структуры кости.
Данная патология наблюдается в детском возрасте, особенно часто – в первый месяц жизни ребенка, реже – во 2-12 месяцы.
Причины
Основная причина развития заболевания – инфекция в организме. Нередко воспалительный процесс в кости возникает при уже существующих в организме инфекционных очагах:
- Стоматит – поражения слизистой оболочки полости рта.
- Отит (воспаление среднего уха).
- Гнойнички на коже (фурункулы или карбункулы).
- Остеомиелит других костей.
Также причинами могут быть пупочная инфекция, мастит у кормящей матери.
Из анамнеза удается выяснить, что беременность протекала с проблемами, ребенок часто недоношен, присутствовали патологии родов. Нередко у ребенка выявляются инфекционные заболевания.
Симптоматика
Первые признаки гематогенного остеомиелита у детей связаны с нарушением общего состояния:
- Повышается температура тела до 38-39 градусов.
- Ребенок беспокойный, вялый, не сосет грудь, плохо спит.
- Присутствует бледность кожных покровов.
Заболевание развивается очень стремительно, в течение первых нескольких суток появляются местные симптомы, которые имеют особенности в зависимости от локализации.
При остеомиелите верхней челюсти:
- Появляется припухлость щеки или подглазничной области.
- Отек со временем увеличивается и распространяется на нижнее веко, в результате чего сужается глазная щель.
- Из-за отека уменьшается просвет носового хода, ребенок плохо дышит носом с одной стороны.
- При осмотре полости рта отмечается двустороннее воспаление слизистой оболочки на определенном участке челюсти, присутствует симптом флюктуации (ощущение жидкости – гноя – под слизистой оболочкой).
- Нередко развиваются абсцессы и флегмоны подглазничной, скуловой области, флегмона глазницы и т.д.
При остеомиелите нижней челюсти:
- Частая локализация – мыщелковый отросток нижней челюсти.
- Процесс распространяется намного медленнее, чем на верхней челюсти. При этом, в первые несколько суток местные симптомы практически отсутствуют.
- На 2-3 день появляется отек околоушно-жевательной области, болезненный при пальпации. Кожные покровы над припухлостью могут быть красными.
- Рот открывается плохо.
- Процесс распространяется назад, в сторону наружного слухового прохода, в результате чего наблюдается его сужение. Нередко из слухового отверстия выделяется гной.
У некоторых детей можно наблюдать поражение сразу нескольких лицевых костей или других костей скелета.
Диагностика
Диагностика гематогенного остеомиелита весьма затруднительна, так как первые симптомы (ухудшение общего состояния) характерны для большинства гнойных процессов. Нередко данную патологию путают с лимфаденитом, паротитом и другими инфекционными заболеваниями.
Диагностика проводится только на основании клинических признаков. Рентгенологические симптомы появляются только на 4-5 сутки заболевания и более выражены у детей раннего возраста (до 1 года) – характерна диффузная деструкция костной ткани.
Дополнительно проводят иммунологическое обследование, результатом которого является снижение резистентных сил организма практически у всех пациентов.
Терапия
Хирургическое лечение включает проведение разрезов для вскрытия гнойников в кости и окружающих мягких тканях. Раны дренируют и ежедневно обрабатывают.
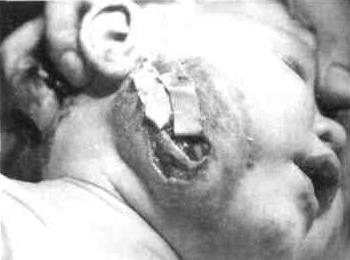
Также назначается лекарственная терапия, которая включает антибактериальные, антигистаминные и дезинтоксикационные средства, антикоагулянты, витамины, препараты для стимуляции иммунитета.
При стихании воспалительного процесса проводят физиотерапевтические процедуры.
Осложнения
Данное заболевание является грозным воспалительным процессом, в некоторых случаях заканчивается летальным исходом (при множественных поражениях костей, как лицевого, так и других отделов скелета).
Среди возможных осложнений также можно выделить:
- Атрофия зрительного нерва.
- Нарушение развития зубов вплоть до гибели зачатков.
- Анкилоз височно-нижнечелюстного сустава.
- Некроз мыщелкового отростка нижней челюсти.
- Миокардит.
Любые, даже самые незначительные стоматологические заболевания (например, кариес или пульпит) могут привести к тяжёлым последствиям – развитию остеомиелита челюсти с целым комплексом неблагоприятной симптоматики, значительно ухудшающей общее состояние и приводящей в будущем к инвалидизации. Заболевание имеет многочисленные причины и факторы риска, а проявления специфичны для различных форм. Остеомиелит челюсти при отсутствии своевременного лечения может осложняться такими патологиями, как менингит, абсцесс лёгкого, медиастинит или энцефалит, имеющими высокий показатель летальности (до 75–90%).
Классификация
В современной медицине принято множество вариантов систематизации остеомиелита. В зависимости от источника инфицирования выделяют:
- Одонтогенный. Развивается в результате течения кариеса или пульпита. Реже причиной являются воспаления дёсен (гингивит). Через открытые участки патогенная флора проникает к костной ткани и появляется воспалительный процесс.
- Гематогенный. Реализуется за счёт занесения возбудителей из любых очагов хронической инфекции (от простой царапины до хронического холецистита).
- Травматический. Связан с прямым повреждающим воздействием на костную ткань челюстей (удар, пулевое или ножевое ранение и т. п.).

Гематогенный остеомиелит — воспаление кости, которое развивается в результате заноса инфекции
По активности течения выделяют:
- Острый (яркая клиническая картина, непродолжительное течение);
- Подострый (симптоматика стёртая, но выраженная);
- Первично-хронический (длительное течение с малым количеством клинических признаков, к данной группе относят атипичные формы остеомиелита – Гарре, Оллье, абсцесс Броди и т. п.);
- Вторично-хронический (развивается после перенесённого острого, длительность течения – от 3 месяцев до 2 лет).
Согласно этиологической характеристике, остеомиелит челюсти может быть:
- Специфическим (вызван конкретным возбудителем, например, микобактериями туберкулёза или бледными трепонемами);
- Неспецифическим (вызван группой любых гноеродных бактерий).
В зависимости от распространённости патологического инфекционно-воспалительного процесса существуют следующие формы:
- Ограниченная, располагается в области тела, площадь равна 1–2 зубам;
- Очаговая, локализуется в области альвеолярного отростка или тела челюсти, но не превышает области, равной 3–4 зубам;
- Диффузная (обширное поражение более чем 30% костной ткани челюсти).

Формы заболевания по степени распространённости
С точки зрения международной классификации болезней (МКБ-10) систематизация остеомиелита выглядит так:
- Острый гематогенный остеомиелит;
- Прочие формы остеомиелита;
- Подострый остеомиелит;
- Хронический многоочаговый остеомиелит;
- Хронический остеомиелит, имеющий дренированный синус;
- Прочие формы хронического остеомиелита;
- Другой остеомиелит (в том числе абсцесс Броди);
- Остеомиелит неуточнённой этиологии (включает также костную инфекцию БДУ и периостит БДУ).
Причины возникновения
Выделено и доказано влияние множества факторов, провоцирующих появление патологии. Одонтогенный остеомиелит является наиболее часто встречаемым (до 85 % от всех случаев) и связан с:
- Глубоким кариесом;
- Тяжёлым пульпитом;
- Периодонтитом;
- Альвеолитом;
- Кистозными образованиями, локализованными в зубах.

Пульпит и периодонтит могут быть причиной остеомиелита
Крайне важными условиями для развития стоматогенного воспаления костной ткани являются инфицирование пульпы зуба и миграция инфекционных агентов через сосудисто-нервный пучок (корень зуба).
При гематогенном пути причиной являются любые очаги инфекции. Наиболее часто выделяют:
- Множественные фурункулы и карбункулы;
- Сепсис, вызванный любым заболеванием (перитонит, перикардит);
- Инфекционные очаги на фоне течения скарлатины или дифтерии.
При данном пути развития первично поражается костная ткань, а зубы вовлекаются вторично при отсутствии адекватной и своевременной терапии остеомиелита.
Травматическая форма отклонения составляет около 10% от всех случаев заболевания. Наиболее частые причины следующие:
- Перелом нижней челюсти (перелом верхней челюсти практически не встречается);
- Огнестрельные ранения;
- Ножевые ранения с поражением тканей периоста;
- Нарушение целостности слизистых оболочек носовой полости.
Чаще всего патогенная флора представлена ассоциацией различных микроорганизмов и характеризуется наличием таких возбудителей, как кишечная палочка, золотистый стафилококк, стрептококк группы В, клебсиелла, протей, синегнойная палочка и фузобактерии. Значительно реже остеомиелит вызывает конкретный микроорганизм. Такое течение наиболее характерно для туберкулёза.
В группе риска находятся лица, имеющие заболевания, сопровождающиеся снижением эффективности местных и общих факторов иммунной защиты. Такие состояния вызывают следующие патологии:
- Сахарный диабет I и II типа;
- Онкологические заболевания системы крови (лейкоз);
- Ревматические патологии (полиартрит, системная красная волчанка, острая ревматическая лихорадка);
- ВИЧ-инфекция;
- Заболевания печени и почек с нарушением дезинтоксикационной и экскреторной функций.
Клиническая картина
Начало острого остеомиелита всегда внезапное (больные называют точное время появления клинических признаков). Для течения характерны такие симптомы:
- Повышение температуры тела. С первых часов на термометре регистрируется отметка в 39–40 градусов. Состояние сопровождается ознобом и обильным холодным, липким потом на всём кожном покрове.
- Интоксикационный синдром. Больные вялые, апатичные, наблюдается общая слабость, разбитость и выраженное снижение аппетита. Признаками интоксикации также являются повышение частоты сердечных сокращений (более 90 в минуту) и падение артериального давления.
- Болевой синдром. При одонтогенных формах боль локализована в области причинного зуба, возможна иррадиация в ухо, глазную впадину или висок на стороне поражения. Инфицированный зуб обретает подвижность, слизистая оболочка десны и полости рта отёчна, гиперемирована, возможно образование язв. При гематогенном занесении возбудителей остеомиелита источник боли располагается в самой костной ткани, признаков поражения со стороны слизистых оболочек и зубов может не быть. Иррадиация любая: от тел позвонков (в том числе поясничных) до любых отделов головы.
- Выделение гноя. Массы могут отделяться из зубных карманов и мягких тканей слизистых оболочек, при наличии свищевых ходов – с любого участка тела (кожа лица, подбородка, подъязычное пространство и т. п.). Отделяемое имеет крайне неприятный запах гнили.
- Нарушение чувствительности. При вовлечении в патологический процесс нижней челюсти возможно чувство покалывания, онемения или ползания мурашек со стороны слизистой оболочки преддверия ротовой полости, кожи подбородка и нижней губы. Симптоматика обусловлена поражением ветвей тройничного нерва.
- Воспалительная инфильтрация мягких тканей. Все соседние структуры отёчные, гиперемированные.
Выраженный отёк приводит к значительному ограничению подвижности нижней челюсти (при разговоре или глотании), затруднению дыхания (ввиду обструкции верхних отделов дыхательных путей). Контуры лица становятся асимметричными. Увеличиваются регионарные лимфатические узлы (при пальпации они резко болезненные).

Отёк характерный признак остеомиелита челюсти
При подостром течении общее состояние значительно не страдает (температура тела не превышает отметку в 37–38 градусов, нет признаков интоксикации). Однако местные симптомы воспаления (отёк, боль, нарушение функции, гиперемия, повышение местной температуры) яркие и беспокоят больного.
Это важно! Для хронической формы характерно длительное затяжное течение всегда после перенесённого острого остеомиелита. Клинические признаки практически отсутствуют.
Изредка проявляются болезненность в области первичного очага. Течение заболевания может продолжаться до нескольких лет. Периодически наблюдаются обострения с выраженной симптоматикой. Постепенно меняются черты лица, образуются протяжённые свищевые ходы, из которых выделяются обломки костной ткани и гной. Хроническое течение всегда сопровождается выраженной деструкцией костной ткани. Образуются множественные полости распада с мелкими секвестрированными обломками.
У лиц младшего возраста заболевание имеет специфические особенности. Оно всегда развивается крайне бурно и сопровождается септическим состоянием. Отмечаются:
- Судороги при незначительных подъёмах температуры (до 38,5 градусов);
- Диспепсические расстройства из-за сбоев со стороны центральной нервной системы (тошнота, рвота, боль в эпигастрии, нарушения стула по типу диареи);
- Значительная интоксикация (вплоть до комы);
- Изменение поведения и эмоциональной сферы (дети беспокойны, капризны, практически полностью отказываются от еды, не могут уснуть без снотворных средств).

В случае появления признаков заболевания у детей нужно немедленно обращаться к специалисту
Диагностика остеомиелита
При местном осмотре зуб, вызвавший патологию, подвижен и болезненный при перкуссии (постукивании), крайне часто наблюдается расшатывание зубов и изменение прикуса. Десна, прилегающая к тканям зуба отёчна и болезненная при прикосновении. Визуализируются увеличенные в размерах лимфатические узлы, они неподвижны и болезненны при пальпации.
При внешнем осмотре может быть выражена асимметрия лица, наличие отёка в области очага поражения, распространяющегося на область уха, нижнего и верхнего века, виска.
Всем больным проводится комплекс лабораторных и инструментальных методов обследования:
- Общий анализ крови. На фоне бактериального воспаления регистрируются нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, подъём СОЭ.
- Биохимическое исследование крови. На фоне активного воспалительного процесса появляется С-реактивный белок, возможно нарушение белкового обмена (гиперглобулинемия, гипоальбуминемия). При поражении почек и печени (ввиду интоксикации или сепсиса) возможно повышение АЛТ и АСТ, щелочной фосфатазы, креатинина и мочевины.
- Общий анализ мочи. Характерно увеличение эритроцитов, наличие белка и слепков эпителиоцитов слизистой оболочки почечных канальцев.
- Посев отделяемого из очага воспаления (пункция кости) на питательные среды с последующим определением возбудителя.
- Рентгенологическое исследование. Хотя оно и является приоритетным, проводят его лишь спустя 1–2 недели от начала заболевания (так как признаков патологии не выявляется на ранних сроках). К концу 1 недели наблюдаются остеопороз, изменение трабекулярного рисунка и уменьшение толщины слоя коркового вещества. Позже можно обнаружить очаги секвестрации и свищевые ходы.
- Фистулография – введение контрастного вещества (например, сульфат бария) в свищевые ходы с последующим проведением рентген контроля. Иногда используются красители (у детей).

Фистулография – один из методов диагностики заболевания
Лечение
В большинстве случаев показана экстренная госпитализация в хирургический или стоматологический стационар.
Это важно! Домашнее лечение недопустимо ввиду высокой частоты развития осложнений, вызванных неадекватной и несвоевременной терапией.
Основными целями лечения являются:
- Удаление очага инфекции;
- Восстановление анатомической целостности и функциональной активности челюсти.
Диета показана только больным с хроническими формами. Рацион питания должен быть богат животными белками (мясо крупного рогатого скота и птицы, яйца, соевые белки), кальцием (молоко, творог, сыр, кефир и т. п.) и коллагеновыми волокнами (фруктовое желе, холодец).
Также назначаются витаминные добавки (витамины С, D), микро- и макроэлементы (кальций, магний, фосфор, фтор, цинк).
Это важно! Описанные вещества являются основными компонентами для успешной регенерации ткани кости.
Консервативная терапия назначается только при остром остеомиелите (до начала образования полостей распада) и хронических формах без признаков отделения гноя. Показаны:

В целях уменьшения выраженности интоксикации могут быть задействованы гипербарическая терапия кислородом, плазмаферез, гемосорбция.
Это важно! Физиотерапевтические процедуры (УЗ-терапия, УВЧ, магнитотерапия) в последнее время не используются, так как доказали свою неэффективность.
Целью вмешательства является удаление гнойно-некротического очага посредством перфорации кости (сверление отверстий) сразу в 2–3 точках и установка в последующем дренажа. В результате устранения внутрикостного повышенного давления снижается активность деструкции жизнеспособных участков и уменьшается выраженность боли, улучшается общее состояние.
Санация патологической области производится различными растворами (например, NaCl 0,9% с протеолитическими ферментами и антибактериальными препаратами). Гной и мелкие обломки костей быстро удаляются, участки костной ткани начинают регенерировать.

В случае нестабильности участков челюсти или угрозы возникновения переломов проводится фиксация — могут быть задействованы пластины, винты и внешние конструкции, напоминающие аппарат Илизарова
При нагноении операционной раны, развитии гектической лихорадки или образовании свища показана повторная хирургическая операция.
В послеоперационном периоде осуществляется динамическое наблюдение у хирурга (минимум 1 раз каждые 6 месяцев) с проведением контрольных рентгенограмм. Спустя 3 месяца после полного клинического излечения возможно протезирование зубов.
Осложнения и прогноз
При оказании несвоевременного или неполноценного лечения возможно формирование таких состояний, как:
- Патологический перелом челюсти. Развивается в результате значительной деструкции отдельных очагов и повышенной нагрузке на здоровые ткани.
- Абсцесс мягких тканей. Может быть расположен как местно, так и в отдалённых органах и тканях (при гематогенной или лимфогенной миграции возбудителя). Представляет собой локальное скопление гноя, окружённое соединительно-тканной капсулой.
- Сепсис – персистенция инфекционных агентов по всему организму с появлением множества очагов инфекции во всех органах и неадекватным ответом иммунной системы.
- Инфекционно-токсический шок. Обусловлен влиянием на нервные волокна и сосудистые стенки множества токсинов и продуктов жизнедеятельности, выделяемых бактериями.
- Контрактура нижней челюсти – выраженное ограничение подвижности анатомического образования с последующими нарушениями речи, акта жевания и глотания.
- Гайморит – воспаление слизистой оболочки придаточных пазух носа.
- Тромбофлебит лицевых вен – образование тромбов (кровяных сгустков) в венозных сосудах лица. Поражённые образования отекают, появляются болезненность и нарушение кровообращения. Возможен некроз тканей, от которых нарушен отток крови.
- Медиастинит – воспаление жировой клетчатки средостения. Наблюдается крайне редко и чаще всего на фоне иммунодефицитных состояний (ВИЧ-инфекция, длительный приём глюкокортикостероидов и цитостатиков). Летальность достигает 80%.
Это важно! Возможно появление и более тяжёлых осложнений (абсцессы мозга или лёгких, менингит, менингоэнцефалит), но они встречаются крайне редко (менее 0,001% от всех случаев). Иногда развивается амилоидоз почек и сердца.
В основе благоприятного прогноза лежат своевременное обращение к врачу, полное обследование больных и грамотно подобранное лечение. Только сочетание всех факторов позволяет обеспечить полное выздоровление.
При отсутствии терапии наблюдается развитие осложнений, быстро приводящих больного к инвалидизации и нарушению социальной и трудовой адаптации.
Профилактика
Для предотвращения такого опасного заболевания, как остеомиелит, следует соблюдать несколько простых правил:
- Своевременное лечение кариозного поражения зубов, пульпита, периодонтита и прочих стоматологических заболеваний. Появление боли при приёме пищи (даже иногда) уже является поводом для обращения к специалисту.
- Санация и устранение любых гнойных очагов в организме (от фурункула до абсцессов во внутренних органах).
- Повышение местного и общего иммунитета. Этому способствуют регулярные прогулки на свежем воздухе, ведение активного образа жизни (систематическая физическая активность), отказ от вредных привычек (употребление спиртного и наркотиков, курение), приём здоровой пищи.
- Предупреждение травм челюстно-лицевой области. При склонности к переломам следует избегать опасных видов трудовой или спортивной деятельности.
Таким образом, остеомиелит является серьёзным заболеванием, несущим прямую угрозу не только здоровью, но и жизни. При появлении первых симптомов нужно срочно обратиться к специалисту, который, после назначения комплекса лабораторных и инструментальных исследований, поставит правильный диагноз и назначит лечения. Чем меньше период времени от манифестации остеомиелита до начала лечения, тем ниже риск развития осложнений, в том числе фатальных.
Читайте также:


