Фиксация челюсти для похудения
При переломе или вывихе костей челюсти первым делом обычно требуется осуществить шинирование челюсти, так как без этого кости не срастутся должным образом, и возможны различные тяжелые осложнения.
Перед шинированием
Сразу после перелома костей челюсти и обращения к врачу делается панорамный снимок, показывающий серьезность перелома и помогают спланировать лечение.
После этого из области перелома удаляются все зубы, так как вернуть им функциональность уже не получится. После удаления обломки челюсти собирают вместе и фиксируют при помощи швов и других инструментов и приспособлений, и уже потом накладывают на челюсти шину, чтобы обеспечить срастающимся костям покой.
Виды шинирования челюсти
Травмы костной ткани челюсти бывают со смещением и без смещения. Для шинирования как верхней, так и нижней челюсти, применяют различные шины, в зависимости от того, насколько тяжел перелом. Существует несколько методов шинирования, которые отличаются по способу фиксации.
Данный тип шинирования применяют, если сломана только одна половинка верхней или нижней челюсти. В этом случае в качестве шины используют медную проволоку, которая крепится на челюсти методом назубного шинирования. Если в месте перелома удалось сохранить зубы, то шину размещают на шейке зубов, объединив с назубной в одну систему.
Шина в этом случае фиксируется на челюсти с двух сторон. Проволока при двухстороннем шинировании используется более жесткая, а чтобы сделать фиксацию еще более надежной на моляры надевают крючки и кольца.
Такой вид шинирования необходим, если у пациента диагностирован двухсторонний перелом со смещением обломков. Его применяют только в самых тяжелых случаях, когда смещение может сильно нарушить функциональность челюсти.
Если у пациента остались неподвижные зубы, то на них ставят медную проволоку. Если же остались только шатающиеся зубы, то шина ставится в альвеолярную кость, для чего в ней специально сверлятся отверстия. Шины ставятся на обе челюсти, после чего их соединяют между собой резиновыми кольцами, крепящимися на крючки.
Если челюсти жестко скрепить между собой, то человек не сможет сам открыть рот, так что процесс заживления трещин и переломов значительно ускориться, а правильный прикус восстановиться быстрее. Иногда для дополнительной фиксации нижней челюсти пациенту ставят специальную подбородочную пращу, надежно прижимающую подбородок вверх.
Как проходит лечение
Наложение шины – это только самое начало длительного лечения. Если шина одночелюстная, то это еще не так страшно, однако если она установлена на обе челюсти, то не получится даже открыть рот, так что придется питаться только жидкой пищей. А после того, как шина будет снята, челюсть нужно будет долго разрабатывать.
Чтобы установленные приспособления дали максимальный эффект и лечение прошло как надо, нужно тщательно соблюдать все рекомендации стоматолога и следить за своим питанием.
Сегодня существуют современные аппараты, с помощью которых даже две челюсти можно шинировать, не объединяя их друг с другом. Правда, обычно такие аппараты очень громоздки, непрочны, неудобны, мешают умываться и вообще выглядят ужасно. Поэтому чаще всего люди предпочитают терпеть неудобства от соединенных между собой челюстей.
Правильное питание после шинирования
Существует несколько общих рекомендаций по питанию, которые обязательно нужно выполнять все время, пока вы носите шину:
- Питайтесь через трубочку, причем пища, которую вы употребляете, должна быть кашеобразной
- Полезно будет включить в свой рацион кефиры и различные высококалорийные коктейли
- При ношении двухчелюстной шины категорически запрещено употреблять любые спиртные напитки. Причина кроется в том, что алкоголь может спровоцировать рвоту, которой пациент попросту захлебнется, так как не сможет открыть рот
- Чтобы костные швы как можно быстрее зажили, в пищу нужно употреблять как можно больше продуктов с кальцием. Особенно полезны различные кисломолочные продукты, а также кунжут и грецкие орехи, которые можно мелко перемалывать
- Чтобы пополнять белок в организме, в день нужно есть не меньше 150 граммов чистого мяса, что в шине может быть несколько проблематично. Рекомендуется отваривать индейку или курицу в воде со специями и солью, затем перемалывать сухое мясо в блендере и разводить бульоном
- Вышеописанным способом также готовятся фруктовые смеси, муссы из каш, овощные пюре и другие блюда
- Дополнить рацион во время шинирования можно белковыми коктейлями дл спортсменов и детскими смесями и пюре
Стоит помнить, что после шинирования, скорее всего, вы серьезно потеряете в весе, даже если ваше питание будет полноценным. Это связано с тем, что усвояемость пищи затрудняется. Однако обычно после снятия шин при нормальном питании вес очень быстро восстанавливается, а проблем с пищеварением не возникает.
Восстановительный период
При таком диагнозе, как перелом челюсти, ткани могут регенерировать достаточно долго. Шины обычно снимают после того, как пройдет минимальный срок сращения костей. Обычно шину нужно носить от трех недель до полутора месяцев, в зависимости от того, насколько сложен перелом.
Перед снятием шины пациенту делают контрольную рентгенографию поврежденной области. Если линия перелома перекрывается выраженной костной мозолью, то шину точно можно снимать. После этого две-три недели длится реабилитация, в течение которой по-прежнему нужно будет есть перетертую мягкую пищу, а также посещать физиопроцедуры для возвращения челюсти подвижности.
Несмотря на все неудобства, связанные с шинированием, этот метод по-прежнему является самым эффективным и действенным способом восстановления функциональности челюсти и широко применяется в челюстно-лицевой хирургии.

Ожирение: что это такое, и к чему оно приводит
В последнее время ожирение стало по-настоящему глобальной проблемой: примерно четверть всего населения Земли имеет признаки такого состояния. Это вызвано тем, что всё больше людей начинают вести сидячий образ жизни, который характеризуется нехваткой физической активности и плохим питанием (в основном, это дешёвая вредная еда с высоким содержанием жиров).
С медицинской точки зрения, ожирение диагностируется в том случае, если индекс массы тела человека (ИМТ) составляет 30 и более. Во многих странах ожирение становится всё более распространённой проблемой не только у взрослых, но и у детей. Экстремально высокую массу тела имеют граждане таких богатых государств как США и Австралия (в последнем случае это около 15-30% населения), однако в этих странах такое заболевание встречается в основном у жителей бедных регионов, которые не могут позволить себе здоровое питание и абонемент в спортзал.
Ожирение стоит расценивать как серьёзное заболевание, ведь оно приводит к ряду опасных медицинских последствий, включая болезни сердца, диабет, высокое кровяное давление, повышение уровня холестерина и расстройство печени. Это подчёркивает важность своевременной и эффективной борьбы с ожирением, которая позволит снизить уровень заболеваемости и смертности.

Хирургия в ряду других способов лечения ожирения
На сегодняшний день существует несколько способов борьбы с ожирением. Они помогают не только лечить такое заболевание, но и предотвращать его появление и усугубление. Лечащий врач может порекомендовать вам сесть на низкокалорийную диету, включить в свой график физические упражнения, пройти курс поведенческой психотерапии, начать принимать препараты для подавления аппетита или сделать операцию по снижению веса. Довольно часто эти методы используются в той или иной комбинации, и в последнее время особую популярность приобрели именно последние два способа.
Считается, что бариатрическая хирургия – это крайняя мера борьбы с ожирением, которая требуется в том случае, если другие способы не принесли желаемого результата. Действительно, очень часто диета и физические упражнения сами по себе не помогают пациенту справиться с лишним весом. Особенно это характерно для пациентов с патологическим ожирением (ИМТ превышает 40).
За последние годы количество операций для похудения по всему миру возросло в 4 раза. Цель такой методики лечения заключается в том, чтобы достичь нормальной массы тела без серьёзных последствий для здоровья пациента. Есть различные хирургические операции для похудения, и их популярность во многом зависит от того, где и в какое время их делают. Кроме того, такие операции различаются по степени эффективности и наличию побочных эффектов. Важно, чтобы вы предварительно обсудили все эти моменты с вашим лечащим врачом.
К сожалению, в ряде случаев операции по снижению массы тела несут в себе существенный риск. Важно делать их только тогда, когда были использованы все другие средства, и ни одно из них не оказалось эффективным. Впрочем, пациенты с выраженным ожирением не только недовольны своим внешним видом, но также имеют серьёзные проблемы со здоровьем и испытывают психологические трудности. Все эти факторы обычно перевешивают возможные риски, связанные с проведением операции.
Стоит учитывать, что хирургическое вмешательство не всегда помогает вылечить ожирение. Чтобы лишний вес действительно ушёл навсегда, необходимо в течение всей жизни придерживаться строгой диеты и регулярно заниматься физкультурой.

Типы операций для похудения
Наиболее распространённые типы бариатрических операций включают:
- Желудочное шунтирование. Представляет собой соединение части желудка с тонкой кишкой, в результате чего бОльшая часть желудка и тонкой кишки исключается из процесса пищеварения. В норме тонкая кишка отвечает за усвоение большинства питательных веществ и жиров, которые мы получаем с пищей.
- Гастропластика. Вертикальная гастропластика предполагает хирургическое уменьшение объёма желудка. Благодаря такому методу снижается количество пищи, которое может вместить желудок.
- Бандажирование желудка. В ходе такой операции на желудок накладывают специальный бандаж, который уменьшает вместимость этого пищеварительного органа.
Таким образом, каждый из вышеприведённых методов основан либо на рестриктивном механизме (принудительное снижение количества потребляемой пищи за счёт уменьшения объёма желудка), либо на мальабсорбтивном механизме (снижение степени усвояемости полезных веществ и калорий путём обхода определённых секций тонкой кишки).
Как определить, нужна ли вам операция
Есть ряд критериев, которые позволяют определить нужно ли (и можно ли) вам проводить хирургическую операцию по снижению массы тела. Вот эти критерии:
- Ваш возраст – 18 лет или более. Дети и подростки подвергаются такому лечению только в исключительных случаях.
- Ваш избыточный вес составляет по крайней мере 45 кг.
- Ваш ИМТ превышает значение 40. В ряде случаев операции делают и тем пациентам, у кого наблюдается менее выраженное ожирение, но только если у них есть другие медицинские проблемы, вызванные чрезмерным лишним весом.
- Вы испробовали другие способы похудеть и приложили все усилия к тому, чтобы избавиться от лишнего веса. Врачу важно понимать, что вы коренным образом изменили свой образ жизни и имеете сильную мотивацию для похудения, даже несмотря на то, что в вашем случае традиционные способы оказались неэффективными.
- Вы сможете нормально перенести операцию. Доктор должен будет убедиться, что у вас нет физических или психологических особенностей, в силу которых анестезия или проведение самой операции могут представлять угрозу для вашей жизни или здоровья.
- Вы готовы к сложному реабилитационному периоду и последующему строгому образу жизни.
Операции по снижению веса у детей
Как мы уже говорили, практический опыт проведения операций по лечению ожирения у детей почти отсутствует, и соответствующих медицинских данных очень мало. На сегодняшний день не было проведено никаких исследований, в которых приводились бы преимущества и недостатки подобной терапии у детей по сравнению с неинвазивными способами устранения ожирения.

Методика хирургического подхода к снижению веса
Как мы обсудили выше, в широком смысле операции по похудению можно классифицировать на рестриктивные и мальабсорбтивные. Оба метода позволяют обеспечить хороший результат в плане снижения веса. Тем не менее, считается, что обходные операции вызывают больше ранних осложнений.
Подготовка к операции
Перед тем, как вам будет назначена операция, врач проведёт тщательную проверку состояния вашего здоровья. Вероятно, сначала вам предложат попробовать другие методики похудения, включая правильное питание. Это очень важно, так как после некоторых операций необходимо придерживаться жёсткой диеты, чтобы избежать побочных эффектов. Кроме того, для некоторых операций нужно, чтобы пациент сначала похудел до определённого порогового значения.
Обязательно попросите врача рассказать вам всё о подготовке к операции, о самой процедуре и потенциальных осложнениях. Важно, чтобы вы были должным образом подготовлены к операции, и чтобы такие сопутствующие осложнения как повышенное давление, сердечнососудистые заболевания, апноэ во сне и диабет были сведены к минимуму и находились под строгим врачебным контролем.
У вас должно быть реалистичное понимание всех рисков и того, как нужно будет изменить свой образ жизни, чтобы операция принесла ожидаемый результат. Если вы не продемонстрируете достаточную мотивацию и дисциплинированность уже сейчас, то велика вероятность, что и после операции у вас не хватит силы воли довести начатое до конца. Возможно, вам стоит записаться в группу поддержки, где вы сможете пообщаться с другими пациентами, которые уже перенесли операцию по снижению веса.
В некоторых случаях может понадобиться краткосрочная госпитализация, чтобы врачи могли убедиться, что ваше состояние является стабильным.
Если вы курите, то по крайней мере за 6 недель до даты проведения операции вам необходимо будет отказаться от курения, чтобы уменьшить риск появления осложнений для лёгких. Также врачи могут принять дополнительные меры, чтобы нивелировать риск возникновения раневой инфекции и удушья из-за рефлюкса, а также риск появления грыж и проблем с дыханием.
В процессе подготовки к операции важны следующие факторы:
- Здоровое питание. В зависимости от типа операции, вам может понадобиться изменить свой рацион питания (например, уменьшить объём порций).
- Регулярные физические упражнения.
- Занятия с психологом.
- Периодические консультации с хирургом, который будет проводить операцию.
Скорректировав свой образ жизни и последовав всем советам лечащего врача, вы сможете свести к минимуму риск серьёзных осложнений после операции, улучшить свою социальную динамику и укрепить самооценку. Ниже мы рассмотрим конкретные виды хирургических операций по устранению лишнего веса.

Типы операций по похудению
Такая процедура проводилась в основном в 70-х и 80-х годах, и сейчас к ней прибегают очень редко. Фиксация челюсти предполагает установку на челюсть специального проволочного каркаса, который делает употребление твёрдой пищи невозможным. Таким образом, пациента переводят на жидкую пищу, что способствует постепенному снижению веса.
Фиксация челюсти – это временная мера, и она, к сожалению, не позволяет человеку выработать навыки правильного питания. Статистика успешного похудения в данном случае невелика: после удаления каркаса многие пациенты вновь начинали набирать вес. В ряде случаев фиксация челюсти используется в совокупности с наложением нейлонового бандажа на область живота, который снижает скорость набора веса.
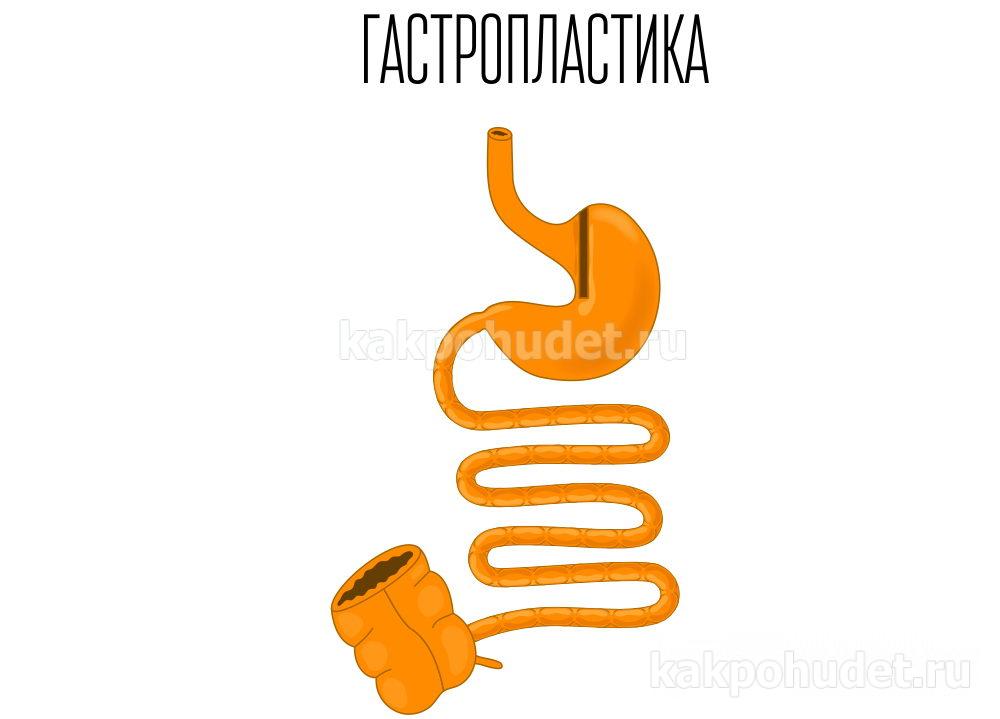
Операции по вертикальной гастропластике проводят с 1981 года. В ходе такого вмешательства в верхней части желудка путём сшивания части стенок формируется небольшой резервуар. Затем этот резервуар через небольшое отверстие соединяется с оставшейся частью желудка. В результате объём желудка уменьшается, поэтому пациент может потреблять меньше пищи и насыщаться быстрее. Постепенно снижение объёма пищи приводит к уменьшению массы тела. В ряде случаев на место сшивания накладывают специальный бандаж, который препятствует разрыву швов и обратному растяжению желудка.
В целом, гастропластика – это достаточно быстрая и лёгкая операция, которая даёт хорошие результаты в плане снижения веса. Она очень редко приводит к дефициту витаминов и железа, поскольку в ходе операции не нарушается усвояемость полезных веществ. Остеопороз тоже встречается значительно реже, чем, например, при проведении операций по шунтированию желудка.
В случае если после операции пациент не соблюдает предписанную диету, может появиться рвота. Поскольку желудок стал меньше, ему теперь требуется меньший объём пищи. Также может наблюдаться повторное увеличение веса, если пациент начинает есть мягкую или жидкую пищу с высоким содержанием калорий, включая мороженое или газированные напитки. Кроме того, гастропластика может привести к появлению шрамов и инфицированию.
В отличие от некоторых других бариатрических операций, гастропластика является необратимой. В редких случаях швы могут разойтись, и тогда эффект от операции сводится к нулю.
Впервые бандажирование желудка было выполнено в 1993 году, и сейчас такая процедура по похудению проводится достаточно часто. На сегодняшний день по всему миру было сделано около 180 тыс. таких операций.
Бандажирование заключается в наложении на верхнюю часть желудка специального силиконового бандажа. Как и гастропластика, бандажирование разделяет желудок на два сегмента – маленький и большой. Маленький сегмент позволяет пациенту насыщаться при употреблении меньшего количества пищи. В результате пациент начинает постепенно худеть, а также учится питаться правильно и имеет возможность сохранить такие навыки в долгосрочной перспективе.
Бандажирование может быть выполнено лапараскопически (при помощи хирургии минимального доступа), что позволяет обойтись без большого разреза.
Бандажирование желудка проводится быстро и легко. Эта операция отличается минимальным травматическим периодом и позволяет восстановиться в кратчайшие сроки. Как правило, после проведения операции пациента оставляют в стационаре не более чем на 24 часа. Кроме того, такая процедура действительно позволяет эффективно избавиться от лишних килограммов. Согласно статистике, в среднем пациенты худели благодаря этой методике на 43 кг. (32% массы тела).
Самое большое преимущество бандажирования – это гибкость. Силиконовый бандаж оснащён специальной гидравлической манжетой, которую можно заполнить жидкостью или, наоборот, спустить (для этого используется небольшой подкожный порт). Так регулируется степень натяжения бандажа. Другими словами, при изменении жизненных обстоятельств можно скорректировать положение бандажа без необходимости проводить повторную операцию. Кроме того, в случае необходимости бандаж можно легко удалить.
Бандажирование тоже может привести к рвоте, если пациент не снизит размер порций и будет чрезмерно перегружать свой желудок. К тому же, такая процедура подходит не всем пациентам, а некоторые даже пытаются обмануть себя и врачей, сохраняя высококалорийное питание (например, употребляя в пищу калорийные напитки).
С точки зрения возможных рисков, бандажирование желудка считается безопасным и имеет меньше осложнений, чем другие типы бариатрических операций. Уровень смертности после таких вмешательств является почти нулевым.

Тоще-подвздошное шунтирование – это первая в мире операция по снижению веса. В 1954 году пациенту соединили верхнюю часть тонкой кишки с её периферийным отделом, в результате чего существенная часть тонкой кишки оказалась исключённой из процесса пищеварения. Такая процедура повлияла на процесс усвоения полезных веществ из пищи, поэтому пациент смог значительно похудеть.
Впрочем, на сегодняшний день такое желудочное шунтирование уже не проводится. Было выяснено, что оно приводит к ухудшению питания и провоцирует цирроз печени. В 1967 году вместо такой операции стали делать гастропластику.
Сейчас распространена другая разновидность шунтирования: обходной анастомоз желудка. В ходе её проведения в верхнем отделе желудка создаёт маленький резервуар, способный вмещать лишь небольшое количество пищи. Далее этот резервуар соединяют с Y-образным сегментом тонкой кишки. В результате пища минует нижний отдел желудка и первые сегменты тонкой кишки. Пациент начинает получать с пищей меньше калорий, поэтому происходит снижение веса.
Разновидностью первоначального шунтирования является и билиопанкреотическое шунтирование. Оно предполагает формирование более объёмного резервуара в желудке и удаление нижней части этого органа. После этого резервуар напрямую соединяют с одним из сегментов тонкой кишки, а затем с другим, соседним сегментом, в результате чего сохраняется выработка желчи и панкреатического сока. Такую операцию проводят реже, чем бандажирование и шунтирование, поскольку она имеет множество побочных эффектов и приводит к ухудшению питания.
Желудочное шунтирование даёт, пожалуй, самые впечатляющие результаты в плане похудения: за 10 лет после проведения операции пациентам удавалось избавиться от 50-70% своего веса. Кроме того, такой результат обычно сохраняется на долгие годы.
Желудочное шунтирование связано со многими осложнениями, включая инфицирование, перфорацию, выброс желудочного сока и брюшную грыжу. Вероятность летального исхода в данном случае выше, чем при проведении других подобных операций, поскольку такая процедура имеет больший масштаб. Кроме того, шунтирование, как правило, стоит дороже других бариатрических операций.
Шунтирование желудка может привести к целому ряду отложенных осложнений, поэтому важно, чтобы после проведения операции вы регулярно посещали лечащего врача. Снижение усвояемости жиров и других питательных элементов может вызвать скопление газов в кишечнике, дефицит железа, витамина В12 и кальция, а также остеопороз. Чтобы предотвратить все эти последствия, вам нужно будет принимать витамины и минералы.

Липосакция заключается в удалении жировых карманов (это делается вручную или при помощи специального вакуумного аппарата). Такую операцию нельзя назвать полноценной методикой лечения ожирения, поскольку со временем большинство пациентов снова набирают вес.
В ходе липосакции производится удаление лишь поверхностных жировых отложений; такая операция не позволяет убирать жир с внутренней поверхности органов и артерий. Таким образом, даже масштабная липосакция не снижает риск повышения кровяного давления и уровня сахара в крови и риск возникновения диабета. В целом, липосакцию стоит расценивать не как способ похудения, а как разновидность пластической хирургии, так как она позволяет обрести более стройные контуры тела.

Заключение
В последние годы хирургия стала популярным способом лечения ожирения, однако нельзя забывать, что главная роль в этом процессе отводится долгосрочному изменению своего образа жизни, включая правильное питание и физические упражнения. Бариатрическая хирургия – это крайняя мера, которой могут воспользоваться те, кому не помогли традиционные методы похудения.
При наличии патологического ожирения хирургическая операция – это наиболее оптимальный способ с точки зрения соотношения цены и качества; в долгосрочной перспективе такая процедура способна принести более ощутимый эффект, чем изменение пищевых привычек или принятие препаратов для подавления аппетита. Тем не менее, хирургия должна быть лишь частью масштабного плана лечения, и в этом случае вес действительно уйдёт навсегда. Кроме того, перед проведением операции необходимо тщательно изучить все возможные риски и потенциальные постоперационные осложнения.
Сужение челюстной дуги приводит к некорректному размещению зубов и их скученности. Это является не только эстетическим дефектом. Если своевременно не произвести коррекцию, разовьются дальнейшие осложнения – нарушение работы зубочелюстного аппарата и деформация прикуса. В современной ортодонтии применяются устройства для исправления узкой верхней и нижней челюсти. С их помощью возможно за короткий период времени устранить патологию.
Когда показано расширение челюстей?
В некоторых случаях расширение челюсти – это единственная возможность корректировки неправильного прикуса. В зависимости от функциональности ортодонтических конструкций, данную методику применяют для взрослых и детей. Ее воспроизведение показано при наличии определенных патологий:
- перекрестный прикус – непропорциональность ширины в боковых сегментах (расхождение с общей линией зубного ряда на конкретном участке),
- мезиальная окклюзия (с изменением 3 степени по Энглю),
- сжатие границ и апикального основания челюстной дуги,
- микрогнатия (рудиментарная верхняя или нижняя часть),
- протрузия резцов,
- значительное сужение зубного ряда.
Особенности узкой челюсти
При недоразвитии одной из частей прикуса, наблюдается формирование микрогнатии (узкая челюсть). Деформации подвергается верхняя или нижняя челюсть. Внешне патологию легко рассмотреть, черты лица диспропорциональны (смотрите на фото). Если искажена область сверху, то подбородок западает, нижняя — выставлен вперед. Неровность резцов, прогнатия, отсутствие одного или нескольких элементов зубного ряда – характерные особенности микрогнатии.
Становление недуга происходит под влиянием следующих факторов:
![]()
тяжелые заболевания во время беременности,- аномальное внутриутробное развитие ребенка,
- врожденные патологии плода (дефективность зубочелюстного отдела),
- генетическая склонность,
- травмирование лица,
- несвоевременное выпадение молочных резцов,
- постоянное дыхание ртом,
- длительное и некорректное сосание бутылочки, искусственное вскармливание в период младенчества.
Аппараты для расширения
Стоматологи используют несколько видов аппаратов для расширения челюсти. Устройства абсолютно безопасны и мягко воздействуют на челюсть. Во время их применения происходит увеличение параметров зубной дуги – она расширяется и зубы перемещаются в правильное расположение.
Специальные конструкции изготовлены для решения патологических проблем верхней и нижней челюсти, а именно зауженным зубным рядом (смещение относительно центра небной части). Практически всегда дефект удается исправить без оперативного вмешательства, но есть исключения. Сформированные определенным образом аномалии не поддаются аппаратной корректировке.
Конструкции для расширения челюсти представлены несколькими видами, принцип действия у них схож – оказывают легкое давление на боковые отделы, вследствие чего совершается медленное смещение зубных единиц и разрушение костной ткани.
Пластины рассчитаны на исправление сменного прикуса с характерной дефективностью зубного ряда (см. также: пластины на зубы: фото до ношения и после). Устройство снабжено двумя металлическими дугами, обеспечивающими синхронное выравнивание зубов. Активатор размещают в зависимости от вида аномалии. Применение возможно для расширения верхней и нижней челюсти с самого маленького возраста. Производится по индивидуальным челюстным слепкам, что гарантирует эффективное воздействие на боковые полости. Основные критерии указаны в таблице.
Небный расширитель используют в качестве первого этапа терапии, так как конструкция не рассчитана на решение сопутствующих осложнений несоответствия подъема челюстей. Установка возможна при сильном сужении, широко применяется для лечения микрогнатии и микрогении. Устройство предназначено для расширения верхней челюсти.
ИНТЕРЕСНО: анатомия верхней и нижней челюстей человека
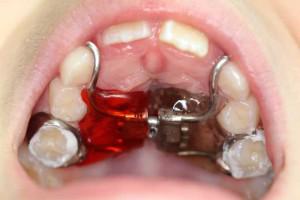
Прибор Дерихсвайлера считается наиболее эффективным из всех вышеописанных аппаратов. Расширение верхней челюсти протекает максимально безболезненно, результативно и в сжатые сроки. Применяется только в период младенческого временного прикуса. Основные характеристики и особенности прибора указаны в таблице:
Дистракторы используют для расширения нижней челюсти с перекрестным типом прикуса.
Конструкция сильно отличается от других ортодонтических аппаратов (см. также: классификация ортодонтических аппаратов по принципу их действия). Основа состоит из плоского туловища, ползуна и самостопорящегося винта. При помощи рычагов с клиновидными окончаниями изделие фиксируется в тканях альвеолярного гребня.
Дистракторы имеют разные конструкции, каждая из них направлена на устранения конкретной проблемы, связанной с сужением зубной дуги. Подходят для терапии пациентов любого возраста.
Оперативное вмешательство
Хирургическое вмешательство показано, когда аппаратное лечение не дает положительных результатов. Метод позволяет качественно расширить узкую зубочелюстную дугу и увеличить ее с помощью специально установленного устройства. В дальнейшем пациент будет периодически его активировать.
Приблизительный срок лечения – 1 месяц, он корректируется в зависимости от степени тяжести и возраста больного. После полного затягивания тканей назначается аппаратное лечение для осуществления последующей коррекции зубного ряда и формирования правильного расположения резцов. С учетом курса реабилитационных процедур общее время лечения составляет 11-12 месяцев.
Читайте также:



