Дни операции на верхней челюсти
Форма лица во многом определяется структурой верхней и нижней челюсти. Существует множество врожденных и приобретенных проблем, которые могут исказить внешний вид человека. Бывает чересчур узкая или широкая верхняя челюсть, слишком длинная или короткая, выдающаяся вперед. Чтобы исправить эти изъяны и подарить человеку желанный внешний вид, проводят операцию остеотомии верхней челюсти.
Коротко об операции
Остеотомия - это вид операционного вмешательства, выполняемый врачом-стоматологом. Чаще всего ее назначают при серьезных патологиях прикуса, врожденном нарушении формирования челюсти, после неблагополучной коррекции расщелины неба ("волчьей пасти"). Возможна остеотомия и верхней, и нижней челюсти. Операция на нижней челюсти часто проводится после ее травматического перелома.

Виды вмешательств на верхней челюсти
Выделяют два основных типа остеотомии: общую и сегментарную.
Общая, в свою очередь, подразделяется еще на три подтипа. Они получили свое название по фамилии автора, который их придумал: остеотомия верхней челюсти по Ле Фор 1, 2, 3.
Отдельно выделяют три подтипа сегментарных операций:
- Предчелюстная остеотомия.
- Задняя остеотомия верхней челюсти.
- Операция на нижнем лабиальном сегменте.
Каждый из видов сегментарной остеотомии верхней челюсти имеет свои особенности. Первый вид заключается в перемещении резцовой кости, второй способ - в изменении размещения задних альвеолярных сегментов, а операция на нижнем сегменте - в репозиции нижних передних зубов.
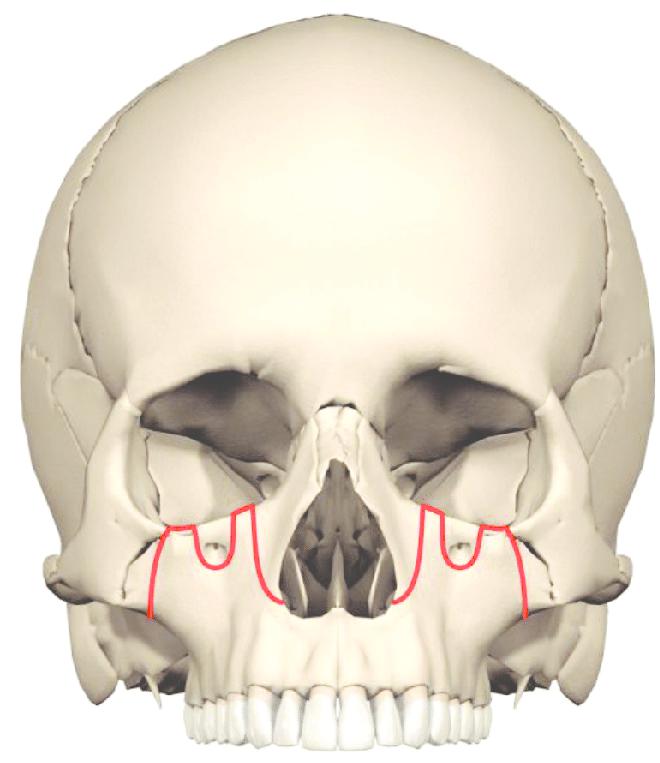
Показания к операции
Остеотомия верхней челюсти проводится в следующих случаях:
- при выраженном нарушении прикуса и несмыкании зубных рядов, которое не устраняется ношением брекетов или другими ортодонтическими способами;
- патологическом росте костей верхней челюсти;
- сильно выраженном нарушении пропорций лица, которое доставляет человеку неудобства с эстетической стороны.
Но операция проводится не только с целью сделать лицо более красивым. Иногда эти дефекты могут способствовать развитию тяжелых состояний, угрожающих жизни:
- нарушению дыхания;
- заболеваний суставов челюстей;
- воспалительных процессов в желудочно-кишечном тракте.
Остеотомия способна предотвратить развитие этих последствий и даже спасти жизнь больному.
Противопоказания к операции
Иногда одного желания пациента недостаточно для проведения вмешательства. Наличие некоторых состояний полностью исключает возможность остеотомии верхней челюсти:
- несовершеннолетие, так как у детей и подростков продолжает формироваться костная ткань;
- пародонтоз в активной стадии или запущенное хроническое течение;
- нарушение свертываемости крови;
- системные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит и прочие);
- наличие сахарного диабета;
- неподготовленный зубной ряд.

Подготовка к операции
Если врач решил сделать пациенту остеотомию верхней челюсти, в первую очередь он назначает рентгенографическое обследование зубного ряда. Обсуждение операционного вмешательства должно проводиться комплексно челюстно-лицевым хирургом и ортодонтом. Они детально анализируют рентгеновский снимок и принимают окончательное решение по поводу операции.
Сама по себе остеотомия не способна изменить неправильное расположение зубов. Она лишь исправляет деформацию костной ткани. Поэтому часто перед операцией пациенту необходимо пройти ортодонтическое лечение - ношение брекетов. Иногда прибегают к помощи хирургической стоматологии: установке зубных протезов, удалению зубов.
Перед началом операции пациент еще раз посещает ортодонта. Если назначались брекет-системы, врач изменит их расположение, чтобы можно было сделать остеотомию.
Только после выравнивания зубного ряда и консультации с ортодонтом пациент еще раз идет к челюстно-лицевому хирургу. Если результаты выравнивания устраивают хирурга, он обсуждает с пациентом план остеотомии верхней челюсти.
Ход операции
Остеотомия проводится под общим наркозом. Анестетическое вещество вводится через трубку в трахею. Больной погружается в глубокий сон и абсолютно ничего не чувствует. Все этапы операции делаются на внутренней части лица, поэтому никаких дефектов на коже не останется.
Сначала разрезаются слизистая оболочка десны и надкостница над местом прикрепления верхних зубов. Таким образом хирург получает доступ к кости.
На кости с двух сторон ставятся пометки для распилов. Специальной хирургической пилой разрезается кость верхней челюсти. Чаще всего распилы проводятся по методике остеотомии верхней челюсти по Ле Фор.
Полученный фрагмент перемещается в новое место. Он фиксируется за счет винтов и пластин. Все элементы крепления изготовлены из титана, который полностью безопасен для организма.
Иногда пациенты нуждаются в костном трансплантате. Обычно берут участок бедренной кости. Это делается в то же время, что и операция на челюсти, когда пациент находится под общим наркозом.
Порой возникает необходимость в проведении шинирования. Эта процедура представляет собой объединение нескольких зубов. Такой метод способствует закреплению зубного ряда при помощи специального оборудования. Это временная процедура. Через определенное время после операции нити удаляют.
Длительность операционного вмешательства составляет около двух часов.

Осложнения
Чаще всего остеотомия верхней челюсти проходит благополучно, без каких-либо нежелательных реакций. Но иногда они имеют место, поэтому и пациент, и доктор должен знать о возможных осложнениях. К основным проблемам относятся:
- Носовое кровотечение. Незначительное вытекание крови из носа нормально и не нуждается в дополнительных мерах. Но если наблюдается большое количество крови во время и после операции, необходимо зажать носовые ходы минимум на 10 минут.
- Онемение верхней губы после операции. Это, скорее, не осложнение, а побочная реакция на анестезию. Неприятное ощущение может держаться неделями.
- Проникновение микроорганизмов. Возникает при нарушении стерилизации винтов и пластин, недостаточной обработке операционного поля.
- Обострения хронических легочных заболеваний. Встречается у больных бронхиальной астмой и курильщиков с большим стажем.
- Неверный прикус. Изменение прикуса возможно после операции. Иногда возникает необходимость провести повторное ортодонтическое лечение.
- Слишком медленное сращение костной ткани.
Реабилитационный период
Во время операции пациент ничего не чувствует. Но после хирургического вмешательства его могут беспокоить незначительные боли в области верхней челюсти. Поэтому врач выписывает ему обезболивающие препараты.
Пока пациент находится в стационаре, ему внутривенно вводят антибиотики. Это необходимая мера профилактики инфекционных осложнений.
После операции пациент столкнется с некоторыми неудобствами:
- нарушением носового дыхания, из-за чего ему придется дышать ртом;
- дискомфортом из-за отека;
- трудностями открывания рта из-за гематом над губой;
- болью в горле и проблемами с глотанием из-за наркозной трубки.
Отек лица снижается при помощи холодных компрессов и приподнятого положения головы во время сна.
Первые два дня после операции пациент может кушать только жидкую пищу. Через несколько дней рацион расширяется до еды мягкой консистенции. Только через несколько недель возможно обычное питание.
Полная работоспособность возвращается к человеку спустя три-четыре недели после операции.

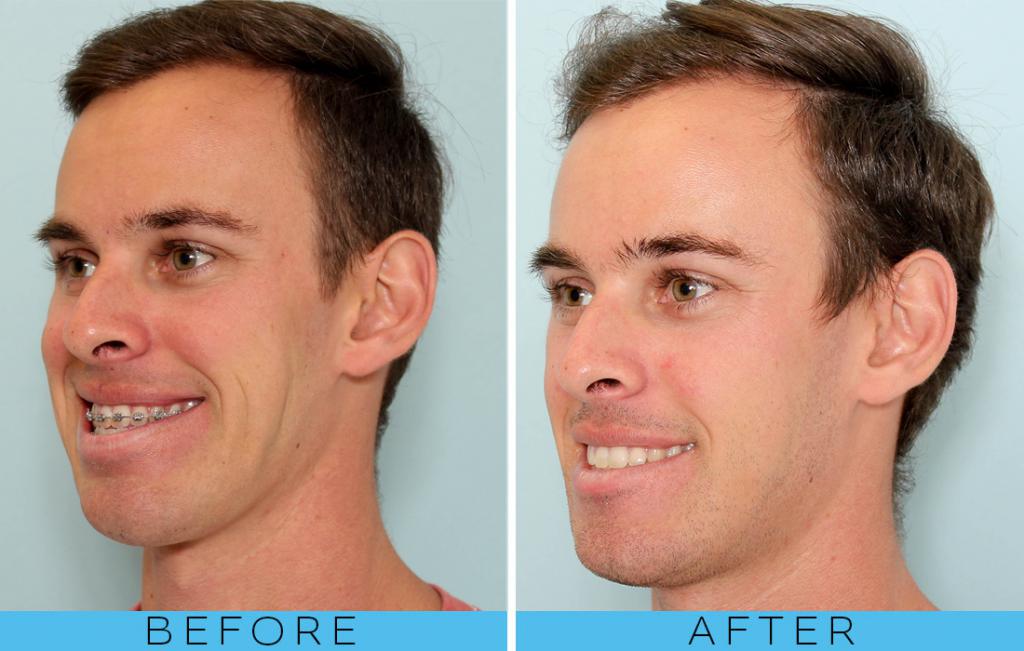
В первый месяц пациенту придется столкнуться с некоторыми трудностями, однако, это все стоит того. Остеотомия верхней челюсти дает прекрасные результаты. Она действительно меняет жизни людей. Изменения на фото до и после остеотомии верхней челюсти видны невооруженным взглядом.
Отзывы об операции
Остеотомия имеет достаточно высокую стоимость. Цена зависит от квалификации врача, статуса медицинского учреждения, методики операционного вмешательства. Стоимость начинается от 80 - 100 тысяч рублей и достигает 300 тысяч и более.

Но даже несмотря на высокие цены, большинство отзывов об остеотомии верхней челюсти положительны. Однако больных беспокоит сильный отек после операции. Многие не смотрят в зеркало еще месяц после вмешательства.
Пациенты утверждают, что отношение к операции и своему внешнему виду во многом определяется скоростью заживления ран и спадения отека. Чем положительнее настрой, тем быстрее выздоровление.
Но конечный результат поражает едва ли не всех. Те, кто прошел через остеотомию верхней челюсти, говорят, что все эти неудобства точно стоят того.
![]()

Причины популярности ортогнатической операции
За последние 15 лет ортогнатические операции стали очень популярными. Они позволяют быстро и эффективно устранять многие запущенные случаи аномалий лица (скелета или зубов). Раньше хирургические вмешательства такого рода применяли при серьезных расстройствах функции органов, расположенных в области лица (нарушение жевания или глотания, узость воздухоносных путей, врожденные челюстно-лицевые аномалии). Теперь же подобные операции все чаще используются для устранения эстетических дефектов, связанных с диспропорциями лица или некрасивой улыбкой. Увеличились также требования пациентов к результатам подобных манипуляций: многие согласны даже на экстремальные меры ради быстрого приведения в порядок собственной внешности.
Современная стоматология в последнее время тесно сотрудничает с челюстно-лицевой хирургией и ортодонтией, что позволило сделать результаты оперативных вмешательств точно прогнозированными. Нередко в крупных центрах челюстно-лицевой хирургии при ортогнатических операциях применяются такие сверхсовременные технологии, как виртуальное моделирование лицевого профиля, конусная КТ, использование CAD-CAM технологий при изготовлении сплинта.
Для успешного результата подобного вмешательства особенно важно детальное планирование и точный расчет всех его этапов. Внедрение виртуальных техник позволяет предупредить неточности в момент выполнения операционных этапов.
К хирургическим вмешательствам на лице предъявляются высочайшие требования, так как отклонение от параметров даже на 1-2 мм приводит к выраженным эстетическим дефектам внешности.
Если, например, вывести вперед нижнюю челюсть всего лишь на миллиметр, это приведет к сложности при смыкании губ такого пациента. Если же челюсти вывести вперед недостаточно, это дополнительно состарит пациента и приведет к западанию губ.

Кому производят операции на челюсти
Эта область хирургии относится к разновидности пластической и требует высочайшей квалификации хирурга-ортодонта.
Обычно такие вмешательства нужны для восстановления эстетичной улыбки и достижения гармоничных пропорций лица. Не секрет, что ортодонтические манипуляции на челюстях и зубах пациента нередко занимают месяцы, а то и годы. При этом использование различных аппаратов требует терпения пациента и значительных финансовых вложений. Кроме того, не все дефекты лица могут быть устранены консервативно.
Разнообразие нехирургических видов лечения часто бессильно и бессмысленно при тяжелых патологиях зубочелюстной системы.
Однако вовремя не излеченные патологии прикуса являются не только неприятным внешним дефектом. Такие нарушения (чаще врожденные) приводят не только к нарушениям дикции или пережевывания пищи, но и к нарушениям дыхательных функций, быстрому разрушению зубов и постоянным болям в области челюстей.
Но подобные неприятные и даже опасные явления проходят после проведения оперативного вмешательства и связанным с ним перемещением костей челюсти (одной или обеих) в нужном направлении (вперед, назад, вниз или вверх).
Виды ортогнатических операций
В данном виде хирургии используется несколько видов хирургических вмешательств, используемых в зависимости от вида и тяжести нарушения смыкания челюстей и патологии прикуса. Ортогнатический раздел хирургии считается особо сложным и ответственным.
Погрешности при операции сказываются на внешности пациентов и серьезно нарушают важнейшие функции нормальной жизни (дыхание, жевание, произнесение звуков).
Чаще всего пациенту выполняют такие виды вмешательств:
- Остеотомия в области верхней челюсти. При этом производятся внутриротовые манипуляции на данной кости. Хирург производит надрезы за глазницами пациента и сдвигает верхнюю челюсть (включая небо и зубы) в необходимом направлении. Затем челюсть фиксируется специальной шиной в выбранном положении.
- Нижнечелюстная остеотомия. При этом кость надрезается за коренными зубами. Затем челюсть передвигается и устанавливается в намеченном положении. Непривычное положение нижнечелюстной кости фиксируется с помощью титановых пластин. После нарастания нужного объема костной ткани пластины снимаются.
- Эстетическая гениопластика. При этом корректируется симметрия лица. Сложность ее состоит в отделении и правильной установке подбородочной части идеально по срединной линии.

Что нужно знать перед ортогнатической операцией
Такие оперативные вмешательства выполняются в плановом порядке. Пациент обычно ознакомлен с этапами предстоящей операции и ее результатами. Важной информацией перед ортогнатическим хирургическим вмешательством является то, что:
- К оперативному вмешательству не допускается пациенты, перенесшие вирусные инфекции позднее, чем за 2 недели до него. Иначе операцию приходится отложить.
- Любое недомогание пациента (тошнота, рвота, температура, высокое давление, боль в горле и т.д.) требует переноса операции.
- Накануне вечером запрещается принимать пищу позднее 20 часов и жидкость позже 22 часов (за 8 часов до вмешательства).
- Необходимо воздержание от курения в день перед операцией (промежуток не менее 12 часов).
- Прием жидкости или пищи перед вмешательством категорически запрещен. Такое ограничение важно для предупреждения попадания пищи в органы дыхания и риска смертельного исхода.
- Необходимо снять контактные линзы, зубные протезы и ювелирные украшения, смыть макияж.
- Важно сообщить доктору обо всех используемых пациентом лекарствах. Некоторые из них могут оказаться несовместимыми с наркозом или привести к послеоперационным осложнениям.
Попробуем ответить на вопросы, которые могут возникнуть у пациентов перед ортогнатической операцией:
- она производится только в стационаре при использовании общего наркоза;
- ее длительность зависит от сложности и объема (около 4 часов на обеих челюстях, около полутора часов на одной челюсти, около 6 часов при манипуляциях на подбородке);
- благодаря внутренним разрезам пациент не получает видимых шрамов на лице;
- заживление ран обычно происходит за 10 дней, а для срастания челюстей необходимо от 2 (нижняя челюсть) до 4 месяцев (верхняя челюсть);
- послеоперационное нахождение в клинике обычно составляет 2-3 дня.

Еще до оперативного вмешательства пациент должен быть осведомлен о таких послеоперационных изменениях своего самочувствия:
- болезненности в горле;
- заложенности и отеку носа;
- отеку и цианозу в районе щек и губ;
- тошноте;
- трудностям при произнесении слов и коммуникации (обычно проходит через неделю);
- неудобству и болезненности при гигиене рта в первые дни;
- тошноте:
- чувству онемения в области операционного поля в течение 1-5 месяцев;
- небольшой потере веса (до 10%).
Обычно для восстановления самочувствия многим достаточно 20 дней. После операции пациенту накладываются эластичные укрепления на внутреннюю поверхность оперируемой челюсти. Это необходимо для правильной окклюзии и достаточному открыванию рта.
Первую послеоперационную неделю можно питаться лишь жидкой пищей, а затем 4 недели пища должна оставаться мягкой и достаточно измельченной.
Особенно важно выполнять все врачебные назначения в послеоперационном этапе.
Ортогнатическая операция и возможные осложнения
Подобные операции считаются безопасными и крайне редко сопровождаются какими-либо осложнениями. Возможность осложнений при анестезии при этом такая же, как и при любых других операциях.
Однако, как и любое вмешательство в организм, ортогнатическая операция может сопровождаться такими осложнениями:
- отек лица;
- развитие инфекции (риск высок из-за максимальной скорости притока крови);
- нарушение прикуса из-за резорбции хряща нижней челюсти (бывает при хронических воспалительных процессах в челюстных суставах);
- перелом челюсти из-за не выявленных ранее дефектов кости:
- не проходящее онемение лица (последствие повреждений лицевого нерва);
- плохое срастание челюстных фрагментов или разлом титановых пластинок (после нарушения режима и преждевременной нагрузки на кости челюсти типа раннего начала жевания или зубного скрежета).
Необходимо знать, что расстройство лицевой чувствительности (подбородка или губ) является нормой после операционных манипуляций.
Мимика и моторика губ после операции нарушаться не должны. Такие явления говорят о серьезных осложнениях и неграмотно проведенном вмешательстве.

Показания к операции
Противопоказания
Но не всем пациентам такая манипуляция может быть показана. Она противопоказана людям:
- возраста до 18 лет;
- с неподготовленными зубными рядами;
- общими противопоказаниями к любым оперативным вмешательствам (серьезные патологии крови, сердца или сосудов, диабет тяжелой степени, острые состояния или инфекции, онкология и т.д.)
Подобные вмешательства предназначены, в первую очередь, для исправления скелетных деформаций.
Откорректированное соотношение зубных рядов является важным условием успеха таких операций.
Поэтому предварительно необходимо произвести ортодонтическое лечение пациента с помощью одной из выбранных методик (протезирование или установка брекетов). Иногда ношение брекет-систем продолжается до полутора лет. Система снимается лишь после операции, что увеличивает шансы пациента на 100% успех лечения.
Нередко предварительно выполняются хирургические методы подготовки зубных рядов к операции (удаление зубов, коррекция уздечки, восстановление нормального дыхания носом, обнажение коронок, мелкая остеотомия, частичная резекция языка).

Что понадобится в больнице
В какой бы клинике не производилась операция, обычно пациентам необходимо иметь с собой следующее:
- документы (паспорт, направление на оперативное вмешательство, данные анализов);
- тапки и подходящая одежда (спортивный костюм, халат), исключая надеваемую через голову одежду из-за возможной послеоперационной болезненности и отечности лица;
- гигиенические средства (полотенце, расческа, мыло, зубные паста щетка);
- поильник типа чашки с носиком для питания (при послеоперационной отечности губ);
Хотя индустрия ортодонтного лечения достигла колоссального развития, при некоторых зубочелюстных патологиях любое консервативное лечение может оказаться неэффективным.
Благодаря ортогнатическим операциям возможно сократить сроки и закрепить результаты лечения при самых серьезных челюстно-лицевых аномалиях.
Вестибулопластика в стоматологии – что это такое, кому нужна и как проводится операция

На заметку! Небольшая глубина преддверия рта и низкий уровень десен с вестибулярной стороны зубного ряда могут быть как врожденной аномалией, так и приобретенной (из-за болезней или травм).
При небольшом преддверии рта человеку сложно тщательно пережевывать пищу, улыбаться, смеяться – ведь мышцы, связки и десны натягиваются очень сильно. Если не придавать значения этой проблеме, то со временем возникают патологии – которые с одной стороны сами по себе являются показаниями к вестибулопластике, а с другой – если бы пациент вовремя сделал пластику, то патологий бы не возникло.
Иногда вестибулопластику путают с коррекцией подбородка или углов нижней челюсти. Но это совершенно разные процедуры. Первая – стоматологическая операция, которая помимо красоты улыбки восстанавливает здоровое состояние полости рта. А коррекция подбородка и углов челюсти – косметологические процедуры, когда при помощи инъекций филлеров улучшается овала лица (они нужны только для повышения эстетики). Как выглядит преддверие рта до и после вестибулопластики, можно понять по нижеприведенному фото – понятно, что углы челюсти и подбородок тут не причем.

- низкая эстетика улыбки,
- рецессия десны,
- пародонтит и пародонтоз: на поздних стадиях заболеваний из-за воспаления и атрофических процессов существенно снижается уровень десны, оголяются шейки зубов,
- проблемы с дикцией и артикуляцией, связанные с небольшим преддверием рта,
- если этого требует подготовка к ортодонтическому лечению: в большинстве случаев небольшое преддверие рта наблюдается совместно с неправильным ростом зубов, неправильным прикусом. Предварительная вестибулопластика облегчит жизнь пациента, пока он будет долгие месяцы ходить в брекетами или элайнерами на зубах,
- подготовка к протезированию: чтобы впоследствии можно было изготовить надежный протез, который будет хорошо крепиться и не натирать слизистые,
- перед подготовкой к имплантации: чтобы в итоге сформировался эстетичный десневой уровень, а десна вокруг шейки импланта не была слишком тонкой.

Как и любое хирургическое 1 вмешательство, вестибулопластика верхней и нижней челюсти имеет свои противопоказания. Причем их стоит разделить на относительные и абсолютные.

- острые воспалительные процессы в полости рта,
- множественный кариес,
- простуда, ОРВИ,
- гайморит: на верхней челюсти вестибулопластику проводить нельзя, а на нижней можно, но только после купирования острой стадии болезни, т.к. организм в целом ослаблен, и восстановление после операции может занять много времени,
- беременность и лактация.
- непереносимость анестезии,
- онкология, в т.ч. рак крови,
- церебральный паралич,
- серьезные психические отклонения,
- алкоголизм и наркомания,
- остеомиелит челюсти,
- предрасположенность к образованию коллоидных рубцов на слизистых оболочках,

Перед вестибупластикой нужно пройти обследование, чтобы оценить состояние кости челюсти под десной – для этого делают рентген, ортопантомограмму или компьютерную томографию челюсти. Перед операцией нельзя употреблять жесткую пищу (за 5-6 часов). За 2-3 дня до лечения лучше перейти на щадящую диету, чтобы не поцарапать слизистые во рту. Сама операция включает в себя следующие этапы:
Далее пациенту назначают дату осмотра и дают рекомендации по уходу за полостью рта (о них расскажем чуть ниже).
На сегодняшний день существует несколько разновидностей вестибулопластики. Одни показаны для верхней челюсти, другие – для нижней, третьи – универсальны. Рассмотрим их далее в подробностях.
Один из самых простых методов – пластика по Кларку, чаще всего применяется для обширной коррекции преддверия рта на верхней челюсти. Способ проведения заключается в том, что сначала рассекается участок между подвижной слизистой и прикрепленной десной. Далее слизистая оболочка верхней губы отслаивается, мышцы и сухожилия аккуратно смещаются вглубь (причем одиночные волокна мышц отсекают и удаляют). В конце операции лоскут слизистой прижимают к надкостнице (это верхний участок челюстной кости) и накладывают швы.


Универсальная методика, которая подойдет не только для обширных пластических операций, но и для небольших (локальных). Рассечение слизистой проводится в месте прикрепления губы, затем отслаиваются мягкие ткани. Край получившегося лоскута накладывают на образовавшееся углубление и фиксируют швами.
Способ, предложенный Шмидтом, отличается от всех ранее перечисленных тем, что здесь не проводится отслоение надкостных тканей – смещают только мышцы и слизистые оболочки. Причем рассечение мышечных волокон происходит параллельно направлению надкостной ткани. Края получившегося лоскута сдвигают вглубь и накладывают швы.
Туннельная (или тоннельная) вестибулопластика считается универсальным, эффективным и щадящим методом, поэтому чаще всего проводится у детей. Оперировать можно как на нижней, так и на верхней челюсти. Ее особенность в минимальном травматизме. Стоматологу не нужно делать длинные разрезы – достаточно сделать 1-3 вертикальных надреза на слизистой (причем центральный обычно проводят на уздечке губы). Затем внутрь разреза вводится игла или другой тонкий инструмент и медленно продвигается в горизонтальном направлении, постепенно отслаивая десну и смещая мышцы вниз или вверх – смотря какую челюсть оперируют.

Полезно знать! Восстановление тканей после туннельной вестибулопластики происходит очень быстро – примерно за 10 дней. Тогда после других методик заживление происходит за 13-17 дней минимум. Также только 40% пациентов, прошедших туннельную методику отмечают, что у них возникали боль и дискомфорт после процедуры. А при лечении другими способами – у 100% пациентов.
Хирургия при помощи лазерного луча не имеет недостатков (кроме повышенной стоимость лечения). Лазер моментально прижигает капилляры, исключает обширные кровотечения и отеки, обладает тонизирующим действием – поэтому пациент восстанавливается намного быстрее. Лазер может заменять скальпель хирурга при любой методике проведения вестибулопластики на верхней или нижней челюсти.

В первые три дня не разрешается чистить зубы и активно полоскать рот – чтобы не повредить швы и не травмировать приживающиеся десневые лоскуты. Но можно делать ротовые ванночки с антисептическими растворами или отварами трав (к примеру, с ромашкой). Также стоматолог может назначить курс антибиотиков, антигистаминных препаратов, витаминов. Дополнительно пациент должен заниматься гимнастикой, тренирующей лицевые мышцы – не сразу после операции, а после полного заживления.
Пища не должна содержать крупных и жестких кусков. Под запрет попадают кислые, острые, горячие и холодные блюда Лучше перейти на щадящую диету, отваривать и тушить продукты, а затем разминать их вилкой, пропускать через мясорубку, взбивать блендером.
Часто встречающиеся осложнения после операции – повреждение швов, воспаление, смещение лоскута слизистой из-за неаккуратных действий человека. У многих пациентов пропадает чувствительность в области операции, это состояние проходит за 6-9 месяцев максимум. Ускорить восстановление можно при помощи физиолечения.
Евгения Ч., отзыв с форума baby.ru
Цена коррекции размеров преддверия рта не зависит от того, на какой челюсти проводилась вестибулопластика (на нижней или на верхней). Стоимость операции без применения лазера может составлять 3000-6000 рублей, а лазерная коррекция стоит около 10 тысяч рублей. В цену входит – предварительно обследование, работа врача, расходные материалы, анестезия. За применение седации или общего наркоза придется доплатить около 8-15 тысяч рублей.
- Мюллер Х. П. Пародонтология, 2004.
Здравствуйте, мне стоматолог сказал что надо сделать вестибулопластику на нижней челюсти. А то потом могут проблемы с зубами начаться. Но вот я у него не уточнила надо ли будет ребенка с ГВ на смесь переводить или нет.
Здравствуйте, Виктория. В вашей ситуации лучше сначала дождаться завершения лактации, подождать еще 3-4 месяца, и только потом проводить вестибулопластику. Потому что, во-первых, после беременности десны будут заживать хуже (из-за изменения гормонального фона). Во-вторых, придется пить антибиотики – а многие препараты противопоказаны во время лактации, т.е. ребенка придется переводить на искусственное вскармливание (а это в какой-то мере стресс и для него, и для вас).
Читайте также:


