Дифференциальная диагностика заболеваний челюстей
Мышечно-суставные дисфункции следует отличать от невралгий и невритов тройничного нерва, невралгии крылонебного узла (синдром Слудера), языкоглоточного нерва (синдром Сикарда), оромандибулярной дистонии.
В отличие от невралгии тройничного нерва лицевые боли при мышеч-но-суставной дисфункции не имеют приступообразного характера, не усиливаются при дотрагивании до лица. Типичная невралгия характеризуется жесточайшими приступообразными болями, длящимися не более 1—2 мин. В паузах между приступами боли отсутствуют. Боли локализуются в зоне соответствующей ветви тройничного нерва, чаще третьей и второй. Боли рвущие, сверлящие, провоцируются жеванием, умыванием, сопровождаются вегетативными расстройствами: покраснением конъюнктивы глаз, лица, слюно- и слезотечением, нередко тоническими и клонически-ми судорогами лицевых мышц. Синдром Сикарда характеризуется приступами болей в области угла нижней челюсти, корня языка, зева, миндалин, где располагаются курковые (триггерные) зоны. Боли распространяются на горло и ухо, предушную область. Имеется повышенная чувствительность к горькому. Боли усиливаются при глотании, разговоре, жевании.
Неврит тройничного нерва характеризуется постоянными, различной интенсивности болями, расстройствами чувствительности в зоне иннервации пораженной ветви. Чаще поражаются нижние лу-ночковые ветви в результате сложных удалений зуба (третьего моляра, второго премоляра) или травмирования нерва иглой во время анестезии.
При невритах на коже лица выявляются участки онемения, расстройства чувствительности. Могут наблюдаться боль в челюсти, онемение, парестезия десен, расстройство чувствительности передних двух третей языка, глоссалгия.
Лицевые боли сосудистого генеза наблюдаются при височном артериите, синдроме наружной челюстной артерии.
Височный артериит встречается чаще у лиц пожилого возраста. Характерны потеря массы тела, общая слабость, сильные одно- или двусторонние поверхностные боли в висках, иррадиирующие в затылок. Эти боли усиливаются при жевании, сходны с болями при заболеваниях и дисфункциях ВНЧС. Однако при височном артериите наблюдаются гемипарезы, понижение зрения, припухлость в височной области, субфебрильная температура, повышенная СОЭ, лейкоцитоз, эозинофилия. Во время приступа боли соответствующая артерия расширена, увеличена ее пульсация, прикосновение к артерии вызывает боль. Болевые пароксизмы длятся часами, сутками. Сосудистые точки на лице, соответствующие пораженной артерии, болезненны.
Основным признаком лицевой мигрени являются односторонние приступы головной боли (чаще лобно-височная область) с иррадиацией в глаз. Характерна фаза про-дромы: слабость, зевота, тяжесть в голове, потеря зрения. Приступ болей продолжается от нескольких часов до 3 сут.
Лицевая мигрень развивается в возрасте 12—30 лет, для нее характерна семейная предрасположенность; чаще болеют женщины. Характерна болезненность сосудистой точки у верхневнутреннего угла глазницы (точка Гринштейна).
Для сосудистых прозопалгий характерны изменение глазного дна, разлитой возвышенный дермографизм, бледность, отечность лица.
Точки Балле безболезненны, курковых зон нет.
При синдроме Ханта (невралгия промежуточного нерва, синдром коленчатого узла) наблюдаются жгучие лицевые боли, высыпания на коже наружного слухового прохода, барабанной перепонке и частично на ушной раковине, парез лицевого нерва. Боли иррадиируют в затылок, нос и верхнюю челюсть.
Проблема дифференциальной диагностики обостряется в связи с тем, что постоянные болевые ощущения приводят к депрессивному состоянию психики, что в свою очередь усиливает спазм жевательных мышц.
Лицевые боли могут быть при некоторых заболеваниях внутренних органов. Так, например, при стенокардии и сердечно-сосудистых заболеваниях больные, не предъявляя жалоб на боли в сердце, обращаются по поводу левосторонних болей в зубах и в области угла нижней челюсти. Эти боли могут сочетаться с болями в шее, плече, левой руке. Характерны изменения ЭКГ и по-
ложительный эффект валидола и нитроглицерина.
Артрогенные лицевые боли следует отличать от лицевых болей, ото-, рино- и офтальмогенных. При острых и хронических отитах боли локализуются в глубине уха, в височной и височно-лобной области. При заболевании придаточных пазух носа лицевые боли сочетаются с затруднением носового дыхания, отмечаются хроническое течение с сезонными обострениями, рентгенологические изменения. Офтальмогенные боли в области лица наблюдаются при нарушениях рефракции и повышении внутриглазного давления. В первом случае характерна связь лицевых болей с напряжением зрения. Боли локализуются в области глаз, распространяются на висок, темя. Они устраняются коррекцией рефракции.
Отологические симптомы при мышечно-суставной дисфункции следует отличать от острых и хронических отитов, при которых имеются характерная картина при отоскопии и нарушение проходимости евстахиевых (слуховых) труб. Евста-хиит воспалительного характера отличается от такового при заболевании сустава тем, что в первом случае в анамнезе имеются острые воспаления верхних дыхательных путей, воспалительные процессы в среднем ухе и носоглотке.
Глоссалгию при заболеваниях сустава следует дифференцировать с глоссалгией, обусловленной гальванизмом, непереносимостью акриловой пластмассы, невритом третьей ветви тройничного нерва. Глоссалгия при гальванизме сопровождается металлическим привкусом в рту, снижением и извращением вкусовой чувствительности, особенно на кислое. Микротоки превышают 10 микроампер.
Особенно часто явления гальванизма наблюдаются при наличии следующих гальванических пар в полости рта: нержавеющая сталь — амальгама (особенно медная), нержавеющая сталь — золото.
При непереносимости акриловой пластмассы пациента беспокоит жжение слизистой оболочки неба под протезом. Жжение языка, щек, губ выражено значительно слабее. Для этой формы глоссалгии и стомалгии характерны положительная проба на экспозицию (уменьшение глоссалгии после снятия протеза), положительная спиртовая проба (уменьшение глоссалгии после двухсуточной выдержки протеза в 40° спирте), а также изменения слизистой оболочки в области протезного поля — гиперемия, анемия, очаги кровоточивости на фоне анемичной ткани.
Глоссалгию при суставной патологии следует дифференцировать с глоссалгией при неврите третьей ветви тройничного нерва, невралгией языкоглоточного нерва, невритом и невралгией язычного нерва, механической травмой языка зубом, протезом. Следует помнить, что неврит третьей ветви тройничного нерва характеризуется снижением электровозбудимости зубов соответствующей половины нижней челюсти, всех видов чувствительности языка и слизистой оболочки альвеолярных отростков нижней челюсти, реже наблюдается повышение болевой чувствительности с гиперпатическим оттенком.
Следует отметить, что вышеназванные стоматоневрологические симптомы могут быть при артрозе и мышечно-суставных дисфункциях. В этих случаях необходимо выявить и устранить окклюзионные нарушения, проводить исследования и лечение совместно с невропатологом, терапевтом, а при необходимости и с психиатром, оториноларингологом и офтальмологом.
Заболевания ВНЧС нужно отличать от синдрома удлиненного шиловидного отростка — стилалгии, характеризующейся болью при глотании, дисфагией, болезненной пальпацией отростка в тонзиллярной ямке, иррадиацией боли в челюсти, глаз, ухо, зубы, ВНЧС. Боль бывает односторонней даже при двустороннем удлинении шиловидного отростка. На ортопантомограмме шиловидный отросток определяется латерально и книзу от головки ВНЧС и латерально от края ветви нижней челюсти (его длина может быть от 2,5 до 5 см). Причина удлинения шиловидного отростка — кальцификация связок, прикрепляющихся к шиловидному отростку, что ведет к травме, дегенеративным и воспалительным изменениями окружающих тканей. При удлинении шиловидного отростка часто не бывает выраженных клинических проявлений, однако нередко наблюдаются три симптома: боль в горле, усиливающаяся при глотании, болезненная пальпация шиловидного отростка через тонзиллярную ямку и удлинение шиловидного отростка на рентгенограмме.
Лечение стилалгии хирургическое с помощью внутри- и внеротового доступа.
Бруксизм и мышечно-суставную дисфункцию нужно дифференцировать с оромандибулярной дистонией, особенно на начальных стадиях заболевания. Оромандибулярная дистония бывает трех типов: лицевой тип, нарушение закрывания рта и нарушение открывания рта. Лицевой тип характеризуется поражением мимических мышц и жалобами на эстетику лица. При спазме мышц, опускающих нижнюю челюсть, наблюдается одновременное расслабление мышц, поднимающих нижнюю челюсть. В этом случае нарушаются закрывание рта, речь, наблюдаются гипермобильность суставных головок, непроизвольные движения нижней челюсти в стороны. При спазме мышц, поднимающих нижнюю челюсть, затруднено открывание рта, отмечаются стертость и скрип зубов, боль в области ВНЧС.
Лечение оромандибулярной дистонии, так же как цервикальной (спастическая кривошея) и краниальной дистонии (блефароспазм), гемифациального спазма, гиперкинетических морщин лица, проводит невропатолог ботулотоксином. Ботулотоксин А блокирует нервно-мышечную передачу в поперечнополосатых и гладких мышцах путем торможения высвобождения ацетилхолина из пресинаптических окончаний. В результате наступают обратная химическая денервация и расслабление инъецированных мышц.
Перед употреблением препарат растворяют в изотоническом растворе натрия хлорида и используют в течение 4—8 ч. Раствор вводят через стандартный инсулиновый шприц непосредственно в напряженные мышцы. Миорелаксирующий эффект наступает через 7— 14 дней после инъекции (в зависимости от размера мышцы) и сохраняется в течение 4—6 мес. Для достижения устойчивого терапевтического эффекта рекомендуются повторные введения ботулотоксина [Голубев В.Л., 1982; Орлова О.Р., Яхно Н.Н., 2001].
Симптоматика таких дистоний такова, что пациенты сначала обращаются к стоматологу. Здесь опасность в том, что жалобы либо игнорируют, либо путают с проявлениями бруксизма и мышечно-суставной дисфункции, либо их полностью относят к компетенции психиатра. Задача стоматолога направить больного к соответствующему специалисту (невропатологу).
Приводим наблюдения из практики.
Проведено полное неврологическое обследование. Обнаружена арахноида-льная киста левой височной области. Поставлен диагноз: болезнь Паркинсона и назначен нейролептик тетрабеназин (нитоман). Наступило улучшение. Пациентка отвергла лечение в неврологическом стационаре. Обратилась к стоматологу, скрыла неврологический диагноз.
Стоматолог посчитал причиной жалоб амальгамовые пломбы, которые он заменил на керамические вкладки. Наблюдалось кратковременное улучшение.
В связи с тем что керамическая облицовка протезов скололась, пациентка обратилась к другому врачу, который сделал пластмассовую облицовку цельнолитых протезов. Из-за усиления парафункций стерлась и откололась вскоре и эта облицовка.
Ухудшение общего состояния пациентка связывала с чисто стоматологическими действиями.
В неврологической клинике назначен клоназепам (ривотрил) на ночь, инъекции ботулотоксина (botox) в разные участки собственно жевательных, височных мышц. Через неделю наступило значительное уменьшение спазма мышц.
Дальнейшее лечение проводилось в неврологическом стационаре.
Объективно: имеющиеся мостовидные протезы удовлетворительные, нет оснований для их замены. При физиологическом покое нижней челюсти подчелюстная область слева и боковые поверхности языка ритмически поднимаются (ротационные движения языка вокруг его продольной оси).
Диагноз (совместно с невропатологом): миофасциальный болевой синдром медиальных крыловидных и над-подъязычных мышц с двух сторон с элементами соматизированных психогенных нарушений, парафункции жевательных мышц, бруксизм.
Рекомендовано принимать амитриптилин по 0,01 г 3 раза в сутки в течение 1,5 мес, баклофен по 0,01 г 2 раза в сутки в течение 2 нед, глицин по 0,1 г 2 раза в день и 4 таблетки на ночь (под язык), проводить гимнастику в режиме постизометрической релаксации, использовать метод биологической обратной связи для жевательных мышц, занятия с психологом и психотерапевтом.
Пациентке предложено стационарное лечение в условиях клинического отделения реабилитационной мионеврологии. От стационарного лечения она отказалась.
Невропатолог поставил диагноз: краниальная дистония с синдромом оро-мандибулярной дистонии (В.Л. Голубев).

Заболевание височно-нижнечелюстного сустава (ВНЧС) занимает особое место среди стоматологических заболеваний ввиду значительной распространенности, чрезвычайно разнообразной и сложной клинической картины. По данным клинических исследований патология ВНЧС встречается у 70-80% здорового населения и занимает третье место после кариеса и заболеваний пародонта.[1,2,3,4] В течение всей жизни каждый человек испытал те или иные симптомы дисфункции, проявляющиеся болью в жевательных мышцах или пощелкиванием в ВНЧС [3]. Сложность анатомического строения, большое количество и своеобразие вариантов течения, многообразие клинической симптоматики патологических процессов затрудняют диагностику болезней височно-нижнечелюстного сустава. Диагностика заболеваний височно-нижнечелюстного сустава остается одним из сложных вопросов стоматологии и требует применения современных методов исследований. [2]
Методы диагностики заболеваний ВНЧС можно разделить на группы:
Основная роль в диагностике заболеваний височно-нижнечелюстных суставов принадлежит рентгенологическим методам исследований [3].
Рентгенологические методы исследований обеспечивают диагностику не менее 95 % случаев заболеваний височно-нижнечелюстного сустава, особенно с учетом того, что одновременно визуализируют состояние его костных фрагментов. К сожалению, программа, имеющаяся на большинстве ортопантомографов, а также сами ортопантомографы искажают суставную щель на рентгеновском изображении, так как отображают височно-нижнечелюстной сустав в косой проекции [3,6,7,8].
Обзорная рентгенография височного сустава является сложным исследованием вследствие наслоения других костей черепа, но она дает возможность распознавания ряда заболеваний ВНЧС (дисфункциональные синдромы, артрозы, переломы суставного отростка и т. д.). Для получения обзорных рентгенограмм разработана и применяется специальная методика, позволяющая получить изображение сустава в боковой проекции при закрытом и максимально открытом рте [4].
Томография имеет значительные преимущества перед обзорной рентгенографией, так как позволяет выявить тончайшие изменения в суставе без проекционных искажений, провести анализ измерений суставных элементов и их соотношений в процессе лечения. При оценке рентгенограмм может быть обнаружено переднее, центральное и заднее положение головки нижней челюсти [6,15,17,18].
Магнитно-резонансная томография (МРТ) на сегодняшний день является золотым стандартом при визуализации мягкотканых структур. Данный метод легко переносим пациентами и обеспечивает высокий контраст мягких тканей, трехмерное изображение и отсутствие побочных эффектов. Магнитно-резонансная томография позволяет получать послойное изображение в различных проекциях, с величиной шага 1,5–3 мм, и применяется для визуализации как костных (головка нижней челюсти, суставной бугорок и нижнечелюст- ная ямка), так и мягкотканых структур височно-нижнечелюстного сустава (капсулярно-связочный аппарат, суставной диск) и жевательных мышц. Данная методика позволяет выявить изменение положения суставного диска, выпот в полость сустава, изменения в суставных хрящах, мягкотканые опухоли сустава и околочелюстных тканей и даже гипертрофию жевательных мышц. Основными показаниями для проведения МРТ являются подозрение на невправляемое смещение суставного диска, опухоли сустава и подвисочной ямки, упорные боли в суставе, не поддающиеся традиционной терапии [8,14,19,21,25].
Компьютерная томография височно-нижнечелюстного сустава – это вид рентгенологического исследования анатомической области, который основан на поглощении части излучения тканями человеческого тела. Доза облучения при томографии сустава обычно не превышает 0.02 Гр. Однако, даже не смотря на такой уровень радиации, диагностика применяется лишь по строгим показаниям для исключения воздействия на околоушные слюнные железы, чувствительные к действию радиации [4,9,22,23,24,28,29].
Метод обладает довольно высокой разрешающей способностью, за счет чего можно дифференцировать анатомические структуры, отличающиеся друг от друга по плотности в пределах 1-2%. Если сравнивать томографию с обычным рентгеновским снимком, то в последнем случае этот показатель составляет от десяти до двадцати процентов [4].
Компьютерная томография ВНЧС позволяет получить изображение в трех взаимно перпендикулярных плоскостях: сагиттальной, фронтальной и аксиальной, кроме того можно проводить измерения и объемную реконструкцию суставных элементов [2,3].
Запись динамических движений челюсти
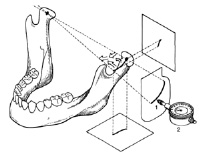
Функциография. Для регистрации движений нижней челюсти используют внутриротовое устройство (функциограф, рис. 1), состоящий из горизонтальной пластинки, которая располагается на нижней челюсти, и набора штифтов (жестких и пружинящего), располагающихся на горизонтальной пластинке верхней челюсти [7,27,30,31].
Функциографию применяют на этапах определения центрального соотношения челюстей и анализа движений нижней челюсти как при интактных зубных рядах, так и при потере зубов. При этом штифт для записи фиксируют либо на верхней, либо на нижней челюсти, а площадку-на противоположной челюсти. В результате применения функциографа получают функциограмму. В норме: правая сторона идентична левой, траектории перемещения штифта ровные. Вершина угла соответствует центральному положению челюстей, правая его сторона - движению челюсти влево, левая - движению вправо; при движении вперед штифт записывает путь от вершины угла назад.
С помощью этого метода возможны изучение функции височно-нижнечелюстного сустава, диагностика патологии сустава и жевательных мышц. Форма готического угла позволяет оценить функцию сустава, жевательных мышц и определить, симметричны ли движения нижней челюсти вправо и влево, имеется ли ограничение движений в одну или обе стороны.
Аксиография – внеротовая регистрация движений нижней челюсти, позволяет записывать траекторию перемещения трансверзальной шарнирной оси височно-нижнечелюстного сустава при движениях нижней челюсти. Обследование проводят с помощью аксиографа – прибора механического или электронного для проведения исследований и получения аксиограмм в трех взаимно перпендикулярных плоскостях (рис. 2) [7,14,28,32,33].
Метод аксиографии позволяет: зафиксировать исходное состояние зубочелюстно лицевой системы; поставить диагноз до начала лечения; динамически наблюдать в процессе и после лечения; определить центральное соотношение челюстей.
Электромиография (ЭМГ) – является единственным объективным и информативным методом исследования функционального состояния периферической нервной системы, патология которой в структуре неврологических заболеваний занимает ведущее место. Электромиографические исследования позволяют не только установить характер заболевания, проводить его топическую диагностику, но и объективно контролировать эффективность лечения, прогнозировать время и этапы восстановления. Автоматизированные системы измерения и обработки медико-биологической информации, использующие современные программные средства, существенно расширяют диагностические возможности современной медицины. Это касается и электромиографии – метода исследования нервно-мышечной системы посредством регистрации электрических потенциалов мышц [10]. Электромиографию жевательных мышц проводят с применением функциональных проб: смыкание зубных рядов в центральной окклюзии, произвольное и заданное жевание. Кроме того, записывают электромиограммы при физиологическом покое нижней челюсти, изучают время рефлекторного торможения активности жевательных мышц во время сжатия челюстей в центральной окклюзии при постукивании неврологическим молоточком по подбородку [920,33,34,35].
Реоартрография. В патогенезе функциональных нарушений зубочелюстной системы важную роль играют изменения гемодинамики околоушно-суставной области. В стоматологии для изучения микроциркуляции различных тканей используют реографию, лазерную допплеровскую флюорометрию, биомикроскопию. Держатель электродов для реографии височно-нижнечелюстного сустава состоит из базиса, изготовленного из пластмассы с укрепленными в нем электрическими контактами из четырех серебряных пластинок размером 55 мм, расстояние между которыми 5 мм. Внутренняя поверхность электродов сделана вогнутой, что обеспечивает максимальный контакт с кожей лица в области сустава. Для фиксации электродов на коже лица используют липкую ленту. В качестве функциональных проб применяют статическую нагрузку зубов в положении центральной окклюзии в течение 30 с, а также динамическую нагрузку – жевание жевательной резинки в течение 2 мин. Динамику показателей реографии изучают до, вовремя и в различные сроки после нагрузки [6,8].
Реовазограммы на привычной и противоположной стороне жевания оценивают качественно и количественно. При количественном анализе реограмм измеряют основную амплитуду реограммы, амплитуды медленного наполнения низшей точки инцизуры и дикротической волны. На основании этих показателей вычисляют индексы: эластичности сосудов (ИЭ), тонуса сосудов (ИТ), реографический (РИ), дикротиче- ский и диастолический (ДС). Реографический индекс характеризует величину и скорость систолического притока крови в исследуемую область; диастолический – венозный отток (уменьшается при улучшении оттока венозной крови). Определяют коэффициент асимметрии реограмм. Меньший показатель принимают за 100%, разность показателей реовазограмм вычисляют в процентах. Учитывают, что в норме коэффициент асимметрии не превышает 25%. [7,35]
Фоноартрография – способ определения суставного шума, который наблюдается при внутри- суставных нарушениях: гипермобильности сустава, дислокации суставных головок и дисков, артрозе. При выслушивании височно-нижнечелюстного сустава стетоскопом в норме при движениях нижней челюсти определяются незначительно выраженные звуки трущихся поверхностей. Суставные звуки могут отсутствовать при артрите височно-нижнечелюстного сустава (излишек суставной жидкости) . При артрозе височно-нижнечелюстного сустава суставные звуки связаны с деформацией суставных поверхностей .
В норме во время функциональных проб определяются равномерные, мягкие, скользящие звуки . При нарушениях функциональной окклюзии амплитуда суставного шума повышается в 2-3 раза, при артрозах височно-нижнечелюстного сустава наблюдаются щелкающие звуки различной выраженности [2,3,11,12,13] .
Гнатодинамометрия, предусматривающая регистрацию усилий сжатия антагонирующих пар зубов передней группы до появления боли в области височно-нижнечелюстного сустава, позволяет в подавляющем большинстве случаев выявить болевую дисфункцию височно-нижнечелюстного сустава и дифференцировать ее от проявлений остеохондроза шейного отдела позвоночника. Установлено, что при развитии дисфункции усилие сжатия в 2 раза уменьшается по сравнению с нормой и обычно составляет около 50 Н . [1,24,25]
Таким образом, анализ литературы по методам обследования взрослых пациентов с дисфункцией ВНЧС, показал необходимость применения комплекса клинических и специальных методов исследования: анализа диагностических моделей челюстей в артикуляторе, ортопантомографии, телерентгенографии, томографии височно-нижнечелюстного сустава, магнитно-резонансной томографии височно-нижнечелюстного сустава, электромиографии жевательных мышц и функциографии, позволяющих установить правильный диагноз заболевания и составить план лечения.
| Заболевания ВНЧС |
|
Больные с заболеваниями височно-нижнечелюстного сустава предъявляют целый ряд жалоб, многие из которых связаны с морфологическими и функциональными изменениями в жевательном аппарате и входят в компетенцию стоматолога-ортопеда, прежде всего из-за специфики понимания окклюзионных нарушений и функциональных изменений жевательных мышц. Артриты височно-нижнечелюстного сустава В остром периоде наблюдаются сильные боли в суставе, усиливающиеся при незначительных движениях нижней челюсти. Открывание рта ограничено, при открывании нижняя челюсть смещается в больную сторону. Имеется асимметрия лица за счет припухлости в околоушной области больной стороны, кожа этого участка гиперемирована, отечна, отмечается резкая болезненность при пальпации. Рентгенологическое исследование не показывает изменений в височно-нижнечелюстном суставе, лишь появление значительного выпота может обусловливать расширение суставной щели. Хронический артрит характеризуется умеренными самопроизвольными болями в суставе, усиливающимися при открывании рта, тугоподвижностью в суставе, особенно по утрам. Пальпация области сустава болезненна. Наблюдаются изменения тактильной и болевой чувствительности околоушной области. В период ремиссий определяются незначительная боль, хруст, скованность в суставах, тугоподвижность не постоянна. Рентгенологическая картина хронического артрита разнообразна: деструктивные изменения костных суставных элементов, расширение или чаще сужение суставной щели, остеопороз. Артрозы височно-нижнечелюстного сустава К причинам заболеваний височно-нижнечелюстного сустава, связанных с некачественным протезированием, можно отнести: • недостаточное обследование зубочелюстной системы; • неправильное определение центрального соотношения челюстей; • некачественную припасовку съемных протезов; • некачественную фиксацию несъемных протезов; • недостаточную стабилизацию съемных протезов; • повышение или снижение высоты нижнего отдела лица при протезировании несъемными конструкциями протезов; • неправильный выбор конструкции; • чрезмерное препарирование жевательных зубов; • отсутствие стабильной окклюзии после лечения; • нарушение окклюзионных взаимоотношений после протезирования на имплантатах, оперативных вмешательств на челюстях, неграмотно проведенного ортодонтического лечения. Артроз - заболевание височно-нижнечелюстного сустава дистрофического характера, являющееся следствием макро- и микротравм, воспалительных процессов, эндокринных и обменных нарушений. При этом заболевании происходит нарушение окклюзионных взаимоотношений деятельности жевательных мышц в связи с перестройкой с целью преодоления окклюзионных препятствий. При этом создается определенный - вынужденный тип жевания, формирующий в одних участках височно-нижнечелюстного сустава компрессию, в других - растяжение. В костной ткани головки нижней челюсти преобладает остеопороз. Чрезмерная нагрузка на суставной хрящ приводит к возникновению в нем трещин и деформаций. В суставе на стороне благоприятных окклюзионных контактов превалируют шарнирные движения головки нижней челюсти. На противоположной стороне при сжатии зубных рядов суставная головка смещается вперед, вниз и внутрь. Суставная щель при этом расширяется. Боль в области височно-нижнечелюстного сустава является следствием травмы нервных окончаний и расстройства кровообращения. Клиника склерозирующего и деформирующего артроза Внесуставные симптомы: боль в жевательных мышцах, челюстных костях, ухе на стороне больного сустава с иррадиацией в подчелюстную область, нёбо, горло, язык, плечо. Пальпация сустава безболезненна. Движения в суставе ограничены, волнообразное смещение нижней челюсти при открывании рта. При объективном обследовании выявляют асимметричные контакты зубов в центральной, передней и боковых окклюзиях, аномалии прикуса, потерю зубов, деформацию зубных рядов, суперконтакты на рабочей стороне, односторонний тип жевания. Пальпация сустава, особенно задних отделов, болезненна на стороне жевания. Пальпация жевательной, височной и наружной крыловидной мышц болезненна на противоположной стороне. Деформирующий артроз следует дифференцировать от деформации головки нижней челюсти, а также от мышечно-суставной дисфункции. При склерозирующей форме артроза на рентгенограмме просматриваются резорбция кортикальной пластинки, сужение суставной щели, уплощение головки нижней челюсти и бугорка, укорочение суставного отростка, экзофиты на суставных поверхностях. Для диагностики начальных форм следует применять томографию височно-нижнечелюстного сустава. На рентгенограмме определяют уплощение или изменение формы головки нижней челюсти (булавовидная, грибовидная, остроконечная или с экзофитом); суставная щель сужена. Анкилоз височно-нижнечелюстного сустава Анкилоз височно-нижнечелюстного сустава - фиброзное или костное сращение суставных поверхностей и вследствие этого частичное или полное отсутствие подвижности в суставе. Причиной анкилоза могут быть острые и хронические заболевания сустава, гнойные артриты, остеомиелит головки нижней челюсти, переломы отростка. Чаще костный анкилоз возникает в детском возрасте за счет срастания суставных поверхностей, выстланных надкостницей и лишенных хрящевого покрова. У взрослых чаще встречается фиброзный анкилоз. Основной клинический симптом этого заболевания - это стойкое частичное или полное ограничение движений в суставе, чаще в горизонтальной плоскости. Лицо асимметрично при одностороннем анкилозе, при двустороннем - подбородок смещен кзади ("птичье лицо"). При фиброзном анкилозе в отличие от костного часто наблюдаются болевые ощущения, редкое щелканье в пораженном суставе, быстрая утомляемость жевательных мышц и затрудненное открывание рта в утренние часы. На рентгенограмме височно-нижнечелюстного сустава следует обратить внимание на отсутствие суставной щели в отдельных участках, утолщение головки и шейки нижней челюсти. При полном костном анкилозе - суставная щель полностью отсутствует, ветвь нижней челюсти укорочена, по заднему краю угла челюсти видна "шпора", впереди от угла - выемка. Суставные площадки головок нижней челюсти неровные, с выраженным, но неравномерным субхондральным склерозом замыкающих пластинок на головках и впадинах. Скольжение головок вперед минимальное, а ротационные движения отсутствуют. Мышечно-суставная дисфункция Мышечно-суставная дисфункция - нарушение координированной функции жевательных мышц височно-нижнечелюстного сустава и взаимного расположения элементов височно-нижнечелюстного сустава (головки нижней челюсти и диска относительно суставного бугорка). Мышечно-суставная дисфункция височно-нижнечелюстного сустава может быть обусловлена окклюзионными нарушениями, влияющими на характер движений нижней челюсти и мышечную активность, эндокринными и психоэмоциональными факторами, ранее проведенным протезированием, осуществленным без учета восстановления высоты нижнего отдела лица. Возможно возникновение асимметрии мышечной активности и топографии расположения головок нижней челюсти, травмы нервных окончаний капсулы сустава, дисковой зоны, гемодинамики тканей височно-нижнечелюстного сустава. Мышечно-суставная дисфункция приводит к развитию артроза. Различают две формы мышечно-суставной дисфункции: без боли в жевательных мышцах и с болью в жевательных мышцах. При второй форме характерна односторонняя постоянная боль различной интенсивности и характера в околоушно-жевательной, щечной, височной и лобной области, иррадиирую-щая в костную ткань челюсти, зубы, соответствующую половину головы, ухо, твердое нёбо, язык, глотку. Боль усиливается при движении головы, иногда при жевании, глотании, разговоре, при переохлаждении, эмоциональном напряжении, уменьшается после приема анальгетиков и транквилизаторов. Боль часто сопровождается ограничением подвижности нижней челюсти, особенно к вечеру, эмоциональными расстройствами (тревога, страх), нарушением сна. Симптомы и их сочетания могут быть разнообразными. Нередко наблюдается, например, только один симптом - щелчки при движении нижней челюсти, которые связаны с гипермобильностью суставных головок, нарушением положения суставных дисков. Клиническая картина мышечно-суставной дисфункции При обследовании выявляются уменьшение амплитуды открывания рта, волнообразные или боковые смещения нижней челюсти при открывании и закрывании рта, суперконтакты, повышенная стертость зубов, скрип при сжатии зубных рядов. При пальпации возможно выявление болезненности жевательных мышц, их гиперактивность в форме бруксизма, гипертрофии жевательных мышц, подвывиха головки нижней челюсти или диска. На томограмме височно-нижнечелюстного сустава иногда просматривается асимметрия положения суставных головок. Для диагностики мышечно-суставной дисфункции проводятся функциональный анализ окклюзии в полости рта и в артикуляторе, определение топографии элементов височно-нижнечелюстного сустава по данным рентгенологических исследований. Подвывих и вывих головки сустава Клиническая картина: щелчки, ограничение открывание рта, боль, изменение взаимного расположения головки и диска, выявляемые при смещении головок нижней челюсти при потере жевательных зубов или изменении функции жевательных мышц (наружные крыловидные), которые прикрепляются как к головке нижней челюсти, так и к диску. При гиперактивности этих мышц наблюдается подвывих или вывих диска кзади. Типы смещения головок нижней челюсти в височно-нижнечелюстном суставе: • гипермобильность головки нижней челюсти - амплитуда движения при открывании рта больше 5 см; • функциональное нарушение - растяжение связок и капсулы височно-нижнечелюстного сустава; • подвывих головки нижней челюсти - это периодически возникающее блокирование движений головки нижней челюсти, которую устраняет сам больной; • вывих головки нижней челюсти - фиксированное положение головки нижней челюсти на скате суставного бугорка при невозможности закрывания рта (для репозиции и закрывании рта необходима помощь врача). Поражения суставного диска Отклонения положения суставного диска височно-нижнечелюстного сустава от нормы называются смещениями диска. Они могут происходить в различных направлениях, но чаще всего встречаются передние смещения. Наиболее часто используется следующая классификация: • Смещение диска с вправлением (смещенный диск возвращается на место при открывании рта, при этом обычно возникает звук, например щелчок; если щелчок слышен и при открывании, и при закрывании рта); • смещение диска без вправления с ограничением открывания рта; • смещение диска без вправления и без ограничения открывания рта. Симптомы, связанные с нарушениями положения суставного диска, могут быть самыми разными, но обычно отмечается боль и напряжение при пальпации в области суставов и (или) мышц, различные звуки в суставе и ограничение подвижности. Отсутствует какая-либо тесная связь между структурными особенностями сустава и диска и клинической симптоматикой; у пациентов с подтвержденным смещением диска может не быть жалоб, а состояние тех, у кого имеются симптомы, улучшается без каких-либо структурных изменений височно-нижнечелюстного сустава. Дифференциально-диагностические признаки заболеваний височно-нижнечелюстного сустава Дифференциально-диагностические признаки заболеваний височно-нижнечелюстного сустава представлены ниже (табл. 1-1, 1-2). Таблица 1-1. Дифференциально-диагностические признаки артрита и артроза Таблица 1-2. Дифференциальная диагностика болевой дисфункции височно-нижнечелюстного сустава и заболеваний, имеющих сходные симптомы Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
|

