Деформация челюсти после травмы
Самой сложной травмой челюстно-лицевого аппарата можно выделить перелом суставного отростка нижней челюсти. Хотя все повреждения костных структур достаточно неприятны и имеют длительный период восстановления. Усложняет процесс реабилитации невозможность приема пищи и артикуляции. Основной причиной травм является механическое воздействие — удар, падение, болезни зубов.

Виды травм, их проявления, диагностика и лечение
Травмирование нижней или верхней челюсти — это не просто боль или психологический дискомфорт, страдает речевой аппарат и пищеварение. Повредить подвижные кости лица возможно в быту, при занятии спортом, пении, пережевывании пищи, зевании или на производстве. Травмироваться можно в любом возрасте. Все виды челюстных повреждений требуют незамедлительной терапии.
Категорически запрещается греть место ушиба!
Вывих — это смещение сустава, чаще всего приобретается после удара, резкого открывания челюсти или после раскалывания твердой пищи зубами. Вывих сопровождается сильной болью, суставная головка челюсти смещается, трудно закрыть нижнюю челюсть, наблюдается обильное слюноотделение. Челюсть немного скошена или смещена вперед. Наблюдаются отеки над ушами. Вывих бывает односторонний или двусторонний. Иногда причиной могут быть судороги или эпилептический припадок, а также артрит и другие болезни, которые ослабляют соединительную ткань. Устранить вывих несложно — нужно вставить челюстные суставы на место, но сделать это может только специалист. Часто требуется анестезия. После накладывают фиксирующую повязку. После вывиха запрещено широко открывать рот, по крайней мере, пару месяцев. Рекомендована протертая пища, чтобы не нагружать суставы.
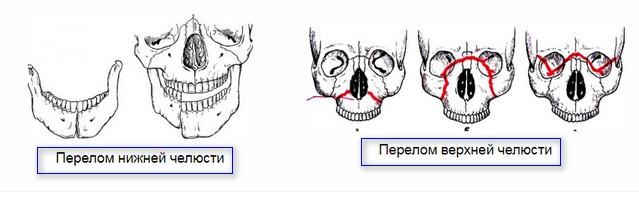
Верхняя и нижняя челюсть имеют разное анатомическое строение и особенности. Поэтому в случае перелома выделяют перелом нижней челюсти или верхней челюсти, со смещением или без. Причины переломов могут быть следующими:
- профессиональный спорт (занятие боксом, например);
- бытовые повреждения;
- производственные травмы;
- транспортные аварии и прочие;
- различные заболевания (например, опухоль кости).
Перелом может быть полным или частичным. Костную целостность может нарушить трещина, смещение или осколок кости. Симптомы разрушения целостности костной структуры характеризуются острой болью, отеком, гематомами, тошнотой, слабостью и головокружением. Отломок кости чрезвычайно подвижен. При переломе в области суставного отростка нижней челюсти различают повреждения шейки, головки и основания. Часто перед тем, как начать лечение необходимо оказать первую помощь пострадавшему. Первым делом наносят фиксирующую повязку, останавливают кровотечение, предотвращают западание языка.
Лечение перелома проводится несколькими методами: хирургическим путем или ортопедическим (шинирование). Во время операции обломки костей скрепляют пластинами или металлическими конструкциями. При консервативном лечении накладывают шины для фиксации. Срастаются челюстные кости долго, минимальный срок пару месяцев. Все это время больной питается лишь жидкой пищей, а твердые продукты вводятся постепенно.
Последствия челюстно-лицевых повреждений
При челюстных травмах главное — возобновить прикус, жевательные и речевые функции. Последствия даже банального ушиба могут быть тяжелыми, начиная с деформации прикуса до воспалительных процессов и опухолей в организме. После вывиха часто наблюдается затруднение в подвижности суставов. Перелом чреват нарушением работы мозга, носа, глазницы. При переломе верхней челюсти есть риск нарушения целостности других костей лица, а также черепно-мозговой травмы.
Профилактика травм челюсти
Предупреждение травматизма — это аккуратность в быту, осторожность во время вождения транспортных средств, соблюдение техники безопасности на рабочем месте. Следует ответственно заниматься спортом. Особое внимание следует уделить болезням зубов, ведь запущенная форма нередко становится причиной травм челюстно-лицевого аппарата.
Среди травм черепа наиболее часто встречается перелом суставного отростка нижней челюсти, а также вывихи и ушибы. Болезнь доставляет мучительный дискомфорт пациенту, так как ему трудно говорить, есть и пить. Даже самый незначительный ушиб требует своевременной медицинской помощи, поскольку чреват искривлением челюсти, изменением прикуса и развитием периостита.

Какими бывают виды травм челюсти?
Различают 3 основных категории травмирования:
- Ушиб мягких тканей челюсти, при котором целостность кости и кожных покровов не нарушается.
- Вывих (односторонний или двухсторонний), в результате чего сустав выбивается из суставной сумки.
- Перелом (закрытый или открытый). В первом случае кость ломается, но кожа остается неповрежденной. При открытом — образуется рана, костные отломки выпирают наружу.
Почему происходят повреждения?
Все травмы нижней челюсти возникают при механическом воздействии на сустав. Основные факторы травмирования следующие:
- прямой удар в лицо во время занятий боксом;
- бытовые конфликты с рукоприкладством;
- падения лицом вниз;
- автодорожные происшествия;
- колка орехов и открывание бутылок зубами.
Степени и сопутствующие симптомы
В зависимости от типа травмы, признаки различаются. Основные симптомы следующие:
- Ушиб:
- терпимая боль в области удара;
- небольшая гематома и отечность;
- дискомфорт во время еды или разговора.
![]()
Даже при вывихе присутствует боль.- сильная боль при попытке открыть или закрыть рот;
- визуальная деформация сустава;
- ассиметрия лица;
- выделение слюны.
Наиболее тяжелой травмой является перелом. В зависимости от степени его тяжести и вида, признаки различаются, а как — показано в таблице:
| Степень перелома | Вид | Симптомы |
| Легкая | Трещина | Острая боль при попытке двигать челюстью |
| Припухлость | ||
| Затрудненность речи | ||
| Средняя | Закрытый со смещением | Ноющая боль даже в состоянии покоя |
| Отечность, гематома из-за травмирования тканей костными отломками изнутри | ||
| Слюноотделение | ||
| Головная боль | ||
| Слабость | ||
| Тяжелая | Открытый со смещением | Невыносимая боль |
| Кровотечение | ||
| Неестественное искривление лица из-за повреждения нервов и мышц | ||
| Потеря сознания | ||
| Невозможность есть, пить, говорить | ||
| Осколки костей выпирают из раны |
Каковы последствия челюстной травмы?
Самым опасным и неизлечимым последствием считается повреждение тройничного нерва, который отвечает за чувствительность и подвижность всех органов лица.
Незначительные ушибы при правильном лечении проходят без осложнений. Однако недолеченные повреждения влекут развитие миозита, ограничение подвижности. Вывих чреват ослаблением связок и деформацией суставов. Наиболее значительны последствия перелома, которые проявляются в следующем:

Перелом челюсти может иметь осложнения.
смещение зубов;
Оказание первой помощи: что следует сделать?
При ушибе или вывихе достаточно приложить холод, чтобы уменьшить синяк и снять болевые ощущения, и доставить пострадавшего в медучреждение. Самостоятельно вправлять нижнечелюстной сустав запрещено. Открытый перелом челюсти несет угрозу жизни пострадавшему, поэтому действовать нужно быстро. Алгоритм оказания помощи:
- Уложить пациента, обеспечив полный покой.
- Голову повернуть немного набок, во избежание попадания инородных предметов в дыхательные пути.
- Очистить рот от рвоты, крови, осколков зубов, намотав на 2 пальца стерильный бинт.
- Аккуратно продезинфицировать рану перекисью водорода, стараясь не сместить осколки кости.
- Проследить, чтобы язык не западал в горло.
- Остановить кровотечение, плотно приложив ватный тампон к ране.
- Дать обезболивающее, если пациент в сознании.
Как проводится диагностика?
Любая закрытая травма нижней челюсти требует проведения квалифицированного осмотра специалистом. Врач собирает жалобы, прощупывает поврежденный сустав, ставит предварительный диагноз и направляет на рентгенографию. Процедура помогает определить характер повреждения суставного соединения и окружающих тканей. Для уточнения диагноза проводится компьютерная и магнитно-резонансная томография. Открытый перелом нижней челюсти диагностируется визуально и пострадавшего срочно оперируют.
Лечение: как действовать правильно?
Ни в коем случае нельзя игнорировать рекомендации врача и заниматься самолечением, это опасно для жизни.
Предупреждение травматизма
От несчастных случаев никто не застрахован. Однако можно избежать травмы, если при падении поднимать голову. Не рекомендуется употребление спиртных напитков. У пьяного человека нарушается координация движений и при ударе о предметы страдает лицо. Желательно избегать конфликтных ситуаций, а бытовые ссоры решать словами. Спортсмены, особенно хоккеисты и боксеры, во время соревнований должны пользоваться специальными шлемами, которые защищают челюсть. Колоть орехи следует специальными приборами, а не зубами.
Деформации челюстей. Деформации как верхней, так и нижней челюсти могут быть приобретенными и врожденными. К врожденным деформациям относится недоразвитие верхней или нижней челюсти, а также увеличение челюсти (обычно нижней). Приобретенные деформации наблюдаются как последствие заболеваний (рахит, остеомиелит, анкилозы, неправильное срастание перелома, потеря зубов и др.).
Номенклатура видов деформаций крайне разнообразна. Так, выстояние нижней челюсти вперед по отношению к верхней челюсти называется прогенией, протракцией, макрогенией, нижней прогнатией. Выстояние верхней челюсти по отношению к нижней носит название прогнатии, верхней прогнатии и пр. Для упрощения номенклатуры мы даем следующие определения: прогения — выстояние нижней челюсти, прогнатия — выстояние верхней челюсти, микрогения — недоразвитие нижней челюсти, микрогнатия — недоразвитие верхней челюсти.
Хирургическое вмешательство при деформациях челюстей отличается большим разнообразием. Мы остановимся только на операциях, наиболее часто применяемых в современной восстановительной хирургии.
Прогения. Лечение прогении в основном сводится к смещению нижней челюсти кзади путем резекции части ее тела или без резекции.
К ранним операциям по поводу прогении относится операция, предложенная Энглем (Angl) в 1897 г., которой пользуются и в настоящее время. Она состоит в том, что с обеих сторон в области премоляров резецируют участки тела челюсти длиной 1—1,5 см (в зависимости от размеров выстояния нижней челюсти) и смещают ее кзади. Нередко у больных наблюдается симметричное отсутствие зубов справа и слева, и тогда резекцию делают в области отсутствующих зубов. Чтобы точно определить величину и форму резецируемого куска нижней челюсти, следует до операции изготовить гипсовые модели челюстей больного и на нижней модели сделать резекцию, проверив после этого соотношение зубных рядов обеих челюстей (рис. 401).

Операция проводится так. Под краем нижней челюсти делают разрез длиной 8—10 см, отступя книзу на 2—3 см. Надкостницу отслаивают распатором как с внутренней стороны, так и с наружной в области часто отсутствующих симметрично на обеих сторонах зубов и пилой Джигли выпиливают нужной величины кусок челюсти. Операцию повторяют на противоположной стороне. После этого фиксируют отломки (рис. 402, а, б, в). При наличии зубов их удаляют заранее.

За последние годы межчелюстная фиксация почти оставлена, так как при ней на 1,5 — 2 месяца выключается функция челюстей. В настоящее время прибегают к штифтованию челюсти или к наложению проволочных швов или, наконец, применяют аппарат Рудько.
Описанный метод резекции кусков челюсти имеет один большой недостаток: при нем повреждаются сосудисто-нервные пучки.
А. Э. Рауэр предложил делать уступообразную остеотомию с сохранением сосудисто-нервного пучка. Для этого он после обнажения тела челюсти с каждой стороны удаляет соответствующие зубы, вскрывает долотом нижнечелюстной канал в области прохождения сосудисто-нервного пучка и берет на тонкий крючок весь пучок. После этого иссекает из челюсти необходимый кусок кости (рис. 403), перепиливая ее выше и ниже пучка. В дальнейшем костные отломки сдвигаются до их соприкосновения и фиксируются тем или иным способом. В настоящее время эта операция не имеет большого распространения из-за своей сложности.

Лэн (Lann, 1905), а затем Костечка (Kostezka) предложили более простую операцию: путем перепиливания ветви нижней челюсти между краем полулунной вырезки и нижнечелюстным отверстием. Операция проводится следующим образом. Специальную большую иглу, слегка изогнутую (на конце иглы имеется отверстие), вкалывают на уровне нижнего края мочки уха и проводят ее по внутренней поверхности ветви, выкалывая у переднего края ее. Затем, продев в ушко иглы нить, привязывают пилу Джигли и протаскивают последнюю обратно, после чего перепиливают ею кость.

При отсутствии специальной иглы можно сделать вертикальные разрезы на том же уровне длиной 1—1,5 см и отслоить мягкие ткани изогнутым распатором, после чего провести здесь зонд с ушком, привязать к нему пилу Джигли, протянуть ее обратно и перепилить кость. Чтобы не повредить на внутренней стороне отслоенные сосуды и нервы, вводят параллельно пиле половину разрезанного дренажа или желобоватый зонд. После перепиливания ветвей с обеих сторон сдвигают челюсть кзади до получения правильного прикуса. Затем связывают между собой шины с зацепными петлями, которые должны быть наложены на зубы обеих челюстей до операции. Межчелюстная фиксация сохраняется 1,5—2 месяца (рис. 404, 405).

Эрнст предлагает перепиливать челюсть со стороны полости рта, через разрез слизистой по переднему краю ветви. Однако вследствие ограниченности поля действия операция значительно усложняется.
Прогнатия — резкое выстояние альвеолярного отростка верхней челюсти над альвеолярным отростком нижней челюсти. Прогнатия наблюдается как врожденная деформация, а также после неправильного сращения после травмы. Предложенная при прогнатии операция заключается в удалении двух верхних клыков или первых премоляров и части альвеолярного отростка (рис. 406), выпиливают с последующим перемещением и фиксацией его проволочной шиной или другим аппаратом. Операция эта сложна и применяется сравнительно редко. Если выстояние передних зубов очень резкое и зубы расположены веерообразно, то рекомендуется удалить зубы, резецировать участок альвеолярного отростка и заменить его протезом.

Микрогения относится к наиболее частой деформации нижней челюсти. Наблюдается она при анкилозе челюстного сустава или в результате остеомиелита нижней челюсти и травмы в детском возрасте, когда идет рост костей. Нарушение зон роста патологическими процессами тормозит развитие нижней челюсти. Микрогения бывает двусторонняя и односторонняя.
Операция устранения микрогении как односторонней, так и двусторонней может быть радикальной, целью которой является удлинение укороченной челюсти. Если операция предназначена для устранения только косметического недостатка, она имеет паллиативный характер.
Для удлинения нижней челюсти предложено много способов, одним из которых является ступенчатая остеотомия тела челюсти. Эта операция проводится так же, как и при прогении (описана раньше), с той только разницей, что при прогении ступенчатая остеотомия сопровождается резекцией части челюсти со смещением отломков кости кзади, при микрогении же резекция не делается, а отломки челюсти выдвигаются кпереди (рис. 407).

А. А. Лимберг, М. В. Мухин и др. делают вертикальную остеотомию тела челюсти на больной стороне и одномоментно, даже при наличии разрыва слизистой, раздвигают отломки до нормы и пересаживают в образовавшийся дефект аутокость. Трансплантат от полости рта отгораживается тампонами; отломки фиксируются аппаратом В. Ф. Рудько.
Банкоф (Bankoff) берет трансплантат по соседству с дефектом из тела челюсти на мышечной ножке, как это было до него предложено П. М. Дьяконовым (см. рис. 399).
При микрогении возможна операция косметического характера, которая основана на том, что при односторонней микрогении хирург для устранения асимметрии лица помещает под кожу запавшей (уплощенной) стороны ту или иную ткань. При односторонней микрогении подсадку из тканей приходится делать на здоровой стороне, так как вследствие отставания в росте больной стороны челюсть смещается в ее сторону, а здоровая сторона уплощается. При двусторонней микрогении ткань вводят с двух сторон.
Одно время с косметической целью пересаживали жир. Однако полученный хороший результат оказывался кратковременным, так как жир довольно быстро атрофировался или собирался в комок (рубцевался) и пересадка не достигала цели.
Довольно широкое применение, но только при нерезких уплощениях челюсти, нашел гомохрящ, заготовленный по нашему способу. Хорошие результаты в этих случаях дает измельченный хрящ (рис. 408, а, б), введенный по способу Лимберга.

С большим косметическим успехом для устранения микрогении и других деформаций лица за последние годы хирурги стали пользоваться пластмассовыми имплантатами, изготовляемыми по восковому слепку до операции.

При микрогении операция проводится так. Вдоль края нижней челюсти, отступя от него на 4—5 см, делают разрез. Его углубляют до глубоких мышц шеи с целью избежать повреждения нижней ветви лицевого нерва, которая при этом остается лежать в мягких тканях. Разрез делают длинным (10—14 см), чтобы при введении имплантата не было никаких давлений на ткани и наминания их. После отслойки мягких тканей в двух местах вертикально рассекают надкостницу и слегка отслаивают ее с таким расчетом, чтобы в образовавшиеся поднадкостничные карманы можно было ввести концы имплантата, благодаря чему он будет лежать неподвижно. Имплантат укрепляют кетгутовыми швами к окружающим тканям (рис. 409, а, б и рис. 410, а, б).

Заслуживает внимания операция Ландо, предложенная для устранения двусторонней микрогении. Со стороны полости рта производят разрез по переходной складке, широко отслаивают все мягкие ткани подбородка кпереди и книзу и вводят в образовавшееся пространство на стентовом вкладыше свободный кожный лоскут, взятый у больного. Чтобы стент не выпал, над ним сшивают слизистую 3—4 швами. Через 10—12 дней швы снимают и удаляют стент; кожа остается прижившей к обнаженной поверхности. В дальнейшем изготовляют зубной протез — вкладыш (по форме стента), который кламмерами укрепляется на зубах (рис. 411).

Нередко наблюдается деформация нижней челюсти за счет гипертрофии отдельных частей ее. Например, наблюдается увеличение одной половины челюсти или только угла. Гипертрофия встречается только у мужчин в виде выворота или утолщения его, вследствие чего лицо кажется широким; причины этого неизвестны. Для устранения гипертрофированных участков производят разрез под краем ее, обнажают кость и круговой пилой снимают излишний участок кости (рис. 412).

При увеличении углов челюсти разрезы делают ниже их на 1—2 см. пересекают жевательную мышцу, обнажают кость и скусывают или спиливают выстоящую часть (рис. 413). Деформация нижней челюсти, выражающаяся в ее выстоянии вперед, может зависеть и от гипертрофии суставных головок. В таких случаях мы обычным подходом к суставу (разрезом по нижнему краю скуловой дуги) резецируем головки.

Наконец, все деформации нижней челюсти, зависящие от неправильного срастания отломков после перелома, устраняют остеотомией в области перелома со стороны полости рта. Отломки устанавливают в правильное положение и фиксируют их так же, как при свежих переломах челюсти.
При неправильно сросшихся переломах нижней челюсти иногда наблюдается открытый прикус, при котором контакт зубов верхней и нижней челюстей отмечается только в области больших коренных зубов.
Кроме косметического недостатка (полуоткрывает рот), имеется нарушение речи и акта жевания. Причиной открытого прикуса, кроме травмы, может быть рахит, неправильное ведение больного после операции по поводу анкилоза и др.

Хирургическое лечение открытого прикуса заключается в клиновидном иссечении альвеолярного отростка и тела нижней челюсти до линии нижнечелюстного канала с последующим перепиливанием тела нижней челюсти над верхушкой иссеченного крыла (рис. 414, а). Сосудисто-нервный пучок остается неповрежденным. Разрез делают под краем нижней челюсти. Операцию проводят симметрично на обеих сторонах. Подвижной передний отрезок нижней челюсти устанавливают в правильное положение и отломки фиксируют шинами с зацепными петлями.
Обри (Aubry) описывает свой способ. Перепилив тело челюсти снизу вверх до альвеолы, и надломив челюсть, следует поставить ее в правильное положение (рис. 414, б).
Менее сложным способом является перепиливание в виде полукруга углов челюсти (рис. 414, в) через наружные разрезы и установка челюсти в правильное положение с последующей межчелюстной фиксацией.
У людей молодого возраста, особенно у детей, открытый прикус можно устранить путем применения различных ортодонтических аппаратов. При открытом прикусе, обусловленном только веерообразным расположением зубов, часто прибегают к их удалению, исправив прикус соответствующим протезом.
По данным статистики, на переломы нижней челюсти приходится 70-85% от всех повреждений лицевого скелета. Такие травмы не только вызывают нарушения жевания, глотания, речи, но и представляют собой серьезный косметический дефект. Чтобы избежать подобных последствий, при переломе челюсти нужно уметь правильно оказать первую помощь.

Причины переломов
Переломы челюсти можно разделить на 2 группы: травматические и патологические. Травматические повреждения связаны с воздействием на кость механической силы высокой интенсивности. Это возможно при:
- Прямом или боковом ударе в лицо;
- Сдавливании кости между тяжелыми предметами;
- Ранении из огнестрельного оружия;
- Падении с высоты;
- Автомобильной аварии;
- Производственном, спортивном травматизме.
Патологические переломы возникают на фоне изменений в костной ткани, которые повышают ее хрупкость. В таких условиях челюсть может сломаться даже под воздействием незначительного усилия. Патологические переломы формируются на фоне:
- Остеомиелита;
- Опухолей или метастазов в нижнюю челюсть;
- Туберкулеза кости;
- Остеопороза – снижения плотности костной ткани.
Это одна из наиболее частых причин патологических нижнечелюстных переломов. Одонтогенный остеомиелит – воспаление костной ткани, вызванное запущенным инфекционным процессом в полости зуба.
Если вовремя не вылечить кариес или пульпит, то воспалительные изменения распространяются на ткани десны, а затем на кость. Это вызывает отек, деформацию, болезненность в пораженной области. Нарушается местное кровоснабжение, участок кости отмирает и становится уязвимым для травматических повреждений. В таких случаях челюсть может сломаться даже при пережевывании твердой пищи.
Переломы челюсти при одонтогенном остеомиелите особенно опасны инфекционными осложнениями. При открытых переломах бактерии и их токсины поступают в кровь, лимфу, разносятся по всему организму, формируют очаги отсева и вызывают сепсис – заражение крови.

Симптоматика перелома нижней челюсти
Признаки нижнечелюстного перелома возникают сразу после травмы и усиливаются со временем:
- Болезненность в поврежденной области, нарастающая при жевании, разговоре, нажатии на подбородок. Боли обычно очень интенсивные, возможно развитие болевого шока.
- Отек и покраснение кожи над местом перелома. Отечность постепенно увеличивается, может захватить половину лица.
- Визуальная деформация челюсти, связанная со смещением костных отломков. При этом нарушается подвижность нижней челюсти, страдает речь, изменяется прикус.
- Нарушение структуры зубного ряда – выпадение, вывих, деформация зубов из-за повреждения лунок.
- Подкожные и подслизистые кровоизлияния в зоне травмы, связанные с внутренним разрывом сосудов.
- Кровотечение из разрывов слизистой оболочки или кожи, характерное для открытого перелома. Капиллярное кровотечение обычно необильное, останавливается быстро без внешнего вмешательства. Истечение крови из вены более интенсивное, струйное, цвет крови темно-красный. При повреждении артерии ярко-алая кровь течет пульсирующей струей.
Первая помощь при подозрении на перелом челюсти
Оказание первой медицинской помощи при травме нижней челюсти проводится в несколько этапов. Их последовательность зависит от варианта перелома и общего состояния пострадавшего.
- Непрекращающемся кровотечении;
- Признаках нарушения сознания;
- Прекращении самостоятельного дыхания и работы сердца;
- Наличии множественных сочетанных травм, например, в случае ДТП;
- Выраженном болевом синдроме, который не удается купировать своими силами.
Если же состояние пациента в целом удовлетворительное, то допустима самостоятельная его транспортировка в травматологическое отделение. Перед перевозкой пострадавшего нужно провести все неотложные манипуляции, которые стабилизируют его состояние и сделают транспортировку безопасной: зафиксировать челюсть, остановить кровотечение, обезболить.
В первую очередь важно оценить наличие сознания, пульса, дыхания у пациента. Если дыхание и сердечная деятельность отсутствуют, то приступают к непрямому массажу сердца и искусственному дыханию. Сердечно-легочная реанимация на фоне перелома нижней челюсти проводится с учетом некоторых особенностей:
В остальном сердечно-легочная реанимация проводится по общим правилам: на каждые 30 нажатий на грудь делают 2 вдувания воздуха в рот или нос, пока не появятся сердцебиение и самостоятельное дыхание.
Чтобы предотвратить западания языка, его можно закрепить с помощью нити. Для этого язык прокалывают иглой в 1,5-2,0 см от кончика и проводят через отверстие нить, которую фиксируют к одежде. При этом кончик языка должен упираться в зубы.

Первая помощь при открытом переломе нижней челюсти включает остановку кровотечения. При венозном и капиллярном кровотечении достаточно наложения давящей повязки, если кровь вытекает снаружи, из раны на коже. Если кровит слизистая оболочка, то удобнее воспользоваться коллагеновой гемостатической губкой или ватно-марлевым тампоном, который следует плотно прижать к кровоточащему участку.
В случае артериального кровотечения нужно сдавить пальцами артерию выше уровня повреждения. Нижнечелюстную артерию прижимают к нижнему краю челюсти между ее средней и задней третями. Холод, приложенный к травмированному участку, также способствует остановке кровопотери.
Перед наложением повязки нужно обработать рану раствором антисептика – перекисью водорода, мирамистином или хлоргексидином.
Одним из самых значимых симптомов перелома лицевой части черепа является боль. Она очень интенсивная из-за того, что к надкостнице в этой области подходит большое количество чувствительных нервных волокон.
Чтобы избежать болевого шока, пострадавшему разрешается дать любой анальгетик – кеторол, дексалгин, напроксен. Так как глотать пациенту с травмой челюсти обычно трудно, то таблетки нужно растолочь и растворить в воде. Однако лучше всего ввести обезболивающее средство внутримышечно.
Провести иммобилизацию нижней челюсти в полевых условиях достаточно сложно, так как нужные материалы не всегда есть под рукой.
Также для фиксации применяют линейку, которую вставляют между верхней и нижней челюстями и укрепляют повязками.
Плотно фиксировать челюсти в сомкнутом состоянии у пациентов без сознания запрещено, так как они могут подавиться рвотными массами.
Видео – Наложение пращевидной повязки на подбородок
Хирургическое лечение переломов челюсти
В условиях хирургического стационара проводят оперативное лечение, выбор которого зависит от типа травмы, количества переломов и наличия смещений костных отломков.
Методика применяется при незначительном смещении отломков челюсти, если нет выраженного воспаления костной ткани и дефектов кости. В таком случае костные края сшивают с помощью плотных синтетических нитей либо проволоки, титановой или из нержавеющей стали.
Шов из проволоки обеспечивает более прочную фиксацию. При этом сохраняется подвижность в височно-нижнечелюстном суставе, что позволяют пациенту самостоятельно питаться, чистить зубы, внятно разговаривать.
Металлические пластины накладывают с одной стороны челюсти и фиксируют к кости при помощи шурупов. Наложение пластин считается менее травматичным методом. Его используют, если нижняя челюсть сломана в нескольких местах, при огнестрельных ранениях, при повреждении участков челюсти, больше всего подверженных нагрузке.
Для фиксации отломков также применяют металлические скобы, спицы Киршнера и клей на основе резорциновых эпоксидных смол.
В некоторых случаях срастить перелом нижней челюсти удается без хирургического вмешательства. Закрытое сопоставление отломков подразумевает вправление перелома без операции и наложение за зубы изогнутой шины. Такая методика актуальна при неосложненных переломах, а также при наличии множества мелких осколков, скрепить которые хирургическим путем не представляется возможным.
Плюсами закрытого вмешательства считаются сокращение сроков заживления и отсутствие риска операционных осложнений, о которых всегда нужно помнить. Однако при наложении внешней шины страдают функциональные возможности нижний челюсти, за счет чего затрудняются прием пищи, речь, гигиенические процедуры.
Видео – Про перелом нижней челюсти
Сколько длится реабилитация
На продолжительность восстановительного периода влияют характер травмы, общее состояние пациента и выбранный метод лечения. На этапе реабилитации применяют следующие методики, ускоряющие регенерацию и восстановление функции нижней челюсти:
- Медикаментозная терапия включает назначение обезболивающих средств в первые дни после травмы, а также антибиотикотерапию. Антибактериальные препараты назначают при остеомиелите или другом воспалительном процессе в ротовой полости, а также с профилактической целью после открытого перелома и операции.
- Лечебная физкультура, направленная на разработку височно-нижнечелюстного сустава и восстановление функции жевательных мышц, становится возможной после снятия шины – примерно через месяц после перелома.
- Физиотерапевтические процедуры (электрофорез, УВЧ, магнитотерапия) назначают для ускорения заживления поврежденных тканей и срастания перелома.
- Диетотерапия подразумевает щадящий рацион на ранних стадиях лечения – употребление полужидкой, пюрированной пищи, а иногда и зондовое питание. Постепенно рацион расширяют, но следят за тем, чтобы больной получал все необходимые питательные вещества, витамины, минералы.
- Гигиена полости рта включает регулярную чистку зубов, перевязки, использование антисептических растворов.
Безусловно, перелом нижней челюсти всегда требует квалифицированного лечения, как и любая серьезная травма. Однако от того, верно ли была оказана первая доврачебная помощь, зависят величина кровопотери, вероятность развития инфекционных осложнений и даже объем хирургического вмешательства.
Читайте также:



