Что такое ампутация челюсти
Резекцией называют хирургическое вмешательство, в ходе которого частично иссекается пораженный орган. При наличии злокачественной опухоли в области ротовой полости врач-стоматолог назначает ее удаление. В таком случае проводится резекция нижней челюсти или той части, в которой располагается новообразование. Чтобы понимать суть процедуры, необходимо подробнее рассмотреть, как она проводится и какие имеет противопоказания.
- Определение
- Виды операции
- Показания и противопоказания
- Ход операции
Определение
Большинство случаев характеризуется наличием новообразований и болезнетворного процесса на нижней челюсти лица, в верхней части он локализуется редко. Под воздействием определенных факторов появляются причины, способствующие развитию опухолей, которые необходимо удалять только хирургическим путем.
Операция проводится под эндотрахеальным наркозом из-за риска получения травмы. Хирург приступает к удалению пораженных сегментов, при этом работая на участках здоровых тканей.
Согласно локализации образования, врач рассекает определенные зоны подбородка, чтобы получить доступ к зубам и другим органам. Ход процесса подразумевает возможное удаление лимфоузлов и отслоение мягких тканей.
- Операции
![]()
Мария Константиновна Тевс- 30 сентября 2018 г.
Операция является крайне необходимой в случае диагностирования рака, так как зараженные клетки распространяются по ответвлениям и попадают на кость. Кроме этого, резекция назначается пациентам, у которых обнаруживают и доброкачественные опухоли нижней части лица и ротовой полости.
Перед хирургическим вмешательством, специалист обязательно продумывает, с помощью каких средств будет держаться оставшийся участок челюсти. Чаще всего роль опоры исполняет протезирование. Последствия операции выглядят таким образом:
- изменяется способ питания, нередко врачи советуют вводить пищеводный резиновый зонд или обратиться к парентеральному методу приему пищи;
- удерживающими устройствами выступают назубные алюминиевые конструкции, а также наружные приспособления – делается это для фиксации челюсти в правильном положении;
- по происшествию лечебного периода, производится пластическое первичное замещение удаленной части подбородка с помощью костных материалов – делается это только при отсутствии рецидива.
Иногда своевременное обнаружение проблемы помогает избежать хирургического вмешательства. Однако если врач уже назначил резекцию, необходимо подготовить себя к такой процедуре.
Виды операции
В зависимости от степени поражения органов врач определяет, какой тип вмешательства производить. Медицинская практика выделяет следующие виды резекции:
- Сегментарная, с нарушением непрерывности челюсти. Проводится, если опухоль начинает разрастаться в кость. При таком диагнозе лучевая терапия помогает редко, поэтому осуществляют сегментарную резекцию. Операция подразумевает нарушение целостности нижней части лица, что чревато серьезными косметическими дефектами.
- Сегментарная, без нарушения непрерывности челюсти. Еще одна разновидность резекции, при которой целостность не затрагивается, так как операция проводится на определенном участке и не требует полного удаления нижней части лица. Выполняется редко, так как назначается в случае вторичного рака, когда опухоль поражает кость зонально.
- Сегментарная с экзартикуляцией. Выполняется, когда у больного диагностируют прорастание новообразования внутрь сосудисто-нервного пучка. Экзартикуляция подразумевает вычленение части челюсти по линии сустава без опиливания кости. При этом пучок аккуратно высекается вместе с сухожилием височной мышцы.
- Половинная с экзартикуляцией. Операция показана при краевом поражении угла рта.
- Резекция с мягкими тканями. Проводится при работе по удалению участков, расположенных на фронтальной области нижней части лица.
Выбирая метод операции, хирург ориентируется на степень распространения опухоли. Когда новообразование произросло на соседние органы: миндалины, язык, слюнные железы и кожу подбородка, эти зоны также необходимо исследовать на наличие пагубных клеток. После диагностики врач выбирает: какой метод будет оптимальным в сложившейся картине заболевания.
Показания и противопоказания
Основными причинами для проведения операции являются злокачественные, реже доброкачественные образования. К предпосылкам резекции нижней челюсти относятся следующие диагнозы:
- Злокачественные опухоли. Наиболее частыми являются рак и саркома, причем течение указанных заболеваний происходит по-разному. Возникают новообразования на участках коренных зубов и требуют резекции.
- Амелобластома. Образование появляется у людей среднего возраста и в 80% случаев локализируется на нижней челюсти. Особенность операции при таких опухолях в том, что пластическое восстановление лица происходит проще. Новообразование характеризуется своей кистозной формой: группы маленьких полых элементов наполняются желтой гнойной жидкостью. На протяжении нескольких лет у больного наблюдается постепенная деформация челюсти, которая не вызывает дискомфорта. В данном случае необходимо проводить резекцию при обширных поражениях, так как метод выскабливания не показал эффективности за годы медицинской практики.
- Остеомиелит. На проблемном участке развивается гнойный процесс, поэтому обращение к врачу должно быть незамедлительным. Большинство случаев характеризуется проведением консервативного лечения, однако на запущенных стадиях хирурги прибегают к методу резекции кости.
- Новообразования нижней на губы и слизистой оболочки рта доброкачественного характера. Здесь проводится сегментарная резекция, а врач работает на участках с мягкими тканями, при этом полностью челюсть не затрагивается.
Основными противопоказаниями являются хронические заболевания сердца и сосудистой системы, поражения полости рта и зубов острой формы, а также индивидуальные особенности пациента, которые выявляет хирург. Резекция является наиболее эффективным методом по удалению злокачественных заболеваний, поэтому ее стоит рассматривать как необходимый вариант при отсутствии аналогичных методов лечения.
Ход операции
В стоматологическом плане данная процедура является одним из сложных оперативных вмешательств и проводится под руководством опытного практикующего хирурга.
Больного располагают на спине лежа, под голову подкладывают валик, чтобы немного поднять ее. Пациенту вводят анестезию эндотрахеального типа – наркоз подается в виде пара через трубку сразу к легким.
В зависимости от особенности локализации опухоли больному могут предварительно перевязать яремную вену и сонную артерию. Сама резекция поэтапно выглядит так:
- разрезаются мягкие ткани лица;
- пересекается венечный отросток, а тело челюсти распиливается;
- отделяются прикрепленные группы мышц, и вычленяется сустав;
- производится удаление образования.
Неправильный прикус не только является проблемой эстетичного характера, но и негативно влияет на здоровье и жизнедеятельность человека. Аномалия может спровоцировать нарушение речи, привести к утрате зубов и развитию патологий, связанных с пищеварительной системой, из-за некачественного пережевывания пищи, поэтому исправление прикуса необходимо.
Добиться положительного эффекта при помощи брекетов, капп и других стоматологических конструкций не всегда удается. Тогда прибегают к хирургическому вмешательству. Благодаря современным технологиям операции по изменению мезиального прикуса или других челюстных нарушений и выравнивания зубов проходят быстро и с минимальными неудобствами для пациента.
Показания и противопоказания для хирургического исправления прикуса
- присутствует сильная асимметрия лица;
- строение зубных рядов имеет выраженное отклонение от нормы;
- в результате неравномерного распределения нагрузки на верхние и нижние челюсти при употреблении пищи возникает дискомфорт;
- имеются тяжелые нарушения в функционировании речевого аппарата;
- деформируются альвеолярные отростки;
- губы смыкаются не полностью;
- язык расположен атипично в полости рта;
- присутствует деформация черепного свода и врожденные аномалии в развитии челюсти;
- наблюдается дисплазия подбородка;
- произошло тяжелое травмирование лицевого скелета.
- патологическими нарушениями в работе эндокринной, сердечно-сосудистой, центральной нервной и иммунной системы;
- сахарным диабетом;
- инфекционными заболеваниями;
- туберкулезом;
- ВИЧ;
- психическими отклонениями;
- онкологией;
- заболеваниями крови, в том числе нарушением ее свертываемости;
- патологиями костной ткани.
Остеотомия верхней челюсти и нижней имеет возрастные ограничения. Это касается детей и подростков. В юном возрасте операции не проводят, так как еще идет рост челюстей, а прикус не сформирован полностью. Пациентам старше 60 лет оперативное вмешательство может быть противопоказано, но все определяется индивидуальными особенностями человека.
В отношении взрослых именно хирургическое вмешательство является надежным и быстрым способом справиться с проблемой мезиального прикуса и других аналогичных дефектов челюстей. Тем более что такие методы, как ношение брекетов, капп и других стоматологических конструкций усложняют жизнь человеку и часто оказываются бесполезными.
Современная стоматология предлагает несколько вариантов операций по исправлению челюстных проблем в зависимости от сложности дефекта и индивидуальных особенностей:
- Гениопластику. Устраняются эстетические недостатки. В ходе вмешательства подбородочная часть смещается на среднюю линию.
- Остеотомию верхней челюсти. Вместе с челюстью правильно располагают зубы и небо. Для этого осуществляются надрезы над зубами и под глазницами, сама челюсть фиксируется специальными шинами.
- Остеотомию нижней челюсти. Чтобы ее поставить в правильное положение, делают разрез кости за коренными зубами. Удержание челюсти осуществляется при помощи титановых пластин до момента, пока не нарастет костная ткань.
- Сегментарную остеотомию. Позволяет исправить прикус посредством смещения части челюсти вместе с зубами.
Подготовка к операции
Важным этапом до проведения остеотомии является подготовка к ней. Она включает в себя несколько основных стадий, соблюдение которых позволит избежать осложнений при проведении операции и в постоперационный период, а также обеспечит достижение максимального эффекта:
- Сбор анамнеза. Изначально лечащий врач должен быть проинформирован пациентом о наличии любых хронических заболеваний, чтобы скорректировать курс лечения. Ему также важно понимать, что стало причиной неправильного прикуса, является это врожденной или приобретенной аномалией. Плюс ко всему следует сообщить о наличии любых аллергических реакций на медикаменты, так как оперативное вмешательство проводится под анестезией.
- Лечение имеющихся заболеваний. В период инфекционной болезни, того же гриппа, ОРВИ или ангины, применение методов хирургии противопоказано, так как есть риск занесения инфекции.
- Выравнивание зубов. Часто перед остеотомией пациент носит брекеты в течение 8–16 месяцев.
- Компьютерное моделирование. Это позволяет спрогнозировать положение костей и конечный результат, а также все детали предстоящей операции.
- за 8–10 часов до начала вмешательства прекратить прием пищи, чтобы исключить ее попадание в дыхательные пути;
- перед самой операцией нельзя употреблять жидкость;
- запрещается курить и пить алкогольные напитки за 12 часов до оперативного вмешательства;
- с момента выздоровления после ОРЗ должно пройти минимум 2 недели, прежде чем можно будет проводить остеотомию.
Как проходит операция?
Само хирургическое вмешательство, а точнее, его особенности, напрямую зависит от челюсти, которую планируется оперировать:
Период реабилитации
Достаточно тяжелым и длительным периодом после исправления челюсти хирургическим путем является реабилитация. Ее можно разделить на несколько этапов:
- Первые сутки после операционного выравнивания прикуса. На это время для фиксации щек и подбородка пациенту накладывают сдавливающую повязку. Больному запрещают широко открывать рот, чрезмерно усердно жевать и резко сморкаться.
- Первые несколько дней после коррекции. Чтобы предупредить развитие инфекции, назначают курс антибиотиков.
- Весь реабилитационный период. Стоматолог наблюдает за новым формированием прикуса.
- 10–14 дней после хирургической коррекции нижней или верхней челюсти. В этот срок снимают швы и закрепляют резинки на брекеты.
- Три – четыре месяца после остеотомии. Из челюстного аппарата убирают винтовые крепления.
- появление синяков;
- отечность;
- нарушения речи;
- трудности с употреблением пищи;
- онемение в области рассечения, а также губ, подбородка и языка;
- болезненность при открывании рта;
- кровотечение из раны;
- чистка зубов становится проблематичной;
- может повышаться температура.
Все это очень усложняет обычную жизнь человека. Однако эффект, который достигается в результате операции, оправдывает все сопутствующие сложности восстановления верхней или нижней челюсти.
Например, у Анатолия половина лица сделана из силикона: глаз с глазницей и верхняя челюсть легко вынимаются и вместо них на лице остаётся большая дыра, приобретённая во время лечения рака кожи.
Благодаря протезу, мужчина может спокойно выходить на улицу и жить полной жизнью.
Восемь операций под местным наркозом
85-летний Игорь Бачелис пережил рак, но лишился полностью нижней челюсти. Сейчас на её месте протез на магнитах и штифтах.
Пенсионер садится в кресло, дергает за подбородок. В руке у него остается силиконовый кожух, имитирующий кожные покровы. Затем врач раскручивает вживленные в кость винты и извлекает пластиковую челюсть. Там, где еще секунду назад был подбородок, — пустота.
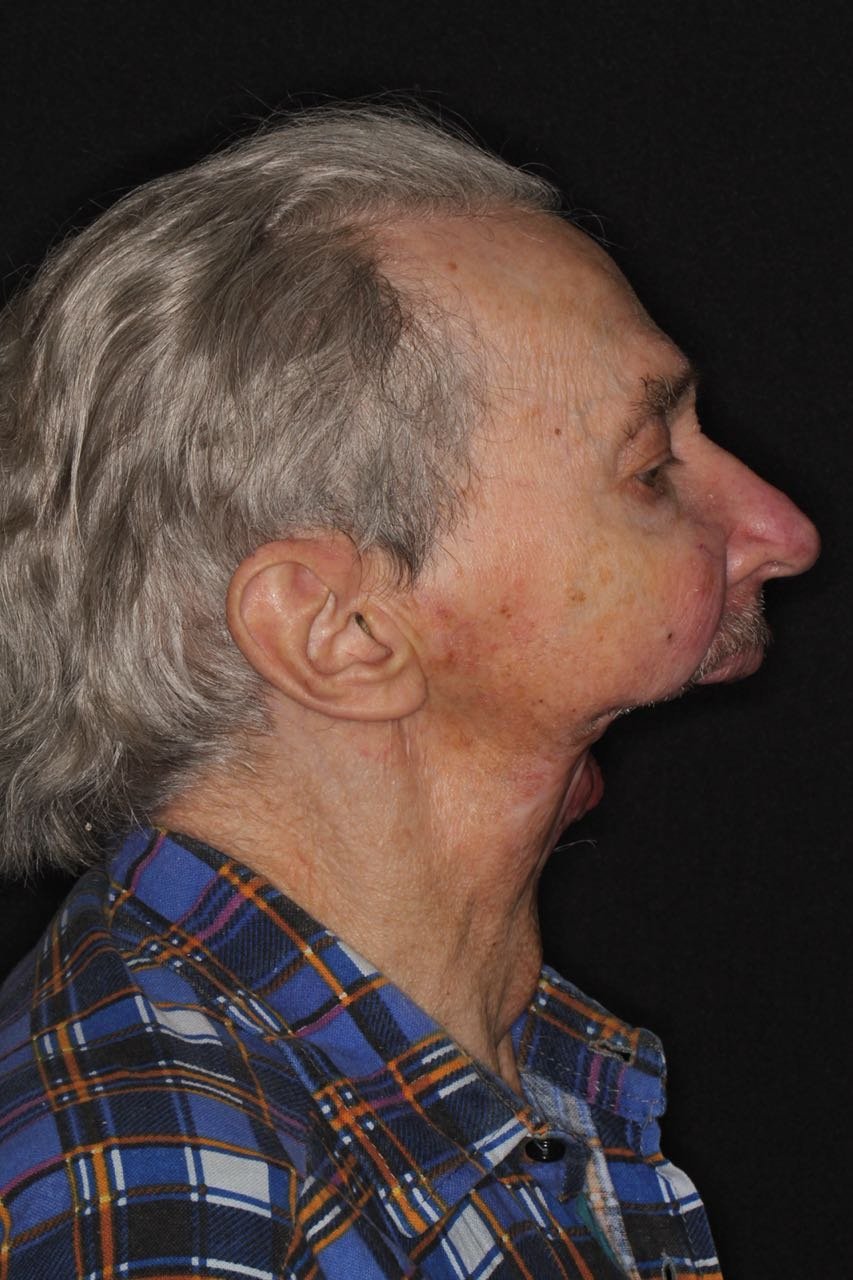
Игорь Бачелис — один из самых сложных пациентов челюстно-лицевого хирурга Давида Назаряна и ортопеда-анапластолога Артавазда Харазяна.
Из-за несвоевременной диагностики рака пришлось удалить большой объем тканей. Пенсионер перенес восемь операций. Причем все под местным наркозом — общий был противопоказан из-за состояния сердечно-сосудистой системы. Потом еще два года фактически был узником в своей квартире — из дома мог выйти, только закутавшись в шарф.

Сам Игорь Александрович после операции разговаривать почти не может: язык ему пришили к небу, иначе он бы просто выпадал изо рта.
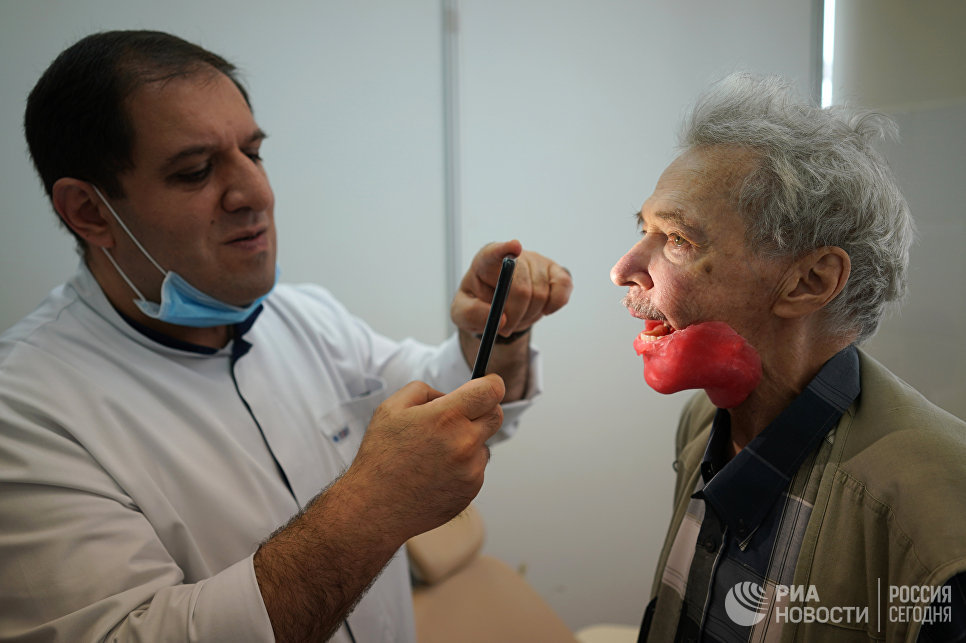
Началось все с головной боли. Игорь Александрович тогда был на даче, к врачам решил не обращаться. Приступы лечил анальгином и цитрамоном. К осени боли стали невыносимыми, в челюсти открылось что-то наподобие свища.
Однако чтобы подтвердить онкологическую природу заболевания, специалистам понадобилось еще полгода.
Стандартный силиконовый протез анапластологи изготавливают за две недели. Однако над челюстью для Игоря Бачелиса специалисты корпят уже больше года. Постоянно корректируют конструкцию, размер. Сейчас пенсионер заново учится глотать желеобразную пищу — за пять лет утратил навык. Мечта врачей — создать механизм, который позволил бы ему пережевывать жесткие продукты.
Ухо на магнитах
Когда человек теряет нос или щеку в результате онкологии, медики стараются воссоздать утраченные части лица за счет тканей пациента.
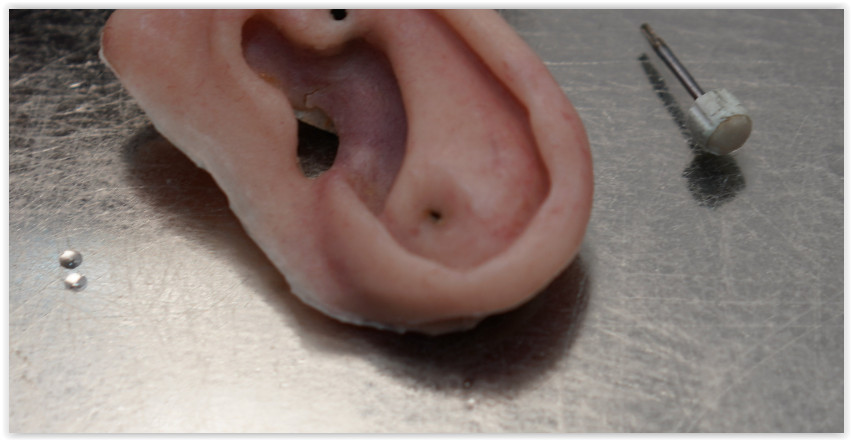
Силиконовое ухо-протез
Ежегодно анапластологи изготавливают десятки силиконовых носов, ушных раковин, орбитальных протезов.
Большинство пациентов приходят после онкологических операций или с врожденными дефектами. Но есть и те, кому лицо изуродовала производственная травма.
На другую упал рекламный щит. Он, будто лезвие, срезал ей нос и губы.
Пока мы разговариваем, в кабинет заходит очередной клиент. У финансового аналитика Алексея (фамилию он просил не указывать) с рождения была недоразвита ушная раковина. Вместо полноценной — лишь крошечный хрящ.
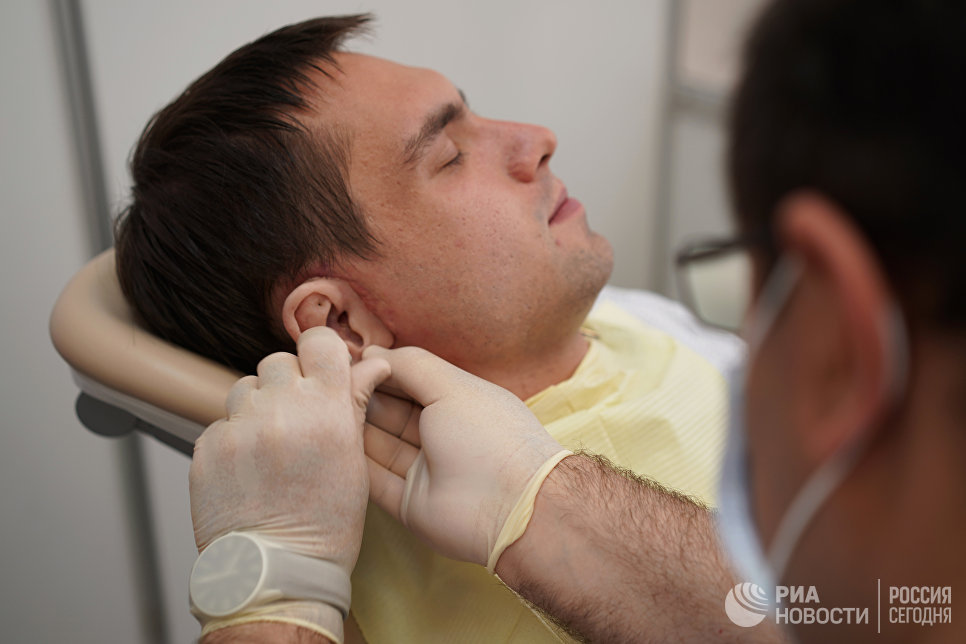
Пациент с врождённым дефектом
Несколько раз Алексею пытались сформировать внешнее ухо при помощи пересадки хряща.
Второе ухо ему сделали уже на штифтах — это уникальная авторская технология, которую разработал Артавазд Харазян.
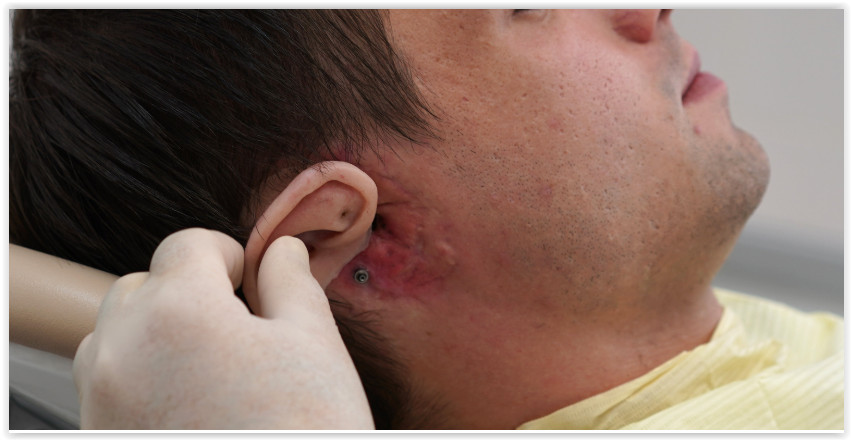
Ушной протез
Основная задача анапластологов — сделать так, чтобы протез нельзя было отличить от живого носа или уха с расстояния полутора метров. Для этого его окрашивают в цвет кожи пациента, детально прорабатывают капилляры, поры. По словам врачей, такие протезы носят многие известные люди. Но благодаря хорошо подобранной оправе очков, маскирующей переход от силикона к коже, никто из посторонних об этом не догадывается.
Сложнее всего, уверяют специалисты, работать с женщинами. Дизайнер-анапластолог Артур Харазян (брат Артавазда Харазяна) вспоминает, как на прием записалась пациентка, которой хирурги удалили почти половину лица вместе с глазом и щекой.
Прежде чем отлить часть лица из силикона, пациенты несколько раз приходят на примерку протеза. Иногда просят переделать.
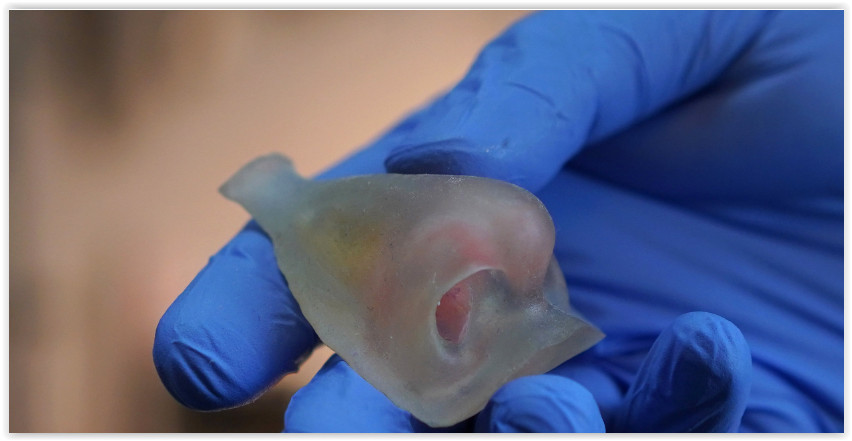
Силиконовый протез носа
Но все же для пациентов предпочтительнее свой, живой нос, нежели силиконовый. Во многих случаях восстановление утраченной части лица возможно из аутотканей.
Челюстно-лицевой и пластический хирург Давид Назарян показывает фото одного из подопечных.
У мужчины полностью отсутствовали нижняя челюсть и подбородок. Он известный художник, раньше часто посещал выставки, лекции. Но после того как из-за рака ему удалили часть лица, на улицу не выходил три года.
Следующее фото, которое показывает доктор, сделано уже после микрохирургической операции. Пока еще на подбородке Сергея (имя изменено) видны рубцы. Но главное — сам подбородок на месте.
И это не силиконовый протез — нижнюю челюсть сформировали из собственной кости Сергея.
Пока Сергей не может жевать твердую пищу — ему еще не поставили зубные протезы. Но после завершающего этапа реконструкции ограничений в еде быть не должно.
Нос со лба
В 29 лет Елена Пихуля едва не лишилась нижней челюсти. В 2016 году она поехала на родину в Запорожье. Внезапно у нее заболел зуб. Стоматолог нашел новообразование, отправил к онкологу. А тот велел срочно ложиться в больницу.
Все этапы предварительно моделировали на компьютере. Благодаря этому появилась возможность вживить в пересаженную кость зубные имплантаты. Сейчас Елена ест все что угодно, а о сложной операции напоминает лишь едва заметный шрам под подбородком.

Пациентка Елена
С помощью микрохирургической техники можно замещать практически любые дефекты лица. Врач показывает еще одно фото. У мужчины на снимке отсутствует кончик носа. Чтобы восполнить этот дефект, ему пересадили лоскут кожи со лба.
Таких несчастных не сто и не двести. Ежегодно в России только операциям в зоне орбиты глаз подвергаются четыре с половиной тысячи человек.
Всего же, по самым скромным подсчетам, в реконструкции лица нуждаются 25 тысяч пациентов.

В реконструкции лица в России нуждаются 25 тысяч человек
Как сообщалось ранее, до конца 2018 года Росздравнадзору поручено провести внеплановые проверки медицинских учреждений, проводящих пластические операции. Подробнее читайте: “Это нельзя объяснить логически”: врач — о новом порядке оказания помощи по пластической хирургии.
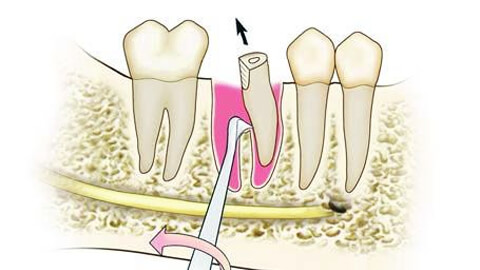
Ампутация корня зуба — хирургическая операция, направленная на сохранение больного зуба при серьезном повреждении его корневой части и невозможности провести эффективное лечение. При таком методе удаляется только пораженная корневая часть, в месте его скола или нарушения тканей, а коронка зуба остается нетронутой.
Показания
Операция проводится при осложненном течении запущенного кариозного процесса, который уже затронул корень зуба. Назначают процедуру в следующих клинических случаях:
- на уровне корня образовались глубокие зубодесневые карманы;
- наблюдаются патологические изменения в структуре корня поврежденного зуба;
- имеет место перфорация корней зуба в ходе некачественно проведенного эндодонтического лечения.
Метод ампутации чаще всего применяется для удаления корней зубов, расположенных на верхней челюсти.
Противопоказания
Противопоказаниями к процедуре являются:
- тяжелые заболевания сосудистой системы и крови,
- сахарный диабет, заболевания нервной системы, острые воспалительные процессы.
- наличие сросшихся корней,
- пожилой возраст,
- непроходимость корневых каналов.
Как проходит процедура
Ампутация корня зуба - это довольно сложная стоматологическая операция, проведение которой возможно только в условиях стоматологической клиники.
На первом этапе стоматолог опрашивает пациента и собирает анамнез. Так как процедура проводится под анестезирующим препаратом, делается предварительный тест на переносимость выбранного анестетика.
Дополнительно, для оценки состояния корня, назначается рентгенография зуба, подлежащего лечению. Если у пациента присутствуют воспалительные процессы в ротовой полости, предварительно проводится их лечение, антисептическая обработка и удаление воспаленных или зараженных тканей.
Процедура удаления корня состоит из нескольких этапов:
- Введение анестезирующего препарата.
- Надрез ткани десны.
- Отслоение десневых тканей для обеспечения доступа к корневой системе зуба.
- Отсечение корня в месте соединения с коронкой, и извлечение его из мягкой ткани.
- Обработка лунки антисептиком и заполнение ее специальным остеопластическим материалом (имитацией костной ткани).
Если лунку после операции не заполнить остеопластическими материалами, то в этом случае полость может зарастать тканями десны, что влечет за собой развитие инфекционных и бактериальных осложнений. На рассеченную десну накладывают швы.
После проведенной операции зуб много лет сохраняет свою функциональность, в большинстве случаев возможно сохранить его без необходимости устанавливать искусственную коронку.
Реабилитационный период
После проведения процедуры пациент может ощущать боль. Снизить ее помогут болеутоляющие препараты, назначенные врачом. Необходимо также строго соблюдать все рекомендации стоматолога, чтобы процесс заживления проходил быстрее, принимать прописанные препараты, тщательно соблюдать гигиену рта. В течение трех суток после операции категорически запрещено полоскать рот.
В первое время после операции можно питаться только мягкими продуктами, стараясь не травмировать поврежденную область. Будет актуальным отказаться от курения табака и употребления алкогольных напитков.
Рекомендуется на несколько дней исключить бани, сауны, не принимать горячих ванн. Если нагревать место проводимой процедуры, может начаться кровотечение. Если это все же случилось, необходимо приложить холодную мокрую ткань или лед, что будет способствовать сужению сосудов и быстро приведет к остановке кровотечения.
Возможные осложнения
Ампутация зубного корня может спровоцировать ряд осложнений, которые выражаются в разных симптомах:
- Повреждение соседних зубов.
- Нарушение целостности мягких тканей.
- Воспалительный процесс.
- Отек мягких тканей.
- Утрата чувствительности прооперированного участка челюсти.
- Повышенная кровоточивость.
В случае нагноения в ране на месте операции, необходимо немедленно обратиться к врачу. В некоторых ситуациях все равно приходится удалять больной зуб, поскольку не всегда удается остановить разрушение зубных тканей изнутри.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Рак челюсти – неприятное и опасное заболевание, которое требует скорейшей терапии. Как показывает статистика, 15 % всех обращений в стоматологию связаны с различными новообразованиями, происходящими из костной ткани. Не все они вызваны развитием раковых клеток. Только 1-2 % являются признаком онкологии. Для данного недуга нет определенного возраста. Развивается рак челюсти как у пожилых людей, так и у младенцев. Лечение заболевания в данном случае имеет множество трудностей, так как в этой зоне располагаются крупные сосуды и нервы. К каждому больному требуется индивидуальный подход.
Почему возникает недуг
Раковые клетки обычно развиваются из губчатого вещества костного мозга, надкостницы, нейрогенных клеток, сосудов и одонтогенных структур. Причины развития данного заболевания до конца еще не изучены. Однако специалисты установили несколько основных факторов, из-за которых развивается рак челюсти:
- Травма хроническая. Сюда относят ушиб, неправильно установленную коронку, пломбу, а также протез, вызывающий постоянное натирание десны.
- Повреждение слизистой полости рта.
- Воспалительный процесс.
- Курение.
- Ионизирующее облучение.
Рак челюсти: симптомы
Как распознать недуг? На начальной стадии рак протекает без каких-либо признаков. Первыми симптомами являются:
- Онемение кожных покровов лица.
- Неприятный запах изо рта, а также гнойные выделения из носа.
- Головная боль.
- Болевые ощущения в области нижней или же верхней челюсти без явной причины.
Подобные симптомы могут быть признаками и других недугов, например, неврита, синусита, гайморита и так далее. Для точной постановки диагноза пациент должен пройти дополнительное обследование. Во многих случаях теряется возможность своевременной терапии рака.
Другие признаки
При саркоме верхней челюсти постепенно возникают и другие симптомы. Пациенты начинают жаловаться на:
- Припухлости в районе щек.
- Боль или онемение в зубах, расположенных в непосредственной близости от новообразования.
- Расшатывание зубов, что является признаком остеопороза.
- Увеличение альвеолярных отростков.
- Искривление челюсти и деформация лица.

Рак челюсти, симптомы которого описаны выше, может очень быстро прогрессировать. В результате развития раковых клеток нередко возникает отек тканей, что в итоге приводит к асимметрии. После этого пациенты начинают жаловаться на сильные боли.
Серьезные последствия
Рак верхней челюсти обычно распространяется и на область глаз. Нередко опухоли начинают прорастать и вызывать следующие последствия:
- Смещение глазного яблока.
- Слезотечение.
- Патологический перелом в области челюсти.
- Носовое кровотечение, рецидивирующее без особых причин.
- Головная боль, отдающая в лобную часть или в виски.
- Болевые ощущения в районе уха. Это явление возникает после вовлечения в процесс тройничного нерва.
Помимо вышеперечисленного, у больного могут наблюдаться мелкие кровоточащие изъязвления, локализующиеся на слизистой оболочке рта, деснах, щеках и прочих мягких тканях. Нередко происходит нарушение размыкания и смыкания челюстей. Это затрудняет употребление пищи. Подобное явление указывает на то, что раковая опухоль распространилась на жевательную и крыловидную мышцу.
Симптомы при раке нижней челюсти
Рак нижней челюсти характеризуется несколько иными признаками. Сюда стоит отнести:
- Боль при пальпации.
- Выпадение и шаткость зубов.
- Дискомфорт и боль при контакте с зубами.
- Неприятный запах изо рта.
- Кровоточащие язвочки на слизистой рта.
- Онемение нижней губы.
Стоит отметить, что раковая опухоль, расположенная в нижней челюсти, развивается достаточно быстро и сопровождается болевым синдромом, а также стремительным метастазированием.

Диагностика патологии
Рак челюсти на ранней стадии диагностировать очень сложно из-за неспецифической симптоматики. Ведь признаки заболевания можно приписать и другим недугам. Диагностика же рака челюсти осуществляется на стадии метастазов. Многих пациентов не настораживают описанные выше симптомы. Помимо этого, заболевание может долго протекать без явных признаков. Это усложняет его диагностику на ранних стадиях.
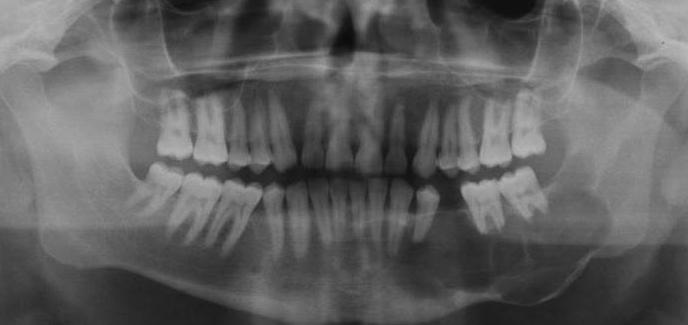
Выявить заболевание позволяет рентген. Если раковые новообразования происходят именно из одонтогенного материала, то такое обследование дает значительно больше информации, чем другие методы. Благодаря рентгенограмме можно выявить деструкцию перегородок и расширение периодонтальных щелей.
Снимки дают возможность увидеть любые изменения: здоровые зубы не соприкасаются с костью, альвеолярный край обладает нечеткими контурами, зона декальцинации распространилась на тело челюсти и так далее.
Определяем недуг по рентгену
Итак, как можно по рентгенограмме выявить рак челюсти? Диагностика данного заболевания - сложный процесс. Рентген позволяет определить наличие патологии по следующим признакам:
- Деструкция кости.
- Разрушение петель губчатого вещества.
- Размытые контуры переходов здоровых костей в область деструкции.
- Переплетающиеся полосы, образовавшиеся в результате слияния нескольких очагов деструкции.
Другие способы диагностики
Помимо рентгена, рак челюсти, фото которого представлено выше, можно диагностировать и другими способами. Пациент должен пройти полное общеклиническое обследование, включающее анализы крови и мочи, флюорографию системы дыхания. Данные исследования позволяют выявить наличие воспалительного процесса в организме, ускорение скорости оседания эритроцитов, а также малокровие. Для исключения метастазов требуется обследование легких.
Нередко для диагностики рака челюсти используют метод компьютерной томографии пазух носа. Это позволяет определить точное расположение онкологических новообразований. Помимо этого, применяется томография и сцинтиграфия. Специалист может назначить такое обследование, как пункционная биопсия лимфатического узла. Этот метод позволяет определить метастазирование.
Самый точный способ диагностики – исследование в условиях лаборатории пораженных тканей. В некоторых случаях требуется трепанация челюсти. Если же опухоль происходит не из кости, то материал могут взять из лунки, образовавшейся после удаления зуба.

Рак челюсти: лечение
Терапия патологи является комплексной. Она включает не только хирургическое вмешательство, но гамма-терапию. Проводятся операции по удалению челюсти. Это может быть экзартикуляция или же резекция. Рак челюсти не лечится химиотерапией, так как она результата не дает.
Для начала больного подвергают гамма-облечению. Оно позволяет значительно уменьшить размеры онкологического новообразования. Спустя три недели осуществляется удаление челюсти. В некоторых случаях требуется более обширное оперирование, которое нередко включает экзентерацию глазницы, лимфаденэктомию и санацию пазух околоносных.
После операции
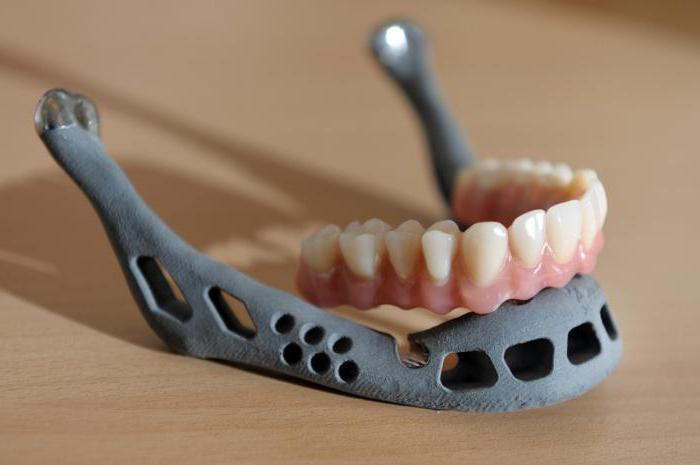
Спустя несколько лет после операции требуется ортопедическая коррекция, которая позволяет скрыть все дефекты. Проводят ее, как правило, с применением различных костных пластин и шин. Подобные процедуры требуют от пациента терпения, так как в некоторых случаях возникает необходимость восстанавливать глотательные и жевательные функции, а также речь.
Стоит отметить, что восстановление нижней челюсти – это очень сложный процесс, который не всегда заканчивается успешно. В подобных ситуациях нередко применяется нержавеющая сталь, тантал, пластмасса для фиксации имплантатов.

Прогноз
Может ли вернуться рак челюсти? Прогноз в данном случае неутешительный, так как рецидив может произойти в течение нескольких лет после операции. Пятилетняя выживаемость при такой патологии составляет не более 30 %. При обнаружении онкологии на поздних стадиях этот показатель значительно сокращается. Процент пятилетней выживаемости в данном случае составляет не более 20 %.
Читайте также:



