Биопсия при опухолях челюсти


Мнение врача
Инженер-радиолог TomoClinic Катерина Гуменюк говорит:
Рак челюстей — новообразование, которое формируется из эпителиальной ткани. Опухоль злокачественного характера может локализоваться на верхней или нижней челюсти.
Рак нижней челюсти является не распространенным заболеванием среди общего числа лицевых опухолей, данный вид онкологии составляет около 17%. Согласно медицинской статистике рак челюсти регистрируется примерно в 2% случаев. В одинаковом процентном соотношении онкологическое заболевание диагностируется у особей мужского и женского пола. Преимущественный возраст поражения пациентов — после 45 лет. Но не исключены случаи развития рака челюстно-лицевой области у младенцев, детей и подростков. Клиническая картина и характер симптомов зависит от места локализации опухоли.
Классификация типов рака челюстей:
- Первичный. Одиночное новообразование, первично диагностируется, развивается и локализуется на верхней или нижней челюсти. К злокачественным новообразованиям этого типа относят остеосаркому, плоскоклеточный ороговевающий рак челюсти.
- Вторичный. Развитие опухоли на челюсти является метастатическим поражением при раке соседних тканей и органов. Наиболее часто метастазы поражают челюсть при раке шеи, головы и гортани. Встречаются случаи, когда причиной развития метастаз в челюсти является опухолевый процесс в молочной железе и почках.

Совокупность видов включает в себя ряд доброкачественных и злокачественных новообразований.
- Амелобластома. Наиболее часто поражает слизистую нижней челюсти, встречается преимущественно в возрасте до 35 лет.
- Одонтома. Встречается у пациентов до 15 лет. При прорезывании постоянных зубов может стать причиной диастемы.
- Остеома. Новообразование локализуется преимущественно на нижней челюсти, нарушает нормальное функционирование и подвижность челюсти.
- Гемангиома. Является распространенным процессом в полости рта, редко развивается конкретно в области челюсти.
- Карцинома. Расположение новообразования на верхней челюсти склонно к распространению на соседние ткани носа, глазницы. В зависимости от степени поражения тканей возникает определенная симптоматика.
- Остеогенные саркомы. Злокачественные опухоли, в одинаковом соотношении развиваются на верхней и нижней челюсти. Отличаются быстрым и агрессивным ростом, склонны к развитию метастазов в отдаленных органах (легкие, почки, головной мозг).
Симптомы рака нижних и верхних челюстей
Развитие симптомов онкологического поражения зависит от особенностей места локализации опухоли. Исходя из разнообразия симптомов, диагностировать болезнь могут стоматолог, офтальмолог, отоларинголог и хирург-онколог.
- Заложенность носа (при формировании опухоли из эпителия гайморового синуса)
- Сложности с дыханием через нос
- Возникновение слизистых выделений со сгустками крови
- Сильные головные боли (дискомфорт практически не устраняется после приема обезболивающих препаратов)
- Онемение кожи в области глаз
- Расшатывание зубов
- Возникновение слезотечения из глаз
- Сильная зубная боль
- Затруднение с мимикой
- Неприятный запах изо рта
- Резкая потеря веса
- Потеря аппетита
- Развитие ран в ротовой полости, которые кровоточат
- Проблемы со смыканием челюстей
- Развитие экзофтальма (встречается на поздней стадии развития рака)
- Признаки неврологического расстройства
Развитие опухолей на слизистой ткани челюсти формирует крупное новообразование, что приводит к заметным дефектам и асимметрии лица.
Причины развития рака челюстей
- Хронический воспалительный процесс слизистой верхнечелюстной пазухи
- Механические повреждения слизистой оболочки
- Длительное курение
- Употребление жевательного табака
- Неблагоприятные условия труда (постоянный контакт с канцерогенными химическими веществами)
- Проживание в условиях неблагоприятной экологии
- Отсутствие сбалансированного питания (употребление слишком острой, жирной и жареной пищи)
- Метастатическое поражение верхней и нижней челюсти вследствие развития рака в других органах
Диагностика рака челюстей
Рак верхней челюсти редко диагностируется именно врачом-онкологом. Как правило, первыми заподозрить онкологический процесс могут стоматолог, к которому обращаются при боли в зубах, офтальмолог (с жалобами на падение зрения) или отоларинголог. После консультации профессионалов назначается ряд диагностических процедур.
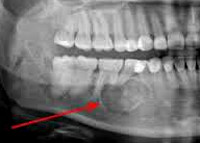
- Рентгенография. На рентгене видны изменения тканей, возникает возможность оценить степень дефектов. Для точности процедура может проводиться в разных проекциях.
- Риноскопия. Исследование носовой полости. Назначается врачом для определения степени поражения и распространения опухолевого процесса.
- Сцинтиграфия. Метод радионуклидного исследования, помогает определить степень поражения костной ткани и обнаружить отдаленные метастазы.
- Компьютерная томография. Один из наиболее информативных методов исследования при раке челюсти. Послойное сканирование исследуемой области в трехмерной проекции позволяет точно определить наличие, месторасположение и распространение опухоли. Также можно проводить диагностику челюстей на МРТ.
- Биопсия. Взятие образцов тканей проводится с целью окончательного подтверждения или опровержения диагноза. Для биопсии узла используют тонкую иглу. Исследование является болезненной процедурой и проводится под местной анестезией.

Лечение рака челюстей
Лечение рака челюстей предусматривает комбинированную терапию. Как правило, могут быть использованы традиционные методы лечения: хирургическое, химиотерапия и лучевая терапия. Метод или комплекс способов лечения разрабатываются командой врачей в зависимости от степени поражения, стадии рака и общего состояния здоровья пациента.
Хирургические лечение предусматривает частичное удаление тканей, пораженных опухолевым процессом или операцию. В зависимости от количества удаленного материала в стоматологии могут быть изготовлены протезы. При распространении и прорастании онкологического процесса в кости черепа назначается терапия с применением гамма лучей. Оперативное вмешательство может проводится на любой стадии, особенно эффективно в комплексе с лучевой терапией или химиотерапией.
Химиотерапия — метод лечения рака челюстей, при котором показан прием лекарственных препаратов, замедляющих рост раковых клеток. Количество курсов химиотерапии и расчет дозировки препаратов проводится опытными врачами в зависимости от результатов операции, стадии и степени поражения.

Инновационные решения в TomoClinic
В каждом индивидуальном случае собирается консилиум специалистов смежных специальностей для совместной разработки плана лечения. За счет инновационной системы TomoTherapy HD, диагностического комплекса Toshiba Medical Systems и линейного ускорителя Elekta Synergy удается добиться положительных результатов лечения и благоприятного прогноза для пациента. На сайте можно ознакомиться со всей интересующей информацией, задать вопрос и прочитать отзывы наших пациентов.
Лечение лучевой терапией
Лучевая терапия — современный метод лечения рака челюстей. Лучевая терапия может быть назначена как самостоятельный способ лечения, так и в комплексе с оперативным вмешательством. Пучки ионизирующего излучения четко направляются на место локализации опухоли, разрушая раковые клетки. Прицельное воздействие позволяет защитить соседние ткани от повреждения. Именно лучевая терапия может назначаться пациентам с неоперабельными опухолями в качестве паллиативной терапии при раке челюстей.
Осложнения при раке челюстей зависят от степени распространения опухолевого процесса. Основным является экзофтальм — патологическое выпячивание одного или обоих глазных яблок. Тяжелые последствия возникают при операции во время лечения рака. Удаление большого объема костной ткани челюсти требует реконструктивной операции для возвращения пациента к нормальному образу жизни.
- Курения и жевания табака
- Злоупотребления спиртными напитками (спирт оказывает раздражающее воздействие на слизистую оболочку, а также имеет в составе токсические вещества)
- Поддерживать сбалансированное питание. Вредные и слишком пряные продукты оказывают раздражение слизистой и могут стать причиной развития рака челюсти. Также отказ от жирного, жареного и острого улучшит здоровье и общее состояние пациента, поможет избавиться от лишнего веса.
- Профилактические осмотры. Каждые полгода необходимо проходить профилактическое обследование у врача. Посещение стоматолога, отоларинголога и офтальмолога поможет своевременно обнаружить злокачественный процесс и начать лечение.
- Иммунотерапия. По согласованию с врачом рекомендовано провести иммунограмму, чтобы определить иммунные нарушения и начать восстановительную терапию.
- Активный образ жизни и положительные эмоции. Физические занятия благотворительно влияют на здоровье пациента, защищая от развития опасных заболеваний.
- Гигиена полости рта. Важно не только регулярно очищать зубы и ротовую полость, а также правильно выполнять манипуляции. Постоянные механические повреждения слизистой оболочки щек и десен могут привести к развитию рака челюстей.
Цена лечения рака челюстей в TomoClinic
Цена лечения в медицинском центре TomoClinic зависит от стадии, формы и типа болезни. Также на стоимость терапии влияет количество проведенных курсов лечения.
В клинике работают специалисты с многолетним опытом лечения пациентов с онкологией. Для борьбы с раком челюстей используется химиотерапия и лучевая терапия. Благодаря современному медицинскому оборудованию пучки ионизирующего излучения прицельно воздействуют на зону поражения и не повреждают окружающие ткани.
Для лечения рака челюстей применяются традиционные методы, среди которых: хирургическое вмешательство, химиотерапия и лучевая терапия. Особенно эффективным является комбинированное лечение. Выбор подходящего метода лечения определяется лечащим врачом после комплексного обследования.
Протоколы лечения
Для ознакомления с международными протоколами лечения от организаций ESMO и NCCN вы можете пройти по ссылке (зарегистрироваться, скачать PDF-файл) и узнать более детальную информацию о терапии рака челюсти:
Какие стадии рака челюстей?
В медицине выделяют 4 стадии рака челюстей:
- Первая стадия. Наблюдается поражение одной части челюсти, изменения кости отсутствуют, метастазы не наблюдаются.
- Вторая стадия. Поражены обе части органа, наблюдается одиночный метастаз.
- Третья стадия рака. Опухолевый процесс выходит за грани двух частей органа, обнаруживаются более 2 метастазов.
- Четвертая стадия. Обнаруживаются соединенные метастазами ткани.
Морфологическое испытание
Л.Д. Шабад (1967) различает четыре стадии в развитии злокачественной опухоли.
- Неравномерная диффузная гиперплазия.
- Очаговые разрастания (гипертрофия) на фоне диффузной гиперплазии из мультицентрических зачатков.
- Образование узла очаговых пролифератов, отграниченного через окружающих тканей (доброкачественная опухоль).
- Малигнизация (метаплазия).
В процессе прижизненного морфологического исследования подозреваемых в наличии новообразования тканей проводится:
- цитологическая диагностика (исследование клеточного состава патологического материала);
- патогистологическая диагностика биоптата (методом исследования тканевого среза).
Около морфологическом исследовании с диагностической целью используется биопсия – метод получения ткани живого организма. Она производится, в частности для:
- подтверждения диагноза и степени дифференцировки клеточного состава злокачественной опухоли; – верификации морфологической структуры опухоли;
- выбора плана лечения с учетом полученных данных о гистологическом строении опухоли.

Биопсию выполняют скальпелем или специальным инструментом ради взятия материала через свищевой ход, углубление носа, лунку зуба. Существует несколько способов диагностических биопсий. Эксиизионная биопсия – иссечение всей опухоли; используется при небольших опухолях. Инцизионная биопсия — иссечение участка опухолевой ткани для границе ее со здоровой тканью при нарушении целостности кожных покровов и слизистой оболочки полости рта. Пункционная биопсия используется при глубоко располагающихся опухолях с сохраненной целостностью слизистой оболочки полости рта и кожи. Трепанобиопсия проводиться присутствие наличии опухоли в кости.
Цитологическое исследование
При цитологическом исследовании используют шпалеры методов. Мазки-отпечатки делают при язвенных формах новообразования путем непосредственного контакта предметного стекла с опухолью. Соскоб берут (с через скальпеля или гладилки) с поверхности опухоли и переносят материал для предметное стекло. Исследуют смыв и промывные воды с поверхности органа, например, с верхнечелюстной пазухи; Применяют также аспирационный метод. С этой целью материал получают из опухоли, недоступной осмотру (примерно, ВЧП, регионарные лимфатические узлы) путем пункции с аспирацией содержимого. Иглой в 5-8 см с просветом в 1 мм проникают в опухоль с через пункции ВЧП через нижний носовой ход. содержание иглы помещают на предметное стекло и делают на нем мазки. коль жидкости в пунктате достаточно, ее центрифугируют и из осадка готовят мазки. Если извлекают столбик опухолевой ткани, ее используют чтобы патогистологического исследования. Материал, полученный любым из вышеперечисленных методов, размещают в виде тонкого мазка не менее чем на трех предметных обезжиренных стеклах.
Пробное диагностическое вскрытие
Диагностическое вскрытие верхнечелюстной пазухи производят в случае, если все прочие диагностические приемы и методы исчерпаны, а диагноз остается неясным. При операции соблюдают воззрение абластики. Применяют электро- и термокоагуляционные аппараты. При вскрытии верхнечелюстной пазухи рекомендуется перфорационное отверстие учинять в области не собачей ямки, а скулоальвеолярного гребня в проекции верхушек корней первого моляра. Радионуклидное исследование – это прижизненная визуализация патологического очага. Оно возможно благодаря способности радиофармацевтических препаратов (РФП) избирательно накапливаться в органах и тканях. Метод широко используется чтобы диагностики метастатического поражения регионарных лимфатических узлов (радиоактивный технеций – негативная сцинтигра-фия; радиоактивный галлий цитрат – позитивная сцинтиграфия).
Эндоскопия в челюстно-лицевой хирургии применяется в случае подозрения наличия новообразования в придаточных пазухах носа.
Рентгенодиагностика в настоящее время представляет собой вспомогательный метод исследования, позволяющий:
- выявить наличие разве отсутствие опухолевого роста и установить исходную локализацию опухоли;
- установить степень распространенности процесса; оценить эффективность проведенного лечения;
- кстати выявить рецидив заболевания.
При рентгенографическом обследовании челюстей используют:
- обзорную рентгенограмму;
- рентгенографию черепа в носо-подбородочной проекции;
- рентгенографию придаточных пазух носа в лобно-носовой проекции;
- рентгенограммы фронтального отдела (через клыка до клыка);
- рентгенографию боковых отделов (область третьего нижнего моляра и задние отделы ветви);
- рентгенограммы боковых отделов (задняя проекция) – находит изображение язычная и щечная кортикальные пластинки нижней челюсти, часть ветви и задние отделы полости рта;
- ортопантомографию; – контрастную рентгенографию или томографию верхнечелюстной пазухи;
- томографию черепа.
Победа рентгенодиагностики зависит от правильно проведенного анализа полученной рентгенологической картины. Рентгенологическими признаками злокачественных опухолей челюстных костей являются:
- интенсивное разрушение кости;
- нечеткость границ;
- неровность контуров (подобно бы изъедены);
- неправильная форма дефекта костной ткани;
- нарушение рисунка костной ткани.
В кости лицевого скелета чаще метастазируют рак легкого, молочной, щитовидной и предстательной желез. Метастазы в челюстях чаще носят литический вид, образуют округлые или овальные очаги деструкции костной ткани различной величины. При этом контуры зон остеолиза неровные, однако четкие; при больших метастатических очагах кортикальный слой может истончаться. Остеобластические метастазы встречаются в костях лицевого скелета обычно быть раке предстательной железы и имеют вид очагов бесструктурной плотной костной ткани. Для различных сообразно патологоанатомической картине новообразований характерны определенные рентгенологические симптомы и их сочетания (рентгенологическая семиотика). Утолщение кости — это образование дополнительного костного вещества в результате реакции надкостницы. Данный знак проявляется при остеогенной саркоме, ретикулосаркоме, саркоме Юинга, при периферически располагающихся остеомах. Вздутие кости обусловлено внутрикостно развивающимся патологическим процессом, вызывающим удвоение объема кости с уменьшением количества костной ткани в единице объема. Этот симптом имеет станица при кистах челюстей, амелобластоме, остеобластокластоме, фиброзной дисплазии, при миксоме. знак разряжения кости обусловливается остеопорозом, деструкцией, остеолизисом.

Биопсия опухоли относится к современным методам исследования. Позволяет выявить злокачественные новообразования, практически, на любой стадии их развития.
Это важно, поскольку на данный момент онкологические заболевания относятся к основным причинам смерти во всем мире. Согласно официальной статистике Всемирной организации здоровья, за 2018 год от злокачественных новообразований умерло около 9.6 миллионов человек.
При этом, около семидесяти процентов смертей от злокачественных новообразований связаны с поздними обращениями к врачу и низким уровнем профилактической диагностики.
Исследования взятого биоматериала могут выполняться с помощью иммуногистохимических, цитологических, иммунологических и т.д. методов.
Что такое биопсия опухоли
После забора клеточного или тканевого биологического материала, проводится его последующее гистологическое или цитологическое исследование под микроскопом.
На данный момент биопсия является обязательным методом исследования при подозрении на злокачественные новообразования.
Проведение биопсии опухолей позволяет с высокой точностью:
- установить этиологию опухоли,
- оценить ее клеточный состав,
- составить прогноз заболевания,
- определиться с тактикой лечения и т.д.
В связи с этим, биопсия опухолей относится также и к важнейшим профилактическим противораковым мероприятиям.
Для чего проводится биопсия опухоли
При диагностической биопсии проводится забор части ткани опухоли. В дальнейшем проводится исследование полученного биоптата.
В случае, если метод применяется с терапевтической целью, во время эндоскопического вмешательства проводится полное удаление опухоли. После проведения оперативного вмешательства ткани удаленного новообразования также отправляются на исследование.
Данный тип исследования проводится в случае, если во время оперативного вмешательства было обнаружено подозрительное новообразование, полип, язвенное поражение слизистой неуточненной этиологии и т.д. В таком случае, из подозрительного участка берется образец тканей, который исследуется под микроскопом.
Все злокачественные опухоли обладают рядом специфических особенностей, отличающих их от доброкачественных новообразований.
К таким признакам относят:
- Автономный и неконтролируемый рост. У злокачественных клеток, в отличие от обычных клеток организма отсутствует лимит деления, после которого они разрушаются. Также в злокачественной опухоли происходит постоянный бесконтрольный рост клеток, для которого требуется хорошее кровоснабжение, в результате чего, злокачественные опухоли всегда хорошо васкуляризированы (в пораженных тканях начинают прорастать новые сосуды);
- Злокачественные клетки всегда имеют атипичное строение, а процессы метаболизма в них упрощены и протекают быстрее, что способствует быстрому росту опухоли;
- Наследуемость атипичных изменений – клетки, образующиеся в результате деления злокачественной клетки также атипичны;
- Быстрый рост;
- Разрушение соседних тканей, прорастание в органы и т.д.;
- Способность к образованию метастатических очагов и рецидивирующему течению (повторное появление опухоли после ее удаления);
- Системное воздействие опухоли на организм (нарушение функции пораженного органа, снижение иммунитета, интоксикация и т.д.)
Также необходимо отметь, что при своевременном выявлении опухоли прогноз на лечение, как правило, благоприятный.
В связи с этим, своевременная диагностика заболевания играет важнейшую роль для дальнейшей выживаемости пациента. Проведение биопсии опухоли позволяет уже на самых ранних стадиях установить диагноз и определиться с методом лечения опухоли.
Данный метод диагностики отличается наибольшей чувствительностью, специфичностью, информативностью и точностью.
Как делается биопсия опухоли

Решение о том, как будет делаться биопсия опухоли (какой метод забора биологического материала будет использоваться) принимается лечащим врачом.
Тип проводимой биопсии будет зависть от локализации патологического процесса и цели исследования (дифференциальная диагностика, уточнение диагноза, прогноз заболевания, определение чувствительности к различным методам лечения и т д.).
- для оценки риска развития рака шейки матки используют цитологическое исследование мазка-отпечатка;
- для дифференциальной диагностики этиологии узлов в щитовидной железе (доброкачественные или злокачественные) выполняют гистологическое исследование материала, полученного при тонкоигольной аспирационной биопсии;
- при необходимости оценить чувствительность опухолевых тканей к гормональной терапии, химиотерапии и т.д. проводится иммуногистохимическое исследование биоптата и т.д.
Целесообразность и необходимость проведения повторных биопсий злокачественных опухолей оценивается онкологом.
Это связано с тем, что травматизация опухоли при частых биопсиях может спровоцировать ее более быстрый рост или распространение метастаз. Выполнение рентгеновского облучения перед биопсией позволяет свести эти риски к минимуму.
Что показывает биопсия опухоли
Проведение биопсии позволяет получить клеточный или тканевый материал для дальнейшего лабораторного исследования.
За счет этого, проведение биопсии опухоли позволяет:
- точно установить диагноз и провести дифференциальную диагностику между опухолями доброкачественной и злокачественной этиологии;
- установить стадию злокачественного новообразования;
- определить клеточный состав опухоли;
- составить прогноз на лечение и определиться с методом терапии;
- оценить эффективность проводимого лечения;
- выявить источник метастаз (определение источника метастаз при помощи биопсии играет важную роль при злокачественных новообразованиях малых размеров, которые трудно визуализируются при помощи рентгенографического, ультразвукового исследования, МРТ и т.д.);
- определить темп роста злокачественного новообразования;
- оценить тенденцию опухоли к образованию множественных метастатических очагов;
- оценить злокачественный потенциал опухоли (оценка риска озлокачествления доброкачественного новообразования);
- определить чувствительность опухоли к различным методам воздействия (гормональная, лучевая, химиотерапия) и т.д.

Под гистологическим исследованием подразумевают изучение под микроскопом материала, полученного при помощи пункционной биопсии, трепан-биопсии и т.д.
Для этого полученный биоптат опухоли обезвоживается и делается жирорастворимым. После предварительной обработки биологического материала его погружают в парафиновые блоки (материал погружается в специальные формочки для пропитки тканей парафином).
После застывания полученного образца, при помощи специальных микротомов с вмонтированными лезвиями выполняются срезы и снимаются слои толщиной от трех микрометров.
Полученные срезы закрепляются на предметных стеклах и подготавливают к окрашиванию. Для этого из биологического материала удаляется парафин и жиры, а затем ткани пропитываются этанолом.
После этого их окрашивают специальными красителями, что позволяет значительно улучшить видимость под микроскопом клеток, внутриклеточных структур, межклеточных веществ и т.д.
Обработанные красителем образцы изучаются патологоанатомом, гистологом и т.д. под микроскопом. После этого он составляет протокол исследования (заключение с окончательным диагнозом, прогнозом и т.д.), которое отправляется врачу, выдавшему пациенту направление на биопсию опухоли.
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных – комбинированное (лучевая терапия и операция).
МКБ-10

- Причины
- Классификация
- Симптомы опухолей челюстей
- Доброкачественные одонтогенные опухоли челюстей
- Доброкачественные неодонтогенные опухоли челюстей
- Злокачественные опухоли челюстей
- Диагностика
- Лечение опухолей челюстей
- Прогноз
- Цены на лечение
Общие сведения
Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.

Причины
Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов – лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Классификация
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Амелобластома – наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация – на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома – доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации – нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
Диагностика
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей – хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
Прогноз
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Читайте также:


