Жить здорово разрыв связок
Основной особенностью плеча в отличие от других структур опорно-двигательной системы является достаточно высокая амплитуда и возможность движений в любых направлениях.
Основной особенностью плеча в отличие от других структур опорно-двигательной системы является достаточно высокая амплитуда и возможность движений в любых направлениях.
- Недорого прием травматолога-ортопеда, к.м.н. от 4000 рублей
- Срочно Быстрая запись на прием в день обращения
- Близко 12 минут от метро Фонвизинская и Улица Милашенкова
- Удобно Индивидуальный прием по предварительной записи
Растяжением называют частичный разрыв связки. При полном разрыве появляется симптом нижнего или верхнего выдвижного ящика. Окончательный диагноз помогает установить МРТ или артроскопия.
Переломы костей бывают разными. Но разрыв связок, вполне возможно, хуже закрытого перелома без смещения. Потому что восстановление продолжается гораздо дольше. Практически всегда при разрыве связок колена необходима операция, в то время как пациентов с переломами обычно ведут консервативно.
Разрывы связок заживают несколько недель, иногда несколько месяцев. При полном разрыве они зачастую вообще не срастаются.
Причиной чаще всего становится удар в колено или подворот ноги. Травмы передней крестообразной связки обычно получают спортсмены, задняя чаще травмируется в результате ДТП. Разрывы любых связок опасны, так как колено теряет стабильность. В будущем возможно развитие дегенеративно-дистрофических процессов.
Механизм развития
Плечевой сустав имеет достаточно сложное строение. Он состоит из суставной впадины, образованной отростками лопатки и ключицы. В ней находится головка плечевой кости, имеющая шарообразную форму, что обеспечивает высокий объем движений рукой в различных плоскостях.
Стабильность сустава достигается за счет наличия хрящевых губ, локализующихся по краю суставной впадины, соединительнотканной капсулы, связочного аппарата, а также вращательной манжеты, образованной мышцами (надостная, подостная, подлопаточная, малая круглая мышца).
При чрезмерном механическом воздействии с резким отведением руки, ее разгибанием может происходить повреждение соединительнотканных структур различной степени выраженности. Это также является частой причиной сопутствующего вывиха плеча, сопровождающегося смещением головки плечевой кости относительно суставной впадины.
Причины
Повреждение структур связочного аппарата плеча является результатом влияния разных провоцирующих факторов. В их числе:
- Острая травма вследствие падения на вытянутую руку, внезапного и выраженного отведения верхней конечности кзади, непосредственного механического удара в плечо.
- Систематическая микротравматизация соединительнотканных структур, имеющая место при выполнении движений в суставе с поднятой вверх рукой. Данная причина часто реализуется у спортсменов (люди, занимающиеся теннисом, волейболом, баскетболом, метанием копья, толканием ядра) и может являться причиной преждевременного окончания спортивной карьеры. Также у представителей некоторых профессий значительно повышается риск повреждения связок плеча (учителя, маляры, штукатуры).
- Врожденное ослабление волокон соединительной ткани, приводящее к повреждению связок даже при обычных нагрузках на плечевой сустав.
- Дегенеративно-дистрофические процессы в структурах опорно-двигательной системы, затрагивающие хрящевую и соединительную ткань. Они становятся причиной повреждения связок у лиц пожилого возраста.
- Воспалительная реакция в суставе, развивающаяся по разным причинам. Обычно это инфекционный фактор, сбои в работе иммунитета с образованием антител к собственным тканям, систематическое переохлаждение. Воспаление приводит к ослаблению связок.

Выяснение причин травматического или патологического поражения связочного аппарата врачом необходимо для последующего назначения наиболее эффективного лечения, а также мероприятий, направленных на профилактику их повторного развития.
Классификация
Разделение травматизации связок плечевого сустава на виды выполняется по нескольким принципам. Исходя из степени повреждения, выделяется:
- Частичный разрыв связок плеча – повреждение затрагивает только отдельные соединительнотканные волокна, оно не распространяется на всю толщину связки. Его целостность не нарушается.
- Полный разрыв – затрагивает все волокна и распространяется на всю толщину сухожилия или связки с нарушением его общей структуры.
По локализации травмы, а также количества вовлеченных в патологический процесс связок, выделяются:
- Разрыв связок акромиально-ключичного сочленения плеча.
- Травматизация мускулатуры и сухожилий вращательной манжеты.
- Нарушение целостности сухожилия двуглавой мышцы плеча (бицепс).
Отдельно выделяется изолированное повреждение одной связки или сочетанное нарушение целостности нескольких структур плеча, включая суставные поверхности костей. В зависимости от группы факторов, спровоцировавших данное патологическое состояние, выделяется травматический и патологический (результат дегенеративно-дистрофического, воспалительного процесса или врожденного ослабления соединительнотканных волокон) разрыв связок.
Симптомы
Повреждение связочного аппарата плеча характеризуется появлением клинических симптомов, к которым относятся:
- Боль в области травматизации. У разных пациентов имеет разную интенсивность. Сразу после перенесенной травмы болевые ощущения являются острыми, интенсивными. В случае постепенного патологического повреждения связочного аппарата боль нарастает постепенно в течение достаточно длительного периода времени. Усиление болевого синдрома провоцирует любое движение рукой.
- Нарушение функции плеча, сопровождающееся ограничением его подвижности.
- Появление признаков развития воспалительной реакции, которые включают покраснение (гиперемия) кожи, локальное повышение температуры (кожа становится горячей на ощупь), отек мягких тканей с их увеличением в объеме.

Выраженное повреждение связок и сухожилий нередко сопровождается вывихом плеча. Как результат, значительно снижается подвижность. Попытка пассивного движения верхней конечности сопровождается пружинящим сопротивлением, а само плечо становится деформированным.
Диагностика
С целью определения расположения и тяжести разрыва врач назначает дополнительное исследование. Оно включает использование несколько современных методик визуализации внутренних структур плечевого сустава, к которым относятся рентгенография, КТ, МРТ, УЗИ, артроскопия.
Выбор основных методов исследования осуществляется врачом на основе результатов клинического обследования (сбор анамнеза, осмотр сустава, пальпация тканей), а также в соответствии с техническими возможностями диагностического отделения медицинского учреждения. На основании проведенного объективного исследования диагностируется разрыв связок плеча. Как вылечить патологическое состояние врач определяет на основании анализа результатов всех методов диагностики.
Рентгенография
МРТ и КТ
Компьютерная или магнитно-резонансная томография представляет собой послойное сканирование тканей. При этом используются гамма-лучи или ядерно-магнитный резонанс.
Данные методики обладают высокой разрешающей способностью и позволяют визуализировать минимальные изменения во внутренних структурах плеча. Они оказывают меньшую лучевую нагрузку на организм пациента и применяются в случае необходимости определения малейших патологических изменений.
Ультразвуковое исследование
Артроскопия

Инвазивная диагностическая методика, суть которой заключается во введении в полость плечевого сустава тонкой трубки с видеокамерой и освещением (артроскоп), называется артроскопия. Во время выполнения данной процедуры врач имеет возможность на экране монитора оценить состояние внутренних структур, а также определить степень выраженности и локализацию повреждений. При необходимости под визуальным контролем врач может вводить в полость сустава специальный микроинструментарий и проводить лечебные манипуляции.
Как лечить разрыв связок плеча?
После установления врачом диагноза разрыв связок плеча, лечение назначается комплексное. Оно предполагает ряд направлений терапевтических методик, а именно консервативное лечение, проведение хирургического вмешательства с последующим обязательным назначением реабилитационных мероприятий.
Объем терапевтических мероприятий, необходимость выполнения операции определяется врачом индивидуально для каждого пациента, в зависимости от степени выраженности, характера и локализации нарушения анатомической целостности структур связочного аппарата плеча.
Консервативная терапия
Лечение без операции применяется при частичном разрыве соединительнотканных волокон связок. Оно предполагает использование нестероидных анальгетиков (диклофенак, кетопрофен, ибупрофен), витаминных препаратов, глюкозамина и хондроитина. Также для лучшего восстановления частичного нарушения анатомической целостности врачом назначаются различные физиотерапевтические процедуры (озокерит, грязевые ванны, магнитотерапия, электрофорез с лекарственными средствами).
Хирургическое вмешательство

Операция на плечо при разрыве связок назначается врачом при полном разрыве соединительнотканных волокон либо при сочетанном травмировании. Хирургическое вмешательство выполняется полномасштабное или малоинвазивное.
В современных ортопедических центрах предпочтение отдается артроскопии. Эта методика отличается небольшой травматизацией тканей, ведь для введения артроскопа и микроинструментария требуется выполнение минимальных разрезов.
Это преимущество значительно улучшает переносимость послеоперационного периода, ускоряет сроки реабилитации, а также сводит к минимуму риск возникновения осложнений. Самые частые из них – массивное кровотечение или развитие неспецифического инфекционного процесса.
Операция открытым доступом проводится при необходимости выполнения объемных манипуляций, а также имплантации.
Разрыв связок плеча – восстановление
После курса консервативной терапии или проведения хирургического вмешательства назначается курс реабилитационных мероприятий. После операции применяются лекарственные средства для профилактики осложнений (антибиотики, кровоостанавливающие препараты), снижения выраженности боли и воспаления (НПВС), а также обеспечивается покой для плечевого сустава.
Дальнейшее восстановление после разрыва связок плеча предполагает специальные тренировки с постепенным наращиванием амплитуды движений в суставе и функциональной нагрузки. Это дает возможность для полноценной адаптации восстановленных связок к нагрузкам, а также их полного восстановления.
Прогноз
Прогноз в отношении восстановления функционального состояния плеча после разрыва связок зависит от характера, степени выраженности, локализации повреждений, а также от возраста и общего состояния человека.
Значительное влияние на последующий прогноз оказывает своевременность диагностики, выбор наиболее эффективного лечения, а также полноты проведения реабилитационных мероприятий. В медицинских клиниках при помощи современных методик диагностики и лечения данного патологического состояния удается достичь благоприятного исхода.
Разрывы связок, сухожилий, фасций, мышц.
Разрывы фасций, связок, мышц и сухожилий часто сопровождаются переломами костей и вывихами суставов, но могут быть и без них. Повреждение тканей с частичным сохранением их целостности (в ряде случаев и функций) называется растяжением. Наиболее часто встречается именно такое повреждение суставных связок.
Происхождение данного вида травмы напрямую связано с действием двух разнонаправленных сил или одной существенной силы, действующей в одном направлении. Как правило, данный вид травмы встречается при падении (бытовая или производственная травма), поднятии тяжести (бытовая или спортивная травма) или быстром беге (в основном – спортивная травма). Лечение практически такое же, как и при ушибе мягких тканей.
Если действующая на организм извне механическая сила превышает естественную сопротивляемость тканей, то происходит разрыв связок, фасций, мышц, сухожилий, нервов и др.
Разрыв связок происходит при травме суставов, сопровождается нарушением их функций. Признаками разрыва суставных связок являются выраженный болевой синдром, существенное ограничение (до невозможности) движения в травмированном суставе, наличие кровоизлияния в мягкие ткани в месте повреждения.
При истечении крови в суставную полость коленного сустава надколенник приподнимается над поверхностью ноги, при незначительном пальпаторном исследовании ощущается колебание жидкости под ним, а при отпускании надколенника прослушивается, как он ударяется о подлежащие кости или вновь поднимается.
Данный признак получил название симптома "баллотирования". Примерно такие же симптомы можно отмечать и при наполнении кровью других суставов. Отмечается отек поврежденной части тела.
Неотложная помощь при разрыве связок.
В данном случае основное мероприятие при оказании помощи пострадавшему – создание полного покоя в травмированном суставе. Его иммобилизацию проводят подручными средствами с предварительным наложением давящей повязки. Можно приложить к месту травмы холод.
Непосредственно после травмы связок с массивным кровоизлиянием рекомендуется неоднократное проведение пункций суставной полости для отсасывания крови. При большой кровопотере необходимо внутривенное введение крови и плазмозаменителей. Для обезболивания используют анальгетики (метамизол натрия, кеторолак, трамадол) в виде таблеток или инъекций.
Разрывы связок и капсулы наиболее часто происходят в коленном суставе и сопровождаются травмированием или полным отрывом менисков или крестообразных внутрисуставных связок, что требует не только адекватной неотложной доврачебной помощи, но и специального лечения (зачастую хирургического).
Падение с большой высоты, резкий подъем тяжестей могут стать предрасполагающими факторами разрыва сухожилия или его отрыва от места прикрепления к кости. В результате спазмов мышц концы разорванных сухожилий расходятся. В месте повреждения возникает боль, нарушается функция конечности. Она иногда изменяется по форме по сравнению с неповрежденной.
Неотложная помощь при разрыве сухожилий.
Первая помощь заключается в иммобилизации конечности и приложении холода к ней, также вводят анальгетики (метамизол натрия, кеторолак, трамадол). В дальнейшем проводится оперативное лечение.
Фасции, которые покрывают мышцу, разрываются довольно редко; такого рода травмы происходят только от прямого удара, направленного перпендикулярно фасции (спортивная или криминальная травма). Вследствие травмы в фасции образуется щелевидный дефект, через который (при напряжении) выпирает фрагмент мышцы, что несложно наблюдать у пострадавшего.
Неотложная помощь при разрыве фасций.
В плане первой помощи рекомендуются только тугое бинтование и иммобилизация травмированной конечности, движения в поврежденной конечности или иной части тела способны усугубить патологический процесс. Лечение разрыва фасций оперативное и проходит в условиях хирургического отделения стационара. При боли можно дать пострадавшему анальгетики.
Полные или частичные разрывы мышц – явления в клинической практике довольно редкие. Такие травмы в большинстве случаев происходят при поднятии очень больших тяжестей или же при падении со значительной высоты. Все таки чаще разрываются мышцы, изначально патологически измененные.
Если происходит разрыв мышцы, то ее концы сокращаются и расходятся. Разрыву мышцы сопутствуют боль, кровоизлияние и пальпаторно определяемый дефект пострадавшей мышцы. Нарушается функция травмированной конечности.
Неотложная помощь при разрыве мышц.
Первая помощь при подозрении на разрыв мышцы – полная иммобилизация поврежденной конечности, наложение холода на область травмы. При выраженном болевом синдроме вводят доступные обезболивающие средства, как внутрь, так и с помощью инъекций – метамизола натрия, кеторолака, трамадола.
В дальнейшем проводят физиотерапевтические процедуры при неполных разрывах мышц и оперативное ушивание – при полном разрыве, при застарелых разрывах применяют сшивание с использованием пластического материала – фрагментов других мышц – и жесткую иммобилизацию на протяжении 3 недель.
"Быстрая помощь в экстренных ситуациях" Кашин С.П.

Разрыв связок голеностопного сустава – довольно частая травма, которая случается как в спорте, так и в быту. Симптомы будут зависеть от степени тяжести, а также от того, произошёл полный или частичный разрыв.
Для полного восстановления может понадобиться до 2 месяцев. Причём всё это время надо полностью исключить работу, которая предполагает нагрузку на ноги.
Лечение должно быть комплексным. Это не только ношение гипса, но и приём определённых препаратов, физиотерапия, лечебная физкультура. Только при таком подходе возможно быстрое и полное восстановление.
Код по МКБ – 10 для этой травмы будет обозначаться как S90-S99
Всего в районе голеностопа принято выделять три типа связок – наружную, внутреннюю и межкостную. Когда рвутся связки в голеностопе, происходит нарушение целостности только одной из этих групп или же двух – трёх одновременно. Именно от этого будет зависеть степень тяжести, и всего принято выделять четыре варианта развития событий.
В первом случае происходит только растяжение. Волокна растягиваются и теряют свою эластичность. Однако они могут удерживать сустав в правильном положении, а значит, его функция никак не нарушается.
Во втором случае отмечается частичный разрыв. Целостность нарушается только в одном месте и волокна разрываются частично. Стабильность сустава сохраняется, но появляются первые симптомы.
Третий тип – полный разрыв. Между волокнами связки образуется промежуток. Сустав перестаёт выполнять свою функцию и буквально болтается.
Четвёртый вариант происходит при отрыве края кости при сохранении целостности связочных волокон.
Как проявляется
Симптомы будут зависеть от степени тяжести полученной травмы. Основными проявлениями следует считать:
- Боль.
- Отёк и появление синяка.
- Невозможность наступить на ногу или согнуть голеностоп.
Боль развивается резко и внезапно в момент травмы. Она локализована в поврежденном месте, имеет жгучий характер. Однако по её выраженности сложно судить, насколько сильно повредился сам голеностоп.
Отёк появляется в первые несколько часов и бывает очень выраженным. Он не проходит до месяца, а по его размеру можно судить о тяжести полученного повреждения.
Такой признак, как синяк, появляется только при полном разрыве связок. При надрыве этот симптом обычно отсутствует. И, наконец, нарушается функция ноги. При растяжении ходить можно, хотя и придётся хромать. При разрыве ходить не получится, так как опираться на стопу становится невозможно.
Диагностика
Диагностика помогает довольно быстро определить данную травму. Для этого врач проведёт осмотр поражённой ноги и обязательно спросит о том, что именно произошло.
Для исключения перелома может быть проведена рентгенография. Однако данный метод никак не поможет определить степень тяжести именно разрыва или надрыва связки. Для этого лучшим методом следует считать МРТ.
Как избавиться

Лечение разрыва связок голеностопа проводится врачом – травматологом. Чаще всего требуется консервативная терапия, однако при отсутствии эффекта бывает нужна операция.
В первые несколько суток после происшествия важно провести охлаждение ноги, что поможет избавиться от сильного отёка, остановит кровотечение из повреждённых сосудов и снимет болевые ощущения.
С целью обеспечения покоя сустава требуется иммобилизация либо при помощи гипсовой повязки, либо при помощи ортеза. При соблюдении этого условия выздоровление наступает в несколько раз быстрее.
При необходимости можно принимать препараты из группы НПВС, которые помогают снять боль и воспаление. Среди лекарств рекомендуются ортофен, диклофенак, нурофен. Использовать их можно как в форме таблеток, так и в виде мазей для местного использования.
После снятия острого периода воспаления в лечению добавляется физиотерапия, массаж и лечебная гимнастика.
Разрыв связок голеностопного сустава при лечении в домашних условиях требует обязательно контроля со стороны врача.
При отсутствии эффекта проводится операция, во время которой разорванные ткани соединяются между собой. После накладывается гипсовая повязка и обязательно проводится период реабилитации.
Сколько заживает такой разрыв? Здесь всё будет зависеть от его тяжести. При лёгкой степени для полного восстановления достаточно бывает и 3 недель. При тяжёлой степени для того, чтобы снова начать ходить без опоры на палочку или на костыли, необходимо будет лечиться до 3 – 4 месяцев. Поэтому, если говорить о днях, то точную цифру назвать сложно.
Последствия разрыва, как правило, проявляются при отсутствии лечения. Например, это может быть хромота, которая остаётся на длительное время. Ещё одно осложнение – нестабильность голеностопа, а также развитие ложного сустава.
Крестообразные связки стабилизируют весь коленный сустав и не дают ему смещаться назад и вперед. Разрыв этих связок чрезвычайно тяжелая травма, которая требует длительного лечения.
Как происходит разрыв коленных связок?
Коленный сустав поддерживает довольно сложный связочный аппарат. Среди прочего выделяют 4 крестообразных связки:
Передняя крестообразная связка (ACL). Связка, расположенная в центре колена, управляет вращением и движением голени вперед.
Задняя крестообразная связка (PCL). Связка, расположенная в центре колена, которая контролирует обратное движение голени.
Медиальная коллатеральная связка (MCL). Связка, которая придает стабильность колену с внутренней стороны.
Боковая коллатеральная связка (LCL). Связка, которая стабилизирует колено с внешней стороны.
Именно поэтому разрыв крестообразных связок коленного сустава считается типичной травмой футболистов, баскетболистов, теннисистов и легкоатлетов. Ученые из Университета Сан-Паоло в Бразилии подсчитали , что до 50% случаев травм или разрывов передних крестообразных связок приходится именно на футбол.
Ученые из Огайо, проанализировав частоту травматичных случаев среди детей-спортсменов, пришли к выводу, что у девочек-футболисток разрыв коленных связок встречается чаще, чем у мальчиков.
Прочие возможные причины:
Падение с высоты с приземлением на ногу;
Прямой удар в подколенную область.
Симптомы разрыва коленных связок
-
Резкая боль сразу после травмы, которая усиливается при движениях ногой;
Ограниченное движение, скованность сустава;
Невозможность перенести вес на поврежденную ногу, согнуть или повернуть ее;
При полном разрыве связок полностью утрачивается двигательная функция;
Гематома, отек в районе колена;
Местная гиперемия (повышение температуры) в колене.
Лечение разрыва крестообразных связок коленного сустава
Травмы, которые сопровождаются полным разрывом сухожилий, приходится лечить хирургическими методами.
Если подобного не произошло и имеет место надрыв (микроразрыв) связки, то достаточно консервативных методов:
Покой и снятие нагрузки с ноги во время перемещений с помощью костылей или ходунков;
Фиксация колена тугой повязкой (бандажем);
Придание ноге возвышенного положения во время сна и отдыха;
В первые дни после травмы противопоказаны любые физические нагрузки. Пострадавшему предписывается никоим образом не нагружать ногу и по возможность не сгибать её в коленном суставе
Как только болевой синдром уйдет и связки немного восстановятся, рекомендована физиотерапия:
Лечебная физкультура на укрепление связок и мышц;
Ношение защитного бандажа, фиксатора при ходьбе;
Ограничение физической активности до полугода и более.
К сожалению, у подобных травм почти всегда неблагоприятный исход. Повреждения связок, будь то растяжения или надрывы, ухудшают функциональность коленного сустава. Примерно половина пациентов при сопоставимых нагрузках получает повторную травму в течение следующих 5 лет.
Хирургическое лечение разрыва крестообразных связок коленного сустава – терапия выбора, поскольку серьезное повреждение зачастую приводит к тяжелой инвалидности. Если не провести операцию вовремя возможны серьезные осложнения, такие как заедание колена, прогиб в обратную сторону, а затем потеря функциональности сустава.
Риски операции на крестообразных связках
Нужно понимать, что любое хирургическое вмешательство подразумевает риски. Наиболее опасным считается тромбоэмболия легкого или тромбоз глубоких сосудов.
В среднесрочной перспективе пациенты часто жалуются на болевой синдром, проблемы со сгибанием, периодическое опухание колена. Другие напротив отмечают излишнюю подвижность сустава, поскольку трансплантат со временем растягивается сильнее здоровых связок.
В зависимости от вашего конкретного состояния могут существовать и другие риски, такие как кровотечение. Обязательно обсудите любые проблемы и возможные осложнения с хирургом перед операцией.
Как подготовиться к операции на крестообразных связках?
Пройдите полное обследование, включая анализы крови и проверку сосудов на тромбы;
Обязательно сообщите врачу, есть ли у вас гиперчувствительность к определенным лекарствам или анестезирующим средствам, аллергия на резину, латекс и т.п.;
Подробно расскажите обо всех препаратах и биологически активных добавках, которые вы принимали за последние несколько дней;
Сообщите о сопутствующих заболеваниях, если о них нет записей в медицинской карте, в особенности о болезнях системы кровообращения;
Отдельно следует сообщить о приеме любых антикоагулянтов (разжижающих кровь), включая аспирин, и в целом о препаратах, влияющих на свертываемость крови;
Для женщин: при подозрении на беременность или подтвержденной беременности, даже на малых сроках, уведомите об этом медицинского работника.
Как правило, операция на крестообразных связках проводится под общим наркозом, либо с помощью спинальной анестезии. Поэтому вам предстоит как минимум на 8 часов отказаться от пищи и пить меньше жидкости.
Как происходит операция на крестообразных связках
Процедура, как правило, малоинвазивная и производится при помощи артроскопа – специального инструмента, который вводится в коленный сустав через небольшой разрез. Однако при обширном разрыве связок возможно традиционная операция с иссечением поврежденной ткани.
Для аутотрансплантата обычно берется кусок подколенного сухожилия (позади бедра), либо иные ткани.
Далее хирург сверлит два небольших отверстия в берцовой и бедренной кости в местах крепления разорванной связки. Трансплантат будет прикреплен к ним при помощи хирургических скоб, анкеров или винтов.
Реабилитация после операции на крестообразных связках
После выписки из больницы уделите внимание чистоте прооперированного колена до того, как срастется шов. Не мочите его во время водных процедур, не чешите и не прикасайтесь к пораженной зоне. Чтобы уменьшить отек, держите ногу в чуть приподнятом положении.
Разумеется, вам понадобится программа физической реабилитации при помощи упражнений. Чем раньше вы приступите к ней и чем регулярнее будут тренировки – тем легче будет разработать больную ногу.
Тренировочную программу для вас должен составить квалифицированный физиотерапевт. Следуйте всем его указаниям. К тренировкам можно приступать, как только снимут швы и спадет послеоперационный отек.
Помните, что не следует возвращаться к активным тренировкам без одобрения лечащего врача.
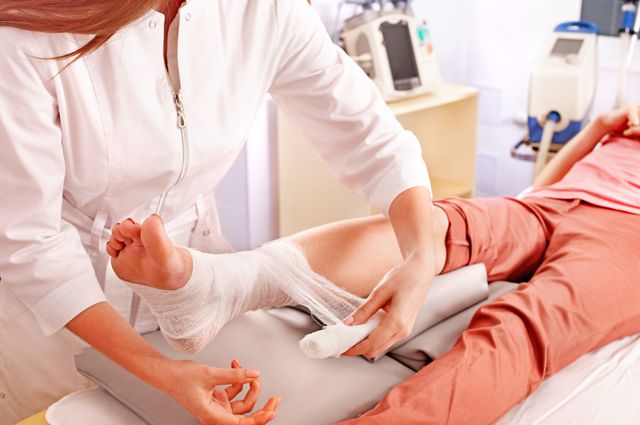
Что сегодня может предложить медицина для диагностики повреждения связок, их лечения и восстановления?
Наш эксперт – доктор медицинских наук, профессор кафедры восстановительной и реабилитационной медицины МГСМУ Виталий Епифанов.
Окончательно признаки повреждения связок может подтвердить только врач – с помощью специальных тестов. Требуется также рентгенологическое исследование, что особенно важно для того, чтобы начать правильное лечение.
Острый период
Длится 8–14 дней. В это время главный метод лечения – иммобилизация (обеспечение неподвижности сустава). На него накладывают жесткую повязку или ортопедический тутор – небольшой специальный протез. Одновременно проводится обезболивание травмированной зоны.
В зависимости от стадии заболевания прикладывают лед или, наоборот, следуют тепловые процедуры. Следующая задача – снятие отеков. Для этого применяется фонофорез с противовоспалительными и противоотечными препаратами. Когда воспаление и отеки сняты, полезно воздействие теплом с помощью парафина, озокерита. Одновременно могут применяться родоновые или жемчужные ванны. Это улучшает питание мышц и суставов, обмен веществ.
Еще до снятия повязки начинают массаж и занятия лечебной физкультурой, и как можно скорее. Дело в том, что травма связочного аппарата приводит к формированию в прилежащих мышцах патологических источников боли. А они вызывают рефлекторный ответ мышц, который переходит в спазм. Этот спазм – защитная реакция организма на повреждение. Повышение тонуса симпатических нервов, заставляющих мышцы сокращаться, – это общая реакция организма на болевой стресс. С помощью массажа и лечебных движений этой проблемы можно успешно избежать.
Кроме того, очень важно также поддерживать хорошую микроциркуляцию в поврежденных тканях и вокруг них. Для этого используются специальные препараты, улучшающие кровообращение, электрофорез.
Затем наступает второй этап, когда начинается предварительная подготовка мышц и связок к физической нагрузке.
Период восстановления
Здесь на первое место выходит миорелаксация – расслабление мышц, которая позволяет сломать неправильный стереотип движений, возникший после травмы. Она может проводиться с помощью электрических, тепловых воздействий, массажа. После миорелаксации следует миокоррекция – создание компенсированного стереотипа движений и миотонизация – закрепление правильных установок.
Для решения двух последних задач разработан специальный тренажер. Это петлевой комплекс, состоящий из системы решеток и подвесок, который позволяет убрать силу земного притяжения и силу трения, так что пациент без труда повторяет необходимые движения десятки и сотни раз, наращивая силу мышц. Фактически пациент занимается на комплексе в условиях невесомости, как космонавт.
Очень полезны также занятия в бассейне – они позволяют на время снять нагрузку силы земного тяготения с больного позвоночника и ускорить процесс укрепления мышечного корсета. Лечебный эффект усиливается в бассейне, заполненном водой с рапой. Это специальное лечебное вещество, представляющее собой продукты жизнедеятельности бактерий, которые обитают на поверхности грязевых отложений некоторых озер. В высушенном виде рапа добавляется в воду бассейна и оказывает противовоспалительное, обезболивающее действие, улучшает обмен веществ в тканях, лимфо- и кровообращение. Все это позволяет добиться лучших результатов и сократить сроки выписки из стационара.
Почти все время до выписки, особенно в первый период после травмы, важны занятия с психотерапевтом. Пациентов обучают создавать доминанту – настрой на выполнение правильного движения в пострадавшем суставе. Главное – подчинить доминанту своей воле, управлять ею, чтобы подавить патологические импульсы в пораженном отделе позвоночника. Здесь очень важна тренировка мышечной релаксации, на основе которой реализуются все приемы аутогенного воздействия.
После выписки из стационара
Если произошел микронадрыв, то на восстановление требуется несколько недель. Если разрыв связки – минимум месяц. А вот дегенеративно-дистрофическое поражение, которое может быть связано с неправильным предыдущим лечением, потребует для реабилитации нескольких лет. Чем моложе пострадавший, тем больше его возможности к регенерации поврежденных связок.
Многое зависит и от того, насколько бережно человек впоследствии относится к своему связочному аппарату, не напрягая его сверх меры. Очень важно не только щадить пострадавшие связки, но и поддерживать хороший тонус мышц, продолжая заниматься гимнастикой.
Читайте также:


