Жидкость после операции вентральной грыжи
Почему возникает
Послеоперационная (вентральная) грыжа – это выход брюшины и внутренних органов за границы брюшной полости в области послеоперационного рубца. Органы выходят не через естественное отверстие, а через послеоперационный дефект передней брюшной стенки.
Это частое осложнение лапаротомических операций – удаления аппендикса, желчного пузыря, матки и других внутренних органов. В большинстве случаев выпячивание формируется в восстановительном периоде после экстренных операций, реже – после плановых.
Единственной причины, которая бы приводила к развитию патологии, не существует. Играет роль комбинация факторов – местных и общих.
Местные факторы связаны с изменениями в области послеоперационной раны:
- нерациональный выбор оперативного доступа (большой разрез);
- некачественное ушивание раны (недостаточное сопоставление краев, избыточное натяжение, неправильный выбор шовного материала);
- постановка дренажей;
- инфицирование раны;
- снижение регенерации.
На развитие болезни влияют и общие факторы, которые связанные с состоянием пациента:
- отягощенная наследственность;
- патологические состояния, которые приводят к повышению внутрибрюшного давления – хронические запоры, длительный кашель, беременность;
- ожирение;
- заболевания, при которых снижаются регенераторные способности тканей (заживление) – сахарный диабет, сердечно-сосудистая патология, авитаминоз, гипопротеинемия, анемия.
На развитие болезни может влиять как один фактор, так и сразу несколько. Причем сочетание нескольких факторов повышает вероятность несостоятельности швов и формирования выпячивания.
Лечение
Если после врачебного обследования диагностирована послеоперационная грыжа брюшной полости что делать? Алгоритм действий зависит от многих факторов – размеров грыжи, наличия ущемления и состояния близлежащих тканей, общего состояния здоровья пациента.
Самым радикальным и эффективным способом лечения послеоперационной грыжи является проведение повторной операции (герниопластики), направленной на укрепление брюшной стенки в области рубца. Подобный способ предотвратит рецидивы и избавит от возможных осложнений в будущем.
Самая простая и быстрая операция для устранения вентральной грыжи – это ушивание дефекта путем наложения внахлест мышц, расположенных по краям отверстия. Перед ушиванием проводят обязательное вправление грыжевого содержимого в брюшную полость. Операция проводится только если размер грыжевых ворот не превышает 5 см, в области раны нет воспалительных и иных патологических изменений. Метод имеет недостаток – возможность повторного возникновения грыжи в том же месте (появление рецидива).
Метод используется в большинстве случаев вентральных грыж. Ткани в области грыжевого отверстия дублируют сетчатым имплантом. Материал не вызывает аллергических реакций. Лоскут импланта необходимого размера, как заплатка, подшивается к тканям вокруг грыжи (мышцам, апоневрозу). Благодаря своей структуре, имплант крепко срастается с окружающими тканями и значительно увеличивает прочность брюшной стенки там, где ранее была грыжа. Применение сетки позволяет избежать излишнего натяжения брюшной стенки в области рубца, что способствует лучшему заживлению и позволяет избежать рецидивов в дальнейшем.
Это операция, при которой хирурги подводят сетчатый имплант к грыжевому дефекту через 2-3 мини-разреза, длиной всего в пару сантиметров. Данная модификация герниопластики обладает всеми преимуществами лапароскопии: быстрое восстановление больного после операции, минимальные рубцы после вмешательства и малая травматичность.
Квалифицированные хирурги нашей клиники всегда правильно и адекватно подберут самые оптимальные способы лечения послеоперационной грыжи или же дадут подробные рекомендации по лечению послеоперационной грыжи без операции. Такие безоперационные способы есть в арсенале врачей и, в ряде случаев, они способны временно улучшить состояние пациента и предотвратить осложнения и прогрессирование заболевания. Но навсегда вылечиться от вентральной грыжи поможет только операция герниопластики.
Если доктор принимает решение по каким-либо причинам отложить операцию герниопластики, для предотвращения увеличения грыжи и появления осложнений пациентам рекомендуются следующие мероприятия:
- Ношение бандажа – это временная мера. Бандаж (широкая лента из эластичной ткани снимет часть нагрузки с мышц брюшного пресса) применим только в начальных стадиях развития грыж.
- Избегать физических нагрузок, так как при них увеличивается внутрибрюшное давление и происходит увеличение грыжевого дефекта и размера выпячивания.
- Следить за функциями кишечника, избегать запоров и метеоризма (вздутия кишечника), так как они тоже увеличивают давление внутри брюшной полости.
Послеоперационная грыжа: диета предусматривает ограничение по количеству одновременно принимаемой пищи (есть нужно малыми порциями, но чаще). Нельзя есть продукты, вызывающие повышенное газообразование – капусту, бобовые, жирную, пряную и острую пищу, газированные и алкогольные напитки. Также следует избегать продуктов, способствующих возникновению запоров – мучных и хлебобулочных изделий из муки высшего сорта, кондитерских изделий, насыщенных мясных бульонов, риса, крепкого чая и кофе, вяжущих фруктов и ягод.
Классификация
Вентральные грыжи характеризуются разнообразными размерами, формой, локализацией. Клиническая картина отличается в зависимости от наличия осложнений, состава грыжевого содержимого. Наличие такого большого разнообразия патологии затрудняет создание единственной классификации. Различают следующие разновидности патологии:
- По локализации: срединные (нижние, верхние) и боковые (правосторонние и левосторонние, нижние и верхние).
- По величине: малые, средние, обширные, гигантские.
- По составу грыжевого мешка: петли тонкого кишечника, большой сальник, желудок, мочевой пузырь.
- По наличию осложнений: ущемленная, перфорирующая, с признаками острой кишечной непроходимости.
- По вправимости: вправимая, невправимая.
Общая информация
Грыжа брюшной стенки – это врожденный или приобретенный дефект мышечно-апоневротической целостности брюшной стенки, который дает возможность для выпячивания через него любого образования, которое в нормальных условиях здесь не происходит.
Название протокола: Вентральная грыжа
Код(ы) по МКБ 10:
| МКБ-10 | |
| Код | Название |
| К43 | Грыжа передней брюшной стенки. Включены: грыжа надчревная, послеоперационная. Исключена: паховая грыжа (40) |
| К43.0 | Грыжа передней брюшной стенки с непроходимостью без гангрены. |
Грыжа передней брюшной стенки: (вызывающая непроходимость, ущемленная, невправимая) без гангрены. Странгуляционная грыжа.
Дата разработки / пересмотра протокола: 2013 год (пересмотр 2020 г.)
Сокращения, используемые в протоколе:
| К43.1 | Грыжа передней брюшной стенки с гангреной. Гангренозная грыжа передней брюшной стенки. |
| К43.9 | Грыжа передней брюшной стенки без непроходимости или гангрены. |
| ВГ | – | вентральная грыжа |
| ГПБС | – | грыжа передней брюшной стенки |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ПГ | – | послеоперационная грыжа |
| СИАГ | – | синдром интраабдоминальной гипертензии (компартмент синдром) |
| УЗИ | – | ультразвуковое исследование |
| IPOM | – | intraperitoneal onlay mesh |
| CST | – | component separation technique |
Пользователи протокола: хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Клинические проявления
В большинстве случаев единственный симптом патологии – наличие выпячивания в области послеоперационного рубца на передней стенке живота. Такое образование имеет следующие характеристики:
- локализуется в месте шва;
- увеличивается в положении стоя;
- увеличивается при кашле, натуживании, физической нагрузке;
- уменьшается или исчезает в горизонтальном положении;
- при неосложненном течении легко вправляется обратно.
Второй по частоте встречаемости признак болезни – боль. Поначалу боль имеет ноющий и тянущий характер, усиливается при физической нагрузке. Со временем боль может становиться резкой и постоянной, особенно при невправимости.
Остальные симптомы развиваются реже и зависят от того, какой орган входит в содержимое грыжевого мешка.
| Содержимое грыжевого мешка | Дополнительные симптомы |
| Петли кишечника | Боль носит ограниченный характер, появляется запор и метеоризм. При длительном течении болезни могут развиваться признаки интоксикации. |
| Желудок | Характерно появление изжоги и отрыжки, периодической рвоты, чувства тяжести после еды. |
| Большой сальник | Боль менее интенсивная, распространяется на всю переднюю стенку живота. |
| Мочевой пузырь | Помимо выпячивания появляются дизурические симптомы (учащенное или болезненное мочеиспускание). |
Послеоперационный период
Благодаря современным методам лечения реабилитационный период после лапароскопической операции значительно сокращен, срок пребывания в клинике составляет 1-6 дней. Однако уже в первые сутки пациент может ходить, ему разрешается принимать жидкую пищу. И хотя восстановительный период зависит от множества факторов, пациент, как правило, через неделю может возвратиться к привычному образу жизни. Нужно учесть, что после проведенной операции больной должен носить специальный бандаж, тем более после иссечения послеоперационной грыжи большого размера. Также от пациента требуется неукоснительное соблюдение рекомендаций по питанию, разумная физическая активность, нормализация веса.
Как поставить диагноз
При выявлении выпячивания нужно обратиться к хирургу. Постановка диагноза обычно не вызывает трудностей, учитывается клиническая картина и анамнез (проведенное ранее оперативное вмешательство). При физикальном обследовании врач обращает внимание на следующие изменения:
- послеоперационный рубец;
- выпячивание – его размер, форму, вправимость;
- состояние кожи вокруг рубца (могут быть признаки дерматита);
- консистенция грыжевого содержимого, края грыжевых ворот и размер грыжи (при пальпации);
- симптом кашлевого толчка.
В большинстве случаев этого достаточно для постановки диагноза.
Иногда показано проведение дополнительного обследования – ультразвукового исследования (УЗИ), обзорной и контрастной рентгенографии. Эти методы назначаются не только для подтверждения диагноза, но и для исключения других заболеваний.
Вентральная грыжа: операция лапароскопическим методом
Для проведения вмешательства хирург производит несколько проколов брюшной стенки. Для этого делаются небольшие разрезы, которые не травмируют мышечную часть, а только кожу. Этот факт благоприятно влияет на послеоперационный период, значительно сокращая его, и не доставляет болевых ощущений, что особенно важно для всех пациентов.
Проколы производятся хирургом специальным инструментарием – троакаром. По нему вводится в брюшную полость лапароскоп, к которому подключен источник света и передатчик изображения на монитор. Таким образом, специалист наблюдает за своими движениями изнутри тела.
С помощью дополнительных троакаров вводятся инструменты для выполнения операции. Через один троакар проводится зажим для захвата ткани, которым устанавливается сетчатый имплантат. Другим – закрепляется синтетическая сетка швами или специальными скобками.
Операция длится около 1 часа под общим наркозом. Пациент находится в стационаре 1-2 дня под полным контролем медицинского персонала во избежание непредвиденных осложнений и реакций организма.
Как лечить патологию
Основной метод лечения – оперативное удаление грыжи с последующей пластикой. При наличии противопоказаний к операции применяется консервативное лечение. Оно направлено не столько на излечение от болезни, как на профилактику осложнений.
Консервативное лечение проводится при отказе пациента от операции или наличии противопоказаний. Противопоказанием к хирургическому лечению может быть беременность, тяжелые заболевания сердца, дыхательной системы, нарушение свертывания крови.
В чем заключается консервативное лечение:
- Ношение специального высокого бандажа.
- Укрепление мышц пресса (лечебная физкультура).
- Исключение тяжелой физической нагрузки.
- Нормализация массы тела при ожирении.
- Соблюдение диеты, направленной на предотвращение запоров (употребление клетчатки и злаковых, 1,5 л воды в день).
- Лечение заболеваний, которые проявляются хроническим кашлем.
Консервативное лечение может применяться в качестве подготовки к операции.
Проведение операции по удалению грыжи показано всем пациентам при отсутствии противопоказаний. При неосложненном течении назначается плановое хирургическое вмешательство (через 6–12 месяцев после развития патологии).
При ущемлении грыжи или развитии острой кишечной недостаточности проводится ургентная операция.
Операция может быть открытой или лапароскопической. Выбор тактики зависит от вправимости грыжи, ее размера, наличия воспалительных изменений. В большинстве случаев хирургическое вмешательство проводится под наркозом, редко под местной анестезией (при небольшом размере выпячивания).
Операция состоит из двух этапов:
- Иссечение грыжевого мешка.
- Закрытие дефекта местными тканями или синтетическим протезом.
3Диагностические мероприятия
Диагностирует заболевание хирург, проводится внешний осмотр. Врач осматривает паховую зону. В правой или левой части (реже в обеих) обнаруживается выпячивание. Оно может быть небольшого размера, у детей младенцев обнаружить его не всегда легко из-за маленьких размеров и развитого подкожного жира.
Выпячивание плотное, при пальпации возникают болевые ощущения. При изменении положения или кашле, грыжа не меняет своей формы, кроме того, при поворотах она может уплотняться. В области грыжи могут быть покраснения или припухлость.
Ущемление паховой грыжи не поддается вправлению.
Затруднения диагностирования могут возникнуть, если в грыжевом мешке оказываются яичник или маточная труба (это встречается при ущемлении у женщин и девочек). Эти органы очень быстро поддаются некротизации (в течение нескольких часов). Из-за этого при прикосновении возникает резкая боль. По этой причине представительниц женского пола сразу отправляют на операцию.
Диагностика маленьких детей тоже имеет свои особенности. При осмотре они испытывают резкую боль, вследствии чего громко плачут, могут испытывать болевой шок, сучат ножками. Это происходит из-за особенностей физиологии. У маленьких детей ускоренный кровоток в кишечнике, из-за чего при пальпации болевой синдром сильней, чем у взрослых.
Возможные осложнения и последствия
Наличие послеоперационной грыжи крайне отрицательно сказывается на качестве жизни человека. Эта патология также становится причиной снижения трудовой деятельности. Послеоперационная или парастомальная грыжа представляет собой не только косметический дефект, но и опасную патологию. Без своевременного и грамотного лечения она грозит развитием серьезных осложнений.
- ущемление;
- копростаз – затвердение и скопление каловых масс в кишечнике;
- непроходимость кишечника;
- перфорация – образование отверстий во внутренних органах.
Ущемление грыжевого мешка после оперативного вмешательства, пожалуй, самая опасная и тяжелая патология, которая относится к экстренным случаям и требует немедленной операции. Грыжа, заключенная между воротами, невправимая, в мешке заключены части внутренних органов, которые плохо снабжены кровью.
Изобретение относится к медицине, в частности к хирургии, и может быть использовано для лечения сером в послеоперационном периоде у больных с вентральными грыжами.
Серома является одним из наиболее часто встречающихся ранних послеоперационных осложнений при грыжесечениях. Субстратом данной патологии является скопление серозной жидкости в области операционной раны. В последнее время, в связи с популяризацией ненатяжных методов герниопластики, и использованием синтетических сетчатых протезов, число ранних послеоперационных осложнений заметно возросло и по данным некоторых авторов достигает 40%. В свою очередь все осложнения требуют лечения, что продлевает время нахождения пациента в стационаре и реабилитационный период, а так же ухудшает результаты хирургического лечения больных с вентральными грыжами.
Существует множество способов лечения данного осложнения, начиная от ликвидации раневой полости в области оперативного вмешательства и заканчивая введением различных веществ в полость уже сформировавшейся серомы. Ни один из существующих на данный момент способов на наш взгляд не является достаточно эффективным.
Одним из существенных недостатков большинства применяемых сегодня способов лечения послеоперационных сером, является отсутствие учета физиологических и гуморальных аспектов состояния послеоперационной раны. При рассечении и отсепаровывании подкожно-жировой клетчатки, а так же при ее коагуляции с целью гемостаза возникает обширная раневая поверхность, которая начинает продуцировать большое количество экссудата. В результате чего развиваются ранние ретенцион-ные осложнения. Все это приводит к длительному заживлению раны и повышению риска инфицирования и ухудшению результатов оперативного лечения.
Наиболее близким способом лечения сером является способ Середина Сергея Александровича патент №2360618 который заключается в следующем: способ лечения серомы, включающий эвакуацию серозной жидкости, отличающийся тем, что в случае определения в серозной жидкости концентрации микробных тел до критических значений 105-106 КОЕ к серозной жидкости добавляют разовую, предельно допустимую дозу антибиотика широкого спектра действия, растворяют в стерильном сосуде и вводят инъекционным методом в полость серомы.
Однако этот способ имеет свои недостатки:
-необходимость бактериологического исследования полученной посредством средством пункции жидкости;
-антибиотики широкого спектра действия не предотвращают экссудацию тканей в ране;
-повторная травматизация тканей пункционной иглой поддерживает воспалительный процесс;
-погибшие микробные тела могут воздействовать на раневую поверхность эндотоксинами и усиливать экссудацию.
Предполагаемое изобретение направлено на улучшение результатов лечения сером в послеоперационном периоде у больных с вентральными грыжами.
Указанный технический результат достигается в изобретении тем, что пункционную иглу не извлекают и в полость серомы однократно вводят 1 мл дипроспана, и накладывают на рану асептическую повязку.
В связи с тем, что больным с вентральными грыжами выполняют мобилизацию подкожно-жировой клетчатки при подготовке к герниопластике, образуется обширная раневая поверхность, которая активно продуцирует серозный экссудат. При использовании ненатяжных методов герниопластики вышеуказанный фактор дополняется ответной экссуда-тивной реакцией организма на сетчатый эксплант. В послеоперационном периоде, в случае определения у больного признаков серомы (отечность, флюктуация, выделение серозного отделяемого), стерильным шприцем производят пункцию полости серомы, эвакуацию серозной жидкости, пункционную иглу не извлекают и в полость серомы однократно вводят 1 мл дипроспана, далее накладывают на рану асептическую повязку.
Препарат Дипроспан относится к группе глюкокортикостероидов. Оказывает выраженное противовоспалительное действие. Оказывает тормозящее воздействие на высвобождение интерлейкинов 2 и 1, макрофагов и гамма-интерферона из лимфоцитов, а также медиаторов воспаления из эозинофилов. Индуцирует образование липокортинов, понижает метаболизм арахидоновой кислоты. Учитывая, что при аллопластике грыжевых дефектов синтетическими сетчатыми эксплантами возникает активное экссудативное воспаление в связи травматизацией тканей и имплантацией в рану инородного тела, данный препарат создает предпосылки для уменьшения выраженности местных воспалительных реакций. Ускоряя тем самым регенераторные процессы в ране и снижая частоту раневых осложнений. Активные вещества данного препарата: бетаметазона динатрия фосфата (2 мг) и бетаметазона дипропионата (5 мг). На 1 мл раствора 2 и 5 мг соответственно. Бетаметазона натрия фосфат хорошо быстро подвергается гидролизу, сразу абсорбируется, что обеспечивает быстрый терапевтический эффект. Бетаметазона дипропионат медленно абсорбируется, метаболизируется постепенно, что обуславливает длительное действие препарат в течение более чем 10 дней, что достаточно для купирования выраженных послеоперационных воспалительных реакций в ране и более быстрого ее заживления.
Данный способ лечения сером, помимо купирования активных экс-судативных процессов в послеоперационной ране, предусматривает общее противовоспалительное действие.
Данных за рецидив серомы в послеоперационном периоде не получено. Больной выписан на 9-е сутки.
Данных за рецидив серомы в послеоперационном периоде не получено. Больной выписан на 8-е сутки.
Предлагаемым способом достигается улучшение результатов хирургического лечения вентральных грыж, а именно:
-снижение количества рецидивов ретенционных осложнений;
- снижение частоты инфекционных осложнений;
- ускорение регенеративных процессов в ране;
- повышение качества жизни больных в послеоперационном периоде; Указанные особенности способа являются условиями, улучшающими как процессы регенерации тканей в области пластики, так и результаты оперативного лечения в целом, способствуя снижению риска послеоперационных осложнений, повышению качества жизни больных.
Разработанный способ может широко применяться в практической работе хирургических отделений.
Способ лечения сером в послеоперационном периоде у больных с вентральными грыжами, включающий пункцию полости серомы стерильным шприцем, эвакуацию серозной жидкости, отличающийся тем, что пункционную иглу не извлекают и в полость серомы однократно вводят 1 мл дипроспана, и накладывают на рану асептическую повязку.
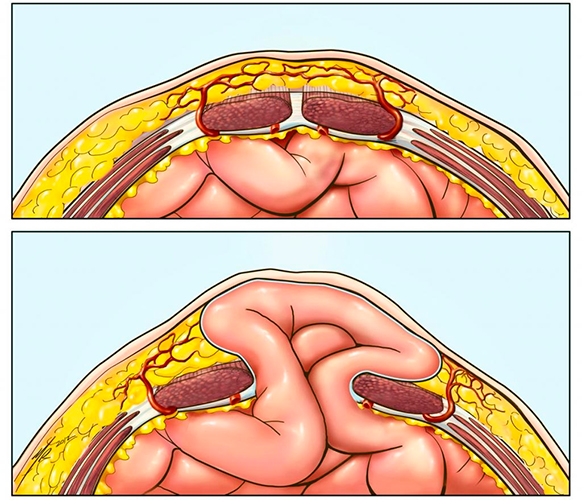
Вентральными грыжами принято называть все грыжевые выпячивания, расположенные на передней брюшной стенке, хотя в Европе этот термин используют для описания образований, которые формируются при расхождении послеоперационного рубца. К вентральным относят пупочный грыжевый дефект, а также возникающий на спигелиевой и белой линии живота.
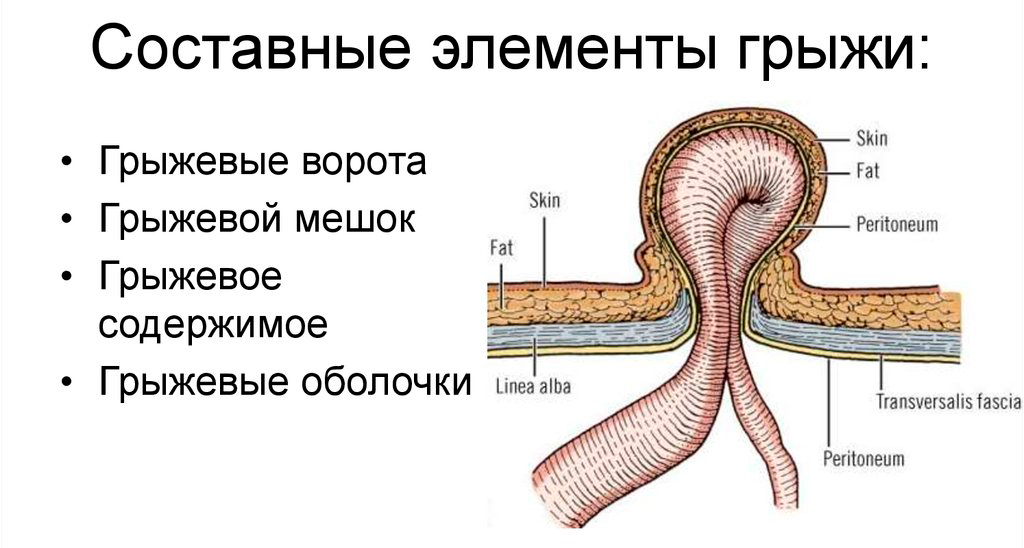
Под напором внутрибрюшного давления в щель выпячивается брюшина. Это начальная стадия грыжи, называемая предбрюшинной липомой. Она выглядит, как небольшая опухоль, мягкая на ощупь, которая при надавливании возвращается в брюшную полость. Со временем дефект расширяется, после чего формируется зрелая грыжа, в которой различают:
- грыжевые ворота – отверстие, в которое попадает содержимое полости живота;
- грыжевой мешок – растянутый участок брюшины и кожи на животе, который покрывает органы при их выбухании наружу;
- грыжевое содержимое – часть органа, близко расположенного к воротам грыжи, который находится в грыжевом мешке в момент его выпячивания, в случае вентральных грыж чаще всего это сальник, петли тонкого кишечника, желудок, круглая связка печени.
Первопричиной образования вентральной грыжи является увеличенная сила давления на переднюю стенку живота изнутри на фоне снижения прочности мышц и сухожилий. Все вентральные грыжи можно разделить на:
- травматические, образующиеся в месте травмирования (глубоких порезов, пробития брюшной стенки), после операции;
- дистрофические, спровоцированные изменением структуры и тонуса тканей.

Появление грыжи провоцирует повышение внутрибрюшного давления, причиной которого могут стать:
- заболевания дыхательной системы, сопровождаемые сильным кашлем: бронхит, особенно в хронической форме, бронхиальная астма;
- диастаз прямых мышц живота, когда происходит растяжение белой линии, чаще встречается у женщин после беременности или у молодых мужчин после поднятия тяжестей;
- ожирение, значительный слой жировой прослойки на животе;
- скопление жидкости в брюшной полости (асцит) при циррозе печени, сердечно-сосудистых болезнях, заболевании почек, у женщин бывает при эндометриозе, кисте яичника;
- врожденная слабость соединительной ткани;
- резкое похудение, значительный дефицит массы тела;
- сахарный диабет и другие эндокринные заболевания;
- возрастные изменения у людей пожилого возраста затрагивают все ткани организма, вызывая деформацию сухожильных волокон;
- затрудненное мочеиспускание при воспалении предстательной железы (простатите), аденоме простаты и других патологиях;
- заболевания периферической нервной системы;
- хронические запоры, усиление образования газов в кишечнике, вздутие живота.
Привести к развитию вентральной грыжи может частая рвота. У женщин дополнительным причинным фактором становится гормональная перестройка организма в период менопаузы, когда возникает дефицит коллагена за счет снижения его синтеза в организме.
К физиологическим причинам появления грыжи относят тяжелый физический труд, связанный с напряжением брюшной стенки, поднятием тяжестей. В группе риска спортсмены, занимающиеся тяжелой атлетикой, а также люди, предпочитающие силовые нагрузки со штангой, гантелями.
Послеоперационная вентральная грыжа появляется:
- при нагноении шва и расхождении рубца;
- после многочисленных релапаротомий (при повторных полостных операциях);
- после дренирования, тампонирования брюшной полости;
- несоблюдение ортопедического режима: ранняя физическая нагрузка и неприменение послеоперационного бандажа;
- послеоперационный парез кишечника (нарушение моторики);
- дефицит аскорбиновой кислоты, которая участвует в реакции образования проколлагена.
Главным фактором развития грыжевого выпячивания после операции является нарушение метаболизма соединительной ткани. В результате в формировании рубца участвуют тонкие нити коллагеновых волокон с низкой плотностью, что не может обеспечить прочное сращение.
Образование вентральных грыж прежде всего ожидаемо у людей с наличием осложнений, которые возникли в первые полгода после операции. Доказано, что у таких пациентов в слоях брюшной стенки долго сохраняется воспаление, вследствие чего края послеоперационной раны долго и некачественно срастаются.
Общие принципы лечения пациентов после пластики грыжевых ворот местными тканями практически не имеют отличий ведения послеоперационного периода при других заболеваниях. Для профилактики дыхательных осложнений, послеоперационного пареза кишечника и тромбоэмболических осложнений проводят раннюю активизацию пациента. Кроме того, для профилактики тромбоэмболии лёгочной артерии показано применение компрессионного госпитального трикотажа и введение антикоагулянтов до полной активизации пациента. Антибактериальную профилактику с однократным внутривенным введением антибиотика за 1 ч до операции проводят пациентам с высоким риском инфекционных осложнений. Основными показаниями к введению антибиотиков в послеоперационном периоде служат наличие воспалительного инфильтрата или гематомы операционной раны, гипертермия, а также лечение воспалительных осложнений со стороны других органов и систем.
При применении синтетических эксплантатов, особенно при их расположении над апоневрозом, течение послеоперационного периода имеет свои особенности. Эти отличия - следствие широкой мобилизации кожных лоскутов и подкожной клетчатки от передней поверхности влагалищ прямых мышц или апоневроза наружной косой мышцы живота и наличия инородного тела в ране. Возникающие при этом нарушения оттока венозной крови и лимфы из подкожной клетчатки приводят к скоплению в ране большого количества серозного отделяемого и замедлению её заживления.
С целью профилактики образования сером необходимо проводить активное дренирование раневой полости двумя дренажами, расположенными между подкожной жировой клетчаткой и эксплантатом, сроком на 1-2 сут. Одновременно с активным дренированием используют дозированную компрессию раны при помощи эластичного бандажа, который позволяет равномерно прижимать кожные лоскуты к поверхности эксплантата, а брюшной стенке - полноценно участвовать в процессе дыхания. В последующем происходит постепенное уменьшение количества раневого отделяемого и его организация. Дополнительное удаление раневого отделяемого необходимо проводить при помощи пункций с частотой 1-2 раза в течение 10 дней.
Ношение эластичного бандажа после выполнения пластики передней брюшной стенки с применением синтетических эксплантатов показано в течение 1-2 мес. Использование бандажа в большие сроки нецелесообразно из-за ослабления мышц передней брюшной стенки и показано только при выполнении пациентом физической нагрузки. Приступать к физическому труду пациентам рекомендуется не ранее чем через 2-3 мес после выполнения оперативного вмешательства.
Послеоперационные осложнения
Причины возникновения послеоперационных осложнений достаточно многообразны и могут быть обусловлены как неправильным выбором метода пластики грыжевых ворот, так и нарушениями техники выполнения оперативного вмешательства. Все осложнения после выполнения грыжесечений условно разделяют на две большие группы: осложнения ближайшего и отдалённого послеоперационного периода.
Осложнения ближайшего послеоперационного периода
Гематома послеоперационной раны - следствие неадекватного гемостаза. Необходимо отметить, что при пластике передней брюшной стенки с применением эксплантатов требования к качеству выполнения гемостаза значительно возрастают. Это связано с тем, что применение данного вида пластики не позволяет надеяться на сдавление и тампонирование кровоточащих сосудов и может сопровождаться формированием обширных гематом. Основными мероприятиями, направленными на профилактику образования гематом, служат тщательный гемостаз, минимизация травматизации тканей передней брюшной стенки при их подготовке к эксплантации, применение в первые сутки после оперативного вмешательства компрессионных повязок и местной гипотермии.
Особое место в структуре послеоперационных осложнений после выполнения пластики с применением синтетических эксплантатов занимают гнойно-септические осложнения; они определяют особые требования к ведению пациентов. При появлении признаков нагноения послеоперационной раны производят разведение её краёв с применением тактики лечения в соответствии с классическими канонами гнойной хирургии. В случаях применения эксплантатов, изготовленных из монофиламентной нити, их удаляют только при формировании неподдающихся лечению гнойных свищей. При этом далеко не всегда иссекают весь эксплантат, чаще ограничиваются его резекцией.
Большое значение для профилактики развития раневых гнойно-септических осложнений имеет соблюдение принципов асептики. Недопустимо применение эксплантатов, стерилизация которых проводилась не в заводских условиях, и тем более после повторной стерилизации. Кроме того, фиксацию эксплантата и ушивание операционной раны также необходимо проводить инертным шовным материалом, прошедшим качественную заводскую обработку.
Нагноение послеоперационной раны может быть обусловлено и нарушениями техники выполнения хирургического вмешательства: отсутствием герметичности послеоперационной раны и мест установки дренажей, несоблюдением принципов постоянной аспирации раневого отделяемого. В этих случаях необходимо применение глухого шва послеоперационной раны, тщательный контроль за эффективностью функционирования дренажей и их раннее удаление (на 2-е-З-и сутки после выполнения оперативного вмешательства) с последующим выполнением пункций остаточной полости.
При проведении пластики с натяжением тканей и перемещении содержимого грыжевого мешка в брюшную полость, в особенности при уменьшении её объёма, развивается повышение внутрибрюшного давления, которое определяет ряд системных нарушений (табл. 68-3).
Таблица 68-3. Функциональные нарушения при абдоминальном компартмент-синдроме
| Система | Функциональные нарушения |
| Сердечно-сосудистая | Снижение венозного возврата крови, увеличение общего периферического сосудистого сопротивления, снижение сердечного выброса, увеличение ЦВД и давления заклинивания лёгочной артерии |
| Система дыхания | Увеличение пикового инспираторного давления, увеличение сопротивления, гипоксемия, гиперкапния, ацидоз, снижение динамического комплаенса |
| Система мочеотделения | Снижение почечного кровотока, снижение клубочковой фильтрации, снижение реабсорбции глюкозы, олигурия или анурия |
| Система пищеварения | Снижение перфузионного давления органов желудочно-кишечного тракта, снижение мезентериального кровотока, парез кишечника |
| Центральная нервная система | Повышение внутричерепного давления, снижение перфузионного давления головного мозга |
В зависимости от уровня повышения внутрибрюшного давления выделяют четыре степени абдоминального компартмент-синдрома:
- I степень - 10-15 мм рт.ст.;
- II степень - 15-25 мм рт.ст.;
- III степень - 25-35 мм рт.ст.;
- IV степень - более 35 мм рт.ст.
Клинические симптомы проявления абдоминального компартмент-синдрома неспецифичны. Ежедневный осмотр и пальпация живота также не дают точных представлений о величине внутрибрюшного давления. В связи с этим для специфической диагностики абдоминального компартмент-синдрома в раннем послеоперационном периоде необходимо проводить ежедневный мониторинг внутрибрюшного давления, которое может быть измерено как прямым методом посредством дренажей, так и непрямыми методами через полость желудка, в бедренной вене или в мочевом пузыре.
Наиболее простой способ определения давления в брюшной полости - измерение давления внутри мочевого пузыря. Хорошо растяжимая и эластичная стенка мочевого пузыря при объёме содержимого не более 100 мл выполняет функцию пассивной мембраны и с высокой точностью отражает внутрибрюшное давление. Техника измерения внутрибрюшного давления аналогична таковой при определении ЦВД. При измерении давления пациент должен находиться в положении лёжа на спине строго на горизонтальной поверхности. Для определения давления используют мочевой катетер Фолея, через который в мочевой пузырь вводят 50-100 мл стерильного 0,9% раствора натрия хлорида. Величину давления оценивают по уровню жидкости в сообщающемся капилляре при помощи измерительной линейки, принимая за ноль верхний край лонного сочленения. При угрозе развития данного синдрома внутрибрюшное давление необходимо измерять каждые 2-4 ч, не дожидаясь появления его первых клинических признаков.
Избежать развития абдоминального компартмент-синдрома позволяет, главным образом, правильный выбор адекватного способа пластики грыжевых ворот. Определённую роль отводят также профилактике развития пареза кишечника. Единственный эффективный метод лечения уже развившегося абдоминального компартмент-синдрома - хирургическая декомпрессия, достоверно снижающая летальность; её необходимо выполнять по жизненным показаниям даже после пластики передней брюшной стенки. Без проведения хирургической декомпрессии летальность больных с IV степенью абдоминального компартмент-синдрома достигает 100%.
Осложнения отдалённого послеоперационного периода
Рецидив грыжи - одно из поздних осложнений операции грыжесечения. Основные причины возврата заболевания - слабость собственных тканей пациента, технические погрешности выполнения операции, а также чрезмерные физические нагрузки при отсутствии сформированного прочного рубца.
Чрезмерное натяжение сшиваемых тканей - основная причина рецидива грыжи. Неоспоримым считают факт, что частота рецидива значительно ниже при ненатяжной пластике с использованием синтетических эксплантатов. Рецидив грыжи при пластике эксплантатом развивается в результате смещения сетки или выхождения грыжевого образования через не укреплённый сеткой дефект апоневроза. Смещение сетки обычно происходит из-за её частичного или полного отрыва в результате нарушения техники её фиксации или в результате резкого повышения внутрибрюшного давления в ранние сроки после операции, когда ещё не образовался достаточно прочный рубец, удерживающий сетку.
Невралгия после выполнения стандартных видов пластики - достаточно редкое осложнение. Её развитие, как правило, связано с погрешностями хирургической техники выполнения пластики и, в частности, с попаданием в шов нервных стволов или их сдавлением. Для предупреждения возникновения невралгий во время выполнения хирургического вмешательства необходима отчётливая визуализация нервных стволов, а фиксацию эксплантата необходимо выполнять швами, параллельными ходу нервных стволов. Кроме того, прорастание эксплантата соединительной тканью и образование плотной рубцовой ткани с вовлечением в процесс нервных волокон также считают одной из причин возникновения болевого синдрома в позднем послеоперационном периоде.
При возникновении хронической невралгии проводят консервативную терапию, включающую введение нестероидных противовоспалительных препаратов, витаминов группы В и физиотерапевтическое лечение. При неэффективности консервативной терапии выполняют повторное хирургическое вмешательство, направленное на полное или частичное удаление эксплантата или невротомию.
Заключение
В истории развития учения об оперативном лечении наружных брюшных грыж примечателен кардинальный перелом, наступивший на рубеже прошлого и нынешнего столетий. Конструктивная критика отдельных традиционно утвердившихся оперативных приёмов привела к их переоценке и пересмотру основ современной герниологии. Кроме того, оперативная техника обогатилась эндоскопическими технологиями и принципиально новыми методами аллопластики с применением надёжных биологически инертных синтетических материалов. Удалось значительно расширить возможности радикального излечения вентральных, послеоперационных и рецидивных грыж с чрезмерным дефектом мышечных и апоневротических тканей, которые считались не поддающимися лечению. Современные технологии лечения стали доступными широкому кругу хирургов. Такая демократизация оперативного метода здесь особенно важна, поскольку речь идёт о лечении болезни, занимающей видное место в повседневной хирургической практике.
Читайте также:


