Застарелые вывихи 3 и более пястных костей
Внимательно прочитайте статью!
Чтобы правильно определить, подходит ли ваш случай под эту статью Расписания болезней, надо четко понимать термины и определения в статье. А также надо правильно их сопоставить с вашими медицинскими документами.
Если у вас возникли сложности, то вы можете бесплатно проконсультироваться с врачом, для этого кликните по ССЫЛКЕ
К пункту "а" относится отсутствие:
- 2 кистей на уровне кистевых суставов или пястных костей (кистевым суставом называется комплекс суставов, соединяющих кисть с предплечьем и включающий лучезапястный, запястный, межпястные, запястно-пястные и межзапястные суставы, а также дистальный лучелоктевой сустав);
- по 3 пальца на уровне пястно-фаланговых суставов на каждой кисти;
- по 4 пальца на уровне дистальных концов основных фаланг на каждой кисти;
- первого и второго пальцев на уровне пястно-фаланговых суставов на обеих кистях.
К пункту "б" относятся:
- отсутствие одной кисти на уровне пястных костей или кистевого сустава;
- отсутствие на одной кисти:
3 пальцев на уровне пястно-фаланговых суставов или 4 пальцев на уровне дистальных концов основных фаланг;
- первого и второго пальцев на уровне пястно-фаланговых суставов;
- первого пальца на уровне межфалангового сустава и второго - пятого пальцев на уровне дистальных концов средних фаланг;
- первых пальцев на уровне пястно-фаланговых суставов на обеих кистях;
- повреждение локтевой и лучевой артерий либо каждой из них в отдельности с резким нарушением кровообращения кисти, пальцев и развитием ишемической контрактуры мелких мышц кисти;
- застарелые вывихи или дефекты 3 и более пястных костей;
- разрушение, дефекты и состояние после артропластики 3 и более пястно-фаланговых суставов;
- застарелые повреждения или дефекты сухожилий сгибателей 3 или более пальцев дистальнее уровня пястных костей;
- совокупность застарелых повреждений 3 и более пальцев, приводящих к стойкой контрактуре или значительным нарушениям трофики (анестезия, гипестезия и другие расстройства);
- ложные суставы, хронические остеомиелиты 3 и более пястных костей;
- восстановление 3 и более пальцев после их отчленения и успешной реплантации или реваскуляризации.
К пункту "в" относятся:
- отсутствие первого пальца на уровне межфалангового сустава и второго пальца на уровне основной фаланги или третьего - пятого пальцев на уровне дистальных концов средних фаланг на одной кисти;
- второго - четвертого пальцев на уровне дистальных концов средних фаланг на одной кисти;
- по 3 пальца на уровне проксимальных концов средних фаланг на каждой кисти;
- первого или второго пальца на уровне пястно-фалангового сустава на одной кисти;
- первого пальца на уровне межфалангового сустава на правой (для левши - на левой) кисти или на обеих кистях;
- 2 пальцев на уровне проксимального конца основной фаланги на одной кисти;
- дистальных фаланг второго - четвертого пальцев на обеих кистях;
- застарелые вывихи и остеохондропатии кистевого сустава;
- дефекты и вывихи 2 пястных костей;
- разрушения, дефекты и состояние после артропластики 2 пястно-фаланговых суставов;
- застарелые повреждения сухожилий сгибателей 2 пальцев на уровне пястных костей и длинного сгибателя первого пальца на любом уровне;
- ложный сустав ладьевидной кости;
- совокупность повреждений структур кисти, кистевого сустава и пальцев, сопровождающихся умеренным нарушением функции кисти и трофическими расстройствами (анестезии, гипестезии и др.), умеренным нарушением кровообращения не менее 2 пальцев;
- восстановление 2 пальцев после их отчленения и успешной реплантации или реваскуляризации.
К пункту "г" относятся повреждения структур кисти и пальцев, не указанные в пунктах "а" , "б" или "в" .
Повреждения или заболевания костей, сухожилий, сосудов или нервов пальцев, приведшие к развитию стойких контрактур в порочном положении, считаются отсутствием пальца. Отсутствием пальца на кисти следует считать для первого (большого) пальца - отсутствие ногтевой фаланги, для других пальцев - отсутствие 2 фаланг. Отсутствие фаланги на уровне ее проксимальной головки считается отсутствием фаланги.
(в ред. Постановления Правительства РФ от 01.10.2014 N 1005)
Всё ли вам понятно в этой статье Расписания болезней?
Если есть хоть минимальные сомнения, то лучше проконсультироваться с врачом – это поможет вам сэкономить кучу времени и сил, а, вероятно, и спасёт от армии. Бесплатно задать вопрос врачу вы можете по этой ССЫЛКЕ
Вывих кисти – это травматическое повреждение лучезапястного сустава, сопряженное со смещением одной или нескольких костей. Не всегда удается распознать вывих кисти сразу, т.к. иногда его ошибочно можно принять за простой ушиб, что в последствие значительно усложняет лечение. Именно поэтому крайне важно знать, какие именно симптомы у вывиха. В нашей статье мы подробно рассмотрим наиболее распространенные варианты данной травмы.
Вывих в лучезапястном суставе
Могут наблюдаться тыльные, ладонные, боковые и расходящиеся вывихи, причем одни кости смещены дорсально, а другие – волярно. Первые два вида наблюдаются относительно часто, а остальные – исключительно редко. Часто вывих сопровождается переломом передней или задней части суставной поверхности лучевой кости и шиловидного отростка. Наблюдаются также открытые вывихи лучезапястного сустава.
Для возникновения вывиха необходима большая сила, вызывающая гиперэкстензию или гиперфлексию сустава.
Клинические признаки: деформация, которая при дорсальном вывихе до известной степени напоминает перелом Коллеса, пружинящее блокирование сустава, большая гематома и боль. Линия, связывающая оба апофиз а, не изменена. Часто налицо данные пареза или паралича срединного и локтевого нервов.
Для подтверждения диагноза необходимо произвести рентгенограмму в двух проекциях.
Лечение вывиха лучезапястного сустава в свежих случаях – бескровное вправление под местным обезболиванием или наркозом. Техника вправления по Усольцевой следующая. Один из ассистентов вытягивает кисть, причем одной рукой держит большой палец, а другой – средние три пальца. Второй ассистент производит противовытяжение над локтем. Оператор надавливает большими пальцами на выступающие в тыльную сторону кости в волярном и дистальном направлениях, а остальными пальцами производит противодавление на дистальный конец костей предплечья в дорсальном и проксимальном направлениях. После вправления руку иммобилизуют в функциональном положении в течение 3 недель при неосложненных вывихах или на 6-8 недель при наличии переломов.
При застарелых вывихах через 10-15 дней после травмы приходится прибегать к оперативной репозиции. При свежих вывихах после бескровного вправления наступает восстановление функции, а при застарелых часто остается ограничение подвижности и болезненность.
Дорсальный вывих запястных костей по отношению к полулунной кости
Механизм этого повреждения – толчок со стороны ладони при дорсо-флексионном положении кисти.
Клинические признаки выражаются в припухлости, боли и деформации кисти немного ниже, чем при переломе дистального конца лучевой кости. Движения кисти ограничены. Иногда наблюдаются симптомы сдавления срединного и локтевого нервов.
На боковой рентгенограмме видно характерное смещение. Головчатая кость расположена за полулунной костью, направление ее оси проходит дорсальное лучевой кости. Полулунная кость остается на месте, но может быть наклоненной в пределах 30-40°, т. е. на столько, на сколько дает возможность неповрежденная дорсальная лучеполулунная связка.
На прямой рентгенограмме видно, что между головчатой костью и полулунной костью нет сочленения. Головчатая кость смещена в лучевом и проксимальном направлениях. Между полулунной и ладьевидной костями часто наблюдается широкий промежуток – результат лучевого смещения ладьевидной кости. К вывиху часто прибавляются переломы апофиза.
Застарелые вывихи сопровождаются функциональными нарушениями вследствие расстройства равновесия мышечных сил, остеопороза костей и затвердения тканей сустава. Но наблюдаются отдельные случаи, когда функция сравнительно хорошо сохраняется, несмотря на анатомические изменения.
При свежих перилунарных вывихах производят бескровное вправление под местным или общим наркозом. Руку вытягивают в продолжение нескольких минут. Оператор большим пальцем надавливает выступающие в волярном и локтевом направлениях запястные кости и в то же время остальными пальцами оказывает противонажим на головку локтевой кости спереди кзади и в лучевом направлении. В случае необходимости вправление производят при участии больших пальцев обеих рук оператора. После успешной репозиции руку иммобилизуют в течение 2-3 недель в функциональном положении.
Результаты бескровного лечения хорошие. Боли сразу же после вправления уменьшаются, а функция кисти постепенно восстанавливается.
При неудачной бескровной репозиции и при застарелых вывихах (свыше 15 дней после травмы) показано оперативное лечение. Доступ к месту вывиха проходит между сухожилием длинного разгибателя большого пальца и собственным разгибателем указательного пальца. При очень застарелых вывихах вправление трудное. Необходимо удалить рубцы и спайки, мешающие репозиции, и преодолеть сокращение мышц. Для этой цели необходимо освободить вывихнутые кости с волярной стороны на протяжении 1-1,5 см. Только после этого производят дистракцию и вычищают ложе около полулунной кости. Репозицию осуществляют нажимом и противонажимом, как при бескровном вправлении. Использование подъемника и других инструментов, действующих как рычаги, не рекомендуется, так как хрящи костей легко повреждаются. При внимательном вправлении результаты хорошие, так как кровоснабжение костей не нарушается.
Дорсальный вывих запястных костей вместе с дистальным отломком сломанной ладьевидной кости
Механизм травмы такой же, как и при дорсальном перилунарном вывихе, но связки проксимальной половины ладьевидной кости с полулунной костью и лучевой костью оказываются настолько крепкие, что ладьевидная кость ломается. Проксимальный отломок вместе с полулунной костью остается на месте, а дистальная половина вместе с остальными костями кисти смещается в дорсальном и лучевом направлениях.
Клиническая картина не отличается от таковой при дорсальном перилунарном вывихе. На прямой рентгенограмме видно, что проксимальный отломок ладьевидной кости находится на своем месте, а дистальный смещен значительно.
При свежих случаях (до 15 дней после травмы) производят бескровное вправление. Применяют те же способы, что и при перилунарном вывихе. Руку иммобилизуют в функциональном положении в течение нескольких месяцев, пока наступит сращение перелома ладьевидной кости. Образование костной мозоли обычно значительно медленнее (3-5 месяцев) по сравнению с переломами ладьевидной кости без смещения. При застарелых случаях показана кровавая репозиция с продолжительной иммобилизацией. Через 2-3 месяца после травмы или при подозрении на асептический некроз одновременно с вправлением вывиха производят удаление проксимального отломка ладьевидной кости. Таким образом сокращают срок иммобилизации. При очень застарелых случаях с тяжелыми артрозными изменениями иногда требуется артродезирование кисти или удаление одного ряда запястных костей.
Прогноз по сравнению с неосложненным перилунарным вывихом хуже, так как перелом ладьевидной кости требует продолжительной иммобилизации.
Передний вывих полулунной кости
Вывих полулунной кости характеризуется следующими клиническими признаками:
1) припухлостью, болью и уплотнением при пальпации выше волярной складки кисти (переднезадний размер этой части руки выглядит увеличенным);
2) ограничением движений кисти и пальцев (вследствие удлинения пути мышц сгибателей пальцы находятся в полусогнутом положении);
3) очень часто прибавляются признаки сдавления или травмирования срединного, а иногда и локтевого нерва.
Для подтверждения диагноза необходимы рентгенограммы в двух проекциях. Особенно характерна боковая рентгенограмма. На ней видна вывихнутая вперед кость и степень ее поворота около переднего отростка (90-270°). Считается, что при повороте свыше 180° волярная лучесемилунарная связка разрывается. В этих случаях прогноз плохой, так как разрыв обеих лучесемилунарных связок означает полное нарушение кровоснабжения кости и дальнейшее развитие асептического некроза. На прямой рентгенограмме полулунная кость выглядит в виде треугольника вместо четырехугольника.
При запущенных случаях наступают разрежение костей, тугоподвижность руки, болезненность, нарушение чувствительности и трофики, атрофия мышц.
При свежих вывихах производят бескровное вправление. Требуется наркоз. Техника вправления следующая. В течение 10 минут один из ассистентов вытягивает пальцы по оси, а другой ассистент производит противовытяжение над локтем. Для этой цели могут быть использованы специальные приспособления для вытяжения к ортопедическому столу. Не прекращая вытяжения, производят дорсофлексию кисти. Оператор надавливает без особого насилия большими пальцами на выступающую полулунную кость, а остальными пальцами оказывает противонажим с дорсальной стороны кисти. В этот момент ассистент сгибает руку под углом в 45°. Вправление иногда происходит с легким щелканьем. Необходимо производить рентгенограмму для подтверждения вправления вывиха. Руку иммобилизируют на 1 неделю в легкой волярной флексии кисти, а после этого на 2 недели в нейтральном положении или легкой дорсофлексии. Используют две гипсовые лонгеты (волярную и дорсальную), хорошо моделированные и с небольшой подкладкой. Сверху их фиксируют обыкновенным бинтом.
При трудной репозиции прибегают к прямому вытяжению через головки запястных костей и противовытяжению через отросток локтевой кости. Для этой цели пользуются специальным аппаратом для вытяжения. После вправления аппарат удаляется. При значительном повороте кости (до 180° и больше) трудно, а иногда и невозможно бескровное вправление.
Результаты бескровного лечения в большинстве случаев хорошие. Нетрудоспособность больного часто продолжается несколько месяцев вследствие повреждений нервов.
К оперативной репозиции прибегают при неуспешном бескровном лечении и при застарелых случаях (свыше 12-15 дней после травмы). Доступ к пораженному участку бывает дорсо-радиальным или дорсоульнарным. Ложе кости вычищают. Производят оттягивание в течение нескольких минут; как только место окажется достаточным, маленьким подъемником осторожно приподнимают задний отросток полулунной кости, пока она войдет на свое место. Если же место недостаточно широкое, производят временное пересечение локтевой связки кисти. Таким образом создают более широкое оперативное поле и облегчают вправление. Но после репозиции вследствие склерозирования передней связки иногда кость может вновь частично вывихнуться. Чтобы избежать этого, ее фиксируют спицей Киршнера через трёхгранную кость . В таком случае в послеоперационном периоде руку можно иммобилизовать в функциональном положении.
Нередко после открытой репозиции наблюдаются артрозные изменения и тугоподвижность сустава между полулунной костью и головчатой костью. Причинами нарушения кровоснабжения кости являются травма передней связки во время операции, ранение хряща и пр.
В случаях с поворотом кости свыше 180° или данных асептического некроза, тяжелой зудековской атрофии и пр., а также при травме с большой давностью (свыше 3-4 месяцев) показано удаление кости. Делают небольшой разрез медиальнее мышцы радиальных сгибателей Карпи. Срединный нерв и разгибатели пальцев отводят в локтевом направлении. Рассекают суставную капсулу и попадают прямо на вывихнутую кость. После операции накладывают дорсальную гипсовую шину на несколько дней. Результаты после удаления кости удовлетворительные, хотя и остаются определенные нарушения в функции руки.
После бескровного лечения или оперативной репозиции необходимо проводить продолжительное функциональное лечение.
Вывихи в запястно-пястных суставах II-V пальцев
Для того чтобы мог возникнуть вывих оснований II-V пястных костей, должен наступить разрыв особенно крепких запястно-пястных связок. Вот почему эти вывихи всегда являются результатом тяжелой травмы. В большинстве случаев наблюдаются сопутствующие переломы и другие поражения в области кисти или в более верхней части конечности.
Механизмы этого вывиха следующие:
а) сильный толчок в средней или нижней части ладони при дорсо-флексионном положении кисти (например, во время автомобильной катастрофы, когда рука шофера находится на руле машины);
б) удар в области головок пястных костей при падении на согнутую кисть.
Для запястно-пястного вывиха характерна типичная деформация руки и расстройство взаимодействия мышечных сил. При свежих вывихах деформация большей частью замаскирована значительным отеком и гематомой. Рентгенологическое исследование способствует выяснению диагноза.
Так как пястные кости расположены дугообразно, боковые рентгенограммы необходимо производить при отдельном центрировании каждой из них (рентгенограмма III кости при боковой проекции, II кости при слегка выраженной супинации и IV и V пястных костей при небольшой пронации). На прямой рентгенограмме видно накладывание теней оснований вывихнутых пястных костей на запястные кости. Соответствующие пястно-фалангеальные суставы смещаются проксимально по отношению к соседним суставам.
Застарелые вывихи характеризуются деформацией тыльной поверхности руки. Головки пораженных пястных костей выступают со стороны ладони. Вывих II пястной кости, кроме этого, ведет к сужению первого межпальцевого промежутка.
Расстройство равновесия мышц выражается в следующем:
1) межкостные мышцы прекращают свое действие как мышцы-сгибатели основной фаланги и действуют как постоянные разгибатели;
2) путь мышц-сгибателей и мышц-разгибателей удлиняется.
Из-за этих изменений пальцы принимают характерное положение с гиперэкстензией основной фаланги и флексией двух дистальных фаланг. Вследствие развития склероза боковых связок активные, а впоследствии и пассивные движения в соответствующих пястно-фаланговых суставах ограничиваются. Захват в кулак становится невозможным.
В свежих случаях (до 10-12 дней после травмы) производят бескровное вправление. Необходим общий наркоз. В продолжение нескольких минут один из ассистентов вытягивает пальцы, а другой производит противовытяжение над локтем. После этого двумя большими пальцами врач нажимает на выпуклость с тыльной стороны в волярном и дистальном направлении, а остальными пальцами – в противоположном направлении со стороны ладони. После контрольной рентгенограммы руку иммобилизуют при 50° дорсо-флексионного положения кисти. С тыльной стороны гипс продолжается от локтя до головок пястных костей, а с ладонной стороны – до нижней ладонной складки. При накладывании гипса необходимо особенно внимательно моделировать свод ладони. При значительном отеке и недостаточной дорсальной флексии в гипсе может наступить повторный вывих. Поэтому необходимо в конце недели производить контрольную рентгенограмму. После вправления для предотвращения повторного смещения делают остеосинтез к соседним здоровым пястным костям или к нижнему ряду костей запястья спицами Киршнера. Концы спиц оставляют в подкожной клетчатке. В таких случаях иммобилизацию гипсовой повязкой производят в функциональном положении кисти. При бескровном вправлении длительность иммобилизации составляет от 4 до 6 недель. Результаты этого лечения хорошие.
При застарелых вывихах показано оперативное лечение. Техника операции следующая. При вывихе II и III костей разрезают кожу с тыльной стороны между m. extensor pollicis longus и m. extensor indicis proprius, а при вывихе IV и V пястных костей – между m. extensor digitorum communis и m. extensor digiti V proprius. Если же имеется вывих 4 костей, приходится делать два разреза. При застарелых вывихах, когда мышцы-разгибатели сокращены и мешают вправлению, производят временное отделение их сухожилий от мест прикреплений. Острым рассечением освобождают основания вывихнутых костей. Ложе очищают от заполняющей его рубцовой ткани. Вытягиванием по оси и нажимом на основании кости вправляются на свои места. Особое внимание следует обращать на точное восстановление поперечного свода ладони.
При застарелых вывихах производят артродез средних трех пястных костей к дистальному запястному ряду, без каких-либо последствий для функции руки. Для того чтобы избежать нового вывиха после вправления, производят остеосинтез спицами Киршнера к соседним пястным костям и к дистальному ряду запястных костей. После операции руку иммобилизуют в гипсовой шине в функциональном положении кисти в течение 45 дней. Результаты кровавой репозиции хорошие. Функция руки постепенно восстанавливается. В некоторых случаях наблюдается ригидность пястно-фаланговых суставов вследствие склероза межкостных мышц и боковых суставных связок.
Вывих в запястно-пястном суставе большого пальца
Механизм вывиха седловидного сустава тот же, как и запястно-пястного вывиха 4 остальных пальцев.
Клинические признаки при дорсальном вывихе I пястной кости напоминают переломо-вывих Беннета. Для выяснения диагноза необходимы рентгенограммы сустава в трех проекциях – прямой, боковой и косой.
При застарелых, нелеченных вывихах хватательная способность руки сильно нарушена, так как седловидный сустав имеет исключительное значение для функции руки.
При свежих вывихах показано бескровное вправление. Для этого необходим местный или общин наркоз. Пальцы вытягивают в продолжение нескольких минут, причем большой палец поддерживают в положении противопоставления и отведения. При помощи манжеты, накладываемой на область нижней трети плечевой кости, производят противовытяжение. После этого оказывают прямое давление в области основания вывихнутой кости. После контрольной рентгенограммы, подтверждающей вправление, руку иммобилизуют в функциональном положении в течение 6 недель. Гипсовая повязка достигает межфалангового сустава большого пальца. Во избежание опасности нового вывиха под влиянием мышечных сил целесообразно произвести фиксацию I пястной кости ко II двумя спицами Киршнера.
При застарелых вывихах и при склонности вывиха стать привычным показано оперативное лечение – кровавая репозиция или артродез.
Что такое Вывихи пястных костей -
Среди вывихов пястных костей преобладают вывихи I пястной кости и редко вывихи II-V пястных костей.
Патогенез (что происходит?) во время Вывихов пястных костей:
- Вывих I пястной кости
При таком вывихе происходит смещение кости в лучевую сторону и проксимально.
- Вывихи II-V пястных костей
Такие вывихи встречаются редко. Преобладают тыльные вывихи. Для этих повреждений характерно наличие деформации на тыле кисти в области соответствующих запястно-пястных суставов.
- Вывих I пястной кости
При таком вывихе происходит смещение кости в лучевую сторону и проксимально.
- Вывихи II-V пястных костей
Такие вывихи встречаются редко. Преобладают тыльные вывихи. Для этих повреждений характерно наличие деформации на тыле кисти в области соответствующих запястно-пястных суставов.
Симптомы Вывихов пястных костей:
- Вывих I пястной кости
Клиническая картина поминает таковую при переломе Беннета, характерно наличие симптома "пружинящей фиксации".
- Вывихи II-V пястных костей
Такие вывихи встречаются редко. Преобладают тыльные вывихи. Для этих повреждений характерно наличие деформации на тыле кисти в области соответствующих запястно-пястных суставов.
Диагностика Вывихов пястных костей:
- Вывих I пястной кости
Диагноз уточняют рентгенологически.
- Вывихи II-V пястных костей
Диагноз уточняют по рентгенограммам в 2 проекциях.
Лечение Вывихов пястных костей:
- Тыльный вывих I пальца
Вправление свежего вывиха производят под наркозом, местной или проводниковой анестезией сдвиганием проксимальной фаланги 1 пальца на головку пястной кости при одновременном вытяжении пальца о продольной оси и некотором отведении. Тягу за палец уществляют с помощью захвата или петли из бинта. Для устраения ущемления сухожилия длинного сгибателя производят поворот 1ьца в локтевую сторону. При этом приеме сухожилие выводится зза головки пястной кости давлением лучевого отдела основной анги. После вправления вывиха палец сгибают в пястнофаланвом суставе и накладывают гипсовую лонгету от локтя до II-V ястнофалангового сустава и до дистальной фаланги I пальца на 3 нед. Трудоспособность восстанавливается через 4-5 нед.
При неудаче закрытого вправления показано оперативное вметельство. Используют тыльнолучевой доступ. Рассекают ущеменную капсулу пястнофалангового сустава и элеватором сдвигают хожилие длинного сгибателя, после этого проксимальная фаланга легко вправляется на свое место. Послойно ушивают все анатомические образования. Гипсовая иммобилизация 3-4 нед.
- Ладонный вывих I пальца
Головка I пястной кости пальпируется с тыльной стороны. Вправление вывиха производят при вытяжении по оси проксиальной фаланги с последующим разгибанием пальца и надавлинием на головку I пястной кости в ладонную сторону. Гипсовую онгету накладывают на 3 нед.
- Застарелый вывих I пальца
При застарелых вывихах I пальца используют шарнирнодисткционный аппарат Волкова-Оганесяна, с помощью которого прозводят дистракцию, вправление вывиха, стабилизацию и разработку ункции сустава.
- Вывихи средних и дистальных фаланг
Вправление вывихов производят так же, как вывихов проксиьных фаланг. Гипсовую лонгету накладывают на 3 нед. При евозможности закрытого вправления производят открытое вправление, а при отрыве костного фрагмента с сухожилием разгибателя его подшивают на место трансоссальными швами. Возможно применение проволочного шва, т. е. в этих случаях лечение проводят по принципам лечения повреждений разгибателей пальцев кисти. Для вправления застарелых вывихов средних фаланг используют шарнирно дистракционный аппарат Волкова-Оганесяна.
К каким докторам следует обращаться если у Вас Вывихи пястных костей:
- Травматолог
- Хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Вывихов пястных костей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Пястные кости обеспечивают двигательную функцию пальцев. Перелом пястной кости любого из пальцев фактически парализует работу ладони и фаланг. Травмы делят на открытые, закрытые, оскольчатые, множественные или одиночные, со смещением или без него. Перелом первой пястной кости протекает с вывихом или без него. Если травма сопровождается вывихом, повреждение именуют переломом Беннета.
Вторая и третья пястные кости характеризуются обычно смещениями на угол до 150 градусов, если травма затрагивает четвертую и пятую кости, смещение может достигнуть 400 градусов. К симптомам перелома пястной кости относят синюшность, отечность, боли и сложности в движении.
При подозрении на перелом пястной кости поврежденную область обязательно обездвиживают. При необходимости пострадавшему дают обезболивающее. Может потребоваться обработка раны антисептическим препаратом. Диагностика подразумевает опрос травматологом и рентгенографию. Лечение проводится консервативным или хирургическим путем. Хирургическая операция предполагает расположение костей в правильном положении и фиксация. Метод Клаппа используют при повреждении большого пальца и травме первой пястной кости.
Производится вытяжение пальца. Конструкцию, состоящая из гипса, спицы Киршнера и рамки с лонгетой, накладывают на 3 недели. Для реабилитации после перелома назначают УВЧ, магнитотерапию, ЛФК. При переломе пястной кости может наблюдаться неправильное сращение, ограничения в движении, развитие инфекций и другие осложнения.
Строение пястной кости
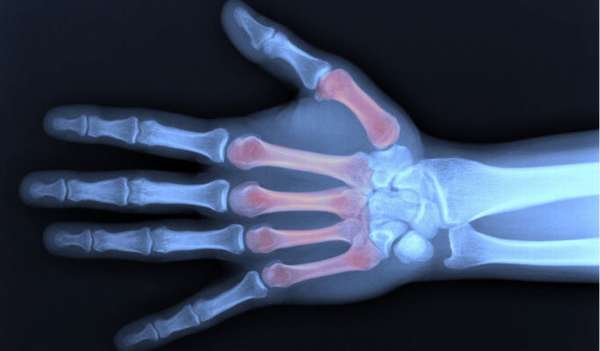
Пястные кости размещены в ладони, при этом в каждой руке их по 5. Кости имеют слегка изогнутую форму, благодаря чему обеспечивают движение пальцев. Каждая пястная косточка условно делится на основание, тело и головку. Основание при помощи хрящевых суглобов соединяется с запястными костями, а головка каждой пятной кости объединена суставами с фалангами пальцев.
Пястная кость является трубчатой, но при этом характеризуется хрупкостью и небольшой толщиной. По структуре тканей эти кости состоят из таких сегментов:
- тело,
- эпифиз.
Тело пястной кости имеет заднюю, медиальную и боковую поверхности. Между медиальной и боковой частью имеется своеобразная головка с отверстием для питательных канальцев.
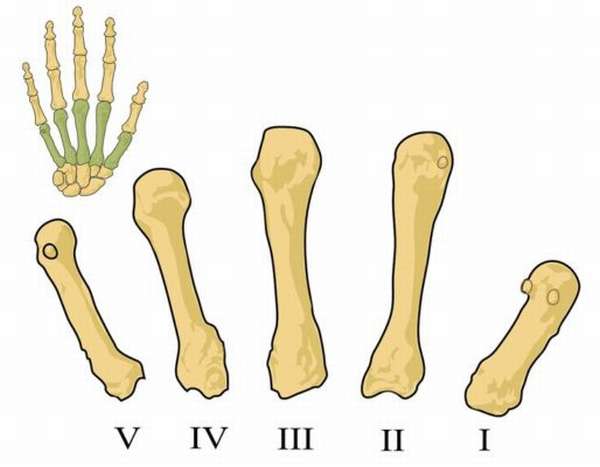
Прощупать в руке пястные кости довольно просто. Головки косточек всегда хорошо заметны, благодаря тонкости кожи и само тело косточек легко увидеть, просто растопыривая пальцы руки или сжимая ее в кулак.
Разновидности перелома
В медицинской теории и практике принято считать пястные кости от большого пальца. По этому принципу первая косточка управляет большим пальцем, а пятая – мизинцем. И к наиболее распространенным переломам относятся травмы косточек именно этих двух пальцев. Помимо определения места, в котором произошел перелом пятой пястной кости или другой, травмы подобного рода делятся на:
- открытые, оскольчатые или закрытые,
- со смещением или без,
- множественные или одиночные.
По официальной медицинской статистике, открытые переломы пястных косточек встречаются значительно чаще закрытых. При этом множественные переломы обычно сопровождаются смещениями.
Классифицировать травмы пястных костей можно и по месту возникновения повреждения. Они бывают внутрисуставные и околосуставные. А по принципу образования сколов различаются косые, угловые, ротационные и винтообразные. Интересно почитать перелом кисти руки.
Перелом первой пястной кости является наиболее частой травмой, поскольку эта кость больше других подвержена движению и благодаря особенностям строения руки находится отдельно от остальных пястных косточек. Травма кости, отвечающей за работу большого пальца, может быть без вывиха или с вывихом в области запястно-пястного костного сочленения. Повреждение с вывихом называется переломом Беннета.
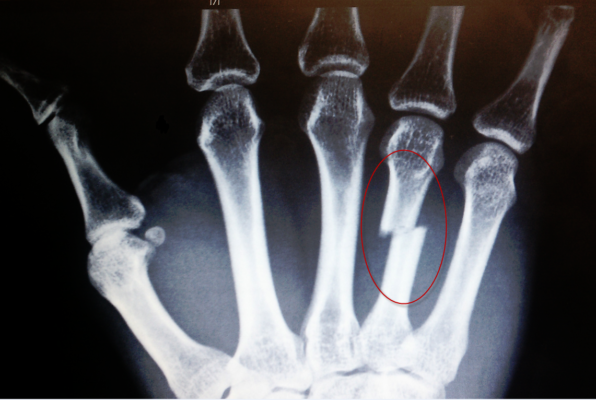
Перелом 2, 3 и 4 пястной кости встречается намного реже, чем повреждения 1 или 5 косточек. При этом все повреждения нередко сопровождаются смещениями. Если у 2 и 3 косточек смещение обычно не превышает 150 градусов, то перелом более тонких 4 и 5 пястных костей сопровождается уходом поврежденных сегментов в сторону на 30-400. При этом возможны также травмы в виде множественных дроблений костной ткани.
В большинстве случаев перелом 3 и 4 косточки происходит в результате падения на руку тяжелых предметов. А вот повреждения 2 и 5 пястных костей характерны для любителей непрофессиональных боев и людей, проявляющих свою агрессию ударами кулаком по твердым поверхностям.
Симптомы перелома
Травма пястных костей кисти всегда сопровождается болью. Неприятные ощущения значительно усиливаются при попытках подвигать пальцем с поврежденной костью или сжать ладонь в кулак. При повреждении целостности пястной кости любого из пальцев всегда наблюдается припухлость. Кожа в месте травмы приобретает синюшный оттенок. Но симптомы несколько отличаются в зависимости от того, какая именно кость была повреждена.
Перелом 1 пястной кости, помимо болей и опухлости, часто сопровождается некоторой ограниченностью в движениях большим пальцем. Также проблематично сжать руку в кулак. Повреждение пястных костей со 2 по 5 сопровождается заметным визуальным укорачиванием пальца. Сжать руку в кулак при этом невозможно из-за сильной боли.
Оказание первой помощи и диагностика
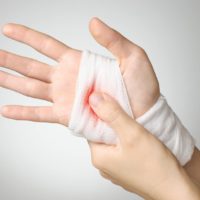
Независимо от того, закрытый или открытый перелом пястной кости подозревается у пострадавшего, поврежденную руку обязательно нужно обездвижить. Проводится фиксация при помощи любого подходящего по размеру твердого предмета, будь то книга или доска. Перед фиксацией кисть больного нужно привести в разогнутое положение. При этом пальцы должны быть слегка согнуты. В таком положении поврежденная рука плотно приматывается к шине.
Также нужно снять напряжение с самой руки согнув ее в локте и поместив в области чуть ниже груди на косынку или шарф. Помимо обездвиживания поврежденной ладони и пальцев, пострадавшему нужно дать обезболивающее. При наличии кровоточащих ран следует обработать их антисептиком и обязательно накрыть стерильной повязкой.
Если рана не открытая, к месту повреждения можно приложить холод. Однако делать это следует, предварительно положив на кожу чистую тонкую ткань.
Первичная диагностика проводится врачом травматологом путем опроса пациента, а также ощупывания предполагаемого места повреждения. При этом пациент может жаловаться не только на боль, но и на чувство онемения в области ладони.
В ходе осмотра врач оценивает естественность положения каждого из пальцев. В полусогнутом состоянии все пальцы должны образовывать ровный ряд, а ногти на них при отсутствии повреждений находятся параллельно друг другу. Для назначения лечения перелом левой или правой кисти, пястной кости руки требует дополнительной диагностики.
Дифференциальная диагностика переломов пястной кости руки позволяет точно оценить степень и характер повреждений. Для ее проведения используется рентгеновский аппарат. Снимки ладони в трех проекциях прямой, боковой и косой позволяют увидеть не только переломы, но и возможные смещения, а также дробления. В том случае, когда перелом является многооскольчатым, или наблюдается повреждение внутрисуставное, для диагностики используется компьютерный томограф (КТ).
Лечение
Лечение при переломе тела пястной кости может проводиться двумя способами:
- консервативным путем,
- хирургическим путем.
Основной целью терапии является сохранение всех функций руки. При этом консервативная репозиция всегда является более предпочтительной.
Консервативные методы терапии включают в себя обязательное устранение смещений, а также фиксацию всех суставов в правильном положении. Наложение гипса при переломе пястной кости является необязательным мероприятием. В некоторых случаях допускается использование специальных шин. По нормам они обязательно должны охватывать не только область ладоней, но и фаланги пальцев, а также нижнюю треть предплечья.
Ввиду болезности процедуры операцию на пястной кости часто проводят под общим наркозом. В зависимости от места травмы может меняться принцип фиксации и длительность иммобилизационных мероприятий.
При переломе шейки пястной кости смещение происходит крайне редко, но если оно произошло, то характер лечения зависит от степени отклонения сломанной кости. Когда смещение не превышает 25-300 градусов, можно ограничиться гипсовой повязкой. Больший угол требует вправления костей с помощью хирургического вмешательства.
Переломы тела пястной кости рекомендуется лечить консервативным путем, поскольку близлежащие косточки действуют как шины. Они удерживают поврежденную кость в правильном положении. Однако иммобилизационную повязку или гипс наложить нужно обязательно.
Очень важен подбор методов терапии в случае перелома без смещения у основания пятой пястной кости. Такое повреждение чрезвычайно опасно не только проблемами с двигательной функцией всех пальцев руки. При несвоевременном лечении оно может обернуться серьезным воспалением. При наличии даже незначительного смещения при таком переломе нужна операция.
Операции при переломах проводятся с выполнением надрезов различных размеров. Преимущество по отношению к такому типу лечения отдается при наличии большого количества костных отломков или сильного угла смещения.
В ходе операции проводится выкладывание всех костных элементов в естественном положении, а также их фиксация. Тип фиксатора подбирается в зависимости от вида перелома:
- повреждения диафиза фиксируются с помощью ровной пластины,
- большое количество обломков удерживается при помощи спиц Киршнера.
Внутрикостные, а также выведенные наружу удерживающие штифты используются крайне редко. Часто, в том числе и при поперечных переломах, применяется метод Киршнера. При этом спица вводится в проксимальный и дистальный обломки кости.
При травме большого пальца и переломе первой пястной кости с образованием осколков или смещения, которые невозможно вправить консервативным путем, требуется вытяжение пальца. Для этого используется метод Клаппа. Рука от локтя до запястья фиксируется с помощью гипса. В область фаланги пальца с переломанной пястной костью устанавливается спица Киршнера, закрепленная специальной поддерживающей рамкой с лонгетой. Обязательный период ношения данного приспособления занимает 3 недели, но двигательная функция начинает восстанавливаться уже через 7-10 дней. Полезно также почитать об переломе запястья руки.
Реабилитация после перелома кисти

Перелом без смещения предполагает иммобилизацию поврежденного участка руки на 3-5 недель. Сколько носить гипс при переломе пястной кости со смещением, решает исключительно врач по результатам регулярных рентгеновских снимков. В сложных случаях этот период длится около 8-10 недель. Поскольку переломы пястных костей требуют длительной иммобилизации, после снятия гипса или шины, пальцам обязательно требуется реабилитация двигательной функции. Для восстановления функции кисти рекомендуется:
- магниотерапия,
- УВЧ и прогревания с помощью лампы,
- лечебная физкультура.
Наиболее полезно в этот период заниматься с эспандером, катать поврежденной рукой небольшие мячи и собирать пазлы. Также необходимо регулярно выполнять тренировки в виде сгибания пальцев в кулак.
Возможные осложнения
Даже своевременная помощь не исключает появление различных осложнений после перелома. К ним относятся:
- неправильное сращение костей,
- ограниченность движений пальцев и ладони,
- появление инфекционных поражений и нагноений (возможно при несвоевременной либо неправильной обработке открытой раны при переломе или в процессе операции).
Сломанная пястная кость может срастаться неправильно при некачественно наложенном гипсе или в случае удара уже загипсованной руки. В результате такого осложнения возможно частое появление болей в области повреждения, а также ограниченность движений. В таких случаях врачами проводятся умышленный перелом сросшейся кости и его последующее лечение.
Читайте также:


