Зашла мышца за мышцу боль
Ощущения, когда свело мышцу, приятными назвать вряд ли получится. Неожиданная острая боль, которая чаще всего возникает именно в ногах, способна разбудить среди ночи. Такой спазм может длиться от нескольких секунд до пары минут, и при неправильном алгоритме действий дискомфорт будет беспокоить еще несколько дней. Как избежать такой ситуации и предотвратить судороги, разберемся более детально.

Что такое судорога?
Недуг или симптом?
Если свело мышцу один раз, и рецидивов за длительный период времени не было, причин для волнения практически нет. Но вот в ситуациях, когда это происходит несколько раз в неделю, стоит задуматься о собственном здоровье. И даже если, кроме мышечных спазмов человека больше ничего не беспокоит, это не значит, что скрытых проблем нет.
Судороги мышц в большинстве случаев являются первым звоночком многих недугов. Они могут свидетельствовать как о нехватке витаминов в организме, так и сигнализировать о развитии заболеваний щитовидной железы, сердечно-сосудистой системы, почек и др. Поэтому при появлении такого симптома, как спазм мышц, следует более внимательно прислушаться к своему телу. А лучше обратиться за квалифицированной помощью и пройти полную диагностику.

Причины возникновения судорог
Если часто сводит мышцы ночью, визит к врачу откладывать не стоит. Ведь причин возникновения столь неприятного и болезненного симптома может быть масса. Одной из них является развивающийся рассеянный склероз. А, как известно, данный недуг достаточно сложно поддаётся лечению, и чем раньше он будет диагностирован, тем больше шансов у больного на выздоровление.
Первая помощь при судорогах
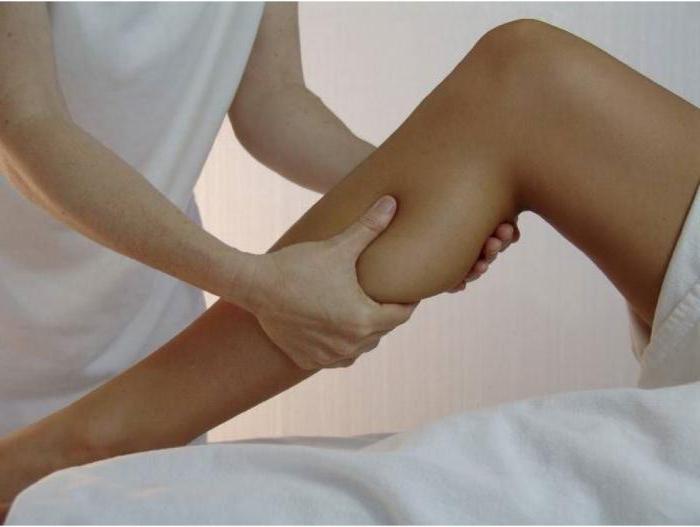
Если свело мышцу, главное – не делать резких движений, так как это может привести к травмированию мышечных волокон. Первое, что следует сделать, - не поддаваться панике и восстановить кровообращение в пострадавшей конечности. Для этого, невзирая на дискомфорт и боль, нужно медленно встать и попытаться равномерно распределить вес своего тела на обе ноги. В большинстве случаев уже после таких несложных действий мышца расслабляется, и боль уходит.
Если вышеописанный способ не дал желаемого результата, следует попробовать снять тонус с помощью массажа. При этом ногу можно немного пощипать, а затем растереть поврежденный участок интенсивными, но мягкими движениями. С помощью таких простых манипуляций кровоснабжение в конечности восстановится, а мышечная ткань расслабится.

При длительной судороге лучше использовать компресс или теплое полотенце. Кроме того, следует лечь и под ноги положить подушку. Это улучшит отток крови и снимет тонус.
Что делать, если судороги вызваны нехваткой минеральных веществ?
Если мышечный спазм является следствием развития недугов внутренних органов, то лечение будет направленно на борьбу именно с основным заболеванием. Совсем иначе обстоят дела, если судороги появились в результате нехватки минералов и витаминов. Привести к такому истощению организма может как неправильное питание, переутомление и прием медикаментов, так и вредные привычки. Поэтому, чтобы предотвратить судороги, лечение следует начать с изменения образа жизни.

В-третьих, чтобы не повторялись непроизвольные мышечные спазмы, необходимо составить правильный рацион питания и четко ему следовать. В него должны быть включены продукты, богатые калием, магнием и кальцием, так как именно эти вещества способствуют правильному функционированию мышечных тканей.
Судороги ног при беременности. Что делать?
В большинстве случаев спазм икроножных мышц у беременных возникает со II семестра. Основных причин для этого две. Первая: вес будущей мамы увеличивается и создает дополнительную нагрузку на мышцы ног. Вторая: потребность женщины в дополнительном количестве микроэлементов и витаминов.

И если возникла такая проблема, алгоритм оказания первой помощи будет идентичен, но вот обратиться к врачу нужно как можно скорее. Специалист осмотрит пациентку, назначит ряд необходимых анализов и подберет наиболее эффективный комплекс витаминов. Кроме того, женщине будет рекомендовано пересмотреть свой рацион питания, режим дня и выделить большее количество времени на отдых.
Судороги во время плаванья
Многие знают, что если свело мышцу в воде, следует немедленно звать на помощь. Ведь быстро снять мышечный спазм, не имея под ногами твердой почвы, практически невозможно. Поэтому тем, кто знает о своей проблеме, во время купания в водоёмах и бассейне следует быть особо внимательными и не пренебрегать правилами безопасности. Лучше не заплывать на глубину и постоянно находиться в окружении других пловцов, которые смогут помочь, если начнутся судороги.
Лечение непроизвольных мышечных спазмов в таких случаях необходимо проводить только после того, как человека доставят на сушу. Больной должен стать на обе ноги и распределить равномерно свой вес. Можно, конечно, попробовать растянуть мышцу и в воде, для этого нужно максимально потянуть носок, а затем загнуть его, опять же, максимально в обратную сторону. Однако упражнение не всегда получается выполнить из-за сильной боли.
Лечение судорог
С учетом того, что непроизвольный спазм мышц является не отдельным заболеванием, а лишь сигнальным симптомом развития недуга, то бороться исключительно с ним бесполезно. Следует обязательно обратиться к врачу и найти причину этого неприятного клинического признака. Ведь если часто сводит мышцы, причина может скрываться значительно глубже в организме, и определить этот очаг может только профессионал. Только после того как будет установлен точный диагност, специалист назначит комплекс лечения.
Спорт как метод лечения судорог
Гипотония, нехватка витаминов и минералов достаточно часто приводят к нарушениям в работе многих систем организма, в том числе и обменных процессов в мышечных тканях. Как следствие – частые судороги. Чтобы избавиться от таких проблем со здоровьем, не достаточно восстановления рациона и режима питания, необходимо еще и укрепить мышечные структуры. Для этого следует заняться спортом, желательно под наблюдением специалиста, который составит план щадящих занятий с постепенным увеличением нагрузки.

Таким образом, можно с уверенностью сказать, что спорт является одной из составляющих лечения и профилактики мышечных спазмов.
Профилактика судорог
Несмотря на то, что судороги не являются отдельным заболеванием, а выступают лишь симптомом, их можно предотвратить. Для этого необходимо бережно относиться к своему телу и выполнять несколько простых рекомендаций. Во-первых, следует отказаться от неудобной узкой обуви, которая может быть причиной как вывихов и травм, так и дополнительной нагрузки на ноги. Во-вторых, если часто сводит судорогой мышцы, необходимо избегать переутомлений и больших физических нагрузок. Кроме того, рекомендуется систематически делать укрепляющий комплекс упражнений для ног. В–третьих, перед сном необходимо делать расслабляющие ванночки и массаж для ног, чтобы снять усталость с мышц.
Отдельным пунктом профилактики судорог является правильный рацион питания, содержащий необходимое количество полезных микроэлементов и витаминов, а также достаточное потребление жидкости. Кроме того, чтобы не жаловаться потом, что свело мышцу бедра, следует следить за собственным весом, который является дополнительной нагрузкой на опорно-двигательный аппарат.
Икроножная мышца обеспечивает движение стопы в сагиттальной плоскости и стабилизацию тела при движении. Резкая боль в икроножной мышце может возникнуть по многим причинам. Врачи Юсуповской больницы при обследовании пациента выясняют причину болевого синдрома с помощью современных методов обследования.
После установки диагноза назначают лечение. Терапия направлена на устранение причины сильной боли в икроножной мышце, механизм развития патологического процесса и ликвидацию болевого синдрома. Реабилитологи назначают современные физиотерапевтические процедуры, массаж, иглоукалывание. Старший инструктор-методист составляет специальную программу лечебной физкультуры, проводит индивидуальные и групповые занятия. Их целью является снятие мышечного спазма, повышения тонуса икроножной мышцы и ликвидация болевого синдрома.
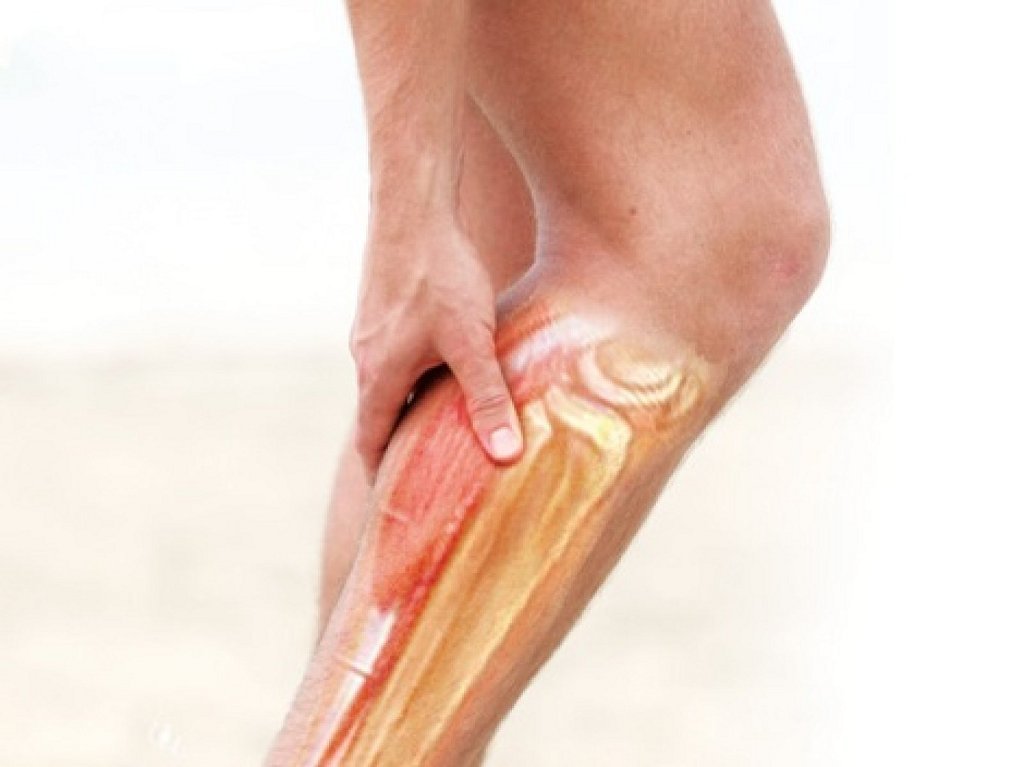
Причины
Резкая боль в икроножной мышце ночью или днём может возникнуть по следующим причинам:
- повреждения икроножных мышц после чрезмерной нагрузки;
- патологии сосудов нижних конечностей (варикозной болезни, облитерирующих заболеваний артерий);
- сидячей или стоячей работы, когда из-за венозного застоя возникает кислородное голодание, в мышцах ног накапливаются токсины.
Сильная боль в икроножной мышце при ходьбе развивается у пациентов, страдающих облитерирующим атеросклерозом или эндартериитом. Боль в мышце голени сзади является признаком острого венозного тромбоза. Может возникнуть боль в мышце икры левой ноги при травме. Боль в пятке отдаёт в икроножную мышцу при воспалении ахиллова сухожилия. Боль в икроножных мышцах может быть симптомом болезни Бехтерева.
Провоцируют боль в икроножных мышцах заболевания позвоночника. При нарушении структуры и функции межпозвонковых дисков возникают иррадиирующие боли, которые отдают в ноги. Заболевания периферических нервов могут также провоцировать боли в икроножных мышцах. При невралгиях боль носит приступообразный характер и возникает по ходу нервных волокон. В перерывах между приступами пациент не ощущает боли.
Наиболее сильная боль возникает при воспалении икроножных мышц – миозите. Пациента беспокоят ноющие боли в икроножных мышцах, которые усиливаются при движениях. Нередко в икре могут прощупываться плотные узелки или тяжи. Своеобразной формой заболевания является паразитарный миозит, который возникает при поражении мышечными болями в ногах, лихорадкой, болями в мышцах конечностей, языка, лица, грудной клетки. Острые продолжительные боли в икроножных мышцах возникают при воспалении костного мозга – остеомиелите.
Как снять боль
Для того чтобы снять боль в икроножной мышце после травмы, необходимо обеспечить нижней конечности покой, положить на заднюю поверхность голени пузырь со льдом, наложить эластичную повязку и придать ноге возвышенное положение. Спустя 72 часа после травмы икроножной мышцы следует приложить к голени грелку.
При боли в икре вследствие травмы нужно уменьшить нагрузку на пятку. Подпяточники могут снизить нагрузку на сухожилия и икроножную мышцу. Их можно изготовить и самому. Для этого достаточно вырезать куски пробки толщиной в 6 см и положить в обувь. Необходимо избегать действий, которые связаны с дополнительной нагрузкой на икроножные мышцы. Не надо подниматься пешком на верхние этажи, ездить на велосипеде. Уменьшает боль в икроножной мышце ношение удобной обуви. Травматологи рекомендуют носить кроссовки, на время болезни отказаться от использования туфлей на каблуках-шпильках.
Если причиной боли в икроножных мышцах является варикозная болезнь нижних конечностей, полезно пользоваться компрессионным трикотажем. Супинаторы, которые устанавливаются в обувь под подъём стопы, помогают скорректировать нарушения равновесия, которые влияют на походку и вызывают боль в икроножных мышцах.
При внезапном появлении острой боли в икроножных мышцах необходимо остановиться, прилечь на лавочку, подложив под ноги валик и вызвать скорую помощь. В этом случае пациент нуждается в консультации флеболога и оказании неотложной помощи. Острая боль в икрах, напоминающая удар кнутом, проходит после отдыха в течение нескольких минут. Если она появляется повторно, следует обратиться к ангиохирургу.
Упражнения, предотвращающие боль
Растягивание и укрепление икроножных мышц поможет предотвратить появление болей в будущем. Перед занятиями необходимо прогреть ноги. Лучше выполнять упражнения сразу после горячего душа.
Сядьте на пол, вытянув ноги перед собой, пальцы смотрят вверх. Если удается дотянуться до пальцев ног, возьмитесь за них руками и тяните на себя, растягивая икроножные мышцы. Если дотянуться до пальцев ног не удаётся, можно зацепить полотенцем пальцы стопы и тянуть за концы 30 секунд.
Сидя на стуле, поднимайте и опускайте пятки. Можно подниматься на цыпочках, опускаться, опираясь о спинку стула или стол. Каждое упражнение повторяйте 20 раз, со временем доведите число повторов до 40. Если во время выполнения упражнения возникла боль в икроножной мышце, его надо прекратить выполнять.
Укрепление голени помогает снять боль в икроножной мышце. Насыпьте 1 килограмм риса в чулок и положите его на пальцы ног, сидя на стуле и согнув колени. Не отрывая пятки от пола, наклонитесь вперёд и подтяните пальцы к голени. Это упражнение укрепляет мышцы - разгибатели пальцев, в результате чего уменьшается нагрузка на икроножную мышцу.
Тейпирование
Икроножная мышца располагается по задней поверхности голени и состоит из двух головок, которые находятся параллельно друг другу. Они плавно переходят в ахиллово сухожилие, которое очень часто травмирует. Учитывая такое структурное строение для тейпирования икроножной мышцы реабилитологи Юсуповской больницы используют только Y-тейпы или лимфа-тейп. Y-тейпы более эффективны при растяжении или надрыве связки. Лимфа-тейп используют для ускорения рассасывания отёков и гематом после ушибов.
Тейп наклеивают при боли в икроножной мышце, вызванной ушибом мышечных волокон, растяжением икроножной мышцы, надрывами связок и мышечных волокон. Наклеивать тейп на икроножную мышцу при надрыве или растяжении икры можно снизу-вверх. При ушибе лимфа-тейп наклеивается сверху вниз. Перед наклеиванием тейпа сбривают волосяной покров и тщательно протирают поверхность голени спиртом.
Положение пациента должно способствовать растяжению мускулов голени – стопа должна быть в направлении на себя. Это можно делать, лёжа на животе, согнув ногу и направив стопу на себя, или стоя, отставив ногу назад и поставив пятку на пол.
Врач подбирает оптимальную длину тейпа. Она должна соответствовать анатомической длине икроножной мышцы с учётом процента растяжимости средней части эластичной ленты. Тейп располагают от подошвенной поверхности пятки до коленного сустава. Первые и последние 2-3 см наклеивают без натяжения. При растяжении икры создают натяжение 20-30%, а при ушибе тейп наклеивают вообще без натяжения.
Лучи тейпа должны располагаться соответственно расположению мышечных волокон в икроножной мышце – вдоль голени. При наличии признаков травмы ахиллова сухожилия в месте прикрепления к икроножной мышце, накладывают короткий тейп перпендикулярно оси голени.
Лечение
Если Вы чувствуете боли в икроножных мышцах, обращайтесь в Юсуповскую больницу. Врачи назначат противоотёчное и противовоспалительное лечение. После комплексного обследования с использованием рентгенографии, компьютерной и магнитно-резонансной томографии, анализов крови и мочи будет принято коллегиальное решение о терапии синдрома, который вызывает боль в икроножных мышцах.
Тяжёлые случаи заболеваний, которые вызывают боль в мышцах голени, профессора и врачи высшей категории Юсуповской больницы обсуждают на заседании экспертного совета. Ведущие неврологи, ревматологи, ортопеды, реабилитологи устанавливают точный диагноз и совместно вырабатывают тактику дальнейшего ведения пациента. Проводят комплексное лечение, направленное на устранение причины боли, механизмов развития патологического процесса и снятие болевого синдрома. Терапию проводят эффективными лекарственными средствами, обладающими минимальным спектром побочных эффектов.
После лечения пациентам предлагают комплексную программу реабилитации. Она позволяет получить все необходимые процедуры по стабильной цене и сэкономить деньги. При появлении боли в икроножной мышце звоните по телефону Юсуповской больницы, где контакт-центр работает ежедневно 24 часа в сутки без выходных и перерыва на обед. Врачи оказывают неотложную медицинскую помощь круглосуточно.

ПРИЧИНЫ
К основным причинам болей в мышцах относят:
- Травмы или растяжения мышц и связок
- Избыточные физические нагрузки, тренировки
- Вирусные заболевания, например, грипп
- Переохлаждение
- Хронический стресс, невроз
- Малоподвижный образ жизни
- Ревматоидные болезни
Лечение
Мышечные боли чаще всего встречаются в области плеч и шеи (воротниковой зоны), в пояснице, в нижних и верхних конечностях и могут иметь разный характер (давящий, ноющий). При вирусных инфекциях, например, при гриппе боль обычно распространяется по всему телу.
Часто боли в мышцах могут возникать на фоне смены погоды. Пациентов беспокоят снижение трудоспособности, утомляемость, судороги в конечностях, онемение. Может возникнуть также нарушение двигательных способностей.
При воспалении мышцы, или миозите, боль локализуется в одной мышце и может сопровождаться отеком и покраснением в области пораженной мышцы. Боль при миозите усиливается при движении, воздействии холода, попытке напрячь мышцу. Интенсивность боли может меняться при смене погоды. При прогрессировании миозита может развиться атрофия мышцы.
Диагностика боли и вызвавшей ее причины производится врачом. Врач поинтересуется историей заболевания, характером симптомов (локализацией, интенсивностью боли). Для более точной диагностики производятся специальные исследования – УЗИ, рентген, КТ, МРТ.
При осмотре врач определит наличие изменений на коже (синяков), локализацию болевых участков, ограничения в движении, проведет специальные тесты, которые позволят определить наличие неврологических нарушений.

Мышечная боль в ногах может быть связана с травмой, заболеваниями суставов, позвоночника, сосудов или мышц нижних конечностей. Боль может возникать в покое, при ходьбе или после тренировки.
Тупые, ноющие, колющие боли в ногах часто могут быть причиной сидячей или стоячей работы. При длительной неподвижности боли возникают из-за застоя крови в венах нижних конечностей. Еще одна причина боли в ногах – заболевания сосудов (вен и артерий). При тромбофлебите обычно беспокоят жгучие боли в икроножных мышцах. При заболеваниях артерий (атеросклерозе, эндартериите) боль в ногах усиливается во время ходьбы. В покое боль обычно уменьшается.
При мышечных болях в ногах, связанных с травмой, необходимо ограничить движения. При резкой нестерпимой боли можно принять обезболивающие препараты.
При острой боли в конечностях, связанной с тромбофлебитом, необходимо принять горизонтальное положение, под ногу положить подушку или валик, вызвать врача. Делать какие-либо втирания, массаж, накладывать пиявки противопоказано.
Если боль в ноге связана с проблемами в позвоночнике, врач назначит инъекции обезболивающими и противовоспалительными препаратами.
Мышечные боли в спине могут быть вызваны заболеваниями позвоночника, а также перенапряжением мышц, механическими травмами, миозитом. Перенапряжение мышц спины часто встречается у офисных работников вследствие длительного нахождения в одной позе. Механические травмы часто могут провоцировать различные боли. Еще одной причиной боли в мышцах спины может быть непрофессионально сделанный массаж. Такие боли могут быть связаны с механическим воздействием на мышцы.
Также причиной болей в спине могут быть анатомические особенности, такие как плоскостопие, врожденная асимметрия таза, укороченная нижняя конечность.

ЭФФЕКТИВНАЯ ПОМОЩЬ ПРИ БОЛЯХ
Для снятия боли в суставах и проблемах с сосудами можно использовать спецсоль для ванн пихтовую. Она растворяется в воде и питает кожу на глубоком уровне: снабжает клетки необходимыми веществами, стимулирует процессы регенерации в тканях эпидермиса, все это способствует процессу заживления микротравм кожи.
Также хвойные ванны используются в лечении и профилактики воспалительных заболеваний: хронические заболевания дыхательных путей, болезни сердца и сосудов, заболевания женской половой системы, нервные расстройства, включая бессонницу, и другие.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Защемление мышцы – это патологическое состояние, которое обычно возникает на фоне травмирующего перенапряжения или воздействия компрессионных внешних факторов. В ряде случаев пациенты путают понятия, думая, что у них присутствует защемление мышц, а на самом деле развивается защемление нервного волокна на фоне дегенеративного дистрофического заболевания позвоночника. Установить точный диагноз и назначить эффективное лечение может только опытный врач остеопат, мануальной терапевт, вертебролог или ортопед.
Заниматься самостоятельно постановкой диагноза при таких патологиях опасно. При серьезном защемлении мышцы происходит необратимый процесс некротизации тканей на фоне тотальной ишемии.
Что происходит при защемлении мышцы, можно понять, если разобраться в её анатомическом строении. Скелетные мышцы имеют поперечнополосатое строение, их основа – миоциты. Каждый миоцит получает кровоснабжение с помощью мелкого капиллярного ссуда. К каждому миоциту подходят мелкие нервные окончания моторного и сенсорного типа.
Иннервация осуществляется следующим образом:
- сенсорная нервная сеть получает данные о воздействии факторов окружающей среды;
- сигнал через корешковые нервы и структуры спинного мозга передается в двигательный центр головного мозга;
- там происходит анализ полученной информации;
- обратно поступает сигнал по моторной нервной сети и миоциты сокращаются или расслабляются;
- в зависимости от этого мышца позволяет совершать определённые действия.
Внешняя оболочка мышцы – фасция, состоит из плотной соединительной ткани. Она образует капсулу, которая обеспечивает надежную защиту от внешнего негативного воздействия. При чрезмерном физическом усилии фасция может подвергаться резким сокращениям, растяжениям и даже разрывам.
Скелетные мышцы имеют свои точки крепления к костям. Происходит это за счет сухожилия. Сухожилие – это продолжение фасции, обладающее высокой степенью прочности, малоэластичное.
Расположенные рядом мышцы имеют противоположную функцию. Они подразделяются на сгибатели и разгибатели. Обычно при работе сгибателей разгибатели находятся в расслабленном состоянии и наоборот. При нарушении процесса передачи нервного импульса происходит одновременное напряжение или расслабление мышц сгибателей и разгибателей. В результате этого может возникнуть их взаимное ущемление. Одна мышца может защемить другую.
При этом расслабление будет невозможно, поскольку спазмируются кровеносные сосуды и крупные нервы, отвечающие за иннервацию этих мускулов. Если не оказать своевременную медицинскую помощь, то начинается ишемия – недостаток кровоснабжения. Впоследствии к болевому синдрому присоединяться признаки асептического воспаления.
Если у вас возникло подозрение на защемление мышц, то вы можете записаться на бесплатный прием в нашу клинику мануальной терапии. Опытный врач проведет осмотр и мануальное обследование, окажет необходимый объем первой медицинской помощи. Будет поставлен диагноз, рекомендованы дополнительные обследования (если в них будет необходимость), разработан курс лечения.
Записаться на прием можно по телефону. Позвоните администратору и согласуйте удобное для визита время.
Клинические симптомы защемления мышц
Распознать клинические симптомы защемления мышц можно по характерному болевому синдрому, сопровождающемуся нарушением подвижности. Обычно отсутствует возможность повернуть головку, поднять и опустить руку, выпрямить ногу, наклонить и т.д.
Признаки зависят от локализации травматического повреждения мышц. Чаще всего повреждаются мышц верхних и нижних конечностей, шеи и воротниковой области. Симптомы защемления мышц шеи включают в себя чрезмерное напряжение, гиперемию кожных покровов. При травме фасциальных тканей могут возникать подкожные кровоизлияния, которые проявляются в виде гематом и синяков.
Клиническая картина любого защемления включает в себя следующие этапы:
- острый болевой синдром, когда при перенапряжении мышечное волокно ущемляется и начинается нарушение кровоснабжения и иннервации;
- подострая реакция, когда на фоне частичной ишемии начинается омертвение мелких нервных окончаний и боль становится тупой, напряжение мускулатуры ослабевает;
- регенеративный – восстанавливается кровоснабжение, мышца начинает получать достаточное питание, нервные окончания восстанавливают свою работу.
Если не устранить причину защемления мышцы, то высока вероятность её дистрофии и последующей атрофии. Это будет проявляться уменьшением мышечной силы, сокращением объема и массы, постоянными приступами судорожного синдрома.
Защемление мышц спины и шеи
При защемлении мышц спины появляется характерна тянущая боль, мешающая совершать любые движения (повороты туловища, наклоны). При чрезмерном напряжении мышечного каркаса спины могут возникать проблемы с диффузным питание межпозвоночных дисков. В этом случае у пациента быстро развивается вторичная дорсопатия с нарушением функции нижних конечностей.
Защемление мышц спины и шеи часто сопровождает обострение остеохондроза, развитие грыжевого выпячивания пульпозного ядра межпозвоночного диска.
Как правило, защемление мышц шеи может сопровождаться миозитом и синдромом натяжения. Причиной заболевания могут стать:
- длительное нахождение в статичной позе (например, работа за компьютером);
- воздействие негативных факторов внешней среды (холод, горячий воздух, давление со стороны неправильно выбранной одежды);
- распространение инфекции и выделяемых патогенными микроорганизмами токсических веществ с током крови и лимфатической жидкости (наблюдается при тонзиллитах, ОРВИ, гриппе и ряде других заболеваний);
- травмы фасции, сухожилия или окружающих связок;
- смещение позвонка и корешковый синдром с компенсаторным перенапряжением мышц шеи;
- ретролистез и другие виды нестабильности положения тел позвонков.
При защемлении мышц шеи, воротниковой зоны и спины требуется срочная помощь мануального терапевта или остеопата. Убрать защемление можно с помощью методик остеопатии, массажа и рефлексотерапии. В некоторых случаях применяется физиотерапия, кинезиотерапия и тракционное вытяжение позвоночного столба.
Защемление мышц живота
Внезапно возникшее защемление мышц живота проявляется острой, порой нестерпимой болью. Высока вероятность расхождения мышечных волокон и прохождением между ними брыжейки, подкожной жировой клетчатки и даже петель кишечника. Это состояние называется грыжей передней брюшной стенки. Она может развиваться по белой линии живота, в области паховых круглых связок и т.д. Это стояние требует немедленной хирургической помощи. Ущемленная грыжа живота – это всегда риск некроза тканей, которые в неё попали. Поэтому при появлении подозрений на защемление мышц живота следует немедленно обратиться к хирургу.
Очень часто защемление мышц брюшного пресса является следствием неправильной иннервации за счет патологических изменений в поясничном отделе позвоночника. Дорсопатия с выраженной протрузией межпозвоночных дисков влечет за собой нарушение иннервации мышц, мягких тканей и внутренних органов брюшной полости. Поэтому при частых защемлениях мышц передней брюшной стенки рекомендуется посетить врача вертебролога и провести полное обследование позвоночного столба. При обнаружении дегенеративных дистрофических явлений следует провести полноценное лечение чтобы исключить вероятность повторных приступов.
Защемление мышцы плеча и руки
Периодически возникающее защемление мышцы плеча – это нарушение работоспособности связочного и сухожильного аппарата. В норме все мускулы верхней конечности работают в строго согласованном режиме. При расслаблении сгибателей функционируют разгибатели и наоборот.
Первичное защемление мышцы руки может происходить в моменты чрезмерного приложения усилий, напрмиер, для подъема тяжести. Происходит растяжение сухожилия или связки. В их структуре появляются микроскопические трещины, в них скапливается капиллярная кровь и начинается процесс асептического воспаления. В результате этого формируются фиброзные рубцы. Они рвутся при последующих травмах. При образовании рубца большой площади возникает нарушение работоспособности и появляется риск ущемления мышечной ткани.
Причинами защемления мышц верхней конечности могут быть:
- дегенерация суставной губы плечевого сочленения костей;
- изменение положения головки плечевой кости за счет дегенерации хрящевой синовиальной ткани;
- рубцовая деформация связочной и сухожильной ткани сустава;
- чрезмерные физические нагрузки;
- занятия тяжелой атлетикой;
- нарушение иннервации тканей (плечевой плексит, корешковый синдром при шейно-грудном остеохондрозе).
Основные симптомы: боль, невозможность совершать определённые движения, появление синяков и припухлости, пальпация чрезмерно напряженной защемленной мышцы.
Защемление мышц ноги и бедер
Защемление мышц ноги возникает у спортсменов и лиц, занятых физическим тяжелым трудом. Часто поражается четырехглавая мышца (quadriceps femoris), состоящая из четырёх пучков и являющаяся квадрицепсом. Отвечает за разгибание верхней конечности в колене и приведение бедра к передней брюшной стенке.
Может ущемляться широкая латеральная бедренная мышца (m. vastus lateralis), формирующая боковую округлость в верхней части нижней конечности.
Наиболее крупная из всех мышц бёдер. Плоская одноперистая мышца, от которой зависит округлость боковой части бедра. Имеет три крепления с помощью сухожилий – к верхнему концу бедренной кости, мыщелку большеберцовой кости и надколеннику. Защищена широкой фасцией бедра, которая при рубцовой деформации в результате многочисленных травматических воздействий может становиться причиной защемления.
При защемлении мышцы ноги могут поражаться промежуточная и широкая, портняжная, двуглавая, полусухожильная и другие виды мышц.
Что делать при защемлении мышцы: как снять и лечить
Первое, что делать при защемлении мышцы – прекратить оказывать физическую нагрузку. Затем нужно обратиться за медицинской помощью. Прикладывать холод при защемлении не рекомендуется, поскольку это может усугубить положение.
Перед тем, как снять защемление мышцы, нужно исключить разрыв и другие виды нарушения целостности. Сделать это может только опытный травматолог. После исключения нарушения целостности могут применяться методы мануального воздействия.
Некоторые способы того, как лечить защемление мышц, описаны далее. В нашей клинике мануальной терапии практикуется индивидуальный подход к каждому пациенту. Проводится мануальное исследование, ставится точный диагноз и после этого разрабатывается курс терапии.
Лечение защемления мышц спины
Для лечения защемления мышцы спины могут применяться различные методы. При отсутствии травматического нарушения целостности мышечной, фасциальной и сухожильной ткани применяется остеопатия. Опытный врач устраняет защемление и восстанавливает кровоток и иннервацию.
Затем проводится обследование и выявляется причина или предрасполагающий фактор. Затем курс лечения включает в себя меры для восстановления поврежденного мышечного волокна и устранения потенциальной причины защемления. В нашей клинике мануальной терапии мы применяем:
- тракционное вытяжение позвоночного столба в тех случаях, если состояние возникло на фоне развития дегенеративного дистрофического заболевания позвоночного столба;
- остеопатия и массаж – для нормализации циркуляции крови и лимфатической жидкости;
- лечебную гимнастику и кинезиотерапию для улучшения тонуса мышц, повышения их эластичности;
- рефлексотерапию для ускорения процессов регенерации поврежденных тканей;
- физиотерапию, лазерное воздействие и другие методы.
Если вам требуется лечение защемления мышц, то вы можете обратиться на бесплатную консультацию к врачу остеопату или мануальному терапевту в нашей клинике. Первичный прием предполагает осмотр, постановку диагноза и разработку индивидуального курса терапии.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


